Ущемленная паховая грыжа у детей: традиции и инновации в тактике лечения
Эксперт — Владимир Розинов, директор НИИ хирургии детского возраста РНИМУ им. Н.И.Пирогова Минздрава России, доктор медицинских наук, профессор.
— Приступая к разработке НКР, мы считали необходимым сконцентрировать усилия профессионального сообщества прежде всего на подготовке протоколов по лечению пациентов, которые требуют экстренной (неотложной) хирургической помощи — острый аппендицит, инвагинация кишечника, ущемлённая паховая грыжа.
Данный спектр нозологических форм в повседневной ургентной деятельности детского хирурга характеризуется высокой распространенностью, необходимостью принимать организационные и оперативно-технические решения в сжатые сроки, как правило в вечернее и ночное время, силами дежурной бригады, нередко в условиях снижения диагностического потенциала стационара. При этом с перечисленными заболеваниями связаны послеоперационные осложнения и летальность, индикаторы которых являются основой сравнительного анализа качества медицинской помощи в различных медицинских организациях и профессиональных коллективах.
В процессе подготовки клинических рекомендаций по лечению ущемлённой паховой грыжи у детей авторы считали необходимым обеспечить открытый формат дискуссий и привлечь максимальное число компетентных специалистов из разных регионов России. На первом этапе работы, в рамках Московской ассамблеи «Здоровье столицы» был проведён тематический «круглый стол», где сопоставлены позиции представителей различных медицинских школ ведущих детских клинических больниц города. Второй этап подготовки НКР был реализован дистанционно: проект разместили на сайте Российской ассоциации детских хирургов. В течение нескольких месяцев мы получили более 50-ти замечаний и конструктивных предложений по совершенствованию документа.
Основная дискуссия при обсуждении проекта Рекомендаций развернулась вокруг трёх вопросов: терапевтический потенциал и риски консервативного лечения, значение эндохирургии при данном заболевании, объём интраоперационной ревизии при выполнении вмешательства.
В разделе о консервативном лечении детей с ущемлённой паховой грыжей консолидированное мнение позволяет декларировать гендерный принцип: девочкам показано только экстренное хирургическое лечение, а у мальчиков попытки решить проблему консервативным путём допустимы с учётом преморбидного состояния, сопутствующих заболеваний и длительности ущемления.
Следует признать, подготовка раздела «консервативное лечение» сопровождалась наиболее острой дискуссией среди наших коллег. Компромисс состоит в том, что риск оперативного вмешательства у конкретного пациента не должен превышать опасности консервативного лечения. Нередки ситуации, когда хирурги вынуждены откладывать операцию по объективным причинам, к примеру, если в стационар поступает ребёнок (мальчик) с ущемлённой грыжей и тяжёлой формой вирусной или бактериальной инфекции. Я понимаю врача, который постарается разрешить ущемление консервативно, избегая рисков наркозных и послеоперационных осложнений.
Возможны организационные коллизии, вынуждающие врача рассматривать вариант консервативного лечения. В частности, если в районную больницу привозят ребёнка с ущемлённой грыжей, а в данный момент нет анестезиолога, который имел бы опыт работы с детьми. Хирургу необходимо принять взвешенное решение, что содержит больше рисков для больного: оперировать его под местной анестезией, попытаться разрешить ущемление консервативно или связаться с санавиацией и эвакуировать пациента в областную больницу.
Оперативное лечение: перспективы расширения использования эндохирургии в лечении пациентов с ущемлённой паховой грыжей очевидны. Используя видеоэндоскопическое оборудование, хирург имеет возможность оценить выраженность сосудистых расстройств, в том числе в части внутрибрюшинно расположенных органов и тканей, прецизионно выполнить пластику грыжевых ворот, избегая повреждений элементов семенного канатика. Не следует забывать, что у детей паховая грыжа часто бывает двусторонней, и во время лапароскопии мы можем оценить риски, касающиеся второго пахового канала. С лапароскопией связана также возможность выявления так называемых внутренних грыж, не имеющих патогномоничных клинических признаков.
С лапароскопией связана также возможность выявления так называемых внутренних грыж, не имеющих патогномоничных клинических признаков.
Идеологических препятствий к широкому внедрению эндохирургических технологий в настоящее время нет, ограничивающими факторами являются дефицит подготовленных специалистов и должного состава оборудования. Следует учитывать, что значительная часть пациентов с ущемлённой паховой грыжей поступает в стационар «по дежурству», и далеко не всегда в составе дежурной бригады есть специалисты, на должном уровне владеющие техникой выполнения эндоскопических операций. Но в ситуациях, когда к этому есть необходимые условия, я рекомендую именно малоинвазивный хирургический подход, как инструмент для надёжного и деликатного разрешения данной хирургической проблемы.
Считаю, что имеются веские основания всем детским хирургам страны следовать национальным клиническим рекомендациям. Прежде всего потому, что в подготовке данного документа принимали участие специалисты с высоким профессиональным авторитетом и большим практическим опытом. НКР — это плод коллективного интеллектуального труда, возможность принять участие в обсуждении проекта и высказать свои замечания была предоставлена всем. Необходимо также учитывать, что при возникновении серьёзных осложнений у пациента следование НКР обеспечивает врачу определенный уровень защищённости со стороны надзорных органов и профессионального сообщества.
Вышесказанное не означает, что у хирурга, который придерживается НКР, не может быть осложнений, они возможны по причинам, обусловленным преморбидным состоянием ребёнка, сопутствующими заболеваниями либо дефектами организации медицинской помощи на догоспитальном этапе. Однако следование национальным клиническим рекомендациям несомненно позволяет ограничить негативный потенциал пресловутого «человеческого фактора», снизить частоту ошибок и осложнений.
Наша профессиональная жизнь диалектична, и ничто не мешает по мере того, как терапевтическая парадигма сместится в соответствии с новыми представлениями о сути страдания, появятся новые диагностические или лечебные технологии, внести в текст НКР дополнения либо изменения.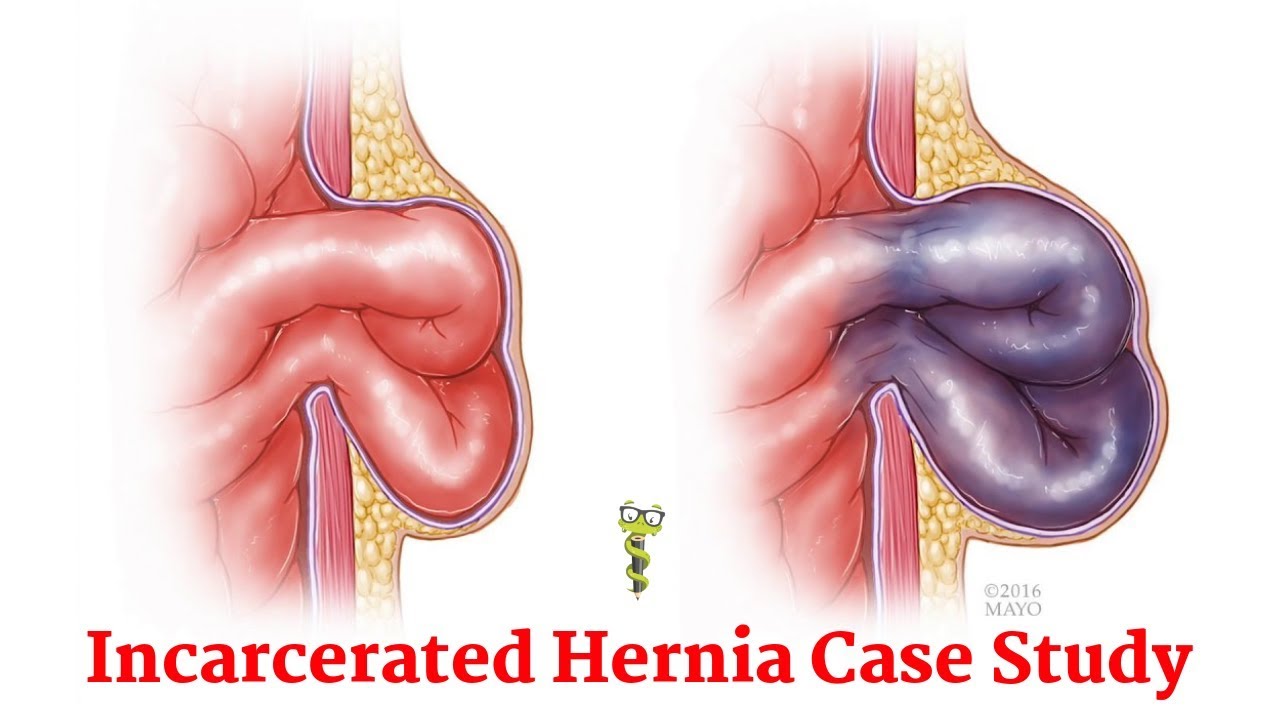 Протокол лечения должен быть «живым» документом, незамедлительно откликающимся на веяния времени.
Протокол лечения должен быть «живым» документом, незамедлительно откликающимся на веяния времени.
Национальные клинические рекомендации
УЩЕМЛЁННЫЕ ПАХОВЫЕ ГРЫЖИ У ДЕТЕЙ
1. ОПРЕДЕЛЕНИЕ, ЭПИДЕМИОЛОГИЯ, ХАРАКТЕРИСТИКА ФОРМ УЩЕМЛЕННЫХ ГРЫЖ
Ущемленная паховая грыжа — внезапное или постепенное сдавление содержимого грыжи в ее воротах (классифицируется по МКБ -10 в К 40 и К-45).
Ущемление паховой грыжи — наиболее частое и опасное осложнение. Риск ущемления и странгуляции при паховой грыже существенно выше у детей первых трёх месяцев жизни и колеблется, по данным разных авторов, от 28% до 31 %, к 6 месяцам данный показатель снижается до 15% — 24 %. В группе недоношенных детей частота встречаемости ущемлённой паховой грыжи составляет 13 — 18 %, что, возможно, связано с более широким паховым кольцом. Следует отметить, что эти цифры являются неточными, ибо никем из авторов не учитывались дети, не подвергавшиеся госпитализации.
Под грыжей живота следует понимать выхождение внутренних органов вместе с пристеночным листком брюшины из брюшной полости. Грыжа проникает через отверстия или «слабые места» в мышечно-фасциальной стенке живота. Структурная анатомия грыжи включает: грыжевые ворота — дефекты брюшной стенки врожденного или посттравматического генеза; грыжевой мешок — растянутый листок париетальной брюшины; грыжевое содержимое — органы брюшной полости, перемещенные в грыжевой мешок. Врожденные паховые грыжи у детей являются локальным проявлением синдрома мезенхимальной недостаточности. Паховые грыжи в детском возрасте, как правило, косые, т. е. проходят по паховому каналу через его внутреннее и наружное отверстие. Грыжевой мешок представляет собой необлитерированный частично или полностью влагалищный отросток брюшины.
Различают две основные клинические формы паховой грыжи: неосложнённую и осложнённую. Неосложнённой является грыжа, при которой грыжевое выпячивание исчезает самостоятельно при переходе больного в горизонтальное положение с приподнятым тазовым отделом, либо в результате пальцевого давления. К осложнённым относятся грыжи с явлениями воспаления, копростаза, невправимые и ущемлённые. Воспаление в детском возрасте наблюдается чрезвычайно редко и существенного практического значения не имеет. Копростаз, некогда считавшийся единственной причиной непроходимости кишечника при ущемлённой грыже, теперь расценивается как возможное осложнение при больших грыжах у больных, склонных к заторам. Кишечные петли, заполненные калом (в содержимом грыжевого мешка), могут ущемиться. Невправимые грыжи являются причиной копростаза, воспаления или ущемления. Значительная роль в генезе невправимости принадлежит сальнику, спаянному с грыжевым мешком и петлями кишечника. У детей невправимые грыжи наблюдаются редко, при этом содержимым грыжевого мешка у девочек являются матка или придатки, у мальчиков — мочевой пузырь, слепая кишка.
Неосложнённой является грыжа, при которой грыжевое выпячивание исчезает самостоятельно при переходе больного в горизонтальное положение с приподнятым тазовым отделом, либо в результате пальцевого давления. К осложнённым относятся грыжи с явлениями воспаления, копростаза, невправимые и ущемлённые. Воспаление в детском возрасте наблюдается чрезвычайно редко и существенного практического значения не имеет. Копростаз, некогда считавшийся единственной причиной непроходимости кишечника при ущемлённой грыже, теперь расценивается как возможное осложнение при больших грыжах у больных, склонных к заторам. Кишечные петли, заполненные калом (в содержимом грыжевого мешка), могут ущемиться. Невправимые грыжи являются причиной копростаза, воспаления или ущемления. Значительная роль в генезе невправимости принадлежит сальнику, спаянному с грыжевым мешком и петлями кишечника. У детей невправимые грыжи наблюдаются редко, при этом содержимым грыжевого мешка у девочек являются матка или придатки, у мальчиков — мочевой пузырь, слепая кишка.
Суть страдания при ущемлённой паховой грыже определяется расстройством кровообращения в ущемлённом органе с нарушением его функции. Общие патофизиологические реакции больного зависят от содержимого грыжевого мешка, выраженности и обратимости расстройств гемоциркуляции в ущемленном органе (органах). Чаще у мальчиков ущемляется петля тонкой кишки, у девочек — придатки матки. Крайне редко в детском возрасте возникает ущемление кишки во внутреннем отверстии пахового канала, т.н. интерстициальные грыжи.
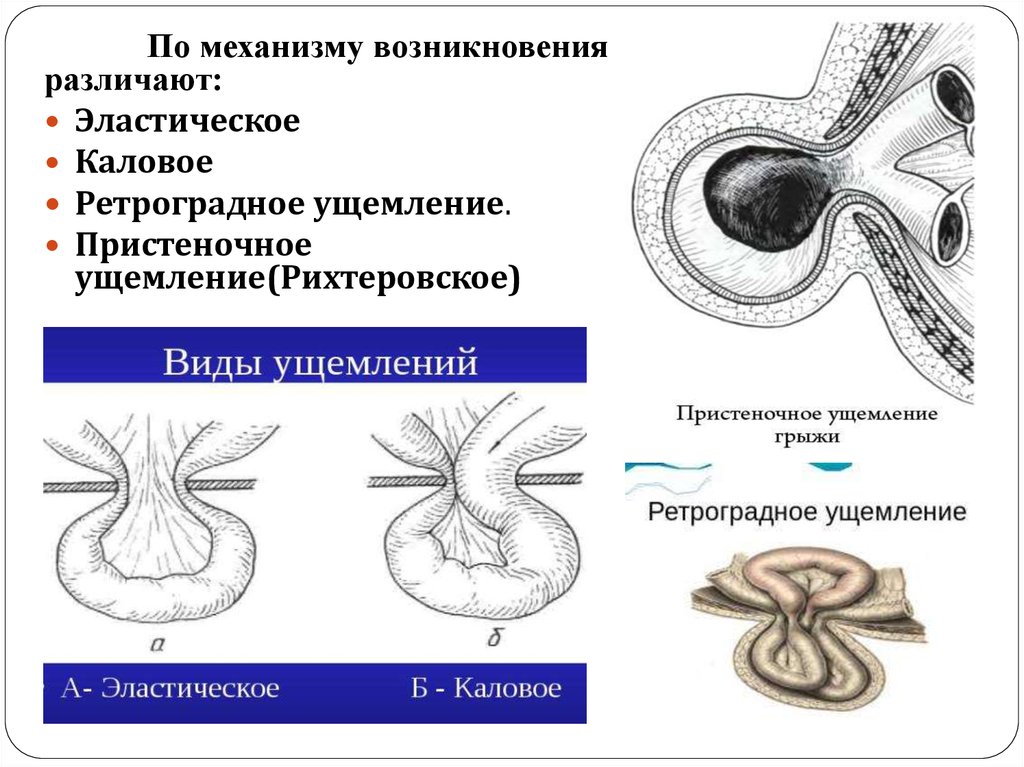
В качестве факторов, способствующих ущемлению грыжи у детей, рассматриваются: метеоризм, беспокойство, сильный кашель, физическая нагрузка. В детском возрасте ущемление грыжевого содержимого отличается эластичностью, определяющейся своеобразием механизма ущемления и особенностями строения паховой области ребенка. В клинической практике данное положение подтверждается тем, что в условиях физиологического или медикаментозного сна ребенка, купирования беспокойства, снижения внутрибрюшного давления, мышечной релаксации нередко происходит самопроизвольное вправление грыжевого содержимого.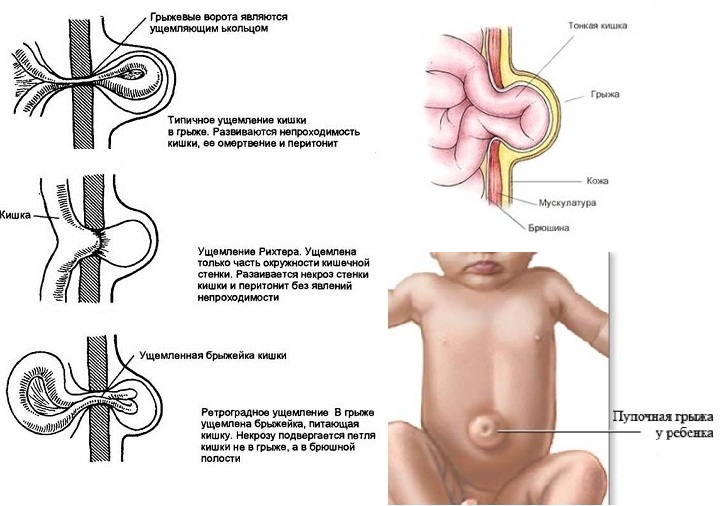
2. ВОЗРАСТНЫЕ ОСОБЕННОСТИ ПАХОВОЙ ОБЛАСТИ У ДЕТЕЙ
Паховая область ребенка развивается наиболее активно в первые месяцы жизни. Влагалищный отросток брюшины, формируюшийся в процессе опускании яичка, начинает облитерироваться ещё у плода. Наиболее интенсивно процесс облитерации происходит на протяжении первых 2 недель с момента рождения. В дальнейшем частота необлитерированных влагалищных отростков неуклонно снижается, однако, принципиальная возможность их выявления в старшем возрасте определяется по-видимому, утратой способности брюшины к облитерации. У плодов женского пола иной механизм развития брюшинно-пахового отростка объясняет относительную редкость грыж у девочек.
Спустившееся яичко увлекает за собой все слои передней брюшной стенки, оставляя дефект в мышцах, закрытый основанием m. cremasteris. С ростом ребенка m. cremaster становится относительно тоньше и слабее, а размеры мышечного дефекта шире. Следовательно, «слабое место» передней брюшной стенки — область нижнего отдела пахового треугольника -приобретает патологическое значение лишь у взрослых. Паховый канал новорожденного имеет почти прямое (сагиттальное) направление: в дальнейшем канал становится длиннее, а направление его — более косым. Подкожное отверстие пахового канала первоначально представляет образование, ограниченное мягко-эластичными тканями, которые по мере роста ребенка уплотняются, а паховое кольцо становится фиброзным. Мышцы пахового треугольника, сокращаясь, выполняют клапанную функцию — замыкают паховый канал. Со стороны брюшной полости у новорожденного располагается относительно крупный мочевой пузырь, закрывающий надпузырные и срединные ямки. Свободными остаются лишь боковые ямки, соответствующие внутреннему отверстию пахового канала.
Таким образом, основное «неустройство» паховой области ребёнка заключается во внеутробной облитерации влагалищного отростка брюшины. Достаточно незначительного повышения внутрибрюшного давления, чтобы внутренности вышли в необлитерированный влагалищный отросток, и последний трансформировался в грыжевой мешок косой паховой грыжи.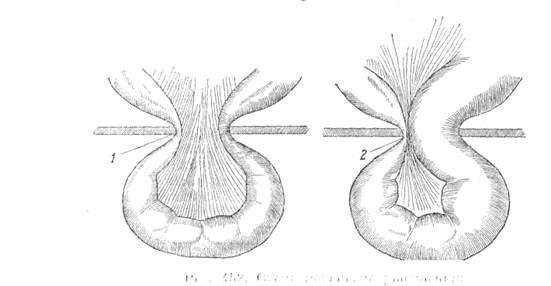 Представленные возрастные особенности наружного пахового кольца и мышц паховой области определяют преимущественно эластичный характер ущемления паховой грыжи у детей.
Представленные возрастные особенности наружного пахового кольца и мышц паховой области определяют преимущественно эластичный характер ущемления паховой грыжи у детей.
В соответствии с современными представлениями, этиопатогенез паховых грыж у детей определяется структурной дизориентацией тканей подвздошно-пахового-бедренного комплекса. Данная концепция определяет топографическую анатомию и оперативную хирургию ущемлённых паховых грыж у детей с позиций вмешательств на врожденно компрометированных тканях.
3. КЛИНИЧЕСКАЯ КАРТИНА УЩЕМЛЁННЫХ ПАХОВЫХ ГРЫЖ
Наиболее постоянным признаком ущемления грыжи у детей грудного возраста является эмоциональное и двигательное беспокойство, выявленное в структуре жалоб родителей у абсолютного большинства больных. Клиническая недооценка данного симптома, как правило, обусловлена тем, что ущемление в 38% случаев наблюдается на фоне иных заболеваний. Кроме того, у некоторых детей (чаще недоношенных) беспокойство не носит выраженного характера, и поведение ребенка меняется незначительно.
Следующим по частоте (свыше 90%) выявления признаком является появление, либо увеличение опухолевидного выпячивания в паховой области. Если грыжевое выпячивание появляется впервые, то в единичных наблюдениях оно может оставаться незамеченным родителями больного из-за небольших размеров и выраженного подкожного жирового слоя в паховых областях у новорожденных.
У детей старшего возраста клинические проявления ущемления более многообразны и выразительны. Ребёнок жалуется на внезапно возникшие резкие боли в паховой области и появившуюся болезненную при пальпации припухлость, если грыжа ущемилась при первом появлении. Если ребёнок знает о наличии у него грыжи, то указывает на увеличение выпячивания и невозможность его вправления.
Многократная рвота выявляется в 66% клинических наблюдениях. Однократная рвота констатируется в 3% случаев. Необходимо указать, что у трети больных с верифицированным диагнозом «Ущемлённая паховая грыжа» рвота в анамнезе отсутствовала.
При ущемлении петли кишки развиваются явления острой непроходимости кишечника (ОНК) (70% наблюдений). В редких случаях отмечается кишечное кровотечение. Общее состояние ребёнка в первые часы после ущемления заметно не страдает. Температура тела остается нормальной. При осмотре паховых областей выявляется припухлость по ходу семенного канатика — грыжевое выпячивание, зачастую спускающееся в мошонку. У девочек выпячивание может быть небольшого размера и при осмотре малозаметно.
Пальпация ущемленной грыжи резко болезненна. Выпячивание гладкое, эластичной консистенции, невправимо. Обычно прощупывается плотный тяж, идущий в паховый канал.
При поступлении ребёнка в поздние сроки от начала заболевания (2-3-е сутки) выявляются тяжёлое общее состояние, повышение температуры тела, интоксикация, отчетливые признаки кишечной непроходимости или перитонита при ущемлении петли кишечника. Местно появляются гиперемия и отёк кожи, связанные с некрозом ущемлённого органа и развитием флегмоны грыжевого выпячивания. Рвота становится частой, с примесью желчи и каловым запахом. Может быть задержка мочеиспускания.
4. ДИАГНОЗ
Процесс диагностики ущемлённой грыжи является преимущественно клиническим и базируется на основании жалоб и анамнестических данных пациента, результатов объективного обследования пациентов (GPP). Важнейшим условием эффективной диагностики является тщательный сбор анамнеза с выявлением длительности и динамики клинических проявлений.
Ведущими технологиями специальной (инструментальной) диагностики на современном этапе являются ультразвуковые и рентгенологические методы исследования паховой области, мошонки, брюшной полости, включая малый таз, которые позволяют с высокой степенью достоверности идентифицировать ткани и органы в составе грыжевого выпячивания, оценить параметры органного кровотока, выявить эхографические признаки нарушения пассажа кишечного содержимого. Показания к обзорной рентгенографии брюшной полости возникают при наличии клинических признаков острой кишечной непроходимости.
4.1. Дифференциальный диагноз.
Дифференциальную диагностику ущемлённой паховой грыжи у детей младшего возраста, прежде всего, следует проводить с остро развившейся водянкой семенного канатика. Существенное значение имеют анамнестические данные — при водянке припухлость в паховой области возникает постепенно, нарастает в течение нескольких часов. Беспокойство менее выражено, и рвота бывает редко. Основой клинической дифференциальной диагностики служат данные пальпаторного обследования: опухоль при водянке умеренно болезненная, овальной формы, с чётким верхним полюсом, от которого в паховый канал не отходит характерный для грыжевого выпячивания плотный тяж.
Перекрут семенного канатика («Перекручивание яичка», по МКБ 10) также проявляется внезапным беспокойством ребёнка. Могут возникнуть и другие общие явления (отказ от груди, рефлекторная рвота). Пальпация припухлости в паховой области резко болезненна, семенной канатик утолщен вследствие перекручивания, прощупывается в паховом канале, напоминая шейку грыжевого мешка. Определённое дифференциально-диагностическое значение имеет симптом подтягивание яичка к корню мошонки при перекруте семенного канатика. Крайне сложно отличать «заворот яичка» от ущемлённой грыжи у новорождённого.
Паховый лимфаденит у детей раннего и дошкольного возраста (особенно девочек) клинически иногда невозможно дифференцировать с ущемлённой грыжей. Острое начало заболевания, беспокойство ребёнка при исследовании и невозможность пальпаторно определить наружное паховое кольцо в инфильтрированных тканях, позволяют думать об ущемлённой грыже. Отсутствие общих симптомов и явлений острой кишечной непроходимости не исключает ущемления придатков матки или пристеночного ущемления кишки.
Объективная сложность клинической дифференциальной диагностики ущемлённой паховой грыжи с представленными нозологическими формами определяют целесообразность привлечения специальных методов исследования. Первостепенное тактическое значение имеют ультразвуковые исследования, дополненным цветовым доплеровским картированием. Разрешающие характеристики современной аппаратуры позволяют убедительно дифференцировать тканевые структуры и органы паховой области, мошонки, объективно оценивать выраженность их вовлечённости в инфильтративно-воспалительный процесс. Результаты исследования кровотока позволяют сформировать объективное суждение о выраженности и обратимости гемодинамических расстройств условиях ущемления (странгуляции) органа.
Первостепенное тактическое значение имеют ультразвуковые исследования, дополненным цветовым доплеровским картированием. Разрешающие характеристики современной аппаратуры позволяют убедительно дифференцировать тканевые структуры и органы паховой области, мошонки, объективно оценивать выраженность их вовлечённости в инфильтративно-воспалительный процесс. Результаты исследования кровотока позволяют сформировать объективное суждение о выраженности и обратимости гемодинамических расстройств условиях ущемления (странгуляции) органа.
Диагностический потенциал ренгенологических исследований у детей с ущемлённой паховой грыжей определяется возможностью объективизировать семиотику непроходимости кишечника. Необходимо при этом учитывать, что классические рентгенологические симптомы («Пружины», «Чаши Клойбера» и т.д.) не являются ранними признаками острой кишечной непроходимости.
5. ЛЕЧЕНИЕ ДЕТЕЙ С УЩЕМЛЁННЫМИ ПАХОВЫМИ ГРЫЖАМИ
5.1. Показания к экстренному хирургическому лечению
Экстренное оперативное вмешательство непосредственно при госпитализации в хирургический стационар либо после кратковременной предоперационной подготовки (в зависимости от тяжести состояния пациента), а также консервативные мероприятия по вправлению грыжевого выпячивания показаны:
· при наличии выраженных воспалительных изменений (флегмона) в области грыжевого выпячивания;
· явлениях острой кишечной непроходимости;
· при безуспешном консервативном лечении;
· пациентам женского пола.
5.2. Консервативное лечение.
Всем детям мужского пола с ущемленными паховыми грыжами без выраженных воспалительных изменений в области грыжевого выпячивания и явлений ОНК проводят комплекс консервативных мероприятий, создавая условия для самопроизвольного вправления грыжевого выпячивания. По общепринятому мнению, консервативные мероприятия, направленные на репозицию грыжевого содержимого в брюшную полость, должны выполняться не позднее 12 часов с момента ущемления. Больному вводят разовую возрастную дозу пантопона, затем делают теплую ванну (37-38 °С) продолжительностью 10-15 мин или на область грыжи кладут грелку. Постепенно ребёнок успокаивается, засыпает, и грыжа самопроизвольно вправляется. Если этого не произошло, то можно провести попытку мануального закрытого вправления грыжевого выпячивания.
Больному вводят разовую возрастную дозу пантопона, затем делают теплую ванну (37-38 °С) продолжительностью 10-15 мин или на область грыжи кладут грелку. Постепенно ребёнок успокаивается, засыпает, и грыжа самопроизвольно вправляется. Если этого не произошло, то можно провести попытку мануального закрытого вправления грыжевого выпячивания.
Техника мануального вправления грыжевого содержимого включает деликатную тракцию грыжевого мешка по направлению ко дну мошонки с одномоментной её компрессией. Длительность консервативного лечения не должна превышать 2-х часов. Если в течение этого времени грыжа не вправилась, то формулируют показания к оперативному лечению.
При эффективности консервативного лечения ребенка оставляют в хирургическом стационаре, проводят необходимые исследования и оперируют в отсроченном порядке. Исключение составляют дети с интеркуррентными заболеваниями, нуждающиеся в целенаправленном обследовании и лечении.
5.3. Предоперационная подготовка и обезболивание.
В предоперационной подготовке нуждаются дети с ущемлённой паховой грыжей, осложненной развитием флегмоны грыжевого выпячивания, ОНК, а также пациенты с значительной длительностью ущемления (свыше суток), либо сопутствующими соматическими, инфекционными заболеваниями в зависимости от тяжести состояния. Основу предоперационной подготовки у разного контнингента больных составляет инфузионно-трансфузионная и антибактериальная терапия. Длительность предоперационной подготовки не должна превышать 2—4 часов, результируясь тенденцией к нормализации водно-электролитного и кислотно-основного баланса, купирования гипертермии и анемии.
Хирургическое вмешательство проводят под общим обезболиванием после общепринятой схемы премедикации.
5.4. Оперативное лечение
Операцию по поводу ущемлённой грыжи проводит наиболее квалифицированный врач отделения, а по дежурству — старший хирург бригады с обязательным наличием ассистента.
Производят косой послойный разрез передней брюшной стенки над и параллельно паховой связке, обнажают апоневроз наружной косой мышцы и наружное отверстие пахового канала. Тупым способом освобождают место перехода апоневроза в паховую связку. Осторожно выделяют грыжевой мешок (отграничивают его марлевыми салфетками) и вскрывают между пинцетами. На этом этапе у новорожденных и грудных детей часто происходит самопроизвольное вправление содержимого грыжи. При незначительной длительности ущемления, прозрачной «грыжевой воде» и отсутствии подозрений на некроз ущемлённого органа, грыжевой мешок выделяют, прошивают у основания и удаляют. Яичко возвращают в мошонку, пластику пахового канала производят по- Ру-Краснобаеву. При необходимости вправления грыжевого содержимого следует рассечь наружное паховое кольцо и апоневроз наружной косой мышцы живота. Если ущемлённые органы (петля кишки, придатки матки и др.) жизнеспособны, их вправляют в брюшную полость, обрабатывают и удаляют грыжевой мешок. Пластику пахового канала производят по- Мартынову-Жирару. У девочек паховый канал зашивают наглухо отдельными шелковыми швами в 2 слоя.
При нежизнеспособности ущемлённого органа производят герниолапаротомию (рассекают брюшную стенку от пахового канала кверху на 5- 7 см). Осторожно подтягивают изменённую кишку, производят ревизию и резецируют в пределах здоровых тканей, отступая на 10-15 см. от линии странгуляции.
Очевидные перспективы снижения травматичности оперативного лечения детей с ущемлёнными паховыми грыжами обусловлены расширением показаний к эндохирургическим вмешательствам. Необходимо учитывать, что данные технологии могут быть реализованы в специализированных стационарах (отделениях) с соответствующим уровнем материально-технического оснащения и персоналом, располагающим опытом эндохирургических вмешательств у детей с неосложнёнными паховыми грыжами.
Алгоритм обоснования лечебной тактики при ущемлённых паховых грыжах у детей представлен на рисунке.
5. 5. Послеоперационное лечение.
5. Послеоперационное лечение.
Ребёнку назначают на 2-3 дня антибактериальную терапию. Для профилактики отёка мошонку подтягивают кпереди повязкой, применяют физиотерапию (соллюкс). Активность ребёнка не ограничивают, разрешают поворачиваться в постели, самостоятельно садиться на 2-3-и сутки после операции. Больной получает обычную (по возрасту) диету. Детей первых месяцев жизни прикладывают к груди матери через 5-6 часов после операции.
Для предупреждения осложнений со стороны раны у грудных детей следует при загрязнении менять наклейку. Швы снимают на 5-6-е сутки после операции, и на следующий день ребёнка выписывают из стационара.
Развитие инфильтрата послеоперационной раны определяет необходимость назначения поля УВЧ и продления курса антибиотиков. При нагноении послеоперационной раны у ребёнка резко ухудшается общее состояние, повышается температура тела. Изменяются данные анализов крови (лейкоцитоз со сдвигом в формуле влево). При подозрении на возникновение нагноения следует (кроме антибактериальных и общеукрепляющих мероприятий) пуговчатым зондом развести склеивающиеся края раны и поставить на одни сутки тонкий резиновый дренаж. Как правило, этого бывает достаточно для ликвидации осложнения. В ряде случаев требуется снятие швов и разведение краев всей раны.
Дети школьного возраста после выписки домой освобождаются от занятий на 7-10 дней и от физической нагрузки на 2 мес. В последующем необходимо диспансерное наблюдение хирурга за ребёнком, так как в 3,8% случаев возникают рецидивы грыжи, требующие повторной операции.
6. ПРОФИЛАКТИКА УЩЕМЛЁННЫХ ПАХОВЫХ ГРЫЖ
Основу профилактики ущемления паховых грыж составляет своевременное выявление патологии и раннее хирургическое лечение пациентов, начиная с периода новорождённости.
Проведение операций при паховой грыже на основе стационарозамещающих технологий является высокоэффективным с позиций организации лечебного процесса, позволяет минимизировать материальные затраты семьи, экономить финансовые ресурсы медицинской организации, а также снизить негативное влияние психоэмоциональных факторов, связанных с госпитализацией детей.
УЩЕМЛЕННЫЕ ГРЫЖИ У ДЕТЕЙ
УЩЕМЛЕННЫЕ ГРЫЖИ У ДЕТЕЙ
Ущемление паховой грыжи встречается у детей различных возрастных групп. Внутренние органы брюшной полости при незначительном напряжении могут выходить в грыжевой мешок. Возникающий спазм мышц создает препятствие для их возвращения в брюшную полость. Следует отметить, что у младших детей по этим же анатомо-физиологическим причинам часто возникает самопроизвольное вправление грыжи, а ущемленные органы реже претерпевают необратимые изменения. У старших детей наружное паховое кольцо уплотняется, становится фиброзным и при возникновении спазма не растягивается, удерживая ущемленные органы.
Клиническая картина
Наиболее постоянным признаком ущемления грыжи у детей грудного возраста является беспокойство, которое возникает среди полного благополучия и носит постоянный характер, периодически усиливаясь. Однако этот признак часто оценивается неправильно, так как ущемление в 38 % случаев возникает на фоне других заболеваний, имеющих сходное течение.
Кроме того, у некоторых детей (чаще недоношенных) беспокойство может быть незначительным, и поведение ребенка – без заметных нарушений.
Иногда припухлость появляется впервые и некоторое время может оставаться незамеченной из-за небольших размеров и выраженного подкожного жирового слоя в паховых областях у новорожденных. Все это затрудняет диагностику и дает повод к позднему распознаванию ущемленной грыжи.
У детей старшего возраста клинические проявления ущемления более отчетливы. Ребенок жалуется на внезапно возникающие резкие боли в паховой области и появляющуюся болезненную припухлость (если грыжа ущемилась при первом появлении). В тех случаях, когда ребенок знает о наличии у него грыжи, он указывает на ее увеличение и невозможность вправления.
Вскоре после ущемления у многих детей (40–50 %) отмечается однократная рвота.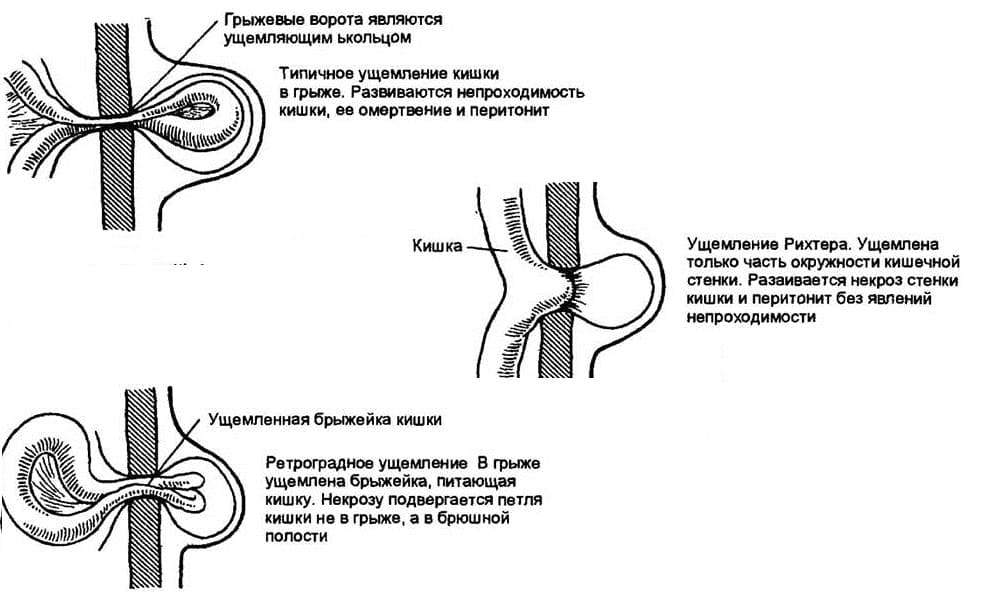 Стул и газы вначале отходят самостоятельно. При ущемлении петли кишки развиваются явления непроходимости кишечника (70 % наблюдений).
Стул и газы вначале отходят самостоятельно. При ущемлении петли кишки развиваются явления непроходимости кишечника (70 % наблюдений).
В редких случаях отмечается кишечное кровотечение. Общее состояние ребенка в первые часы после ущемления заметно не страдает. Температура тела остается нормальной. При осмотре паховых областей выявляется припухлость по ходу семенного канатика – грыжевое выпячивание, которое часто спускается в мошонку. У девочек грыжа может быть небольших размеров и при осмотре мало заметна.
Ощупывание грыжи резко болезненно. Выпячивание гладкое эластичной консистенции, невправимо. Обычно прощупывается плотный тяж, идущий в паховый канал и выполняющий его просвет.
При поступлении ребенка в поздние сроки от начала заболевания (2–3– й день) выявляются: тяжелое общее состояние, повышение температуры тела, резкая интоксикация, отчетливые признаки кишечной непроходимости или перитонита.
Местно появляются гиперемия и отек кожи, связанные с некрозом ущемленного органа и развитием флегмоны грыжевого выпячивания. Рвота становится частой, с примесью желчи и каловым запахом. Может быть задержка мочеиспускания.
Дифференциальный диагноз
Дифференциальный диагноз у детей младшего возраста прежде всего, приходится проводить с остро развившейся водянкой семенного канатика. В таких случаях имеют значение точные анамнестические данные – при водянке припухлость возникает постепенно, нарастает в течение нескольких часов.
Беспокойство в начале заболевания выражено мало, но в последующие часы появляются общие симптомы, характерные для ущемленной грыжи.
Рвота бывает редко. Основой для дифференциальной диагностики служат пальпаторные данные: опухоль при водянке умеренно болезненная, овальной формы, с четким верхним полюсом, от которого не отходит в паховый канал характерный для грыжевого выпячивания плотный тяж.
Довольно часто остро развивающуюся кисту семенного канатика бывает крайне трудно отличить от ущемленной грыжи.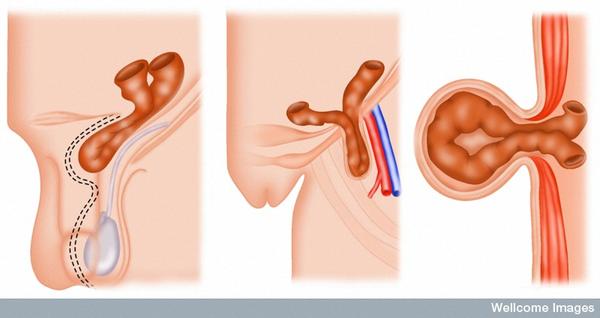 В таких случаях диагноз ставят во время хирургического вмешательства.
В таких случаях диагноз ставят во время хирургического вмешательства.
Ущемленная сообщающаяся водянка семенного канатика иногда дает повод к ошибочному диагнозу. В таких случаях из анамнеза бывает известно, что у мальчика имелась припухлость в паховой области, которая периодически уменьшалась (особенно утром), но в последующие часы становилась болезненной и напряженной.
В отличие от ущемленной грыжи у ребенка отсутствуют симптомы кишечной непроходимости, и определяется тонкий тяж, идущий от припухлости в паховый канал. В сомнительных случаях следует назначать операцию.
Перекручивание семенного канатика («заворот яичка») также проявляется внезапным беспокойством ребенка. Могут возникать и другие общие явления (отказ от груди, рефлекторная рвота).
Пальпация припухлости в паховой области резко болезненна, семенной канатик утолщен из-за перекручивания, прощупывается в паховом канале, напоминая шейку грыжевого мешка. Крайне трудно отличать заворот яичка от ущемленной грыжи у новорожденного, но это не имеет практического значения, так как оба заболевания требуют срочного оперативного вмешательства.
Паховый лимфаденит у детей раннего и дошкольного возраста (особенно девочек) иногда невозможно отличить от ущемленной грыжи.
Неполный анамнез заболевания, беспокойство ребенка при исследовании и затрудненная пальпация наружного пахового кольца (инфильтрация тканей) позволяют думать о воспалении ущемленной грыжи.
Отсутствие общих симптомов и явлений непроходимости не исключает ущемления придатков матки или пристеночного ущемления кишки. Таким образом, при выраженных явлениях пахового лимфаденита даже малейшее подозрение на ущемленную грыжу следует расценивать как показание к немедленной операции.
Лечение
Наличие ущемленной паховой грыжи является показанием к срочной операции. Однако следует уточнить, что у детей первых месяцев жизни ущемление обычно возникает при крике ребенка, натуживании или беспокойстве, которые сопровождаются напряжением брюшных мышц, имеющих главное значение в механизме ущемления.
Болевые ощущения, возникающие при ущемлении, увеличивают двигательное беспокойство ребенка и усиливают спазмы мышц. Если создать условия, при которых уменьшается боль, то ребенок успокаивается, наступает расслабление мышц, окружающих паховый канал, и происходит самостоятельное вправление грыжи.
Кроме того, ущемление у детей раннего возраста крайне редко приводит к некрозу грыжевого содержимого, который, однако, может наступить, но не раньше 8-12 ч с момента осложнения. Это позволяет некоторым хирургам рекомендовать неоперативное вправление ущемленной грыжи у детей (ручное вправление повторные ванны, орошение грыжи эфиром, дача наркоза). У детей грудного возраста следует придерживаться строго индивидуального подхода к лечению ущемленной грыжи.
У новорожденных и детей первых месяцев жизни неотложная операция абсолютно показана:
1)в случаях, когда неизвестен анамнез или с момента ущемления прошло больше 12 ч;
2)при наличии воспалительных изменений в области грыжевого выпячивания;
3)у девочек, так как грыжевым содержимым у них обычно бывают придатки, которые не только ущемляются, но ротируются, что ведет к их быстрому омертвению. Нормально развитые старшие дети, у которых нет сопутствующих тяжелых заболеваний, должны быть оперированы вслед за постановкой диагноза.
Консервативное лечение. Всем детям, не имеющим абсолютных показаний к операции, при поступлении в хирургический стационар проводят комплекс консервативных мероприятий, создавая условия для самопроизвольного вправления грыжевого выпячивания.
Больному внутримышечно вводят разовую возрастную дозу 0.1% раствора атропина с 1% раствором димедрола, затем можно сделать теплую ванну (37–38 C) продолжительностью 10–15 мин или на область грыжи положить грелку.
Постепенно ребенок успокаивается, засыпает, и грыжа самопроизвольно вправляется. Неоперативное вправление, по данным специалистов, наблюдается у 1/3 детей грудного возраста. Консервативное лечение проводят не более 1 ч. Если в течение этого времени грыжа не вправилась, то ребенка подвергают хирургическому вмешательству, а проведенные мероприятия будут являться предоперационной подготовкой.
Если в течение этого времени грыжа не вправилась, то ребенка подвергают хирургическому вмешательству, а проведенные мероприятия будут являться предоперационной подготовкой.
В тех случаях, когда грыжа самопроизвольно вправилась до начала наркоза (или ущемление ликвидировано консервативными мероприятиями), ребенка оставляют в хирургическом стационаре, проводят необходимые исследования и оперируют в плановом порядке.
Предоперационная подготовка. Дети, у которых имеются абсолютные показания к операции, не получают специальной предоперационной подготовки.
Исключение составляют больные, поступившие в поздние сроки от начала заболевания (3–4 дня). Общее состояние таких детей бывает крайне тяжелым из-за интоксикации на фоне перитонита и обезвоживания.
До операции такому ребенку необходимо проведение инфузионной терапии. За 2–4 ч состояние ребенка заметно улучшается, снижается температура тела, и тогда приступают к операции.
Оперативное лечение заключается в ликвидации ущемления и радикальной пластике пахового канала. Хирургическое вмешательство проводят под общим обезболиванием.
Послеоперационное лечение. Ребенку назначают антибиотики. Для профилактики отека мошонку подтягивают кпереди повязкой, применяют физиотерапию. Активность ребенка не ограничивают, разрешают поворачиваться в постели, самостоятельно садиться на 2–3–е сутки после операции. Больному назначает обычную (по возрасту) диету.
Детей первых месяцев жизни прикладывают к груди матери через 5–6 ч после операции. Для предупреждения осложнений со стороны раны у грудных детей следует при загрязнении менять наклейку. Швы снимают на 5–6–е сутки после операции, на следующий день ребенка выписывают.
Дети школьного возраста после выписки домой освобождаются от занятий на 7-10 дней и от физической нагрузки на 2 месяца. В последующем необходимо диспансерное наблюдение хирурга за ребенком, так как в 3,8 % случаев возникают рецидивы грыжи, требующие повторной операции.
Паховые грыжи у детей
Среди заболеваний детского возраста, безусловно требующих оперативного лечения, паховая грыжа занимает одно из первых мест. Возникновение паховых грыж у детей тесным образом связано с нарушением процесса облитерации т.н. вагинального отростка брюшины, играющего во внутриутробном развитии важную роль в процессе опускания яичка в мошонку у мальчиков (у девочек — развития круглой связки) и формирования пахового канала. В определённых случаях к моменту рождения ребёнка недостаточно облитерированной (т.е. не заращённой) оказывается либо верхняя, либо нижняя или средняя части указанного образования, что определяет характер последующего развития патологии – формируются паховая грыжа, водянка оболочек яичка или киста семенного канатика. Зачастую эти заболевания диагностируются уже в периоде новорождённости. Но чаще имеют место случаи, когда облитерация отростка не является полноценной («надёжной») и при определённых обстоятельствах, связанных с повышением внутрибрюшного давления (натуживание при запорах, кашель, избыточные физические нагрузки), или травмах паховой области происходит восстановление просвета вагинального отростка или его части — у ребёнка появляются признаки паховой грыжи. Т.о., паховые грыжи в детском возрасте относятся к врождённой патологии. У детей они по своему расположению всегда являются косыми (в отличие от взрослых людей, где значительную часть занимают приобретённые прямые паховые грыжи). Классификационное разделение грыж на паховые и пахово-мошоночные в детском возрасте не имеет определённого практического значения, т.к. принципы и объём оперативного вмешательства остаются неизменными.
Возникновение паховых грыж у детей тесным образом связано с нарушением процесса облитерации т.н. вагинального отростка брюшины, играющего во внутриутробном развитии важную роль в процессе опускания яичка в мошонку у мальчиков (у девочек — развития круглой связки) и формирования пахового канала. В определённых случаях к моменту рождения ребёнка недостаточно облитерированной (т.е. не заращённой) оказывается либо верхняя, либо нижняя или средняя части указанного образования, что определяет характер последующего развития патологии – формируются паховая грыжа, водянка оболочек яичка или киста семенного канатика. Зачастую эти заболевания диагностируются уже в периоде новорождённости. Но чаще имеют место случаи, когда облитерация отростка не является полноценной («надёжной») и при определённых обстоятельствах, связанных с повышением внутрибрюшного давления (натуживание при запорах, кашель, избыточные физические нагрузки), или травмах паховой области происходит восстановление просвета вагинального отростка или его части — у ребёнка появляются признаки паховой грыжи. Т.о., паховые грыжи в детском возрасте относятся к врождённой патологии. У детей они по своему расположению всегда являются косыми (в отличие от взрослых людей, где значительную часть занимают приобретённые прямые паховые грыжи). Классификационное разделение грыж на паховые и пахово-мошоночные в детском возрасте не имеет определённого практического значения, т.к. принципы и объём оперативного вмешательства остаются неизменными.
Правосторонняя локализация паховых грыж наблюдается в 60 % случаев, левосторонняя — в 25 %, а в 15 % случаев – имеют место двусторонние грыжи. Диагностика патологии не сложна, т.к. признаки паховой грыжи достаточно типичны. Чаще всего родители случайно обнаруживают у ребёнка округлое или овальное выпячивание в паховой области (обычно – при натуживании или беспокойстве малыша). В зависимости от степени беспокойства или напряжения живота размеры выпячивания могут меняться, а в спокойном состоянии образование в паху может полностью исчезать. Небольшие по размерам выпячивания могут оставаться незамеченными, особенно у тучных детей, т.к. субъективные жалобы дети предъявляют при этом крайне редко. В таких случаях диагноз манифестирует лишь при ущемлении грыжи. Пальпаторно грыжевое выпячивание определяется как мягкоэластическое, безболезненное, гладкое образование, иногда характерно урчащее. В большинстве случаев его содержимое достаточно легко удаётся вправить в брюшную полость.
Небольшие по размерам выпячивания могут оставаться незамеченными, особенно у тучных детей, т.к. субъективные жалобы дети предъявляют при этом крайне редко. В таких случаях диагноз манифестирует лишь при ущемлении грыжи. Пальпаторно грыжевое выпячивание определяется как мягкоэластическое, безболезненное, гладкое образование, иногда характерно урчащее. В большинстве случаев его содержимое достаточно легко удаётся вправить в брюшную полость.
Дифференцировать паховые грыжи приходится с такими заболеваниями, как водянка оболочек яичка, киста семенного канатика, лимфаденит паховой области. При водяночном выпячивании, в отличие от грыжевого, не определяется пальпаторно урчание, нередко удаётся определить верхний полюс образования, отмечается более тугоэластическая консистенция, образование не вправляется в брюшную полость. Кроме того, характерным для водянки дифференцирующим признаком является заметное уменьшение (иногда полное исчезновение) выпячивания по утрам, после сна или продолжительного пребывания в горизонтальном положении. В сомнительных случаях помогает проведение диафаноскопии. Кисты семенного канатика проявляют себя чётко определяемыми кистозными образованиями, локализующимися по ходу самого семенного канатика. При паховых лимфаденитах изменённые лимфоузлы располагаются чаще всего ниже и под паховой связкой, более плотной консистенции, часто болезненные при прощупывании. В более редких случаях картину паховой грыжи могут симулировать дермоидные кисты, сосудистые новообразования и т.п. Уточнённой дифференциальной диагностике может помочь УЗИ паховой области.
Среди возможных осложнений паховой грыжи самым частым и опасным является её ущемление. Наиболее часто оно отмечается у детей раннего грудного возраста. Внезапно, без каких-либо видимых предшествующих причин, грыжа перестаёт вправляться в брюшную полость, ребёнок становиться очень беспокойным за счёт развившегося с ущемлением грыжи болевого синдрома. Выпячивание в паху становится напряжённым, резко болезненным (усиление беспокойства ребёнка при пальпации грыжи), кожа над ним гиперемируется, позже развивается перифокальный отёк мягких тканей и отёк мошонки. Нередко отмечается рвота рефлекторного характера, задержка стула. Ущемлённые в грыжевом мешке внутренние органы (петли тонкого или толстого кишечника, сальник, придатки матки у девочек) находятся в состоянии острого расстройства кровоснабжения, что приводит при несвоевременном оказании помощи к необратимой ишемии с некрозом (обычно, при сроках ущемления свыше 12 часов). Для мальчиков опасно сочетание ущемления паховой грыжи с крипторхизмом (не опущением яичка) той же локализации – такое состояние может приводить к завороту расположенного по ходу грыжевого мешка яичка и его последующему некрозу. Состояние ущемления паховой грыжи требует, безусловно, экстренного хирургического вмешательства. Лишь при определённых относительных противопоказаниях к экстренной операции в отдельных случаях допускается попытка консервативного вправления грыжи (только у мальчиков, при сроках ущемления до 12 часов и отсутствии сопутствующего крипторхизма на стороне грыжевого выпячивания) – назначаются обезболивающие средства, спазмолитики, тёплая ванна или положение с возвышенным тазовым концом (вправление руками – недопустимо!). У девочек попытки консервативного устранения ущемления противопоказаны в связи с риском вправления ущемлённого яичника в состоянии его заворота с последующим некрозом. При безуспешности попытки консервативного вправления показана экстренная операция по жизненным показаниям.
При не осложнённой паховой грыже оперативное лечение проводится в плановом порядке. Современное развитие детской хирургии и службы детской анестезиологии позволяет проводить операции у де¬тей любого возраста. Большинство детских хирургов считает, что оперативное лечение детей по поводу паховых грыж показано по установлению диагноза в любом возрасте ребенка. Однако, грыжесечение у новорожденно¬го при необходимости возможно лишь в детском хирургическом учреждении, где имеется центр или отделение хирургии новорожденных. При не осложненной паховой грыже плановое оперативное вмешательство оптимально в возрасте 6 месяцев. При наличии частых повторных ущемлений срок плановой коррекции рационально уменьшить до 3 мес. А при наличии относительных противопоказаний, таких, как ослабленное состояние ребенка, гипотрофия, рахит, наличие гнойничкового поражения кожи, опрелостей, пневмонии и пр., срок оперативного вмешательства целесообразно отсрочить и на более старший возраст (6-12 месяцев). При двухсторонних грыжах оперативная коррекция проводится поэтапно.
Техника грыжесечения у детей отличается от таковой у взрослых, у которых основным моментом вмешательства является пластика (укрепление) пахового канала с целью профилактики возможных рецидивов. У детей, учитывая врождённый характер патологии, в основе вмешательства лежит удаление самого грыжевого мешка с максимально щадящим отношением к семенному канатику (круглой связке матки) и сохранением анатомических взаимоотношений пахового канала с учётом дальнейшего роста и развития яичка у мальчиков и формирования связочного аппарата матки у девочек.
Прогноз при хирургическом лечении не осложнённых паховых грыж у детей благоприятный. При плановых oneрациях летальные исходы не наблюдаются. Они могут быть лишь в 0,8-2,5% случаев при ущемленной грыже и связаны, обычно, с общими осложне¬ниями (пневмонии и др.). Правильно и своевременно выполненная операция по устранению паховой грыжи гарантирует отсутствие рецидивов и осложнений у ребёнка.
Видеоэндоскопические операции как метод «золотого хирургического стандарта» в лечении ущемленных паховых грыж у детей | Дьяконова
1. Акбашев Р.Н. Лапароскопическое лечение ущемленных паховых грыж у детей: Автореф. дис. … канд. мед. наук. — Уфа; 2006. — 26 с. [Akbashev RN. Laparoskopicheskoe lechenie ushchemlennykh pakhovykh gryzh u detei. [dissertation abstract] Ufa; 2006. 26 p. (In Russ).]
2. Borenstein SH, To T, Wajja A, Langer JC. Effect of subspecialty training and volume on outcome after pediatric inguinal hernia repair. J Pediatr Surg. 2005;40(1):75–80. doi: 10.1016/j.jpedsurg.2004.09.002.
3. Котов М.С., Подолужный В.И., Зайков И.Н. Сперматогенез и влияние пахового грыжесечения на репродуктивную функцию // Медицина в Кузбассе. — 2008. — №1 — С. 3–6. [Kotov MS, Podoluzhnyi VI, Zaikov IN. Spermatogenez i vliyanie pakhovogo gryzhesecheniya na reproduktivnuyu funktsiyu. Meditsina v Kuzbasse. 2008;(1):3–6. (In Russ).]
4. Bell RH Jr, Kaufman DB. Northwestern handbook of surgical procedures. Georgetown, TX, USA: Landes Bioscience; 2005. pp. 122–123.
5. Протасов А.В., Бадма-Горяев О.В., Мацак В.А., и др. Особенности классификаций грыж в современной хирургии (обзор литературы) // Эндоскопическая хирургия. — 2007. — Т.13. — №4 — С. 49–52. [Protasov AV, Badma-Goryaev OV, Matsak VA, et al. Peculiarities of hernia classifications in contemporary surgery (literature review). Endoskopicheskaya khirurgiya. 2007;13(4):49–52. (In Russ).]
6. Детская хирургия. Учебник / Под ред. Исакова Ю.Ю., Разумовского А.Ю. — М.: ГЭОТАР-Медиа; 2015. — С. 523–525. [Detskaya khirurgiya. Uchebnik. Ed by Isakov Yu.Yu., Razumovskii A. Yu. Moscow: GEOTAR-Media; 2015. pp. 523–525. (In Russ).]
7. Талыпов С.Р. Сравнительная оценка традиционного и лапароскопического способов лечения паховых грыж у детей: Дис. … канд. мед. наук. — М.; 2011. — 103 с. [Talypov SR. Sravnitel’naya otsenka traditsionnogo i laparoskopicheskogo sposobov lecheniya pakhovykh gryzh u detei. [dissertation] Moscow; 2011. 103 p. (In Russ).]
8. Шамардина А.К., Шаронова В.П. Паховое грыжесечение у детей по Дюамелю с позиций новой биомеханики брюшного пресса // Вестник Российского государственного медицинского университета. — 2009. — №3 — С. 15. [Shamardina AK, Sharonova VP. Pakhovoe gryzhesechenie u detei po Dyuamelyu s pozitsii novoi biomekhaniki bryushnogo pressa. Bulletin of RSMU. 2009;(3):15. (In Russ).]
9. Akin EA, Khati NJ, Hill MC. Ultrasound of the scrotum. Ultrasound Q. 2004;20(4):181–200. doi: 10.1097/00013644-200412000-00004.
10. Васильев В.И. К вопросу о ятрогенной обтурационной аспермии. Сб. тезисов I конгресса «Андрология и генитальная хирургия». Москва, 2001. Приложение. С. 72. [Vasil’ev VI. K voprosu o yatrogennoi obturatsionnoi aspermii. (Conference proceedings) Ist Kongress «Andrologiya i genital’naya khirurgiya». Moscоw; 2001. Prilozhenie. pp. 72. (In Russ).]
11. Купатадзе Д.Д. Клиника, диагностика и лечение паховых грыж у детей // Стационарозамещающие технологии: Амбулаторная хирургия. — 2002. — №1 — С. 40–42. [Kupatadze DD. Klinika, diagnostika i lechenie pakhovykh gryzh u detei. Statsionarozameshchayushchie tekhnologii: Ambulatornaya khirurgiya. 2002;(1):40–42. (In Russ).]
12. Hernandez CG. Laparoscopic approach of the inguinal pathologies in children. (Conference proceedings) 16th Annual Congress for Endosurgery in children. Argentina; 2007. p. 59.
13. Викторов В.В., Акбашев Р.Н., Алянгин В.Г., и др. Лапароскопическое лечение ущемленных паховых и паховомошоночных грыж у детей // Эндоскопическая хирургия. — 2004. — Т.10. — №4 — С. 7–11. [Viktorov VV, Akbashev RN, Alyangin VG, et al. Laparoskopicheskoe lechenie ushchemlennykh pakhovykh i pakhovo-moshonochnykh gryzh u detei. Endoskopicheskaya khirurgiya. 2004;10(4):7–11. (In Russ).]
14. Медведев А.А. Диагностика и оперативное лечение заболеваний влагалищного отростка брюшины у детей с применением современных технологий: Дис. … канд. мед. наук. — М.: 2007. — 150 с. [Medvedev AA. Diagnostika i operativnoe lechenie zabolevanii vlagalishchnogo otrostka bryushiny u detei s primeneniem sovremennykh tekhnologii. [dissertation] Moscow: 2007. 150 p. (In Russ).]
15. Gorsler CM, Schier F. Laparoscopic herniorrhaphy in children. Surg Endosc. 2003;17(4):571–573. doi: 10.1007/s00464-002-8947-y.
Единственный способ избавиться от грыжи – сделать операцию
– Григорий Александрович, что такое
паховая грыжа и почему она возникает?
– Этот недуг известен еще с давних времен. Основная причина появления паховой грыжи – длительно существующее
несоответствие между силой внутрибрюшного давления и сопротивления
ему определенных участков брюшной
стенки. В результате возникает растяжение мышечных тканей. Через отверстия
в брюшной стенке внутренние органы
(чаще всего петли кишечника) выходят
из живота под наружный покров тела или
в другую полость. К естественным отверстиям брюшной стенки относится паховый канал, где часто и формируются так
называемые паховые грыжи. Чрезмерные
физические нагрузки, недозированные
силовые упражнения с нагрузкой на живот, болезни кишечника, сопровождающиеся запорами, – все это может послужить причиной возникновения грыжи.
Пол, возраст, особенности телосложения
также являются предрасполагающими
факторами для формирования этой патологии. Говоря о приобретенных паховых
грыжах, следует отметить, что они возникают в основном у взрослых мужчин в
результате тяжелой физической работы,
связанной, в частности, с поднятием тяжестей.
– Насколько распространено это заболевание?
– Паховая грыжа – очень распространенная патология. В структуре плановых операций в общей хирургии пластика паховой грыжи стоит на первом месте. Пока
грыжа поддается вправлению, ситуация
не критическая. Но достаточно часто возникает ущемление грыжи (сдавление)
в области грыжевых ворот, через которые
происходит выпячивание внутренних
органов из брюшной полости. Это очень
опасное состояние, которое может привести к омертвению тканей и воспалению
брюшной стенки. Фатальные исходы при ущемлении грыжи отмечаются в 4–11 %
случаев. Наиболее уязвимы в этом плане
пациенты старшего возраста. Экстренная госпитализация позволяет оказать
необходимую помощь. Однако операция
при ущемленной грыже всегда сложнее
планового вмешательства и часто сопровождается осложнениями. Необходимо
понимать: если грыжа сформировалась,
то самостоятельно она уже не исчезнет.
Единственный способ от нее избавиться – сделать операцию. Чтобы избежать
возможных осложнений, лучше сделать
ее в плановом порядке.
– Имеются ли какие-то противопоказания к проведению подобной операции?
– Операции не подлежат пациенты с так
называемыми абсолютными противопоказаниями. Еще в конце XIX века немецкие хирурги сформулировали принципы
противопоказаний к плановой операции
по поводу грыжи: «слишком молодой»,
«слишком пожилой» и «слишком больной». Так и до сих пор младенцы, люди
преклонного возраста и пациенты с декомпенсированными заболеваниями
и состояниями не подлежат плановому
хирургическому лечению. В этих случаях консилиумом специалистов решается
вопрос об избираемой тактике. Консервативное лечение у взрослых заключается в ограничении физических нагрузок,
соблюдении диеты, регулировании стула,
ношении бандажа.
– Какие существуют подходы к хирургическому лечению грыж?
– Традиционные операции с устранением грыжи и ликвидацией слабых мест с
применением собственных тканей имеют
огромную историю. Существует более 300
способов проведения подобных операций. Прогресс развития хирургии только
за последние 40 лет позволил разработать
еще около 50 новых способов, которые
направлены на уменьшение частоты возможных рецидивов и осложнений лечения. Активно развивается лапароскопическая хирургия. Сегодня в нашей больнице
порядка 50 % операций по поводу паховых
грыж выполняется лапароскопическим
путем. Благодаря высокому техническому
оснащению и возможности тренинга со
специальным оборудованием и инструментами все хирурги нашего стационара
освоили лапароскопические операции и
совершенствуются в их исполнении.
Современным и эффективным методом пластики грыжи является применение сетчатых имплантов. При проведении операции они вшиваются в брюшную
стенку и создают каркас, который впоследствии обрастает собственными тканями организма и укрепляет ее (операция
по Лихтенштейну). Использование этих
материалов позволяет добиться быстрой
реабилитации пациента и снижает частоту рецидивов заболевания. Европейским
геронтологическим обществом в настоящее время рекомендованы и лапароскопические способы пластики грыжевых дефектов. Это ненатяжные виды пластики,
при которых имплантируется сетчатый
протез над или под брюшину под оптическим контролем с использованием лапароскопической технологии. В нашей
больнице применяются все эти методики.
В содружестве с коллегами из Университетской клиники МГМСУ им. А. И. Евдокимова, расположенной на базе больницы, мы разрабатываем и внедряем новые
способы хирургического лечения различных заболеваний. В этом году нами получен патент на совместную разработку
по способу фиксации специальной сетки
при лапароскопическом лечении паховой грыжи. Применение его на практике
позволило не только оптимизировать хирургическое лечение паховых грыж, но
и сэкономить значительные бюджетные
средства.
– Как при таком огромном количестве
методик можно выбрать оптимальный для пациента способ выполнения
операции?
– Сложности у специалистов возникают часто при лечении рецидивных и гигантских паховых грыж. В этих случаях
выбор техники операции должен быть
тщательно оценен с учетом всех нюансов. В 2006 году во время стажировки в
Берлине в клинике профессора Уве Баера, будучи участником операций и наблюдая за проведением консилиумов по
выбору методики операции, я видел, как
скрупулезно при полном техническом
арсенале выбирается немецкими коллегами способ операции. Оценивается
все: сложность пластики брюшной стенки, ожидаемая длительность операции,
возможный процент рецидива, операционно-анестезиологический риск. Все
эти факторы в совокупности определяют
объем предстоящей операции и методику, о чем обязательно информируется пациент. Данная практика внедрена и у нас,
что позволяет обоснованно разрешать
возникающие вопросы. На медицинских
консилиумах, в которых наряду с хирургами участвуют другие профильные
специалисты: терапевты, неврологи, реаниматологи, кардиологи, – коллегиально
выбирается тактика лечения и наиболее
оптимальный для каждого конкретного
пациента способ выполнения оперативного вмешательства.
– Как вы считаете, почему многие россияне все же предпочитают выполнять
операции за рубежом?
– Действительно, некоторые сограждане
делают выбор в пользу заграницы. Почему? Располагая немалыми средствами,
они едут лечиться из соображений анонимности, за эксклюзивными методиками, а также к конкретным специалистам,
о которых имеют привлекательную информацию. Но сегодня в столичном регионе концентрация сил и средств вполне
достаточна для оказания любых видов
специализированной медицинской помощи. В масштабах больницы мы располагаем примерами, когда наши коллеги,
имеющие родственников в дальнем зарубежье и возможность организовать
свое лечение в западных клиниках, однозначно делают выбор в пользу московских клиник. Во-первых, известен
высокий уровень нашей оснащенности
и подготовленности медицинских кадров; во-вторых, нет отличий по итогам
лечения, в-третьих – комфорт пребывания в родной языковой среде очевиден,
и в-четвертых – нет расходов на трафик,
действует наш страховой полис и доступна самая разнообразная высокотехнологичная медицинская помощь. Важно и
то, что можно выбрать для себя наиболее
привлекательное лечебное учреждение
на основании объективной открытой некоммерческой информации
Автор: Ирина Степанова
Детская хирургия. Удаление грыж
ПУПОЧНАЯ ГРЫЖА
Что такое пупочная грыжа?
Пупочная грыжа возникает вследствие нарушения замыкания пупочного кольца в процессе заживления пуповинного остатка, вследствие чего происходит выпячивание подкожно-жировой клетчатки (реже стенки кишки) наружу. Сопутствующие заболевания, вызывающие нарушение тонуса мышц передней брюшной стенки, увеличенное внутрибрюшное давление также являются предраспалагающим фактором для образования пупочной грыжи. Пупочная грыжа чаще встречается у девочек и составляет до 5% от общего числа грыж.
Симптомы
Уже в периоде новорождённости пупочная грыжа проявляется выпячиванием округлой или овальной формы разных размеров. В спокойном состоянии и в положении ребёнка лёжа грыжевое выпячивание легко вправляется в брюшную полость; тогда хорошо прощупывается незамкнутое пупочное кольцо. При широком пупочном кольце, когда грыжевое выпячивание появляется при малейшем беспокойстве ребёнка, но так же быстро и легко вправляется, нет никаких оснований думать, что содержимое грыжи травмируется и вызывает боль. Пупочные грыжи ущемляются крайне редко.
Диагностика
Диагностика, как правило, не вызывает затруднений и не требует дополнительного обследования.
Лечение
Примерно в 60% случаев в процессе роста у детей происходит самостоятельное закрытие пупочной грыжи, к 2-3 годам. Этому способствуют консервативные мероприятия, направленные на укрепление мышц передней брюшной стенки, ежедневный массаж и гимнастика, проводимые родителями с 1 мес жизни. Укладывание ребёнка на живот за 15–20 мин до кормления способствует повышению общего тонуса и развитию мышц, в том числе и брюшного пресса. После года продолжают комплекс упражнений ЛФК, также направленный на укрепление мышц брюшного пресса. Ущемления пупочных грыж, как правило, не происходит, поэтому оперативное лечение носит преимущественно косметический характер.
Оперативное вмешательство (грыжесечение и пластика пупочного кольца) целесообразно проводить в возрасте старше 5 лет. Однако, если дефект имеет большие размеры (больше 3-х см) или пупочное кольцо имеет плотный фиброзный край, а консервативное лечение не эффективно, грыжесечение выполняют в более ранние сроки. При отсутствии противопоказаний данную операцию возможно проводить амбулаторном в специализированном стационаре.
ГРЫЖА БЕЛОЙ ЛИНИИ ЖИВОТА
Что такое грыжа белой линии живота?
Грыжа белой линии живота представляет собой небольшие дефекты апоневроза, располагающихся на срединной линии между пупком и мечевидным отростком. Часто встречают грыжи, расположенные непосредственно над пупком – их называют параумбиликальные. При внешнем осмотре ребёнка иногда сложно отличить параумбиликальную грыжу от пупочной, но пальпация грыжевого кольца легко позволяет определить, что оно находится над пупком (который при этом может быть замкнут).
Симптомы
Грыжи белой линии живота обычно выявляются у детей старше 2–3 лет жизни. По средней линии живота определяется округлое эластичное, легко вправимое образование, безболезненное при пальпации. Часто в дефект апоневроза выпячивается только предбрюшинная клетчатка. Размеры грыжевого образования могут быть различными. В ряде случаев иногда может возникать болевой синдром, связанный с вовлечением в дефект апоневроза париетальной брюшины, образующей грыжевой мешок.
Диагностика
Диагностика данный патологии затруднений не вызывает и основывается на клиническом осмотре.
Лечение
Лечение грыжи белой линии живота, в том числе и параумбиликальной, только оперативное. Операцию выполняют после установления диагноза, начиная с 3-х лет жизни ребенка. Ущемление грыжи белой линии живота у детей — чрезвычайно редкое явление.
Возможно выполнение оперативного лечения в амбулаторных условиях.
ВОДЯНКА ОБОЛОЧЕК ЯИЧКА И СЕМЕННОГО КАНАТИКА
Что такое водянка оболочек яичка?
Водянка оболочек яичка (гидроцеле) и семенного канатика (фуникулоцеле) – очень часто встречаемая патология у мальчиков. Возникновение заболевания связано с незаращением к моменту рождения у ребенка влагалищного отростка брюшины и скоплением в его полости серозной жидкости. Существует несколько вариантов данной патологии. В случае отсутствия закрытия всего влагалищного отростка образуется сообщающаяся водянка оболочек яичка и семенного канатика. При заращении влагалищного отростка в проксимальном отделе образуется несообщаюшаяся водянка оболочек яичка. Если отросток закрылся в дистальном отделе, а проксимальный сообщается с брюшной полостью, можно говорить о сообщающейся водянке семенного канатика. Когда же происходит облитерация отростка в дистальном и проксимальном отделах, а жидкость скапливается в среднем его отделе, говорят о несообщающейся водянке оболочек семенного канатика, или кисте семенного канатика.
Образование водянки связывают со сниженной впитывающей способностью стенки влагалищного отростка, а также с особенностями строения лимфатического аппарата паховой области.
У детей старшего возраста и взрослых причинами возникновения гидроцеле и фуникулоцеле могут быть травма и воспаление. При ударе в паховую область в оболочках семенного канатика может скопиться жидкость, не рассасывающийся длительное время. В этих случаях говорят об остро возникшей кисте семенного канатика.
Симптомы и диагностика
Водянка характеризуется увеличением половины, а при двустороннем заболевании – всей мошонки. При изолированной водянке яичка припухлость имеет округлую форму, у её нижнего полюса располагается яичко. Сообщающаяся водянка проявляется мягким эластическим образованием продолговатой формы, верхний край которого находится у наружного пахового кольца. При натуживании это образование увеличивается и становится более плотным. Пальпация образования безболезненна. При диафаноскопии выявляется характерный симптом «просвечивания». При клапанном характере сообщения с брюшной полостью возможно возникновение напряженной водянки, что требует экстренного обращения к врачу. Киста семенного канатика при осмотре имеет округлую или овальную форму и имеет чёткие контуры, пальпация так же безболезненна
Наиболее часто водянку оболочек яичка приходится дифференцировать от паховой грыжи. При вправлении грыжевого содержимого слышно характерное урчание, и сразу после вправления припухлость в паховой области исчезает. При несообщающейся водянке попытка вправления не приносит успеха. В случае сообщения размеры образования в горизонтальном положении уменьшаются, но медленнее, чем при вправлении грыжи, и без характерного звука. Наиболее целесообразным в таких случаях является использование ультразвуковой диагностики органов мошонки и паховых областей.
Большие трудности возникают при дифференциальной диагностике остро возникшей кисты с ущемлённой паховой грыжей. В таких случаях прибегают к оперативному вмешательству с предварительным диагнозом «ущемлённая паховая грыжа».
Лечение
В течение первого года жизни возможно самоизлечение ребенка за счёт завершения процесса закрытия влагалищного отростка, поэтому оперативное лечение целесообразно проводить детям старше 1-1,5лет (при отсутствии напряжённой водянки оболочек яичка). Если же большое количество жидкости вызывает напряжение в оболочках, сопровождается беспокойством ребёнка за счёт сдавление яичка, то детям до 6 мес проводят пункцию оболочек яичка и эвакуируют жидкость, после чего накладывают суспензорий. Повторную пункцию проводят при необходимости, вследствие повторного накопления жидкости.
При врождённой водянке применяют операцию Росса, цель которой является прекращение сообщения полости мошонки с брюшной полостью и создание оттока для водяночной жидкости. Возможно выполнение оперативного лечения в амбулаторных условиях.
ПАХОВАЯ ГРЫЖА
Что такое паховая грыжа?
Врождённая паховая грыжа – одно из самых распространённых хирургических заболеваний детского возраста. Преимущественно встречается односторонняя врождённая паховая грыжа, (справа примерно в 3 раза чаще) и наблюдается, главным образом, у мальчиков, что связано с процессом опускания яичка. Приобретённые паховые грыжи в детском возрасте встречаются чрезвычайно редко, и обычно у мальчиков старше 10 лет, имеющих повышенную физическую нагрузку и выраженную слабость передней брюшной стенки.
Паховая (пахово-мошоночная) грыжа характеризуется наличием грыжевого выпячивания в паховой области, обусловленного перемещением содержимого брюшной полости в паховый канал и мошонку. Причиной развития врождённой косой паховой грыжи у детей является незаращённый вагинальный отросток брюшины.
Содержимым грыжевого мешка у детей чаще всего бывают петли тонкой кишки, в старшем возрасте – сальник. У девочек в грыжевом мешке наиболее часто располагается яичник, иногда вместе с маточной трубой.
Симптомы и диагностика
Уже с периода новорождённости в паховой области у ребенка появляется выпячивание, увеличивающееся при крике и беспокойстве и уменьшающееся или исчезающее в спокойном состоянии. Выпячивание безболезненно, имеет округлую (при паховой грыже) или овальную (при пахово-мошоночной грыже) форму. При пахово-мошоночной грыже выпячивание опускается в мошонку, вызывая увеличение одной половины и приводя к её асимметрии. Консистенция образования эластическая. В горизонтальном положении обычно легко удаётся вправить содержимое грыжевого мешка в брюшную полость. При этом отчётливо слышно характерное урчание. После вправления грыжевого содержимого хорошо пальпируется расширенное наружное паховое кольцо. У девочек выпячивание при паховой грыже имеет округлую форму и определяется у наружного пахового кольца. При больших размерах грыжи выпячивание может опускаться в большую половую губу.
В сомнительных случаях, когда при осмотре грыжевое выпячивание определить не удаётся, но есть указания на него в анамнезе, целесообразно применение ультразвукового исследования пахового канала.
Дифференцировать паховую грыжу приходится главным образом с сообщающейся водянкой оболочек яичка.
Лечение
Единственный радикальный метод лечения паховой грыжи – это оперативный. Современные методы обезболивания позволяют выполнить операцию в любом возрасте, начиная с периода новорождённости. По относительным противопоказаниям (перенесённые заболевания, гипотрофия, рахит и др.) в неосложнённых случаях операцию переносят на более старший возраст 6-12 мес.
В связи с тем, что основная причина грыжи у детей – наличие сообщения с брюшной полостью, целью операции является перевязка шейки грыжевого мешка. В настоящее время оперативное лечение может быть выполнено 2 способами: открытая операция или лапароскопическая герниопластика.
ВАРИКОЦЕЛЕ
Что такое варикоцеле?
Варикоцеле – варикозное расширение вен гроздевидного (лозовидного) сплетения, встречающееся у 15% мальчиков ,преимущественно в возрасте после 9–10 лет.
Различают идиопатическое (первичное) и симптоматическое (вторичное) варикоцеле. Развитие вторичного варикоцеле обусловлено сдавлением путей оттока крови от яичка каким-либо объёмным забрюшинным образованием (опухолью, увеличенными лимфатическими узлами, кистой).
Первичное варикоцеле образуется, как правило, слева и имеет довольно сложный генез. В препубертатном и начале пубертатного периода мальчики интенсивно растут, что сказывается дополнительным повышением давления в гроздевидном сплетении за счёт прироста ортостатического давления. В этот же период наблюдают усиленный приток артериальной крови к яичку. Возрастающий в связи с этим отток крови чрезмерно растягивает яичковую вену, раздвигая клапаны и открывая таким образом путь ретроградному поступлению крови из переполненной почечной вены в яичковую. Длительный застой венозной крови приводит к повышению температуры, развитию склеротических изменений в яичке и нарушению дифференцировки сперматогенного эпителия. В дальнейшем это может проявиться снижением общего сперматогенеза и развитием бесплодия. Таким образом, важной составляющей в лечении варикоцеле и предотвращении его последствий является своевременная диагностика.
Симптоматика и диагностика
Очень редко варикоцеле обнаруживают у детей раннего (2–5 лет) возраста. В анамнезе таких больных обычно удаётся выявить фактор, вызвавший длительное нарушение кровообращения яичка (травма, воспаление, оперативное вмешательство).
Клинически различают три степени варикоцеле. Иногда варикозные изменения вен отмечают справа или с обеих сторон. Варикоцеле только справа связано с аномальным впадением правой яичковой вены в почечную. Двустороннее варикоцеле обусловлено наличием межъяичковых анастомозов, по которым повышенное давление крови в левом яичке передаётся на правую сторону. После излечения левостороннего варикоцеле обычно исчезает и расширение правого гроздевидного сплетения.
В настоящее время «золотым стандартом» в диагностике варикоцеле является скротальная эходопплерография, которую выполняют на ультразвуковых аппаратах с допплеровским датчиком. Исследование выполняют в орто- и клиностазе и с использованием модифицированной пробы Вальсальвы (натуживание брюшного пресса лёжа). С её помощью также можно выявить субклинически протекающее варикоцеле, которые трудно пропальпировать. При не спадающемся в горизонтальном положении варикоцеле, показаны дополнительные исследования с целью обнаружения объёмного забрюшинного образования (УЗИ, КТ, экскреторная урография).
Лечение
Лечение варикоцеле только оперативное. При первичном варикоцеле проводят перевязку яичковой вены в забрюшинном пространстве с помощью лапароскопической техники. Так же варикоцеле можно ликвидировать путём селективной эндоваскулярной склеротерапии яичковой вены после её флебографии. Целью данных оперативных вмешательств является прекращение инвертированного тока крови от почки к яичку, что ведёт к спадению варикозных вен.
Паховая грыжа
Что такое паховая грыжа?
Паховая грыжа – это выпадение тканей или органа из брюшной полости (сальник, петля кишки, яичник у девочек) через широкий паховый канал.
Паховые грыжи у детей врожденные. Основную роль в формировании паховых грыж у детей играет «вагинальный отросток». Это выпячивание брюшины, которое во время внутриутробного развития участвует в процессе опускания яичка из забрюшинного пространства в мошонку. Именно нарушение процесса облитерации (заращения) вагинального отростка создает предпосылки для образования водянки яичка, паховой грыжи или кисты семенного канатика у мальчиков. У девочек паховая грыжа может образоваться в процессе опускания матки в малый таз.
Паховые грыжи встречаются примерно у 5% новорожденных детей. У недоношенных гораздо чаще, чем у доношенных младенцев. У мальчиков чаще чем у девочек. Бывают двусторонние грыжи.
- 1) Водянка оболочек яичка
- 2) Паховая грыжа
- 3) Киста семенного канатика
Как выглядит паховая грыжа?
Обычно у маленького ребенка появляется «припухлость» (выпячивание), которое увеличивается при плаче и беспокойстве и может исчезать в спокойном состоянии.
У детей старшего возраста грыжа может появляться при кашле или физической нагрузке.
Ущемленная паховая грыжа.
Ущемление – это сдавление содержимого грыжевого мешка, которое ведет к нарушению кровообращения и некрозу (омертвению) тканей.
У мальчиков наиболее часто ущемляется петля кишки, а у девочек ячник с маточной трубой.
Грыжевое выпячивание становится плотным, болезненным, не вправляется в брюшную полость. Ребенок становится беспокойным, отказывается от еды, может быть рвота и повышение температуры. В этом случае необходима срочная операция.
Промедление в обращении за медицинской помощью грозит серьезными осложнениями.
Лечение паховых грыж.
Единственно радикальный метод лечения паховой грыжи – операция. Современные способы обезболивания позволяют выполнить операцию в любом возрасте. Откладывать лечение паховой грыжи не стоит, так как самостоятельно она не исчезнет, а со временем меняются ткани пахового канала и требуют более сложной пластики. Но существуют относительные противопоказания (недоношенность, тяжелые сопутствующие заболевания – кардиологическиен, неврологические и т.д.). В этих случаях операцию переносят на более старший возраст (6–12 мес).
Способы оперативного лечения:
1) Открытая операция.
Выполняют маленький разрез (1-2) см в паховой области и перевязывают грыжевой мещок. Операция выполняется под общим обезболиванием (масочный наркоз) и длится примерно 15 мин. Сложная пластика пахового канала не требуется. Это уменьшает травматичность операции и через 3-4 часа ребенок может быть выписан домой. Накладывают атравматичные, внутрикожные швы саморассасывающейся нитью.
2) Лапароскопическая операция.
Лапароскопия – одно из новых и передовых направлений в хирургии.Это хирургический метод, позволяющий врачу проводить оперативное вмешательство без большого разреза, используя маленькие по 3-5 мм проколы брюшной стенки. Вмешательство проводится при помощи специальной медицинской техники, позволяющей на цветном экране под большим увеличением видеть органы и ткани, а через дополнительные проколы проводить оперативное вмешательство специальными изящными инструментами.
Преимущества лапароскопии:
- идеальный косметический результат (без разреза)
- исключает операционную травму элементов семенного канатика
- лапароскопический доступ позволяет выявить незаращение вагинального отростка с другой стороны и произвести герниорафию (ушивание грыжи) с двух сторон
3) Видеоассистированная герниорафия — относительно новый способ хирургического лечения паховой грыжи, совмещающий в себе преимущества открытой и лапароскопической методики:
- требует минимальных временных затрат,
- малотравматичен,
- хороший косметический результат,
- эффективность высокая.
По нашим данным (около 60 операций) частота рецидивов не превышает показатели открытой и лапароскопической герниорафии.
Медицинская помощь, хирургическая помощь, консультации
Автор
Андре Хебра, доктор медицины Главный врач детской больницы Немур; Профессор хирургии Медицинского колледжа Университета Центральной Флориды
Андре Хебра, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия педиатрии, Американский колледж хирургов, Американская медицинская ассоциация, Американская педиатрическая хирургическая ассоциация, детская Онкологическая группа, Медицинская ассоциация Флориды, Международная группа педиатрической эндохирургии, Общество американских желудочно-кишечных и эндоскопических хирургов, Общество лапароэндоскопических хирургов, Медицинская ассоциация Южной Каролины, Юго-Восточный хирургический конгресс, Южная медицинская ассоциация
Раскрытие: не раскрывать.
Специальная редакционная коллегия
Мэри Л. Виндл, PharmD Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: нечего раскрывать.
Главный редактор
Кармен Каффари, доктор медицины Доцент кафедры педиатрии, отделение гастроэнтерологии / питания, Медицинская школа университета Джона Хопкинса
Кармен Каффари, доктор медицины, является членом следующих медицинских обществ: Американского колледжа гастроэнтерологии, Американской гастроэнтерологической ассоциации, Североамериканское общество детской гастроэнтерологии, гепатологии и питания, Королевский колледж врачей и хирургов Канады
Раскрытие информации: Получены гонорары от лабораторий Прометея за выступления и обучение; Получал гонорары от Abbott Nutritionals за выступления и преподавание.для: Abbott Nutritional, Abbvie, спикеры.
Дополнительные участники
Джеффри Дж. Дюбуа, доктор медицины Начальник детской хирургической службы, отделение детской хирургии, Kaiser Permanente, Женский и детский центр, Медицинский центр Розвилля
Джеффри Дж. Дюбуа, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия педиатрии, Американский колледж хирургов, Американская педиатрическая хирургическая ассоциация, Калифорнийская медицинская ассоциация
Раскрытие: Ничего не разглашать.
Открытая пластика паховой грыжи (герниоррафия, герниопластика) | Детская больница CS Mott
Обзор хирургии
При открытой операции по пластике грыжи делается один длинный разрез в паху. Если грыжа выпячивается из брюшной стенки (прямая грыжа), выпуклость возвращается на место. Если грыжа опускается по паховому каналу (непрямая), грыжевой мешок либо отодвигается, либо перевязывается и удаляется.
Слабое место в мышечной стенке, где грыжа выпирает, традиционно лечили путем сшивания краев здоровой мышечной ткани вместе (герниорафия).Это подходит для небольших грыж, которые присутствуют с рождения (непрямые грыжи), и для здоровых тканей, где можно наложить швы, не увеличивая нагрузку на ткань. Но хирургический подход варьируется в зависимости от области восстанавливаемой мышечной стенки и предпочтений хирурга.
Пластыри из синтетического материала в настоящее время широко используются для лечения грыж (герниопластики). Это особенно верно при больших грыжах и при повторных грыжах. Пластыри накладываются на ослабленный участок брюшной (брюшной) стенки после того, как грыжа вернется на место.Пластырь снижает напряжение ослабленной брюшной стенки, снижая риск повторения грыжи.
Открытая операция отличается от лапароскопической хирургии грыжи следующим образом:
- Открытая операция требует одного большего разреза вместо нескольких маленьких.
- Если грыжи есть с обеих сторон, потребуется второй разрез для исправления другой грыжи. Лапароскопическая операция позволяет хирургу восстановить обе грыжи, не делая дополнительных разрезов.
- Открытая пластика грыжи может выполняться под общей, спинальной или местной анестезией. Лапароскопическая операция требует общей анестезии.
Чего ожидать после операции
Большинство людей, перенесших открытую операцию по пластике грыжи, могут отправиться домой в тот же день. Время восстановления — около 3 недель.
Скорее всего, вы сможете вернуться к легкой активности через 3 недели. После 6 недель восстановления после физических упражнений следует подождать.
Не делайте ничего, что причиняет боль.Вероятно, вы снова сможете водить машину примерно через 2 недели или когда у вас не будет боли в паху. Вы можете вступить в половую связь примерно через 3 недели.
Инфекция
Отек над разрезом — обычное явление после операции по удалению грыжи. Это не значит, что операция прошла неудачно. Чтобы уменьшить отек и боль, прикладывайте к пораженному участку лед или холодный компресс на 10–20 минут за раз. Делайте это каждые 1-2 часа. Положите тонкую ткань между льдом и кожей. Если у вас есть какие-либо из этих симптомов, позвоните своему врачу:
- Разрез заметно теплый и красный.
- Яичко твердое и опухшее.
- Ваша рана кровоточит через повязку.
- У вас жар.
Почему это делается
Хирургическое лечение рекомендуется при паховых грыжах, вызывающих боль или другие симптомы, а также при ущемленных или ущемленных грыжах. При паховых грыжах у детей всегда рекомендуется хирургическое вмешательство. Младенцам и детям обычно проводят открытую операцию по удалению паховой грыжи.
Как это работает
Открытая операция по удалению паховой грыжи безопасна. Частота рецидивов (грыж, требующих двух и более операций) низка, если открытая пластика грыжи выполняется опытными хирургами с использованием сетчатых пластырей. В настоящее время синтетические пластыри широко используются для герниопластики как в открытой, так и в лапароскопической хирургии.
Вероятность рецидива грыжи после открытой операции колеблется от 1 до 10 на каждые 100 выполненных открытых операций. сноска 1
Риски
Взрослые и дети, перенесшие герниопластику, подвержены риску:
- Реакция на анестезию (основной риск).
- Заражение и кровотечение на месте.
- Повреждение нервов, онемение кожи, нарушение кровоснабжения мошонки или яичек, приводящее к атрофии яичек (все нечасто).
- Повреждение пуповины, по которой сперма от яичек к половому члену (семявыносящий проток) не может быть отцовской.
- Повреждение бедренной артерии или вены.
О чем думать
Следующие люди нуждаются в специальной подготовке перед операцией, чтобы снизить риск осложнений:
- Те, у кого в анамнезе есть тромбы в крупных кровеносных сосудах (тромбоз глубоких вен)
- Курильщики
- Те, кто принимает большие дозы аспирина
- Те, кто принимает лекарство (называемое разжижителем крови), предотвращающее образование тромбов
Большинство операций по пластике паховой грыжи у взрослых всех возрастов и здоровых детей проводится в амбулаторных условиях.Амбулаторная операция длится около 1 часа.
Список литературы
Цитаты
- Хармон JW, Вольфганг CL (2007). Грыжи паха и брюшной стенки. В NH Fiebach et al., Eds., Principles of Ambulatory Medicine , 7th ed., Pp. 1673–1681. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Кредиты
Текущий по состоянию на:
15 апреля 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
E.Грегори Томпсон, врач-терапевт,
Адам Хусни, врач, семейная медицина,
, Кэтлин Ромито, врач, семейная медицина,
, Кеннет Барк, врач, врач общей хирургии, хирургия толстой и прямой кишки,
По состоянию на 15 апреля 2020 г.
Автор:
Здоровый персонал
Медицинское обозрение: E. Грегори Томпсон, врач-терапевт и Адам Хусни, доктор медицины, семейная медицина, Кэтлин Ромито, врач, семейная медицина, Кеннет Барк, доктор медицины, общая хирургия, хирургия толстой и прямой кишки
Хармон Дж. У., Вольфганг К. Л. (2007).Грыжи паха и брюшной стенки. В NH Fiebach et al., Eds., Principles of Ambulatory Medicine , 7th ed., Pp. 1673-1681. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Гидроцеле и паховая грыжа
Гидроцеле — это скопление жидкости в мешочке, которое вызывает отек в области паха или мошонки. Паховая грыжа возникает, когда органы брюшной полости выступают в паховый канал или мошонку. Примерно 1-5% детей будут иметь грыжу или гидроцеле, в том числе новорожденные.У мальчиков это заболевание примерно в 8-10 раз чаще, чем у девочек, и оно возникает примерно в два раза чаще с правой стороны паха, чем с левой.
Недоношенные дети, маленькие для гестационного возраста и близнецы имеют более высокий уровень гидроцеле и паховой грыжи. семейный анамнез грыжи также приводит к увеличению заболеваемости.
Пациентов могут осмотреть специалисты по урологии Texas Children’s.
Симптомы и типы
Гидроцеле — это скопление жидкости вокруг яичка.Есть 2 типа:
- Общение: это дефект, с которым рождаются дети, когда канал проходит от брюшной полости к мошонке, позволяя жидкости перемещаться вперед и назад. Количество жидкости и отек часто становится больше и меньше в течение дня.
- Не сообщающийся: при этом типе гидроцеле жидкость поступает из слизистой оболочки мошонки и часто является результатом воспаления; они распространены в период новорожденности, но имеют тенденцию улучшаться в течение первых нескольких месяцев жизни.Количество жидкости остается постоянным в течение дня.
Существует 2 основных типа грыжи:
- Паховое, непрямое: это то же самое, что и сообщающееся гидроцеле, но может включать случаи с брюшными структурами в мошонке. Если органы брюшной полости, такие как тонкий кишечник или сальник, не могут быть возвращены обратно в брюшную полость, кровоток может быть прекращен.
- Паховый, прямой: это вызвано слабостью в дне пахового канала; этот тип грыжи у детей встречается нечасто.
Диагностика и тесты
Диагноз ставится на основании осмотра и медицинского осмотра врачом. Выпуклость или припухлость будет присутствовать в мошонке или паху, особенно при повышенном давлении в животе (когда ребенок плачет или напрягается). Отек может прогрессировать в течение дня и уменьшаться во время дневного сна или в ночное время (это указывает на сообщение о гидроцеле или паховой грыже). Гидроцеле может казаться голубоватым; при пальпации слоев грыжевого мешка, скользящих друг по другу, может наблюдаться «признак шелковой перчатки».Врач слегка надавит, чтобы оценить, можно ли уменьшить отек. Визуализирующие исследования обычно не требуются, за исключением редких случаев, когда есть опасения по поводу ущемленной грыжи или другой острой патологии мошонки.
Лечение и уход
Не существует медицинского лечения паховой грыжи или гидроцеле, только хирургическое лечение.
- Не сообщающееся гидроцеле может наблюдаться до тех пор, пока ребенку не исполнится 1 год, так как есть шанс спонтанного разрешения (то есть он перерастет его).
- Сообщающееся гидроцеле / паховая грыжа при постановке диагноза следует лечить хирургическим путем, чтобы снизить риск сужения. В паху делается небольшой разрез, чтобы получить доступ к грыжевому мешку. Затем мешок перевязывают. Вероятность успеха этой процедуры очень высока, а риск повреждения окружающих структур (семенного канатика) низкий, около 1%. У младенцев и детей младше 2 лет иногда выполняется исследование другой стороны грыжи.
Жизнь и управление
Обычно ребенка выписывают домой в день операции и прописывают обезболивающее от дискомфорта, но также могут помочь парацетамол или ибупрофен.Ему не следует принимать полную ванну в течение нескольких дней и избегать физических нагрузок в течение 2-3 недель после операции.
Обследование яичек следует проводить ежегодно, чтобы гарантировать отсутствие изменений положения после герниопластики.
Ссылки и источники
Баскин, Лоуренс и Барри Коган, Джон Дакетт. Справочник по детской урологии. Филадельфия: Липпинкотт-Рэйвен; 1997.
Аномалии яичка и скорта. Урология Кэмпбелла-Уолша. Вейн, Кавусси, Новик, Партин, Петерс.Издание 10-е, т. 1. 3582-3586.
Детская лапароскопическая пластика паховой грыжи: обзор методов
Составлено Энн К. Смит, BS # и К. Элизабет Спек, доктор медицины *
# Студент-медик, Вандербильт, * Доцент кафедры детской хирургии, Вандербильт, Нэшвилл, Теннесси.
Все иллюстрации являются оригинальными художественными воспроизведениями фотографий, изображений или описаний из литературы или видео Ишана Асокана, М.Sc, BA №
Обзор
Минимально инвазивная хирургия была показана как выполнимая и безопасная для педиатрических пациентов с 1975 года, когда лапароскопическая операция была впервые использована для лечения непроходимости тонкой кишки. 1 Лапароскопия — это вариант хирургического лечения паховых грыж в дополнение к традиционному открытому доступу. С момента своего появления произошла значительная эволюция с введением ряда инноваций. В каждой итерации сохранена основная предпосылка хирургического лечения паховых грыж у детей — высокая перевязка мешка .Эти методы в целом можно разделить на те, которые выполняются полностью интракорпорально, и те, которые имеют внебрюшинные компоненты, а именно наложение швов.
Лапароскопическая пластика обычно выполняется под общим наркозом. Пациент лежит на спине, часто в позе Тренделенберга. В большинстве описаний хирург располагается на стороне, противоположной грыже, а монитор — на ипсилатеральной стороне. В брюшную полость нагнетают воздух, обычно через пупок, до давления 8-15 мм рт. Ст. В зависимости от роста ребенка.Можно использовать троакары, камеры и инструменты различных размеров с целью получения меньших разрезов. Перед тем, как приступить к пластике грыжи, содержимое грыжи удаляют. С помощью лапароскопии можно оценить контралатеральную сторону и при необходимости выполнить двустороннее восстановление.
При интракорпоральных техниках наложение швов и завязывание узлов выполняется в брюшной полости с помощью лапароскопических инструментов. В экстракорпоральных методах используется лапароскопическая локализация с внешней компрессией, чтобы сделать разрез после того, как определено желаемое место рядом с кольцом.Некоторые полностью окружают мешок в предбрюшинном пространстве, а другие входят в брюшину, прилегающую к семявыносящим протокам или сосудам, для замены шва. При экстракорпоральных методах нить завязывается экстракорпорально, узел погружается в подкожную клетчатку. При применении как интракорпоральных, так и экстракорпоральных методов у мальчиков большое внимание уделяется исключению семявыносящего протока и семенных сосудов, в то время как у девочек круглую связку можно включить в закрытие. Из брюшной полости можно удалить воздух, и перед тем, как завязать шов, любой воздух или жидкость в мешочке вручную откачивают с помощью внешнего сжатия.Фасция пупочного порта обычно зашивается закрытым швом, в то время как другие участки разреза закрываются только стерильными полосками или кожным клеем.
Лапароскопическое лечение паховых грыж у педиатрических пациентов было впервые описано в 1997 году Эль-Гохари. 2 Первоначально эта операция была выполнена только 90 239 женщинам, 90 240 пациентам, поскольку безопасность семявыносящих протоков и сосудов вызывает озабоченность у мужчин. Монтепут и Эспозито 5 были первыми, кто применил лапароскопию для лечения паховых грыж у мальчиков детей с использованием интракорпорального кисетного шва для закрытия пахового кольца, в то время как Шиер впервые описал интракорпоральное ушивание Z-шва только у девочек (1998) 6 , а затем мальчиков (2000). 7 Новые адаптации полностью интракорпоральных методов только у девочек 4 и у обоих полов 8 -11 с годами продолжали развиваться. В 2003 г. Чан и Там 8 добавили интракорпоральную гидродиссекцию как стратегию, позволяющую легче избежать семявыносящих протоков и сосудов у мальчиков. Другие модификации интракорпоральных методов включают рассечение брюшины, 9 , используя брюшину для прикрытия открытого влагалищного отростка, 10 и лапароскопическое иссечение мешка. 11
В 2003 г. использование экстракорпорального наложения швов было описано Prasad et al. 12 С тех пор было разработано множество устройств и произведены модификации, чтобы сделать экстракорпоральный метод менее сложным с технической точки зрения и / или обеспечить улучшенное лигирование грыжевого мешка. 13 -24, 26 , 29 Гидродиссекция применяется не только интракорпорально, но и экстракорпорально. 19 , 24 , 26 , 29 Последние достижения включают уменьшение количества надрезов, необходимых для ремонта. 26 , 29 Один из методов использовал диагностическую лапароскопию для подтверждения грыжи, чтобы создать меньший разрез для относительно стандартной открытой пластики. 25
Ниже приведены описания уникальных методик детской лапароскопической пластики паховой грыжи с использованием текста, графических изображений и видео. Перечисленные разговорные термины, использованные в статьях и видео, были сохранены. Эти методы были обнаружены в результате тщательного поиска в PubMed и видеороликов на YouTube.Опубликованные методы с незначительными отклонениями от ранее опубликованного протокола были включены в справочный раздел, но не описаны. Эти данные собраны в сводных целях, чтобы продемонстрировать эволюцию лапароскопической герниопластики у детей. Никаких официальных рекомендаций по выбору техники не дается.
Чтобы получить доступ к ссылкам, щелкните ссылки в конце описания (для видео) или щелкните ссылку в разделе «Ссылки».
Только для девочек (интракорпорально) :
Лапароскопическая инверсия паховой грыжи и лигирование (LIHIL)
El-Gohary (1997), 2 Lipskar et.al (2010) 3 *
- ОБОРУДОВАНИЕ / ШВА:
- Подпупочный 5-миллиметровый троакар и лапароскоп 30 °
- Два 5-мм троакара 2 или два колотых надреза 2,7 мм 3 на верхних боках
- Мэриленд захват
- 0-PDS Endoloop
- ШАГА:
1. Введите зажим через ипсилатеральный разрез / троакар
2. поместите зажим в грыжевой мешок и возьмитесь за дистальный конец
3.Вывратите мешок в брюшную полость
- Если маточная труба или яичник поражены грыжей, их можно освободить, используя сочетание тупого и острого рассечения и внешнего давления
4. Вставьте Endoloop через контралатеральный разрез
5. Пропустите Мэриленд через петлю и повторно захватите грыжевой мешок
6. скрутите грыжевой мешок, образующий шейку у основания
7. Закрепите петлю на шее
8. повторите с 2 и Endoloop для двойного лигирования
9.Обрежьте остаток мешка
* Выше приведено описание из Lipskar, 2 , в котором используется оригинальная техника El-Gohary 3 с дополнительными троакарами 2,7 мм, а не 5 мм
Бурния
Годой Ленц (2013) 4 §
- ОБОРУДОВАНИЕ / ШВА:
- Игла Вереша и трубка малого калибра для инсуффляции
- Троакары не использовались
- Лапароскопический захват
- ШАГА:
1.Сделайте пупочный разрез (процедура одного разреза)
2. Вставьте иглу Вереша для инсуффляции
3.Замена Veress на трубку для внутрибрюшной инсуффляции малого калибра
4. Введите лапароскоп и зажим рядом с трубкой
5. Вставьте зажим в грыжевой мешок и возьмитесь за дистальный конец
6. переверните мешок в брюшную полость
7. С помощью зажима прижать конец грыжевого мешка
§ Выше описание видео на YouTube, письменного описания не было:
Мальчики и девочки:
интракорпорально:
Кошелек интракорпоральный
Montupet & Esposito (1999) 5
- ОБОРУДОВАНИЕ / ШВА:
- Лапароскоп 5 мм, 0 °
- Два троакара диаметром 3 мм, вставленные на 3-4 см ниже пупка с каждой стороны
- 3-0 рассасывающийся шовный материал
- ШАГА:
1.Надрезать периорифициальную брюшину латеральнее внутреннего кольца
2. Сделайте интракорпоральный кисетный шов вокруг внутреннего кольца
3. При больших грыжах (> 4-5 мм) наложите один или несколько прерывистых швов между соединенным сухожилием и дугой голени.
Интракорпоральный «Z-шов »
Schier (1998) 6 только для девочек, (2000) 7 для обоих
- ОБОРУДОВАНИЕ / ШВА:
- Игла Вереша
- Лапароскоп 2 или 5 мм
- Две венозные канюли №12 (или 2-мм троакары)
- 1.Щипцы 7 мм — контралатеральная сторона
- Иглодержатель 2 мм — ипсилатеральная сторона
- 8 см 4-0 PDS
- ШАГА:
1. Вставьте две венозные канюли или 2-миллиметровые троакары через переднюю брюшную стенку супериомедиально к передним верхним ости подвздошной кости с каждой стороны
2. Нить непосредственно через брюшную стенку
3. Закройте паховое кольцо двумя или тремя Z-образными швами латеральнее семявыносящего протока и сосудов
4. Внутрикорпоральные завязки
Интракорпоральный кошелек с интракорпоральной гидродиссекцией
Chan & Tam (2003) 8
- ОБОРУДОВАНИЕ / ШВА:
- 5-мм пупочный троакар
- Два 5-миллиметровых троакара латеральнее прямой мышцы живота с каждой стороны
- Металлическая канюля для ирригации и отсасывания
- Эндоскопический инжектор (6F, 155мм, инжектор НМ-3К; Olympus)
- Лапароскопический зажим
- Проленовый шов 4-0
- ШАГА:
1.Вставьте металлическую канюлю в полость брюшины
2. Пропустите эндоскопический инъектор через просвет канюли (который будет использоваться для придания жесткости и направления инъектора) и закройте отверстие канюли пластиковым колпачком для предотвращения утечки газа
3. Проведите щипцами через троакар 3 rd , чтобы захватить брюшину рядом с местом соединения семявыносящего протока и сосудов яичка
4. Введите 2 мл физиологического раствора во внебрюшинное пространство, чтобы приподнять брюшину от семявыносящих протоков и сосудов
5.Извлеките канюлю и инжектор
.
6. провести шов непосредственно через брюшную стенку в брюшную полость
7. Завершите кисетный шов вокруг внутреннего кольца, сделав первый укус брюшины над местом гидродиссекции
8. Проверьте закрытие на предмет возможных остаточных дефектов брюшины. При необходимости добавьте прерывистые стежки
Лапароскопическая резекция мешка и ушивание брюшины
Becmeur et al.(2004) 9
- ОБОРУДОВАНИЕ / ШВА:
- 5-мм пупочный троакар
- Два троакара диаметром 3 мм, расположенные сбоку, чуть ниже уровня пупка с каждой стороны
- 3-0 Викрил
- ШАГА:
1. Надрезать брюшину внутри и по периферии по внутреннему паховому кольцу
2. полностью разделить влагалищный отросток, разделив мешок и брюшину на уровне внутреннего пахового кольца
3.Освободить весь влагалищный отросток от семявыносящих протоков и сосудов, чтобы полностью удалить грыжевой мешок целиком
4. У женщин разрыв круглой связки
5. Нить непосредственно через брюшную стенку
6. Лапароскопически закрыть кольцо, избегая сосудов и сосудов
Откидная крышка
Yip et al. (2004) 10
- РАЗМЕЩЕНИЕ:
- Оперирующий хирург стоит у головного конца кровати
- Ассистент стоит на боку, противоположном грыже
- ОБОРУДОВАНИЕ / ШВЫ:
- Подпупочный 5-миллиметровый троакар и лапароскоп 30 °
- Два рабочих троакара вставлены в оба бока
- Шовный полипропилен 4-0
- ШАГА:
1.Интракорпорально рассечь брюшину около переднего и бокового края грыжевого дефекта
2. Поднимите латерально лоскут брюшины, достаточно большой, чтобы закрыть грыжевой дефект, с тупым рассечением под лоскутом
3. При отделении передней и боковой половины окружности мешка от окружающих мягких тканей мешок самопроизвольно схлопывается
4. Нить непосредственно через брюшную стенку
5. Переверните лоскут брюшины кнутри и зафиксируйте его швом, завязав интракорпорально
Внутрибрюшинное разделение грыжевого мешка и ушивание кисетной нити
Wheeler et al.(2011) 11
- ОБОРУДОВАНИЕ / ШВА:
- Пупочный троакар 3 мм и лапароскоп 2,7 мм 30 °
- Атравматический захват
- Лапароскопические ножницы для диатермии или прижигания крючка
- 3-0 или 4-0 Викрил
- ШАГА:
1. Два колотых надреза на 6 см латеральнее пупка с каждой стороны
2. Рассечь по кругу брюшину вокруг внутреннего кольца с помощью ножниц или крючка для прижигания, освобождая брюшину от семявыносящих протоков и сосудов под ними
3.Ушить проксимальный дефект кисетным швом
.
Экстракорпоральное:
Экстракорпоральное со стальным шилом
Prasad et al. (2003) 12
- ОБОРУДОВАНИЕ / ШВА:
- Пупочный троакар 2 мм и лапароскоп 1,7 мм
- 2-мм троакар в боковой части живота
- Захват 1,7 мм
- шило стальное изогнутое
- 2-0 нерассасывающаяся плетеная нить
- ШАГА:
1.Сделайте колющий разрез переднебоковой по отношению к внутреннему кольцу и проденьте изогнутым шилом с нитью до тех пор, пока не будет достигнут уровень брюшины
.
2. Нить шилом и наложить шов на боковую половину внутреннего кольца
3. Когда половина мешка окружена, проколоть брюшину шилом
4. Закрепите конец шва зажимом и извлеките шило
.
5. Снова вставьте пустое шило в колотую рану и проведите им вокруг средней половины кольца
6.Повторно введите брюшину в том же месте, где шов вошел в брюшную полость
7. Визуализируйте сосуды и сосуды, чтобы убедиться, что они были исключены из ремонта
8. пропустите конец нити через отверстие в шиле
.
9. Вытащить шило
10. Галстук экстракорпоральный
Подкожное лигирование с помощью эндоскопии (SEAL)
Harrison et al. (2005) 13
Младенец:
Дети постарше:
- ОБОРУДОВАНИЕ / ШВА:
- 3-мм пупочный троакар и 2.7-мм лапароскоп 30 °
- Нить Тевдек 2-0 на большой обжимной игле (Т12 или Т20)
- Игла Туохи изогнута по кривой, идентичной обжатой игле со шприцем в качестве ручки
- ШАГА:
1. С помощью обжатой иглы введите кожу на боковой стороне внутреннего кольца
2. ведите иглу во внебрюшинном пространстве от латерального к медиальному направлению вокруг половины кольца, исключая семявыносящие протоки и сосуды
3. Продвиньте иглу Туохи к медиальной части внутреннего кольца и проведите ее во внебрюшинном пространстве к обжатой игле
.
4.Вставьте обжатую иглу в углубление иглы Туохи; с подобранными кривыми они должны соединиться вместе
5. Отведите иглу Touhy назад по направлению к коже
6. Когда обжатый кончик иглы виден за пределами кожи, освободите его от иглы Touhy и возьмитесь за кончик иглодержателем
7. Не удаляя полностью обжатую иглу с кожи, пропустите ее через подкожную ткань перед внутренним кольцом
8. Вытащите конец иглы из коленного разреза, в который он вошел через
.
9.Галстук шовный экстракорпоральный
Лапароскопическое чрескожное экстраперитонеальное закрытие (LPEC)
Takehara et al. (2000, 14 2006 15 ), Oue et al. 2005 16
- ОБОРУДОВАНИЕ / ШВА:
- Пупочный троакар от 4,7 до 5 мм и лапароскоп от 4,5 до 5 мм Захватывающие щипцы 2 мм или 3 мм захватные щипцы с троакаром 3 мм
- Игла LPEC 19 калибра (специальная игла с проволочной петлей на конце, например, игла Lapaherclosure ™ — Hakko Medical Co., Токио, Япония 16 )
- 2-0 нерассасывающийся шовный материал
- ШАГА:
1. Вставьте захватные щипцы с троакаром или без него на ипсилатеральной стороне грыжи
2. Вставьте иглу LPEC с нитью в середине паховой линии на пораженной стороне
3. Проведите иглой по боковой половине окружности внутреннего пахового кольца и продвиньте иглу через брюшину
4. Снимите с иглы шовный материал, оставив его внутри брюшной полости
5.Проведите иглу вокруг средней половины обода внутреннего кольца, войдя в кожу и брюшину в тех же местах
6. Захватите шовный материал за проволочную петлю внутри иглы
7. Извлечь иглу с нитью из брюшной полости
8. Галстук экстракорпоральный
Чрескожное наложение внутреннего кольцевого шва (PIRS) иглой 18 калибра
Patkowski et al. (2006) 17
- ОБОРУДОВАНИЕ / ШВА:
- 2.5-мм троакар и 2,5-мм лапароскоп 5 ° или 5-мм троакар и 5-мм лапароскоп 5 ° или 25 °
- Игла 18-го калибра с полым отверстием
- Нерассасывающаяся монофиламентная нить 2-0
- ШАГА:
1. Введите нить через цилиндр полой иглы
.
2. Удерживая оба конца предварительно натянутого шовного материала экстраперитонеально, проденьте иглу под брюшину вокруг боковой половины внутреннего кольца
3. Введите брюшину и продвиньте нить в брюшную полость, образуя петлю
4.Снимите иглу, оставив петлю на месте
5. Проведите иглу через то же место прокола кожи вокруг средней половины кольца и введите брюшину, оставляя небольшое пространство над семявыносящим протоком и сосудами яичка для предотвращения травм.
6. Снова введите один конец нити в полость иглы и продвиньте нить в петлю
7. Извлеките иглу
8. Захватите конец нити в петле и извлеките их вместе
9.Галстук шовный экстракорпоральный
Экстракорпоральное с иглой Ревердина
Shalaby et al. (2006) 18
- ОБОРУДОВАНИЕ / ШВА:
- Игла Вереша
- Нижний пупочный троакар 2,7 мм и лапароскоп
- Троакар 3 мм латеральнее прямой мышцы живота на уровне пупка
- Игла Ревердина
- 3-0 ПДС
- ШАГА:
1.Установка иглы Ревердина с нитью
2.Разрез для иглы Ревердина:
- Справа: на 2 см выше и латеральнее правого внутреннего пахового кольца
- Слева: на 2 см выше и медиальнее левого внутреннего пахового кольца
3. Продвиньте иглу Ревердина вокруг половины кольца, используя зажим, чтобы исключить семявыносящие протоки и сосуды в относительно рыхлой складке
4. Откройте полость иглы и снимите шов с помощью зажима.
5. Извлеките иглу
6. повторно введите через тот же участок кожи и продвиньте иглу вдоль другой половины кольца, снова используя зажим, чтобы исключить семявыносящие протоки и сосуды.
7.Вводят брюшину
8. Откройте полость иглы и установите интраабдоминальный конец шовного материала
.
9. Закройте полость иглы и снимите ее с помощью нити
.
10. Нить завязки экстраперитонеально
УПЛОТНЕНИЕ с гидродиссечением и двойным кольцом
Saranga Bharathi et al. (2006) 19
- ОБОРУДОВАНИЕ / ШВА:
- Игла Вереша
- 5-мм троакар и лапароскоп 0 ° или 30 °
- 1-0 или 2-0 Викрил, обжатый на изогнутой игле с круглым корпусом диаметром 30-40 мм
- Подкожная или более длинная спинномозговая или внутрикатальная игла с физиологическим раствором
- ШАГА:
1.Сделайте надрез в точке, которая лежит латеральнее кольца справа или медиальнее кольца слева (для хирурга-правши)
2. игла для продвинутого наложения швов через разрез, проходящий от латерального к медиальному участку вокруг первой половины пахового кольца
3. Введите иглу для подкожных инъекций непосредственно рядом с иглой для наложения швов, вводя ее через тот же разрез
4. Введите небольшое количество физиологического раствора в забрюшинное пространство, чтобы приподнять брюшину от семявыносящих протоков и сосудов
5.Проведите шовную иглу поверхностно к семявыносящим протокам и сосудам вдоль медиальной стороны кольца
6. Продвигайте кончик иглы через кожу, не вынимая иглу целиком *
7. Вставьте обжатый конец иглы обратно в подкожную клетчатку перед кольцом, чтобы выйти через первоначальный колотый разрез
8. Галстук экстракорпоральный
* Если невозможно полностью окружить кольцо при первом проходе, пропустите сосуды и сосуды, уменьшив размер кольца.Аналогичным образом выполняется второй проход шва, теперь с вытяжкой, чтобы оторвать брюшину от семявыносящих протоков и сосудов, создавая «двойное окружение»
Метод экстракорпорального крючка
Lee & Yeung, (2003), 20 Yeung & Lee (2008) 21
- ОБОРУДОВАНИЕ / ШВА:
- Игла Вереша 18
- 3-миллиметровый или 5-миллиметровый инфраумбиликальный троакар и лапароскоп
- 3-мм лапароскопический захват
- Крючок для грыжесечения 19
- 3-0 нерассасывающийся шовный материал
- ШАГА:
1.Надлобковый ножевой разрез зажимом
2. Сделайте ножевой разрез 2 мм в положении на 12 часов над внутренним паховым отверстием, чтобы кончик лезвия был виден, но не проникал в брюшину.
3. Пропустите крючок для герниотомии с нитью через колотый разрез до того же уровня
4. манипулируйте крючком для отделения брюшины от окружающих структур по окружности внутреннего кольца до тех пор, пока семявыносящие протоки и сосуды не пройдут через
5.Проколоть брюшину кончиком крючка
6. С помощью зажима снимите шовную петлю с крючка.
7. снять крючок, оставив шов внутрибрюшинно
8. Аналогичным образом проденьте крючок вдоль другой половины внутреннего кольца
.
9. Через то же отверстие ввести брюшину
10. С помощью зажима проденьте конец нити через ушко крючка
11.Соедините крючок и нить через первый ножевой разрез
12.Галстук шовный экстракорпоральный
Экстракорпоральное с Endoneedle
Endo & Ukiyama (2001) 22 только для девочек, Endo et al. (2009) 23 как в
- ОБОРУДОВАНИЕ / ШВА:
- Захват 15 калибра
- Игла в интродьюсере 14-го калибра (порт для зажима 15-го калибра с электрокоагулятором)
- Игла с оболочкой 16 калибра
- Endoneedle 19 калибра
- Металлическая нить для наложения нейлоновой нити 2-0 на Endoneedle
- ШАГА:
1.Медиально установленный ножевой разрез для захвата с медиальной тракцией брюшины рядом с семявыносящим протоком
Игла интродьюсера 2,14 вводится в кожу и брюшину латеральнее грыжи
Захват 3,15 калибра через ангиокат для прижигания брюшины между семявыносящим протоком и сосудами
4. С помощью зажима отделите семявыносящий проток от перитонеального покрытия
5. Внебрюшинно продвигают иглу 16 калибра вокруг боковой и нижней половины внутреннего пахового кольца, пересекая сосуды и семявыносящие протоки, затем прокалывают брюшину
6.Удалите иглу № 16 и поместите иглу Endoneedle с нитью 2-0 по тому же пути, выходя из брюшины в месте прокола иглы
.
7. Удалите эндониглу, оставив шов внутрибрюшинно
8. Проведите эндониглой вокруг медиальной половины кольца, войдя в брюшину на том же уровне
9. Возьмитесь за конец шва и вытяните эндониглу и нить вместе *
10. Галстук экстракорпоральный
* У младенцев младше 18 месяцев накладывают внутрикорпоральный кисетный шов проксимальнее ранее наложенного шва, минуя семявыносящие протоки и сосуды
Техника гидродиссекции-лассо
Muensterer & Georgeson (2011) 24 *
- ОБОРУДОВАНИЕ / ШВА:
- 5-мм пупочный троакар и лапароскоп
- 3-мм захват Мэриленд
- Игла 22 калибра с физиологическим раствором
- Игла Туохи спинальная 17 калибра
- Шовный полипропилен
- Нить плетеная
- ШАГА:
1.Сделать разрез кожи 8 мм в области пупка
2. поместите троакар в нижнюю часть лапароскопа
3. поместите Мэриленд прямо в верхнюю часть разреза
4. Введите иглу 22 размера чрескожно над внутренним паховым кольцом и введите физиологический раствор в предбрюшинное пространство по окружности, освобождая сосуды и сосуды
5. Сделайте 2-миллиметровый надрез непосредственно над кольцом и введите иглу Туохи
.
6. Проведите иглой медиально вокруг половины внутреннего пахового кольца в пространстве, образованном гидродиссекцией
7.Как только он пройдет через семявыносящие протоки и сосуды, проколите брюшину
8. пропустите через иглу полипропиленовую петлю в брюшную полость и захватите ее иглой Maryland
.
9. Извлеките иглу, оставив шов внутрибрюшинно
10. Снова введите иглу через тот же разрез кожи и проведите ее вдоль боковой поверхности внутреннего кольца
11. Через то же отверстие ввести брюшину
12. Проденьте иглу в петлю шовной нити
.
13.Введите вторую петлю из полипропилена через иглу в брюшную полость
.
14. снимите иглу
15. С помощью первой петли полностью оберните вторую петлю вокруг внутреннего кольца
16. Внебрюшинно пропустите плетеный шов через вторую петлю.
17. Потяните за противоположную сторону шовной нити, чтобы плетеная нить полностью охватила внутреннее кольцо, таким образом меняя шовную нить.
18. Галстук экстракорпоральный
* Видео с этой техникой можно найти в дополнительном материале к основной статье: https: // ссылка.springer.com/article/10.1007%2Fs00464-011-1713-2
Внебрюшинное деление и лигирование микроразрезов с помощью лапки
Kim & Hui (2013) 25
- ОБОРУДОВАНИЕ / ШВА:
- 5-мм пупочный троакар и лапароскоп 30 ° или 45 °
- Игла 25 калибра
- Зажим от комаров
- Щипцы Дебейки
- 3-миллиметровый диссектор Maryland или противомоскитный зажим
- Шовный материал Викрил
- ШАГА:
1.Используйте иглу 25-го размера и лапароскопическую визуализацию, чтобы найти точку на грыжевом мешке примерно на 5-10 мм дистальнее внутреннего кольца
2. Сделайте разрез кожи 5 мм в месте введения иглы
3. Пропустите через этот разрез Мэриленд или комара
4. Слегка протолкните диссектор через фасцию Скарпы и внешнюю косую фасцию
5. Понаблюдайте за кончиком диссектора, лапароскопически вдавливающим грыжевой мешок
6. Раздвиньте диссектор, чтобы полностью очистить ткани, покрывающие мешок
7.Возьмитесь за мешок и потяните его к коже, пока он не станет видимым снаружи
8. Зажмите мешок антимоскитным зажимом и потяните наружу, доставив достаточно ткани для хирургических манипуляций
9. Извлеките лапароскоп из брюшной полости во избежание термического повреждения и освободите пневмоперитонеум
10.Отсеките прилипшую ткань от мешка с помощью щипцов Дебейки
11. надрезать мешок для подтверждения грыжевого отверстия
12. Разделите мешок и дважды наложите шов на проксимальном конце, стандартное высокое лигирование мешка
13.При желании можно удалить дистальный грыжевой мешок
14. Снова вставьте лапароскоп и убедитесь, что внутреннее кольцо перевязано.
ПИРС- Техника гидродиссекции-лассо с модификацией
Понски (2013) 26 *
- ПОЛОЖЕНИЕ:
- Хирург стоит на левой стороне пациента (хирург с правой рукой)
- Начинается латерально от грыжи с обеих сторон
- ОБОРУДОВАНИЕ / ШВЫ:
- Игла Вереша
- 3-мм пупочный троакар и лапароскоп
- 3-мм диссектор Мэриленд
- Спинальная игла 18 калибра (для плавного изгиба кончика) или игла Туохи
- Проленовая нить
- Шовный материал Ethibond
- ШАГА:
1.Колотый разрез в Мэриленде контралатерально от грыжи
2. С помощью диссектора Мэриленда сожгите брюшину на верхней половине кольца, не прожигая полностью отверстие в брюшине 27
3. Сделайте надрез диаметром 1 мм на внутреннем кольце на отметке «12 часов».
4. Используйте 0,25% бупивикаин для гидродиссекции брюшины от семявыносящих протоков и сосудов
5.Загрузите иглу Тухой с петлей из пролена в углубление так, чтобы конец был рядом с кончиком иглы
6.Введите иглу в разрез диаметром 1 мм
7. Продвиньте иглу латерально вокруг кольца над сосудами до точки медиальнее семявыносящего протока, затем продвиньте кончик в брюшину
8. Продвинуть шов так, чтобы петля была внутрибрюшинной
9. Извлеките иглу, оставив шов, и зафиксируйте экстракорпорально
10. Проденьте в иглу еще один шовный материал, как и раньше.
11. Введите иглу и нить в один и тот же разрез диаметром 1 мм.
12.Продвиньте иглу кнутри вокруг кольца, войдя в брюшину через то же отверстие
13. Проденьте иглу через первую петлю, затягивая петлю вокруг иглы, а затем продвиньте второй шовный материал
14. Вытяните иглу, оставив вторую петлю внутри первой петли
15. Потяните первую петлю вверх, удерживая вторую петлю, и вытяните, пока вторая петля полностью не охватит кольцо
16. пропустите один конец шовного материала Ethibond через петлю Prolene, чтобы поменять местами два 27
17.Полностью протяните вторую петлю Prolene до тех пор, пока Ethibond не выйдет с другой стороны и не охватит все кольцо
18. Обрежьте петлю из Ethibond, которая высвобождает Prolene
.
19. Завяжите обе нити Ethibond экстракорпорально для двойной перевязки
* Выше описание видео на YouTube, письменного описания не было:
Лапароскопическая облитерация внутреннего кольца простым швом (LASSO) с использованием эпидурального катетера
Li et al.(2014) 29
- ОБОРУДОВАНИЕ / ШВА:
- 5-мм лапароскоп через пупок
- Игла Туохи 18 калибра слегка изогнута; резьба с
- Шелковый шовный материал 2-0 и 4-0
- «Улавливатель швов»
- ШАГА:
1. Сделайте небольшой изгиб на игле Туохи и проденьте шелк 2-0 через кончик иглы, затем закрепите его, подключив шприц с физиологическим раствором
2. Создайте «уловитель швов», привязав шелк 4-0 к кончику эпидурального катетера
3.Проколите кожу над внутренним кольцом колотым надрезом диаметром 1 мм
4. Введите иглу Туохи и продвиньте ее кнутри в предбрюшинное пространство вокруг кольца, выполняя гидродиссекцию путем инъекции физиологического раствора для отделения семявыносящего протока от брюшины
5. Введите брюшину между семявыносящим протоком и сосудами после того, как игла прошла над семявыносящим протоком
6. Отсоедините шприц от втулки иглы, освободив шов внутрибрюшинно, затем осторожно извлеките иглу, пока кончик не вернется в предбрюшинное пространство перед внутренним кольцом
7.Провести гидродиссекцию предбрюшинного пространства на противоположной стороне кольца
8. Проденьте «уловитель швов» через иглу Туохи
9. Введите конец «уловителя шовного материала», к которому привязана нить, удерживая нить в натянутом состоянии, чтобы сформировать форму, похожую на дугу
10. С помощью устройства для улавливания швов захватите конец шовного материала, находящийся внутрибрюшинно
11. Удалите иглу Туохи с нитью
.
12. Галстук экстракорпоральный
ССЫЛКИ :
1.Becmeur F (2011) Видеохирургия — второе поколение. J Pediatr Surg 46: 275-279
2. Эль-Гохари М.А. (1997) Лапароскопическая перевязка паховой грыжи у девочек. Педиатр эндохирургии Innov Techn 1: 185-188
3. Липскар А.М., Соффер С.З., Глик Р.Д., Розен Н.Г., Левитт М.А., Хонг А.Р. (2010) Лапароскопическая инверсия паховой грыжи и лигирование у детей женского пола: обзор 173 последовательных случаев в одном учреждении. J Pediatr Surg 45: 1370-1374
4. Годой Ленц Дж. (2013) Лапароскопическое лечение паховой грыжи у детей: Техника БУРНИИ — Дж. Годой Чили.
5. Montupet P, Esposito C (1999) Лапароскопическое лечение врожденной паховой грыжи у детей. J Pediatr Surg 34: 420-423
6. Schier F (1998) Лапароскопическая герниорафия у девочек. J Pediatr Surg. 33: 1495-1497
7. Schier F (2000) Лапароскопическая хирургия паховых грыж у детей — начальный опыт. J Pediatr Surg 35: 1331-1335
8. Чан К.Л., Там ПКХ (2003) Безопасный лапароскопический метод лечения паховых грыж у мальчиков.J Am Coll Surg 196: 987-989
9. Бекмер Ф., Филипп П., Леманд-Шульц А., Муг Р., Грандадам С., Либер А., Толедано Д. (2004) Непрерывная серия из 96 лапароскопических пластинок паховой грыжи у детей с помощью новой техники. Хирургическая эндоскопия 18: 1738-1741
10. Ип К.Ф., Там ПКХ, Ли МКВ (2004) Лапароскопическая откидная герниопластика: инновационный метод хирургии детской грыжи. Хирургическая эндоскопия 18: 1126-1129
11. Уилер А.А., Мац С.Т., Шмидт С., Пимпалвар А. (2011) Лапароскопическая пластика паховой грыжи у детей с трансперитонеальным разделением грыжевого мешка и закрытием проксимального кошелька брюшины: наш модифицированный новый подход.Eur J Pediatr Surg 21: 381-385
12. Prasad R, Lovvorn HN, Wadie GM, Lobe TE (2003) Ранний опыт иглоскопической паховой герниоррафии у детей. J Pediatr Surg 38: 1055-1058
13. Harrison MR, Lee H, Albanese CT, Farmer DL (2005) Подкожная эндоскопическая перевязка (SEAL) внутреннего кольца для восстановления паховых грыж у детей: новый метод. J Pediatr Surg 40: 1177-1180
14. Takehara H, Ishibashi H, Satoh H, Fukuyama T., Iwata T., Tashiro S (2000) Лапароскопическая хирургия паховых поражений у педиатрических пациентов.В: Материалы 7-го Всемирного конгресса эндоскопической хирургии 537-542
15. Takehara H, Yakabe S, Kameoka K (2006) Лапароскопическое чрескожное внебрюшинное закрытие паховой грыжи у детей: клинический результат 972 операций, проведенных в 3 детских хирургических учреждениях. J Pediatr Surg 41: 1999-2003
16. Oue T, Kubota A, Okuyama H, Kawahara H (2005) Метод лапароскопического чрескожного экстраперитонеального закрытия (LPEC) для исследования и лечения паховой грыжи у девочек.Педиатр Хирург Инт 21: 964-968
17. Патковски Д., Черник Дж., Чрзан Р., Яворски В., Апознан В. (2006) Чрескожное ушивание внутреннего кольца: простой минимально инвазивный метод лечения паховой грыжи у детей. J Laparoendosc Adv Surg Techn 16: 513-517
18. Shalaby RY, Fawy M, Soliman SM, Dorgham A (2006) Новая упрощенная методика иглоскопической паховой герниоррафии у детей. J Pediatr Surg 41: 863-867
19. Саранга Бхарати Р., Арора М., Баскаран В. (2008) Как мы «ЗАПЕЧАТАЕМ» внутреннее кольцо при паховых грыжах у детей.Хирургическая лапка Endosc Percut Techn 18: 192-194
20. Ли К. Х., Йунг С. К.. Лапароскопическая хирургия новорожденных и младенцев: обновление. HK J Paediatr. 2003; 8: 327-335
21. Yeung CK, Lee KH. Паховая герниотомия: лапароскопическая экстраперитонеальная техника (2008) В: Bax KMA, Georgeson KE, Rothenberg SS, Valla JS, Yeung CK, редакторы. Эндоскопическая хирургия у младенцев и детей. Берлин, Гейдельберг: Springer-Verlag p. 591-6
22. Эндо М., Укияма Э. (2001) Лапароскопическое закрытие открытого влагалищного отростка у девочек с паховой грыжей с использованием специально разработанной шовной иглы.Педиатр эндохирургии Innov Techn 5: 187-191
23. Endo M, Watanabe T, Nakano M, Yoshida F, Ukiyama E (2009) Лапароскопическая полностью экстраперитонеальная пластика паховой грыжи у детей: опыт одного института с 1257 пластиками по сравнению с сокращенной герниоррафией. Хирургическая эндоскопия Другое Interv Techn 23: 1706-1712
24. Мюнстерер О.Дж., Джорджесон К.Е. (2011) Пластика паховой грыжи с помощью педиатрической эндохирургии с одним разрезом (SIPES) с использованием техники гидродиссекции-лассо.Surg Endosc 25: 3438-3439
25. Ким С., Хуэй Т. (2013) Лапароскопическая пластика паховой грыжи через микроразрез, экстраперитонеальное разделение и перевязку грыжевого мешка. Pediatr Surg Int. 29: 331-334
.
26. Понски Т.А. (2013) Лапароскопическая пластика паховой грыжи без сетки (Тодд Понски).
27. Блатник Дж. А., Харт К. К., Крпата Д. М., Келли К. Б., Шомиш С. Дж., Понски Т. А. (2012) Шов против рубца — оценка лапароскопической герниопластики паховой грыжи у детей: пилотное исследование на модели кролика.J Laparoendosc Adv Surg Tech A 22: 848-851
28. Келли К.Б., Крпата Д.М., Блатник Ю.А., Понски Т.А. (2014) Выбор шва имеет значение в модели лапароскопической, пребрюшинной и паховой грыжи на кроликах. J Laparoscopic Adv Surg Tech A 24: 428-431
29. Li S, Li M, Wong KKY, Liu L, Tam PKH (2014) Лапароскопическая облитерация внутреннего кольца с помощью простого наложения швов (LASSO) с использованием эпидуральной иглы: удобная однопортовая лапароскопическая герниоррафия у детей. J Pediatr Surg 49: 1818-1820
30.Benieghbal B, Al-Hindi S, Davies MR (2004) Лапароскопическое закрытие чрескожной паховой грыжи у детей. Педиатр эндохирургии Innov Tech 8: 113-118
31. Чан К.Л., Там ПКХ (2004) Технические усовершенствования лапароскопической пластики паховых грыж у детей. Хирургическая эндоскопия 18: 957-960
32. Chan KL, Hui WC, Tam PKH (2005) Проспективное рандомизированное одноцентровое простое слепое сравнение лапароскопической и открытой пластики паховой грыжи у детей. Хирургическая эндоскопия 19: 927-932
33.Чиннасвами П., Маллади В., Яни К. В. и др. (2005) Лапароскопическая пластика паховой грыжи у детей. J Soc Laparoendosc Surg 9: 393-398
34. Ганс С.Л., Берчи Г. (1973) Перитонеоскопия у младенцев и детей. J Pediatr Surg 8: 399-405
35. Гарсия-Эрнандес С., Карвахаль-Фигероа Л., Суарес-Гутьеррес Р., Ланда-Хуарес С. (2012) Лапароскопический доступ к паховой грыже у детей: резекция без наложения швов. J Pediatr Surg 47: 2093-2095
36. Gorsler CM, Schier F (2003) Лапароскопическая герниоррафия у детей.Эндоскопическая хирургия 17: 571-573
37. Guner YS, Emami CN, Chokshi NK, Wang K, Shin CE (2009) Инверсионная грыжеотомия: лапароскопическая техника пластики женской паховой грыжи. J Laparoendosc Adv Surg Tech A 20: 481-484
38. Хассан М.Э., Мустафави А.Р. (2007) Лапароскопическая техника с перекидным лоскутом в сравнении с традиционным лечением паховой грыжи у детей. J Soc Laparoendosc Surg. 90-93
39. Hebra A, Glenn JB (2011) Основы детской хирургии. В: Маттей П., изд. Нью-Йорк, штат Нью-Йорк: Springer New York 663-672
40.Kastenberg Z, Bruzoni M, Dutta S (2011) Модификация лапароскопической чрескожной пластики паховой грыжи для достижения лигатуры трансфиксации грыжевого мешка. J Pediatr Surg 46: 1658-1664
41. Келли К.Б., Крпата Д.М., Блатник Дж., Понски Т. (2014) Выбор шва имеет значение в модели лапароскопической, предбрюшинной, паховой грыжи на кроликах. J Laparoendosc Adv Surg Tech A 24: 428-431
42. Ли Ю., Лян Дж. (2002) Опыт 450 случаев микролапароскопической герниотомии у младенцев и детей.Педиатр эндохирургии Innov Tech 6: 25-28
43. Li B, Nie X, Xie H, Gong D (2012) Модифицированная однопортовая лапароскопическая герниорафия для педиатрических паховых грыж: на основе 1 107 случаев в Китае. Хирургическая эндоскопия Other Interv Tech 26: 3663-3668
44. Мохта А., Джайн Н., Ирнирая К.П., Салуджа С.С., Шарма С., Гупта А. (2003) Нелегирование грыжевого мешка во время грыжесечения: перспективное исследование. Pediatr Surg Int 19: 451-452
45. Moritz M. Ziegler, MD, Ричард Г. Азизхан, MD, PhD (Hon), Daniel von Allmen, MD, Thomas R.Weber Med (2014) Грыжи паховой области. В кн .: Оперативная детская хирургия. 2-е изд. Макгроу Хилл; 489-509
46. Ng WT (2006) Минимально инвазивная герниорафия или лапароскопическая паховая перевязка. Хирургическая эндоскопия 20: 1926-1927
47. Дуб С.Н., Парелкар С.В. и др. (2007) Большая паховая грыжа у младенцев: подходит ли лапароскопическая пластика? J Laparoendosc Adv Surg Tech A 17: 114-118
48. Дуб С., Парелкар С., Агарвал П., Сайлукар М., Гера П. (2004) Лапароскопическая хирургия паховой грыжи у детей — опыт с 110 ремонтами.Индийский журнал J Surg 66: 70-74
49. Остли Д. Д., Понский Т. А. (2014) Технические возможности лапароскопической пластики паховой грыжи у детей. J Laparoendosc Adv Surg Tech A 24: 194-198
50. Озгедиз Д., Роайе К., Ли Х. и др. (2007) Подкожная эндоскопическая перевязка (SEAL) внутреннего кольца для восстановления паховых грыж у детей: отчет о новой методике и первых результатах. Хирургическая эндоскопия 21: 1327-1331
51. Парелкар С. В., Дуб С., Гупта Р. и др. (2010) Лапароскопическая пластика паховой грыжи в детской возрастной группе — опыт 437 детей.J Pediatr Surg 45: 789-792
52. Ponsky TA, Nalugo M, Ostlie DJ (2014) Детская лапароскопическая пластика паховой грыжи: обзор имеющихся данных. J Laparoendosc Adv Surg Tech A 24: 183-187
53. Саранга Бхарати Р., Арора М., Баскаран В. (2008) Хирургия минимального доступа при педиатрических паховых грыжах: обзор. Хирургическая эндоскопия 22: 1751-1762
54. Шиер Ф. Лапароскопическая пластика паховой грыжи — проспективная личная серия с участием 542 детей. (2006) J Pediatr Surg 41: 1081-1084
55.Schier F, Montupet P, Esposito C (2002) Лапароскопическая паховая герниоррафия у детей: опыт трех центров с 933 ремонтами. J Pediatr Surg 37: 395-397
56. Шалабы Р., Десоки А. (2002) Иглоскопическая пластика паховой грыжи у детей. Педиатр Хирург Инт 18: 153-156
57. Шалаби Р., Исмаил М., Самаха А. и др. (2014) Лапароскопическая пластика паховой грыжи; опыт работы с 874 детьми. J Pediatr Surg 49: 460-464
58. Spurbeck WW, Prasad R, Lobe TE (2005) Двухлетний опыт минимально инвазивной герниорафии у детей.Хирургическая эндоскопия 19: 551-553
59. Tam YH, Lee KH, Sihoe JDY, et al. (2009) Лапароскопическая герниопластика у детей крючком: одноцентровая серия из 433 последовательных пациентов. J Pediatr Surg 44: 1502-1505
60. Заллен Г., Глик П.Л. (2007) Лапароскопическая инверсия и перевязка паховой грыжи у девочек. J Laparoendosc Adv Surg Tech A 17: 143-145
Просмотры сообщений:
25 316
Связанные
Грыжа | Гор Медикал
Что такое грыжа?
Наиболее типичным признаком грыжи является выпуклость под кожей в паху или животе.Вы также можете почувствовать боль, когда поднимаетесь, кашляете или напрягаетесь. Это распространенное заболевание поражает мужчин, женщин и детей всех возрастов.
Хорошая новость в том, что грыжи хорошо поддаются хирургическому лечению и инновационным продуктам для лечения грыж от Gore. Продукция Gore Medical разработана таким образом, чтобы работать в гармонии с тканями вашего тела, помогая уменьшить осложнения после операции. Кроме того, многие продукты Gore идеально подходят для использования в лапароскопических процедурах, которые обладают преимуществами уменьшения боли, уменьшения количества рецидивов грыжи и более быстрого восстановления.Лучше всего то, что после успешного лечения вы сможете вернуться к своим обычным занятиям и образу жизни.
Как развивается грыжа
Грыжа — это выпячивание органа или части органа через стенку полости, в которой он обычно находится. Грыжа возникает, когда в брюшной стенке возникает слабость или разрыв в результате старения, травмы, предыдущего хирургического разреза или состояния, имевшего место при рождении.
Грыжи обычно становятся больше из-за давления на них, например, петля кишечника или жировая ткань, проталкивающая слабую брюшную ткань или разрыв.В результате в брюшной стенке образуется мешок. На этом этапе вы можете увидеть выпуклость, а можете и не увидеть.
По мере того, как все больше содержимого брюшной полости попадает в мешок, появляется выпуклость. Иногда выпуклость можно сгладить, лежа или надавив на нее. Хотя грыжа на этой стадии, известная как восстанавливаемая грыжа, не является экстренной ситуацией, вам, скорее всего, все равно потребуется операция для ее восстановления.
Если кишечник зажат или не вправляется, это называется ущемленной грыжей, и это может быть довольно болезненным.Выпуклость обычно не может быть устранена, и может потребоваться немедленная операция. Грыжа, которая становится плотно зажатой или ущемленной, теряет кровоснабжение, блокирует кровоток в кишечнике и требует экстренного хирургического вмешательства.
К сожалению, грыжа сама по себе не проходит. Фактически, грыжи обычно со временем ухудшаются, поэтому операция по пластике грыжи становится стандартом лечения.
Признаки грыжи
Большинство людей с грыжами имеют общий набор признаков и симптомов.Приведенные ниже вопросы помогут вам определить, есть ли у вас грыжа. Они не предназначены для замены профессиональных медицинских консультаций, диагностики или лечения. Только врач или другой квалифицированный медицинский работник может диагностировать и лечить грыжу.
Есть ли выпуклость под кожей на животе или в области паха?
- Выпуклость — наиболее типичный признак грыжи.
Если у вас под кожей появится выпуклость, исчезнет ли она когда-нибудь?
- Если выпуклость расплющивается, когда вы ложитесь на нее или надавливаете на нее, грыжа, вероятно, требует немедленной, но не неотложной медицинской помощи.
- Если выпуклость не расплющивается, когда вы ложитесь на нее или надавливаете на нее, это может быть защемлено или задушено. Грыжа требует немедленной медицинской помощи.
Испытываете ли вы дискомфорт или боль при поднятии тяжестей, кашле, чихании, напряжении или выполнении физических упражнений?
- Грыжи могут вызывать дискомфорт или боль во время повседневной деятельности, особенно при физических нагрузках.
- Грыжи могут вызывать дискомфорт или боль при мочеиспускании или дефекации.
- Грыжи могут вызывать чувство слабости или давления в области паха.
- Боль при грыже может быть острой и внезапной или тупой и ноющей. Это также может быть комбинация того и другого.
Усиливается ли ваш дискомфорт или боль к концу дня?
- Боль при грыже обычно усиливается с течением дня.
- Боль при грыже может усиливаться после длительного стояния.
Что вызывает грыжу?
Большинство грыж развивается в брюшной стенке, которая идет от груди чуть ниже груди к паху.Эта стена похожа на резину на шине: она окружает и защищает ваши органы так же, как шина окружает и защищает заполненную воздухом трубу внутри нее.
Грыжи развиваются, когда часть брюшной стенки изнашивается или рвется. Этому может быть несколько причин:
- Область брюшной стенки ослабла при рождении
- Часть брюшной стенки со временем ослабевает из-за физического стресса, травмы, беременности или старения
- Слабость или разрыв на месте предыдущего хирургического разреза
- Независимо от причины, важно обратиться к врачу для медицинского обследования.Имейте в виду, что грыжи не проходят со временем и не проходят сами по себе. На самом деле они обычно становятся больше и хуже
Слабые места
Типы грыж
Есть две основные категории грыж, названные в зависимости от того, где они возникают на теле. В каждой из этих категорий есть разные типы грыж.
Паховые грыжи (также называемые паховыми грыжами)
Прямая паховая грыжа
Этот тип грыжи возникает в слабой мышце рядом с отверстием пахового канала в области паха.Прямые грыжи обычно возникают у мужчин старше 40 лет и могут возникнуть в результате старения или травмы. Непрямая паховая грыжа — изображение: непрямая паховая грыжа Как наиболее распространенный тип грыжи у мужчин, непрямая грыжа возникает, когда петля кишечника и / или жира вдавливается в паховый канал или через него в паховой области. Эта область может быть слабой при рождении, что приводит к образованию грыж в более позднем возрасте. Этот тип грыжи может быть как у мужчин, так и у женщин.
Бедренная грыжа
Эта грыжа чаще встречается у женщин, которые могут получить ее в результате слабости в области бедренного канала в паху.
Вентральные грыжи (также называемые брюшными грыжами)
Послеоперационная грыжа
При абдоминальной хирургии существует риск возникновения послеоперационной грыжи. Этот тип грыжи выпирает через шрам после перенесенной операции и может возникнуть в любом месте живота через несколько месяцев или лет после операции.
Пупочная грыжа
Эта грыжа наблюдается у детей и взрослых обоих полов в области пупочного кольца, окружающего пупок. Это может быть вызвано дефектом, присутствующим при рождении, или может возникнуть со временем из-за ожирения, чрезмерного кашля или беременности.
Эпигастральная грыжа
Эпигастральная грыжа проталкивает брюшную стенку между нижней частью грудины и пупком. И мужчины, и женщины могут получить этот тип грыжи, который обычно является результатом слабости, присутствующей при рождении, в сочетании с внутрибрюшным давлением по средней линии.
Другие виды грыж
Ваш врач может использовать другие термины для описания вашей грыжи. Если у вас есть грыжи с обеих сторон паха, они известны как двусторонние грыжи.Если ваша грыжа возникла в том же месте, что и предыдущая пластика грыжи, это называется рецидивирующей грыжей.
Где возникают грыжи
Варианты лечения
Цель операции — восстановить слабую ткань брюшной стенки, чтобы кишечник и другие ткани не могли снова пройти через нее. Как правило, чем раньше проводится операция, тем меньше размер грыжи и меньше травм в результате операции. Обычно более быстрое выздоровление наблюдается при небольших грыжах.Поэтому может быть полезно обратиться за медицинской помощью раньше, чем позже.
После успешного лечения грыжи и выздоровления после операции вы сможете вернуться к своим обычным занятиям.
Хирургические варианты:
Хирургическое лечение вентральной (абдоминальной) грыжи
В зависимости от локализации и степени тяжести абдоминальной грыжи, а также от вашей истории болезни врач порекомендует либо открытую, либо лапароскопическую операцию.В каждом хирургическом варианте существуют разные методы пластики грыжи. Следующая информация поможет вам понять эти варианты лечения грыжи.
Открытая хирургия
Ваш врач делает разрез в брюшной полости в месте расположения грыжи. Кишечник или ткань внутри грыжевого мешка помещается обратно в брюшную полость.
Грыжа лечится одним из двух способов:
«Первичный ремонт» — Этот ремонт включает сшивание тканей брюшной стенки вместе с помощью швов, таких как шовный материал GORE-TEX®.
«Пластырь для ремонта» — Пластырь, такой как биоматериал GORE® DUALMESH® PLUS, накладывается таким образом, чтобы он перекрывал грыжевой дефект и перекрывал его. Затем прикрепляется патч. Со временем ткань вашего тела естественным образом превращается в пластырь, чтобы помочь ему оставаться на месте и укрепить ремонт. Биоматериалы GORE® DUALMESH® предназначены для прочного прикрепления к тканям брюшной стенки с одной стороны, но не к кишечнику и уязвимым тканям с другой стороны. GORE® DUALMESH® PLUS Biomaterial — это первый продукт для пластики грыжи с двумя поверхностями, содержащий антимикробные агенты, которые подавляют рост микробов (так называемую колонизацию) на пластыре на срок до 14 дней после операции.Эта функция может быть полезна для пациентов, так как сообщается, что инфекции можно ожидать примерно в 10% случаев пластики открытых вентральных грыж. *
Кожный разрез закрывается швами, скобами, хирургической лентой или специальным клеем.
* Klinge U, Conze J, Krones CJ, Schumpelick V. Послеоперационная грыжа: открытые методы. Всемирный журнал хирургии 2005; 29 (9): 1066-1072.
Лапароскопическая хирургия
Ваш врач делает несколько небольших разрезов (обычно от трех до шести) в брюшной стенке вокруг грыжи.
Ваш живот наполнен углекислым газом. Хирургические инструменты и лапароскоп (специальная камера) вводятся через разрезы в брюшную полость
С помощью хирургических инструментов выполняется «пластырь» (см. Описание в разделе «Открытая хирургия» выше).
Газ выпускается, и кожные надрезы закрываются.
Лапароскопическая пластика вентральной грыжи обычно выполняется под общим наркозом, и многие из них проводятся в тот же день. Лапароскопическая хирургия вентральной грыжи предлагает потенциальные преимущества, такие как более быстрое время восстановления, уменьшение боли, более низкая частота инфекций, уменьшение рецидивов грыжи и меньшее количество осложнений.
Независимо от того, проводите ли вы открытую операцию или лапароскопическую операцию, медицинские исследования показали, что пластырь является наиболее эффективным подходом в большинстве случаев вентральной грыжи.
Хирургия паховой грыжи
В зависимости от локализации и степени тяжести паховой грыжи, а также от вашей истории болезни врач порекомендует либо открытую, либо лапароскопическую операцию. В каждом хирургическом варианте используются разные методы пластики грыжи. Следующая информация поможет вам понять эти варианты лечения грыжи.
Открытая хирургия
- Ваш врач делает разрез на той же стороне, что и грыжа, под углом чуть выше складки, где живот соединяется с бедром. Это можно сделать под местной эпидуральной или общей анестезией.
- Кишечник или другая ткань внутри грыжевого мешка помещается обратно в брюшную полость. Лишний мешок можно связать или удалить.
- Грыжа лечится одним из трех способов:
- «Первичный ремонт» — также известный как «шовный ремонт», этот ремонт включает в себя сшивание тканей брюшной стенки вместе с помощью швов, таких как шовный материал GORE-TEX®.
- «Пластырь или пластырь без натяжения» — пластырь накладывается на слабый участок вокруг грыжи перед мышцами. Со временем ткань вашего тела естественным образом превращается в пластырь, чтобы его можно было восстановить.
- «Ремонт с помощью тампона и пластыря» — заглушка, заполняющая пространство, такая как GORE® BIO-A® Hernia Plug, помещается внутрь паховой грыжи для укрепления и поддержки слабых тканей. Затем на эту область накладывается пластырь. Пробка для грыжи GORE® BIO-A® — единственная пробка для грыжи, которая на 100% биорассасывается и предназначена для уменьшения осложнений, связанных с постоянными пробками для грыжи.
№
- Кожный разрез закрывается швами, скобами, хирургической лентой или специальным клеем.
Лапароскопическая хирургия
- Ваш врач делает несколько небольших разрезов (обычно от трех до шести) в брюшной стенке вокруг грыжи.
- Ваш живот наполняется углекислым газом, хирургические инструменты и лапароскоп (специальная камера) вводятся через разрезы в брюшную полость.
- Хирургические инструменты вводятся через разрезы в брюшную полость.
- Грыжа лечится с использованием техники «пластыря» (см. Описание в разделе «Открытая хирургия» выше). Однако в этом случае пластырь размещается за мышцами.
- Газ выходит, и кожные надрезы закрываются.
Большинство лапароскопических операций проводится в тот же день под общим наркозом. Поскольку требуются только небольшие разрезы, лапароскопическая хирургия обеспечивает более быстрое восстановление, уменьшение боли, уменьшение рецидивов грыжи и меньшее количество осложнений.
Подготовка к операции
Чего ожидать от врача
Перед операцией по пластике грыжи ваш врач проведет медицинское обследование. Обычно сюда входят:
- Просмотрите свой медицинский и хирургический анамнез.
- Проведите физический осмотр.
- Обсудите принимаемые вами лекарства, диету и травяные добавки.
- При необходимости выполните лабораторные анализы, такие как анализ крови и рентген.
- При необходимости выполните дополнительное тестирование, например, легочные или сердечные тесты.
Ваш врач также поговорит с вами о том, планируете ли вы операцию: открытую или лапароскопическую, а также расскажет о преимуществах и рисках каждого из них.
Как приготовить
Чтобы операция прошла гладко, вам нужно сделать несколько вещей:
За неделю до операции
- Вас могут попросить прекратить прием аспирина, продуктов, содержащих аспирин, или некоторых препаратов, разжижающих кровь. Некоторые диеты и травяные добавки необходимо прекратить за две недели до операции.
- Посоветуйтесь с врачом, какие лекарства можно принимать утром перед операцией.
- Если вы курильщик, постарайтесь бросить курить или сократить его количество в максимально возможной степени.
- Сделайте так, чтобы кто-нибудь отвез вас в больницу в день операции, а затем домой.
- Вы можете попросить кого-нибудь остаться с вами в течение нескольких дней после операции, особенно если у вас открытая операция.
Накануне операции
- Ваш врач может попросить вас выпить слабительное, чтобы очистить кишечник.
- Ваш врач может посоветовать вам не есть по прошествии определенного времени и пить только прозрачные жидкости до полуночи перед операцией.
- Возьмите с собой ночной чемодан, если вы остаетесь в больнице. Оставьте дома ценные вещи, такие как кольца и часы.
- Носите свободную одежду по дороге домой и в течение нескольких дней после этого.
Чего ожидать после операции по удалению грыжи
Когда вы вернетесь домой после операции по удалению грыжи, восстановление после лапароскопической операции займет несколько дней и, возможно, больше, если у вас была открытая операция.Ниже приведены способы помочь себе почувствовать себя лучше и вернуться к привычному распорядку дня.
- Уменьшите отек вокруг хирургического разреза, используя пакет со льдом 3-5 раз в день по 15-20 минут за раз
- Примите обезболивающее, назначенное врачом, вовремя и в соответствии с указаниями
- Возобновите душ или ванну по совету врача, обычно через день или около того после операции
- Как можно скорее совершайте частые короткие прогулки, чтобы улучшить кровообращение и минимизировать риск образования тромбов в ногах
- Избегайте подъема тяжестей в течение как минимум недели.Ваш хирург обсудит для вас особые рекомендации.
- Обратитесь к врачу для повторного осмотра через 1-3 недели после операции
- Соблюдайте здоровую диету и пейте много воды
- Спросите у врача о возвращении на работу
Когда звонить врачу
- Температура 101 ° F / 38 ° C или выше
- Тошнота или рвота
- Затрудненное мочеиспускание
- Повышенное покраснение или дренаж из разрезов
- Боль, которую не удается облегчить с помощью лекарств
- Кровотечение
- Чрезмерный синяк или опухоль (некоторые синяки и припухлости являются нормальным явлением)
Вопросы, которые следует задать врачу
Чтобы помочь вам получить необходимую информацию о вашей грыже и вариантах лечения, компания Gore разработала этот список вопросов, которые вы можете задать своему врачу.
Обязательно принесите эту форму на следующий прием и запишите ответы врача в отведенном для этого месте.
Этот веб-сайт не предназначен для использования вместо профессиональных медицинских консультаций, диагностики или лечения. Только врач или другой квалифицированный медицинский работник может диагностировать и лечить грыжу.
серия случаев и обзор литературы — Университет Джонса Хопкинса
@article {e1b362249e3c4ebc9a3243fe6f6d3ffc,
title = «Детская травматическая грыжа брюшной стенки как компонент синдрома ремня безопасности: серия случаев и обзор литературы
», abstract = «Справочная информация: Травматическая грыжа брюшной стенки, вызванная тупым ударом (TAWH), является необычной детской хирургической проблемой, классически связанной с травмой руля, но все чаще встречается при использовании ремня безопасности при столкновениях транспортных средств (MVC).Здесь мы описываем самую большую серию случаев педиатрической ТАВГ на сегодняшний день и проводим обзор литературы, чтобы установить уникальные синдромные характеристики MVC-ассоциированной ТАВГ. Методы. В этой серии, посвященной одному учреждению, мы обсуждаем четырех педиатрических пациентов, все с TAWH, связанным с ремнем безопасности, после высокоскоростной MVC, характеризующейся разрывом на всю толщину боковой брюшной стенки. Затем мы провели обзор литературы для выявления дополнительных педиатрических MVC-ассоциированных TAWH и определения характеристик пациентов, перенесших эту уникальную травму.Результаты: в дополнение к четырем пациентам в нашей серии случаев в литературе были идентифицированы пять дополнительных педиатрических пациентов с ТАВГ после ограниченного MVC. Из этих девяти пациентов восемь (89%) обратились с явным признаком ремня безопасности (синяк / разрыв брюшной стенки). Шесть (67%) имели сопутствующие травмы, типичные для синдрома ремня безопасности, включая четыре повреждения со сгибанием позвоночника (44%) и пять повреждений кишечника, требующие ремонта или резекции (56%). В целом 56% случаев ТАВГ, связанных с ремнями безопасности, имели место у детей с процентилем ИМТ> 95%.Выводы. В этой серии случаев и обзоре литературы мы отмечаем высокую частоту повреждений с синдромом ремня безопасности у педиатрических пациентов, поступивших с TAWH после удержания MVC. Подозрение на TAWH должно быть высоким у детей, обращающихся со знаком ремня безопасности, и должно вызывать низкий порог для проведения дополнительных осевых исследований. Уровень доказательности: уровень IV; case series. «,
keywords =» Боковая грыжа, ДТП, Детская тупая травма, Детская травма, Детская травматическая грыжа, Травматическая грыжа брюшной стенки «,
author =» Ребекка Сорбер и Педросо, {Фелипе Э.} и Каппиелло, {Клинт Д.}, Кунисаки, {Шон М.} и Джелин, {Эрик Б.} и Ри, {Дэниел С.} «,
note =» Авторские права издателя: {\ textcopyright} 2021, Автор (ы), по исключительной лицензии Springer-Verlag GmbH, DE, часть Springer Nature. Авторские права: Copyright 2021 Elsevier BV, Все права защищены. «,
год =» 2021 «,
месяц = апрель,
doi =» 10.1007 / s00383-020-04796-9 «,
language =» Английский ( US) «,
volume =» 37 «,
pages =» 511-517 «,
journal =» Pediatric Surgery International «,
issn =» 0179-0358 «,
publisher =» Springer Verlag » «,
number =» 4 «,
}
Паховые грыжи: причины, типы, способы лечения и хирургические вмешательства
Что такое грыжа?
Грыжа — это выпячивание ткани, структуры, органа или части органа через окружающие структуры, которые ее содержат.
В большинстве случаев, когда вы упоминаете грыжу, люди думают о грыжах брюшной стенки, таких как паховые грыжи или пупочные грыжи.
Внутренние грыжи могут быть вызваны дефектами брюшной полости, врожденными или приобретенными. Еще одна распространенная область грыж — прохождение органов через дефекты диафрагмы.
Опять же, они могут быть врожденными, то есть чем-то, с чем вы родились, или они могут быть приобретены. Например, возможно развитие диафрагмальной грыжи через некоторое время после, казалось бы, относительно благополучного дорожно-транспортного происшествия.
Механизм здесь — внезапное повышение внутрибрюшного давления от ремня безопасности. Ощущается, что это вызывает разрыв диафрагмы, и со временем он постепенно увеличивается в достаточной степени, чтобы позволить органам пройти из брюшной полости в грудную клетку и вызвать грыжу.
Поддерживайте общее состояние здоровья
Найдите и сразу же забронируйте доступного врача общей практики в Австралии
Найдите врачей общей практики в Австралии
Виды грыж
Для большинства людей наиболее частыми грыжами являются паховые грыжи.Из них паховые грыжи являются наиболее распространенными, составляя до 75% случаев.
Паховые грыжи чаще встречаются у мужчин, чем у женщин, хотя паховые грыжи остаются наиболее распространенным типом грыж, наблюдаемых у женщин. Существует несколько способов классификации паховых грыж, но наиболее распространенным является разделение их на непрямые и прямые.
Непрямые паховые грыжи
Непрямые паховые грыжи часто встречаются у детей. В этом случае яички начинают развиваться рядом с почками, а затем движутся вниз по задней стенке брюшной стенки, прежде чем выйти через пах и перейти в мошонку.
В небольшом проценте случаев этот процесс может оставлять некоторые аномальные связи между брюшной полостью и мошонкой, что приводит к раннему проявлению паховой грыжи.
Кроме того, у детей внутреннее и внешнее отверстия пахового канала расположены близко друг к другу, что обеспечивает более прямой путь для части кишечника, проходящей через это отверстие в мошонку.
У детей удаления этого аномального соединения или мешка обычно достаточно для устранения грыжи, а затем по мере роста ребенка два отверстия, глубокое и поверхностное кольца, как их называют, раздвигаются, создавая более наклонный путь от живота. в мошонку и тем самым снижает вероятность развития грыжи.
Прямые паховые грыжи
Прямые паховые грыжи возникают при слабости мускулов паха. Обычно это наблюдается у пожилых пациентов. Все наши мышцы имеют тенденцию терять тонус по мере того, как мы становимся старше, а наши мышцы становятся слабее.
Кроме того, предыдущая операция, особенно аппендэктомия, может привести к повреждению нервов, снабжающих мышцы, что вызывает дальнейшую слабость.
Кроме того, избыточный вес живота и кашель из-за хронических заболеваний легких также создают большую нагрузку на мышцы живота, что приводит к слабости и, в конечном итоге, к грыже.
Разница между прямыми и непрямыми паховыми грыжами
У взрослых, прямая или непрямая паховая грыжа, не имеет большого значения для хирурга с точки зрения ее лечения.
Какие показания к исправлению грыжи?
Традиционно, если у вас была паховая грыжа, всегда рекомендовали ее исправить.
Тем не менее, некоторые недавние исследования, в основном с участием пациентов мужского пола в Соединенных Штатах, показали, что риск осложнения паховой грыжи, в частности риск обструкции или удушения, не так высок, как мы думали ранее.
Таким образом, многие хирурги-грыжи предполагают, что основная причина для исправления грыжи заключается в том, что она мешает вашему образу жизни, а не в ее исправлении, опасаясь развития серьезных осложнений.
Очевидно, что чем раньше вы исправите грыжу, тем она будет меньше и тем легче будет выполнить операцию.
Кроме того, с возрастом возрастают риски всех видов хирургических вмешательств. Таким образом, большинство хирургов рекомендуют, чтобы у большинства пациентов были исправлены грыжи, но грыжи могут быть исправлены в то время и в месте, которое пациент выберет, чтобы соответствовать работе или социальным обязательствам.
Более пожилым пациентам с ограниченной подвижностью не обязательно фиксировать грыжи.
Как лечат грыжи?
Практически во всех случаях герниопластики мы используем протезную сетку для укрепления мышц брюшной стенки и предотвращения дальнейшего образования грыжи.
Количество доступных сеток постоянно растет, а также существует несколько различных способов их использования для лечения грыж.
Mesh можно разделить на два типа; синтетические и биологические.
Синтетическая сетка
Наиболее распространенной синтетической сеткой является полипропилен, но в Европе уже некоторое время используется полиэстер, и у него могут быть некоторые теоретические преимущества, так как вероятность его усадки ниже, чем у полипропилена.
Биологическая сетка
Совсем недавно на рынке появились биологические сетки. Есть две основные биологические сети; один сделан из свиней, а другой — из человеческих трупов.
Вероятно, в будущем станет доступно больше сеток биологического типа, и их использование, вероятно, станет более широко распространенным.
Виды грыжевых операций
Решение о фиксации грыжи — лапароскопическим или открытым способом — зависит от личных предпочтений и опыта хирурга.
Операционные процедуры можно в общих чертах разделить на открытые операции и операции замочной скважины (лапароскопические).
Открытые операции
Открытые операции бывают разных типов, в зависимости от того, где делаются разрезы и как размещается сетка.
Очевидно, что открытая операция существует дольше, чем операция замочной скважины, и особенно открытые операции с наложением сетки имеют очень хороший результат с точки зрения низкого риска долгосрочного рецидива.
Операции через замочную скважину (лапароскопические)
Операция «замочная скважина» становится все популярнее, и, опять же, существует несколько различных способов размещения сетки с помощью хирургии «замочной скважины». Эти различные типы хирургии замочной скважины имеют разную популярность в разных частях мира.
Операция «замочная скважина» менее болезненна, позволяет быстрее выздоравливать и возвращаться к работе.
Однако, помимо этих преимуществ, в долгосрочной перспективе не видно большой разницы между открытой и лапароскопической операцией.
Следует ли мне фиксировать грыжу: лапароскопическим или открытым способом?
Этот выбор зависит от личных предпочтений и опыта хирурга.
Можно ожидать, что большинство хирургов общего профиля проведут пластику грыжи с использованием открытой сетки с низким риском осложнений и низким риском рецидива.Лапароскопическая пластика грыжи требует более высокого уровня навыков и опыта.
В опытных руках лапароскопическая пластика может дать отличные долгосрочные результаты с небольшим риском рецидива. Однако, на мой взгляд, это не операция, которую следует проводить время от времени.
Поэтому я бы посоветовал тщательно выбирать хирурга, и если вы хотите сделать лапароскопическое удаление грыжи замочной скважины, найдите время, чтобы найти хирурга с опытом и интересом к лапароскопической пластике грыжи.
