Современные возможности диагностики, профилактики и лечения энтеровирусной инфекции Коксаки у детей Текст научной статьи по специальности «Клиническая медицина»
Лекция
В.В. Ботвиньева1, Л.С. Намазова-Баранова1,2 3, О.Б. Гордеева1, О.К. Ботвиньев2, Т.Н. Коноплева2
1 Научный центр здоровья детей РАМН, Москва
2 Первый Московский государственный медицинский университет им. И.М. Сеченова
3 Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Москва
Современные возможности диагностики, профилактики и лечения энтеровирусной инфекции Коксаки у детей
Контактная информация:
Ботвиньева Виктория Владимировна, доктор медицинских наук, профессор, заслуженный деятель науки Российской Федерации, главный научный сотрудник лаборатории экспериментальной иммунологии и вирусологии НИИ педиатрии Научного центра здоровья детей РАМН
Адрес: 119991, Москва, Ломоносовский проспект, д. 2, стр. 1, тел.: (495) 967-14-39 Статья поступила: 22.01.2012 г., принята к печати: 12.05.2012 г.
2, стр. 1, тел.: (495) 967-14-39 Статья поступила: 22.01.2012 г., принята к печати: 12.05.2012 г.
Инфекции, вызываемые энтеровирусами Коксаки и ECHO, — группа острых заболеваний, характеризующихся многообразием клинических форм: от вирусоносительства и легких лихорадочных состояний до манифестных проявлений в виде энтеровирусной экзантемы, серозного менингита, миалгий и т.д. Проявления отличаются полиморфизмом, нередко связаны с поражением центральной нервной системы, мышц, миокарда и кожных покровов. В разных регионах Российской Федерации и странах ближнего и дальнего зарубежья регистрируются эпидемические вспышки и/или подъемы заболеваемости. В статье освещены особенности патогенеза инфекции, рассмотрены пути ее передачи и особенности профилактики. Учитывая распространенность, особенности течения и сезонность, необходима настороженность специалистов в отношении данных возбудителей.
Ключевые слова: энтеровирусная инфекция, вирусы Коксаки, диагностика, лечение.
40
География энтеровирусных инфекций весьма широка [1, 2] и охватывает почти все страны мира. Описаны вспышки энтеровирусного (асептического) менингита во Франции (2002 г., 559 случаев, вирусы ECHO 13, 20, 6), Японии (2001 г., более 100 заболевших, вирус ECHO 13), Испании (2000 г., 135; вирус ECHO 13), Германии (2001 г., 70; вирус Коксаки В5), Турции. Наиболее крупные из описанных вспышек отмечались
в 1998 и 2000 гг. на Тайване (около 3 тыс. человек; преобладали вирусы ECHO 13, 30 и энтеровирус 71-го типа), в 2000 г. в Сингапуре (1 тыс. случаев, 4 смертельных исхода, энтеровирус 71-го типа), в 2003 г. в Тунисе (86 человек, вирусы ECHO 6, 13). В России наиболее крупные вспышки в последние годы наблюдались в Приморском крае (Хабаровск, 1997 г., преобладали вирусы Коксаки В3, 4, 5; ECHO 6, 17, энте-
V. V. Botvinyeva1, L.S. Namazova-Baranova1, 2’ 3, O.B. Gordeeva1, O.K. Botvinyev2, T.N. Konopleva2
V. Botvinyeva1, L.S. Namazova-Baranova1, 2’ 3, O.B. Gordeeva1, O.K. Botvinyev2, T.N. Konopleva2
1 Scientific Center of Children’s Health of RAMS, Moscow
2 I.M. Sechenov First Moscow State Medical University
3 N.I. Pirogov Russian National Medical Research University, Moscow
Modern diagnostics, prophylaxis and treatment capabilities in treating enteroviral Coxsackie infection in children
Infections caused by the Coxsackie and ECHO enteroviruses is a group of acute diseases with a variety of clinical forms: from virus bearing and light feverish conditions to manifestations in the form of an enteroviral exanthema, serous meningitis, myalgia etc. Manifestations are polymorphic, and are often combined with a lesion of the central nervous system, muscles, myocardium, and skin. Epidemic outbursts and/or increases in morbidity are being registered in different regions of Russia and other countries worldwide. The article highlights the special features of the infection’s pathogenesis, as well as the ways of its transmission and peculiarities of prophylaxis. Taking into account its prevalence, peculiarities of the course and seasonal character, an awareness of specialists is needed in relation to the causative agents.
Epidemic outbursts and/or increases in morbidity are being registered in different regions of Russia and other countries worldwide. The article highlights the special features of the infection’s pathogenesis, as well as the ways of its transmission and peculiarities of prophylaxis. Taking into account its prevalence, peculiarities of the course and seasonal character, an awareness of specialists is needed in relation to the causative agents.
Key words: enteroviral infection, Coxsackie virus, diagnostics, treatment.
ровирус 70-го типа) и Калмыкии (2002 г., 507 случаев, вирус ECHO 30). Были также вспышки у наших ближайших соседей на Украине (1998 г., 294 человека, вирус Коксаки В4), в Казахстане [2-4].
Энтеровирусная инфекция — группа острых инфекционных болезней, вызываемых кишечными вирусами (энтеровирусами). Для данной инфекции характерна лихорадка на фоне полиморфизма клинических проявлений, проявляющихся поражением центральной нервной (ЦНС) и сердечно-сосудистой систем, желудочнокишечного тракта, мышц и других органов.
Одной из особенностей этих инфекций является здоровое вирусоносительство, в результате чего может наблюдаться возникновение спорадических форм и массовых заболеваний среди детей младшего и старшего возрастов [5].
Циркуляция энтеровирусов среди населения связана с наличием восприимчивых лиц в популяции и длительным вирусоносительством.
Это сезонное заболевание чаще всего возникает в весенние, летние и осенние месяцы. Порой из-за неясной этиологии эту инфекцию называют «летним гриппом».
История открытия. В 1948 гг. Даллдорф и Г. Сиклз впервые выделили вирус Коксаки А из фекалий парализованного ребенка в американском городке Коксаки. Вирус был обнаружен в результате заражения мышей материалом, полученным от этого пациента. В 1949 г. доктор Дж. Мелник впервые изолировал вирус Коксаки В при заражении новорожденных мышей материалом, полученным от детей, больных серозным менингитом [6]. В последующие годы были выделены другие серотипы вирусов Коксаки А и В.
В последующие годы были выделены другие серотипы вирусов Коксаки А и В.
Этиология. Вирусы Коксаки являются предствите-лями семейства пикорнавирусов, род энтеровирусы. Существуют 23 серотипа вируса Коксаки А, 6 сероти-пов Коксаки В, 32 серотипа вирусов ECHO (Enteric Cytopathogenic Human Orphan — сиротские кишечные цитопатогенные вирусы человека) и 5 энтеровирусов человека (энтеровирусы 68-72 типов) [6-9].
Классификация. Согласно классификации, принятой Международным комитетом по таксономии вирусов в Париже и дополненной в 2003 и 2006 гг., род энтеровирусов относится к семейству Picornaviridae. Выделяют следующие виды: энтеровирусы человека А, В, Си D, и кроме того, обезьяний, бычий, свиной энтеровирусы [10-12]. Таксономические виды энтеровирусов человека и серотипы, входящие в их состав, представлены в табл. Таким образом, род Enterovirus включает в себя 70 опасных для человека вирусов. Известно, что все они имеют некоторые сходства: устойчивы к спирту, эфиру и замораживанию; распространены повсеместно и высокоустойчивы к воздействиям физико-химических факторов.
Известно, что все они имеют некоторые сходства: устойчивы к спирту, эфиру и замораживанию; распространены повсеместно и высокоустойчивы к воздействиям физико-химических факторов.
Инактивировать энтеровирусы можно при высушивании, ультрафиолетовом облучении, высоких температурах, а также в процессе обработки раствором формалина и хлорсодержащими растворами. Установлено, что продолжительность пребывания энтеровирусов в кишечнике не превышает 5 мес. До недавнего времени из-за разнообразия клинических проявлений инфекции диагноз ставился лабораторным путем при выделении вирусов Коксаки.
Пути передачи и факторы. Основной путь передачи вирусов — фекально-оральный (болезнь грязных рук),
Таблица. Виды неполиомиелитных энтеровирусов человека
Вид Число серотипов Серотипы
А 16 Коксаки A2-8, 10, 12, 14, 16 Энтеровирус 71, 76, 89-91
В 41 Коксаки A9, Коксаки B1-6 ЕСНО 1-7, 9, 11-21, 24-27, 29-33 Энтеровирусы 69, 73-75, 77, 78
С 11 Коксаки A1, 11, 13, 15, 17-22, 24
D 2 Энтеровирусы 68 и 70
а лозунг «Мойте руки с мылом перед едой» не теряет своей актуальности и в наши дни.
Однако, наблюдается и воздушно-капельный путь передачи заболевания, когда вирус проникает через слизистые оболочки дыхательных путей, вызывая проявления болезни в виде респираторных нарушений. Существуют также водный и контактно-бытовой пути передачи. Факторами передачи служат вода, а также овощи, загрязненные энтеровирусами при использовании сточных вод для поливки. Вирусы могут передаваться через грязные руки, игрушки и другие объекты [13].
Некоторые исследователи называют такое заболевание «кишечным гриппом», что не вполне правильно с точки зрения этиологии болезни.
Встречается вертикальный путь передачи вирусов — от матери к плоду [14].
Эпидемиология. Резервуаром и источником вируса является больной человек, или вирусоноситель. Здоровые носители играют существенную роль в передаче вируса (до 46%).
Наиболее интенсивное выделение возбудителя происходит в первые дни болезни (повышается контагиоз-ность данных вирусов). Инкубационный период может длиться от 2 до 20 дней, в среднем 2-4.
Восприимчивость детей к энтеровирусам высокая, наиболее подвержены заболеванию дети в возрасте от 1 года до 10 лет. Дети старшего возраста и взрослые болеют реже, что объясняется иммунитетом, который может быть сформирован в результате бессимптомной инфекции. Ребенок, в организм которого попал энтеровирус, может стать носителем или перенести заболевание в легкой форме. Так, по данным Архангельской СЭС, при вспышке острого заболевания около 85% случаев протекали почти бессимптомно, в 12-14% — определялись легкие и средние формы заболевания и лишь у 1-3% детей — протекали тяжело [15]. Особо опасны эти инфекции для людей с иммунодефицитом.
Входными воротами при данном заболевании служат слизистые оболочки полости носа, ротоглотки, тонкого кишечника. После того, как вирус проник в организм, он размножается в лимфоидной ткани, клетках эпителия, лимфатических узлах, затем проникает в кровь — развивается первичная вирусемия (на 3-й день болезни). Следует отметить, что энтеровирусы наиболее тропны к клеткам ЦНС и мышечной ткани [16, 17].
После того, как вирус проник в организм, он размножается в лимфоидной ткани, клетках эпителия, лимфатических узлах, затем проникает в кровь — развивается первичная вирусемия (на 3-й день болезни). Следует отметить, что энтеровирусы наиболее тропны к клеткам ЦНС и мышечной ткани [16, 17].
Патогенез. Репликация энтеровирусов происходит в эпителиальных клетках и лимфоидных образованиях верхних дыхательных путей и кишечника. В дальнейшем вирусы гематогенным путем по законам тропности достигают различных органов-мишеней [18, 19].
Клинические проявления. В связи с тем, что данные вирусы способны оказывать воздействие на различные
ПЕДИАТРИЧЕСКАЯ ФАРМАКОЛОГИЯ /2012/ ТОМ 9/ № 3
Лекция
органы и системы, возможно развитие нескольких клинических форм болезни, то есть имеет место выраженный полиморфизм. При этом могут наблюдаться поражения нервной, сердечно-сосудистой, пищеварительной, дыхательной, выделительной систем, а также мышц, органа зрения, слизистой оболочки рта, эндокринных органов. Большинство случаев энтеровирусной инфекции протекает бессимптомно, клинически проявляющиеся эпизоды — в виде простудных заболеваний, часто с кишечным синдромом. Одним из тяжелых проявлений поражения ЦНС является серозный менингит с сильной головной болью, фебрильной лихорадкой, болью в затылочных мышцах, светобоязнью, рвотой. Часто поражается несколько органов и систем одновременно [19-21]. Доказано, что один и тот же серотип энтеровируса способен вызывать различные клинические формы болезни.
При этом могут наблюдаться поражения нервной, сердечно-сосудистой, пищеварительной, дыхательной, выделительной систем, а также мышц, органа зрения, слизистой оболочки рта, эндокринных органов. Большинство случаев энтеровирусной инфекции протекает бессимптомно, клинически проявляющиеся эпизоды — в виде простудных заболеваний, часто с кишечным синдромом. Одним из тяжелых проявлений поражения ЦНС является серозный менингит с сильной головной болью, фебрильной лихорадкой, болью в затылочных мышцах, светобоязнью, рвотой. Часто поражается несколько органов и систем одновременно [19-21]. Доказано, что один и тот же серотип энтеровируса способен вызывать различные клинические формы болезни.
Вирусы Коксаки группы В довольно широко распространены в человеческой популяции и способны вызывать ряд состояний, варьирующих от бессимптомно протекающих форм до смертельного менингита и энцефалита. Общепризнанна роль вирусов Коксаки в патологии сердечно-сосудистой системы.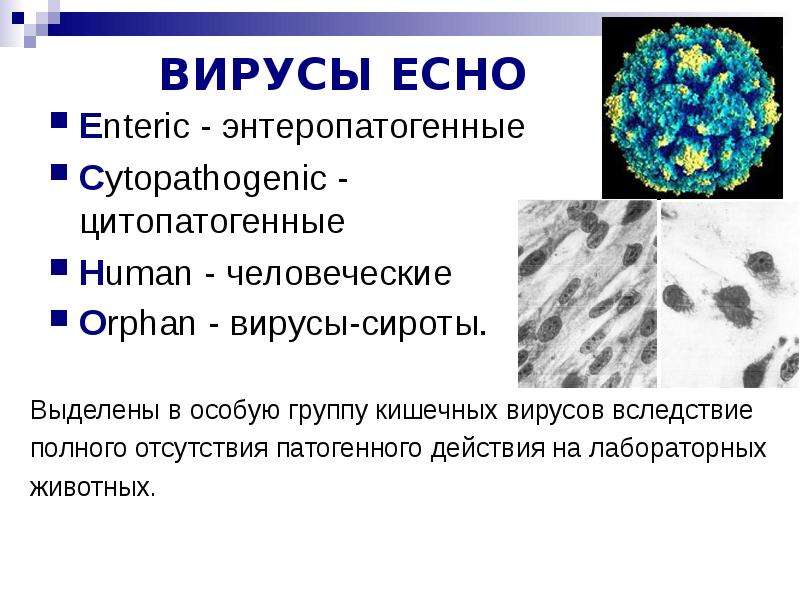 Предполагается их участие в развитии инсулинозависимого сахарного диабета, патологии плода и других заболеваний человека. Однако, до сих пор нет рекомендованных препаратов для профилактики и лечения Коксаки-вирусной инфекции.
Предполагается их участие в развитии инсулинозависимого сахарного диабета, патологии плода и других заболеваний человека. Однако, до сих пор нет рекомендованных препаратов для профилактики и лечения Коксаки-вирусной инфекции.
Таким образом, выделяют две группы заболеваний, вызываемых энтеровирусами:
• потенциально тяжелые: менингит, энцефалит, острый паралич, неонатальные септикоподобные состояния, миокардит, перикардит, гепатит, хронические инфекции у лиц с иммунодефицитами;
• менее опасные формы: трехдневная лихорадка с/без сыпи, герпангина, плевродиния, везикулярный фарингит, конъюнктивит, увеит, гастроэнтерит.
Заболевание начинается обычно остро с синдрома
интоксикации, характеризующегося головной болью, тошнотой, рвотой, иногда ознобом, лихорадкой до 39-40°С [19, 20, 22].
При осмотре больного иногда можно заметить гиперемию лица и шеи, признаки склерита. В зеве наблюдается гиперемия небных дужек, мягкого неба, зернистость задней стенки глотки. Язык может быть несколько утолщен и обложен белым налетом.
При пальпации — увеличенные лимфоузлы в шейной и подмышечной группах. Иногда наблюдается увеличение размеров печени и селезенки с 1-3-х сут болезни. Нередки случаи тахикардии, нарушения ритма сердца. В свою очередь, все клинические формы энтеровирусной инфекции можно разделить на типичные и атипичные (стертые, бессимптомные).
К типичным проявлениям относят: герпангину, эпидемическую миалгию с сильнейшими болями в мышцах, серозный менингит, энцефалит, паралитическую форму, энцефаломиокардит новорожденных, а также энтеровирусную лихорадку, энтеровирусную экзантему, гастроэнтерит, мезаденит, миокардит, перикардит, гепатит [16, 20, 21]. Следует отметить, что дети первых месяцев жизни составляют группу риска по энтеровирусному менингиту. При этом у детей может наблюдаться прогрессирующее развитие системных нарушений в виде некроза печени, миокардита, некротизирующего энтероколита, синдрома диссеминированного внутрисосудистого свер-
Следует отметить, что дети первых месяцев жизни составляют группу риска по энтеровирусному менингиту. При этом у детей может наблюдаться прогрессирующее развитие системных нарушений в виде некроза печени, миокардита, некротизирующего энтероколита, синдрома диссеминированного внутрисосудистого свер-
тывания крови. Летальные исходы связаны не с поражением ЦНС, а с развитием печеночной недостаточности (вирусы ECHO) и миокардита (вирусы Коксаки). В случае легкого течения менингита у детей болезнь заканчивается в течение 7-10 дней полным выздоровлением без остаточных явлений. Менингеальные симптомы могут носить волнообразный характер, а состояние — тенденцию к ухудшению на 3-й нед заболевания. Известны также случаи поперечного миелита в виде тяжелого поражения спинного мозга, что проявляется в виде спастических парезов и параличей (чаще нижних) конечностей с дисфункцией тазовых органов [15, 22]. Выявлено, что развитие полиомиелитоподобных форм связано с энтеровирусами Коксаки А7 и энтеровирусами 71-го типа, при этом клиническая картина имеет общие черты с полиомиелитом и может проявляться в виде спинальной, бульбарной, понтинной и менингеальной форм.
Диагностика. В специализированных вирусологических лабораториях энтеровирусы выделяют из фекалий, отделяемого носоглотки, реже спинно-мозговой жидкости и крови, заражая культуры клеток или мышей. Типирование вирусов выполняют в реакции нейтрализации их инфекционности с набором поливалентных антисывороток, подтверждением служит результат реакции нейтрализации с типоспецифической сывороткой. Существует серологический метод, выявляющий нарастание титра антител в различных иммунологических реакциях (РТГА, РСК, РН, ИФА). Диагностика энтеровирусной инфекции возможна с помощью лабораторных методов, таких как выявление антигенов энтеровирусов в эпителиальных клетках носоглоточных смывов и в эпителиальных клетках мочи методом реакции непрямой иммунофлуоресценции (РНИФ) в модификации Л. Л. Лозовской (1978). В последнее время чаще используют молекулярное типирование энтеровирусов и метод полимеразной цепной реакцией (ПЦР) для выявления общей нуклеотидной последовательности для всех энтеровирусов [23, 24].
Иммунитет. Антитела, нейтрализующие вирус, появляются на ранних сроках инфекции почти одновременно с первыми симптомами болезни. Они обычно типоспецифичны и способны сохраняться в организме многие годы, а возможно, и в течение всей жизни. При возникновении симптомов болезни следует изолировать больного не менее чем на 10 дней. Каждый случай заболевания подлежит регистрации и учету по месту выявления.
Профилактика. Профилактические меры направлены на предотвращение загрязнения энтеровирусами объектов окружающей среды, использование в пищу только кипяченой воды. Требуется мыть руки после посещения туалета, строго соблюдать правила личной гигиены, тщательно мыть овощи и фрукты перед употреблением в пищу; купаться только в специально отведенных местах. В основном вирус поражает детей в возрасте до 10 лет, а серьезные осложнения, как правило, развиваются у детей до 2 лет. Меры специфической профилактики (вакцинация) до настоящего времени не разработаны. Возможно, одним из методов борьбы с энтеровирус-ными инфекциями служит вакцинация против полиомиелита, поскольку использующийся вакцинный штамм может оказывать ингибирующее действие на энтеровирус. Именно поэтому мы рекомендуем обязательно прививаться детям в рамках Национального календаря прививок, в который в обязательном порядке включена иммунизация против полиомиелита [25-27].
Меры специфической профилактики (вакцинация) до настоящего времени не разработаны. Возможно, одним из методов борьбы с энтеровирус-ными инфекциями служит вакцинация против полиомиелита, поскольку использующийся вакцинный штамм может оказывать ингибирующее действие на энтеровирус. Именно поэтому мы рекомендуем обязательно прививаться детям в рамках Национального календаря прививок, в который в обязательном порядке включена иммунизация против полиомиелита [25-27].
Лечение. На сегодняшний день стандартных схем терапии не разработано. При первых признаках заболевания необходимо обращаться за медицинской помощью, ни в коем случае не заниматься самолечением, так как возможны летальные исходы от менингита и других тяжелых форм болезни, особенно у детей раннего возраста.
В настоящее время затруднена терапия вирусных инфекций в связи с отсутствием этиотропных средств, особенно в случаях неспецифической полиорганной симптоматики, обусловленной возможной репродукцией разных вирусов, а также несвоевременной диагностикой заболевания. Значительный интерес представляют вещества растительного происхождения, поскольку ряд из них, являясь относительно малотоксичным, обладает достаточно широким спектром биологической активности с органопротекторными, антимикробными, иммуномодулирующими и другими свойствами. Несмотря на успехи в создании противовирусных лекарственных средств, остается актуальным поиск препаратов с наименьшей токсичностью, не вызывающих образование резистентных штаммов вирусов и обладающих широким спектром антивирусной активности.
Значительный интерес представляют вещества растительного происхождения, поскольку ряд из них, являясь относительно малотоксичным, обладает достаточно широким спектром биологической активности с органопротекторными, антимикробными, иммуномодулирующими и другими свойствами. Несмотря на успехи в создании противовирусных лекарственных средств, остается актуальным поиск препаратов с наименьшей токсичностью, не вызывающих образование резистентных штаммов вирусов и обладающих широким спектром антивирусной активности.
В качестве примеров приводим выписки из историй болезни детей с энтеровирусной инфекцией, диагноз которым был поставлен после тщательного лабораторного обследования.
Пример 1. Мальчик М., 13 лет. Заболел остро. Жалобы на болезненность в горле и в ротовой полости, подъем температуры до 37,8°С, снижение аппетита, вялость. Болен вторые сутки, когда появилась субфебрильная температура, заложенность носа, боли в горле, неустойчивый стул.
Из анамнеза известно, что еще 1 ребенок из класса заболел с похожими симптомами.
При осмотре: на коже рук в области дистальных фаланг пальцев имеются единичные элементы экзантемы в виде пузырьков с содержимым белого цвета на гиперемированном фоне кожи (ограниченный участок), безболезненные при пальпации, не имеющие тенденции к слиянию.
В зеве отмечается гиперемия небных дужек и задней стенки глотки, единичные везикулы с белым содержимым обнаружены на слизистых оболочках ротовой полости (внутренние поверхности щек, десна, боковые и нижняя поверхности языка). Некоторые элементы расположены группами, с единичными эрозиями. Периферические лимфоузлы при пальпации незначительно увеличены в паратонзиллярной и заднешейной группах, безболезненные. При обследовании мочи методом флуоресценции обнаружен антиген А энтеровирусов. В анализе крови лейкоциты 9,5х109/л, без изменения в формуле крови, СОЭ — 25 мм/ч. Остальные показатели в пределах рефе-ренсных интервалов.
Остальные показатели в пределах рефе-ренсных интервалов.
Проводилась обработка кожи и слизистых оболочек полости рта антисептиком Октенисепт после каждого приема пищи, назначены Циклоферон в возрастной дозировке по схеме, метронидазол, лоратадин. Мазь Ацикловир на элементы сыпи.
Через 2 дня состояние улучшилось, боли в горле и в ротовой полости не беспокоили. Через 1 нед от начала болезни экзантема исчезла, рот очистился. Свежих элементов не наблюдалось.
Однако, еще через 1 нед состояние несколько ухудшилось из-за присоединившейся диареи, при этом
частота дефекаций достигала 5-6 раз в сут. В течение
2 дней характер стула стал водянистым, появилась примесь зелени, слизь. Больной отмечал урчание в животе, но болевого синдрома не наблюдалось.
В анализе кала при исследовании: большое количество слизи, единичные лейкоциты, дрожжевые клетки, умеренное количество нейтрального жира.
В течение трех дней состояние улучшилось, стул нормализовался. Самочувствие хорошее. При осмотре через 10 дней жалоб нет. Ребенок практически здоров. Однако, учитывая данные об эпидемиологических особенностях энтеровирусов, мы рекомендуем дополнительное лабораторное обследование в динамике трехкратно с интервалом 2-3 нед.
Пример 2. Мальчик К., 2 года. Заболел остро с повышения температуры до субфебрильных цифр. Жалобы на заложенность носа и слизистое отделяемое в небольшом количестве.
Из анамнеза известно, что его сестра С., 5 лет, три дня назад обратилась с подобными жалобами, а на 3-й день болезни у нее появились единичные элементы сыпи (везикулы) на пальцах рук и в области коленных суставов.
У мальчика на третьи сутки заболевания появилась экзантема на коже рук (пальцы, тыльная поверхность кистей) и в области коленных суставов. Элементы сыпи носили единичный характер, имели вид мелких везикул со светлым содержимым на неизмененном фоне кожи, не имели тенденцию к слиянию; позже присоединились жалобы на боль в горле, болезненность при жевании. При осмотре: периферические лимфоузлы не увеличены, со стороны внутренних органов — без патологии. В полости рта на слизистой оболочке видны элементы пустул с белесоватым содержимым, расположенные на дужках, мягком небе, боковой поверхности языка, щек, под языком. Некоторые элементы после вскрытия имели эрозивную поверхность.
При обследовании в крови не обнаружены антитела к вирусу ветрянки, простого герпеса, иерсиний, сальмонеллам, псевдотуберкулезу. В моче методом РНИФ обнаружен антиген Коксаки А. Методом ПЦР не выявлены цитомегаловирусная инфекция (ЦМВ), вирус Эпштейна-Барр (ЭБВ), герпес 1, 2, 6-го типов.
Лечение герпангины проводилось антисептическими растворами для обработки полости рта до 8 раз в сут (Октенисепт), мазью Ацикловир на элементы сыпи.
На второй день от начала лечения самочувствие улучшилось, аппетит нормализовался. Свежих высыпаний не наблюдалось. В полости рта количество элементов уменьшилось. На коже нижних конечностей высыпания сохранялись до 5 дней.
Рекомендовано контрольное исследование мочи через 1 мес.
Пример 3. Девочка Ф., 7 лет. Обратилась с жалобами на периодические подъемы температуры до фебрильных цифр. Со слов матери, больна третью неделю.
Из анамнеза известно, что заболела остро, когда температура поднялась до фебрильных цифр, отмечалась слабость, снижение аппетита. Лихорадка держалась до 5 дней, затем температура нормализовалась. Девочка чувствовала себя практически здоровой, однако, через 5 дней вновь наблюдался подъем температуры, которая сохранялась в течение 3 дней и затем снизилась до нормальных цифр без лечения. Через несколько дней вновь наблюдался субфебрилитет
Девочка чувствовала себя практически здоровой, однако, через 5 дней вновь наблюдался подъем температуры, которая сохранялась в течение 3 дней и затем снизилась до нормальных цифр без лечения. Через несколько дней вновь наблюдался субфебрилитет
ПЕДИАТРИЧЕСКАЯ ФАРМАКОЛОГИЯ /2012/ ТОМ 9/ № 3
Лекция
и в течение трех дней температура тела самостоятельно нормализовалась.
При осмотре выраженный астеновегетативный синдром, кожа и слизистые оболочки чистые, со стороны внутренних органов без патологии. В общем анализе крови: гемоглобин — до 114 г/л, СОЭ — 50 мм/ч. Лейкоцитоз не наблюдался, но при микроскопии мазка крови отмечалось присутствие токсикогенной зернистости нейтро-филов. В сыворотке крови не были обнаружены антитела к иерсиниям, псевдотуберкулезу, сальмонеллам, пар-вовирусу В19. Методом ПЦР не были выявлены вирусы ЦМВ, герпеса и ЭБВ.
Методом ПЦР не были выявлены вирусы ЦМВ, герпеса и ЭБВ.
В моче методом РНИФ обнаружен антиген Коксаки А.
Получала лечение: обильное питье, противовирусный препарат.
На фоне лечения состояние стабилизировалось, за период наблюдения (14 дней) подъемов температуры
отмечено не было, показатели общего анализа крови нормализовались.
Как видно из приведенных примеров, заболевания, вызванные вирусами Коксаки, отличаются выраженным полиморфизмом: от полного отсутствия клинических симптомов с высокой лихорадкой (повторными подъемами температуры) до заболеваний с поражением кожи, слизистых оболочек полости рта (язык, мягкое небо). В клиническом анализе крови также возможен полиморфизм — от нормального содержания лейкоцитов и значительно увеличенной СОЭ (до 50 мм/ч) до лейкоцитоза с умеренным повышением СОЭ. В связи с этим клиническая диагностика порой сильно затруднена. Для постановки диагноза необходимо использование лабораторных методов диагностики: обнаружение в моче или эпителиальных клетках носоглоточных смывов методом РНИФ антигена вирусов.
В связи с этим клиническая диагностика порой сильно затруднена. Для постановки диагноза необходимо использование лабораторных методов диагностики: обнаружение в моче или эпителиальных клетках носоглоточных смывов методом РНИФ антигена вирусов.
СПИСОК ЛИТЕРАТУРЫ
1. Сейбиль В. Б., Малышкина Л. П. Всемирная организация здравоохранения и проблема ликвидации инфекционных заболеваний в мире. Вопросы вирусологии. 2005; 50: 3.
2. Амвросьева Т. В., Богуш З. Ф. и др. Вспышка энтеровирусной инфекции в Витебске в условиях загрязнения питьевой воды. Вопросы вирусологии. 2004; 1: 7-9.
3. Ежлова Е. Б., Чернявская О. П., Михайлов М. И. Эпидемиологический надзор и профилактика энтеровирусной (неполио) инфекции. Методические указания 3.1.1.23В3-08. Москва. 2008.
4. Кузнецова В. Г., Мечетина А. А. и др. Клинико-эпидемиологическая характеристика энтеровирусного менингита по данным вспышки 2004 года. Сборник материалов XV Научно-практической конференции врачей. Новосибирск. 2005. С. 415-41В.
Кузнецова В. Г., Мечетина А. А. и др. Клинико-эпидемиологическая характеристика энтеровирусного менингита по данным вспышки 2004 года. Сборник материалов XV Научно-практической конференции врачей. Новосибирск. 2005. С. 415-41В.
5. Лашкевич В. А., Дроздов С. Г., Грачев В. П. и др. Неполиомие-литные энтеровирусные инфекции: Эпидемиология, характеристика энтеровирусов, клиника, диагностика, профилактика. Методическое пособие. Федеральный центр Госсанэпиднадзора РФ. Москва. 2004.
В. Melnick J. L., Shaw E. W., Curnen E. C. A virus irom patients diagnosed as non-paralytic poliomyelitis or aseptic meningitis. Proc. Soc. Exp. Biol. 1949; 71: 344-349.
7. Abubakar S., Chee H. Y., Shafee N. et al. Molecular detection of enteroviruses from an outbreak of hand, foot and mouth disease in Malaysia in 1997. Scand. J. Infect. Dis. 1999; 31 (4): 331-335.
8. Ang L. W., Koh B.K., Chan K. P. et al. Epidemiology and control of hand, foot and mouth disease in Singapore, 2001-2007. Ann. Acad. Med. Singapore. 2009; 38 (2): 10В-112.
9. Энтеровирусные заболевания: клиника, лабораторная диагностика, эпидемиология, профилактика. Методические указания (МУ 3.1.1.2130-0В). Москва. 200В.
10. Ding N. Z., Wang X. M., Sun S. W. et al. Appearance of mosaic enterovirus 71 in the 2008 outbreak of China. Virus Res. 2009; 45 (1): 157-1В1.
11. Osterback R., Vuorinen T., Linna M. et al. Coxsackievirus A6 and hand, foot and mouth disease, Finland. Emerg. Infect. Dis. 2009; 15 (9): 1485-1488.
12. Yamashita T., Ito M., Taniguchi A., Sakae K. Prevalence of coxsackievirus A5, A6, and A10 in patients with herpangina in aichi prefecture.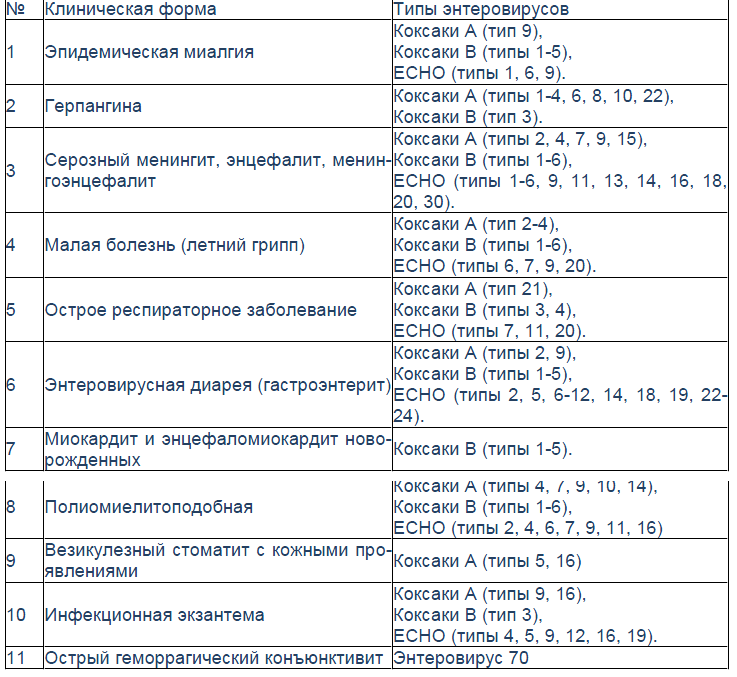 J. Infect. Dis. 2005; 58: 390-391.
J. Infect. Dis. 2005; 58: 390-391.
13. Бочаров Е. Ф., Ерман Б. А., Фомин В. В. и др. Энтеровирусная инфекция: Новые аспекты. Новосибирск: Наука. Сибирское отделение РАМН. 1990. С. 224.
14. Лозовская Л. С. и др. Значение вертикальной передачи энтеровирусов в эпидемиологии врожденных вирусных инфекций. Акушерство и гинекология. 1995; 2: 26-30.
15. Mori M., Takagi K., Kuwabara S. et al. Guillain-Barre syndrome following hand-foot-and-mouth disease. Intern. Med. 2000; 39 (6).
16. Cabral L. A., Almeida J. D., de Oliveria M. L., Meza A. C. Hand, foot and mouth disease: a case report. Quintessence Int. 1998; 29: 194-196.
17. Злобин В. И. Энтеровирусные инфекции. Инфекционные болезни. 1999. С. 302-307.
18. Демина А. В., Маркович Н. А., Нетесов С.В. Энтеровирусы. Часть 1. История открытия, таксономия, строение генома, эпидемиология. Бюллетень СО РАМН. 2008; 1 (129): 92-100.
Демина А. В., Маркович Н. А., Нетесов С.В. Энтеровирусы. Часть 1. История открытия, таксономия, строение генома, эпидемиология. Бюллетень СО РАМН. 2008; 1 (129): 92-100.
19. Демина А. В. и др. Энтеровирусы. Часть 2. Энтеровирусные инфекции: Многообразие клинических проявлений. Бюллетень СО РАМН. 2009; 6 (140): 116-125.
20. Лобзин Ю. В., Пилипенко В. В., Громыко Ю. Н. Менингиты и энцефалиты. СПб.: Фолиант. 2001. С. 55-110.
21. Михайлов Е. В., Штейнберг А. В., Еремеева И. Г. Менингиты энтеровирусной этиологии у детей: Современные подходы к диагностике и особенности клинического течения. Инфекционные болезни. 2008; 6 (1): 31-34.
22. McMinn P., Stratov I., Nagarajan L., Davis S. Neurological manifestations of enterovirus 71 infection in children during an outbreak of hand, foot, and mouth disease in western australia. Clin. Infect. Dis. 2001; 32 (2): 236-242.
Clin. Infect. Dis. 2001; 32 (2): 236-242.
23. Nix W. A., Oberste M. S., Pallansch M. A. Sensitive, seminested PCR amplification of VP1 sequences for direct identification of all enterovirus serotypes from original clinical specimens. J. Clin. Microbiol. 2006; 44 (8): 2698-2704.
24. Logotheti M., Pogka V., Horefti E. et al. Laboratory investigation and phylogenetic analysis of enteroviruses involved in an aseptic meningitis outbreak in greece during the summer of 2007. J. Clin. Virol. 2009; 46 (3): 270-274.
25. Sasidharan C. K., Sugathan P, Agarwal R. et al. Hand-foot-and-mouth disease in calicut. Indian J. Pediatr. 2005; 72 (1): 17-21.
26. Tu P., Thao N., Perera D. et al. Epidemiologic and virologic investigation of hand, foot, and mouth disease, southern vietnam, 2005. Emerging Infectious Diseases. 2007; 13 (11).
Emerging Infectious Diseases. 2007; 13 (11).
27. Zhang Y., Nan L. J., Wu G. S. et al. The epidemiologic and virological analysis of an outbreak of hand, foot, and mouth disease in inner Mongolia in 2007. Bing Du Xue Bao. 2009; 25 (3): 159-165.
Вирус Коксаки в Турции. Что это такое и как его лечить?
Вирус Коксаки на курортах Турции продолжает заражать отдыхающих туристов. МИД РФ
постоянно
получает
новые сообщения о заболевших в Турции.
Прежде чем поехать отдыхать на красочные курорты Турецкой стороны, основательно подумайте, особенно если с Вами едут дети.
Путевки на отдых можно поменять на другую страну.
В данной ситуации, согласно требования Роспотребнадзора, все турагентства обязаны сообщать своим клиентам, желающим
приобрести путевки в Турцию, о присутствии вируса на курортах, если Вам об этом не рассказали, не стоит вообще
покупать туры у такого агентства.
Обновлено 6 сентября. Заразившиеся вирусом Коксаки туристы продолжают возвращаться из Турции в Россию; Роспотребнадзор проверит, все ли они были проинформированы агентствами об опасности заражения, заявила глава Роспотребнадзора Анна Попова. В августе Роспотребнадзор и Ростуризм на фоне распространения среди отдыхающих вируса Коксаки признали небезопасными для туристов условия в районе залива Анталья в Турции, передает издание РИА Новости. Обновлено 4 сентября. «В период с 01.07 по 02.09 с. г. в провинции Анталья отмечено 59 случаев заражения вирусом «Коксаки» среди росграждан (в основном дети до 10 лет)», — сообщил Ситуационно-кризисный центр МИД РФ. Роспотребнадзор принимает меры из-за вируса Коксаки в Турции. Роспотребнадзор принимает меры для защиты российских туристов в связи с ростом обращений от заболевших энтеровирусной инфекцией в Турции. Обновлено 17 августа. Роспотребнадзор получил 832 сообщения о заразившихся вирусом Коксаки. На «горячую линию» Роспотребнадзора «прилетело» 832 сообщения о заразившихся вирусом Коксаки, более 77% заболевших — дети, рассказали в пресс-службе Роспотребнадзора. Обновлено 11 августа. Ростуризм признал небезопасным отдых в Турции. Ростуризм призвал россиян учитывать наличие угрозы безопасности здоровья туристов при принятии решения о поездке на отдых в Турцию, передает российское надзорное ведомство в пятницу, пишет издание РИА Новости.
Обновлено 17 августа. Роспотребнадзор получил 832 сообщения о заразившихся вирусом Коксаки. На «горячую линию» Роспотребнадзора «прилетело» 832 сообщения о заразившихся вирусом Коксаки, более 77% заболевших — дети, рассказали в пресс-службе Роспотребнадзора. Обновлено 11 августа. Ростуризм признал небезопасным отдых в Турции. Ростуризм призвал россиян учитывать наличие угрозы безопасности здоровья туристов при принятии решения о поездке на отдых в Турцию, передает российское надзорное ведомство в пятницу, пишет издание РИА Новости.
Немного из Вики о вирусах Коксаки:
Вирусы Коксаки (лат. Coxsackievirus) — несколько серотипов РНК-содержащих энтеровирусов, которые хорошо размножаются в желудочно-кишечном тракте. 29 серотипов вирусов Коксаки сейчас относят к трём видам энтеровирусов: Enterovirus A, В и С.
Вирусы Коксаки являются одной из основных причин возникновения асептического менингита. После перенесенной манифестной или инаппарантной инфекции развивается стойкий типоспецифический иммунитет.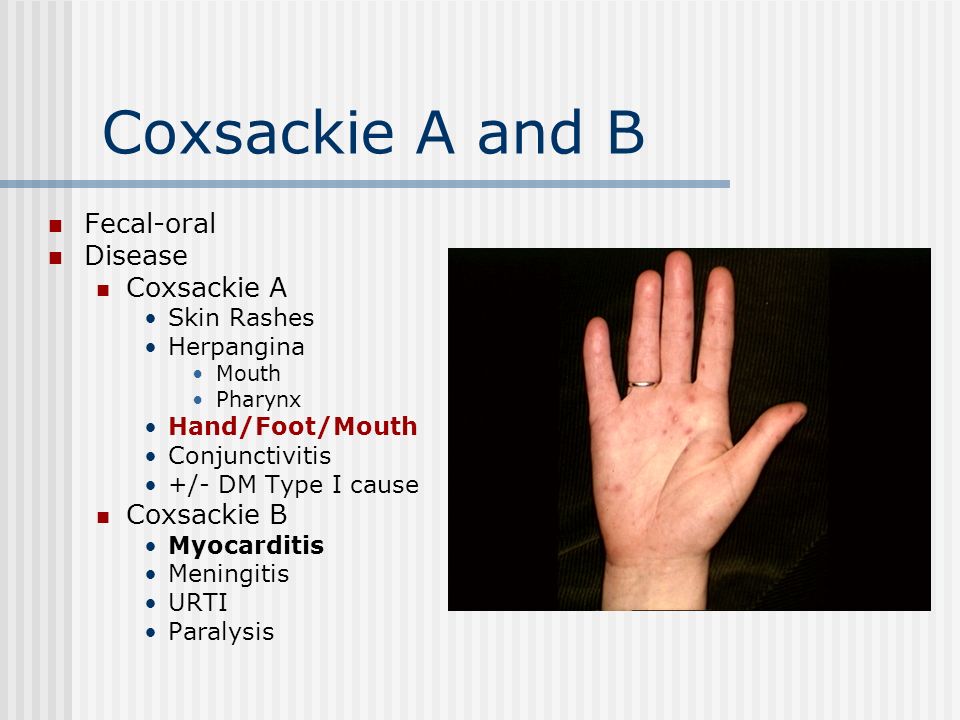 Вирусы Коксаки типа A обычно инфицируют кожу и слизистые оболочки, вызывают острый геморрагический конъюнктивит, энтеровирусный везикулярный стоматит с экзантемой, заболевания верхних дыхательных путей и асептический менингит, а также заболевания горла (герпангина). Вирусы Коксаки типа В инфицируют сердце, плевру, печень и поджелудочную железу, вызывают миокардит, перикардит и гепатит (воспаление печени, не связанное с гепатотропными вирусами). Инфекция сердца может вызывать перикардиальную эффузию.
Вирусы Коксаки типа A обычно инфицируют кожу и слизистые оболочки, вызывают острый геморрагический конъюнктивит, энтеровирусный везикулярный стоматит с экзантемой, заболевания верхних дыхательных путей и асептический менингит, а также заболевания горла (герпангина). Вирусы Коксаки типа В инфицируют сердце, плевру, печень и поджелудочную железу, вызывают миокардит, перикардит и гепатит (воспаление печени, не связанное с гепатотропными вирусами). Инфекция сердца может вызывать перикардиальную эффузию.
Чаще всего люди заражаются вирусами Коксаки через загрязнённые продукты, предметы быта, воду. Но инфекция передаётся и воздушно-капельным путём от вирусоносителя здоровому человеку — поэтому её вспышки бывают не только в бедных, но и во вполне благополучных странах мира. Наиболее подвержены заражению дети в возрасте примерно до 10 лет. Взрослые болеют редко. Инкубационный период длится несколько дней.
Затем у пациента наступает повышение температуры до 39-40, возможны многократная рвота, диарея, появление сыпи на руках, ногах, груди и лице. Пациент ощущает головную боль, слабость. Поражается слизистая глотки, что затрудняет приём пищи. При стандартном течении болезни её симптомы исчезают за одну—две недели. Кроме особых случаев заражения вирусом типа B (способным вызвать серьёзные осложнения), специальное лечение не требуется. Помощь больному сводится к облегчению текущего состояния: снижению температуры, предупреждению обезвоживания, снятия зуда и отека лосьонами Калмосан или Каламин, созданию приемлемых гигиенических условий; антибиотики не применяются.
Пациент ощущает головную боль, слабость. Поражается слизистая глотки, что затрудняет приём пищи. При стандартном течении болезни её симптомы исчезают за одну—две недели. Кроме особых случаев заражения вирусом типа B (способным вызвать серьёзные осложнения), специальное лечение не требуется. Помощь больному сводится к облегчению текущего состояния: снижению температуры, предупреждению обезвоживания, снятия зуда и отека лосьонами Калмосан или Каламин, созданию приемлемых гигиенических условий; антибиотики не применяются.
Поделитесь записью пожалуйста:)
Все, что нужно знать родителям о вирусе Коксаки
Вирусы Коксаки (лат. Coxsackievirus) — несколько серотипов РНК-содержащих энтеровирусов, которые стремительно размножаются в желудочно-кишечном тракте и приводят к ряду серьезных осложнений, таких, например, как асептический менингит. Источником заражения может быть как внешне здоровый человек, являющийся носителем инфекции без каких-либо видимых симптомов заболевания, так и человек в период манифестации болезни.
Источником заражения может быть как внешне здоровый человек, являющийся носителем инфекции без каких-либо видимых симптомов заболевания, так и человек в период манифестации болезни.
Вирус прекрасно переносит низкие температуры, и сохраняет свою активность в жидких средах. Наиболее часто подвержены заражению дети от 3 до 10 лет. Пути передачи вирусной инфекции – фекально-оральный и воздушно-капельный. Поэтому вирусы Коксаки, как и все другие энтеровирусные инфекции, принято относить к болезням грязных рук.
Вирус Коксаки: симптомы заболевания
Первые симптомы вируса напоминают проявления ОРВИ, именно с этим фактором и связаны сложности диагностирования инфекции на ранних сроках. Спустя несколько дней после заражения (обычно до 4 дней) на коже инфицированного появляется «пузырьковая» сыпь. Стандартные места локализации такой сыпи – ноги, руки, ротовая полость. С развитием болезни сыпь распространяется по всему телу, параллельно с чем возникают и прогрессируют такие симптомы как: слабость, конъюнктивит, лихорадка, головная боль и другие признаки острой интоксикации.
С развитием болезни сыпь распространяется по всему телу, параллельно с чем возникают и прогрессируют такие симптомы как: слабость, конъюнктивит, лихорадка, головная боль и другие признаки острой интоксикации.
Температура тела инфицированного варьируется от 38 до 40 градусов. Обычно высокая температура тела держится около трех суток и стабилизируется на 4-5 день. Инкубационный период вируса Коксаки длится от 1 до 7 дней. Следы инфекции на респираторных трактатах или в фекалиях могут сохраняться до 8 недель.
Масштабные эпидемии вируса Коксаки и уровень смертности
Около 30 детей погибло в результате вспышки вируса Коксаки в Малайзии 1997 года. Трое человек скончались и еще 47 были госпитализированы в связи с распространением штамма В на территории Греции в 2002 году. Китай пострадал от вспышки вируса Коксаки в 2007 году, в результате которой умерло 22 ребенка, 200 детей было госпитализировано, а заражено более 800 человек.
Такие многочисленные потери обусловлены тем, что существующая на сегодняшний день классическая медицина не располагает никакими вакцинами или противовирусными препаратами, которые могли бы ингибировать вирус Коксаки. Вся терапия сводится к симптоматическому лечению – стабилизации температуры тела, снижении болевых ощущений в горле, снятию зуда, уменьшению отека, предупреждению обезвоживания и пр. Антибактериальные препараты (антибиотики) в лечении вируса Коксаки не применяются, так как являются абсолютно бесполезными против энтеровирусных инфекций.
Лечение Коксаки при помощи биорезонансной (резонансно-частотной) терапии
Биорезонансная (резонансно-частотная) терапия – эффективная методика для эрадикации различных вирусных инфекций, в том числе, вируса Коксаки. На сегодняшний день такая методика лечения доступна как амбулаторно, в центрах биорезонансной терапии, с использованием стационарных проводных приборов для ее реализации, так и в домашних условиях, с помощью беспроводных аппаратов для биорезонансной терапии. Главное требование к такому биорезонансному лечению – наличие в частотной базе аппаратов необходимых частот по всем типам инфекционных агентов.
Главное требование к такому биорезонансному лечению – наличие в частотной базе аппаратов необходимых частот по всем типам инфекционных агентов.
Частотная база прибора для биорезонансной терапии emWave содержит все известные частоты, необходимые для эрадикации вируса Коксаки из организма:
- Коксаки вирус общая
- Human coxsackievirus A7 (exp)
- Коксаки вирус тип B1
- Коксаки вирус тип B1 HC
- Коксаки вирус тип B2
- Coxsackie B3
- Coxsackie B4
- Coxsackie B4 HC
- Коксаки вирус тип B5
- Коксаки вирус тип B6
- Коксаки вирусная инфекция HC/Coxsackievirus Infections HC
Длительность общей программы против вируса Коксаки в приборе для биорезонансной терапии emWave – 42 минуты. Длительность каждой отдельной программы по типам А и В – от 9 минут до получаса.
Длительность каждой отдельной программы по типам А и В – от 9 минут до получаса.
При биорезонансном лечении вируса Коксаки с помощью приборов для биорезонансной терапии emWave также важно применять детоксикационные программы из раздела «Токсикология», которые способствуют быстрому выведению продуктов жизнедеятельности вирусов из организма и стабилизации работы всех систем и органов, пострадавших от инфекции.
Что будет, если не лечить вирус Коксаки?
Непролеченные эпизоды Коксаки могут приводить к развитию таких осложнений как: менингит, энцефалит, перикардит, миокардит, в редких случаях – травмы мышц и паралич. Необходимость своевременного и адекватного лечения обусловлена также и тем фактором, что в группе риска находятся преимущественно дети в возрасте до 10 лет, организмы которых наиболее подвержены разрушительному воздействию инфекционных вирусных агентов.
Как происходит лечение при помощи приборов для биорезонансной терапии?
Из-за схожести первых симптомов вируса Коксаки с симптомами острой респираторной вирусной инфекции, отягощенной бактериальной составляющей, нередко доктора ставят неверный диагноз и назначают неадекватное лечение (например, прием антибиотиков). Поэтому правильная постановка диагноза – первоочередная задача для эффективного и результативного лечения.
Поэтому правильная постановка диагноза – первоочередная задача для эффективного и результативного лечения.
И именно вегетативное резонансное тестирование предоставляет широкие возможности для постановки точного и верного диагноза на ранних стадиях инфицирования вирусом Коксаки. Более того, точное диагностирование Коксаки при помощи вегетативного резонансного теста может быть выполнено еще до манифестации болезни (до видимых симптомов инфекции, в период бессимптомного течения заболевания).
После постановки диагноза методом ВРТ лечащий врач составляет в приборе для биорезонансной терапии лечебный комплекс, в который включает все необходимые программы, в соответствии с выявленным типом возбудителя, а также детоксикационные комплексы, помогающие провести быструю очистку организма от продуктов жизнедеятельности инфекционных агентов. После чего задача пациента сводится лишь к тому, чтобы ежедневно включать прибор для биорезонансной терапии до окончания процесса лечения.
Основные симптомы вируса Коксаки, такие как фебрильная температура тела, слабость, головные боли и т.д., могут уменьшиться уже после первых сеансов лечения приборами для биорезонансной терапии. Стойкое выздоровление наступает обычно на четвертый – седьмой день применения биорезонанса.
В чем преимущество биорезонансного (резонансно-частотного) лечения?
Главное преимущество в применении приборов для биорезонансной терапии для лечения широкого спектра заболеваний паразитарной и непаразитарной природы – полное отсутствие дополнительной фармакологической нагрузки на организм, подчас чрезмерной. При этом эрадикация вирусных инфекционных агентов происходит с высокой степенью эффективности и в кратчайшие сроки.
Еще одно неоспоримое преимущество биорезонансной терапии – это цена. Стоимость современного прибора для реализации БРТ существенно ниже, чем стоимость всех противогрибковых, антибактериальных, противогельминтных и прочих препаратов, которые неизбежно применяются нами в течение всей жизни. Приборы для биорезонансной терапии могут использоваться как в сочетанном лечении (наряду с фармакологической составляющей), так и в качестве моно-лечения.
Приборы для биорезонансной терапии могут использоваться как в сочетанном лечении (наряду с фармакологической составляющей), так и в качестве моно-лечения.
И, конечно же, приборы для биорезонансной терапии предоставляют широкие возможности для лечения огромного перечня заболеваний различного генеза. Так, например, антипаразитарный раздел программ прибора для биорезонансной терапии emWave содержит исчерпывающую базу биорезонансных частот, которые ориентированы на эрадикацию всех известных на сегодняшний день штаммов и типов инфекционных агентов. А сам прибор для биорезонансной терапии emWave Plus имеет частотную базу, которая состоит из более чем 5000 готовых антипаразитарных и терапевтических комплексов для лечения.
Узнайте больше о широких возможностях применения резонансно-частотного (биорезонансного) воздействия и приборов для биорезонансной терапии в лечении заболеваний, присоединившись к нам:
 Facebook
 Instagram
 Telegram
Остались вопросы? Задайте их прямо сейчас, обратившись в службу поддержки emWave Support по телефону (Viber)  +38 (063) 9407585, в  Facebook Messenger или на E-mail:  info@emwave-lab. com.
com.
Отныне все преимущества электронного здоровья с приборами для биорезонансной терапии emWave Plus всегда вместе с Вами!
Приборы биорезонансной терапии: мифы и реальность
Новое в лечении псориаза: резонансно-частотная терапия, как эффективный способ решить проблему псориаза без рецидивов и осложнений
симптомы, причины, формы заболевания и последние новости
Вторгшись в нашу жизнь в 2020 году, пандемия COVID-19 сразу же заняла все медийное пространство. У многих людей создалось впечатление, что остальные болезни отошли на второй план, и теперь все силы здравоохранения брошены на борьбу с новым коронавирусом. Однако главной угрозой для здоровья и жизни современных людей по-прежнему остаются неинфекционные заболевания. С ними не сравнится ни один из известных вирусов (пока). Сегодня мы вспомним о некоторых распространенных опасных неинфекционных заболеваниях у женщин, поговорим об их факторах риска и о том, как от них защититься.
Однако главной угрозой для здоровья и жизни современных людей по-прежнему остаются неинфекционные заболевания. С ними не сравнится ни один из известных вирусов (пока). Сегодня мы вспомним о некоторых распространенных опасных неинфекционных заболеваниях у женщин, поговорим об их факторах риска и о том, как от них защититься.
Болезни сердца и сосудов
Сердечно-сосудистые заболевания – главные убийцы современных людей. Например, в 2016 году, по данным ВОЗ, они унесли почти 18 миллионов жизней. Более чем в 75% случаев к смерти приводит инфаркт миокарда или инсульт головного мозга. Но эти состояния возникают не на пустом месте – им предшествует хроническая артериальная гипертензия (повышенное артериальное давление), атеросклероз (состояние, при котором на внутренней стенке кровеносных сосудов откладываются атеросклеротические бляшки, которые их закупоривают), стенокардия (периодические боли за грудиной из-за нарушения притока крови к сердечной мышце).
Роль болезней сердечно-сосудистой системы среди причин смертей женщин зачастую недооценивается. Распространен миф, что это в основном удел мужчин. И действительно, мужчины погибают от инфарктов и инсультов намного чаще. Но среди женщин эти патологии тоже очень распространены.
Распространен миф, что это в основном удел мужчин. И действительно, мужчины погибают от инфарктов и инсультов намного чаще. Но среди женщин эти патологии тоже очень распространены.
На ранних стадиях болезни сердца и сосудов зачастую протекают бессимптомно. Человек может долго жить с повышенным артериальным давлением, даже не подозревая об этом. Вместе с тем эксперты ВОЗ утверждают, что большинство смертей от сердечно-сосудистых патологий можно предотвратить, если внимательно относиться к своему здоровью и исключить способствующие их развитию факторы.
Как защититься?
- Перейти на здоровое питание. Основу рациона должны составлять фрукты и овощи. Нужно максимально исключить красное (свинина, говядина, баранина) и обработанное (жареное, копченое, приготовленное на гриле, барбекю) мясо.
- Поддерживать нормальный вес. Избыточная масса тела и ожирение – фактор развития многих болезней.
- Отказаться от курения.
- Свести к минимуму употребление алкоголя.

- Регулярно заниматься спортом.
- Контролировать артериальное давление.
- Своевременно обращаться к врачам-специалистам, если появились симптомы.
- Если артериальное давление уже повышено – наблюдаться у врача и принимать назначенные препараты.
Злокачественные опухоли
Рак – большая группа заболеваний, которая по уровню смертности находится на втором месте после сердечно-сосудистых. По данным ВОЗ, в 2020 году они унесли 10 миллионов жизней. У женщин чаще всего встречаются злокачественные опухоли молочной железы. В России ежегодно диагностируется более 70 тысяч случаев этого заболевания. Вероятность получить такой диагноз в течение жизни для среднестатистической женщины, по данным Американского онкологического общества (American Cancer Society) составляет 13% или 1:8. В последние годы распространенность рака молочной железы ежегодно увеличивается на 0,5%. Во многом это происходит из-за того, что растет средняя продолжительность жизни, и женское население постепенно «стареет». Параллельно понемногу снижается количество смертей от рака груди – благодаря совершенствованию лечения и масштабным скринингам.
Параллельно понемногу снижается количество смертей от рака груди – благодаря совершенствованию лечения и масштабным скринингам.
Другая распространенная злокачественная опухоль у женщин – рак шейки матки. Правда, это не совсем неинфекционное заболевание. В большинстве случаев к нему приводит инфекция, вызванная вирусами папилломы человека (ВПЧ). Онкогенные вирусы (в первую очередь 16 и 18 типов) приводят к нарушениям в ДНК и злокачественному перерождению клеток. Заразиться можно во время незащищенного секса, но даже презервативы не гарантируют стопроцентной защиты. Кроме вирусов, есть и другие факторы риска.
Как защититься?
В первую очередь профилактика злокачественных опухолей сводится к здоровому образу жизни. Важно знать о факторах риска развития онкопатологий и исключить их. Рак может скрываться под маской многих других болезней, поэтому нужно обращать внимание на любые необычные симптомы и вовремя обращаться к врачам. Скрининговые исследования – они помогают обнаружить опухоль на ранней стадии, когда шансы на излечение максимально высоки:
- Всем женщинам с 45 лет нужно 1–2 раза в год проходить маммографию – рентгенографию молочных желез.

- Женщинам из группы повышенного риска врач может порекомендовать скрининг с более молодого возраста, с применением МРТ.
- Раз в месяц, на 5–6 день менструального цикла, нужно проводить самообследование молочных желез – даже если вы уже проходите маммографии. Раз в год стоит проходить профилактические осмотры у врача-маммолога.
- Всем женщинам с началом половой жизни нужно регулярно посещать гинеколога, раз в несколько лет сдавать мазки на цитологию и/или анализ на ВПЧ.
Сахарный диабет
Распространенность сахарного диабета постоянно растет. В 1980 году в мире жило 108 млн диабетиков, а в 2014 году – 422 млн. Диабет первого типа развивается у детей, когда поджелудочная железа не может вырабатывать достаточное количество инсулина, гормона, снижающего уровень сахара в крови. Почему развивается эта форма заболевания, неизвестно, эффективных мер профилактики не существует. А вот диабет второго типа – это главным образом болезнь возраста и неправильного образа жизни. В данном случае инсулин вырабатывается, но организм «разучился» его правильно использовать. Коварство болезни в том, что она может долго протекать почти без симптомов. Поэтому сахарный диабет второго типа часто диагностируют спустя много лет после начала, когда уже есть осложнения. Главные факторы риска: нездоровое питание, низкая физическая активность, лишний вес.
В данном случае инсулин вырабатывается, но организм «разучился» его правильно использовать. Коварство болезни в том, что она может долго протекать почти без симптомов. Поэтому сахарный диабет второго типа часто диагностируют спустя много лет после начала, когда уже есть осложнения. Главные факторы риска: нездоровое питание, низкая физическая активность, лишний вес.
Диабет второго типа способен приводить к слепоте, нарушению кровотока в нижних конечностях, из-за которого их приходится ампутировать, почечной недостаточности. У диабетиков в 2–3 раза чаще происходят инсульты и инфаркты. От осложнений диабета ежегодно умирают 1,5 млн людей.
У женщин во время беременности может развиваться гестационный диабет, из-за того что перестраивается обмен веществ и повышается нагрузка на поджелудочную железу. Это может привести к некоторым опасным осложнениям и повышает вероятность развития сахарного диабета второго типа в будущем.
Как защититься?
Факторы риска и меры профилактики сахарного диабета те же, что и для сердечно-сосудистых болезней. В старшем возрасте стоит периодически проверять уровень сахара в крови. Гестационный диабет у беременных женщин выявляют во время пренатального скрининга.
Депрессия
Пожалуй, депрессия – самое недооцененное заболевание в нашем списке. Многие воспринимают его как просто плохое настроение, грусть и меланхолию. Таких людей часто обвиняют в лени, пессимизме, советуют им отдохнуть или отвлечься. На самом деле депрессия – это серьезная болезнь, связанная с биохимическими нарушениями в головном мозге. Больной перестает испытывать радость, удовлетворенность жизнью, у него пропадают желания. Он не может на это повлиять и винит себя.
Сейчас на Земле живет 264 млн человек с депрессией, и женщины подвержены этой болезни сильнее мужчин. Депрессию бывает непросто распознать. Основные симптомы: постоянное плохое настроение, чувство безысходности, вины, нарушения сна, потеря интереса к ранее любимым делам, нежелание что-либо делать, снижение концентрации внимания, апатия. Если эти симптомы сохраняются дольше двух недель – это однозначно повод посетить врача-психотерапевта. В тяжелых случаях депрессия может стать причиной суицида. Ежегодно более 800 тысяч депрессий заканчиваются именно так. Как правило, это люди из возрастной группы 15–29 лет.
Есть несколько форм депрессии, одна из них – послеродовая – развивается у молодых мам.
С депрессией не поможет справиться отдых или прогулки на свежем воздухе. Лечение обычно начинают с лекарств – антидепрессантов. Затем следует курс психотерапии.
Как защититься?
Это мультифакторная болезнь, поэтому защититься от нее предрасположенному человеку сложно. Начало болезни может спровоцировать тяжелое событие, например, смерть близкого, развод, потеря работы. Важно внимательно относиться к своему здоровью и при первых симптомах сразу обратиться к врачу.
Болезнь Альцгеймера
Здоровые люди сохраняют ясный ум до глубокой старости, а заметное ухудшение памяти, мышления и изменения в поведении чаще всего свидетельствуют о серьезной болезни – деменции (в простонародье – «старческое слабоумие»). Когда пожилые родственники начинают вести себя чудаковато и забывать все подряд, это воспринимают как естественное явление. На Земле сейчас живет примерно 50 миллионов людей с деменцией, и каждый год выявляется больше 10 миллионов новых случаев. Чаще всего болезнь начинается после 60 лет.
Есть разные формы деменции, наиболее распространенная – болезнь Альцгеймера. На нее приходится 60–70% всех случаев. Это хроническое заболевание, которое постоянно прогрессирует. Поначалу его симптомы могут быть очень мягкими и почти незаметными, но в финале человек перестает узнавать близких и не может справляться с простейшими задачами на уровне одеться и умыться. Он постоянно нуждается в уходе, присмотре, и это ложится огромным бременем на всех родственников.
К сожалению, болезнь Альцгеймера неизлечима. Но существуют медикаментозные препараты, которые помогают существенно замедлить ее прогрессирование, держать под контролем симптомы. Лечение нужно начинать на самых ранних стадиях.
Как защититься?
Чтобы снизить вероятность развития деменции, врачи рекомендуют регулярно заниматься спортом, умственной работой (полезно даже банальное разгадывание кроссвордов, игра в шашки), поддерживать нормальный вес, правильно питаться, отказаться от курения и алкоголя. Фактором риска деменции является социальная изоляция, поэтому пожилым людям нужно регулярное общение.
Как лечить вирус Коксаки у детей и взрослых, профилактика и последствия
Энтеровирусная инфекция является серьезной угрозой для жизни и здоровья ребенка, поэтому как лечить вирус коксаки следует знать каждому взрослому человеку. Болезнь характеризуется полиморфной клинической картиной и является очень заразным недугом. Микроорганизмы, которые вызывают развитие заболевания, предпочитают кислую среду желудка. Однако инфекция может находиться не только в системах ЖКТ (желудочно-кишечного тракта), но и на любых органах и тканях в организме человека. Были зафиксированы случаи, когда вирус коксаки поражал даже нервные клетки.
Что такое вирус коксаки
Вирус коксаки (coxsackie virus) относится к семейству энтеровирусов, что означает принадлежность инфекции к кишечному отделу ЖКТ. Первые упоминания о данном недуге были обнаружены в 1950 году на территории городка Коксаки (США). Заболевание имеет две разновидности: некоторые пациенты страдают от вируса а-типа, другие – от типа b. Группы отличаются друг от друга антигенными свойствами, оба представителя инфекции чувствительны к воздействию дезинфицирующих растворов и солнечных лучей. В кипящей воде погибают через 20 минут.
Во всех остальных случаях вышеупомянутые серотипы вирусов проявляют устойчивость к условиям окружающей среды. Больше всего риску заражения подвержены дети возрастом от 3 до 10 лет. Одной из главных особенностей болезни считается отсутствие формирования устойчивого иммунитета после перенесения недуга. Вирус коксаки иногда называют «летним гриппом» из-за возникновения периода эпидемии преимущественно в теплое время года. Заболевание является причиной развития синдрома рука-нога-рот, который включает в себя проявления энантемы и экзантемы.
Инкубационный период
Первые признаки кишечного гриппа схожи с симптомами простуды: ухудшение самочувствия, сильное повышение температуры, воспаление мышц грудного отдела. Инкубационный период заболевания длится от 2 до 10 дней, после чего негативные проявления становятся более заметными. На ступнях, ладонях, предплечьях, половых органах или даже во рту пациентов появляются пузырьки с жидкостью, который похожи на аллергическую реакцию.
Данные новообразования не причиняют сильного зуда, но вызывают болевые ощущения при контакте. Вирус оказывает влияние на состояние кишечника и желудка, что приводит к возникновению рвоты или диареи. При отсутствии должного лечения инфекция может стать причиной появления следующих осложнений: вирусного менингита, сахарного диабета, миокардита, паралича, воспаления ЦНС (центральной нервной системы).
Общая симптоматика заболевания
Специфические симптомы, которые указывают на развитие данной болезни, начинают развиваться примерно через день после заражения. Характерными признаками наличия энтеровирусной инфекции в организме человека является появление болезненных маленьких пузырьков или язв на слизистой оболочке рта. Подобные новообразования могут покрывать миндалины, вызывая заболевания горла.
Появление везикул на ладонях и ступнях свидетельствует о прогрессировании вируса коксаки, внешне сыпь напоминает ветрянку. Также у пациентов наблюдается высокая температура, которая сохраняется на протяжении нескольких дней. При классическом течении инфекции состояние нормализуется через пару суток. На фоне вышеупомянутых проявлений развивается диспепсический синдром, который подразумевает понос и рвоту.
Лечение вируса коксаки
Недуг подвергается симптоматической или поддерживающей терапии, поскольку вакцина от вируса коксаки еще не была изобретена. На данный момент не существует конкретных медикаментозных средств против данной инфекции, однако при комплексном лечении недуга врач сможет подобрать эффективные препараты. Важно помнить о соблюдении правил личной гигиены, поскольку один из путей передачи вируса – фекально-оральный (болезнь грязных рук).
При наличии симптомов обезвоживания организма следует обязательно выпивать норму воды в день, чтобы предотвратить дальнейшее развитие интоксикации. Местные анестетики назначаются для терапии воспаленного красного горла или язвочек во рту. Фукорцин и зеленка используются при обработке сыпи на кожных покровах пациента. От головной боли и температуры специалисты рекомендуют принимать всевозможные противовоспалительные средства, например, Ибупрофен. В случае тяжелого течения инфекции необходимо применять противовирусные препараты, как Амиксин.
У взрослых
Детскую инфекцию может подхватить любой взрослый человек с ослабленной иммунной системой. Для того чтобы заболеть, хватит контакта с носителем вируса коксаки. Заражение воздушно-капельным путем является одним из самых распространенных способов передачи энтеровирусной лихорадки, что было подтверждено многочисленными клиническими случаями. Иногда поставить правильный диагноз пациенту бывает проблематично, ведь для некоторых типов вируса характерно бессимптомное развитие.
Лечение вируса коксаки у взрослых зависит от степени выраженности симптомов. При диагностировании заболевания в течение первых трех дней следует принимать сильные противовирусные препараты. Дальнейшее прогрессирование инфекции свидетельствует о необходимости назначения симптоматической терапии, которая включает: диету, постельный режим, прием большого количества жидкости.
У детей
При обнаружении у ребенка признаков возникновения инфекции следует прекратить посещение общественных мест и вызвать участкового педиатра. Лечение вируса коксаки у детей происходит по такой же схеме, как и у взрослых: назначаются жаропонижающие или антигистаминные средства, растворы, спреи для горла. Комплексный подход к терапии обеспечит все необходимые условия организму пациента для самостоятельного выздоровления, что происходит примерно через 10-12 дней после заражения.
Родителям следует давать малышу много теплого питья для снижения температуры и скорейшего выведения токсинов. Заболевание редко вызывает осложнения, но в запущенных случаях инфекция способна нанести серьезный ущерб здоровью ребенка. Это происходит при распространении вируса по системному кровотоку, что создает благоприятную почву для проникновения микроорганизмов во внутренние органы. Были зафиксированы случаи развития серозного менингита, паралича, некроза мышечных тканей, поражений оболочек мозга и другие серьезные последствия.
Чем лечить вирус коксаки
Иммунитет зараженного человека в течение пары дней должен самостоятельно выработать антитела для борьбы с инфекцией. Вирус коксаки является внутриклеточным паразитом, поэтому процесс выздоровления осложняется устранением собственных зараженных клеток. Тем не менее, за 3-5 дней состояние пациента стабилизируется. Во время острого начала болезни, пока организм еще не выработал иммунные тела против инфекции, врачи рекомендуют применять симптоматическую терапию.
Это подразумевает использование лекарственных препаратов для снижения температуры, обезболивания высыпаний или обработки ран на кожных покровах. Для успешного лечения пациенту следует придерживаться правильного режима питания, пить много воды и отдыхать. Укрепляют иммунитет с помощью таких медикаментов, как витамины, интерфероны, сорбенты, антибиотики, антисептики.
Местные средства для уменьшения зуда
Во время течения болезни у пациента наблюдается большое количество негативных симптомов, одним из которых выступает сильный зуд. Маленький ребенок не в состоянии долго терпеть дискомфорт, причиняемый данным состоянием, поэтому для облегчения врачи часто назначают антигистаминные препараты местного действия. К ним относятся гель Фенистил или Витаон бэйби, для взрослых лучше всего подойдут Зиртек или Супрастин. Вышеуказанные средства помогают быстро устранить зуд и нормализовать самочувствие пациента.
Жаропонижающие препараты
Эта категория препаратов используется первые несколько дней при терапии вируса коксаки, пока иммунитет человека не выработает лимфоциты и другие защитные клетки для устранения инфекции. При острой стадии течения недуга у пациента может сильно подниматься температура (до 39-40 С), поэтому применение жаропонижающих средств является важной частью лечения. Специалисты рекомендуют использовать Парацетамол и Нурофен как детям, так и взрослым. Данные препараты считаются безопасными для здоровья человека при соблюдении указанной дозировки.
Прием энтеросорбентов
Для ускорения процесса выведения токсинов из организма, необходимо соблюдать питьевой режим и принимать энтеросорбенты. Вирус коксаки часто приводит к интоксикации, поэтому для облегчения негативной симптоматики пациенты принимают Полисорб, Энтеросгель или Лактофильтрум. Вышеперечисленные средства поглощают вредные микроорганизмы, осевшие в ЖКТ, что помогает за короткий промежуток времени устранить инфекцию.
Противовирусные препараты для лечения вируса коксаки
При тяжелом течении болезни, когда организму тяжело самостоятельно справиться с инфекцией, врачи рекомендуют использовать противовирусные препараты. Самым эффективным средством для детей с ослабленным иммунитетом является Гамма-глобулин, который разработан на основе донорской крови. Его часто применяют для профилактики во время вспышки вируса коксаки или если ребенок контактировал с зараженным человеком. Амиксин показан в редких случаях при лечении взрослых пациентов.
Антисептики для обработки полости рта
Вирус Коксаки поражает не только кожу, но и слизистые оболочки в организме человека. Сильная боль в горле, язвы или сыпь в ротовой полости вызывают у пациента сильный дискомфорт, поэтому врачи назначают симптоматическое лечение. Для полоскания рта используются специальные антисептические средства и противовоспалительные препараты, которые эффективно снимают болезненные ощущения. Детям назначают отвар ромашки или содовый раствор, взрослые применяют Гексорал, Мирамистин, Стоматидин.
Антигистамнные средства
Лекарственные средства из данной категории применяют для облегчения негативной симптоматики при общей интоксикации организма. Пациенты, страдающие от энтеровирусной экземы, используют антигистаминные препараты для купирования дискомфортных проявлений болезни. Для устранения зуда врачи назначают следующие медикаменты: Эриус, Кларитин, Телфаст, Псило-бальзам. Перечисленные лекарственные вещества подходят как для наружного, так и для внутреннего применения, исходя из формы выпуска препарата.
Витамины и микроэлементы
Вирус Коксаки способен нанести серьезный ущерб организму со слабой иммунной системой. По этой причине специалисты рекомендуют принимать витамины группы В и С не только на протяжении терапии, но и в период вспышки инфекции. Для того чтобы обезопасить себя от энтеровирусного недуга, важно обеспечить запас микроэлементов, необходимых для поддержания защитных механизмов организма. Витамины помогают бороться с проявлениями интоксикации и стимулируют выведение токсинов, что благоприятно влияет на состояние пациента.
Как лечить вирус коксаки при беременности
В большинстве случаев энтеровирусные заболевания при беременности не несут угрозы для здоровья матери или плода. Проявления вируса коксаки напоминают простуду, поэтому симптоматическое лечение беременных женщин является эффективным средством против инфекции. Однако очень важно вовремя опознать недуг, чтобы предотвратить развитие осложнений. Для этих целей прибегают к лабораторной диагностике, ведь по фото из интернета невозможно точно идентифицировать болезнь. После выявления проблемы пациентке необходимо пройти несколько этапов лечения:
- Госпитализация в стационар местной больницы для обеспечения профессиональной медицинской помощи.
- Назначение дезинтоксикационной терапии, позволяющей устранить симптомы вируса коксаки.
- Соблюдение постельного режима, прием большого количества воды.
- Сбор анализов крови, мочи, кала для определения типа инфекции.
- Регулярное наблюдение за состоянием плода с помощью УЗИ.
Профилактика энтеровируса
Специфической вакцины против вируса коксаки на данный момент не существует, что напрямую связано с изменчивостью инфекции. Для того чтобы обезопасить себя и свою семью от энтеровирусного заболевания, врачи рекомендуют придерживаться основных правил гигиены. Например, доктор Комаровский убежден, что важно вести здоровый образ жизни, правильно питаться и чередовать физическую нагрузку с отдыхом.
Не стоит пренебрегать мытьем рук, ведь этот простое действие способно помочь избавиться от скопления паразитов и других вредных микроорганизмов на поверхности кожи. По возможности следует избегать мест с большим скоплением людей во время наступления периода эпидемий. Регулярные медицинские осмотры помогут предупредить развитие инфекции, поэтому при появлении любых негативных симптомов следует незамедлительно обратиться к врачу.
Видео
Вирус Коксаки — симптомы, лечение и профилактика
Вирусы Коксаки — это разновидность энтеровирусов и близкие родственники эховирусов (ECHO). Проявлений может быть множество, но основными признаками, как правило, является резкое ухудшение общего состояния, тошнота, рвота, понос и некоторые другие.
Заражение вирусом Коксаки может протекать с разной степенью тяжести, от легкого недомогания до опасных для жизни состояний. Безусловно, всегда лучше предупредить заболевание, чем после его лечить.
Вирус Коксаки — это разновидность энтеровирусов и близкие родственники эховирусов (ECHO). Проявлений может быть множество, но основными признаками, как правило, является резкое ухудшение общего состояния, тошнота, рвота, понос и некоторые другие.
Этот вирус считается «детским», поскольку заболевают преимущественно дети от 3 до 10 лет. Однако иногда болзень встречается и у взрослых, сообенно если у них ослаблен иммунитет.
Вирус Коксаки — очень заразный РНК-вирус с отличной живучестью, и предпочитает он кислую среду желудка. Однако оседает не только в ЖКТ человека, его мишенью могут стать практические любые ткани и органы. Часто при инфицировании поражается нервная система. Но самым вероятным проявлением инфекции являются диарея, общая интоксикация, характерная сыпь. Заболевание характеризуется в основном благоприятным течением, тем не менее, в некоторых случаях развиваются опасные осложнения.
Какие существуют типы вирусов Коксаки и что они могут вызывать
Коксакивирусы разделены на две группы:
Исследователи наблюдали влияние этого вируса на только что появившихся на свет мышей.
Вирус Коксаки A приводил к травме мышц, параличу и смерти грызунов.
Вирус Коксаки типа B — к повреждению органов, менее тяжелым последствиям. Науке известно более 24 различных серотипов вируса.
Вирусы типа А являются источником герпангины: болезненные пузырьки во рту, горле, в области рук, на ногах или же во всех этих областях. Эта болезнь имеет очень запоминающееся название: «руки, ноги, рот» (англ. HFMD — это общее название этой вирусной инфекции). Вирусом Коксаки A16 (CVA16) вызывается большинство случаев заболеваний с такой локализацией сыпи в США. Чаще всего это происходит у деток (в возрасте 10 лет и младше), но и взрослые вполне могут заболеть. Вирусом типа А также вызывается воспаление век и белой области глаз (конъюнктивит). Вирус Коксаки A6 (CVA6) становился причиной герпангины у младенцев.
Вирусы типа B являются причиной эпидемии плевродинии (лихорадка, легкая абдоминальная боль с головной болью, которая длится от двух до двенадцати дней и проходит). Эпидемическая плевродиния также называется болезнью Борнхольма. Известны целых шесть серотипов вируса Коксаки B (1-6). Интересно, что вирус Коксаки B4 даже рассматривается некоторыми учеными в качестве возможной причины диабета.
И тип А, и тип вирусов В может стать причиной менингита, миокардита и перикардита, но, чтобы предупредить панику, сразу скажем — такие вещи происходят редко. В этом отношении заболевание вирусом Коксаки похоже на ветрянку.
вирус Коксаки B4 под микроскопом
Как можно заразиться вирусом Коксаки
Любые энтеровирусные инфекции считаются болезнями грязных рук, и вирус Коксаки — не исключение.
- Заразиться вирусом Коксаки можно от человека-носителя, причем как заболевшего, так и при отсутствии признаков заболевания.
- Распространяется вирус орально-фекальным путем – то есть, заносится в рот с грязными руками.
- Энтеровирусы, в том числе вирус Коксаки, попадая на слизистую рта, всасываются в кровь и по кровотоку оказываются в кишечнике, где и происходит размножение вируса и выход с каловыми массами.
- Вирус Коксаки может сохранять жизнеспособность во внешней среде достаточно долго, возможно заражение воздушно-капельным путем, через зараженные продукты, которые не прошли термическую обработку и даже воду.
Исход инфекции определяется видом вируса и личными особенностями организма больного:
- Человек выздоравливает полностью (уничтожаются все вирусные частицы).
- Процесс становится хроническим (нейроны и внутренние органы сохраняют вирус на неопределенное время).
- Больной становится вирусоносителем.
Как долго больные вирусом Коксаки являются заразными?
Больной наиболее заразен в течение первой недели, начиная от появления первых симптомов. Однако же жизнеспособные коксаки-вирусы были обнаружены на сроке трех недель от начала заболевания в респираторных трактах, а в фекалиях присутствовали даже до восьми недель, но за это время вирусы становились менее заразными.
Таким образом, человек остается заразным вирусом Коксаки несколько недель после выздоровления, хотя и не настолько сильно, как вначале заболевания.
Кто в группе риска заражения вирусом Коксаки
Считается, что дети до 3-месячного возраста защищены от этого энтеровируса, а после 10-12 лет практически все уже имеют за плечами опыт заражения, после которого вырабатывается устойчивый иммунитет.
Таким образом, в группу риска заражения вирусом Коксаки попадают дети старше 3 месяцев и до 12 лет, однако пик заболевания выпадает на период от 3 до 10 лет. Считается, что невозможно вырастить ребенка и ни разу не столкнуться с энтеровирусной инфекцией.
Кроме того, вирус Коксаки является опасным для ослабленных взрослых:
- беременных,
- лиц пожилого возраста,
- людей, перенесших только что другое острое заболевание или истощенных хроническим недугом,
- имеющих проблемы с иммунной системой и/или принимающих иммуносупрессоры (подавляющие иммунитет препараты).
Симптомы и признаки заражения вирусом Коксаки
Инкубационный период — от 2 до 10 дней, чаще всего заболевание проявляется на 3-4 день.
Начинается остро:
- поднимается температура 37-39 градусов и выше,
- больной чувствует слабость и сильное недомогание,
- может ощущаться боль в мышцах,
- частый признак — жалобы на головную боль.
Это признаки общей интоксикации, когда вирусы массово проникают в кровоток. Уже на следующий день проявляются характерные признаки вируса Коксаки:
- на слизистой рта и горла появляются мелкие пузырьки, возможно поражение миндалин.
- может покраснеть кожа, особенно в верхней части тела, и склеры.
- очень часто у детей увеличены и болезненны подчелюстные и шейные лимфоузлы.
- сыпь выступает на ладошках и стопах, причем она напоминает ветрянку по скорости распространения и виду – небольшие пузырьки, заполненные жидкостью. В отличие от ветрянки, сыпь не зудит и не распространяется по всему телу, хотя может появиться, например, на ягодицах, внутренней стороне предплечья и бедер.
- синдром рука-нога-рот – сыпь появляется одновременно на слизистой рта, ладонях и ступнях.
- больного тошнит и начинается сильный понос, до 5-10 раз в день. Стул водянистый, без примесей слизи или крови.
синдром рука-нога-рот
Также заражение вирусом Коксаки может протекать в нескольких более сложных и опасных формах.
1. Энтеровирусная экзантема.
Главный отличительный признак этой формы – сыпь на руках, груди и даже голове. Появляющиеся пузырьки лопаются с образованием корок. На этих местах может шелушиться и отслаиваться кожа. Одновременно у ребенка повышается температура тела. Это проявление болезни нередко путают с краснухой или ветряной оспой. Но проходит она, как и гриппоподобная форма, довольно быстро (от 3 до 5 дней) и без последствий. Такую разновидность еще часто называют «Бостонской лихорадкой», так как впервые ее описали после эпидемии в Бостоне в середине прошлого столетия.
2. Герпетическая ангина
Инкубационный период у такой инфекции 1–2 недели. В этом случае вирус поражает слизистую глотки. Признаки заболевания: высокая температура, слабость, боль в горле. Хоть и назвали эту форму ангиной, симптомов привычной большинству формы тонзиллита не наблюдается. Состояние усугубляется головной болью. Могут увеличиться лимфоузлы и начаться насморк.
В отличие от классической ангины, на слизистой миндалин и ротовой полости появляются пузырьки с жидкостью. Через некоторое время они лопаются. При осмотре можно наблюдать скопление маленьких эрозий, покрытых белым налетом. Болезнь даже больше похожа на стоматит, чем на ангину. Все симптомы проходят примерно через неделю.
Герпангина — ротовая полость поражена вирусом Коксаки
3. Геморрагический конъюнктивит
Развивается молниеносно – от момента заражения до первых признаков проходит не более 2-х дней. Эта форма инфекции характеризуется ощущением песка в глазах, болью, светобоязнью, слезотечением, отечностью век, многочисленными кровоизлияниями, гнойными выделениями из глаз. Обычно вначале поражается один глаз, затем симптомы появляются и в другом глазу. При этом чувствует себя больной относительно неплохо. Болезнь продолжается в течение двух недель.
4. Кишечная форма вируса Коксаки
Симптомы типичные для кишечных инфекций: понос темного цвета (до 8 раз в сутки), рвота. Состояние усугубляется болью в животе, лихорадкой. У маленьких детей, кроме кишечной симптоматики, может начаться насморк, заболеть горло. Обычно диарея продолжается от 1 до 3 дней, полное восстановление кишечных функций происходит через 10–14 дней.
5. Полиомиелитоподобная форма
Все проявления как при полиомиелите. Но в отличие от него параличи развиваются молниеносно, не такие тяжелые, пораженные мышцы восстанавливаются быстро. При этой форме, как и при других, могут отмечаться все классические симптомы поражения вирусом Коксаки: сыпь, лихорадка, диарея.
6. Гепатит
Вирус Коксаки может атаковать клетки печени. Орган увеличивается в размерах, отмечается чувство тяжести в правом боку.
7. Плевродиния
Болезнь проявляется в виде мышечных поражений. При оседании вируса в мышцах развивается миозит. Боль отмечается в разных частях тела. Очень часто болезненные проявления локализуются в межреберных мышцах. В этом случае может затрудняться дыхание, однако плевра не повреждается, несмотря на название «плевродиния». При ходьбе или выполнении каких-то других движений боли усиливаются. Обычно они носят волнообразный характер (повторяются через определенный промежуток времени). Поэтому иногда эту форму заболевания называют «чертовой схваткой». Несколько дней может держаться температура. К счастью, эта форма встречается довольно редко.
8. Нарушения в работе сердца
Могут развиться эндокардит, перикардит, миокардит. Отмечаются боль в груди, слабость. Болезнь развивается при заражении вирусами типа В. Очень тяжелая форма. Может понизиться артериальное давление, повыситься температура, ребенку постоянно хочется спать. Также часты проявления тахикардии, одышки, аритмии, отеков и увеличения печени. Если поражается ЦНС, то наблюдаются судорожные приступы. Ребенок может погибнуть буквально через несколько часов после возникновения первых признаков. Такая форма инфекции часто развивается у новорожденных, но может появиться у старших детей и у взрослых.
9. Серозный менингит
По-другому этот вид менингита называют вирусным, так как возникает в результате вирусного поражения. Вызывать его могут различные вирусы, в том числе и вирус Коксаки. При развитии заболевания поражаются мозговые оболочки. Менингит характеризуется:
- Острым началом;
- Лихорадкой;
- Мышечными болями и судорогами;
- Общим недомоганием;
- Отсутствием аппетита;
- Болью в животе и диареей;
- Болью в горле, кашлем, насморком;
- Сонливостью;
- Обмороками;
- Парезами.
Менее выраженной клиническая картина становится через 3–5 дней. Вовремя выявленный и правильно пролеченный серозный менингит проходит без осложнений.
Возможные осложнения
Считается, что заражение вирусом Коксаки и эховирусом не опасно для ребенка или взрослого, и в подавляющем большинстве случаев проходит без последствий при правильном уходе.
Однако, проявления энтеровирусов настолько многообразны, что вероятность осложнений существует всегда.
Многое зависит от разновидности вируса Коксаки (группы А и В), концентрации и везения. Опасность обезвоживания существует всегда, когда у больного повышается температура и понос. Чем младше ребенок, тем опаснее для него обезвоживание и выше его вероятность. В любом случае, диагноз должен ставит врач, а так же назначать соответствующее лечение. К счастью, в подавляющем большинстве случаев болезнь проходит без последствий и без госпитализации.
Важно: антибиотиками вирусные инфекции не лечат! Более того, они могут значительно ухудшить состояние больного, особенно — ребенка. Антибактериальные препараты врач может назначить, если к вирусной инфекции присоединилась бактериальная.
В основном инфицирование вирусом Коксаки проходит без осложнений. Но в некоторых случаях заболевание имеет последствия. Самые тяжелые из них:
- Менингит;
- Энцефалит;
- Паралич;
- Сердечная недостаточность;
- Диабет инсулинозависимый.
Лечение вируса Коксаки
Если заболевание протекает без осложнений, то лечат его так же, как и обычные ОРВИ. В основном достаточно пролечиться в домашних условиях.
В то же время, симптоматическое лечение все же нужно. Средства, чтобы снизить температуру, унять зуд — антигистаминные, боль в горле — спреи, леденцы и пр. Рекомендуется предотвращать обезвоживание употреблением жидкости, однако соки, морсы, а также кислые продукты, могут раздражать язвочки во рту. На помощь придет прохладное молоко, которое поможет успокоить эту боль и смягчит горло. Полезно пить ромашковый прохладный чай, а также заваривать ромашку в молоке.
В некоторых случаях вирус Коксаки путают по клиническим проявлениям с герпесом либо бактериальной ангиной и назначают соответственно противогерпетический ацикловир и антибиотики. Нужно знать, что ацикловир совершенно не помогает при энтеровирусе Коксаки, а вот повредить организму может, т.к. является гепатотоксичным.
сыпь при заражении вирусом КоксакиСрочный вызов врача необходим в случае обнаружения:
1. Бледности кожных покровов;
2. Появления синевы на теле, около ушей, между пальцами;
3. Возникновения признаков обезвоживания: вялости, сухости губ, уменьшения мочеиспускания, повышенной сонливости, бреда, головокружения;
4. Резкой головной боли;
5. Отказа от еды;
6. Долгой лихорадки.
При тяжелом развитии инфекции необходима срочная госпитализация. Относительно редкие осложнения коксакивирусных инфекций (например, сердечная или головная инфекция) требуют специального индивидуального лечения, которое назначает инфекционист и зачастую в условиях стационара.
Какие специалисты лечат вирус Коксаки
При появлении симптомов инфекции обращаются к педиатру, терапевту и/или инфекционисту, если лечащий врач посчитал это необходимым.
Обычно инфекцию Коксаки диагностируют по их клиническому проявлению — по симптомам. Болезненные пузырьки — обычно на руках, ногах и во рту (около рта) в сочетании с лихорадкой — эти симптомы считаются основанием для диагностики инфекции коксакивируса. Анализы на вирус Коксаки дороги, результаты приходят ориентировочно через 10 дней, за это время пациент успевает выздороветь и приступить к обычной деятельности.
Как предупредить заражение: профилактика вируса Коксаки
На сегодняшний день вакцины от вируса Коксаки, впрочем, как и от других энтеровирусов, не получено. Единственная профилактика – соблюдение личной гигиены. Но поскольку основным путем передачи вируса является все-таки воздушно-капельный, то и этот способ – не панацея.
В целом, если в населенном пункте уже много заболевших, врачи рекомендуют поменьше находиться в местах скопления людей, регулярно мыть руки, пить достаточно жидкости, хорошо высыпаться и полноценно питаться — это все возможные способы профилактики вируса Коксаки.
Беременным женщинам нужно проявить бдительность особенную и избегать контакта с детьми (или взрослыми) с Коксаки-инфекцией. Некоторые исследования показывают, что вирус может неблагоприятно действовать на малыша.
Выздоровевший человек имеет иммунитет к конкретному типу вируса Коксаки, однако это не защищает его от заражения другими типами. Например, человек может стать иммунным к коксакивирусу типа B4, но все-таки он будет восприимчивым ко всем другим типам коксакивирусов (например, CVA16). Кроме этого, есть и другие вирусы, такие как энтеровирус 71 и кишечные вирусы человека (ECHO), которые все так же могут вызывать симптомы рука-нога-рот. Некоторые люди ввиду этого могут иметь множественные инфекции с симптомами сыпи в этих областях. В то же время, известно, что повторяющиеся инфекции происходят редко.
Доктор Комаровский про вирус Коксаки
по материалам moirebenok.ua
Мнение редакции может не совпадать с мнением автора статьи.
Как уберечься от вируса Коксаки, рассказывает врач Анастасия Шуркевич
В разгар летнего сезона 2017 года появились сообщения о первых заболевших туристах вирусом Коксаки, а к осени количество инфицированных в Турции увеличилось. Роспотребнадзор открыл горячую интернет-линию, в начале сентября на неё поступило 800 жалоб. Вспышки вируса Коксаки чаще возникают в теплое время, поэтому заболевания еще называют «летним гриппом», и легче всего им заразиться можно в отелях и в бассейнах. Данный вирус встречается повсеместно, и это совсем не зависит от уровня экономического развития страны.
Наталья Квашина
11:54, 02 октября 2017
«Чаще всего люди заражаются вирусом Коксаки через загрязнённые продукты, предметы быта, либо воду. Инфекция также может передаваться воздушно-капельным путем от вирусоносителя к здоровому человеку», — рассказывает эксперт муниципальной аптечной сети, врач-терапевт Анастасия Шуркевич.
Вирус Коксаки — это группа из 30 активных энтеровирусов, которые размножаются в желудочно-кишечном тракте ребёнка. Впервые заболевание было диагностировано в маленьком городке США.
Заболевание встречается у детей до 10 лет и крайне редко у взрослых. Входными воротами для вируса Коксаки служат слизистые оболочки полости носа, ротоглотки и тонкого кишечника. Проникнув в организм, на третьи сутки он выходит в кровоток.
«Затем у пациента начинается повышение температуры до 39-40 градусов, при этом возможна многократная рвота, диарея, появление сыпи на руках, ногах, на груди, на лице. Пациент ощущает головную боль, слабость. Но если это ребёнок, ему достаточно сложно. Он становится вялым, апатичным, квёлым. Поражаются слизистые глотки, и в связи с этим возникают затруднения в приёме пищи. При стандартном течении болезни её симптомы исчезают за одну-две недели», — добавляет Анастасия Шуркевич.
Бывает, что болезнь протекает с осложнениями. Одна из тяжелых форм вируса Коксаки — менингеальная, с поражением центральной нервной системы. Для неё характерна сильная головная боль, светобоязнь, спутанность сознания, рвота и тяжёлая лихорадка.
Стандартных схем лечения вируса Коксаки не существует, потому что лечение, как правило, симптоматическое. Разработка вакцины пока не даёт положительных результатов. Если вы всё же заболели, обратитесь к врачу и не занимайтесь самолечением.
«Профилактика вирусов Коксаки на курортах, особенно в жарких странах, сводится, в первую очередь, к потреблению качественной, бутилированной воды. Здесь акцент идёт на бассейны, где ребёнок может плавать и, сам того не заметив, проглотить небольшое количество воды. Продукты питания: сильная жара не способствует длительному хранению, и те сроки годности, которые могут быть указаны в условиях жарких стран, не соответствуют действительности.
Немаловажную роль играет качество и чистота продуктов. Перед употреблением следует промывать фрукты и овощи, если это возможно, и обязательно мыть руки. С собой можно носить салфетки с дезинфицирующими свойствами, также носить с собой лосьоны для обработки рук. Более того, беречь детей от тепловых и солнечных ударов, потому что это способствует снижению иммунитета», — советует врач Анастасия Шуркевич.
#Будьте здоровы
#Городская волна
#Здравоохранение
Подписывайтесь на наши соц.сети
инфекций, вызванных вирусом Коксаки | Почему у детей появляется Коксаки и как это лечить
Вот как помочь вашему ребенку при заболеваниях рук, ног и рта.
Значок Facebook. Значок со ссылкой на значок. Значок «Интерес». Значок в виде кармана.
Последнее обновлениеСентябрь 19, 2020
Значок Facebook.LinkedIn Icon.Pinterest Icon.Pocket Icon.
Что такое вирус Коксаки?
Вирус Коксаки относится к группе вирусов, называемых энтеровирусами. Наиболее распространенными штаммами являются болезни рук, стоп и рта (HFMD) и герпангина.Есть и другие очень редкие и более серьезные штаммы, которые здесь не обсуждаются.
Болезни рук, ног и рта, а также герпангина часто встречаются у детей ясельного и школьного возраста. HFMD вызывает жар и болезненные, заполненные жидкостью язвы во рту, называемые пузырьками (маленькие волдыри). Вы также можете заметить волдыри на руках, ногах и ягодицах («ягодицах»).
Герпетическая ангина вызывает жар и болезненные волдыри и открытые язвы (язвы) на нёбе и задней части глотки. Волдыри не выходят за пределы рта.
И HFMD, и герпангина — очень заразные вирусные инфекции. Пик вирусов приходится на лето и осень. Хотя язвы могут быть очень болезненными, они должны исчезнуть самостоятельно при домашнем уходе.
Герпетическая ангина не имеет ничего общего с герпесом и не имеет ничего общего со стенокардией. Ужасное имя! Это вирус, вызывающий язвы во рту, от которых дети могут быстро вылечиться. Вирус может легко распространиться на других детей, поэтому держите ребенка дома, пока язвы не станут сухими и не станут корками. — Д-р.Хизер Финли-Морреале
Каковы симптомы вируса Коксаки?
Ребенок с маленькими красными отметинами или волдырями на ступнях, руках, в области подгузников или возле рта, скорее всего, болен руками, ногами и ртом. У некоторых детей жар, но не у всех. Родителей часто беспокоит ветряная оспа, но волдыри от ветряной оспы появляются на стволе и примерно через неделю распространяются на конечности. — Д-р. Finlay-Morreale
Дети с HFMD обычно имеют лихорадку в течение 1-2 дней. Обычно вы узнаете, что это HFMD, после того, как увидите маленькие волдыри на руках, ногах, ягодицах или во рту.У некоторых детей волдыри появляются во всех местах, а у других — только в некоторых из этих мест. У некоторых детей всего несколько волдырей, а у других они покрыты с головы до ног. Волдыри обычно болезненны.
Герпетическая ангина обычно начинается с лихорадки, а затем во рту возникают небольшие болезненные волдыри и язвы — обычно на нёбе и задней части глотки.
Основная проблема, связанная с обеими инфекциями, заключается в том, что дети часто сокращают количество еды или питья из-за боли, что может привести к обезвоживанию.
Для обоих симптомы обычно улучшаются в течение недели. Иногда у людей также может быть общее недомогание (обычно плохое самочувствие), утомляемость, боль в горле и раздражительность.
Основные симптомы
- Пузырьки
- HMFD: Болезненные волдыри во рту, на языке, руках, ногах, ягодицах и подгузниках.
- Герпетическая ангина: болезненные волдыри и язвы на нёбе и задней части горла
- Лихорадка
- Усталость
- Боль в горле
- Снижение аппетита
- Раздражительность и плач
Факторы риска
Важный вопрос спросить своего врача об этой болезни: у моего ребенка обезвоживание? Основная проблема — убедить ребенка пить.Предлагайте им все, что они предпочитают, даже если это мороженое на завтрак или яблочный сок, когда они захотят. — Д-р. Finlay-Morreale
Малыши и маленькие дети чаще всего болеют Коксаки. Вспышки часто случаются в детских садах, школах и лагерях. Вирус может жить на общих игрушках, а также может распространяться в бассейнах.
Следующие шаги
Держите ребенка дома, пока волдыри не станут сухими и не станут корками. Дайте им много жидкости. При необходимости снимите боль и жар с помощью лекарств, рекомендованных вашим педиатром.(Никогда не давайте аспирин детям.)
Следите за тем, как часто ваш ребенок мочится или сколько мокрых подгузников. Каждые 6 часов у ребенка должен быть мокрый подгузник.
Если симптомы ухудшатся, обратитесь к педиатру. Также, если вас беспокоит обезвоживание из-за недостаточного употребления жидкости.
Обратитесь в скорую помощь, если ваш ребенок вялый, ухудшается, не пьет и у него мало мокрых подгузников.
Есть ли какое-либо лечение инфекции, вызванной вирусом Коксаки?
- Дайте ацетаминофен или ибупрофен (если старше 6 месяцев) от боли и лихорадки.
- Рекомендуйте пить жидкости, такие как вода, сок, педиалит и т. Д.
- Предлагайте замороженные сладости, такие как мороженое, ледяное мороженое и т. Д. Холод может частично притупить боль, облегчая прием пищи.
- Избегайте продуктов, особенно кислых, острых и соленых, от которых язвы во рту могут быть еще более болезненными.
- При боли во рту ваш педиатр может прописать «волшебную жидкость для полоскания рта». Это комбинация лекарств, которую ваш ребенок может «полоскать», если он умеет плевать, или наносить ее на язвы небольшой губкой или ватным тампоном.
- Не используйте оральные гели без консультации с педиатром, поскольку некоторые из них содержат вещества, небезопасные для детей. Исследования показали, что у детей могут быть серьезные побочные эффекты от использования лидокаина и других обезболивающих. Проконсультируйтесь со своим педиатром, прежде чем применять какие-либо лекарства местного действия.
Последующее наблюдение
Если симптомы длятся более недели или ваш ребенок не может пить достаточно (из-за слишком сильной боли во рту), обратитесь к педиатру. Они могут захотеть попробовать дополнительное лечение или убедиться, что это не другая болезнь.
Профилактика
Вирус Коксаки очень заразен. Как и в случае со всеми вирусами, лучший способ защитить себя и свою семью — это тщательное мытье рук. Всем следует напоминать о необходимости регулярно мыть руки — особенно осторожно после смены подгузников — с мылом и водой в течение 20 секунд.
Вирус можно обнаружить в стуле в течение нескольких недель, поэтому каждый, кто меняет подгузники, должен быть особенно осторожен при мытье рук.
Поделитесь своей историей
Отправить историю
Запрос успешно отправлен
Произошла ошибка, повторите попытку позже
Была ли эта статья полезной? Значок в кружке.Значок неприязни круга.
Прочитать следующий
Слайд 1 из 4
Герпес — это болезненное уродливое скопление крошечных волдырей на губах или вокруг них. Его также иногда называют волдырем от лихорадки. Причина — очень заразный вирус. Когда вы подхватываете вирус, он остается у вас на всю жизнь. Герпес занимает не менее пары недель, чтобы пройти от начала до конца. Мази в аптеке или определенные лекарства, отпускаемые по рецепту, могут помочь ускорить процесс заживления.
Болезненные язвы во рту — это дискомфортное состояние, которое может затруднить повседневную деятельность, такую как прием пищи и разговор.Болезненные язвы во рту часто являются признаком основного инфекционного или системного состояния, требующего медицинской помощи.
Молочница во рту вызывает появление белых пятен на внутренней стороне щек и языка, ощущение хлопка во рту, изменение вкуса и боль при еде и глотании.
Боль во рту может быть признаком заболевания десен, зубных инфекций, язв во рту или аномального роста во рту, вызванного раком полости рта, особенно если поражены язык и нёбо.Ниже мы обсудим несколько причин боли во рту и категории состояний. Мы также рассматриваем домашние средства для улучшения здоровья полости рта и устранения симптомов, которые требуют посещения врача или даже неотложной помощи.
Вы имеете в виду, что взрослые тоже болеют руками, ногами и ртом? — Основы здоровья от клиники Кливленда
Вы чувствовали себя неважно из-за непогоды, у вас легкая температура и боль в горле, но вы продолжали принимать безрецептурные обезболивающие. Теперь у вас есть несколько розовых пятен на ваших руках.Откуда они пришли? Ответ: от того же вируса, который вызвал другие симптомы. При болезни рук, ящура обычно подозревают вирус Коксаки 16; реже виноваты другие энтеровирусы.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
«Лихорадка и плохое самочувствие — худшие из них, пока вы не увидите пузырьки во рту и на руках; вот что дает это, — говорит специалист по семейной медицине Неха Вьяс, доктор медицины.
Эти крошечные пузыри, наполненные жидкостью, могут образовываться в горле, на языке или на внутренней стороне щеки, а также на руках и ногах.
«Везикулы обычно бывают у детей, но у взрослых они не всегда появляются, поэтому их болезни рук, ящура часто остаются незамеченными», — отмечает она.
Как часто взрослые люди болеют болезнями рук, ящура и рта? Чаще, чем вы думаете. Восприимчивы все, кто контактирует с детьми или другими больными этим заболеванием.
Насколько заразны болезни рук, ящура и рта?
«Болезни рук, ящура и рта распространяются очень быстро, особенно весной, летом и ранней осенью», — говорит д-р.Вяс.
Он вспыхивает, как лесной пожар, в условиях многолюдной жизни (вспомните общежития колледжей). «Так что его можно получить круглый год — даже в зимние месяцы», — добавляет она.
Почему болезнь рук, ящура и рта буквально «распространяется» так быстро? Потому что он передается тремя разными способами:
- Из уст в уста — не только поцелуями, но и близостью.
- При вдыхании капель из дыхательных путей.
- От прикосновения к фекалиям, которые затем попадают в рот.
«Другая причина, по которой он так легко передается, заключается в том, что вы можете передать его другим до того, как у вас появятся симптомы, потому что вы не подозреваете, что больны», — говорит доктор Вьяс.
Как долго длятся симптомы?
Симптомы, такие как жар и боль в горле, длятся около недели.
Повреждения рук могут длиться две недели, поражения горла — несколько недель, а поражения стоп — несколько недель, отмечает доктор Вьяс.
«Волдыри могут быть болезненными, поэтому, когда они находятся во рту, как это делают дети, глотать может быть больно», — добавляет она.
Как лечится болезнь рук, ящура?
Врачи обычно не лечат болезни рук, ящура и рта, — говорит доктор Вьяс. Вместо этого они рекомендуют поддерживающую терапию, например ацетаминофен (Тайленол®) и ибупрофен (Адвил®) при лихорадке и боли.
Могут ли врачи прописать вам противовирусные препараты, чтобы сократить продолжительность симптомов, как при гриппе?
К сожалению, нет. «Чтобы противовирусные препараты были эффективными, вы должны вводить их в течение первых двух дней», — говорит д-р.Вяс.
«Обычно мы сразу узнаем, когда у кого-то грипп. Но к тому времени, когда мы знаем, что имеем дело с болезнью рук, ящура и рта, обычно уже слишком поздно — болезнь утихла ».
Кроме того, никакие исследования не показали, что противовирусные препараты, такие как ацикловир, эффективны при заболеваниях рук, ящура и рта. А антибиотики помогают только при бактериальной инфекции, а не вирусе.
Опасна ли эта болезнь?
«Короче говоря, болезнь рук, ягодиц и рта может быть проблематичной», — говорит д-р.Вяс.
«Менингит — большая проблема, потому что, как и все вирусы, он может преодолевать гематоэнцефалический барьер. Он также может заразить сердце и вызвать миокардит ».
Она спешит добавить, что те, кто подвержен осложнениям, обычно изначально болеют — например, они могут быть пожилыми или слабыми, или иметь рак или другие заболевания, ослабляющие иммунную систему.
Но болезнь рук, ящура также опасна для здоровых беременных женщин, поскольку увеличивает риск мертворождения.Кроме того, на поздних сроках беременности ребенок может заразиться еще в утробе матери, даже если мать не инфицирована.
При этом, подчеркивает она, вероятность осложнений от болезней рук, ящура и рта невысока.
Как избежать распространения болезни?
Когда у вас диагностирована болезнь рук, ящура и рта, важно принять универсальные меры предосторожности:
- Мойте руки перед едой.
- Продезинфицируйте все поверхности, к которым вы прикасаетесь, особенно дверные ручки, смесители и ручки унитаза.
- Не ходите дома на работу, в школу и на общественные мероприятия.
И поскольку у вас могут быть заболевания рук, ящура и рта, не зная об этом, «избегайте людей пожилого возраста или людей с ослабленным иммунитетом при первых признаках лихорадки», — отмечает доктор Вьяс.
«Также важно держаться подальше от беременных женщин, особенно в последние несколько недель беременности».
Болезнь рук, ног и рта у детей | Сидарс-Синай
Не то, что вы ищете?
Что такое ящур у детей?
Ящур — это заболевание, вызываемое вирусом.Это
вызывает сыпь на ладонях рук и подошвах ног. Также возникают небольшие волдыри
во рту, часто в задней части глотки. Сыпь также может появиться на подгузнике.
области, а также на ногах и руках.
Что вызывает ящур у ребенка?
Ящур вызывается вирусом. Наиболее распространенные вирусы, вызывающие это:
- Вирус Коксаки A16
- Энтеровирус A71
Вирус часто распространяется через
фекально-оральная передача, но также может передаваться через респираторные выделения.Передача инфекции
чаще всего происходит из-за неправильного мытья рук, особенно после смены подгузников или
используя ванную. Мытье рук — ключ к предотвращению распространения болезни.
Какие дети подвержены риску ящура?
Заболевание очень часто встречается у детей. Ребенок младше 10 лет
подвергается наибольшему риску.
Каковы симптомы ящура у ребенка?
Симптомы могут быть немного разными для
каждый ребенок.Они могут включать:
- Волдыри во рту, часто около
горло и миндалины - Маленькие волдыри на ладонях рук или подошвах ног или на обеих сторонах
- Маленькие пузыри в области подгузников
- Сыпь на руках и ногах
- Лихорадка
- Отсутствие аппетита
- В целом плохое самочувствие
Симптомы пальцев рук, ног и рта
болезни часто бывают уникальными.Но они могут казаться другими состояниями здоровья. Есть
Ваш ребенок должен обратиться к своему лечащему врачу для постановки диагноза.
Как диагностируют ящур и ротовую полость у ребенка?
Медицинский работник спросит о симптомах и истории здоровья вашего ребенка. Он или она проведет медицинский осмотр вашего ребенка. Медицинский осмотр будет включать осмотр сыпи. Сыпь уникальна для ящура и рта.Сыпи может быть достаточно, чтобы поставить диагноз вашему ребенку. В некоторых случаях вашему ребенку может быть отправлен посев из горла или образец кала в лабораторию для тестирования.
Как лечится ящур и ящур у ребенка?
Лечение будет зависеть от вашего
симптомы ребенка, возраст и общее состояние здоровья. Это также будет зависеть от того, насколько серьезно
состояние есть. Антибиотики не используются для лечения этого заболевания.
Цель лечения — помочь
уменьшить симптомы.Симптомы могут длиться до недели. Лечение может включать:
- Убедитесь, что ваш ребенок много пьет
холодной жидкости для облегчения боли во рту - Назначение ацетаминофена или ибупрофена при
лихорадка и легкая боль - Использование ополаскивателя или спрея для
болеутоляющее, чтобы уменьшить боль во рту. Используйте это, только если медицинское обслуживание вашего ребенка
провайдер говорит, что это нормально. Не используйте обычную жидкость для полоскания рта, потому что это может
повредить.
Поговорите со своим врачом
о рисках, преимуществах и возможных побочных эффектах всех лекарств. Не давай
ибупрофен ребенку в возрасте до 6 месяцев, если ваш лечащий врач не сообщил
Вам.
Не давайте аспирин (или лекарство, содержащее аспирин) ребенку.
младше 19 лет, если только по указанию врача вашего ребенка. Прием аспирина может поставить
ваш ребенок подвержен риску развития синдрома Рейе.Это редкое, но очень серьезное заболевание. Это самое
часто поражает мозг и печень.
Как я могу предотвратить возникновение ящура у моего ребенка?
Хорошее мытье рук важно для предотвращения распространения болезни на других детей. Чтобы предотвратить распространение болезни на других людей:
- Мойте руки до и после
забота о вашем ребенке. Используйте теплую воду с мылом и потрите не менее 20 секунд.Хорошо промойте и высушите на воздухе или используйте чистое полотенце. - Если вы не можете мыть руки, используйте руки на спиртовой основе.
дезинфицирующее средство и следуйте инструкциям по его использованию. - Убедитесь, что ваш ребенок моет
руки часто. - Убедитесь, что ваш детский сад
поощряет мытье рук.
Также не забудьте:
- Очистить загрязненные поверхности дезинфицирующим средством.
- Держитесь подальше от инфицированных людей. Зараженный человек может передавать вирусы в течение 1-2 недель после того, как у него исчезнут симптомы.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните поставщику медицинских услуг, если у вашего ребенка:
- Симптомы, которые не проходят или не ухудшаются
- Новые симптомы
Ключевые моменты, касающиеся ящура у детей
- Ящура рук и рта — это
болезнь, вызывающая сыпь. - Сыпь видна на ладонях
кисти рук и подошвы стоп. Это также может произойти в области подгузников и на
ноги и руки. - Небольшие волдыри также встречаются в
рот. - Это заболевание очень часто встречается у
дети. Наибольшему риску подвержен ребенок младше 10 лет. - Симптомы проходят примерно через неделю.
Вы можете принять меры, чтобы вашему ребенку было комфортно. - Мытье рук важно для остановки
распространение болезни.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты.Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Не то, что вы ищете?
Лечение вирусного миокардита, вызванного вирусом Коксаки B | Американский журнал фармации системы здравоохранения
Цель. Обобщены варианты лечения вирусного миокардита, вызванного вирусом Коксаки B.
Резюме. Миокардит — частая причина дилатационной кардиомиопатии. Наиболее частые причины инфекционного миокардита — вирусы. Точный механизм повреждения миоцитов, вызванного вирусом Коксаки B, неизвестен. Вероятные механизмы включают иммуноопосредованную и прямую вирусную цитотоксичность. Существует несколько предлагаемых стратегий лечения, направленных на конкретные точки пути от миокардита до кардиомиопатии.Иммунодепрессанты (азатиоприн, преднизон и циклоспорин) для лечения миокардита кажутся логичными, поскольку одним из механизмов, способствующих развитию миокардита, является аутоиммунное разрушение. Другой вариант лечения вирусного миокардита — внутривенный иммуноглобулин (ВВИГ). Как и обычные иммуносупрессивные стратегии, ВВИГ подавляет иммунный ответ. Кроме того, ВВИГ может заменять антитела, увеличивать клиренс вируса, нейтрализовать патогены и увеличивать клиренс воспалительных цитокинов, которые способствуют разрушению миоцитов.Противовирусные агенты, такие как интерфероны, плеконарил и ацикловир, нацелены на возбудитель, возможно, останавливая каскад разрушения миоцитов. Особый интерес для лечения вирусного миокардита представляют собой натуральные продукты Astragalusmbranaceus и Ardisia chinensis. Не существует специфической терапии для пациентов с вирусным миокардитом или дилатационной кардиомиопатией. Как правило, пациенты с дилатационной кардиомиопатией получают пользу от препаратов, обычно используемых при сердечной недостаточности, поскольку их симптомы и проявления схожи.
Заключение. Иммунодепрессанты, ВВИГ, противовирусные средства и натуральные лекарства использовались при лечении пациентов с миокардитом. Однако эффективность этих агентов не была хорошо установлена, отчасти потому, что в исследованиях не проводилось различий между инфекционным и неинфекционным миокардитом. Это затрудняет экстраполяцию результатов исследования на вирусный миокардит.
Copyright © 2008, Американское общество фармацевтов систем здравоохранения, Inc. Все права защищены.
Болезни рук, ног и рта (у младенцев и детей) — Симптомы и лечение
Что такое болезнь рук, ног и рта?
Болезнь рук, ног и рта (HFMD) — распространенное вирусное заболевание, которое начинается в горле и поражает в основном детей младше 10 лет. Заболевание не является серьезным, не требует специального лечения и обычно проходит в течение 2 недель.
Что вызывает HFMD?
Причина — вирус Коксаки А16. Этот вирус можно найти в дефекации (стуле) и биологических жидкостях носа и горла.Он передается от человека к человеку при контакте с жидкостями организма инфицированного человека.
Каковы симптомы HFMD?
Симптомы обычно появляются в течение недели после воздействия и включают плохое самочувствие, субфебрильную температуру, боль в горле, потерю аппетита, головную боль и сыпь на ладонях, подошвах стоп и ягодицах. Язвы могут появиться во рту — на языке, деснах и внутренней стороне щек — через несколько дней после начала лихорадки. Они начинаются как маленькие красные пятна, которые покрываются пузырями.
Как диагностируется HFMD?
Врач ставит диагноз, проверяя симптомы и глядя на сыпь и язвы. Врач может взять образцы стула или жидкости из горла для анализа.
Как лечится HFMD?
Никакого специального лечения не требуется. Такие лекарства, как ацетаминофен, могут снизить температуру и уменьшить боль. Полоскание рта или полоскание теплой соленой водой, прием антацидов и использование местных анестезирующих гелей могут облегчить боль от язв во рту.
Детям следует отдыхать, пока не спадет температура. Поощряйте питье жидкости и предлагайте мороженое, заварной крем и желе, потому что твердая пища может быть непереносимой.
Во избежание распространения болезни используйте отдельную посуду для еды и кипятите ее или используйте одноразовую посуду. Кипятите пустышки и соски для бутылочек отдельно от бутылочек. Держите ребенка подальше от других детей.
Что можно и чего нельзя делать при управлении HFMD:
- ОБЯЗАТЕЛЬНО мойте руки, особенно после смены подгузников.
- НЕОБХОДИМО мыть загрязненные поверхности.
- ОБЯЗАТЕЛЬНО стирайте грязную одежду.
- ОБЯЗАТЕЛЬНО позвоните своему врачу, если симптомы ухудшатся и не исчезнут в течение 2 недель.
- ОБЯЗАТЕЛЬНО держите ребенка подальше от других.
- ОБЯЗАТЕЛЬНО используйте ацетаминофен или ванны с теплой губкой при лихорадке. Не давайте аспирин.
- НЕОБХОДИМО кипятить соски бутылочек, пустышки и столовые приборы после использования.
- ОБЯЗАТЕЛЬНО разрешите ребенку полоскать рот мягким раствором соленой воды.
- ДАЙТЕ своему ребенку отдыхать, пока температура не спадет.
- Дайте ребенку пить жидкость и есть мягкую пищу.
- ОБЯЗАТЕЛЬНО позвоните своему врачу, если у вашего ребенка высокая температура, которая не поддается воздействию парацетамола или губчатых ванн.
- ОБЯЗАТЕЛЬНО позвоните своему врачу, если у вашего ребенка проблемы с глотанием и он не может принимать жидкости.
- НЕ позволяйте ребенку обезвоживаться.
- НЕ отправляйте ребенка в детский сад или детский сад, пока сыпь не исчезнет и ребенок не почувствует себя лучше.
- ЗАПРЕЩАЕТСЯ делиться друг с другом чашками и столовыми приборами.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Свяжитесь со следующими источниками:
- Центры по контролю и профилактике заболеваний
Отдел вирусных и риккетсиозных заболеваний
Тел .: (800) 311-3435
Веб-сайт: http://www.cdc.gov - Американская академия педиатрии
Тел .: (847) 434-4000
Веб-сайт: http://www.aap.org
Coxsackievirus AKA Объяснение болезни рук / ног / рта — Потомакская педиатрия | Rockville, MD
Это страшное слово для обозначения болезни, которую нужно избегать!
Coxsackievirus — это вирус, который обитает в нашем пищеварительном тракте.Вирус может передаваться от человека к человеку; обычно с немытыми руками и поверхностями, загрязненными фекалиями (вирус может жить на поверхности в течение нескольких дней — юк!) Он также может распространяться через капли жидкости в воздухе после чихания или кашля.
Большинство случаев заражения Коксаки происходит летом и осенью, но вспышки могут происходить круглый год. Коксаки может вызывать легкие симптомы гриппа и обычно проходит без какого-либо лечения. Вирус легко распространяется в группах, таких как школа, детские сады и летние лагеря.После заражения вы наиболее заразны в первую неделю болезни.
Признаки и симптомы
Коксаки может вызывать множество различных симптомов. У некоторых детей симптомы отсутствуют, но у других может развиться внезапная высокая температура, головная боль, боли в мышцах, боль в горле, боль в животе и / или тошнота. В большинстве случаев лихорадка Коксаки держится 3 дня. Коксаки также может вызывать болезненные красные волдыри на горле, языке, деснах, твердом небе, на внутренней стороне щек, а также на ладонях и подошвах ног.
Профилактика
Вакцины для предотвращения вируса Коксаки не существует, и поскольку это вирус, антибиотики не помогают при лечении болезни.
Мытье рук — лучшая защита. Напоминайте всем членам вашей семьи о необходимости часто мыть руки, особенно после посещения туалета! И да, мама и папа тоже могут заразиться вирусом!
Лечение
Хотя лекарств для лечения Коксаки нет, некоторые лекарства можно использовать для облегчения симптомов.Ибупрофен и ацетаминофен можно использовать для облегчения боли, связанной с симптомами. Большинство детей полностью выздоравливают через несколько дней без какого-либо лечения. Обязательно предлагайте много жидкости, чтобы предотвратить обезвоживание.
Кроме того, вы можете смешать в равных частях жидкий Детский Бенадрил с Маалоксом или Милантом для создания «Волшебной жидкости для полоскания рта». Просто дозируйте в зависимости от веса ребенка и таблицы дозирования Бенадрила на нашем веб-сайте. Эта жидкость для полоскания рта может помочь при боли, связанной с язвами во рту.
Таблицы дозирования
Когда вам следует позвонить нам:
- Температура выше 100,4 градуса по Фаренгейту у младенцев младше 6 месяцев.
- Температура выше 103 градусов у детей старшего возраста
- Плохой аппетит
- Уменьшить диурез
- Рвота / диарея
- Уменьшить потребление жидкости
- Вялость
Заболевание рук, ящура
Заболевание рук, ящура (HFMD) — распространенное детское заболевание, вызываемое вирусной инфекцией.Наиболее распространенным вирусом, вызывающим болезнь рук, ящура и рта, является вирус Коксаки A16, но количество вирусов, связанных с этим заболеванием, растет. Некоторые из этих вирусов могут вызывать довольно тяжелые заболевания.
HFMD обычно поражает детей в возрасте до 10 лет, но также могут быть затронуты дети старшего возраста и взрослые. В большинстве случаев это легкое. Нет никакой связи между болезнью рук, ящура и состоянием, известным как ящур, которым страдают животные.
Симптомы болезней рук, ящура и рта
- Симптомы обычно начинают проявляться через 3-7 дней после заражения вирусом;
- Начальные симптомы: умеренная температура, усталость, снижение аппетита и боль в горле;
- Характерные признаки — язвы во рту и кожная сыпь — обычно появляются через 1-2 дня после начала лихорадки;
- Сыпь выглядит как плоские или выступающие красные пятна, которые могут образовывать волдыри;
- Сыпь без зуда, обычно поражает ладони рук и подошвы ног;
- У детей младшего возраста, особенно тех, кто все еще носит подгузники, сыпь может появиться также на ягодицах;
- Язвы во рту, которые начинаются с маленьких красных пятен и образуют болезненные волдыри, часто переходят в язвы.
Как распространяется инфекция?
Болезнь легко передается от человека к человеку, часто приводя к вспышкам в школах или детских садах. Вспышки чаще всего случаются летом и в начале осени. Вы можете заразиться вирусом от инфицированного человека, если войдете в контакт с его слюной, выделениями из носа или горла (при кашле или чихании), жидкостью из волдырей или фекалиями.
Является ли болезнь рук, ящура и рта серьезным заболеванием?
HFMD обычно протекает в легкой форме, и дети обычно выздоравливают в течение 7-10 дней.В редких случаях у ребенка с HFMD могут развиться такие осложнения, как менингит (воспаление оболочки, окружающей мозг). Если у вашего ребенка появляется ригидность шеи, головная боль или боль в спине, вам следует проконсультироваться с врачом.
Лечение ящура рук
Специфического лечения HFMD не существует, а поскольку болезнь вызывается вирусом, антибиотики неэффективны. (Антибиотики можно использовать только для лечения бактериальных инфекций.) Однако для лечения симптомов часто требуется простое обезболивающее, такое как парацетамол.Взрослым полоскание или полоскание рта соленой водой или антисептическим средством для полоскания рта может помочь облегчить боль, связанную с язвами во рту.
Предотвращение распространения инфекции
Вы можете предотвратить распространение вируса, часто мыть руки, а также мыть и дезинфицировать зараженные предметы и поверхности. Постарайтесь, чтобы ваш ребенок не делился такими предметами, как столовая утварь, чашки или полотенца, пока он болен. Взрослые редко бывают восприимчивы, так как они часто болеют инфекцией уже в детстве и впоследствии становятся невосприимчивыми.Вакцины нет.
Когда мой ребенок сможет вернуться в школу или детский сад?
Лучше, если дети с HFMD не ходят в школу или детские учреждения, пока не высохнут все волдыри.
1. Нассеф С1, Цимер С, Моррелл Д.С. Рот и конечности: новый взгляд на классическую вирусную сыпь. Curr Opin Pediatr.


