Виды дерматита, причины возникновения и общие симптомы
Наша кожа − индикатор общего состояния организма и самочувствия. Даже малейшие проявления, такие как шелушение или зуд, высыпания, жировики и гнойники, являются симптомами нарушения обмена веществ или режима питания, переутомления или нервного истощения.
Современный ритм жизни у большинства людей очень насыщенный и рано или поздно все мы сталкиваемся с проблемой возникновения всевозможных аллергий − это ряд воспалительных процессов проявляющихся на коже, и в подкожных покровах.
Основные раздражители:
- физического характера – может проявиться под влиянием температурного (ожог, обморожение) и светового (солнечная энергия, электрический ток, рентгеновское и радиоактивное облучение) воздействия;
- химического характера – возникает после попадания на кожу едких веществ, кислот и щелочей, продуктов каких-либо видов кислот, а также медицинских дезинфицирующих средств, в очень высокой концентрации.

Разновидности дерматологического заболевания
В медицине выделяют больше десятка разновидностей этого заболевания, рассмотрим самые распространенные формы его проявления. К ним можно отнести: контактный, сухой, атопический (либо аллергический, токсикодермия, экзема, крапивница), себорейный дерматиты и цена на их лечение зависит от вида поражения.
Сухой дерматит
Симптомы сухого дерматита проявляются только в холодное время года, вследствие длительного воздействия холодного либо наоборот, слишком сухого воздуха в закрытом помещении. Происходит снижение иммунитета и ухудшение общего состояния организма. Отличительная особенность − длительность протекания и сезонное проявление обострений.
Контактный дерматит
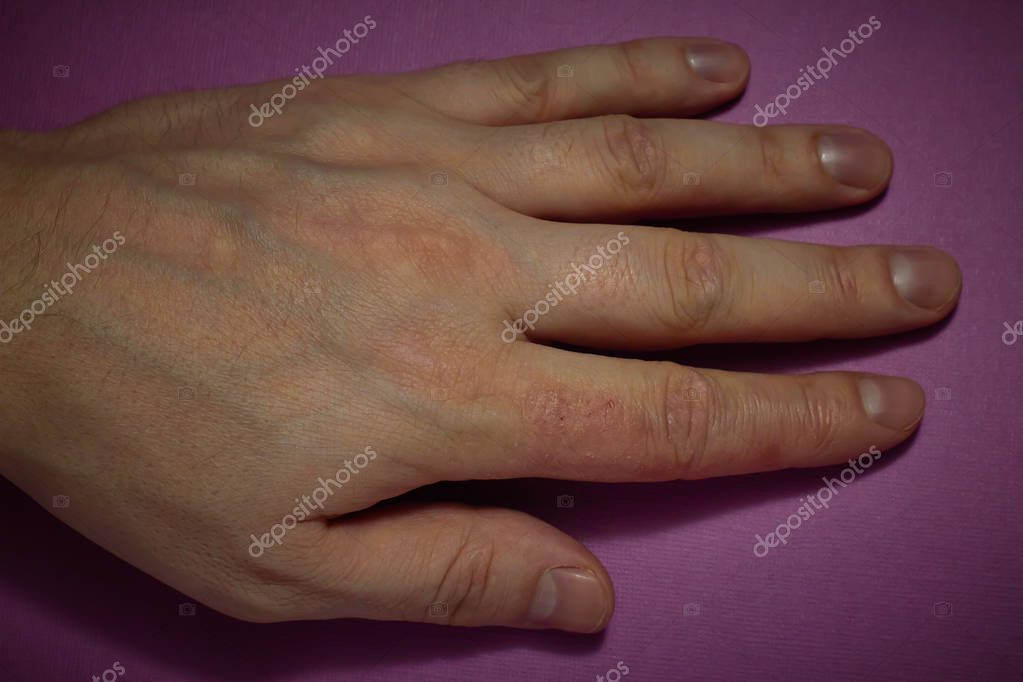
Очаги простого контактного дерматита образуются на месте воздействия первичного раздражителя. Отличается отсутствием проявлений острой реакции и дальнейшим распространением процесса воспаления после исключения раздражающего элемента.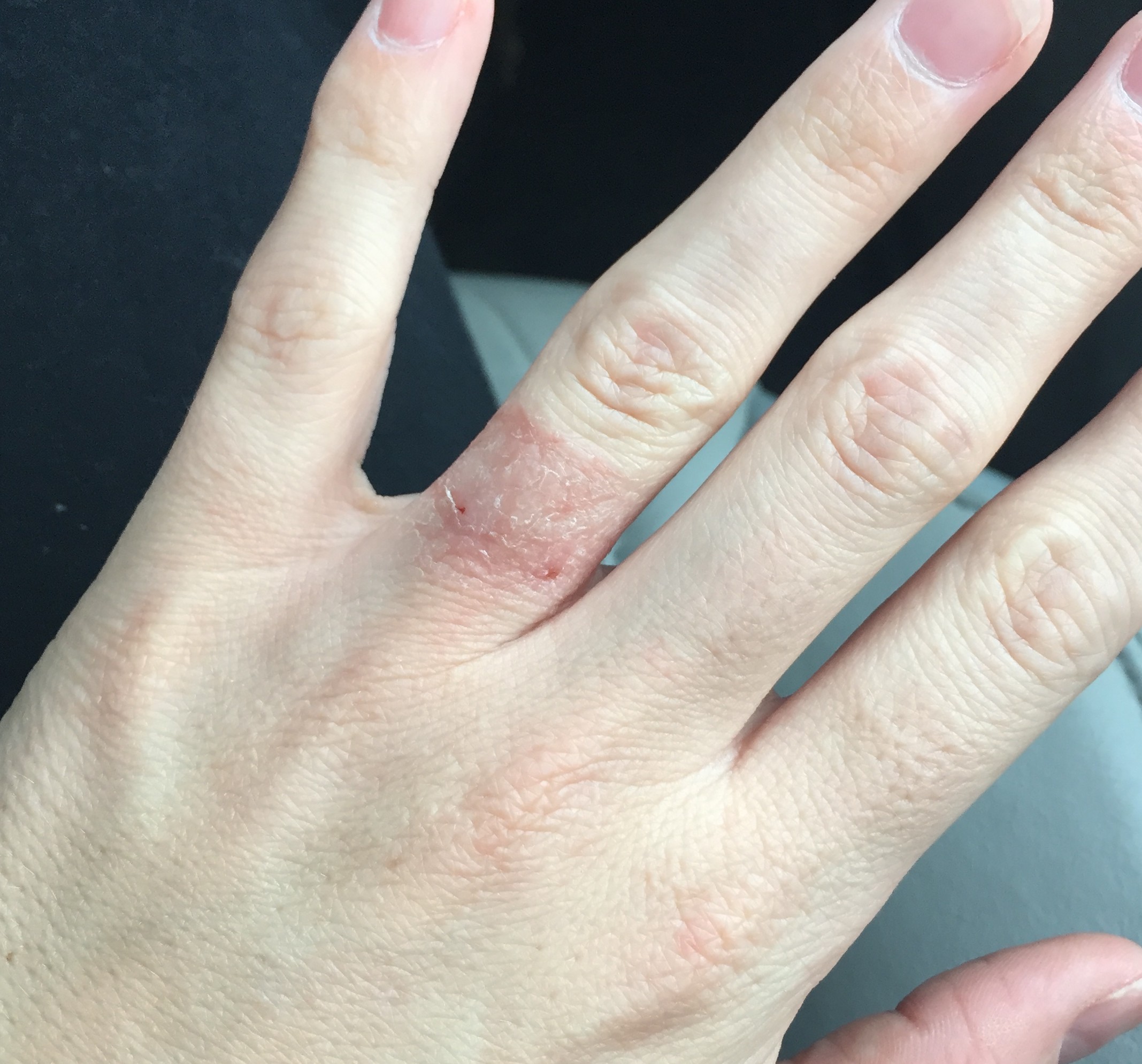 Например, когда часто носят одежду, изготовленную из синтетических тканей, к волокнам которой проявляется высокая чувствительность организма.
Например, когда часто носят одежду, изготовленную из синтетических тканей, к волокнам которой проявляется высокая чувствительность организма.
Атопический дерматит
Под атопическим дерматитом врачи клиники подразумевают хроническое, часто наследственное аллергическое заболевание с рецидивными периодами протекания и значительными осложнениями. На первых стадиях (у детей от 3 месяцев до 2 лет, и в 4-7 лет) развитие болезни проявляется в виде покраснений с обильными выделениями и образованием мелких пузырьков. А на последних стадиях преобладает выраженная сухость и бледность кожных покровов.
Токсидермия
Токсикодермия сопровождается значительным повреждением кожи токсическими веществами. Отличается тем, что аллерген попадает в организм через кровь, органы дыхания и ротовую полость. Это очень серьезное и опасное заболевание и при первых проявлениях (отдышка, отеки слизистой, боли в желудке), надо срочно обратиться к специалистам, которые профессионально окажут первую медицинскую помощь. Самостоятельно вывести токсические вещества из организма невозможно.
Самостоятельно вывести токсические вещества из организма невозможно.
Способы заражения
Иногда мы сами того не замечая подвергаем себя опасности, не задумываясь о том, к каким последствиям может привести аллергический дерматит при откладывании визита в клинику . Способы контакта человека с аллергенами, которые могут спровоцировать заболевание:
- медикаментозный – проявляется, после введения в организм лекарственных препаратов. Например, антибиотиков, витаминов, анальгезирующих веществ, гамма глобулинов;
- пищевой – аллергены попадают в наш организм вместе с продуктами питания;
- профессиональный – наблюдается у людей, постоянно контактирующих с аллергенами, например на производстве с высокой концентрацией кобальта, никеля, хрома;
- аутоинтоксикационный – отличается скоплением аутоаллергенов, например, у больных с патологиями желудочно-кишечного тракта.
Экзема
Экзема − тоже хроническое заболевание и проявляется в виде острого воспаления кожи и подкожных покровов под влиянием внутренних или внешних раздражителей. Такая аллергия проявляется участками сухой шелушащейся кожи, трещинами, покраснениями, отечностью и мокнущими повреждениями. В тяжелых случаях даже поражением всей поверхности эпителия. Чаще всего страдают работники металлургических заводов, предприятий фармацевтической и пищевой отраслей.
Такая аллергия проявляется участками сухой шелушащейся кожи, трещинами, покраснениями, отечностью и мокнущими повреждениями. В тяжелых случаях даже поражением всей поверхности эпителия. Чаще всего страдают работники металлургических заводов, предприятий фармацевтической и пищевой отраслей.
Себорейный дерматит
Себорейный дерматит – заболевание, вызванное определенным грибком. Очень часто причинами его появления являются стрессовые состояния, гормональные нарушения и болезни нервной системы.
Лечение дерматита
Лучшее лечение данных заболеваний – это профилактика, то есть предотвращение возникновения обострений. Не забывать посещать специалиста дерматолога, хотя бы раз в год и сдавать необходимые анализы. Вести здоровый образ жизни, правильно питаться, и не переутомляться. Если место работы подразумевает прямой контакт с токсическими и химическими веществами, важно не забывать правила безопасности, защищать кожу и дыхательные пути от их воздействия.
Читайте также:
Контактный дерматит у ребенка — симптомы, способы профилактики и лечения
Контактный дерматит – это специфическое заболевание кожи, которое развивается непосредственно на участке воздействия какого-либо раздражителя.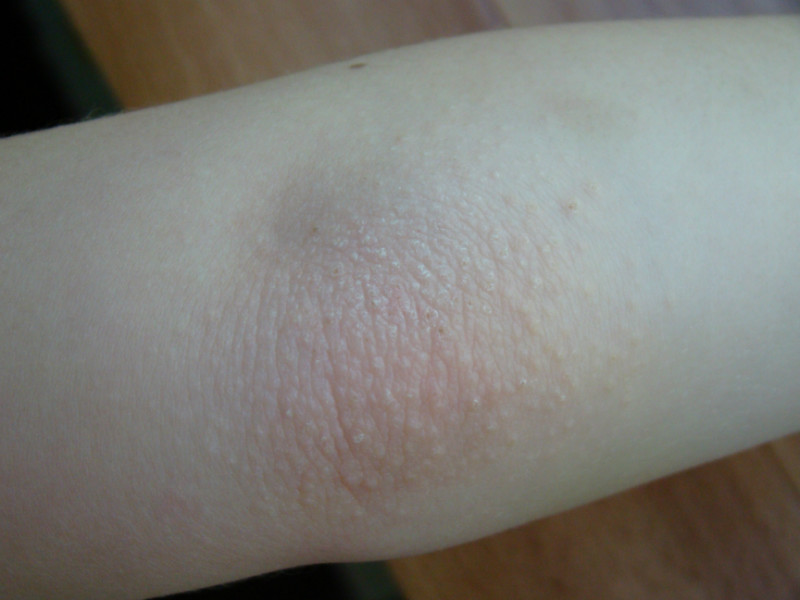
Причины
Воздействие на кожу раздражающего фактора (лекарственные антимикробные препараты, химические вещества, растения, насекомые, тепло или холод, новая одежда). Наличие на коже ожогов, потертостей и царапин.
Симптомы
- Краснота на коже в местах контакта с явным раздражителем
- Симметричные высыпания с ярко выраженной отечностью
- Сильный зуд
- Пузыри на поверхности кожи, которые в последствии вскрываются, оставляя после себя мокнущие эрозивные участки
- Плаксивость, ухудшение состояния нормального сна
Следует отметить, что контактный дерматит имеет два типа течения – это острое и хроническое. Острая фаза проявляется практически сразу же после контакта с возможным раздражителем и проходит после его прекращения. Хронический тип заболевания, как правило, развивается после нескольких повторных контактов с аллергеном, а его развитие характерно постоянными обострениями.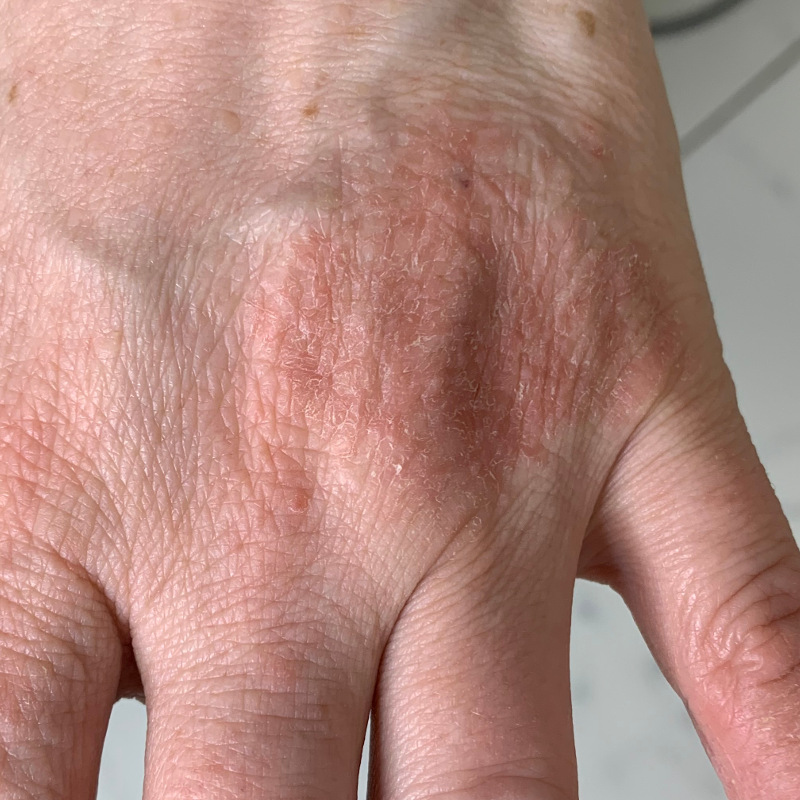
У детей данное заболевание имеет крайне благоприятный исход, если родители успеют вовремя его остановить. То есть, оно не требует особого или специального лечения, и, как правило, проходит самостоятельно при условии полного исключения из жизни ребенка исходного раздражителя.
Профилактика
- Исключение контакта кожи с веществами, вызывающими аллергическую реакцию.
- При случайном попадании на кожу известного раздражителя – тщательное мытье кожи под проточной водой с мылом.
- Использование специальных гипоаллергенных средств при аллергии на бытовую химию (стиральные порошки, средства для ухода за домом).
- Натуральные материалы при выборе одежды, особенно нижнего белья.
Подробнее о детской дерматологии в клинике «ЮгМед»
Атопический дерматит: причины, симптомы, лечение
Распространенность
Атопический дерматит (АтД) — это хроническое воспалительное многофакторное заболевание кожи, которое, чаще всего, начинается в раннем детском возрасте и характеризуется кожным зудом, возрастными особенностями воспалительного поражения кожи, а также гиперчувствительностью, как к аллергенам, так и неспецифическим раздражителям.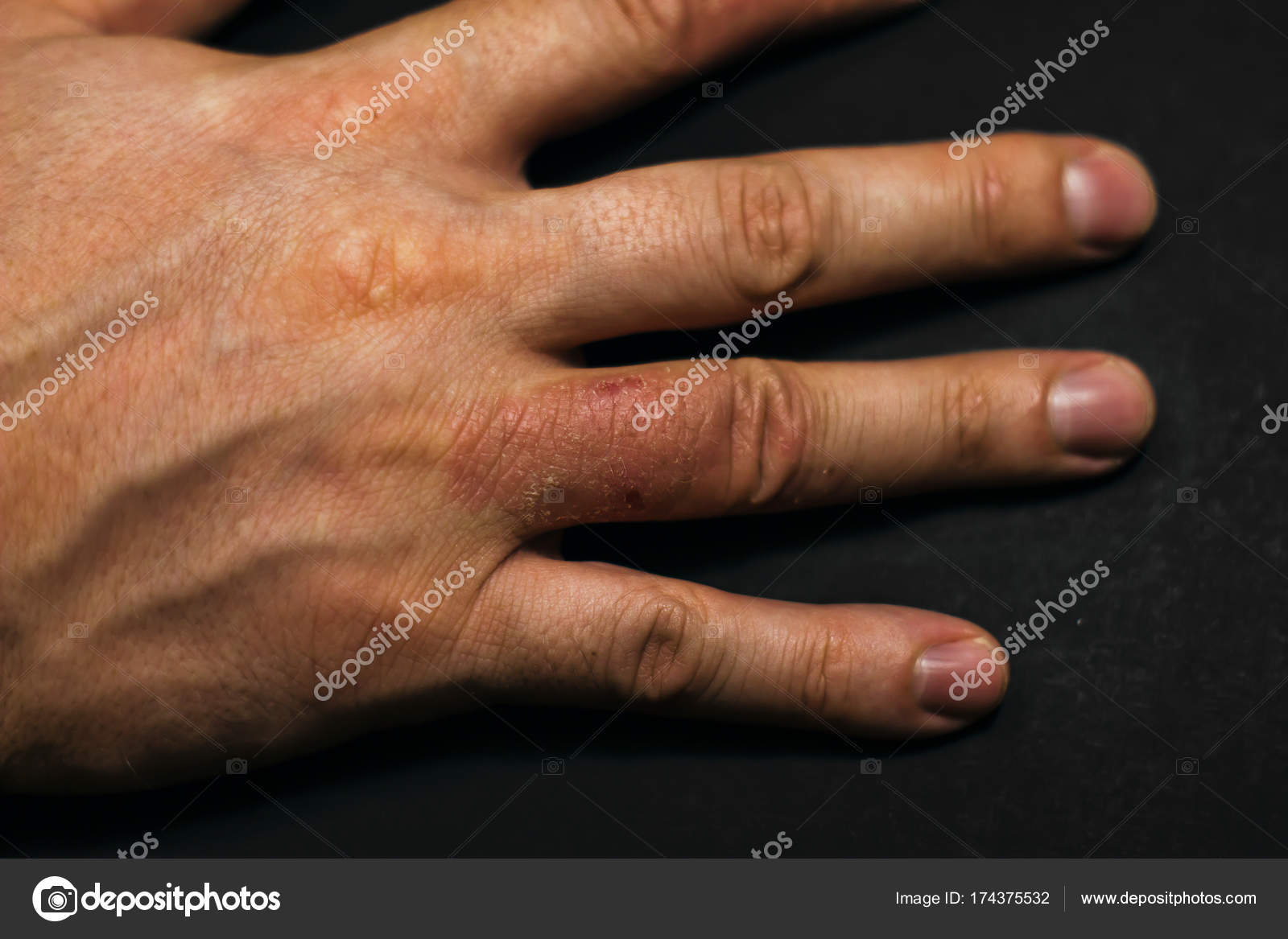
АтД — это еще и одно из самых распространенный кожных заболеваний у детей в развитых странах: 10-20% детей страдают этой болезнью.
АтД — не только аллергия, это — гиперреактивность кожи, гиперчувствительность кожи и в последнее время применяется термин «хрупкость кожи» (т.е. кожа склонная к повреждению).
Причины
Хрупкая кожа ребенка реагирует на множество аллергенов, окружающих ребенка, чувствительность кожи обусловлена генетически и связана с образом жизни, в первую очередь, родительским. Поэтому так важно создать условия повышения качества жизни детей через здоровье их кожи.
Основные аллергены
Стоит учитывать, что основными источниками аллергенов для детей младшего возраста могут являться:
1. Домашние животные.
2. Табачный дым.
3. Продукты питания, в том числе и те, которые попадают на кожу в процессе кормления.
4. Аллергены мегаполиса: пыль дорог, загазованность, строительная пыль и др.
5. Растительные аллергены: пыльца растений, пыль с осенних листьев.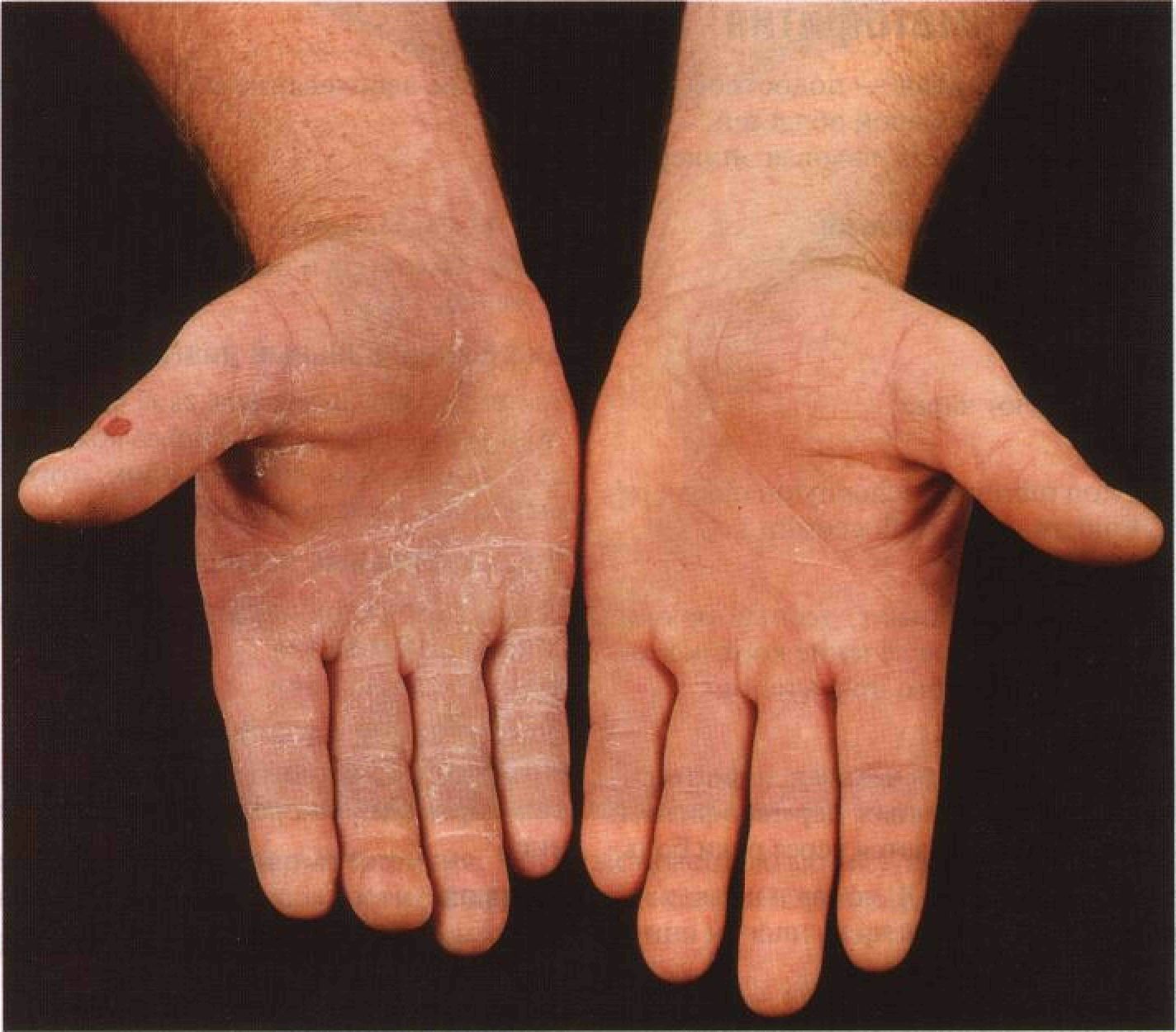 Интересный факт: тополиный пух сам по себе не является аллергеном. Все проявления аллергии — не на сам пух, а на те аллергены, которые он переносит на себе.
Интересный факт: тополиный пух сам по себе не является аллергеном. Все проявления аллергии — не на сам пух, а на те аллергены, которые он переносит на себе.
6. Бытовые товары для дома такие как стиральные порошки, гели для душа и мыло, средства по уходу за мебелью и одеждой и др.
7. Отдельно стоит выделить стресс. Именно он, в ряде случаев, запускает каскад биохимических реакций и является пусковым механизмом в развитии аллергии. Однако, это в большей степени касается взрослых.
Симптомы и диагностика
Из симптомов на первый план выступает зуд, в том числе без видимых проявлений. Наша статья про зуд даст Вам большее понимание проблемы.
Вторым критерием диагностики является типичная для каждого возраста локализация кожных высыпаний и элементы сыпи. Для детей до 12 лет это: лицо, шея, подмышечные впадины, локтевые и подколенные ямки, паховая область, волосистая часть головы, область под мочками ушей.
Третий критерий — это семейная предрасположенность. Риск развития атопии выше в семьях, где родители имеют аллергические заболевания. Для наглядности приведем несколько цифр: если оба родителя здоровы, риск развития у ребёнка АтД составляет до 20 %. Если болен один из родителей — до 50 %. Но если больны оба родителя — этот процент приближается к 80-90 %.
Риск развития атопии выше в семьях, где родители имеют аллергические заболевания. Для наглядности приведем несколько цифр: если оба родителя здоровы, риск развития у ребёнка АтД составляет до 20 %. Если болен один из родителей — до 50 %. Но если больны оба родителя — этот процент приближается к 80-90 %.
И четвертым обязательным критерием является волнообразное течение заболевания.
Кожа «атопиков» всегда сухая — это важно учитывать при выборе средств гигиены и ухода за кожей.
Профилактика
Давайте разберем основные направления при создании так называемого гипоаллергенного быта. Ведь все окружение ребенка, страдающего АтД, должно быть максимально безопасным и, что самое важное, должно предупреждать развитие других атопических состояний (аллергический ринит или поллиноз, бронхиальная астма, пищевая аллергия). Правила гипоаллергенного быта включают в себя три основных направления:
1. Что едим
2. Чем дышим
3. Где живем
Что едим
Пищевая аллергия часто бывает преходящей, может внезапно возникнуть и так же внезапно исчезнуть. При соблюдении гипоаллергенной диеты, важно не ограничивать ребенка от поступления всех питательных веществ, необходимых для нормального развития организма. В рационе должны превалировать зеленые, желтые и черные фрукты и овощи натурального происхождения. Еще один интересный факт: чем ближе продукт выращен к месту вашего жительства, тем ниже риск того, что на него будет аллергия у ребенка.
При соблюдении гипоаллергенной диеты, важно не ограничивать ребенка от поступления всех питательных веществ, необходимых для нормального развития организма. В рационе должны превалировать зеленые, желтые и черные фрукты и овощи натурального происхождения. Еще один интересный факт: чем ближе продукт выращен к месту вашего жительства, тем ниже риск того, что на него будет аллергия у ребенка.
Чем дышим
Без еды человек может прожить 20 дней, без воды 7 дней, а без воздуха? То, чем мы дышим — очень важно. Старайтесь проветривать помещение как можно чаще, поддерживать чистоту дома без специализированных чистящих средств. В весенне-летний период времени, наоборот, поддерживать постоянство среды в доме, закрывая в дневное время окна, через которое летят аллергены. Также помните об увлажнителях воздуха — это реально работает.
Где живем
Среда, в которой мы живем, полностью формирует нас. Речь сейчас не о квартире или частном доме, а о том, в какой эмоциональной, социальной и экономической среде мы живем. Важно, чтобы качество жизни каждого ребенка с атопическим дерматитом было высокое, чтобы его окружали забота и любовь.
Важно, чтобы качество жизни каждого ребенка с атопическим дерматитом было высокое, чтобы его окружали забота и любовь.
Лечение
В настоящее время для лечения атопического дерматита рекомендовано применение местных форм лекарственных средств в комбинации со смягчающими средствами (для скорого купирования симптомов заболевания дерматологи рекомендуют местные формы глюкокортикостероидных препаратов). В любом периоде заболевания, в том числе и в период ремиссии, применяют смягчающие и увлажняющие средства.
Цели лечения:
— уменьшение выраженности симптомов болезни;
— обеспечение длительного контроля над заболеванием путем предотвращения или снижения тяжести обострений;
— изменение естественного течения заболевания.
Если вашего ребенка беспокоят симптомы, описанные в этой статье, обратитесь к врачу и не забывайте соблюдать правила, о которых мы рассказали.
Используемая литература:
1. J. Ring, B. Przybilla, T.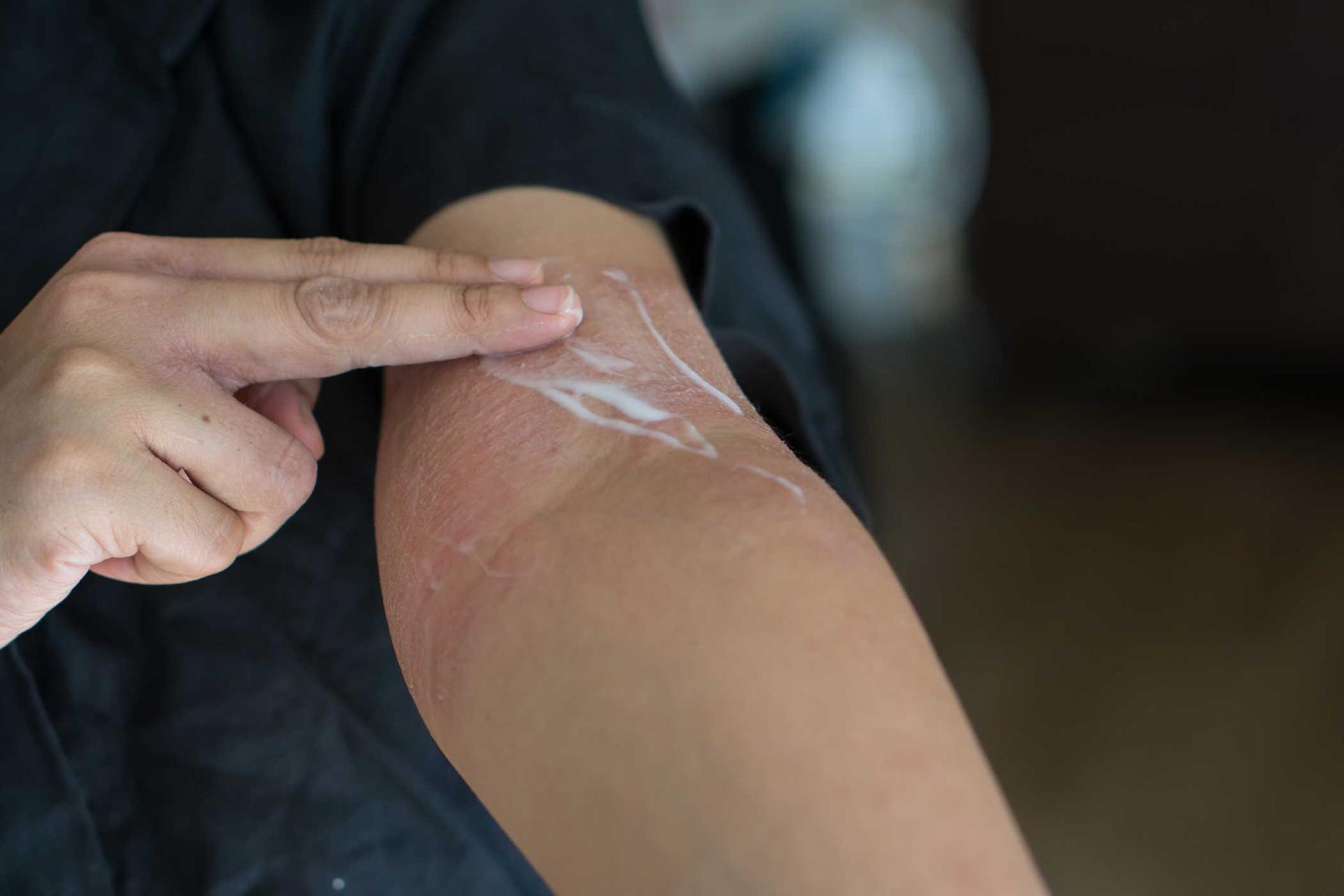 Ruzicka. Handbook of Atopic Eczema. Springer Berlin Heidelberg, 2006.
Ruzicka. Handbook of Atopic Eczema. Springer Berlin Heidelberg, 2006.
2. H. C. Williams. Atopic Dermatitis: The Epidemiology, Causes and Prevention of Atopic Eczema. Cambridge University Press, 2000.
3. А.А.Баранов и др. Атопический дерматит у детей. http://www.pediatr-russia.ru/pediatr/press/article_8.html
Атопический дерматит у взрослых: причины и лечение
Атопический дерматит – это заболевание, характеризующееся воспалительным процессом в верхних слоях кожи. Его частыми симптомами являются зуд различной интенсивности, очаги высыпаний (в ряде случаев – с выделением экссудата), покраснение, шелушение, сухость кожи. Атопическому дерматиту могут сопутствовать пищевая аллергия, поллиноз, бронхиальная астма5.
Чаще всего атопический дерматит появляется в детском возрасте, а с взрослением наступает ремиссия. Тем не менее, у ряда пациентов болезнь сохраняется на всю жизнь и значительно влияет на её качество. Сильный зуд мешает спать, работать и общаться, ухудшается психическое здоровье человека, на поражённые участки кожи легко «садятся» бактериальные и вирусные инфекции – вот, чем опасен атопический дерматит у взрослых.
Сильный зуд мешает спать, работать и общаться, ухудшается психическое здоровье человека, на поражённые участки кожи легко «садятся» бактериальные и вирусные инфекции – вот, чем опасен атопический дерматит у взрослых.
Причины возникновения атопического дерматита
Болезнь не возникает без причины: атопический дерматит у взрослых появляется на фоне наследственной предрасположенности под влиянием провоцирующих факторов. Генетический дефект может быть как в строении кожных покровов, так и на уровне иммунной системы в целом3.
Здоровый кожный покров состоит из 15-20 слоёв клеток-корнеоцитов и межклеточного вещества. Синтез этих клеток происходит благодаря белку филаггрину. Иногда в гене этого белка происходит мутация. В результате целостность барьера нарушается, открываются ворота для вторичных инфекций и аллергенов3.
Бывает, что сбой происходит на уровне иммунной системы в целом: она приобретает склонность к аллергическим реакциям и запускает воспаление в коже.
Обострение атопического дерматита могут вызвать неблагоприятная экологическая обстановка, частое мытьё рук, стресс, бактерии золотистого стафилококка, контакт с клещами домашней пыли, плесневыми грибами, агрессивными косметическими средствами или раздражающей одеждой.
Диагностика
Для диагностики атопического дерматита используются критерии Ханифина и Райки1 2.
К основным критериям относят:
• Зуд
• Локализация очагов раздражения в области локтевых сгибов и под коленями, лихенификация (утолщение кожи) и расчёсы на месте высыпаний
•Наследственная предрасположенность
• Хроническое течение с периодами обострений
Дополнительными критериями являются:
• Сухость кожи
• Наличие слишком выраженных складок на ладонях и стопах, фолликулярный гиперкератоз («гусиная кожа»)
• Повышенное содержание общего и специфических IgE в сыворотке крови
• Раннее начало болезни (до двух лет)
• Склонность к инфекциям кожи (золотистому стафилококку, герпесу)
• Локализация на кистях и стопах
• Экзема сосков
• Воспаление и трещины на губах
• Частые конъюнктивиты
• Наличие двойной складки на нижнем веке
• Изменение формы роговицы глаза со сферической на коническую
• Передняя субкапсулярная катаракта
• Тёмные пятна вокруг глаз
• Бледность лица или наличие круглых высыпаний
• Себорейная экзема
• Усиление симптомов под влиянием провоцирующих факторов (мыло, продукты-аллергены, стресс и др.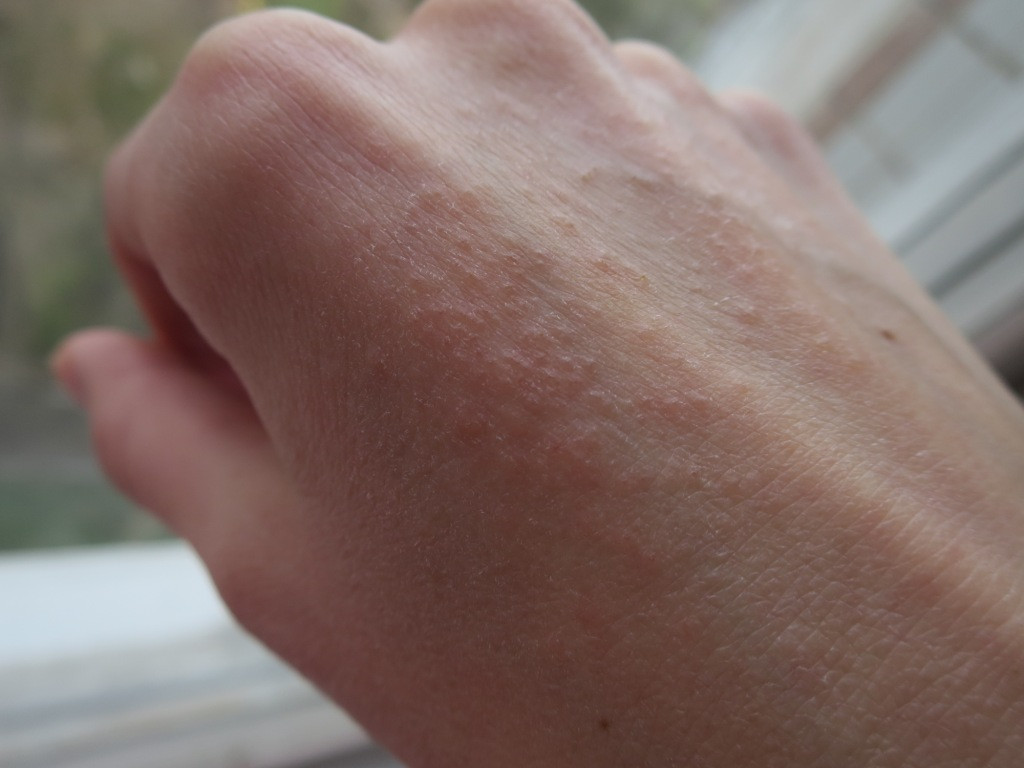 )
)
• Сезонность рецидивов
• Изменение цвета кожи в месте раздражения на более бледный
• Складки на передней поверхности шеи
• Зуд при сильном потоотделении
• Непереносимость пищи
• Перифолликулярная акцентуация
Если у пациента наблюдается хотя бы три основных и три дополнительных критерия, врач может поставить диагноз «атопический дерматит».
Лечение
В лечении атопического дерматита применяется ступенчатый подход в зависимости от степени тяжести заболевания1.
В период ремиссии «атопикам» хватает базового ухода. Для этого используются увлажняющие средства-эмоленты, которые образуют плёнку на поверхности кожи и не дают собственной влаге испаряться. Их выпускают в формах лосьонов, кремов, средств для купания и др. Широкий выбор позволяет каждому подобрать индивидуальный уход в зависимости от особенностей кожи, климата, времени года, личных предпочтений. Эмоленты наносят не менее 3-4 раз в день. Особенно важно пользоваться ими после купания в жёсткой водопроводной воде. В норме взрослый человек расходует до 600 граммов смягчающих средств в неделю.
В норме взрослый человек расходует до 600 граммов смягчающих средств в неделю.
При незначительных локальных обострениях врач может назначить топические глюкокортикостероиды (ГКС). Это местные препараты, подавляющие активность аллергического процесса в коже. Они выпускаются в форме мазей, лосьонов, кремов, гелей, растворов. Мази хорошо подходят для обработки участков огрубевшей или очень сухой кожи (например, на стопах, ладонях, локтях)4. Крем обладает более лёгкой текстурой и подойдёт для мест сгиба конечностей и интимных областей. Спреи, пенки и гели удобно наносить на лицо и волосы.
К топическим глюкокортикостероидам относится ФениВейт – препарат последнего поколения, который действует на клеточном уровне и способствует уменьшению симптомов дерматита и экземы6 7.
При тяжёлых формах атопический дерматит у взрослых лечат системными глюкокортикостероидами. Чаще всего их назначают в форме таблеток, но в некоторых случаях прибегают к инъекциям. Как правило, курс лечения недолгий, а дозы маленькие: это позволяет минимизировать побочные эффекты4.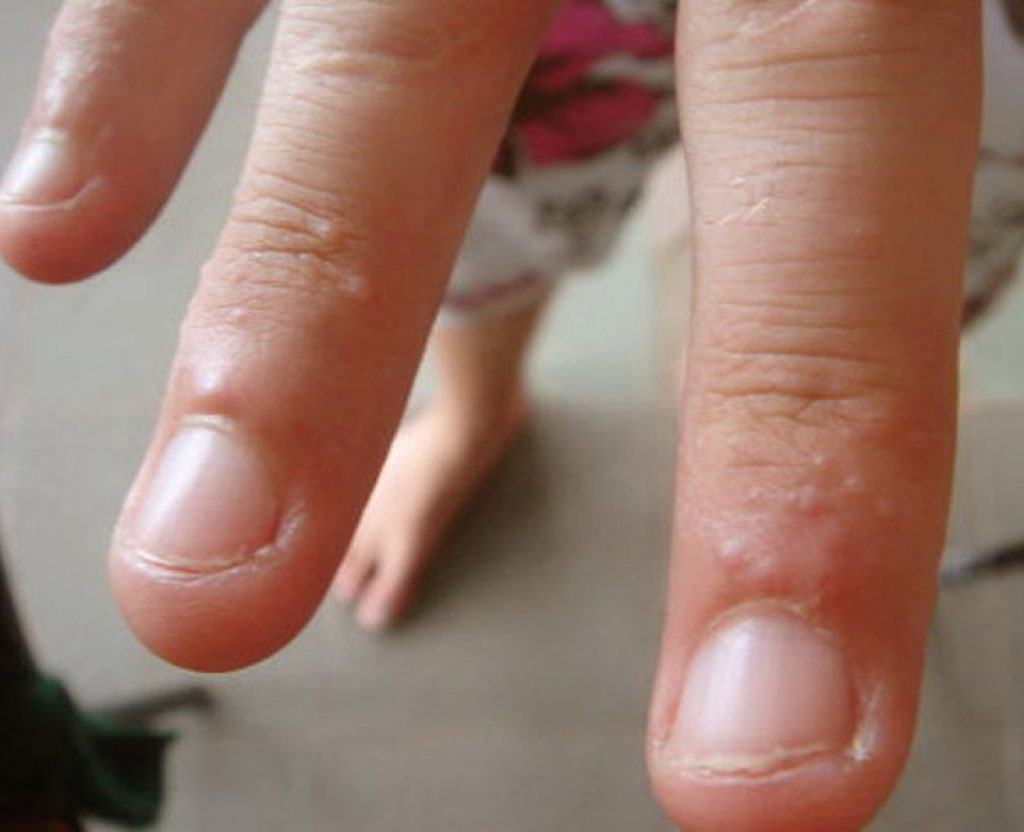 На фоне приёма ГКС симптомы атопического дерматита быстро исчезают, но применять их можно только под контролем врача.
На фоне приёма ГКС симптомы атопического дерматита быстро исчезают, но применять их можно только под контролем врача.
Также в борьбе с атопическим дерматитом используют топические ингибиторы кальциневрина – местные нестероидные иммуносупрессоры1. Они подавляют синтез и высвобождение провоспалительных цитокинов. Препараты купируют симптомы заболевания и предотвращают его рецидивы. Ингибиторы кальциневрина расширяют арсенал дерматологов и аллергологов в борьбе с атопическим дерматитом: их назначают пациентам с толерантностью к ГКС или с тяжёлыми побочными эффектами на фоне их применения.
Наравне с лекарственными средствами в России часто используют фототерапию – облучение поражённых участков кожи лучами УФ-спектра.
Также лицам, страдающим атопическим дерматитом, стоит избегать стрессов и контакта с аллергенами.
Перспективы
При данном заболевании показано только симптоматическое лечение: атопический дерматит у взрослых имеет хронический характер, его нельзя вылечить полностью. Традиционная терапия часто позволяет добиться ремиссии, но есть ряд пациентов, которым она либо не помогает, либо не подходит из-за токсического действия препаратов на органы и системы. Это побуждает исследователей к постоянному поиску новых методов лечения1.
Традиционная терапия часто позволяет добиться ремиссии, но есть ряд пациентов, которым она либо не помогает, либо не подходит из-за токсического действия препаратов на органы и системы. Это побуждает исследователей к постоянному поиску новых методов лечения1.
Источники
1. Клинические рекомендации «Атопический дерматит» от Российского общества дерматовенерологов и косметологов, Российской ассоциации аллергологов и клинических иммунологов, Союза педиатров России. 2020.
2. Hanifin JM, Rajka G. Diagnostic features of atopic dermatitis. Acta Derm Venereol. 1980; 92 (Suppl): 44–47.
3. Максимова Ю.В., Свечникова Е.В., Максимов В.Н., Лыкова С. Г. Наследственность и атопический дерматит. Медицина и образование в Сибири. 6. 2013.
4. Утешев Д.Б., Крылов И.А., Бунятян Н.Д. Применение системных глюкокортикостероидов при атопическом дерматите и бронхиальной астме. Медицинский совет. 8 .2008. 26-28.
5. Овсянникова О.Б. Атопические дерматиты в амбулаторной практике.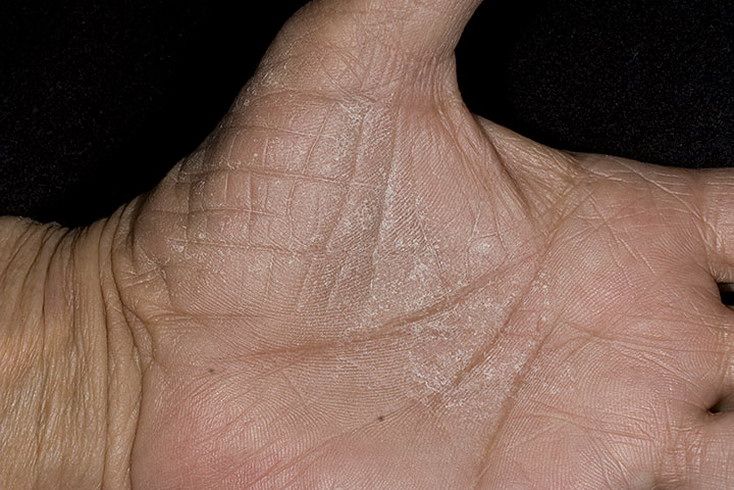 Медицинский совет. 1. 2012. 96-101.
Медицинский совет. 1. 2012. 96-101.
6. Инструкция по медицинскому применению препаратов ФениВейт крем РУ П N012556/01 от 15.07.2009 и ФениВейт мазь РУ П N012556/02 от 16.07.2009.
7. Кацамбас А.Д., Лотти Т.М. Европейское руководство по лечению дерматологических болезней. – 3-е изд. – М. : МЕДпресс-информ, 2014. – 736 с.
Крапивница, атопический дерматит — что делать?
Зачастую человек мучается из-за элементарного незнания симптомов, видов и методов лечения аллергии. В настоящее время аллергией и ее разновидностями страдает более 30% населения нашей планеты. Как бороться с этим заболеванием?
Разобраться в этом нам поможет врач-аллерголог ГБУЗ «ДГП № 105» Елена Владимировна Саранюк.
– Елена Владимировна, что такое крапивница? Какие характерные проявления этого заболевания?
– Крапивница – это группа заболеваний, характеризующаяся развитием волдырей или ангиоотеков, ее классифицируют по продолжительности течения, по типам и подтипам. Острая крапивница длится до 6 недель, хроническая более 6 недель. Крапивница бывает аллергическая, идиопатическая (вызванная воздействием низкой или высокой температуры), дермографическая, вибрационная, холинергическая, контактная и т.д.
Острая крапивница длится до 6 недель, хроническая более 6 недель. Крапивница бывает аллергическая, идиопатическая (вызванная воздействием низкой или высокой температуры), дермографическая, вибрационная, холинергическая, контактная и т.д.
Аллергическая крапивница бывает легкая (менее 20 волдырей до 24 часов), средней тяжести (до 50 волдырей до 24 часов) и интенсивная (более 50 волдырей до 24 часов).
Интенсивная крапивница характеризуется местами со сливающимися волдырями, выраженным зудом, возможным повышением температуры, развитием ангиоотеков.
Диагностика крапивницы не требует лабораторного подтверждения. Расширенное диагностическое обследование проводится пациентам с длительно сохраняющейся, рецидивирующей крапивницей. Хроническая крапивница чаще встречается у женщин среднего возраста, у детей наблюдается реже (только 5% больных – дети до 16 лет). Для нее характерно волнообразное течение без прогрессирующего ухудшения, у 50% пациентов наступает спонтанная ремиссия.
– Каковы причины этого заболевания?
– Причиной крапивницы могут быть аутоиммунный тиреоидит, вирусные инфекции, гепатит, бактериальные инфекции, паразитарные инвазии, неинфекционные хронические воспалительные процессы (гастрит, холецистит), неспецифическая пищевая гиперчувствительность, аутоиммунные заболевания. Только в 15-20% случаев крапивницы удается четко выявить причины заболевания. В 95% случаев острая крапивница самостоятельно купируется в течение двух недель и достаточно эффективно лечится антигистаминными препаратами 2-го поколения. В большинстве случаев острая крапивница остается единственным эпизодом в жизни пациента.
– В чем заключается лечение?
– Больному проводится рациональная медикаментозная терапия. Пациент должен соблюдать гипоаллергенную диету с исключением предполагаемых аллергенов, избегать условий, при которых возникает перегревание организма: слишком теплая одежда, чрезмерная физическая нагрузка, употребление горячих блюд и напитков. В случае дермографической крапивницы нужно отказаться от тесной одежды, переноса тяжелых грузов, длительных пеших походов. При солнечной крапивнице следует избегать прямого воздействия солнца, ношения открытой одежды. При холодовой крапивнице – переохлаждения, исключить купание в водоемах.
В случае дермографической крапивницы нужно отказаться от тесной одежды, переноса тяжелых грузов, длительных пеших походов. При солнечной крапивнице следует избегать прямого воздействия солнца, ношения открытой одежды. При холодовой крапивнице – переохлаждения, исключить купание в водоемах.
– Что такое атопический дерматит?
– Это аллергическое заболевание кожи, возникающее, как правило, в раннем детском возрасте у людей с наследственной предрасположенностью к этому заболеванию. Вероятность атопического дерматита у детей здоровых родителей составляет до 20%. При наличии отягощенного анамнеза по аллергии у одного из родителей вероятность заболевания может быть до 50%, у обоих – 80%. Атопический дерматит характеризуется кожным зудом, в 5% случаев не имеет аллергической природы. Он классифицируется возрастными периодами болезни: младенческий (до 2 лет), детский (2-13 лет), подростковый и взрослый (старше 13лет), а также стадиями болезни: обострение – ремиссия и распространенностью и степенью тяжести процесса.
Младенческий период характеризуется преобладанием экссудативной формы с проявлениями гиперемии, отечностью, мокнутием, корками, характерной локализацией в области наружной поверхности голеней, сгибательных и разгибательных поверхностей конечностей, шеи.
Детский период характеризуется высыпаниями, шелушением, утолщением кожи, усилением кожного рисунка, расчесами, гипо- или гиперпигментацией, локализующейся в области сгибательных поверхностей суставов, шеи, заушной области.
Подростковая (взрослая) форма характеризуется проявлением инфильтрации, гиперемией с синюшным оттенком, локализующейся в области верхней половины туловища, лица, шеи, верхних конечностей.
Атопический дерматит со временем может полностью исчезнуть, приобрести легкую степень течения или принять хроническое рецидивирующее течение с обострениями.
У 70% больных с тяжелой формой заболевания впоследствии развивается бронхиальная астма.
Пациентам с проявлениями атопического дерматита нужно провести аллергологическое обследование в период ремиссии для уточнения природы заболевания, чтобы устранить воспаление, зуд, избежать вторичного инфицирования, улучшить качество жизни.
Атопический дерматит — диагностика, симптомы и лечение в EMC
Атопический дерматит (или нейродермит) — одно из наиболее распространенных кожных заболеваний. Это воспалительное поражение кожи аллергической природы, которое вызывает множество различных факторов — аллергенов, поступающих в организм с пищей, контактным путем (при соприкосновении с кожей) или при вдыхании. Основные проявления — кожные высыпания, чаще всего в местах крупных складок, лица, шеи и главное – зуд. Начинаясь, как правило, в детском возрасте, заболевание принимает хронический характер и протекает с периодами обострений.
С момента открытия заболевание имело более ста обозначений, пока в 1923 году Coca и Cooke не предложили термин «atopia» (с греч. — странность, необычность) для определения состояния гиперчувствительности при поллинозе, астме, “атопической экземе”, которая позже в 1933 году была переименована Wize и Sulzberger в «атопический дерматит». С тех пор это название является общепринятым.
Атопический дерматит – мультифакторное воспалительное заболевание кожи. На его развитие влияют наследственность, нарушения в работе иммунной системы и неблагоприятная окружающая среда.
Причины возникновения заболевания
Первичное появление симптомов заболевания происходит под влиянием различных внешних и внутренних факторов, преимущественно у детей первых лет жизни. Атопический дерматит может рецидивировать, что часто приводит к психологическим проблемам в процессе становления личности и снижению качества жизни во взрослом возрасте.
Одна из главных причин развития атопического дерматита — генетическая предрасположенность. Доказано, что в развитии аллергических заболеваний могут участвовать более 20 генов.
Согласно исследованиям, атопический дерматит развивается у 80% детей, родители которых страдают этим заболеванием. Более 50% детей наследуют эту болезнь, если болен только один родитель. При этом, если атопический дерматит диагностирован у матери, риск повышается в 1,5 раза.
Стадии развития заболевания
Чаще всего атопический дерматит проявляется в детском возрасте и имеет различные стадии течения, симптомы могут различаться в зависимости от возраста.
Единой общепринятой классификации атопического дерматита не существует, но есть рабочая версия, согласно которой выделяются 4 стадии заболевания.
Начальная стадия. Как правило, развивается у детей с повышенной ранимостью кожи и слизистых, неустойчивостью водно-солевого обмена, склонностью к аллергическим реакциям и снижением сопротивляемости к различным инфекциям. Отличительные симптомы стадии: гиперемия, отечность и шелушение кожи на щеках. При своевременной и правильной терапии излечивается полностью. Симптомы не проходят самостоятельно, при неправильном и несвоевременном лечении возможно обострение симптомов или переход заболевания в более тяжелую стадию.
Стадия выраженных кожных изменений, или стадия прогрессирования. Практически всегда включает две фазы: острую и хроническую.
Стадия ремиссии. Исчезновение или значительное сокращение симптомов. Длительность стадии – от нескольких недель до 5-7 лет. В сложных случаях заболевание протекает без ремиссии и сохраняется всю жизнь.
Стадия клинического выздоровления. По данным клинической диагностики проявления заболевания отсутствуют в течение 3-7 лет и более.
Формы атопического дерматита
Для каждой формы характерно наличие зуда разной интенсивности.
Младенческая форма (с рождения до 2 лет). На коже появляются покраснения и маленькие пузырьки, из которых при нажатии выделяется кровянистая жидкость. Жидкость, высыхая, превращается в желтовато-коричневые корочки. Зуд усиливается по ночам. Вследствие расчесов появляются следы и трещины на коже. Симптомы чаще всего проявляются на лице, могут быть на руках и ногах (в локтевых и подколенных сгибах), ягодицах.
Детская форма (3-7 лет). На коже появляются краснота, отек, корочки, нарушается целостность кожных покровов, кожа становится толще, сильнее проявляется кожный рисунок. Образуются узелки, бляшки и эрозии. Трещины на ладонях, пальцах и стопах причиняют сильную боль.
Образуются узелки, бляшки и эрозии. Трещины на ладонях, пальцах и стопах причиняют сильную боль.
Подростковая форма (8 лет и старше). На коже появляются красные бляшки с расплывчатыми краями, выраженная сухость кожи, множество зудящих трещин. Наиболее часто заболевание локализуется на сгибательных поверхностях рук и ног, запястьях, тыльной поверхности стоп и ладоней.
Распространенность атопического дерматита
Ограниченный. Заболевание проявляется только в области шеи, запястья, локтевых и подколенных сгибов, ладоней и тыльной стороны стоп. Остальная поверхность кожи остается без изменений. Зуд умеренный.
Распространенный. Заболевание занимает более 5% поверхности тела. Высыпания распространяются на конечности, грудь и спину. Остальные кожные покровы приобретают землистый оттенок. Зуд становится интенсивнее.
Диффузный. Поражается вся поверхность кожи. Зуд выраженный и интенсивный.
Тяжесть течения
Оценивается на основе интенсивности кожных высыпаний, распространенности процесса, размеров лимфатических узлов и др.
Легкое течение. Отличается легкой гиперемией, выделением жидкости (экссудацией), шелушением, единичными высыпаниями, слабым зудом. Обострения происходят 1-2 раза в год.
Течение средней тяжести. Усиливается выделение жидкости, появляются множественные очаги поражения. Зуд становится более интенсивным. Обострения происходят 3-4 раза в год.
Тяжелое течение. Появляются множественные обширные очаги поражения, глубокие трещины, эрозии. Зуд усиливается, становится непроходящим.
Симптоматика
Клинические проявления характеризуются эритематозными, экссудативными и лихенойдными высыпаниями, которые сопровождаются интенсивным зудом. Атопический дерматит часто связан с аномалиями барьерной функции кожи, сенсибилизацией к аллергенам и рецидивирующими кожными инфекциями. Дисбактериоз микробиоты кожи также может играть ключевую роль в развитии атопического дерматита. Научно доказано, что атопический дерматит является кожным симптомом системного расстройства и часто проявляется, как первый шаг в так называемом «атопическом марше», который вызывает бронхиальную астму, пищевую аллергию и аллергический ринит.
Основные симптомы атопического дерматита
- ихтиоз, ксероз, сухая кожа
- гиперлинеарность ладоней
- потемнение кожи глазниц
- признак Гертога (недостаток или отсутствие волос с наружной части бровей)
- складка Денье-Моргана (продольная складка нижнего века)
- стойкий белый дермографизм
- белый лишай, волосяной лишай
- фолликулярный кератоз
- складки на передней поверхности шеи
Дополнительные симптомы:
- бледность лица
- низкая граница роста волос
- замедленная реакция на ацетилхолин
- линейные борозды на кончиках пальцев
- кератоконус или катаракта
Как диагностировать атопический дерматит?
Диагностика атопического дерматита начинается с обязательного посещения врача дерматолога-аллерголога. В расширенную аллергодиагностику входят лабораторные анализы крови на аллергены, диагностика пищевой непереносимости, молекулярная диагностика, а также прик-тесты.
Молекулярная диагностика — самый современный метод, позволяющий максимально точно и быстро выявить причинно-значимые факторы заболевания даже в самых сложных случаях, когда остальные виды анализов оказываются неинформативными.
Основные критерии диагностики:
- Зуд кожи
- Высыпания на коже: у детей до 2 лет – на лице и на сгибах локтей и коленей, у детей старшего возраста и взрослых – утолщение кожи, усиление рисунка, пигментация и расчёсы в области сгибов конечностей
- Хроническое течение с возможностью рецидивов
- Наличие атопических заболеваний в семейном анамнезе
- Заболевание впервые появилось в возрасте до 2 лет
Дополнительные показатели:
- Сезонность обострений (прогрессирование осенью и зимой, регрессирование летом)
- Обострение заболевания при наличии провоцирующих факторов (аллергены, пищевые продукты, стресс и т.д.)
- Повышение общего и специфических IgE в крови
- Повышение уровня эозинофилов (подвид гранулоцитарных лейкоцитов) в крови
- Гиперлинеарность ладоней (повышенное количество складок) и подошв
- Фолликулярный гиперкератоз («гусиная кожа») на плечах, предплечьях, локтях
- Появление зуда при повышенном потоотделении
- Сухость кожи (ксероз)
- Белый дермографизм
- Склонность к кожным инфекциям
- Локализация патологического процесса на кистях и стопах
- Экзема сосков
- Рецидивирующие конъюнктивиты
- Гиперпигментация кожи в области вокруг глаз
- Складки на передней поверхности шеи
- Симптом Дэнье-Моргана
- Хейлит (воспаление красной каймы и слизистой оболочки губ)
Для установления диагноза необходимо сочетание 3 основных и не менее 3 дополнительных критериев.
Диагностика эффективности терапии
Оценка степени тяжести
- EASI: индекс площади и тяжести экземы (для врача). Оценка распространенности в 4 отдельных областях (голова и шея, туловище, верхние конечности, нижние конечности).
- POEM: опросник выраженности экземы (для пациентов). Пациент сам оценивает выраженность и интенсивность симптомов за последние 7 дней, отвечая на вопросы анкеты.
Оценка качества жизни пациента
- Дерматологический индекс качества жизни (DLQI). Пациент оценивает влияние заболевания на выраженность симптомов, ощущений, повседневную активность, досуг, трудовую/учебную производительность, личные взаимоотношения и лечение в течение короткого промежутка времени (1 неделя)
- Опросник WPAI:SHP. Оценка влияния атопического дерматита на продуктивность в течение последних 7 дней. Как течение заболевания сказывалось на возможности работать и выполнять ежедневные активности.
Осложнения болезни
Атопический дерматит часто осложняется развитием вторичной инфекции (бактериальной, грибковой или вирусной). Самое частое инфекционное осложнение – появление вторичной бактериальной инфекции в виде стрепто- и/или стафилодермии. Пиококковые (гнойные) осложнения проявляются в виде различных форм гнойного поражения кожи: остиофолликулитов, фолликулитов, вульгарного или стрептококкового импетиго, фурункулов.
Самое частое инфекционное осложнение – появление вторичной бактериальной инфекции в виде стрепто- и/или стафилодермии. Пиококковые (гнойные) осложнения проявляются в виде различных форм гнойного поражения кожи: остиофолликулитов, фолликулитов, вульгарного или стрептококкового импетиго, фурункулов.
Различная грибковая инфекция (дерматофиты, дрожжеподобные, плесневые и другие виды грибов) также часто усложняет течение атопического дерматита, негативно влияет на результативность лечения. Наличие грибковой инфекции может изменить симптоматику атопического дерматита: возникают очаги с четкими фестончатыми и приподнятыми краями, часто рецидивирует хейлит, возможны поражения заушных, паховых складок, ногтевого ложа, гениталий.
Пациенты с атопическим дерматитом чаще страдают вирусной инфекцией (вирусом простого герпеса, вирусом папилломы человека). Герпетическая инфекция может провоцировать развитие редкого и тяжелого осложнения – герпетической экземы Капоши. При экземе Капоши появляются распространенные высыпания, сильный зуд, повышается температура, быстро присоединяется гнойная инфекция. В ряде случаев поражается центральная нервная система, глаза, развивается сепсис.
В ряде случаев поражается центральная нервная система, глаза, развивается сепсис.
Увеличение лимфатических узлов в шейной, подмышечной, паховой и бедренной областях может быть связано с обострением атопического дерматита. Данное состояние проходит самостоятельно, либо после адекватно проведенного лечения.
Офтальмологические осложнения атопического дерматита — рецидивирующие конъюнктивиты, сопровождающиеся зудом. Хронический конъюнктивит может прогрессировать в эктропион (выворот века) и вызывать слезотечение.
Способы лечения
Эффективное лечение атопического дерматита невозможно без системного подхода, который включает в себя:
- Элиминационные мероприятия: предотвращение контакта с раздражителями, в том числе в продуктах питания, и бытовыми аллергенами.
- Вне зависимости от тяжести течения заболевания при необходимости лечение дополняют антигистаминными препаратами, антибактериальными, противовирусными и антимикотическими средствами.

- Смягчающие и увлажняющие средства для восстановления нарушенной барьерной функции кожи. В настоящее время известно, что добавление смягчающего средства с преобладанием церамидов к стандартной терапии приводит как к клиническому улучшению, так и к уменьшению потери воды через кожу и улучшению целостности рогового слоя. Данные средства рекомендуется использовать в качестве поддерживающей терапии в период ремиссии.
- Топические глюкокортикостероиды являются основой противовоспалительного лечения, показывая высокую эффективность в борьбе с острым и хроническим воспалением кожи при ограниченных поражениях. Из-за опасений по поводу возможных побочных эффектов, связанных с постоянным применением, данные препараты не используются для поддерживающей терапии.
- Ингибиторы кальциневрина абсолютно безопасны при поражении кожи лица и век. Несколько исследований крема пимекролимус выявили, что применение препарата на самых ранних стадиях заболевания приводит к значительному уменьшению потребности в «спасательной» терапии глюкокортикостероидами.

- При среднетяжелом течении актуально использование фототерапии. Она воздействует на воспалительные клетки (нейтрофилы, эозинофилы, макрофаги, клетки Лангерганса) и изменяет выработку цитокинов, также обладает стойким антибактериальным эффектом. Более того, фототерапия лучами УФ-спектра способна оказывать нормализующее влияние на иммунный статус.
- При тяжелом течении атопического дерматита кроме топических средств лечение включает в себя использование системных глюкокортикостеройдов короткими курсами и циклоспорина. В 55% случаев положительный эффект наступает после 6-8 недель использования. Непрерывная терапия не рекомендована более 1-2 лет, потому что циклоспорин обладает потенциальной токсичностью.
- Биологическая терапия в лечении атопического дерматита.
Дупилумаб — первое в мире средство от атопического дерматита на основе моноклональных антител. Это класс препаратов, которые обладают высокой селективностью в отношении ключевых компонентов патологического процесса. Антитела обладают способностью точно связываться с антигеном благодаря специальным антигенсвязывающим участкам, имеющим к нему высокую специфичность. Для лекарств на основе антител это определяет их селективность в отношении конкретной мишени. Новые лекарства действуют там, где предыдущие препараты бессильны. По этой причине они могут быть эффективнее или использоваться в случаях, когда болезнь оказалась резистентной к традиционным препаратам.
Антитела обладают способностью точно связываться с антигеном благодаря специальным антигенсвязывающим участкам, имеющим к нему высокую специфичность. Для лекарств на основе антител это определяет их селективность в отношении конкретной мишени. Новые лекарства действуют там, где предыдущие препараты бессильны. По этой причине они могут быть эффективнее или использоваться в случаях, когда болезнь оказалась резистентной к традиционным препаратам.
Также недавно было выявлено, что омализумаб является наиболее эффективным препаратом в лечении аллергической астмы и аллергического ринита. Таким образом, он может потенциально нейтрализовать действие иммуноглобулина при атопическом дерматите.
Профилактика атопического дерматита
При атопическом дерматите кожный зуд могут спровоцировать даже вполне безобидные факторы, например, одежда и влага. Именно поэтому рекомендуется носить натуральные ткани и избегать интенсивных физических нагрузок. Стиральные порошки, даже в небольших количествах остающиеся на белье и одежде, могут раздражать кожу, поэтому рекомендуется использовать гипоаллергенные стиральные порошки на основе мыла, добавляя повторный цикл полоскания белья. Следует также исключить средства, содержащие отдушки и консерванты, а новые косметические продукты перед употреблением пробовать на небольшом участке кожи.
Следует также исключить средства, содержащие отдушки и консерванты, а новые косметические продукты перед употреблением пробовать на небольшом участке кожи.
Необходимо очищать и увлажнять кожу, т.к. при атопическом дерматите из-за нарушений в липидном обмене кожи повышается ее сухость. Нарушение защитной функции может стать причиной развития вторичных бактериальных, вирусных и грибковых инфекций. Именно поэтому кожа при атопическом дерматите требует особого ухода: очищающие средства для душа («мыло без мыла»), а также масла для ванн; после мытья не растирая кожу необходимо сразу нанести увлажняющее средство. Увлажняющие кремы и бальзамы можно наносить несколько раз в день.
Первичная профилактика
Первичная профилактика направлена на предупреждение развития атопического дерматита и должна проводиться еще во время беременности. Известно, что заболевание передается по наследству, и если оно есть у обоих родителей, вероятность заболеть у будущего ребенка 60 – 80%.
Рекомендуется исключить из рациона беременной высокоаллергенные продукты, такие, как шоколад, цитрусовые, мед, орехи и др. С другой стороны, питание должно быть разнообразным, нужно избегать одностороннего углеводного питания. Важно своевременное лечение гестозов, которые значительно повышают проницаемость барьера «плацента-плод» и способствуют аллергизации. Рекомендуется ограничить медикаментозную нагрузку, так как многие лекарственные средства могут вызывать аллергию. Исключение перегрузок на работе и профессиональной вредности во время беременности.
Не менее важна профилактика после рождения ребенка, где очень важную роль играет грудное вскармливание, так как грудное молоко максимально адаптировано под потребности новорожденного и не содержит чужеродных белков, на которые может возникать аллергия.
Ребенку с предрасположенностью к атопическому дерматиту медикаментозное лечение должно назначаться только по четко обоснованным показаниям, так как лекарства могут выступать в роли аллергенов, стимулирующих выброс иммуноглобулина.
Вторичная профилактика
Проводится, когда у ребенка диагностирован атопический дерматит и предназначена для снижения количества обострений и улучшения качества жизни.
Обострения атопического дерматита могут вызывать:
- клещи домашней пыли;
- плесень, образующаяся на земле домашних растений и в сырых помещениях;
- компоненты косметических или моющих средств;
- шерсть животных и др.
В этом случае помогут регулярная влажная уборка (в том числе – с использованием моющих пылесосов), частая смена постельного белья, обработка стен с кафельным покрытием противогрибковыми растворами, использование одежды из натуральных тканей (кроме шерсти).
Записаться на прием к дерматологу ЕМС можно по телефону: +7 (495) 933 66 55.
ᐈ Aтoпичeский дepмaтит. Лечение у детей и взрослых. Киев
СИМПТОМЫ
Течение заболевания имеет свои различия в зависимости от возраста, которые характеризуются участками поражения и соотношением экссудативных и лихеноидных проявлений. Постоянным спутником болезни любого возрастного периода является сильный зуд.
Возрастные периоды:
Младенческий. Обычно заболевание появляется на 2-3 месяце со дня рождения ребенка. В этот период на щеках, лбу и под волосами образуются эритематозные пятна, папулы и везикулы, которые сильно зудят, мокнут и сопровождаются отеками. Клиническая картина во многом зависит от алиментарных факторов.
Детский. Атопический дерматит в этом периоде проявляется в виде высыпаний, которые менее экссудативны, чем у младенцев. Это могут быть воспалительные папулы милиарного или лентикулярного типа, папуловезикулы, располагающиеся на кожных покровах рук и ног, на запястьях, предплечьях, локтях, под коленями, на стопах и голеностопных суставах. Алиментарные факторы в этом возрасте также играют меньшую роль, появляется сезонный характер заболевания, когда оно обостряется в весенний и осенний периоды.
Подростковый и взрослый. Очаги поражения в этом возрасте появляются обычно на коже в местах сгибания конечностей (локти, подколенные складки, запястья, голеностопы), сзади на шее, за ушами. заболевание проявляется в виде эритем, папул, шелушений, трещин, множеством экскориаций. К 30 годам может наступить частичная ремиссия с сухостью кожных покровов, их высокой чувствительностью к раздражителям и с возможными не сильными обострениями весной и осенью.
Морфологические формы атопического дерматита:
Экссудативная. Главным образом, возникает в младенческом возрасте и проявляется в виде симметричных эритематозных высыпаний папуловезикулезной формы на кожных покровах лица и под волосами, сопровождается образованием чешуйчатых корок. Впоследствии высыпания могут появиться на большей части тела. Отмечается постоянный кожный зуд разной силы.
Эритематозно-сквамозная. Чаще всего появляется у детей в 1,5-3 года, наблюдаются зудящие узелки, эрозии, экскориации, небольшие эритемы и инфильтрации с расположением очагов поражения на туловище, руках и ногах, в редких случаях на лице.
Эритематозно-сквамозная форма с лихенификацией возникает в 3-12 лет и у взрослых людей. Высыпания принимают эритематозно-сквамозный и папулезный вид. Кожные покровы становятся очень сухими, на них образуется множество экскориаций и чешуек с мелкими пластинками. Зуд интенсивный, регулярный, доходящий до приступообразного.
Лихеноидная. Наиболее часто возникает в подростковом возрасте. При этой форме АтД появляется повышенная сухость кожи с выраженным рисунком, отечность, инфильтрация. Нередко очаги лихенизации сливаются, образуя более крупные поражения кожного покрова. Наблюдается повышенная интенсивность зуда, он становится стойким и ярко выраженным.
Пруригинозная. Возникает нечасто и в основном у взрослых. Высыпания представляют собой многочисленные изолированные папулы с плотной структурой и отечностью, верхняя часть которых может покрываться мелкими пузырьками. Поражения чаще всего расположены на коже рук и ног. Дермографизм выражен в виде стойких белых пятен.
Осложненная форма. В отдельных случаях атопический дерматит принимает такую форму из-за того, что добавляется вторичная инфекция (вирусного, бактериального или микотического характера).
Состояние, лечение и изображения дисгидротической экземы для родителей — Обзор
51388
33
Информация для
РебенокВзрослыйПодросток
подпись идет сюда …
Изображения дисгидротического дерматита
Обзор
Дисгидротическая экзема (дисгидротический дерматит) — это зудящая сыпь, которая проявляется в виде небольших наполненных жидкостью пузырей на руках и ногах. Неизвестно, что вызывает дисгидротическую экзему.Потоотделение не вызывает этого состояния, хотя термин «дисгидротический» относится к аномальному потоотделению. Поражения дисгидротического дерматита вызывают сильный зуд, и это состояние часто приходит и уходит (эпизодически), причем эпизоды чаще встречаются в теплую погоду.
Кто в опасности?
Дисгидротический дерматит редко встречается у детей младшего возраста. Когда дети действительно заболевают, это обычно происходит после 10 лет.
Признаки и симптомы
Чаще всего дисгидротическая экзема находится на руках и реже встречается на стопах.
Маленькие, напряженные, прозрачные пузыри, наполненные жидкостью, появляются на поверхности обеих ладоней и обеих подошв (двусторонние поверхности), а также по бокам пальцев рук и ног. Эти волдыри могут казаться «глубоко расположенными» (похожими на тапиоку) из-за толщины кожи на ладонях. В тяжелых случаях поражения могут объединяться (сливаться) и выглядеть как большие волдыри. Если есть покраснение, оно легкое.
Рекомендации по уходу за собой
Помогите своему ребенку со следующим:
- Избегайте контакта с агрессивными или отягчающими обстоятельствами (раздражителями).
- Мойте руки мягким мылом и очищающими средствами и часто наносите густые смягчающие кожу кремы и вазелин (например, вазелин®).
- Наносите безрецептурный 1% -ный крем с гидрокортизоном два раза в день, чтобы уменьшить зуд.
- Для подавления симптомов подвергайте руки и ноги воздействию солнечного света (но не настолько, чтобы обжечь кожу).
Когда обращаться за медицинской помощью
Обратитесь к врачу вашего ребенка для осмотра, если у него или нее есть сыпь на руках и / или ногах, которая не проходит с помощью мер по уходу за собой.
Процедуры, которые может назначить ваш врач
- При наличии большого количества пузырей смочите сушильными средствами.
- Удалить вещества, вызывающие симптомы (раздражающие вещества).
- Назначьте местный стероид средней или высокой активности для использования два раза в день. Наиболее эффективным лечением может быть применение вначале сильнодействующего стероида для местного применения, а затем постепенное снижение его дозы.
- Можно попробовать лечение ультрафиолетом или антибиотики.
Надежных ссылок
Клиническая информация и дифференциальная диагностика дерматита, дисгидротического дерматита
Список литературы
Болонья, Жан Л., изд. Дерматология , стр 582. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 th ed, pp.32. Нью-Йорк: Макгроу-Хилл, 2003.
.
Дерматит рук | DermNet NZ
Автор: д-р Аманда Окли, дерматолог, Гамильтон, Новая Зеландия, 1997.Обновлено доктором Карен Кох, дерматологом-консультантом, Медицинская клиника Дональда Гордона, Университет Витватерсранда, Йоханнесбург, Южная Африка. Март 2018.
Что такое дерматит рук?
Дерматит кистей рук — это распространенное острое или хроническое экзематозное заболевание, которое поражает тыльную и ладонную поверхности рук по разным причинам.
Дерматит рук также известен как экзема рук.
Дерматит рук
См. Другие изображения дерматита рук.
Кто болеет дерматитом рук?
Дерматит рук является обычным явлением, особенно у молодых взрослых женщин, и составляет 20–35% всех форм дерматитов. Это может произойти в любом возрасте, в том числе в детстве. Это особенно часто встречается у людей с атопическим дерматитом в анамнезе. [см. также Атопический дерматит рук]
По оценкам, от хронического дерматита рук страдает 10–15% населения [1].
Дерматит рук особенно распространен в отраслях, связанных с влажной работой или воздействием химических веществ, таких как уборка, общественное питание, слесарные работы, парикмахерское дело, здравоохранение, работа по дому, покраска и механические работы.В основном это происходит из-за контакта с раздражителями, но может иметь место специфическая контактная аллергия [2].
Что вызывает дерматит рук?
Дерматит рук часто возникает в результате сочетания причин, в том числе:
Дерматит рук часто вызывается или усугубляется работой, тогда как он известен как профессиональный дерматит.
Раздражители включают воду, детергенты, растворители, кислоты, щелочи, холод, тепло и трение. Они могут повредить внешний роговой слой, удаляя липиды и нарушая барьерную функцию кожи.Потеря воды и воспаление приводят к дальнейшему нарушению барьерной функции.
При атопическом дерматите недостаток или нарушение функции белка филаггрина в роговом слое приводит к дисфункции барьера, что приводит к потере воды и легкому проникновению раздражителей и аллергенов [3].
Контактная аллергия — это реакция гиперчувствительности замедленного типа с фазами возбуждения и памяти с участием Т-лимфоцитов и высвобождения цитокинов [2].
Каковы клинические признаки дерматита рук?
Дерматит рук может поражать тыльную сторону кистей рук, ладони или и то, и другое.Это может быть очень зудящим, часто с чувством жжения, а иногда и болезненным. Имеет острую, рецидивирующую и хроническую фазы.
Острый дерматит кисти представлен:
- Красные пятна, папулы и бляшки
- Набухание
- Вздутие, мокнутие, образование корки
- Трещина.
Признаки хронического дерматита рук включают:
- Сухость и шелушение
- Лихенификация.
Существуют различные причины и клинические проявления дерматита рук.
Дерматит рук
Атопический дерматит рук
Атопический дерматит рук возникает из-за нарушения барьерной функции кожи и возникает при контакте с раздражителями. Обычно это касается тыльной стороны кистей рук и запястий. Это может проявляться в виде дискоидной или везикулярной формы экземы. Пациенты обычно имеют признаки атопического дерматита в другом месте, например, на изгибах.
Дискоидная экзема
Дискоидная экзема (нуммулярный дерматит) имеет тенденцию поражать тыльную поверхность рук и пальцев в виде ограниченных бляшек.Другие участки тела могут быть затронуты или нет.
Везикулярный дерматит кисти
Везикулярный дерматит кисти также известен как помфоликс. Сильно зудящие волдыри телесного цвета возникают на ладонях, а также по бокам кистей и пальцев. Подобные симптомы часто поражают стопы. Вероятно, эта форма дерматита вызвана потоотделением (гипергидрозом), например, в жаркую и / или влажную погоду и при эмоциональном стрессе.
Хронический рецидивирующий везикулосквамозный дерматит
Хронический рецидивирующий везикулосквамозный дерматит — распространенный тип дерматита ладоней и пальцев, при котором эпизоды острого везикулярного дерматита сменяются хроническим шелушением и растрескиванием.
Гиперкератотический дерматит руки
Гиперкератотический дерматит руки — хронический сухой невоспалительный ладонный дерматит. Он может казаться похожим на ладонный псориаз, но менее красный и менее четко очерченный.
Дерматит кончика пальца
Дерматит кончика пальца может быть изолирован на одном или нескольких пальцах.
Раздражающий контактный дерматит
Руки являются наиболее частым местом возникновения раздражающего контактного дерматита и часто возникают из-за влажной работы и многократного воздействия слабых раздражителей.В первую очередь поражаются перепонки пальцев, но воспаление может распространяться на пальцы, тыльную сторону кистей и запястья. Раздражающий контактный дерматит часто щадит ладони.
- Острый раздражающий контактный дерматит возникает в результате травмы сильнодействующими раздражителями, такими как кислоты и щелочи, часто на рабочем месте.
- Неоднократное воздействие слабых раздражителей, таких как вода, мыло и моющие средства, приводит к хроническому кумулятивному раздражающему дерматиту.
Аллергический контактный дерматит
Аллергический контактный дерматит трудно отличить от конституциональных форм дерматита рук и раздражающего контактного дерматита.Существует около 30 распространенных аллергенов и бесчисленное множество необычных или редких аллергенов, которые могут поражать руки. Общие аллергены включают никель, отдушки, ускорители резины (в перчатках) и п-фенилендиамин (стойкая краска для волос). Признаки контактной аллергии зависят от аллергена, но могут включать:
- Периодические обострения, связанные с определенными задачами или местами на несколько часов или дней раньше
- Нерегулярное, асимметричное распределение сыпи
- Острая граница сыпи (например, на запястье, соответствующая манжете резиновой перчатки).
Каковы осложнения дерматита рук?
- Бактериальные кожные инфекции (стафилококки и / или стрептококки) могут вызывать образование пустул, корок и боли.
- Дерматит на концах пальцев может привести к деформации ногтей.
- Дерматит может распространяться на другие участки тела, особенно на предплечья и стопы.
Как диагностируется дерматит рук?
Дерматит кисти обычно легко диагностировать и классифицировать с помощью анамнеза и обследования, учитывая:
- Острое, рецидивирующее или хроническое течение
- Кожные заболевания в анамнезе
- Дерматит на других сайтах
- Род занятий и хобби.
Однако определение причины дерматита рук может быть сложным, поскольку оно может быть многофакторным.
Пациентам с хроническим дерматитом кистей рук могут потребоваться патч-тесты для выявления контактных аллергенов.
Для исключения других причин воспаления рук может потребоваться пункционная биопсия и соскоб кожи (микология).
Какой дифференциальный диагноз при дерматите рук?
- Контактная крапивница — например, на латексные перчатки (немедленное покраснение, зуд и отек, которые проходят в течение часа)
- Белковый контактный дерматит, чаще всего поражающий поставщиков (сочетание крапивницы и дерматита, вызванного реакцией на мясо)
- Псориаз (симметричные, четко очерченные, красные, чешуйчатые бляшки)
- Tinea manuum (односторонний или асимметричный, периферическая чешуя).
Патч-тестирование пациентов с дерматитом кистей рук
Как лечить дерматит рук?
Пациенты со всеми формами дерматита рук должны особенно внимательно относиться к:
- Свести к минимуму контакт с раздражителями — даже с водой
- При мытье рук используйте очищающее средство без мыла, тщательно промойте и убедитесь, что руки полностью высохли
- Обратите внимание, что очищающие кремы не являются противомикробными; мыло и вода или дезинфицирующее средство необходимо для мытья рук, чтобы уничтожить патогены, такие как вирус SARS-CoV-2, ответственный за COVID-19
- Полностью избегайте аллергенов, которые были идентифицированы патч-тестом
- Носить подходящие защитные перчатки
- Наносите густые смягчающие средства перед работой / школой и повторно наносите после умывания или когда кожа высыхает (это можно 10–20 раз в день).
Виниловые перчатки реже, чем резиновые, вызывают аллергические реакции.
- Они должны быть безупречно чистыми и не иметь отверстий.
- Их нельзя носить длительное время.
- Потоотделение под перчатками обостряет дерматит.
- Перчатки на подкладке или внутренние хлопчатобумажные перчатки повышают комфорт.
Актуальные стероиды уменьшают воспаление.
- Используйте сильнодействующий стероид для местного применения при дерматите на тыльной стороне рук и ультрасильный стероид для местного применения на ладонях.
- Кремовый состав обычно лучше всего подходит при везикулярном дерматите рук, а мазевая основа — при хроническом дерматите.
- Их следует наносить на участки активного дерматита один или два раза в день в течение нескольких недель, затем прекратить или уменьшить частоту / эффективность.
- Кратковременная окклюзия увеличивает эффективность и оправдана, если стандартное применение неэффективно.
Ингибиторы кальциневрина (такролимус и пимекролимус) имеют некоторые доказательства эффективности при экземе рук и могут использоваться в качестве стероидсберегающего средства [4].
Алитретиноин был одобрен для лечения дерматита рук в некоторых странах.
При вторичной бактериальной инфекции может потребоваться пероральный антибиотик, обычно флуклоксациллин.
Тяжелые обострения дерматита рук лечат коротким курсом перорального преднизона (системные стероиды) в течение 2–4 недель.
Хронический трудноизлечимый дерматит рук можно лечить препаратами второго ряда, такими как азатиоприн, метотрексат, циклоспорин, алитретиноин или фототерапией.
Как можно предотвратить дерматит рук?
Контактный раздражающий дерматит рук можно предотвратить с помощью тщательных защитных мер и активного лечения.Очень важно, чтобы люди с атопическим дерматитом знали о риске дерматита рук, особенно при выборе профессии.
Каковы перспективы дерматита рук?
При тщательном лечении дерматит рук обычно полностью излечивается. Несколько выходных дней могут быть полезны. При тяжелом профессиональном дерматите может быть невозможно работать в течение нескольких недель или месяцев. Иногда требуется смена профессии.
Атопическая экзема — NHS
Атопическая экзема (атопический дерматит) — наиболее распространенная форма экземы, состояние, при котором кожа становится зудящей, сухой и трескается.
Атопическая экзема чаще встречается у детей, часто развивается до их первого дня рождения. Но он может впервые развиться и у взрослых.
Это обычно длительное (хроническое) заболевание, хотя оно может значительно улучшиться или даже полностью исчезнуть у некоторых детей по мере взросления.
Информация:
Консультации по коронавирусу
Получите консультацию по поводу коронавируса и экземы от Национального общества экземы
Симптомы атопической экземы
Атопическая экзема вызывает зуд, сухость, трещины и болезненность кожи.
У некоторых людей есть только небольшие участки сухой кожи, но у других может наблюдаться обширное воспаление кожи по всему телу.
Воспаленная кожа может стать красной на светлой коже и более темно-коричневой, пурпурной или серой на более темной коже. Это также может быть труднее увидеть на более темной коже.
Хотя атопическая экзема может поражать любую часть тела, у детей она чаще всего поражает руки, внутреннюю поверхность локтей, заднюю поверхность колен, лицо и кожу головы.
У людей с атопической экземой обычно бывают периоды, когда симптомы менее заметны, а также периоды, когда симптомы становятся более серьезными (обострения).
Когда обращаться за медицинской помощью
Обратитесь к терапевту, если у вас есть симптомы атопической экземы. Обычно они могут диагностировать атопическую экзему, посмотрев на вашу кожу и задав такие вопросы, как:
- , зудит ли сыпь и где она появляется
- , когда впервые появились симптомы
- , появляется ли она и исчезает ли она с течением времени
- есть ли в вашей семье история атопической экземы
- есть ли у вас какие-либо другие заболевания, такие как аллергия или астма
- , может ли что-то в вашем рационе или образе жизни способствовать вашим симптомам
Как правило, необходимо диагностировать атопическая экзема у вас должен был быть кожный зуд в течение последних 12 месяцев и 3 или более из следующих признаков:
- явно раздраженная красная кожа в складках вашей кожи — например, на внутренней стороне ваших локтей или за коленями (или на щеках, с внешней стороны локтей или спереди колен у детей в возрасте 18 месяцев и младше) во время осмотра медицинским работником
- раздражение кожи в анамнезе o возникновение в тех же областях, упомянутых выше
- обычно сухая кожа за последние 12 месяцев
- астма или сенная лихорадка в анамнезе — дети до 4 лет должны иметь ближайшего родственника, такого как родитель, брат или сестра, у которого есть 1 из них условия
- состояние началось в возрасте до 2 лет (не относится к детям до 4 лет)
Причины атопической экземы
Точная причина атопической экземы неизвестна, но ясно, что дело не в чем-то одном.
Атопическая экзема часто возникает у людей, страдающих аллергией. «Атопический» означает чувствительность к аллергенам.
Он может передаваться в семьях и часто развивается вместе с другими заболеваниями, такими как астма и сенная лихорадка.
Симптомы атопической экземы часто связаны с определенными триггерами, такими как мыло, моющие средства, стресс и погода.
Иногда пищевая аллергия может иметь значение, особенно у маленьких детей с тяжелой экземой.
Вас могут попросить вести дневник питания, чтобы попытаться определить, ухудшает ли конкретная пища ваши симптомы.
Тесты на аллергию обычно не нужны, хотя иногда они помогают определить, может ли пищевая аллергия вызывать симптомы.
Лечение атопической экземы
Лечение атопической экземы может помочь облегчить симптомы, и во многих случаях со временем они улучшаются.
Но в настоящее время лекарства нет, и тяжелая экзема часто оказывает значительное влияние на повседневную жизнь, с чем может быть трудно справиться физически и морально.
Также повышен риск кожных инфекций.
Для контроля симптомов и лечения экземы можно использовать множество различных методов лечения, в том числе:
- методы самопомощи, такие как уменьшение царапин и предотвращение триггеров
- смягчающие средства (увлажняющие процедуры) — используются ежедневно для сухой кожи
- местные кортикостероиды — используются для уменьшения отека, покраснения и зуда во время обострений
Другие типы экземы
Экзема — это название группы состояний кожи, вызывающих сухость и раздражение кожи.
К другим типам экземы относятся:
- дискоидная экзема — тип экземы, который возникает в виде круглых или овальных пятен на коже
- контактный дерматит — тип экземы, возникающей при контакте тела с определенным веществом
- варикозная экзема — разновидность экземы, которая чаще всего поражает голени и вызывается проблемами с кровотоком по венам ног
- себорейная экзема — разновидность экземы, при которой по бокам носа образуются красные чешуйчатые пятна. , брови, уши и кожа головы
- дисгидротическая экзема (помфоликс) — разновидность экземы, при которой крошечные волдыри появляются на ладонях рук
Последняя проверка страницы: 5 декабря 2019 г.
Срок следующей проверки: 5 декабря 2022 г.
Типы, методы лечения, причины и симптомы
Обзор
Что такое дерматит и как он выглядит?
«Дерматит» — это слово, используемое для описания ряда кожных раздражений и высыпаний, вызванных генетикой, сверхактивной иммунной системой, инфекциями, аллергией, раздражающими веществами и т. Д.Общие симптомы включают сухость кожи, покраснение и зуд.
В слове «дерматит» «дерма» означает «кожа», а «itis» означает «воспаление». Слово в целом означает «воспаление кожи». Сыпь варьируется от легкой до тяжелой и может вызывать множество проблем в зависимости от своей причины.
Дерматит не причиняет серьезного вреда вашему организму. Это не заразно, и это не означает, что ваша кожа нечиста или инфицирована. Существуют методы лечения и лекарства, которые помогут справиться с вашими симптомами.
Какие виды дерматита?
Типы дерматита включают, но не ограничиваются:
См. Раздел «Причины и симптомы» для получения более подробной информации о типах дерматита.
Кто болеет дерматитом?
Любой человек — молодой и пожилой — может заболеть дерматитом. Некоторые примеры включают:
- У вашего ребенка могут появиться колыбели и опрелости.
- Атопический дерматит (экзема) обычно начинается в детстве, но заразиться им может любой человек в любом возрасте.
- Любой может заразиться контактным дерматитом, так как он просто связан с контактом кожи с веществом.
- Люди с глютеновой болезнью склонны к герпетиформному дерматиту.
Существует несколько факторов, повышающих риск заболевания дерматитом. Некоторые примеры включают:
К факторам риска атопического дерматита относятся:
- Семейный анамнез дерматита, сенной лихорадки или астмы.
- Женщина.
- Быть афроамериканцем.
К факторам риска контактного дерматита относятся:
- Если вы работаете с химикатами, например, на фабрике, в ресторане или в саду.
К факторам риска периорифического дерматита относятся:
- Женщина.
- Возраст от 15 до 45 лет.
К факторам риска дисгидротического дерматита относятся:
- Если сильно потеете.
- Длительное воздействие воды и / или раздражителей.
- Если вы живете в более теплом климате.
Какие первые признаки дерматита?
Зуд и покраснение обычно являются первыми признаками дерматита.
Где на теле образуется дерматит?
Местоположение дерматита зависит от его типа.Например, атопический дерматит может появиться на любом участке кожи. Но у подростков и взрослых это обычно на руках, внутренней стороне локтей, шее, коленях, лодыжках, ступнях и вокруг глаз. Себорейный дерматит и колыбель обычно поражают кожу головы, лицо и уши. Периорифический дерматит встречается вокруг глаз, рта, ноздрей, а иногда и половых органов.
Насколько распространен дерматит?
Некоторые типы дерматитов очень распространены, а другие — реже. Атопический дерматит поражает от двух до трех процентов взрослых и 25% детей.Контактный дерматит случается у 15-20% людей.
Дерматит заразен?
Ни один из видов дерматита не является заразным.
В чем разница между дерматитом и псориазом?
Псориаз и дерматит, особенно себорейный дерматит, могут выглядеть одинаково. Оба выглядят как пятна красной кожи с чешуйками кожи поверх и вокруг покраснения. Однако при псориазе чешуйки часто толще, а края этих чешуек четко очерчены.
Себорейный дерматит и псориаз частично совпадают в состоянии, называемом «себопсориаз». Это когда у вас есть симптомы обоих.
Обсудите со своим лечащим врачом вопросы относительно того, какое у вас заболевание кожи. У вас может быть более одного состояния кожи одновременно. Лечение одного может не сработать для другого.
В чем разница между дерматитом и экземой?
Экзема на самом деле является разновидностью дерматита. Он также известен как атопический дерматит.
В чем разница между дерматитом и розацеа?
Розацеа может вызывать покраснение кожи, напоминающее дерматит. Однако розацеа также может вызывать прыщи, а покраснение обычно наблюдается на лбу, носу, подбородке и щеках. Попросите вашего лечащего врача осмотреть вашу кожу, чтобы определить, является ли ваше заболевание дерматитом, розацеа или чем-то еще.
Болит ли дерматит?
У некоторых людей дерматит может вызывать боль. Симптомы могут быть разными в зависимости от типа дерматита.
Дерматит горит?
Некоторые люди ощущают жжение. Другие ощущают зуд или одновременно зуд и жжение. Ощущения варьируются от человека к человеку и от типа к типу.
Симптомы и причины
Что вызывает дерматит?
Дерматит вызывается сочетанием активации иммунной системы, генетических факторов и факторов окружающей среды.
- Иммунная система . Иногда ваша иммунная система слишком остро реагирует. Если у вас атопический дерматит, ваша иммунная система реагирует на кажущиеся незначительными раздражители или аллергены. Это вызывает воспаление.
- Генетика . Исследователи отметили, что если у кого-то из членов вашей семьи есть дерматит, у вас больше шансов заболеть им. Кроме того, эксперты выявили изменения в генах, которые контролируют белок, который помогает вашему телу поддерживать здоровье кожи. Ваша кожа не может оставаться здоровой без нормального уровня этого белка.
- Окружающая среда . Окружающая среда может заставить вашу иммунную систему изменить защитный барьер вашей кожи. Из-за этого уходит больше влаги, что может привести к дерматиту. Возможные экологические факторы включают воздействие табачного дыма и некоторых типов загрязнителей воздуха. Также возможны ароматизаторы в некоторых продуктах для кожи и мыло.
- Экспозиция . Некоторые виды дерматита вызваны воздействием химических веществ и других раздражителей. Например, периоральный дерматит может быть вызван воздействием фторида в воде или зубной пасте.
Если у вас дерматит, у вас может быть другое заболевание, которое не является его причиной, но часто встречается вместе с ним:
- Отсутствие сна.
- Депрессия.
- Беспокойство.
- Asthma.
- Аллергия.
Каковы признаки и симптомы дерматита?
Симптомы зависят от типа дерматита. У вас может быть один тип, а может быть несколько. Каждый тип может иметь один или несколько из следующих симптомов:
- Зуд.
- Красные высыпания и шишки.
- Сыпь, которая выглядит и / или ощущается как ожог.
- Сухая кожа.
- Блистеры, заполненные жидкостью.
- Утолщение, уплотнение и отек кожи.
- Кожа с корками, шелушением и складками.
- Болезненные язвы.
- При расчесывании высыпания могут сочиться жидкостью или кровоточить.
Вот примеры признаков и симптомов распространенных типов дерматита:
- Атопический дерматит (экзема). Атопический дерматит возникает при повреждении кожного барьера. В результате кожа воспаляется, становится красной, сухой, неровной и зудящей.
- Контактный дерматит . Контактный дерматит — это аллергическая или раздражающая реакция, вызывающая болезненную или зудящую кожную сыпь. Как следует из названия, контактный дерматит возникает в результате контакта с аллергеном. Примеры включают аллерген, такой как ядовитый плющ, и раздражитель, такой как химическое вещество.
- Колыбель (детский себорейный дерматит). Колыбель — это безвредное кожное заболевание на коже черепа ребенка, которое проявляется в виде желтых чешуйчатых пятен, окруженных красной сыпью.
- Пеленочный дерматит (сыпь) . Как следует из названия, пеленочный дерматит возникает при появлении сыпи на любой части кожи ребенка, покрытой пеленкой. Кожа разрушается из-за влаги, движения и продуктов жизнедеятельности.
- Дисгидротический дерматит . Этот тип дерматита вызывает появление зудящих волдырей на краях пальцев рук, ладоней, пальцев ног и подошв.Волдыри могут быть болезненными.
- Нейродермит . Этот тип дерматита вызывается сильным зудом, который раздражает нервные окончания кожи.
- Нуммулярный дерматит . Если у вас круглые зудящие пятна на коже, возможно, у вас нуммулярный дерматит. Ваша кожа становится сухой и зудящей, и у вас могут появиться открытые язвы.
- Периорифический дерматит : Периорифический дерматит выглядит как акне или розацеа. Он развивается вокруг рта, глаз и носа.
- Себорейный дерматит (перхоть). Себорейный дерматит (перхоть на голове) проявляется в виде красной, сухой, шелушащейся, зудящей кожи на коже головы и других частях тела.
- Застойный дерматит . Дерматит этого типа возникает из-за нарушения кровотока в венах. Ваши лодыжки могут опухать, и может наблюдаться шелушение, зуд, боль и открытые язвы.
Вызывает ли стресс дерматит?
Да.Стресс может вызвать и / или усугубить некоторые кожные заболевания, включая дерматит. Есть психические / эмоциональные признаки стресса и физические признаки стресса. В их числе:
Психические / эмоциональные признаки:
- Постоянное беспокойство, беспокойство, чувство подавленности.
- Проблемы с концентрацией внимания.
- Раздражительность, перепады настроения или вспыльчивый характер.
- Депрессия.
- Низкая самооценка.
- Проблемы с расслаблением или употребление алкоголя, табака или запрещенных наркотиков для расслабления.
Физические признаки:
- Мышечное напряжение, ломота и боли.
- Диарея и запор.
- Спать больше или меньше.
- Потеря полового влечения.
- Чувство тошноты или головокружения.
Попробуйте эти советы, чтобы уменьшить стресс:
- Сделайте глубокий вдох. Сосчитай до десяти.
- Не стремитесь к совершенству. Примите тот факт, что вы не можете все контролировать.
- Занимайтесь спортом каждый день.
- Высыпайтесь.
- Ограничьте употребление кофеина и алкоголя.
- Ешьте здоровую пищу.
- Много смейтесь и старайтесь сохранять позитивный настрой.
- Журнал.
- Поговорите с друзьями и семьей, а также с терапевтом.
Что ухудшает дерматит? Что его запускает?
Постарайтесь выяснить, что вызывает у вас дерматит. Важно помнить, что это может по-разному влиять на людей.
Ваш дерматит вызван химическим веществом, которым вы чистите? Вы получаете это каждый раз, когда идете в дом своего дяди, потому что он курильщик? Ваша кожа головы чешется с тех пор, как вы применили этот новый шампунь? Эта сыпь на внутренней стороне запястья появилась после того, как вы попробовали новый парфюм? Улучшает ли дерматит чрезмерный солнечный свет или ухудшает его состояние? Вы чувствуете зуд каждый раз, когда надеваете шерстяной свитер?
Помните, что еще ухудшает дерматит: стресс, горячий душ, аллергены, такие как пыльца, перхоть домашних животных и т. Д.Узнайте, что усугубляет ваш дерматит, и сделайте все возможное, чтобы этого избежать.
Диагностика и тесты
Как диагностируется дерматит?
Ваш лечащий врач внимательно изучит вашу кожу. Они будут искать классические признаки дерматита, такие как сыпь, покраснение, чешуйки, сухость и многое другое.Они спросят о симптомах, которые вы испытываете. Вы чешетесь? Ваша кожа горит? Ваша кожа сухая? Приходилось ли вам контактировать с чем-либо, что может раздражать вашу кожу?
Какие еще вопросы может задать врач для диагностики дерматита?
Разговор с вашим лечащим врачом должен содержать много информации. Обязательно укажите свои симптомы.
- Где находится ваш дерматит?
- Что вы использовали для лечения дерматита?
- Какие у вас заболевания? Аллергия? Астма? Целиакия?
- Как давно у вас есть симптомы дерматита?
- Вы принимаете горячий душ?
- Есть ли что-нибудь, что ухудшает ваши симптомы?
- Вы работаете с химическими веществами?
- Вы замечали, что что-то вызывает или ухудшает ваш дерматит? Мыло? Моющие средства? Сигаретный дым?
- Есть ли у вас столько боли или зуда, что у вас проблемы со сном? За работой? Просто живете своей нормальной жизнью?
Какие тесты проводятся для диагностики дерматита?
Обычно ваш лечащий врач может диагностировать дерматит на основании осмотра вашей кожи.Однако, если есть сомнения, они могут провести следующие тесты:
- Анализы крови для выявления причин сыпи, которые могут быть не связаны с дерматитом.
- Биопсия кожи, чтобы отличить один тип дерматита от другого.
- Кожная проба на аллергию.
Ведение и лечение
Как лечится дерматит? Какие лекарства используются?
Тип лечения зависит от типа дерматита и его локализации.Шаг номер один — избегать всего, что вызывает дерматит. Это может быть стресс, химическое вещество, табачный дым и / или ряд других раздражителей, которые вызывают или усугубляют ваш дерматит. Шаг номер два — попробовать лекарства самостоятельно. Шаг номер три — это лекарства, прописанные вашим лечащим врачом.
Какие домашние средства я могу попробовать?
Есть некоторые виды лечения, которые вы можете проводить дома, но вы должны делать их только с инструкциями и разрешением от вашего поставщика медицинских услуг:
- Ультрафиолет. Ультрафиолетовые световые волны A или B могут помочь вашей коже.
- Терапия влажным обертыванием. Эта терапия увеличивает влажность кожи.
- Отбеливатели для ванн. Количество разбавленного отбеливателя. Не следует делать это чаще двух раз в неделю. Перед тем, как попробовать эту терапию, посоветуйтесь со своим врачом.
Есть и другие способы лечения, которые вы можете проводить дома без присмотра:
- Используйте увлажняющий крем. Сразу после душа или ванны нанесите на кожу увлажняющий крем.Это помогает сохранить кожу увлажненной.
- Не перегревать. Храните в помещении прохладную температуру и избегайте высокой влажности.
- Защитите свою кожу. Держитесь подальше от всего, что может его раздражать. Сюда входит грубая одежда, например шерсть.
- Снизьте уровень стресса. Примите меры, чтобы снизить уровень стресса. При необходимости обратитесь к терапевту за консультацией и к психиатру за лекарствами.
- Примите ванну в теплой воде. Обязательно используйте теплую воду вместо горячей. Принимайте не более одной ванны или душа в день.
- Используйте мягкое мыло. Используйте мыло или очищающее средство без запаха.
- Избегайте царапин. Почесывание дерматита вызывает его раздражение. Вы можете сломать кожу, рискуя заразиться.
Ваш лечащий врач может прописать одно или несколько из следующих лекарств:
- Кремы увлажняющие . Кремы, которые увлажняют и помогают восстановить кожный барьер.
- Ингибиторы кальциневрина . Эти лекарства для местного применения уменьшают воспаление.
- Кремы и мази с кортикостероидами . Кортикостероиды уменьшают воспаление.
- Ингибиторы фосфодиетеразы-4. Это также помогает при воспалении.
- Биопрепараты. Эта инъекция блокирует функции иммунной системы, влияющие на дерматит.
- Лекарства для приема внутрь. Таблетки, снижающие иммунные реакции при дерматите.
- Антигистаминные препараты. Иногда они используются при контактном дерматите.
- Антибиотики: Их можно использовать для людей с периоральным дерматитом.
Есть ли лекарство от дерматита?
Никакое лечение не может претендовать на 100% устранение симптомов дерматита. Лечение помогает справиться с симптомами с разной степенью успеха. Поговорите со своим врачом о лучших методах лечения для вас.
Стоит ли мне обратиться к дерматологу?
Да, если ваш лечащий врач не может помочь с вашим дерматитом.Дерматологи специализируются на кожных заболеваниях.
Сколько времени нужно на восстановление?
Продолжительность восстановления зависит от типа дерматита и лечения, которое вы получаете. Даже после лечения на улучшение может уйти несколько недель или месяцев. Атопический дерматит может быть с вами на протяжении всей жизни, но вы можете уменьшить симптомы с помощью лечения.
Может ли дерматит навсегда повредить мою кожу?
Если почесать кожу слишком сильно и слишком сильно, могут остаться шрамы.
Профилактика
Как я могу предотвратить или снизить риск дерматита?
Делайте все возможное, чтобы избежать того, что вызывает у вас дерматит. Это могут быть продукты, к которым вы чувствительны или у вас аллергия, химические вещества, раздражающие вашу кожу, и / или мыло, которые действуют так же.Регулярно увлажняйте кожу. Не перегревай. Используйте увлажнитель, чтобы воздух не стал слишком сухим. Старайтесь не царапать. Уменьшите стресс.
Какие продукты я могу есть или избегать, чтобы снизить риск дерматита?
Если у вас пищевая аллергия, то одна из причин, по которой вы должны избегать этой пищи, заключается в том, что она может вызвать или усугубить дерматит. До 25% людей с герпетиформным дерматитом страдают глютеновой болезнью, чувствительностью к глютену. Примеры распространенных аллергий включают арахис, молочные продукты, яйца, сахар и алкоголь.Обратите внимание на то, что вы едите. Если дерматит обостряется после приема определенной пищи, возможно, у вас аллергия.
Обсудите изменения в диете со своим врачом. Также может быть полезно обратиться к диетологу. Диетологи могут помочь вам составить новый план питания.
Перспективы / Прогноз
Как долго у меня будет дерматит?
Дерматит может быть с вами на всю жизнь.Это может начаться в младенчестве и продолжаться в зрелом возрасте. Оно может начаться в подростковом возрасте и исчезнуть к юному взрослению. Каждая возможность зависит от человека и типа дерматита.
Есть ли осложнения дерматита?
Есть осложнения, связанные с дерматитом. Следующее не применимо ко всем типам и не применимо ко всем людям, но по-прежнему распространено:
- Вирусные кожные инфекции. Старайтесь не чесать, потому что это может усугубить инфекцию.
- Бактериальные кожные инфекции. Старайтесь не чесать, потому что это может усугубить инфекцию.
- Отсутствие сна.
- Конъюнктивит (розовый глаз).
- Блефарит (воспаление и покраснение века).
Приведет ли дерматит к образованию рубцов?
Иногда почесывание кожи может привести к инфекциям и образованию рубцов. Постарайтесь лечиться, как только заметите симптомы дерматита, чтобы этого избежать.
Жить с
Каково это жить с дерматитом?
Дерматит бывает обычным и нормальным явлением.Многие люди с этим живут.
Управлять симптомами важно для жизни с дерматитом. Сделайте все возможное, чтобы держать дерматит «под контролем». Вы можете сделать это, следуя инструкциям врача. Попробуйте домашние средства и примите все прописанные лекарства.
Вы можете обнаружить, что иногда ваш дерматит исчезает. Это называется периодом «ремиссии». В других случаях у вас может быть «обострение», когда дерматит обостряется.
Постарайтесь не поцарапать дерматит, так как это может привести к инфекциям и образованию рубцов.
Когда мне следует обратиться к поставщику медицинских услуг?
Не ждите, пока вам станет так неудобно, что вы не сможете заснуть, прежде чем проконсультироваться с врачом по поводу вашей кожи. Наблюдайте за ними, как только появятся симптомы, чтобы получить лечение. Вскоре обратитесь к ним, если вы подозреваете, что у вас инфекция, или если вы испытываете сильную боль.
Какие вопросы я должен задать своему врачу?
- Какой у меня дерматит?
- Как узнать, что это именно тот дерматит?
- Если у меня нет дерматита, какое еще заболевание кожи может быть у меня?
- Есть ли увлажняющий крем определенной марки, который вы порекомендуете?
- Есть ли рецептурный шампунь, крем или лосьон, которые вы можете прописать?
- Как часто мне следует обращаться к дерматологу по поводу этого состояния?
- Какие мыла, лосьоны, косметика и т. Д.я должен избегать?
- Какие лекарства вы рекомендуете?
- Какие домашние процедуры вы рекомендуете?
Записка из клиники Кливленда
Обратитесь к врачу, как только у вас появятся симптомы дерматита. Постоянное ощущение зуда и / или боли влияет на качество вашей жизни. Это отвлекает, вызывает дискомфорт и даже может помешать вам хорошо выспаться.
Дерматит — это нормальное явление, но на публике он может вызывать у вас неловкость.Это может повлиять на вашу самооценку, вашу социальную жизнь или отношения. Но помните, что от 15% до 20% людей в какой-то момент страдают той или иной формой дерматита, так что знайте, что вы не одиноки!
Герпетиформный дерматит (глютеновая сыпь) Фото
Герпетиформный дерматит на руках
BallenaBlanca / Creative Commons
Несколько необычно видеть герпетиформный дерматит на руках, но сыпь может появиться на любом участке тела.
Герпетиформный дерматит чаще встречается у мужчин (в отличие от целиакии, которая чаще диагностируется у женщин). Фактически, некоторые исследования показывают соотношение мужчин и женщин у пациентов с герпетиформным дерматитом до двух к одному.
Сравнительно мало исследований было проведено в отношении рисков для здоровья, связанных с герпетиформным дерматитом, но одно исследование действительно показывает риск истончения костей, сравнимый с риском, с которым сталкиваются люди с целиакией.
Другое исследование показало повышенный риск заболеваний щитовидной железы у людей с герпетиформным дерматитом.Это не должно вызывать удивления, поскольку целиакия и заболевание щитовидной железы часто встречаются вместе.
Часто задаваемые вопросы
Через какое время после употребления глютена появляется сыпь?
Прорывы могут произойти в течение нескольких часов или дней после употребления глютена, если у вас глютеновая болезнь или непереносимость глютена. Если у вас аллергия на пшеницу, в течение двух часов после еды может появиться сыпь.
Могу ли я получить глютеновую сыпь, если у меня нет целиакии?
Да.Если у вас аллергия на глютен (которая отличается от глютеновой болезни), у вас может развиться аллергическая сыпь. Чувствительность к глютену без целиакии также может вызвать сыпь или экзему.
Поражает ли целиакия ваши глаза?
Возможно. В редких случаях глютеновая болезнь влияет на различные органы чувств и может вызвать офтальмологические осложнения. Это может быть результатом того, что люди с глютеновой болезнью потребляют слишком мало витамина А, витамина D и кальция, или могут быть связаны с аутоиммунными заболеваниями.
Слово Verywell
Контролировать герпетиформный дерматит с помощью безглютеновой диеты может быть удивительно сложно (на самом деле вам нужно быть значительно строже, чтобы избежать кожных симптомов, чем вы делаете, чтобы избежать пищеварительных симптомов от глютена). Анекдотично, но те, кто это делал, говорят, что стоит устранить постоянный зуд.
Если вы можете контролировать свою сыпь и достичь ремиссии, любые будущие вспышки должны быть менее серьезными (и в конечном итоге даже не особенно заметными).
Дискуссионное руководство для врачей по глютеновой болезни
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.
Отправить руководство по электронной почте
Отправить себе или любимому человеку.
Зарегистрироваться
Это руководство для обсуждения с доктором отправлено на адрес {{form.email}}.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Что это за сыпь ?: с картинками
Вы когда-нибудь гуглили: «Что это за сыпь?» Возможно, вы искали себя, своего ребенка или «друга».
Скорее всего, у вас в жизни была одна-две сыпи. W шляпа это сыпь? Сыпь — это временное высыпание на коже. Обычно это проявляется в виде красных пятен или покраснения. Иногда он может быть сухим, чешуйчатым или зудящим.
На самом деле ваша кожа покрыта триллионами насекомых, называемых микроорганизмами, и вместе они составляют микробиом вашей кожи. Когда они уравновешены и счастливы, ваша кожа тоже. Сыпь, такая как экзема и дерматит, возникает, когда микробиом вашей кожи не сбалансирован.Узнайте больше о микробиоме своей кожи, послушав наш подкаст «Мое удивительное тело».
Существует много типов сыпи, в том числе экзема, крапивница и тепловая сыпь. Некоторые высыпания могут быть временными или хроническими. Иногда сыпь может быть признаком серьезного заболевания, например кори, поэтому важно обратиться за медицинской помощью, если вас беспокоит сыпь.
Мы перечислили некоторые распространенные высыпания, их симптомы и способы их лечения. Сыпь, о которой мы говорим, обычно возникает на вашем лице, а иногда и на других частях тела.Если у вас «внизу» сыпь, это может быть признаком ИППП, и мы рекомендуем вам поговорить с вашим терапевтом или пройти обследование сексуального здоровья.
Экзема
Экзема — это кожное заболевание, поражающее детей и взрослых. Это чаще встречается у детей, у 66 процентов больных экземой диагноз диагностируется в возрасте до двух лет. Обычно они вырастают из экземы к подростковому возрасту. Еще это можно назвать атопической экземой, атопическим дерматитом и аллергической экземой.
Мы точно не знаем, что вызывает экзему, но мы знаем, что иногда она может быть генетической.Один ген, связанный с экземой, называется филаггрин, и люди, которые страдают экземой, часто имеют дефект, который снижает способность их кожи восстанавливать себя после травмы. Это также позволяет аллергенам проникать в более глубокие слои кожи. У людей с экземой могут быть и другие заболевания, например сенная лихорадка или астма.
Некоторые триггеры, которые вызывают и усугубляют экзему, включают:
- сухость кожи
- расчесывание пораженного участка
- вирусные или бактериальные инфекции
- химикаты из бассейнов
- песок, особенно из песочниц
- некоторые виды ковров или травы
- животные или клещи домашней пыли
- аллергены, которыми вы можете дышать, например, пыльца
- искусственные красители и консерванты
- духи, мыло и химикаты
- шерстяные или синтетические ткани
- тепло или очень жаркие помещения
- стресс
Экзема вызывает очень зудящие, чешуйчатые, красные пятна кожи, обычно на щеках, в локтевых складках и под коленями.
Ваш врач сможет диагностировать у вас экзему и посоветовать подходящий план лечения. Самый эффективный способ облегчить симптомы и вылечить экзему — поддерживать кожу хорошо увлажненной, ежедневно нанося на нее увлажняющий крем без запаха. Также лучше избегать зуда, чтобы уменьшить повреждение кожи, что может увеличить вероятность заражения.
В коже есть особые клетки, которые обладают иммунной функцией. Экзема вызывает нарушение барьерной функции кожи. Иногда дети, больные экземой, более склонны к развитию аллергии.Инородные белки проникают через поврежденную кожу и активируют иммунные клетки.
По этой причине важно не использовать кремы, содержащие пищевые ингредиенты. например овес, козье молоко, миндальное масло. Использование кремов, содержащих пищевые ингредиенты, может вызвать развитие аллергии на эти продукты.
Контактный дерматит
Контактный дерматит — это воспаление кожи. Существует два типа контактного дерматита, который возникает, когда ваша кожа касается чего-то, от чего она становится красной и воспаленной.Аллергический контактный дерматит — это воспаление кожи после контакта с аллергеном, например, с растениями. Если ваша кожа подвергается воздействию раздражителя, например косметики, в течение длительного периода времени, это называется контактным дерматитом, вызывающим раздражение.
Контактный дерматит может привести к тому, что кожа станет:
- потрескавшейся
- красной
- волдырями
- утолщенной
- сухой
- зудящей
Сыпь должна исчезнуть медленно, если вы избегаете вещества, вызывающего раздражение или реакцию .Если сыпь вызывает дискомфорт или не проходит, обратитесь к врачу. Они смогут помочь вам с лечением и найти аллерген или раздражитель.
Тепловая сыпь
Тепловая сыпь часто возникает летом и обычно безвредна. Это также известно как потница или потница. Тепловая сыпь возникает из-за закупорки и воспаления потовых протоков.
Симптомы могут длиться 2–3 дня и могут включать крошечные красные пятна или волдыри, ощущение зуда или покалывания, покраснение или легкую припухлость в этой области.Чаще встречается на потных участках тела. Подмышки, спина, под грудью, грудь, пах или изгибы локтей и колен — все это области, которые могут быть затронуты.
Чтобы снизить риск тепловой сыпи, вам следует сохранять прохладу в жаркие месяцы, регулярно пить воду, носить легкую одежду и держаться подальше от тепла. Тепловая сыпь иногда может быть первым признаком связанных с жарой состояний, таких как тепловой удар или истощение, которые требуют неотложной помощи.
Тепловая сыпь обычно проходит сама по себе.Вам следует обратиться к врачу, если сыпь усиливается или держится более 3 дней. Если волдыри инфицированы желтым или зеленым гноем, если у вас жар или вы чувствуете себя плохо, вам следует обратиться к врачу.
Крапивница
Крапивница, также известная как крапивница или крапивница, представляет собой кожную сыпь, которая возникает, когда организм производит гистамин. Гистамин — это белок, который ваше тело использует для борьбы с вирусами и бактериями, но когда у вас крапивница, ваше тело может реагировать на раздражитель.
Симптомы крапивницы включают бугристую красную сыпь. Иногда шишки могут больше походить на ваш нормальный цвет кожи и могут вызывать сильный зуд. Причина возникновения крапивницы иногда неизвестна, но она может быть вызвана аллергической реакцией, лекарством или инфекцией.
Иногда крапивница может развиться через несколько дней или недель, но настоящая крапивница может длиться от пары часов до 6 недель. Вам следует обратиться к врачу, если сыпь держится дольше 6 недель или если вас это беспокоит.
Крапивница обычно безвредна, но иногда может быть признаком анафилаксии.Анафилаксия требует неотложной медицинской помощи. Если вы или ваш ребенок испытываете затрудненное дыхание, кажется, что у вас опухший язык или горло, или если он потерял сознание, немедленно позвоните в службу скорой помощи Triple Zero (000).
Розацеа
Розацеа или розовые угри — это неинфекционное распространенное воспаление кожи, которое поражает только лицо. Это вызывает покраснение, покраснение и иногда прыщи на лице, хотя это не то же самое, что прыщи.
Первые признаки розацеа могут включать частое покраснение или покраснение кожи, и обычно проявляются в возрасте от 30 до 50 лет.Причина неизвестна и неизлечима, и, к сожалению, с возрастом симптомы ухудшаются.
Симптомы розацеа:
- частое покраснение, покраснение или покраснение на щеке, носу, подбородке или лбу
- стойкое покраснение, похожее на солнечный ожог, который не проходит
- небольшие видимые кровеносные сосуды на вашем лице
- бугорки или прыщи на лице, которые могут ужалить или обжечь
- красные или раздраженные глаза или опухшие веки
У некоторых людей розацеа также может быть вызвана воздействием солнца, жаркой погоды, острой пищи, физических упражнений или определенных лекарств и средств по уходу за кожей.Поговорите со своим врачом или специалистом по коже для получения рекомендаций по контролю симптомов.
Если вас беспокоит сыпь или она связана с сильной головной болью, ригидностью шеи, лихорадкой или рвотой и тошнотой, вам следует обратиться к врачу или позвонить в 13 HEALTH (13 43 25 84) для получения медицинской консультации.
Дополнительная информация
Health Direct
Воспитание детей
Австралийская ассоциация экземы
Подкаст My Amazing Body — микробиом кожи
Цвет кожи Экзема | Атопический, нуммулярный дерматит
Экзема
Парул Катурия, доктор медицины и Рупал В.Кунду, MD
Фото: Кеша Бастер, MD
Экзема — распространенное кожное заболевание, наблюдаемое во всем мире и в Соединенных Штатах. Обычно это проявляется в виде сухих, зудящих, красных или более темных участков кожи. Термин экзема, который иногда называют «зудом, вызывающим сыпь», используется как синоним дерматита, что буквально означает воспаление кожи. У людей с цветной кожей экзема часто выглядит «пепельной», коричневой или сероватой. Экзема — второе по частоте кожное заболевание у афроамериканцев и одно из самых распространенных кожных заболеваний, наблюдаемых у младенцев и детей в целом. 1,2
Существует несколько типов экземы или дерматита, некоторые из которых описаны ниже:
Атопический дерматит:
(он же атопическая экзема), часто используемый как синоним экземы, является заболеванием неизвестной причины. Обычно он начинается в младенчестве3 и характеризуется зудом, шелушением, ксерозом (сухость кожи) и лихенификацией (усилением отметин на коже). Атопический дерматит обычно связан с другими атопическими заболеваниями, такими как астма или аллергический ринит. 4 Частота атопического дерматита увеличивается4 и, по-видимому, чаще встречается у чернокожих, азиатов и жителей островов Тихого океана. 3 У младенцев экзема обычно проявляется на лбу и щеках. У детей экзема наблюдается на руках, запястьях, лодыжках, ступнях, а также в складках на локтях и коленях. У взрослых экзема обычно наблюдается на лице, шее, плечах и спине, в локтевых и коленных складках, а также на тыльной стороне кистей рук, ступней, пальцев рук и ног. 2
Нуммулярный дерматит:
(a.к.а. nummular eczema) проявляется в виде зудящих участков воспаления в форме монеты, которые могут быть твердыми или чешуйчатыми.
Ксеротическая (астеатотическая) экзема:
(также известная как астеатотическая экзема), при этом типе экземы очень сухая кожа воспаляется, и может потребоваться не только увлажняющие средства, но и лечение.
Контактный дерматит:
При этой форме экземы раздражение кожи может образоваться в результате чрезмерного контакта с раздражителями (например, мылом, моющими средствами, агрессивными химическими веществами) и аллергенами (например,, ядовитый плющ, никель, ароматизаторы и т. д.)
Экзема может выглядеть иначе у пациентов с более темной кожей. Некоторые из уникальных форм экземы, которые чаще наблюдаются при более темной коже, включают папулезную экзему (шишки) и экзему с выступом фолликулов. 3
Серьезную проблему для цветных людей вызывает обесцвечивание кожи, связанное с экземой. Экзема или расчесы, вторичные по отношению к зуду при экземе, могут привести к потемнению (гиперпигментации) или осветлению (гипопигментации) кожи.Это изменение цвета может длиться от месяцев до лет, даже после лечения экземы. 3 . Потемнение кожи особенно заметно у детей с цветной кожей. Однако если лечить лежащую в основе экзему и воспаление пациента, изменения цвета кожи можно улучшить. 2
В чем причина экземы?
Причина атопического дерматита и многих форм экземы неизвестна, но потенциально связана с дисфункцией филаггрина, белка, который поддерживает мембрану клеток кожи. 5 Также считается, что генетика (наследование) и неправильное функционирование местной иммунной системы способствуют развитию атопического дерматита. Факторы окружающей среды также, вероятно, играют роль. Атопический дерматит чаще встречается в промышленно развитых странах и городских районах, и заболеваемость, похоже, растет в развивающихся странах по мере того, как они становятся более западными. 3 Ксеротическая экзема возникает из-за очень сухой кожи. При контактном дерматите раздражитель или аллерген напрямую вызывают сыпь.Однако во многих случаях аллергического или раздражающего контактного дерматита явного триггера не удается найти.
Как узнать, что у меня экзема?
Экзема обычно диагностируется клинически. Непосредственный медицинский осмотр и сбор анамнеза позволяют дерматологам точно распознавать различные формы экземы. Они также могут спросить о семейном анамнезе экземы и связанных с ней заболеваний.
Как лечится экзема?
Существует множество простых и полезных способов вылечить или успокоить экзему.Первый шаг — избегать раздражителей или аллергенов, на которые может отреагировать ваш организм. Бдительное увлажнение — это основа лечения атопического дерматита 1 , а также весьма полезно при других формах экземы. Также рекомендуется бережный уход за кожей:
- Избегайте слишком горячего или очень холодного душа / ванны
- Избегайте отдушек (духов, одеколонов, моющих средств, моющих средств и т. Д.)
- Избегайте других раздражителей, таких как облегающая одежда. Если у пациента с экземой также есть пищевая аллергия, отказ от этих продуктов может помочь устранить симптомы экземы. 6
- Принимайте ванну в течение 5-10 минут с мягким очищающим средством не чаще одного раза в день, затем промокните кожу насухо и немедленно увлажните ее.
- L Используйте мягкие смягчающие средства (увлажнители) без отдушек как минимум ежедневно. Лучше всего подходят мази и кремы. При активных обострениях экземы, положите теплую чистую ткань на пораженный участок или смочите теплой водой, чтобы успокоить зуд. Смягчающее средство ДОЛЖНО наноситься сразу после снятия ткани или выхода из ванны.
- Примите ванны с рисовым крахмалом, добавленным в воду для ванны, или ванны с отбеливателем, используя одну четверть стакана отбеливателя для полу-полной ванны или полстакана отбеливателя для полной ванны. После этих ванн сразу же нанесите увлажняющие средства. 6
- Избегайте использования альтернативных лекарств, таких как лечение травами, витамины, натуропатия, традиционное лечение, гомеопатия и аюрведа. Эти препараты могут содержать аллергены и раздражители, которые могут вызвать реакцию экземы. 7
Дерматолог может также назначить кортикостероид для местного применения.Эти стероиды помогают как при острой, так и при хронической экземе и помогают уменьшить воспаление. 6 Экзема, особенно атопический дерматит, часто является вторичной инфекцией, поэтому ваш дерматолог может также назначить антибиотики или антибактериальные очищающие средства для лечения любых сопутствующих инфекций. Редко, в тяжелых случаях экзема лечится системными лекарствами, которые изменяют иммунную систему.
Скачать испанский перевод.
Descarga traducci ón en espa ñol.
Дополнительные ресурсы
Американская академия дерматологии
Список литературы
1. Гальдер, Р.М., Граймс, П.Е., Маклаурин, К.И., Кресс, М.А., и Кенни, Дж. (1983). Частота распространенных дерматозов у преимущественно чернокожих дерматологов. Кутис , 32 , 388-390.
2. Spergel JM, Paller AS. Атопический дерматит и атопический марш. Журнал аллергии и клинической иммунологии .2003; 112 (6 доп.