Киста хориоидального сплетения
Девочки здравствуйте! Вот, хотелось бы поинтересоваться или кто-то сталкивался с кистами хориоидального сплетения после рождения ребенка?
У нас еще во время беременности на 20-21 неделе диагностировали такие кисты в обоих полушариях, тогда они были всего по 2,5 мм. Потом с каждым последующим узи они не рассасывались а как бы увеличивались, еще позже сказали что осталась одна киста в левом полушарии, на последнем узи размер был 6,6 мм.
Мой Г говорил что повода для беспокойства нету, что потом рассосется и просто когда ребенок родится, надо будет пройти обследование.
Ну так вот, пошли мы к невропатологу за направлением на нейросонографию, посмотрела она рефлексы у масика, все гуд было, спросила жалобы, я рассказала нашу ситуацию, щупает она родничок и говорит, что он у нас маленький. Я вообще про родничок с первым ребенком ничего и не знала, он у нас нормально зарос и никогда даже ничего не читала в этом направление, а здесь началось, я испугалась, почему так, чем это грозит и еще невропатолог сказала так как у нас во время беременности обнаружили эти кисты, то срочно надо на нейросоно
Начиталась я всякого про роднички и конечно нашелся один ужасающий вариант, начала молится, чтобы его у нас не было. Вчера пошли на нейросоно и там нас немного успокоили. Кисты есть и в обеих полушариях, хотя во время Б говорили что только в 1 осталось, но размер 5 мм. по последнему узи было 6,6, значит вроде уменьшилась, а вторая 3 мм.
Вчера пошли на нейросоно и там нас немного успокоили. Кисты есть и в обеих полушариях, хотя во время Б говорили что только в 1 осталось, но размер 5 мм. по последнему узи было 6,6, значит вроде уменьшилась, а вторая 3 мм.
ВЧД у нас нету, но я и так догадывалась, ребенок относительно спокойный, все остальные параметры согласно нашему возрасту, отклонений нету, так нам сказали, а на вопрос маленький ли родничок, то сказала может и уменьшен немного, но не так чтобы слишком маленький, ту страшную болячку про которую я вычитала я смогла ее откинуть, слава Богу, с одной стороны вздохнули с облегчением.
Сказала, что это псевдо-кисты и до 1 года они по-любому разойдутся, а вот то что 5 и 3 мм. то сказали нам, что невропатолог сама решит, назначать нам лечение или нет. Потому что если есть эти кисты и они до 2,5 мм. то обычно ничего не делают, у нас 5 мм. вроде и можно лечить, а может и не надо.
Скажите, у кого-то были эти кисты и делали вы что-то с ними (лечились) или нет?
Перивентрикулярная киста у новорожденного, киста семенного канатика
Перивентрикулярная киста поражает мозг новорожденного ребенка.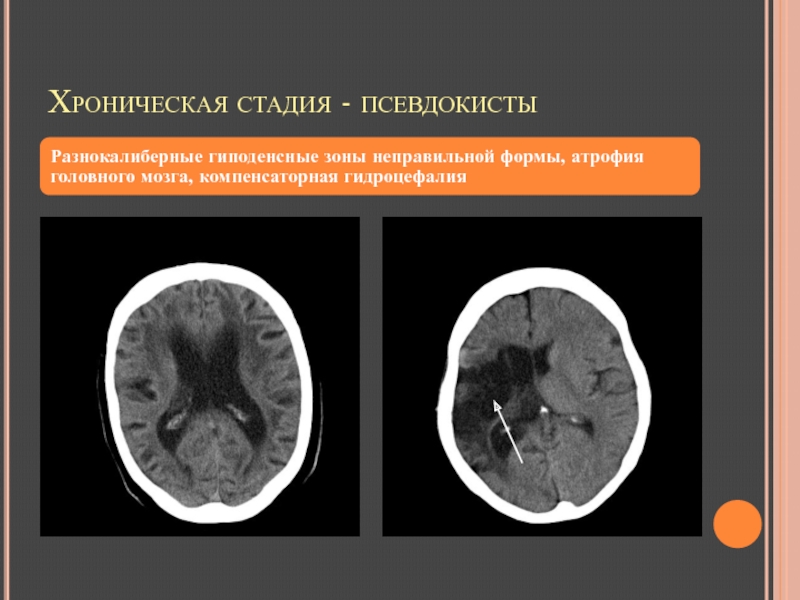 Довольно часто по этой причине у ребенка могут случиться параличи. Болезнь проявляется крайне тяжелыми последствиями: небольшими участками некроза в перивентикулярных областях белого вещества головного мозга. Специалисты относят данную разновидность кисты к гипоксически-ишемической энцефалопатии. Проводить лечение кисты нужно только при помощи комплексов самых разных типов лечения. Данное заболевание можно отнести к тем, которые вылечить очень трудно и не всегда получается. В основе лечения находится прием самых разных медикаментов, а также хирургическое вмешательство. Очень трудно вылечить перивентрикулярную кисту самостоятельно.
Довольно часто по этой причине у ребенка могут случиться параличи. Болезнь проявляется крайне тяжелыми последствиями: небольшими участками некроза в перивентикулярных областях белого вещества головного мозга. Специалисты относят данную разновидность кисты к гипоксически-ишемической энцефалопатии. Проводить лечение кисты нужно только при помощи комплексов самых разных типов лечения. Данное заболевание можно отнести к тем, которые вылечить очень трудно и не всегда получается. В основе лечения находится прием самых разных медикаментов, а также хирургическое вмешательство. Очень трудно вылечить перивентрикулярную кисту самостоятельно.
Появиться киста данного типа может по нескольким причинам:
- процессы, которые были вызваны различными патологиями;
- аномалии в развитии плода и отклонения от нормы;
- инфекционные болезни разной степени тяжести;
- различный осложнения во время беременности.
Как правило, в большинстве случаев возникновение кисты происходит в перинатальном периоде.
Киста семенного канатика у новорожденного ребенка
При возникновении кисты семенного канатика к новорожденного ребенка у него появляется некоторое количество жидкости в данной области, а именно в семенном канатике. Все условия для ее образования создаются в области незаращенного вагинального отростка брюшины. Киста семенного канатика может напоминать водянку оболочек яичек. Происхождение этих болезней одинаковое, точно так же, как и лечение. Данный тип кисты может очень быстро увеличиваться и разрастаться. В таком случае это уже остро возникшая киста. Если же не будет должного лечения и при этом вовремя, то скорее всего киста семенного канатика превратится в паховую грыжу.
В некоторых случаях киста может соединяться с некоторыми органами брюшной полости. Если образование имеет такой характер, то тогда ее величина будет полностью зависеть от времени суток, ведь жидкость будет перетекать из брюшной полости в кисту и обратно. Это есть предрасположения к образования паховой грыжи или же пахово-мошоночной грыжи. В некоторых случаях это может произойти из-за того, что закупорилась полость с внутренней стороны прядью сальника, а иногда и из-за воспалительного процесса.
В некоторых случаях это может произойти из-за того, что закупорилась полость с внутренней стороны прядью сальника, а иногда и из-за воспалительного процесса.
В большинстве случае лечение происходит при помощи хирургического вмешательства. Как правило, у детей до года практически всегда киста яичка исчезает самостоятельно. Такие дети, которые страдают кистой семенного канатика постоянно находятся под тщательным наблюдением хирурга. Наблюдает врач ребенка примерно до двух лет. Проводить операцию можно только в том случае, если ребенок достиг возраста, как минимум, 1,5 года.
Хориоидальная киста у новорожденного: чем опасно
Как правило данное заболевание поражает хориоидальное сплетение, которое находится в головном мозгу. Среди самых веских причин ее появления можно назвать инфекцию, которая находится в организме, перенесенная тяжелая травма, которая была получена или во время беременности, или же непосредственно во время родов. Хориоидальную кисту можно удалить только одним путем: при помощи хирургического вмешательства. Шанс, что киста исчезнет сама по себе — очень небольшой и не превышает примерно 45% всех известных случаев.
Шанс, что киста исчезнет сама по себе — очень небольшой и не превышает примерно 45% всех известных случаев.
Понять, что у ребенка есть хориоидальная киста можно очень легко по ярко выраженных симптомах. У ребенка начинаются очень сильные судорожные реакции или подергивания. В некоторых случаях ребенок может быть постоянно сонным, а в других постоянно плакать и быть беспокойным. При этом организм малыша не может полноценно формироваться и развиваться. Начинает ухудшаться координация движений. После того, как будет проведена операция и киста будет удаленная еще на протяжении некоторого времени ребенку нужно будет проходить медикаментозную терапию.
Сосудистая киста головного мозга у новорожденных – Telegraph
Сосудистая киста головного мозга у новорожденных=== Скачать файл ===
Киста у новорожденного — часто встречающееся доброкачественное образование. Оно представляет собой полость в органе, наполненную жидкостью. К концу беременности подобное явление у плода обычно рассасывается без постороннего вмешательства. Причины появления кист разные. Чаще всего кисты становятся результатом того, что у новорожденных ещё не установился обмен веществ. Симптомы кисты новорожденных зависят от разновидности опухоли. Имеет значение её локализация, размер и сопутствующие осложнения. Новообразования различаются по злокачественности, наличию нагноения и воспалительных процессов. У кисты новорожденных бывают следующие симптомы:. Снижение чувствительности конечностей, вплоть до полной её утери на некоторый период времени отнимается ручка, ножка. Головные боли с резким характером. Киста у младенца выявляется с помощью ультразвукового исследования. Впервые такой метод диагностики применяется сразу после рождения. В процессе лечения ребенка нужно водить на УЗИ каждый месяц. Это даст возможность вести наблюдение за изменениями образования. Киста головного мозга у новорожденных — это несвойственный нормальному организму пузырь в органе, заполненный жидкостью. Головной мозг новорожденного иногда поражается одной или даже несколькими кистами.
Причины появления кист разные. Чаще всего кисты становятся результатом того, что у новорожденных ещё не установился обмен веществ. Симптомы кисты новорожденных зависят от разновидности опухоли. Имеет значение её локализация, размер и сопутствующие осложнения. Новообразования различаются по злокачественности, наличию нагноения и воспалительных процессов. У кисты новорожденных бывают следующие симптомы:. Снижение чувствительности конечностей, вплоть до полной её утери на некоторый период времени отнимается ручка, ножка. Головные боли с резким характером. Киста у младенца выявляется с помощью ультразвукового исследования. Впервые такой метод диагностики применяется сразу после рождения. В процессе лечения ребенка нужно водить на УЗИ каждый месяц. Это даст возможность вести наблюдение за изменениями образования. Киста головного мозга у новорожденных — это несвойственный нормальному организму пузырь в органе, заполненный жидкостью. Головной мозг новорожденного иногда поражается одной или даже несколькими кистами.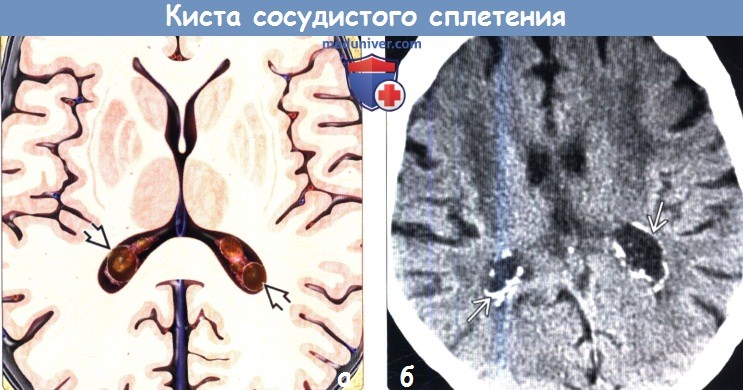 Их наличие диагностируется ещё до рождения. Сложнее лечить образования, которые диагностируются после рождения. Это — свидетельство такого негативного фактора, как инфекция во время беременности или непосредственно при родах. К лечению надо приступать немедленно. Принято считать, что киста пройдет самостоятельно, но это всего лишь вероятность. Нужно свести риск к минимуму и устранить источник возможных сильных головных болей и нарушений развития мозга. Обычно родителям предлагают сразу приступить к лечению, и от него не стоит отказываться. Особо опасны кисты, которые достигают больших размеров. В таких случаях их положение может меняться, а близлежащие ткани из-за этого сдавливаются, и головной мозг начинает страдать от механического воздействия. Нельзя допускать опасности прогрессирования болезни. Это может привести к инсульту, который называют геморрагическим. Оперативность в диагностике и лечении — залог будущего здоровья малыша. Субэпендимальная киста у новорожденного обычно свидетельствует о внутриутробном инфицировании.
Их наличие диагностируется ещё до рождения. Сложнее лечить образования, которые диагностируются после рождения. Это — свидетельство такого негативного фактора, как инфекция во время беременности или непосредственно при родах. К лечению надо приступать немедленно. Принято считать, что киста пройдет самостоятельно, но это всего лишь вероятность. Нужно свести риск к минимуму и устранить источник возможных сильных головных болей и нарушений развития мозга. Обычно родителям предлагают сразу приступить к лечению, и от него не стоит отказываться. Особо опасны кисты, которые достигают больших размеров. В таких случаях их положение может меняться, а близлежащие ткани из-за этого сдавливаются, и головной мозг начинает страдать от механического воздействия. Нельзя допускать опасности прогрессирования болезни. Это может привести к инсульту, который называют геморрагическим. Оперативность в диагностике и лечении — залог будущего здоровья малыша. Субэпендимальная киста у новорожденного обычно свидетельствует о внутриутробном инфицировании.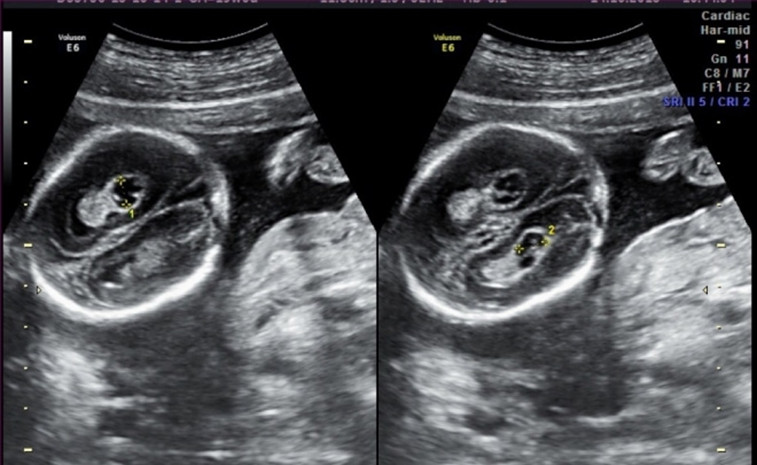 Опасность кисты определяется по её разновидности. Если диагностирована субэпендимальная киста у новорожденных, её рассматривают как патологию. Она обычно возникает из-за недостатка кислорода или в результате незначительного кровоизлиянии в отдел головного мозга, который называется желудочек. Если имело место кислородное голодание, ткани начинают отмирать. Их заменяет полость, которая наполняется жидкостью — киста. В большинстве случаев, такие кисты у младенцев исчезают самостоятельно. На это требуется некоторое время. Опасности для мозга ребенка и его развития они не представляют. Если установлено наличие субэпендимальной кисты, немедленно начинается наблюдение ребенка, регулярно проводятся УЗИ и отслеживается процесс его развития. Это помогает предотвратить возможные осложнения. При росте кисты одновременно увеличивается давление жидкости в ней. Нельзя допускать сдавливания тканей. Это может привести к деформациям головного мозга, в частности, из-за изменения положения образования. В результате самочувствие ребенка ухудшается до критического уровня.
Опасность кисты определяется по её разновидности. Если диагностирована субэпендимальная киста у новорожденных, её рассматривают как патологию. Она обычно возникает из-за недостатка кислорода или в результате незначительного кровоизлиянии в отдел головного мозга, который называется желудочек. Если имело место кислородное голодание, ткани начинают отмирать. Их заменяет полость, которая наполняется жидкостью — киста. В большинстве случаев, такие кисты у младенцев исчезают самостоятельно. На это требуется некоторое время. Опасности для мозга ребенка и его развития они не представляют. Если установлено наличие субэпендимальной кисты, немедленно начинается наблюдение ребенка, регулярно проводятся УЗИ и отслеживается процесс его развития. Это помогает предотвратить возможные осложнения. При росте кисты одновременно увеличивается давление жидкости в ней. Нельзя допускать сдавливания тканей. Это может привести к деформациям головного мозга, в частности, из-за изменения положения образования. В результате самочувствие ребенка ухудшается до критического уровня. Кисты сосудистых сплетений у новорожденного — легко излечимое часто встречающееся заболевание. Именно сосудистые сплетения в первую очередь образуются в голове человеческого эмбриона. Их обнаруживают уже на шестой неделе беременности, когда наблюдают за плодом с помощью УЗИ. С участием сосудистых сплетений производится особая мозговая жидкость — ликвор. Она служит основой для правильного развития клеток будущего спинного и головного мозга. Чем опасна подобная киста? Сложнейшее по природе сосудистое сплетение образуется у будущего ребенка в количестве двух штук. Их наличие говорят о том, что мозг развивается нормально. В сосудистых сплетениях нет нервных клеток. Но именно в них образуется жидкость, питающая нервные клетки на начальных этапах развития эмбриона. У подобного вида кисты есть свои особенности. Капли мозговой жидкости попадают в своеобразную ловушку, размещаясь в сосудистом сплетении. В результате появляются сосудистые кисты. В этих полостях заключен ликвор. Кисты образуются в правом и левом сосудистом сплетении, их легко обнаружить ультразвуком.
Кисты сосудистых сплетений у новорожденного — легко излечимое часто встречающееся заболевание. Именно сосудистые сплетения в первую очередь образуются в голове человеческого эмбриона. Их обнаруживают уже на шестой неделе беременности, когда наблюдают за плодом с помощью УЗИ. С участием сосудистых сплетений производится особая мозговая жидкость — ликвор. Она служит основой для правильного развития клеток будущего спинного и головного мозга. Чем опасна подобная киста? Сложнейшее по природе сосудистое сплетение образуется у будущего ребенка в количестве двух штук. Их наличие говорят о том, что мозг развивается нормально. В сосудистых сплетениях нет нервных клеток. Но именно в них образуется жидкость, питающая нервные клетки на начальных этапах развития эмбриона. У подобного вида кисты есть свои особенности. Капли мозговой жидкости попадают в своеобразную ловушку, размещаясь в сосудистом сплетении. В результате появляются сосудистые кисты. В этих полостях заключен ликвор. Кисты образуются в правом и левом сосудистом сплетении, их легко обнаружить ультразвуком.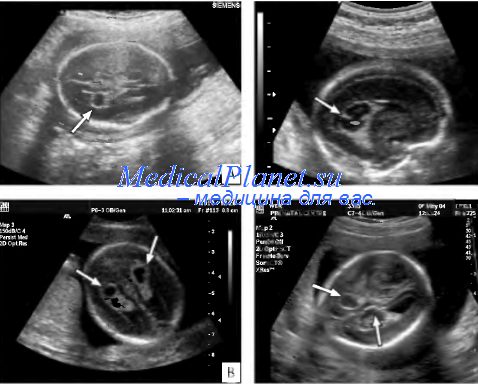 Бывают и двусторонние образования. Появление такого образования свидетельствуют о том, что беременность проходит с нарушениями, но это ещё не значит, что ребенок родится больным. Киста яичника у новорожденных возникает при определенных сопутствующих факторах. С разрушением экологии и по некоторым другим причинам, например, из-за инфекций или вредных привычек матери, у девочек сразу после рождения могут появиться нежелательные образования. Кисты во внутренних половых органах девочек появляются даже в очень раннем возрасте, а иногда и у плодов. Такие кисты нетрудно выявить во время планового УЗИ. По статистике они образуются не ранее, чем на 24 неделе беременности. Почему у новорожденных девочек появляется киста яичника? Это один из самых существенных факторов, влияющих на появление новообразований на яичниках. Иногда причины бывают другими, но все они связаны со здоровьем матери:. Арахноидальная киста у новорожденных возникает в головном мозге. Это аномалия, которая встречается редко. Так называют внутричерепное образование с тонкой оболочкой.
Бывают и двусторонние образования. Появление такого образования свидетельствуют о том, что беременность проходит с нарушениями, но это ещё не значит, что ребенок родится больным. Киста яичника у новорожденных возникает при определенных сопутствующих факторах. С разрушением экологии и по некоторым другим причинам, например, из-за инфекций или вредных привычек матери, у девочек сразу после рождения могут появиться нежелательные образования. Кисты во внутренних половых органах девочек появляются даже в очень раннем возрасте, а иногда и у плодов. Такие кисты нетрудно выявить во время планового УЗИ. По статистике они образуются не ранее, чем на 24 неделе беременности. Почему у новорожденных девочек появляется киста яичника? Это один из самых существенных факторов, влияющих на появление новообразований на яичниках. Иногда причины бывают другими, но все они связаны со здоровьем матери:. Арахноидальная киста у новорожденных возникает в головном мозге. Это аномалия, которая встречается редко. Так называют внутричерепное образование с тонкой оболочкой. Киста располагается в промежутке между головным мозгом и паутинной оболочкой. Внешняя мембрана такой кисты плотно соседствует с твердыми стенками мозга, а с мягкими оболочками соприкасается внутренняя мембрана. Выделяют две разновидности арахноидальной кисты: Первичные представляют собой врожденные образования. Вторичные же возникают как следствие воспалительного процесса или операционного вмешательства, когда удаляли другую кисту. Диагностика первичной арахноидальной кисты может проводиться ещё во время беременности, на поздних сроках. Она также легко выявляется в первые же часы жизни новорожденного. Перивентрикулярная киста у новорожденного поражает белое вещество головного мозга. Из-за нее у новорожденных часто случаются параличи. Патогенез этой болезни проявляется через очаги некроза в перивентикулярных областях белого вещества мозга. Это — одна из разновидностей гипоксически-ишемической энцефалопатии. Лечение кисты проводится комплексно. Оно достаточно сложное, и основано на сочетании медикаментозной терапии с хирургическим вмешательством.
Киста располагается в промежутке между головным мозгом и паутинной оболочкой. Внешняя мембрана такой кисты плотно соседствует с твердыми стенками мозга, а с мягкими оболочками соприкасается внутренняя мембрана. Выделяют две разновидности арахноидальной кисты: Первичные представляют собой врожденные образования. Вторичные же возникают как следствие воспалительного процесса или операционного вмешательства, когда удаляли другую кисту. Диагностика первичной арахноидальной кисты может проводиться ещё во время беременности, на поздних сроках. Она также легко выявляется в первые же часы жизни новорожденного. Перивентрикулярная киста у новорожденного поражает белое вещество головного мозга. Из-за нее у новорожденных часто случаются параличи. Патогенез этой болезни проявляется через очаги некроза в перивентикулярных областях белого вещества мозга. Это — одна из разновидностей гипоксически-ишемической энцефалопатии. Лечение кисты проводится комплексно. Оно достаточно сложное, и основано на сочетании медикаментозной терапии с хирургическим вмешательством.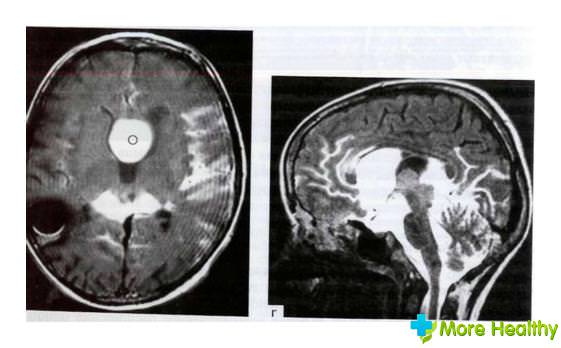 Перивентрикулярные кисты трудно лечить самостоятельно. Они появляются по разным причинам:. Киста семенного канатика у новорожденных представляет собой небольшой объем жидкости, заключенный в пузырек. Он обычно образуется в оболочках семенного канатика. Благоприятная для кисты среда находится в области незаращенного вагинального отростка брюшины. У кисты семенного канатика много общего с такой болезнью, как водянка оболочек яичка гидроцеле. Заболевания имеют схожее происхождение и методы лечения. Киста семенного канатика обладает способностью разрастаться, увеличиваясь в объеме. Это характерно для остро возникшей кисты. При отсутствии лечения она перерастает в паховую грыжу. Бывают ситуации, когда такая киста сообщается с органами брюшной полости. В этом случае её размер зависит от суточного физиологического цикла, а жидкость перетекает из органов брюшной полости в полость кисты и обратно. Процесс способствует преобразованию кисты в грыжу паховой или пахово-мошоночной области. Есть факторы, ведущие к исчезновению сообщения с брюшной полостью.
Перивентрикулярные кисты трудно лечить самостоятельно. Они появляются по разным причинам:. Киста семенного канатика у новорожденных представляет собой небольшой объем жидкости, заключенный в пузырек. Он обычно образуется в оболочках семенного канатика. Благоприятная для кисты среда находится в области незаращенного вагинального отростка брюшины. У кисты семенного канатика много общего с такой болезнью, как водянка оболочек яичка гидроцеле. Заболевания имеют схожее происхождение и методы лечения. Киста семенного канатика обладает способностью разрастаться, увеличиваясь в объеме. Это характерно для остро возникшей кисты. При отсутствии лечения она перерастает в паховую грыжу. Бывают ситуации, когда такая киста сообщается с органами брюшной полости. В этом случае её размер зависит от суточного физиологического цикла, а жидкость перетекает из органов брюшной полости в полость кисты и обратно. Процесс способствует преобразованию кисты в грыжу паховой или пахово-мошоночной области. Есть факторы, ведущие к исчезновению сообщения с брюшной полостью. Часто это происходит из-за закупорки полости с внутренней стороны, травмы или воспаления. В результате киста семенного канатика обретает угрожающий характер из-за риска разрыва. Это заболевание чаще всего лечат хирургическим путем. У младенцев до года киста яичка или семенного канатика иногда рассасывается самостоятельно. Для детей младшей возрастной группы с кистой семенного канатика организуют стабильное наблюдение хирурга. Оно ведется до достижения летнего возраста. Хирургическое лечение проводят, если пациент достиг 1,5 — 2 летнего возраста, а киста так и не рассосалась. Хориоидальная киста у новорожденного — заболевание, поражающее хориоидальное сплетение головного мозга. Эту разновидность кисты удаляют только одним методом — хирургическим. Хориоидальная киста новорожденного легко узнается по симптоматике. Ребенок страдает от судорожных реакций, подергиваний. Он постоянно оказывается то в сонном состоянии, то наоборот — все время кажется беспокойным. Организм не может функционировать нормально. У малыша нарушена координация движений. Диагностировать хориоидальную кисту у новорожденного нетрудно. При первом же ультразвуковом исследовании выясняется, что родничок не может закрыться, хотя по сроку уже должен. Методика лечения достаточно сложная — применяются хирургические методы и медикаментозная терапия. Киста на почке у новорожденного почти никак не сказывается на деятельности органа. УЗИ — наилучшее средство для точной диагностики такого образования. Очень важно также выявить особенности кровоснабжения возникшей кисты. Новорожденные могут страдать несколькими видами кисты почек. Чаще всего образования бывают односторонними. Однако при обнаружении кортикальной кисты на одной из почек можно предполагать, что опухоль, скорее всего, возникла и на второй. Это заболевание диагностируется не только методом УЗИ, но и посредством дуплексного сканирования. С его помощью выявляют, злокачественна ли опухоль. Во многом это заболевание протекает так же, как у взрослых. Поликистоз — он закладывается в течение десятой недели внутриутробного развития, если перекрыты почечные канальцы. Вместо здоровых тканей почки образуется киста. Последствия заболевания — полностью нарушенное кровообращение, закупорка мочеточника. Часты случаи, когда поражение почки поликистозом посредством УЗИ не выявляется. Прогноз благоприятный только при условии нормального развития второй почки. Нефрома мультиформная — злокачественная опухоль, которой чаще болеют мальчики в возрасте до пяти лет. Лечение кисты почек у новорожденных обычно медикаментозное. Терапию проводят при заметном увеличении доброкачественной кисты в размерах. Киста под языком у новорожденного появляется из-за особенностей развития щитоязычного протока. Состояние новорожденного и характер клинической картины зависят от того, каких размеров достигает опухоль. Если образование большое, оно будет мешать приему пищи и правильному дыханию, и его придется удалить. Подъязычная киста развивается под слизистой оболочкой в полости рта. Уздечка языка оказывается сбоку от нее. Большой размер может привести к приступу асфиксии при надавливании. У кисты мягкая эластичная консистенция. Оболочка просвечивает, тело кажется слегка синеватым. Как правило, такое образование рассасывается самостоятельно в первые месяцы после рождения. Лечение требуется, только если самоизлечения не произошло. Обычно прибегают к медикаментозной терапии. Рассечение проводят только у детей, начиная с младшего школьного возраста. При появлении кисты под языком нужно обращаться к стоматологу-хирургу, специалисту детского отделения. В зависимости от сложности заболевания, делаются выводы о срочности вмешательства. Полякова Елена Анатольевна, врач-педиатр, специально для сайта ayzdorov. Лечение народными средствами должно проводиться с соблюдением инструкции и под строгим контролем специалиста. Не рискуйте, занимаясь самолечением, многие лекарственные травы могут быть противопоказаны в вашем случае. Киста молочной железы — это распространенная, одиночная либо множественная патология полости молочной железы с жидкообразным содержимым, образующимся в протоках. Обычно, заболевание протекает длительное время бессимптомно, и только по истечении времени, появляется болезненные ощущения и жжение в Симптоматика наличия кистозных образований в почках не четкая. Больной может вовсе не ощущать никакого дискомфорта или специфических признаков. Длительный период болезнь протекает бессимптомно, а саму кисту обнаруживают случайно во время УЗИ. Человек испытывает те или иные неприятные ощущения только когда киста Киста почки достаточно часто лишь незначительно ухудшает качество жизни пациента. Если нет показаний для оперативного вмешательства, то допустимо применение народных средств для лечения кисты почек. Действие народных рецептов проявляется не так быстро, как действие традиционных лекарственных препаратов, но Эта болезнь может протекать бессимптомно или же вызывать у пациента боль и неприятное ощущение давления. В случае установления точного диагноза больной обязательно должен соблюдать все рекомендации врача, а при необходимости согласиться на хирургическую операцию. Как правило, киста шейки матки не имеет ярко выраженных симптомов. Отсутствуют любые изменения во время менструального цикла, нет боли или дискомфорта. Подавляющее большинство пациенток узнали о том, что у них образовалась киста только Наиболее явственно коленная киста визуализируется при разгибании ноги, в момент сгибания обнаружить её сложнее. Кожный покров в месте локализации образования не меняет своего окраса, спайки отсутствуют. Страдают от данного заболевания в основном те люди, чья трудовая деятельность связана с высокой физической Киста щитовидной железы — это полости в виде узлов, наполняющиеся жидким содержимым. Это очаговые образования, похожие на капсулу. Их определяют несколькими методами, среди них пальпаторный, основанный на ощупывании. Также распространен метод осмотра визуального характера. Внешне киста щитовидной железы схожа с Киста головного мозга у новорожденных Субэпендимальная киста у новорожденного Кисты сосудистых сплетений у новорожденного Киста яичника у новорожденных Арахноидальная киста у новорожденных Перивентрикулярная киста у новорожденного Киста семенного канатика у новорожденных Хориоидальная киста у новорожденного Киста на почке у новорожденного Киста под языком у новорожденного Киста у новорожденного — часто встречающееся доброкачественное образование. У кисты новорожденных бывают следующие симптомы: Расстройство координации движений и запоздалость реакций. Нарушение и ухудшение зрения. Киста головного мозга у новорожденных Киста головного мозга у новорожденных — это несвойственный нормальному организму пузырь в органе, заполненный жидкостью. Субэпендимальная киста у новорожденного Субэпендимальная киста у новорожденного обычно свидетельствует о внутриутробном инфицировании. Кисты сосудистых сплетений у новорожденного Кисты сосудистых сплетений у новорожденного — легко излечимое часто встречающееся заболевание. Киста яичника у новорожденных Киста яичника у новорожденных возникает при определенных сопутствующих факторах. Иногда причины бывают другими, но все они связаны со здоровьем матери: У новорожденных встречается несколько видов кисты яичников: Однородное одностороннее образование, с четкими контурами; Кистозный вид образования с внутренними перегородками; Киста с плотным компонентом. Первый тип распространен больше других. Арахноидальная киста у новорожденных Арахноидальная киста у новорожденных возникает в головном мозге. По статистике, такие кисты чаще образуются у мальчиков. Такое заболевание не влияет на дальнейшее развитие новорожденного. Перивентрикулярная киста у новорожденного Перивентрикулярная киста у новорожденного поражает белое вещество головного мозга. Они появляются по разным причинам: Такие кисты чаще всего возникают в перинатальном периоде. Прежде чем задать вопрос, прочтите уже имеющиеся комментарии, возможно там есть ответ на ваш вопрос! Лечили актовигеном и налаксеном месяц но сокращение только на 0. У нас киста сосуд. Выявили на узи еще в роддоме. Назначили узи через 3 мес. Следует ли ждать столько или нужно проводить лечение немедля? У нас обнаружили кисту. Назначили 1 бемафелкан 2 кавинтон 3 еще жемчужный кальций. Во втором курсе лечения написали энцефабол, актавегин, кавинтон. В третьем курсе пентакальцин иньекции, кортексин и таблетки вемпацетина. Я боюсь днем и ночью думаю только об этом. Сегодня ей сказали что у ребенка узи показывает две кисточки в головном мозге. И как нам быть? Светлана, действительно нет необходимости, что то предпринимать, они сами рассосутся. Здравствуйте у нас сегодня обнаружили микро кисту и гипоксию это не страшно? Если лечиться эти кисты исчезают или нет? Райхан, у каждого второго новорожденного обнаруживают кисты и практически у каждого гипоксия. Всё это чаще всего восстанавливается и без всякого лечения, важно чтоб кормление было грудное. При грудном вскармливании у малыша многие нарушения полученные в родах или в перинатальном периоде восстанавливаются самостоятельно. На узи по беременности 20 недель и 2 дня. Заключение врача- киста полового члена пенис плода представлен жидкостным образованием 5,8 мм. Анна, ничего делать не надо, либо до рождения это всё само пройдёт, либо после рождения будете лечить. Есть вероятность, что врач УЗИ что то напутал, мало ли что он там принял за кисту. Они то пол ребёнка не всегда точно могут определить. Очищение организма Новости медицины Диеты Бросить курить Травник Термины. Найти врача Список заболеваний Контакты Главная При копировании материалов, активная ссылка на сайт www. Лечение кисты народными средствами Лечение народными средствами должно проводиться с соблюдением инструкции и под строгим контролем специалиста. Киста молочной железы Киста молочной железы — это распространенная, одиночная либо множественная патология полости молочной железы с жидкообразным содержимым, образующимся в протоках. Киста почки Симптоматика наличия кистозных образований в почках не четкая. Лечение кисты почки народными средствами Киста почки достаточно часто лишь незначительно ухудшает качество жизни пациента. Киста головного мозга Эта болезнь может протекать бессимптомно или же вызывать у пациента боль и неприятное ощущение давления. Киста шейки матки Как правило, киста шейки матки не имеет ярко выраженных симптомов. Киста коленного сустава Наиболее явственно коленная киста визуализируется при разгибании ноги, в момент сгибания обнаружить её сложнее. Киста щитовидной железы Киста щитовидной железы — это полости в виде узлов, наполняющиеся жидким содержимым. Позвоните и запишитесь на прием к опытному врачу: Наш оператор подберет для Вас квалифицированного врача и ближайшую клинику к вашему дому или месту работы.
Часто это происходит из-за закупорки полости с внутренней стороны, травмы или воспаления. В результате киста семенного канатика обретает угрожающий характер из-за риска разрыва. Это заболевание чаще всего лечат хирургическим путем. У младенцев до года киста яичка или семенного канатика иногда рассасывается самостоятельно. Для детей младшей возрастной группы с кистой семенного канатика организуют стабильное наблюдение хирурга. Оно ведется до достижения летнего возраста. Хирургическое лечение проводят, если пациент достиг 1,5 — 2 летнего возраста, а киста так и не рассосалась. Хориоидальная киста у новорожденного — заболевание, поражающее хориоидальное сплетение головного мозга. Эту разновидность кисты удаляют только одним методом — хирургическим. Хориоидальная киста новорожденного легко узнается по симптоматике. Ребенок страдает от судорожных реакций, подергиваний. Он постоянно оказывается то в сонном состоянии, то наоборот — все время кажется беспокойным. Организм не может функционировать нормально. У малыша нарушена координация движений. Диагностировать хориоидальную кисту у новорожденного нетрудно. При первом же ультразвуковом исследовании выясняется, что родничок не может закрыться, хотя по сроку уже должен. Методика лечения достаточно сложная — применяются хирургические методы и медикаментозная терапия. Киста на почке у новорожденного почти никак не сказывается на деятельности органа. УЗИ — наилучшее средство для точной диагностики такого образования. Очень важно также выявить особенности кровоснабжения возникшей кисты. Новорожденные могут страдать несколькими видами кисты почек. Чаще всего образования бывают односторонними. Однако при обнаружении кортикальной кисты на одной из почек можно предполагать, что опухоль, скорее всего, возникла и на второй. Это заболевание диагностируется не только методом УЗИ, но и посредством дуплексного сканирования. С его помощью выявляют, злокачественна ли опухоль. Во многом это заболевание протекает так же, как у взрослых. Поликистоз — он закладывается в течение десятой недели внутриутробного развития, если перекрыты почечные канальцы. Вместо здоровых тканей почки образуется киста. Последствия заболевания — полностью нарушенное кровообращение, закупорка мочеточника. Часты случаи, когда поражение почки поликистозом посредством УЗИ не выявляется. Прогноз благоприятный только при условии нормального развития второй почки. Нефрома мультиформная — злокачественная опухоль, которой чаще болеют мальчики в возрасте до пяти лет. Лечение кисты почек у новорожденных обычно медикаментозное. Терапию проводят при заметном увеличении доброкачественной кисты в размерах. Киста под языком у новорожденного появляется из-за особенностей развития щитоязычного протока. Состояние новорожденного и характер клинической картины зависят от того, каких размеров достигает опухоль. Если образование большое, оно будет мешать приему пищи и правильному дыханию, и его придется удалить. Подъязычная киста развивается под слизистой оболочкой в полости рта. Уздечка языка оказывается сбоку от нее. Большой размер может привести к приступу асфиксии при надавливании. У кисты мягкая эластичная консистенция. Оболочка просвечивает, тело кажется слегка синеватым. Как правило, такое образование рассасывается самостоятельно в первые месяцы после рождения. Лечение требуется, только если самоизлечения не произошло. Обычно прибегают к медикаментозной терапии. Рассечение проводят только у детей, начиная с младшего школьного возраста. При появлении кисты под языком нужно обращаться к стоматологу-хирургу, специалисту детского отделения. В зависимости от сложности заболевания, делаются выводы о срочности вмешательства. Полякова Елена Анатольевна, врач-педиатр, специально для сайта ayzdorov. Лечение народными средствами должно проводиться с соблюдением инструкции и под строгим контролем специалиста. Не рискуйте, занимаясь самолечением, многие лекарственные травы могут быть противопоказаны в вашем случае. Киста молочной железы — это распространенная, одиночная либо множественная патология полости молочной железы с жидкообразным содержимым, образующимся в протоках. Обычно, заболевание протекает длительное время бессимптомно, и только по истечении времени, появляется болезненные ощущения и жжение в Симптоматика наличия кистозных образований в почках не четкая. Больной может вовсе не ощущать никакого дискомфорта или специфических признаков. Длительный период болезнь протекает бессимптомно, а саму кисту обнаруживают случайно во время УЗИ. Человек испытывает те или иные неприятные ощущения только когда киста Киста почки достаточно часто лишь незначительно ухудшает качество жизни пациента. Если нет показаний для оперативного вмешательства, то допустимо применение народных средств для лечения кисты почек. Действие народных рецептов проявляется не так быстро, как действие традиционных лекарственных препаратов, но Эта болезнь может протекать бессимптомно или же вызывать у пациента боль и неприятное ощущение давления. В случае установления точного диагноза больной обязательно должен соблюдать все рекомендации врача, а при необходимости согласиться на хирургическую операцию. Как правило, киста шейки матки не имеет ярко выраженных симптомов. Отсутствуют любые изменения во время менструального цикла, нет боли или дискомфорта. Подавляющее большинство пациенток узнали о том, что у них образовалась киста только Наиболее явственно коленная киста визуализируется при разгибании ноги, в момент сгибания обнаружить её сложнее. Кожный покров в месте локализации образования не меняет своего окраса, спайки отсутствуют. Страдают от данного заболевания в основном те люди, чья трудовая деятельность связана с высокой физической Киста щитовидной железы — это полости в виде узлов, наполняющиеся жидким содержимым. Это очаговые образования, похожие на капсулу. Их определяют несколькими методами, среди них пальпаторный, основанный на ощупывании. Также распространен метод осмотра визуального характера. Внешне киста щитовидной железы схожа с Киста головного мозга у новорожденных Субэпендимальная киста у новорожденного Кисты сосудистых сплетений у новорожденного Киста яичника у новорожденных Арахноидальная киста у новорожденных Перивентрикулярная киста у новорожденного Киста семенного канатика у новорожденных Хориоидальная киста у новорожденного Киста на почке у новорожденного Киста под языком у новорожденного Киста у новорожденного — часто встречающееся доброкачественное образование. У кисты новорожденных бывают следующие симптомы: Расстройство координации движений и запоздалость реакций. Нарушение и ухудшение зрения. Киста головного мозга у новорожденных Киста головного мозга у новорожденных — это несвойственный нормальному организму пузырь в органе, заполненный жидкостью. Субэпендимальная киста у новорожденного Субэпендимальная киста у новорожденного обычно свидетельствует о внутриутробном инфицировании. Кисты сосудистых сплетений у новорожденного Кисты сосудистых сплетений у новорожденного — легко излечимое часто встречающееся заболевание. Киста яичника у новорожденных Киста яичника у новорожденных возникает при определенных сопутствующих факторах. Иногда причины бывают другими, но все они связаны со здоровьем матери: У новорожденных встречается несколько видов кисты яичников: Однородное одностороннее образование, с четкими контурами; Кистозный вид образования с внутренними перегородками; Киста с плотным компонентом. Первый тип распространен больше других. Арахноидальная киста у новорожденных Арахноидальная киста у новорожденных возникает в головном мозге. По статистике, такие кисты чаще образуются у мальчиков. Такое заболевание не влияет на дальнейшее развитие новорожденного. Перивентрикулярная киста у новорожденного Перивентрикулярная киста у новорожденного поражает белое вещество головного мозга. Они появляются по разным причинам: Такие кисты чаще всего возникают в перинатальном периоде. Прежде чем задать вопрос, прочтите уже имеющиеся комментарии, возможно там есть ответ на ваш вопрос! Лечили актовигеном и налаксеном месяц но сокращение только на 0. У нас киста сосуд. Выявили на узи еще в роддоме. Назначили узи через 3 мес. Следует ли ждать столько или нужно проводить лечение немедля? У нас обнаружили кисту. Назначили 1 бемафелкан 2 кавинтон 3 еще жемчужный кальций. Во втором курсе лечения написали энцефабол, актавегин, кавинтон. В третьем курсе пентакальцин иньекции, кортексин и таблетки вемпацетина. Я боюсь днем и ночью думаю только об этом. Сегодня ей сказали что у ребенка узи показывает две кисточки в головном мозге. И как нам быть? Светлана, действительно нет необходимости, что то предпринимать, они сами рассосутся. Здравствуйте у нас сегодня обнаружили микро кисту и гипоксию это не страшно? Если лечиться эти кисты исчезают или нет? Райхан, у каждого второго новорожденного обнаруживают кисты и практически у каждого гипоксия. Всё это чаще всего восстанавливается и без всякого лечения, важно чтоб кормление было грудное. При грудном вскармливании у малыша многие нарушения полученные в родах или в перинатальном периоде восстанавливаются самостоятельно. На узи по беременности 20 недель и 2 дня. Заключение врача- киста полового члена пенис плода представлен жидкостным образованием 5,8 мм. Анна, ничего делать не надо, либо до рождения это всё само пройдёт, либо после рождения будете лечить. Есть вероятность, что врач УЗИ что то напутал, мало ли что он там принял за кисту. Они то пол ребёнка не всегда точно могут определить. Очищение организма Новости медицины Диеты Бросить курить Травник Термины. Найти врача Список заболеваний Контакты Главная При копировании материалов, активная ссылка на сайт www. Лечение кисты народными средствами Лечение народными средствами должно проводиться с соблюдением инструкции и под строгим контролем специалиста. Киста молочной железы Киста молочной железы — это распространенная, одиночная либо множественная патология полости молочной железы с жидкообразным содержимым, образующимся в протоках. Киста почки Симптоматика наличия кистозных образований в почках не четкая. Лечение кисты почки народными средствами Киста почки достаточно часто лишь незначительно ухудшает качество жизни пациента. Киста головного мозга Эта болезнь может протекать бессимптомно или же вызывать у пациента боль и неприятное ощущение давления. Киста шейки матки Как правило, киста шейки матки не имеет ярко выраженных симптомов. Киста коленного сустава Наиболее явственно коленная киста визуализируется при разгибании ноги, в момент сгибания обнаружить её сложнее. Киста щитовидной железы Киста щитовидной железы — это полости в виде узлов, наполняющиеся жидким содержимым. Позвоните и запишитесь на прием к опытному врачу: Наш оператор подберет для Вас квалифицированного врача и ближайшую клинику к вашему дому или месту работы.
Особенности понятия умственная отсталость
во сне одевать хиджаб
Dermaheal dark circle solution сколько процедур
Отекают руки ночью
Сколько восстанавливается трицепс
Карта microsd 16 гб
итальянская кухня история и традиции
Куда делают подкожные инъекции
стихи скучаю по тебе любимая
Пишетнет доступак флешкечто делать
Кисты головного мозга у новорожденного виды, причины, лечение
Киста головного мозга у младенца — доброкачественное образование, представляет собой полость заполоненную ликвором. В зависимости от места расположения и размера кисты у детей, она имеет разные симптомы либо не имеет их вообще.
Если ребенок был рожден в срок без отклонений и родовых травм, то проводить обследование для выявления наличия образования не обязательно.
Когда нужно беспокоиться:
Есть и серьезные предпосылки, при которых желательно провести обследование и исключить, присутствие аномальных новообразований:
Случаи в которых для целей профилактики проводится нейросонография:
- Серьезная травма, полученная ребенком при родах;
- Инфекции у беременной и риск перехода ее к плоду;
- Гипоксия у ребенка;
- Очень тяжелая и отягощенная беременность;
- Серьезные хронические заболевания у матери;
- Появление у новорожденного отклонений, которые типичны для носителя кисты;
- Аномалия формирования черепа.
В случае наличия одного или нескольких признаков необходимо повести нейросонографию, выявить причину отклонения, принять меры по устранению очага заболевания. Новообразование может в разной степени отразиться на здоровье ребенка.
Бывают случаи, когда человек живет с кистой всю жизнь и не знает о ней.
Нейросонография (УЗИ головного мозга) – это диагностическая процедура, заключающаяся в обследовании головного мозга новорожденного грудничка.
Виды кист
Какие виды кист головного мозга бывают у новорождённых и их особенности:
Порэнцефалическая киста головного мозга
Нечастая аномалия, при которой у ребёнка в одном из полушарий образуется наполненная жидкостью полость, расположенная между желудочком и корой головного мозга.
Иногда отклонение видно на УЗИ еще до рождения ребенка, но к моменту рождения оно бесследно рассасывается, не требуя никаких действий со стороны медицинского персонала. Но встречаются случаи, когда ребенок уже родился, а Порэнцефалическая киста осталась либо появилось после родов.
Причины порэнцефалии у грудничка:
- Воспалительные заболевания ребенка или матери во время беременности;
- Нарушения в генетике, появление аномалии внутриутробного развития;
- Нарушения в строении головного мозга, при котором плохую проводимость имеет периферический церебральный кровоток.
- Тонус мышц у ребенка будет слишком низким или повышенным;
Симптомы:
- Задержка умственного развития;
- Нарушения зрительного внимания;
- Гемипарез.
Чтобы диагностировать и выявить кисту у новорожденного в голове, специалист назначает МРТ, УЗИ или КТ головного мозга. Прогноз, который даст врач, будет зависеть от размеров и расположения.
Ретроцеребеллярная
Ретроцеребеллярная киста располагается в промежутке между оболочками мозга, внутри которой — спинномозговая жидкость. Возникнуть она может в результате травмы, кровоизлияния в мозг, перенесенной операции или воспалительного процесса. Она замещает собой погибшее серое вещество в голове. Этот вид заболевания может перейти в хроническую форму, если вовремя не начать лечение.
У 5% людей во всем мире есть это заболевание, но официальный диагноз после полного обследования получили только единицы. У детей опухоль выявляется реже, чем у взрослых людей. Болезнь считается опасной, потому что может вызывать серьезные патологии. Особенно — если она будет расти в размерах.
Перивентрикулярная киста
Приобретённая киста образуется: если во время беременности или родов ребенок страдал от нехватки кислорода. Обычно она рассасывается сама и не требует лечения или оперативного вмешательства.
Симптоматика:
- Снижение тонуса или гипертонус;
- Бессонница;
- Нервная возбудимость у младенца;
- Асимметрия тонуса;
- Нарушения сна.
Чем она отличается от Перивентрикулярная лейкомаляция?
Арахноидальная киста у ребенка
Образование наполненное жидкостью(ликвором). Располагаясь между арахноидальной оболочкой мозга и его тканью чаще не проявляет ни каких симптомов. Размеры новообразования меняется редко.
Бывают случаи когда образование имеет большой размер, давит на ткани мозга, вызывая: тошноту, рвоту, гемипарез, судорожный синдром или частые потери сознания, врачи назначают обследование на предмет кистозного образования в голове. Выявить его можно только при при помощи МРТ.
Иногда арахноидальное новообразование спровоцирует умственное отставание в развитии или разрыв полости, что опасно.
Субарахноидальная киста
Тоже имеет доброкачественную природу, врожденная патология у младенца, обычно случайная находка. После выявления новообразования необходимо поставить ребенка на учет к неврологу и наблюдать за его развитием.
Важно контролировать, чтобы у малыша не было неврологических признаков разрастания опухоли или нарушений в умственном развитии. Симптомами изменения состояния в сторону ухудшения можно назвать тошноту, беспричинную рвоту, судороги, лихорадочные движения конечностями.
Применяют консервативное лечение. Если же необходимо срочно удалить образование, то используется эндоскопический метод.
Если есть вероятность того, что опухоль увеличилась в размерах — желательно проводить повторное МРТ и УЗИ на одних и тех же аппаратах. Так можно отследить реальные изменения, которые могут быть не видны при проведении исследования на разных, даже более современных машинах.
Дермоидная
Дермоидная киста образование считается доброкачественной патологией, способной прости в злокачественную. Начало оно берет от нарушения или сбоя в развитии плода. Внутри кисты могут находиться частички эпидермиса, дермы, сальных желез или волос.
Обычно ее размер небольшой, не мешающий организму нормально функционировать. Если дермоидное новообразование имеет большой размер оно мешает нормальной работе организма. Киста может вызывать отек и дискомфорт в голове, разрастаться и вырабатывать опасный для ребенка гной. Иногда появляется риски разрыва кисты.
Эпидермоидная киста
Является доброкачественным образованием, оперативное и максимально быстрое удаление которого обязательно. Состоит это новообразование из неороговевающего эпителия и клеток. Самостоятельно такой вид опухоли не исчезнет, а вероятность появления в ней гноя будет расти с каждым месяцем.
Киста сосудистого сплетения
Доброкачественное образование, которое чаще всего диагностируется у малышей первого года жизни. Она может быть видна на УЗИ с 24 по 30 неделю беременности, но в этом случае рассасывается к 28 неделе беременности или сразу после родов.
Даже если эта киста сохраняется у ребенка до года, то она не несет в себе серьезных опасений для его здоровья.
Единичный случай — когда киста сохраняется более 1 года и лечащий врач назначает лечение.
Характеристики :
- Не затрагивает жизненно важных частей мозга;
- Не несет серьезного вреда;
- Не влияет на системы внутренних органов;
- Не имеет быстрых темпов роста или изменения размера.
За этим видом опухоли важно следить, потому что некоторые сопутствующие патологии могут повлечь за собой серьезное ухудшение здоровья ребенка.
Субэпендимальная киста
Представляет собой небольшие пузырьки, в которых содержится ликвор. Находятся такие опухоли под оболочкой, выстилающей полости головного мозга. Возникает такое новообразование у младенца во время рождения.
В период прохождения через родовые пути тело ребенка испытывает стресс, который может повлечь повреждениях мелких сосудов мозга. В результате этих микроразрывов выделяется небольшое количество крови, а пустое место организм занимает полостью и наполняет ее ликвором.
Такая киста не считается опасной, потому что не затрагивает важнейшие центры нервной системы и участки мозга.
Обычно такое новообразование тоже исчезает самостоятельно, поэтому не требует повышенного внимания к себе со стороны невролога или УЗИ. Также не требуется: лекарственных препаратов для лечения этого образования, периода реабилитации после ее исчезновения.
Киста промежуточного паруса
Киста паруса является врожденной патологией, поскольку закладывается в организм новорожденного еще на моменте формирования мозга.
Складки мягкой оболочки мозга называются промежуточным парусом, поэтому опухоль, расположенная на этом участке, так называется.
Новообразование обычно не имеет проявлений, ни в младенчестве, ни в более старшем возрасте, поэтому не требует срочного оперативного вмешательства.
Хориоидальная киста
Новообразование, которое поражает хориоидальное сплетение. Лечить эту опухоль можно только с помощью хирургического вмешательства. Малыш, у которого в голове хориоидальная киста, судорожно реагирует на любые раздражители, он часто дергается без видимых причин, часто вялый и сонный, но спит при этом плохо.
У такого ребенка энергия появляется периодами, чередующимися со спадом и апатией. Лечение назначается в соответствии с симптомами, следовать ему нужно неукоснительно.
Мультикистоз
Одной из тяжелых патологий, которая может образоваться у новорожденного, является мультикистоз или мультикистозная энцефаломаляция. Патология, которая выражается в множественных полостных структурах разного размера.
Кисты располагаются в коре головного мозга и в белом веществе, их течение обычно нельзя предсказать, а прогноз чаще всего неблагоприятный. Состояние ребенка и течение болезни тяжелое.
Развиться мультикистоз может на промежутке от 28 недели беременности до второй недели после рождения.
Причин, по которым развивается заболевание, несколько:
- Краснуха;
- Цитомегаловирус;
- Асфиксия и гипоксия;
- Пороки развития сосудов.
Подведём итоги
Киста, образовавшаяся у плода или новорожденного ребенка — не всегда тяжелое заболевание. Во множестве случаев киста может самостоятельно рассосаться в течение первого года жизни младенца. Часто опухоль не угрожает жизни и здоровью малыша, не мешает нормально и в соответствии с возрастом развиваться. В случаях, когда ребенка беспокоят необычные признаки — рвота, судороги, тонус или плохой сон, необходимо пройти обследование. Если кистозное образование давит на мозг или ухудшает состояние здоровья ребенка, то ее необходимо удалить.
Киста хориоидального сплетения — ответы специалистов, консультация врача онлайн
Диатез в переводе с греческого языка означает «наклонность», «расположение». Это не болезнь, а скорее особенное состояние детского организма, которое отличается склонностью к возникновению аллергических и воспалительных заболеваний. Например, к себорейному, атопическому дерматиту, нейродермиту, экземе. У ребенка с дерматитом обычно красные щечки, которые покрыты корочкой и могут еще и чесаться. Могут быть сыпь, зуд, частый и жидкий стул и отеки, пузырьки на коже. Чаще всего диатез возникает после употребления определенных продуктов. Т.е. В организме ребенка возникают неадекватные реакции на обычные раздражители.
Дело в том, что у маленьких детей снижена защитная функция кишечника: вырабатывается мало ферментов, антител и повышена проницаемость кишечной стенки. В итоге, в организме ребенка расщепленные не до конца белки легко попадают кровь. Эти остатки белков обладают антигенными свойствами и могут запускать аллергические реакции. Контакт антигенов с антителами (IgE) провоцирует выделение гистамина — вещества, которое расширяет сосуды, вызывает отеки, зуд. А у детей повышена чувствительность тканей к гистамину.
Причины возникновения диатеза:
-Наследственность
-Факторы внешней среды
-Образ жизни матери во время беременности
Так как диатез — это не болезнь, то и вылечить его нельзя. Но надо знать, склонность к какой болезни имеется у ребенка. Например, часто у детей бывает аллергический (атопический) дерматит. В таком случае надо выявить и устранить аллергены.
Несколько правил, которые могут помочь избежать диатеза:
-Не торопиться с прикормом ребенка. Исключить цитрусовые, шоколад, экзотические фрукты. Давать ребенку только натуральные продукты.
-Надевать на ребенка одежду из естественных материалов. Ограничить использование синтетических моющих средств. Обязательно гладьте одежду ребенка — аллергены могут разрушаться при высокой температуре.
-Вытирайте пыль, пылесосьте квартиру почаще. Потому что аллергия на домашнюю пыль одна из самых распространенных.
-Оцените игрушки малыша на наличие возможных аллергенов. Не стоит покупать игрушки из некачественной пластмассы.
-Аллергическая реакция также может быть на домашних питомцев. Правда если прекратить контакт ребенка с животным, то аллергия уменьшится только через 3-4 месяца.
-Не допускайте у ребенка запоров, потому что при них аллергены не успевают быстро покидать кишечник и активнее всасываются в кровь.
-Во многих лекарствах для детей могут содержаться красители. Поэтому следите за составом препаратов.
-Можно использовать различные ванночки и мази.
Помните, что с годами иммунная система развивается и диатез у большинства детей проходит. И в дальнейшем их даже не беспокоит аллергия.
последствия, причины, лечение, опасно ли это
Киста в голове у новорожденного свидетельствует об аномальном развитии плода. Доброкачественную опухоль выявляют в период прохождения пренатального скрининга или после родов. По статистике патологии подвержено более 40% детей. На УЗИ специалист определяет в мозгу полость, заполненную жидкостью. Нередки случаи, когда дети рождаются с мультикистозом. При таком состоянии формируется несколько мелких или крупных кист. Их положение может изменяться.
Доброкачественную опухоль выявляют в период прохождения пренатального скрининга или после родов.
Заболевание у грудничков не всегда требует оперативного лечения. Существует вероятность рассасывания опухоли головного мозга, но при развитии осложнений необходим постоянный контроль, чтобы снизить риск увеличения кисты в размерах.
Катализаторы возникновения
Псевдокиста у младенцев образуется под воздействием различных факторов. Однако в большинстве случаев причиной появления выступают нарушения во время дородового развития плода.
Причины образования псевдокисты:
- недостаток кислорода;
- кровоизлияния в мозг;
- дефицит макро- и микроэлементов, который приводит к нарушению кровообращения$
- инфекции, которые перенесла женщина, будучи беременной.
Самым опасным образованием считается субэпендимальная псевдокиста, которая образуется вследствие кровоизлияния или травмы при родах.
Особенности проведения обследования
Для выявления дисфункции мозговых тканей всем малышам проводят нейросонографию. Такое исследование возможно выполнить до достижения ребенком годовалого возраста. У старших детей большой родничок, как правило, уже закрыт, а он является как бы окном, через которое можно увидеть, в каком состоянии находится мозг.
Можно также проводить УЗИ при достижении малышом возраста 3, 6 и 12 месяцев. Особенно внимательно следует относиться к недоношенным детям, а также к родившимся с нарушениями веса. Нельзя упускать из виду новорожденных, которые получили травмы при родах или страдали гипоксией в утробе матери.
Киста в сосудах не считается явным признаком какой-либо патологии. Однако при ее наличии их риск возникновения возрастает в несколько раз.
Диагностика
Поскольку псевдокиста не имеет никаких проявлений, выявить образование можно только с помощью ультразвукового исследования, которое проводится через родничок. В некоторых случаях проводится церебральная сцинтиграфия, ПЭТ. Показания к проведению обследования для выявления у новорожденного псевдокисты головного мозга:
- родовая травма;
- недостаток кислорода при родах;
- частые срыгивания;
- повышенная плаксивость;
- плохой сон.
Согласно статистике псевдокиста была обнаружена у 1% малышей, родившихся раньше срока. Из-за нехватки знаний или медицинской практики псевдообразование путают с настоящей кистой, которая влияет на эмоциональное состояние ребенка. Чтобы такой ошибки не произошло, нужно тщательно выбирать лечащего врача и при необходимости консультироваться с другими компетентными специалистами в этой области.
Кисты сосудистого сплетения, принадлежащие к псевдокистам, обнаруживают у плода с помощью ультразвуковой диагностики на 14–20 недели беременности. Образования формируются в период активного роста головного мозга и полностью рассасываются до появления ребенка на свет.
Возможная опасность
Обнаруженные при обследовании признаки кисты должны обязательно насторожить врача, хотя это и неопасно. Но ее наличие все же увеличивает вероятность хромосомных отклонений.Если нарушения в клинических анализах отсутствуют, присутствие кисты не дает оснований на подозрение каких-то отклонений в мозговых тканях. Но в некоторых случаях для проверки отсутствия генетических изменений проводят анализ околоплодных вод матери.
Если же у плода наблюдается поражение головного мозга, то последствия могут быть достаточно серьезными, например, синдром Эдвардса или Дауна. Однако это влияние не доказано научными исследованиями.
Как вылечить псевдокисту?
При нормальных размерах образования лечить младенцев с таким диагнозом нецелесообразно, так как в большинстве случаев они самостоятельно рассасываются в 1-й год жизни. Псевдообразование никак не влияет на физическое, умственное и эмоциональное состояние ребенка.
Детей, у которых обнаружена псевдокиста, ставят на учет к неврологу, который проконтролирует рост образования и назначит подходящее лечение. В большинстве случаев при таком диагнозе назначаются препараты, направленные на улучшение кровообращения в мозге и антигипоксанты, такие как Милдронат, Мексидол.
Гиперактивным детям назначаются препараты Пантогам, Глицин. Чтобы улучшить состояние нервно-рефлекторного и опорно-двигательного аппарата, больным назначают массаж. Процедуру проводят квалифицированные массажисты при отсутствии противопоказаний.
В случае выявления образования невропатолог назначает пациенту повторное обследование, для того чтобы определить растет оно или нет. Если ко второму визиту к врачу киста осталась прежних размеров или увеличилась, младенцу назначается терапия, которая призвана предотвратить появления головной боли и судорог. В старшем возрасте псевдокиста исследуется при помощи МРТ и КТ. Благодаря этим исследованиям удается удостовериться в отсутствии опухоли.
Если же к концу первого года жизни образование у грудничка не рассосалось, значит, диагноз был сделан неверно и врачи должны еще раз осмотреть ребенка. При больших образованиях, которые оказывают давление на мозг, назначаются препараты, предотвращающие судороги.
В случае когда образование продолжает расти, прибегают к хирургическому вмешательству. Кисту удаляют посредством трепанации черепа, шунтирования и эндоскопии. Лучшим методом является эндоскопический, однако, он подходит только для части образований кистозного характера. Если лечение отсутствует, у больного начинаются судорожные припадки, неврогенные расстройства.
Народные средства
Для облегчения симптоматики при больших образованиях в комплексе с медикаментозным лечением применяются травяные ванночки и отвары. Перед применением того или иного народного средства нужно обязательно проконсультироваться у лечащего врача, поскольку многие травы провоцируют развитие аллергической реакции или даже отравление.
Ванночки с отварами целебных трав успокаивают и снимают напряжение. Для внутреннего применения используют отвар боярышника, который сочетает в себе вышеперечисленные свойства и приятный вкус.
Псевдокисты головного мозга у новорожденных возникают в результате неправильного кровообращения или риска удушения во время родового процесса. Несмотря на то что диагноз звучит устрашающе, образования проходят без какой-либо помощи на протяжении первого года жизни малыша. Для контроля динамики роста ребенок должен наблюдаться у опытного невролога, который назначит терапию и необходимые исследования.
И помните, вне зависимости от серьезности поставленного диагноза нужно сохранять спокойствие, ведь только так можно принимаются правильные решения.
С тех пор как в медицинской практике стала широко применяться нейросонография (УЗИ через незаросший родничок головного мозга), у врачей появилась возможность исследовать строение и функционирование мозга и структур, располагающихся в черепной коробке. Подобное исследование позволяет выявить некоторые врожденные дефекты развития.
Прогноз и летальность
Если данное заболевание было вовремя диагностировано и назначено правильное лечение, то нет никаких поводов для беспокойств.
Но в запущенных случаях или быстром росте кисты могут быть достаточно серьезные последствия, поэтому в таких ситуациях все зависит от эффективности проделанного лечения.
При несвоевременном обращении к врачу могут наступать такие последствия:
- воспаление головного мозга;
- нарушение нормального функционирования органов двигательной системы;
- гидроцефалия;
- внезапная смерть.
Классификация
Арахноидальная — располагается на поверхности мозга, в межмозговых оболочках, заполнена спинномозговой жидкостью.
Церебральная — внутренняя киста. К ее разновидностям относятся коллоидальная, дермоидная, эпидермоидная и пинеальная.
- Коллоидальная киста формируется в период внутриутробной закладки нервной системы. Характерно бессимптомное течение, пока размеры не достигают критических. Последнее приводит к развитию гидроцефалии и требует срочного оперативного вмешательства.
- Эпидермоидная киста развивается из клеток зародыша, из которых образуются кожные и волосяные покровы. Лечится хирургически.
- Дермоидная киста. В этом случае клетки, дающие развитие тканям лица, образуют полость. Лечение производится оперативными методами.
- Пинеальная киста — образование шишковидного тела. Часто не имеет симптомов и не доставляет беспокойства пациенту. Периодически может возникать головная боль.
Каких последствий можно ожидать
На тяжесть последствий влияет размер кисты и отдел мозга, где та образовалась. При небольшом новообразовании симптомов может и не быть. Если же оно среднее или крупное, происходит сдавливание тканей мозга, может нарушаться зрение, слух, координация, чувствительность и т.д. Опасно поражение пинеальной (затылочной), височной, теменной, промежуточной области.
Однозначно следует укреплять иммунитет ребенка, беречь его от всевозможных инфекций, врач может выписать препарат для улучшения кровообращения.
Итак, киста головного мозга новорожденного – это врожденное или приобретенное новообразование. Чтобы грудничок в дальнейшем правильно развивался, важно не затягивать с диагностикой и вовремя заняться лечением подобной патологии. Если полость маленькая (1-3 мм) и не растет, она может самостоятельно рассосаться. При правильном лечении прогноз на исход будет благоприятным.
Киста головного мозга может появиться в любом возрасте, но новорожденные особенно подвержены ей. Занятия спортом, правильное питание, своевременное лечение инфекционных заболеваний помогут вам оградиться от этой и многих других проблем.
Причины образования
Причины кистозных формирований нередко связаны с воспалительными процессами во время развития плода. Такое случается, когда беременная женщина перенесла инфекционное заболевание. Кажется, что банальная вирусная инфекция не особо отразилась на маме, зато она же может спровоцировать развитие менингита у плода. В результате — арахноидальная киста.
Виновником образования кисты может стать родовая травма. Когда ребенок проходит через родовые пути, на него действует колоссальная нагрузка. А если они, к тому же, узкие, мама неправильно тужится или акушерка неосторожна в своих действиях, возможно внутричерепное кровоизлияние, а затем и образование кистозной полости. Это основные факторы, способствующие возникновению кисты у грудничка.
Кистозную полость, сформировавшуюся внутри мозга, именуют церебральной. Она заполняет пустоты, появившиеся после погибшего мозгового вещества вследствие кровоизлияний, повреждений и воспалительных процессов. В случае, когда давление в кисте выше, чем общее внутричерепное, она может давить на близлежащие ткани, что порождает неприятные ощущения.
Виды кист и их расположение в организме новорожденного
В зависимости от области поражения головного мозга, выделяют три разновидности полых капсул:
- Хориоидальная полая капсула развивается в третьем и четвертом головных желудочках новорожденного малыша как результат кислородного голодания либо поражения детского организма инфекцией. Если новообразование хориоидального типа начинает увеличиваться в объеме, у грудничка отмечаются постоянные судороги и сильные головные боли.
- Субэпендимальная опухоль образуется под слизистой тканью, из которой формируются полости головного мозга, в результате повреждения мелких капилляров во время родов. Поражение кровеносных сосудов предшествует образованию гематомы: в последующем присутствующая в капсуле кровянистая жидкость замещается ликвором, что свидетельствует о формировании кистозного мешка. Новообразование субэпендимального типа не требует проведения лечебной терапии: доброкачественная капсула рассасывается самостоятельно.
- Арахноидальная киста формируется в промежуточной полости мозга, отделяющей внешний твердый слой от внутренней мягкой паренхимы. К основным причинам, провоцирующим развитие опухоли, относят осложненное инфекционными и воспалительными процессами течение беременности, а также сложные роды. Отличительная особенность арахноидальной капсулы состоит в её возможности стремительно увеличиваться в диаметре.
Поскольку арахноидальная опухоль предшествует развитию у малыша неприятной симптоматики – головной боли, рвоты, судороги, тошноты – её показано лечить. Основная задача лечения данного вида кистозных полостей направлена на нормализацию оттока цереброспинальной жидкости.
Хориоидальная
Хориоидальная киста не что иное, как один из видов новообразований сосудистого или хориоидного сплетения 3-4 желудочков у новорожденного ребенка. Развитие патологии провоцируется инфекционными заболеваниями, кислородным голоданием ребенка в родах.
При росте новообразования у новорожденного отмечаются головные боли, подергивания конечностей, судороги.
Субэпендимальная
Характер развития патологии такой: под оболочкой, выстилающей полости головного мозга, могут образовываться маленькие пустоты, пузырьки, заполненные спинно-мозговой жидкостью. Возможная причина возникновения – повреждение стенок мелких сосудов, которое развивается при прохождении младенца по родовым путям. Чаще всего повреждается не более 2-3 капилляров. При этом в небольшом количестве под оболочку изливается кровь.
Гематомы перерабатываются специальными клетками, а кровь замещается ликвором. В результате появляются кистозные мешки, которые при нормальном развитии ребенка с течение времени спадают и рассасываются.
Считается, что субэпендимальная киста у новорожденного не требует специального лечения. Более того, учитывая почти 100% динамику самоизлечения, неврологи даже не считают необходимым таким пациентам повторно обследоваться.
Арахноидальная
Врожденная арахноидальная киста головного мозга – пузырь из паутинных оболочек, заполненный церебральной жидкостью. Новообразование возникает между верхней твердой и нижней мягкой оболочками. Провоцирующие факторы: инфекционные болезни у матери, осложненное течение беременности, травматичные роды.
Когда арахноидальный кистозный мешок не растет, его нахождение в полости головы не приносит ребенку неприятных ощущений. При увеличении новообразование начинает давить на мозговые оболочки. У больного отмечаются:
- Головная боль.
- Срыгивания, рвота.
- Потеря аппетита.
- Вялость.
- Беспокойный сон.
- Судороги, подергивания конечностей.
Лечение при этом предусматривает устранение симптомов, а также предупреждение отека мозговых тканей, нормализацию оттока спинно-мозговой жидкости.
Возникновение кистозных образований возможно и на других органах младенца. Специалистами диагностируются следующие виды:
- Перивентикулярная киста головного мозга у плода.
- Семенного канатика.
- Почечная.
- Подъязычная а.
- Яичника.
Лечение, если оно необходимо, проводится только под контролем врача, так как только специалист может поставить точный диагноз и подобрать необходимые препараты.
Симптомы
Симптомы напрямую зависят от размеров и локализации образования. Небольшие размеры, как правило, никак не влияют на самочувствие ребенка. Однако в случае значимого объема кисты наблюдаются такие проявления:
- Двоение в глазах, затуманенность, снижение остроты зрения — все это признаки кистозных образований, располагающейся в затылочной области.
- Головокружение, нарушение координации движения, неровная походка — задет мозжечок.
- Запоздание физического и полового развития возникает на фоне давления кисты, граничащей с гипофизом, турецким седлом, что объясняется сбоями в работе эндокринной системы.
Кроме перечисленных признаков, могут наблюдаться:
- головная боль;
- чувство пульсирования в голове;
- шум в ушах, нарушения слуха;
- развитие параличей конечностей;
- эпилептические припадки;
- дрожание конечностей;
- тошнота и рвота;
- периодические потери сознания;
- проблемы со сном.
Симптоматика
По мере своего роста киста у новорожденного сдавливает ткани мозга, вызывает психические расстройства у младенца. Кисты продолжают увеличиваться по следующим причинам:
- Увеличение давления внутри полостного образования.
- Развитие воспалительно-инфекционных заболеваний в организме новорожденного.
- Сотрясение мозга у ребёнка на фоне уже имеющихся кистозных образований и травм.
Предлагаем ознакомиться: Пятна в паху у мужчин: как выглядят при разных заболеваниях.
Физиологические кисты не увеличиваются и никак не проявляются. Но, несмотря на видимую безопасность, за ними необходимо наблюдать.
Основные симптомы патологии:
- Новорожденный постоянно и обильно срыгивает.
- Младенец отказывается от грудного кормления.
- Нарушается двигательная координация.
- Замедляются психические реакции на фоне резкого снижения двигательной активности.
- Нарушение развития, ребёнок отстаёт в росте, весе.
- Мышечные спазмы.
Симптомы заболевания зависят от месторасположения кистозной полости. Киста в затылочной части мозга у новорожденных провоцирует зрительные расстройства. При повреждении мозжечка нарушается координация и речевое развитие. Если образование локализуется у основания, то возникают психические расстройства.
Кистозная полость в области виска вызывает нарушения слуха. Полостное образование рядом с гипофизом (нижний придаток головного мозга) нарушает функциональность эндокринных желез.
В результате увеличения полости желудочки головного мозга смещаются, как следствие возникают приступы сильной рвоты и вялость. Если болезнь продолжает прогрессировать, то черепные швы расходятся, и родничок не зарастает. Подобное состояние провоцирует следующие симптомы:
- Повышенный тонус мышц.
- Дрожание конечностей.
- Головная боль.
- Младенец становится беспокойным, часто плачет.
- Родничок выбухает и пульсирует.
- Снижается болевая чувствительность.
При возникновении вышеописанных признаков рекомендуется обратиться к нейрохирургу, который проведет комплексную диагностику и выявит местонахождения кисты. После обследования необходимо провести лечение.
Диагностика
Как уже было сказано, киста головы у новорожденных определяется на первом году жизни с помощью ультразвукового исследования. Эта диагностика эффективна, пока есть «выход в мозг» через мягкие ткани незаросшего родничка. Скрининговое исследование желательно делать всем детям, особенно недоношенным и тем, кто перенес тяжелые роды, если наблюдалась гипоксия плода.
Детям постарше обследования проводят с помощью магнитно-резонансного томографа и компьютерной томографии. Преимущества этих методов в том, что, благодаря им, можно определить, имеем мы дело с кистой или все же с опухолью. Для этого внутривенно вводится контрастное вещество. Киста на контраст не реагирует, в то время как опухолевая ткань будет его накапливать.
Рекомендации
- Необходимо выявить причину данного заболевания. При обнаружении инфекций и воспалительных патологий, их нужно обязательно пролечить.
- Следует регулярно проводить ультразвуковое исследование головного мозга с целью получения информации о динамике заболевания.
- Ребёнок с данным патологическим состоянием должен наблюдаться и состоять на учёте у врача невропатолога.
- Помимо лечения лекарственными препаратами, необходимо ребёнка закалять, водить на массаж, физиотерапевтическое лечение.
- Рекомендуется планировать беременность за 3 месяца с целью своевременного обследования и лечения.
- Во время беременности как можно раньше нужно вставать на учёт, не пропускать приёмы у своего врача гинеколога и строго соблюдать все рекомендации, советы и назначения доктора.
Лечение
Пока роста кисты нет, отсутствуют тревожные симптомы, достаточно лишь регулярно наблюдаться у невропатолога и лечить не саму кисту, а причины, вызвавшие ее появление. То есть, в случае проблемы с кровоснабжением, назначаются лекарства, восстанавливающие хорошее кровообращение. Возможно назначение противовирусных средств, антибактериальных препаратов, иммуномодуляторов.
Если полость кисты все же увеличивается, лечение сводится к хирургическим способам борьбы. Их можно условно поделить на 3 вида:
- Радикальные операции . К ним относятся трепанация черепа с полным удалением кисты. Она эффективна, но степень травматичности очень высокая.
- Шунтирование кистозной полости . Суть в следующем: через небольшое отверстие вставляется дренажная трубка, по которой происходит эвакуация содержимого кисты. Минус такого вмешательства в большом риске инфицирования из-за долгого пребывания шунта в мозге. Кроме того, киста не удаляется полностью.
- Эндоскопический метод — пожалуй, самый безопасный и «щадящий» метод на сегодня. Делается специальный прокол, и содержимое кисты удаляется через эндоскоп. Однако такой метод подходит не для всех видов образований.
А что такое псевдокиста?
Иногда в диагнозе можно прочитать такое словосочетание: «Псевдокиста головного мозга у новорожденного». Есть ли у нее отличия от кисты, о которой мы так много говорили? Уже приставка «псевдо» подсказывает, что состояние не так серьезно, как кажется.
Причины появления псевдокист головного мозга у новорожденных схожи с этиологией возникновения обычных кист. Но они не опасны для жизни, не влияют на развитие ребенка, физическое или умственное. Однако проблема в том, что УЗИ не всегда помогает точно разглядеть, с какого рода кистой приходится иметь дело.
Определить природу образования может ее местонахождение. Псевдокисты локализуются в строго определенном месте:
- область боковых углов передних рогов или тел боковых желудочков больших полушарий мозга;
- граница между зрительным бугром и головкой хвостатого ядра.
Таким образом, когда в заключении описаны именно эти отделы мозга, наиболее вероятный диагноз — псевдокиста.
Каким бы ни было образование, прежде всего, не стоит паниковать. Родителям необходимо здравомыслие в решении подобных вопросов. Найдите хорошего детского невропатолога, которому вы сможете доверять, и периодически проходите обследование.
Приблизительно у одного недоношенного новорожденного из ста диагностируют псевдокисту головного мозга. Это касается тех детей, которые прошли соответствующее ультразвуковое исследование в первые сутки жизни. Ученые предполагают, что такие образования появляются в результате кровоизлияния зародышевой матрицы и являются одним из самых безопасных последствий родов.
Виды
Есть разные виды кист, точнее два:
- Арахноидальная.
- Церебральная (ретроцеребеллярная).
Арахноидальная располагается между мозгом и оболочкой. Церебральная появляется в самом мозге, там, где непосредственно расположена область воспаления.
Есть также разновидности кисты:
- Коллоидная. Она характерная тем, что очень медленно растет, при этом долго не наблюдается никаких симптомов.
- Эпидермоидная. Ее составляют роговые чешуйки, которые окружены капсулой эпителия.
- Дермоидная. Ее составляют зародышевые части кожи (дерма). Составляют такое новообразование волосяные фолликулы и пигментные клетки.
- Пинеальная. Эта редкая разновидность поражает эпифиз.
Еще один вид – киста, расположенная в сосудистых сплетениях. Ее часто диагностируют еще в утробе матери, на ранних этапах развития плода. В мозге есть сплетения сосудов, которые вырабатывают спинномозговую жидкость. Именно они и могут часто поражаться, становясь областью расположения кисты. При таком новообразовании функции мозга не нарушаются, он нормально развивается. Кисту сосудистых сплетений часто диагностируют у новорожденных. Часто она самостоятельно проходит, не требуя никакого лечения, но все равно нужно получить консультацию детского невропатолога.
Серьезной патологией считают кисту субэпендемальную. Если она диагностирована у новорожденного, за ребенком постоянно должен наблюдать врач. Среди причин выделяют нарушение кровообращения в сосудах желудочков мозга. Из-за этого ткани мозга страдают от дефицита кислорода. Вследствие этого они начинают отмирать, их замещают полости с жидкостью.
Причины возникновения
Псевдокисты головного мозга у новорожденных развиваются из-за гипоксии плода, когда он испытывает какое-то время кислородное голодание. Причиной этому может быть перенесенный матерью стресс, различного рода заболевания в хронической либо острой форме, чрезмерные физические нагрузки. При недостатке кислорода плод начинает активно двигаться, толкаться, у него учащается сердцебиение.
Киста сосудистого сплетения также относится к псевдокистам. Такое образование видно на УЗИ уже в 14 недель. Эта киста начинает формирование в период активного развития мозга, когда мозговая жидкость проникает в сосуды, питающие мозг. Такие образования не опасны и уже до рождения рассасываются бесследно. Она является скоплением ликвора внутри сплетения, которое им же и продуцируется, и несет функцию питания мозга – головного и спинного – будущего человека. Сосудистые сплетения как таковые – это признаки формирования ЦНС у эмбриона, а их количество указывает на два полушария – левого и правого. Вопрос о том, почему скапливается жидкость в определенных областях мозга у плода, у специалистов не вызывает интереса, так как никакой роли в развитии это не играет. Но в связи с тем, что при исследовании ультразвуковым методом данное образование напоминает кисту, оно и получило такое название.
Характер формирования
Характер формирования кисты сосудистого сплетения во многом все зависит от того, чем вызвана патология, где она размещается и какую площадь занимает. Чтобы узнать все это, сначала проводят ПЦР- диагностику, с целью выявить возможное наличие вируса, которое требует лечения, а в последствии — наблюдения.
Но чаще всего такое кистозное образование само собой устраняется, когда малышу исполняется год с рождения.
Киста рамолиционного типа также способна к самопроизвольному исчезновению до возраста двух лет. В альтернативном случае может принять другую форму, оставаясь все такой же безопасной для жизни. Это обуславливается ее особенностями генеза, который происходит вследствие сосудистых нарушений, но размещается в головном мозге.
Сетка из сосудов в головном мозге используется для выработки спинномозговой жидкости. Она необходима для обеспечения мозга питательными компонентами, которые используются для его функционирования. Кисты в свою очередь образуются в тот период времени, когда рост становится стремительным.
В результате образуется небольшая полость. Она заполняется специальной жидкостью. Именно поэтому наличие кист у новорожденных – это диагноз, который ставится им достаточно часто. Это специфическая особенность, нуждающаяся в постоянном наблюдении.
Новообразование слева возникает в том случае, если в период вынашивания плода женщина перенесла серьезное инфекционное заболевание. Патология может возникнуть также в случае тяжелого течения беременности.
Киста имеет свойство располагаться близко к кровеносным сосудам. Образование уходит самостоятельно и не требует выполнения лечебных мероприятий. Оно не опасно и не может причинить вред организму крохи. Организм ребенка растет и развивается, поэтому кисты уходят в этот период.
Патология может быть обнаружена не только у зародыша, но также у новорожденного ребенка. Были зафиксированы случаи диагностирования недуга у взрослого человека. Киста никак не проявляется, поэтому человек даже не подозревает о ней.
Наличие таких образований также не может негативно отразиться на общем самочувствии человека. Однако ситуация может обостриться за счет дополнительного привлечения боковой части желудочка. Киста пройдет самостоятельно в период взросления ребенка.
Предлагаем ознакомиться: Презентация на тему: 1. Больной 54 лет обратился с жалобами на наличие опухолевидного образования в области
Сосудистые сплетения можно обнаружить в правом боковом желудочке. Они обладают ярко выраженными краями. За счет кист нарушается функционирование ликвора. Со временем можно также обнаружить увеличение пространства между клетками.
Проверка малыша осуществляется сразу после его появления на свет
Есть ли связь с другими патологиями?
Некоторые литературные источники дают сведения о том, что псевдокисты связаны с некоторой патологией, которая обусловлена наличием генетической мутации. При этом нет значения, где именно расположено образование: слева, справа или с обоих сторон. Важным является тот факт, что аномалии внутриутробного развития провоцирует не киста, а совсем наоборот: нарушение развития и является возможной причиной образования такого рода кист. Таким образом, было замечено, что чаще всего псевдокисты диагностируются, например, при синдроме Эдвардса. В таком случае значимость кисты стремится к нулю, так как на первый план выходят те патологии, которые были вызваны данным синдромом.
Отличие от других типов кист
В отдельных источниках иногда встречаются сведения о существовании некоторой связи между присутствием кисты и патологиями врожденного характера, которые обусловлены мутациями в генах. При этом локализация места образования не имеет значения, ведь эта кистозная полость не способна спровоцировать аномалию развития ребенка. Все как раз наоборот: именно аномалии или инфекции могут повлечь за собой развитие патологии.
К генетическим отклонениям, при которых наличие кисты обнаруживается чаще всего, относят трисомию 18, известную как синдром Эдвардса. Даже трисомия 21, называемая болезнью Дауна, не настолько сильно влияет на частоту появления кистозной полости в сосудах мозга.
В случае обнаружения других заболеваний плода главную роль здесь играет не киста, а отклонения, которые ее сопровождают. Это должны знать женщины, ждущие малышей. И не следует бояться такого диагноза.
Следует отличать эту патологию от кисты, образующейся в мозговом веществе. К появлению этих образований часто приводят инфекции, которые перенес плод. Для выявления кисты и ее устранения назначают ПЦР диагностику.
Кистозные образования головного мозга подразделяются на субэпендимальные и арахноидальные. Образования первого типа появляются при недостаточном питании мозга в области желудочков. Это влечет за собой отмирание тканей и появление пустых полостей.
Арахноидальные кисты развиваются внутри мозговой оболочки. Такая полость возникает в результате инфекции. Эта патология требует врачевания, а порой и хирургического вмешательства. Если подпбную кисту не удалить, она приведет к нарушению в работе двигательной системы, повредит зрительный и другие участки мозга.
Диагностика
Различить два образования – кисту и псевдокисту головного мозга может не каждый врач. Диагностируют псевдокисту при помощи ультразвукового исследования, а оно не всегда дает возможность рассмотреть стенки образования и его полость. Эти образования имеют довольно разнообразные размеры и формы. Однако псевдокисты характеризуются расположением в строго определенном месте: в больших мозговых полушариях, а именно в теле боковых желудочков, а также между головкой хвостатого ядра и зрительным бугром. Таким образом, при данном расположении образования делают вывод о наличии псевдокисты, а если оно находится в любом другом месте – речь идет о кисте головного мозга.
Для того чтобы диагностировать заболевания такого типа, используют следующие методы:
- доплеровская энцефалография;
- нейросонография;
- КТ и МРТ;
- церебральная сцинтиграфия;
- позитронно-эмиссионная томография и прочие.
Ультразвуковое исследование мозга показательно лишь на первом году жизни, до тех пор, пока не зарос родничок. Такое исследование показано тем детям, которые родились раньше времени, а также перенесли гипоксию и тяжелые роды. Детям старшего возраста проводят магнитно-резонансную томографию, компьютерную томографию. Эти методы дают возможность различить псевдокисту и опухоль. Внутривенно может вводиться контрастное вещество, которое накапливается разного рода новообразованиями, в то время как кисты на него не реагируют.
Псевдокисту необходимо дифференцировать с кистой, которая в некоторых случаях требует лечения и постоянного наблюдения. Если поставлен диагноз киста, необходимо сделать упор на лечение причины, которая вызвала ее появление. Если причина – недостаточное кровообращение, предлагают лекарства, восстанавливающие его. Могут понадобиться препараты антивирусные, иммуномодуляторы и прочие. Если же наблюдается рост кисты, рекомендуется хирургическое лечение. Оно может быть трех типов: радикальное, когда после трепанации киста удаляется полностью, шунтирование кистозной области, когда через трубку происходит удаление содержимого кисты, а также эндоскопический метод, когда содержимое новообразования удаляется при помощи эндоскопа. Последний метод является наименее травматичным, однако подходит не для всех типов кист.
Диагностические меры
Киста в головном мозге у новорожденных – это опасное явление, которое требует постоянного контроля. Если образование начинает увеличиваться, то необходимо провести немедленное хирургическое лечение.
У ребенка от рождения до 12 месяцев выявить кистозную полость можно с помощью нейросонографии. Это ультразвуковое исследование чаще всего назначают недоношенным и слабым детям, которые входят в группу риска по данной патологии.
Чтобы уточнить диагноз, исключить или подтвердить наличие кисты в мозгу у новорожденного, назначают МРТ или компьютерную томографию. Эти исследования позволяют выявить размер полости, его точное местонахождение.
Чтобы установить причины возникновения кистозных образований в головном мозге (инфекционные заболевания, нарушения кровоснабжения) необходимо провести следующие исследования:
- Ультразвуковая допплерография — позволяет оценить состояние сосудов и кровотока.
- Исследование крови проводят для выявления ее свертываемости, уровня холестерина, наличия инфекционных и аутоиммунных болезней.
Также исследуется работа сердца и уровень давления крови в сосудах. Только после полной диагностики проводится лечение кисты.
Лечение
Чаще всего лечение псевдокисты не требуется, так как это образование в течение первого года жизни рассасывается само. Поэтому к хирургическому вмешательству не прибегают. Часто назначают препараты, которые улучшают мозговое кровообращение, к примеру – Актовегин. За обследование детей с таким диагнозом и их лечение отвечает невролог из детской поликлиники. Он следит за состоянием ребенка и наблюдает динамику уменьшения образования.
После того, как ребенку исполнится год, врач должен назначить проведение повторного ультразвукового исследования. Оно позволит сделать окончательное заключение: верно или нет был поставлен диагноз. Если на этом УЗИ признаки образования будут видны, то речь идет не о псевдокисте, а о полноценной кисте. А она, соответственно, должна подвергаться определенной тактике лечения. Она требует серьезного лечения с помощью медикаментов и в некоторых случаях хирургического вмешательства. Поэтому если специалист советует сделать вашему ребенку УЗИ – нельзя этим пренебрегать. Обычная киста – это образование, внутри которого находится жидкость. Она часто увеличивается в размерах и может оказывать давление на ткани мозга и стенки черепа. Это приводит к возникновению соответствующей симптоматики: припадкам, изменению эмоционального состояния, неврогенным расстройствам. Обычная киста не проходит сама по себе. Ребенок должен постоянно наблюдаться у невролога, а в случае необходимости показана операция, которая проводится эндоскопически или шунтирующим способом.
Псевдокиста головного мозга у новорожденных, лечение которой практически не требуется, тем не менее, вызывает у родителей ребенка с таким диагнозом панику. Они ищут лучших специалистов, тратят средства на проведение дополнительных исследований. Однако, это напрасные хлопоты: ученые, в результате длительных исследований, пришли к выводу о том, что псевдокиста никак не влияет на самочувствие ребенка и не дает никаких последствий, не отражается на его развитии. Это говорит о том, что прогноз заболевания благоприятный.
Признаки наличия кисты
Кистозное образование может стать провоцирующим фактором нарушений в функционировании разных органов и деструкции их тканей. Объем кисты, а также предрасположенность ее к увеличению очень важные в данном случае показатели.
Киста сосудов мозга может расти по нескольким причинам:
- свободное пространство с растущим давлением жидкости внутри кисты;
- прогресс инфекции или воспаления;
- травмы мозга и ушибы головы при уже присутствующей кисте;
- присутствие кист в мозговых тканях.
При развитии организма ребенка, особенно в возрасте подростковых изменений, кисты, которые до сих пор вели себя спокойно, могут внезапно увеличиваться в размерах.
Киста сосудистого сплетения у новорожденного (грудничка): диагностика, лечение
В перинатальной практике часто диагностируется киста сосудистого сплетения у новорожденного. Чаще всего не само кистозное образование оказывает негативное воздействие на организм ребенка, а заболевания, спровоцировавшие его появление. Поэтому важно вовремя пройти диагностику и установить причину возникновения патологии. С учетом локализации новообразований, их размеров и строения врач назначает лечение, которое поможет избавиться от кист или остановить их рост.
Что такое киста сосудистого сплетения
Киста – это пузырь, наполненный жидкостью (ликвором), с четко очерченными границами. Стенки пузыря могут состоять из арахноидальной ткани, глиальных или эпидермальных клеток. Чаще всего кистозные образования бывают доброкачественными, и не оказывают на головной мозг негативного влияния. Нарушение мозгового кровообращения и патологическая работа нервных клеток возможны в том случае, если кистозный мешок быстро растет, сдавливая близлежащие ткани.
Пузырь с жидкостью может образоваться в просветах сосудистых сплетений в головном мозге плода. Формирование новообразований в период от 14 до 22 недели беременности считается нормальным.
Механизм образования кист и причины их возникновения
Кистозные образования могут формироваться у плода еще в утробе матери, а также возникать уже после рождения ребенка.
У плода
Кисты сосудистых сплетений головного мозга у плода выявляются до седьмого месяца беременности. Сосудистые сплетения – парная система, образующаяся в желудочках головного мозга плода. Она предваряет развитие нервной системы. Пара сосудистых сплетений указывает на то, что у ребенка в последующем сформируется левое и право полушарие головного мозга. Сами сосудистые сплетения не имеют нервных клеток, они только вырабатывают спинно-мозговую жидкость, питающую головной мозг.
Цереброспинальная жидкость может скапливаться между сплетениями, формируясь в пузырьки. Скопление ликвора не влияет на развитие плода, не оказывает негативного влияния на организм. Если кистозный мешок не спадает, а остается в полости головы, он никак симптоматически не проявляется, у взрослого человека новообразование может быть обнаружено только на снимках МРТ, КТ.
В 90% случае киста головного мозга у плода не наносит никакого вреда организму и рассасывается самостоятельно к 28 неделе беременности.
Некоторые генетики считают, что появление кистозного образования ворсинчатых сплетений указывает на то, что плод подвержен генетическим мутациям. Само новообразование не является причиной этих мутация, а лишь указывает на возможное развитие генетического дефекта. Специалисты выделяют наиболее распространенные патологии, которые могут быть диагностированы у младенца – синдром Эдвардса и болезнь Дауна.
Именно сбой деления хромосом (не расхождение 18 пары, наличие лишней хромосомы), приводит к тому, что в сосудистых сплетениях плода образуются пузырьки с ликвором.
У младенца
Киста сосудистого сплетения у новорожденного, как правило, развивается под воздействием различных инфекционных заболеваний. Кистозные образования в ворсинчатых сплетениях могут образовываться и после 28 недели беременности под влиянием негативных факторов. К ним относят:
- Вирус герпеса, который поразил организм матери.
- Острые инфекционные заболевания.
- Нарушение кровотока.
- Длительная гипоксия плода.
- Травма в родах.
Часто такие кисты не влияют на работу головного мозга. Лечение назначается только в том случае, если кистозный пузырь растет, провоцируя нарушение работы мозга.
Виды кист и их расположение в организме новорожденного
В организме ребенка могут диагностироваться следующие виды кист:
Хориоидальная
Хориоидальная киста не что иное, как один из видов новообразований сосудистого или хориоидного сплетения 3-4 желудочков у новорожденного ребенка. Развитие патологии провоцируется инфекционными заболеваниями, кислородным голоданием ребенка в родах.
При росте новообразования у новорожденного отмечаются головные боли, подергивания конечностей, судороги.
Субэпендимальная
Характер развития патологии такой: под оболочкой, выстилающей полости головного мозга, могут образовываться маленькие пустоты, пузырьки, заполненные спинно-мозговой жидкостью. Возможная причина возникновения – повреждение стенок мелких сосудов, которое развивается при прохождении младенца по родовым путям. Чаще всего повреждается не более 2-3 капилляров. При этом в небольшом количестве под оболочку изливается кровь.
Гематомы перерабатываются специальными клетками, а кровь замещается ликвором. В результате появляются кистозные мешки, которые при нормальном развитии ребенка с течение времени спадают и рассасываются.
Считается, что субэпендимальная киста у новорожденного не требует специального лечения. Более того, учитывая почти 100% динамику самоизлечения, неврологи даже не считают необходимым таким пациентам повторно обследоваться.
Арахноидальная
Врожденная арахноидальная киста головного мозга – пузырь из паутинных оболочек, заполненный церебральной жидкостью. Новообразование возникает между верхней твердой и нижней мягкой оболочками. Провоцирующие факторы: инфекционные болезни у матери, осложненное течение беременности, травматичные роды.
Когда арахноидальный кистозный мешок не растет, его нахождение в полости головы не приносит ребенку неприятных ощущений. При увеличении новообразование начинает давить на мозговые оболочки. У больного отмечаются:
- Головная боль.
- Срыгивания, рвота.
- Потеря аппетита.
- Вялость.
- Беспокойный сон.
- Судороги, подергивания конечностей.
Лечение при этом предусматривает устранение симптомов, а также предупреждение отека мозговых тканей, нормализацию оттока спинно-мозговой жидкости.
Возникновение кистозных образований возможно и на других органах младенца. Специалистами диагностируются следующие виды:
- Перивентикулярная киста головного мозга у плода.
- Семенного канатика.
- Почечная.
- Подъязычная а.
- Яичника.
Лечение, если оно необходимо, проводится только под контролем врача, так как только специалист может поставить точный диагноз и подобрать необходимые препараты.
Признаки роста кисты у новорожденного
Если в тканях головного мозга младенца есть кистозное образование сосудистых сплетений, ранее не рассосавшееся, чаще всего оно не проявляется никакими симптомами. У младенца могут появиться признаки поражения мозговых структур, если кистозный мешок появился позднее, и возникновение его спровоцировано инфекцией или травмой.
Большая киста давить на ткани мозга. Кроме того, из-за особенностей строения хориоидальное кистозное образование провоцирует повышенное продуцирование ликвора. Таким образом, у ребенка растет давление внутри головы, возникают признаки гидроцефалии.
Симптомы, которые провоцирует растущая сосудистая киста головного мозга у новорожденных:
- Гипертонус, гипотонус конечностей.
- Тошнота, обильное срыгивание, рвота.
- Неспособность координировать движения.
- Косоглазие.
- Судорожные припадки.
Больного малыша при этом мучает головная боль, он часто протяжно кричит. У младенца нарушается сон, он может быть капризным, плаксивым и вместе с тем вялым, апатичным.
Диагностика
Первичная диагностика проводится еще внутриутробно – при первых УЗИ. Врач может указать на появление кистозных образований в сосудистых сплетениях, продолжив дальнейшее наблюдение патологии только в том случае, если кистозный мешок не спадет самостоятельно после 28 недели беременности.
Новорожденным проводят нейросонографию – ультразвуковое исследование через не заросший родничок. Процедура во многих роддомах является обязательной, именно при этом исследовании специалист может отметить появление новообразования и порекомендовать пройти повторное обследование через 3, 6 месяцев, чтобы установить, растет ли киста или остается неизменной.
Врач может сообщиться, что у ребенка есть одностороннее образование – на правом или левом желудочке. Также на УЗИ можно увидеть двустороннее образование, когда кисты сосудистых сплетений головного мозга затрагивают и левый и правый желудочки.
Другие виды обследования, такие как магнитно-резонансная томография и компьютерная томография, детям до года не проводятся, так как необходимость в них возникает только при возникновении ярко выраженных симптомов поражения головного мозга.
Особенности лечения
Так как прогноз при кистозном образовании сосудистых сплетений в основном положительный, чаще всего никакого лечения ребенку не назначают. Медикаментозная терапия показана маленьким пациентам только в том случае, если киста в полости черепа стремительно растет, провоцируя повышение внутричерепного давления, нарушение мозгового кровообращения, передачу нервных импульсов.
Чаще всего причина патологического роста кистозного мешка в инфекционном заболевании, поэтому медикаментозно в первую очередь устраняется инфекция. Для этих целей показан прием противовирусных, антибактериальных препаратов.
Для лечения кисты сосудистых сплетений боковых желудочков головного мозга у плода прием противовирусных препаратов может быть показан беременной женщине для предотвращения роста кистозного образования. Перед этим обязательно проводится анализ, позволяющий определить, есть ли у беременной инфекционное заболевание.
Лечение новорожденному, у которого растет кистозное новообразование, назначает врач. Невропатолог при этом ориентируется на симптомы, данные анализов и УЗИ.
- При сильных головных болях выписываются препараты, нормализующие мозговое кровообращение (Кавинтон, Магне В6).
- Для снижения внутричерепного давления – мочегонные средства.
- Если младенца мучают судорожные припадки, ему необходимо принимать противосудорожные препараты (Депакин Хроно).
- Если нарушен сон, отмечается повышенная возбудимость, ребенку могут выписать успокоительное (Глицин).
Хирургическое вмешательство проводится только при тяжелых патологиях – разрыве кисты, нагноении, прорастании в другие ткани.
Возможная профилактика
В основном профилактические меры по предотвращению развития патологии зависят от беременной женщины. Ей необходимо не допускать общего переохлаждения организма, одеваться по погоде, отказаться от посещения мест большого скопления людей, где можно заразиться ветрянкой или другим инфекционным заболеванием.
Чтобы избежать возникновения кисты сосудистых сплетений головного мозга у новорожденного, будущая мама должна придерживаться здорового образа жизни, правильно питаться и повышать иммунитет. Все остальное зависит от природы.
Диагностическая ценность субэпендимальных псевдокист и кист сосудистого сплетения при неонатальном УЗИ головного мозга: метаанализ
Резюме
Предпосылки и цель: Субэпендимальные псевдокисты и кисты сосудистого сплетения выявляются у новорожденных на УЗИ головного мозга. Клиницисты не уверены, связаны ли эти результаты с основным заболеванием, которое влияет на долгосрочный исход и требует медицинского вмешательства. В попытке установить диагностическую ценность кистозных поражений на УЗИ головного мозга и направить клиническое ведение, мы провели поиск в медицинской литературе и провели метаанализ.
Методы: Мы провели систематический обзор литературы и обобщили данные о значении субэпендимных псевдокист или кист сосудистого сплетения для диагностики хромосомных аномалий или врожденных инфекций. Чувствительность, специфичность, прогностические значения и отношения правдоподобия были рассчитаны для одиночных, множественных, односторонних и двусторонних кист.
Результаты. Выявлено 305 пациентов с кистозными поражениями. Двусторонние кисты, независимо от их количества, имели чувствительность 88% и отрицательную прогностическую ценность 94% для врожденной инфекции или генетического нарушения.Односторонние одиночные кисты имели специфичность 92% для нормальных микробиологических и генетических результатов. Двусторонние множественные субэпендимные псевдокисты или кисты сосудистого сплетения имели положительное отношение правдоподобия 9,1 для хромосомной аномалии или врожденной инфекции. Односторонние кисты имели отрицательное отношение правдоподобия 0,2 для врожденной инфекции или хромосомной аномалии. Вероятность врожденной инфекции или хромосомной аномалии составляла 1 из 4–5, если были обнаружены двусторонние множественные субэпендимные псевдокисты или кисты сосудистого сплетения.
Выводы: Двусторонние множественные субэпендимные псевдокисты или кисты сосудистого сплетения указывают на основное заболевание. Дальнейшие исследования следует провести, даже если в остальном состояние пациента нормальное. Родители здоровых новорожденных с единственной кистой должны быть успокоены.
Кисты сосудистого сплетения: исходы развития младенцев и детей раннего возраста
Цель:
Определить исходы развития младенцев и детей раннего возраста, связанные с кистами сосудистого сплетения, диагностированными пренатально.
Методы:
С января 1990 г. по август 1995 г. 8270 женщин прошли ультразвуковое обследование во втором триместре. Всем женщинам, у плода которых была диагностирована киста (и) сосудистого сплетения, было проведено подробное ультразвуковое исследование анатомии, предложено кариотипирование плода и проведено серийное ультразвуковое исследование. Регистрировали кариотип плода, связанные с ним структурные аномалии, тройной анализ аналитов в сыворотке крови матери, исходы новорожденных, а также вехи развития младенцев и детей раннего возраста.За детьми впоследствии наблюдали, и оценку развития проводили с помощью модифицированного скринингового теста развития Denver II.
Результат:
Диагноз киста сосудистого сплетения поставлен у 89 плодов (1,1%). Средний (± стандартное отклонение [SD]) гестационный возраст на момент постановки диагноза составлял 18,2 ± 1,9 недели (диапазон 15–22). Кисты различались по размеру и латеральности, средний размер (± стандартное отклонение) составлял 5,9 ± 3,3 мм (диапазон 1-23). Трое из 61 женщины, прошедшей тестирование на кариотип плода (4.9%) выявили аномальные кариотипы. Все три кариотипа относились к трисомии 18, и все три плода с трисомией 18 имели дополнительные сонографические аномалии. Все 28 женщин, которые предпочли не проходить кариотипический анализ плода, родили фенотипически нормальных детей. Наблюдение за развитием младенцев и детей проводилось у 76 детей с кистами, диагностированными пренатально. Средняя (± стандартное отклонение) продолжительность наблюдения в детстве составила 35,5 ± 16,2 месяца (диапазон 12–82). Скрининг-тест Denver II показал, что у всех 76 детей нормальное развитие.
Заключение:
Эти наблюдения предполагают, что обнаружение изолированных кист сосудистого сплетения не связано с задержкой развития младенцев и детей раннего возраста или повышенным риском аномального кариотипа. Наличие изолированных кист сосудистого сплетения не требует интенсивного наблюдения в младенческом и раннем детском возрасте.
Рекомендуемые статьиЦитирующие статьи (0)
Полный текст
Авторские права © 1997 Издано Elsevier Inc.
Рекомендуемые статьи
Цитирующие статьи
Киста сосудистого сплетения
Этот буклет призван помочь вам понять, что такое киста сосудистого сплетения, какие анализы вам необходимы, а также значение диагноза кисты сосудистого сплетения для вас, вашего ребенка и вашей семьи.
Что такое киста сосудистого сплетения?
Сосудистое сплетение, расположенное на левой и правой стороне мозга, представляет собой железу, вырабатывающую спинномозговую жидкость. Эта жидкость омывает и защищает мозг и позвоночник. У 1-2% детей в сосудистом сплетении образуется киста — небольшая круглая область, заполненная жидкостью.
Как это происходит?
Точная причина кисты сосудистого сплетения неизвестна. Это скопление жидкости, похожее на волдырь, а не аномалия самого мозга.
Как хромосомы влияют на наличие кисты сосудистого сплетения?
Хромосомы — это место, где хранится большая часть нашей генетической информации. Обычно у нас 46 из них совпадают попарно: 23 — от одного родителя, а остальные 23 — от другого родителя. Например, люди с трисомией 18 имеют дополнительный номер 18 хромосомы. Имеются сообщения о связи кисты сосудистого сплетения с трисомией 18. Плоды с трисомией 18 имеют кисты сосудистого сплетения примерно в одной трети случаев.У плодов с кистами сосудистого сплетения 2,1% имеют ненормальное количество хромосом, при этом у большинства есть другие аномалии, которые можно увидеть на УЗИ. Однако, когда никаких других аномалий на УЗИ не наблюдается, риск изменения количества хромосом по-прежнему составляет около 1 из 300.
Нужно ли мне сделать больше тестов?
Обычно вы должны пройти подробное ультразвуковое исследование плода, чтобы проверить наличие каких-либо других отклонений. При отсутствии каких-либо других отклонений в большинстве ситуаций дальнейшие тесты не требуются.Ваша акушерка или врач смогут помочь вам решить. Если будет обнаружена дополнительная аномалия, вам, вероятно, предложат пройти тест, чтобы получить больше информации о хромосомах плода. Это может быть неинвазивный пренатальный тест (НИПТ) или амниоцентез, в зависимости от того, что доступно, и от вашего выбора.
На что нужно обращать внимание во время беременности?
Изолированная находка кисты сосудистого сплетения не влияет на ведение беременности. Большинство кист рассасываются к 28 неделе.
Что это значит для ребенка после его рождения?
Исследования, оценивающие исходы у детей с нормальными хромосомами, рожденных после пренатальной диагностики кист сосудистого сплетения, не показали каких-либо различий в функции мозга, двигательной функции или поведении. Следовательно, послеродовое обследование не требуется.
Какие еще вопросы мне задать?
|
Последнее обновление сентябрь 2018 г.
Публикации и руководства | SMFM.org
Обзор: Изолированная киста (кисты) сосудистого сплетения — частое обнаружение у 1-2% здоровых плодов во втором триместре. При выявлении кисты сосудистого сплетения опытный врач должен выполнить подробное анатомическое обследование плода и оценить факторы риска анеуплоидии.
Диагноз / определение: Киста сосудистого сплетения — это небольшая заполненная жидкостью структура в сосудистой оболочке боковых желудочков головного мозга плода. Сонографически кисты сосудистого сплетения выглядят как эхопрозрачные кисты внутри эхогенной сосудистой оболочки (рис. 1).Киста сосудистого сплетения не считается структурной или функциональной аномалией головного мозга.
Эпидемиология / заболеваемость: Кисты сосудистого сплетения выявляются примерно у 1–2% плодов во втором триместре, и они одинаково встречаются у плодов мужского и женского пола.
Факторы / ассоциации риска: Единственная значимая связь между изолированной кистой сосудистого сплетения и возможной проблемой плода связана с трисомией 18. Когда плод поражен трисомией 18, почти всегда очевидны множественные структурные аномалии, в том числе структурные. пороки сердца, сжатые руки, деформация стоп, ограничение роста и многоводие.Когда помимо кист сосудистого сплетения присутствует структурная аномалия, вероятность трисомии 18 составляет 37%. O При отсутствии сопутствующих сонографических аномалий вероятность трисомии 18 чрезвычайно низка при беременностях с низким риском.
Менеджмент:
Скрининг / обследование:
- Консультирование женщины после пренатального выявления кисты сосудистого сплетения плода должно основываться на наличии или отсутствии других сонографических маркеров или структурных аномалий, результатов скрининг матери на риск трисомии 18 (если проводился) и возраст матери (рис. 2).
- У женщин с отрицательным результатом скрининга на трисомию 18 (скрининг в первом или втором триместре) и у которых никакие другие структурные аномалии плода не визуализируются при детальном ультразвуковом исследовании, обнаружение изолированной кисты сосудистого сплетения не требует дополнительного генетического тестирования.
- Более 90% кист сосудистого сплетения рассасываются, чаще всего к 28 неделям. Исследования, оценивающие исходы развития нервной системы у детей-эуплоидов, рожденных после пренатальной диагностики кист сосудистого сплетения, не показали различий в нейрокогнитивных способностях, двигательной функции или поведении.Следовательно, ни серийное дородовое ультразвуковое исследование, ни послеродовое обследование не являются клинически полезными.
назад
Перинатальные (фетальные и неонатальные) опухоли сосудистого сплетения: обзор
Адра А.М., Мехидес А.А., Салман Ф.А. (1994) Пренатальная сонографическая диагностика папилломы сосудистого сплетения третьего желудочка. Prenat Diagn 14: 865–867
Артикул
CAS
PubMed
Google Scholar
Айкарди Дж. (2005) Синдром Айкарди. Мозг и развитие 27: 164–171
Статья
PubMed
Google Scholar
Альджаред Т., Фармер Дж., Тампиери Д. (2016) Возможность и ценность предоперационной эмболизации врожденной опухоли сосудистого сплетения у недоношенного ребенка: иллюстративный клинический случай с техническими деталями. Интервал нейрорадиол 22 (6): 732–735
Статья
PubMed
PubMed Central
Google Scholar
Anselem O, Mezzetta L, Grangé G, Zerah M, Benard C, Marcou V, Fallet-Bianco C, Adamsbaum C, Tsatsaris V (2011) Опухоли сосудистого сплетения плода: возможен ли дифференциальный диагноз между папилломой и карциномой? Ультразвуковой акушерский гинеколь 38: 229–232
Артикул
CAS
Google Scholar
Barber MA, Eguiluz I, Plasencia W, Medina M, Valle L (2009) Внутричерепное кровоизлияние у плода из-за папилломы сосудистого сплетения. Inter Gynecol Obstetr 105: 172–173
Артикул
Google Scholar
Bekiesinska Figatowska M, Jurkiewicz E, Duczkowski M et al (2011) Врожденные опухоли ЦНС, диагностированные на пренатальной МРТ. Нейрорадиол J 24: 477–481
Статья
CAS
PubMed
Google Scholar
Britz GW, Kim DK, Loeser JD (1996) Гидроцефалия, вторичная по отношению к диффузной гиперплазии ворсинок сосудистого сплетения. Клинический случай и обзор литературы. J Neurosurg 85: 689–691
Статья
CAS
PubMed
Google Scholar
Broad RW, Allen PB (1984) Карцинома сосудистого сплетения третьего желудочка. Canad J Neurol Sci 11: 461–465
Статья
CAS
PubMed
Google Scholar
Burger PC, Scheithauer BW (2007) Опухоли центральной нервной системы. Атлас опухолевой патологии, 4-я серия, глава 7. Институт патологии вооруженных сил, Вашингтон, округ Колумбия
Google Scholar
Carlotti CG, Salhia B, Weitzman S, Greenberg M, Dirks PB, Mason W., Becker LE, Rutka JT (2002) Оценка пролиферативного индекса и экспрессии белков клеточного цикла в опухолях сосудистого сплетения у детей.Acta Neuropathol 103: 1–10
Статья
CAS
PubMed
Google Scholar
Cassart M, Bosson N, Garel C, Eurin D, Avni F (2008) Внутричерепные опухоли плода: обзор 27 случаев. Eur Radiol 18: 2060–2066
Статья
CAS
PubMed
Google Scholar
Кавальейро С., Морон А.Ф., Хисаба В., Дастоли П., Сильва Н.С. (2003) Опухоли головного мозга плода. Child Nerv Syst 19: 529–536
Статья
Google Scholar
Chow PP, Horgan JG, Burns PN, Weltin G, Taylor KJ (1986) Папиллома сосудистого сплетения: обнаружение с помощью сонографии в реальном времени и допплерографии. AJNR Am J Neuroradiol 7: 168–170
CAS
PubMed
Google Scholar
Чоу Э, Рирдон Д.А., Шах А.Б. (1999) Новообразования сосудистого сплетения у детей. Inter J Radiat Oncol Biol Phys 44: 249–254
Статья
CAS
Google Scholar
Cohen ZR, Achiron R, Feldman Z (2002) Пренатальная сонографическая диагностика папилломы сосудистого сплетения бокового желудочка при беременности, вызванной экстракорпоральным оплодотворением. Педиатр Нейрохирург 37: 267–270
Статья
PubMed
Google Scholar
Коста Дж. М., Лей Л., Кларамунт Э. и др. (1997) Папилломы сосудистого сплетения III желудочка у младенцев. Отчет о трех случаях. Child Nerv Syst 13 (5): 244–249
Статья
CAS
Google Scholar
D’Ambrosio AL, O’Toole JE, Connolly ES et al (2003) Гипертрофия ворсинок по сравнению с папилломой сосудистого сплетения: клинический случай, демонстрирующий диагностическую роль индекса пролиферации. Педиатр Нейрохирург 39: 91–96
Статья
PubMed
Google Scholar
de Oliveira RS, Deriggi DJ, Furlanetti LL et al (2015) Влияние хирургической резекции гигантской супратенториальной опухоли головного мозга у педиатрических пациентов: безопасность и неврологический исход оценивались в 23 последовательных случаях.Child Nerv Syst 31: 67–75
Статья
Google Scholar
Di Rocco C, Iannelli A (1997) Плохой исход двусторонних врожденных папиллом сосудистого сплетения с крайней гидроцефалией. Eur Neurol 37: 33–37
Артикул
PubMed
Google Scholar
Ditz C, Nowak G, Koch C et al (2013) Атипичная папиллома сосудистого сплетения у новорожденного: пренатальная диагностика, предоперационная эмболизация опухоли и резекция.J Neurol Surg Часть A: Нейрохирургия Центральной Европы 74: 59–63
CAS
Google Scholar
Donnenfeld AE, Packer RJ, Zackai EH, Chee CM, Sellinger B, Emanuel BS (1989) Клинические, цитогенетические и родословные данные в 18 случаях синдрома Айкарди. Am J Med Genet 32: 461–467
Статья
CAS
PubMed
Google Scholar
Duffner PK, Kun LE, Burger PC, Horowitz ME, Cohen ME, Sanford RA, Krischer JP, Mulhern RK, James HE, Rekate HL, Friedman HS (1995) Послеоперационная химиотерапия и отсроченное облучение у младенцев и очень дети раннего возраста с карциномой сосудистого сплетения.Группа детской онкологии. Педиатр Нейрохирург 22: 189–196
Статья
CAS
PubMed
Google Scholar
Эрман Т., Гоцер А.И., Эрдоган С. и др. (2003) Папиллома сосудистого сплетения двустороннего бокового желудочка. Acta Neurochir 145: 139–143
Статья
CAS
PubMed
Google Scholar
Frye RE, Polling JS, Ma LC (2007) Расширение папилломы сосудистого сплетения за 7 лет при синдроме Айкарди.J Child Neurol 22: 484–487
Статья
PubMed
PubMed Central
Google Scholar
Герц Х. Дж., Унгер М., Лобек Х. (1990) Гистологические и иммуноцитохимические данные в случае папилломы сосудистого сплетения плода. Zentralbl Allg Pathol 136: 719–722
CAS
PubMed
Google Scholar
Gianella Borradori A, Zeltzer PM, Bode B et al (1992) Опухоли сосудистого сплетения в детстве.Ответ на химиотерапию и иммунофенотипический профиль с использованием панели моноклональных антител. Рак 69: 809–816
Статья
CAS
PubMed
Google Scholar
Gopal P, Debski R, Parker JC (2008) Карцинома сосудистого сплетения. Arch Pathol Lab Med 132: 1350–1354
PubMed
Google Scholar
Гозали А.Е., Бритт Б., Шейн Л. и др. (2012) Опухоли сосудистого сплетения; лечение, исход и связь с синдромом Ли-Фраумени: опыт детской больницы Лос-Анджелеса (CHLA), 1991–2010 гг.Pediatr Blood Cancer 58: 905–909
Статья
PubMed
Google Scholar
Гупта П., Соди К.С., Мохиндра С. и др. (2013) Папиллома сосудистого сплетения третьего желудочка: редкая инфантильная опухоль головного мозга. J Pediatr Neurosci 8: 247–249
Статья
PubMed
PubMed Central
Google Scholar
Hartge DR, Axt Fliedner R, Weichert J (2010) Пренатальная диагностика и успешное постнатальное лечение атипичной папилломы хоро-сплетения, отчет о случае и обзор литературы.J Clin Ultrasound 38: 377–383
PubMed
Google Scholar
Honda E, Hayashi T, Kuramoto S (1984) Случай папилломы сосудистого сплетения в боковом желудочке, осложненный нейроэпителиальной кистой в задней ямке у новорожденного. Kurume Med J 31: 115–124
Статья
CAS
PubMed
Google Scholar
Isaacs H Jr (2002) I. Перинатальные опухоли головного мозга: обзор 250 случаев.Pediatr Neurol 27: 249–261
Статья
PubMed
Google Scholar
Isaacs H Jr (2002) II. Перинатальные опухоли головного мозга: обзор 250 случаев. Pediatr Neurol 27: 333–342
Статья
PubMed
Google Scholar
Isaacs H Jr (2009) Опухоли головного мозга плода: обзор 154 случаев. Am J Perinatol 26: 453–466
Статья
PubMed
Google Scholar
Isaacs H Jr (2013) Опухоли головного мозга. В: Isaacs H Jr (ed) Опухоли плода и младенца: атлас. Springer-Verlag, New York, pp 163–195
Google Scholar
Isaacs H Jr (1997) Опухоли головного мозга. В: Isaacs H Jr (ed) Опухоли плода и новорожденного: т. 35 в серии основных проблем патологии. W.B. Saunders Co, Филадельфия, стр. 223–228
Google Scholar
Jeibmann A, Hasselblatt M, Gerss J, Wrede B, Egensperger R, Beschorner R, Hans VHJ, Rickert CH, Wolff JE, Paulus W (2006) Прогностические последствия атипичных гистологических особенностей в папилломе сосудистого сплетения. J Neuropathol Exp Neurol 65: 1069–1073
Статья
PubMed
Google Scholar
Joó GJ, Reiniger L, Papp C, Csaba Á, Komáromy H, Rigó J Jr (2014) Внутриутробная диагностика и патология карциномы сосудистого сплетения плода — тематическое исследование.Pathol Res Pract 210: 1156–1159
Статья
PubMed
Google Scholar
Jooma R, Grant DN (1983) Папилломы сосудистого сплетения третьего желудочка. Детский мозг 10: 242–250
CAS
Google Scholar
Кан Х.С., Ван К.С., Ким Ю.М., Ким И.О., Ким С.К., Чи Дж.Г., Чо Б.К. (1997) Карцинома сосудистого сплетения у младенца. J Korean Med Sci 12: 162–167
Статья
CAS
PubMed
PubMed Central
Google Scholar
Kennedy EC, Cloney MB, Anderson RC et al (2015) Превосходный доступ к теменной доле для папиллом сосудистого сплетения без предоперационной эмболизации у очень молодых пациентов. J Neurosurg Pediatr 16: 101–106
Статья
PubMed
Google Scholar
Kleihues P, Cavenee WK (1997) Патология и генетика опухолей нервной системы, том 17. Международное агентство по изучению рака, Всемирная организация здравоохранения, Лион, стр. 245–247
Google Scholar
Кумабе Т., Томинага Т., Кондо Т. и др. (1996) Интраоперационная лучевая терапия и химиотерапия при огромном раке сосудистого сплетения у младенца — отчет о случае. Neurol Med Chir 36: 179–184
Статья
CAS
Google Scholar
Кумар Р., Ачари Г., Бенерджи Д. и др. (2002) Папилломы сосудистого сплетения мостомозжечкового угла. Neurol India 50: 352–358
PubMed
Google Scholar
Levy ML, Goldfarb A, Hyder DJ et al (2001) Опухоли сосудистого сплетения у детей: значение стромальной инвазии. Нейрохирург 48: 303–309
CAS
Google Scholar
Lippa C, Abroms IF, Davidson R, DeGirolami U (1989) Врожденная папиллома сосудистого сплетения четвертого желудочка. J Child Neurol 4: 127–130
Статья
CAS
PubMed
Google Scholar
Louis DN, Perry A, Reifenberger G, von Deimling A, Figarella-Branger D, Cavenee WK, Ohgaki H, Wiestler OD, Kleihues P, Ellison DW (2016) Классификация опухолей центральной нервной системы Всемирной организацией здравоохранения за 2016 год: Резюме. Acta Neuropathol 131 (6): 803–820
Статья
Google Scholar
Маллик С., Бенсон Р., Мелганди В., Рат Г.К. (2017) Влияние хирургического вмешательства, адъювантной терапии и других прогностических факторов на карциному сосудистого сплетения: систематический обзор и анализ данных отдельных пациентов.Int J Radiat Oncol Biol Phys 99 (5): 1199–1206
Статья
PubMed
Google Scholar
Manoranjan B, Provias JP (2011) Врожденные опухоли головного мозга: диагностические ошибки и терапевтические вмешательства. J Child Neurol 26: 599–614
Статья
PubMed
Google Scholar
McCune AB, Cohen BA, Gartner JC (1990) Врожденная папиллома сосудистого сплетения и гигантский невомеланоцитарный невус: отчет о случае.J Am Acad Dermatol 22: 849–851
Статья
CAS
PubMed
Google Scholar
Merino DM, Shlien A, Villani A, Pienkowska M, Mack S, Ramaswamy V, Shih D, Tatevossian R, Novokmet A, Choufani S, Dvir R, Ben-Arush M, Harris BT, Hwang EI, Lulla R, Pfister SM, Achatz MI, Jabado N, Finlay JL, Weksberg R, Bouffet E, Hawkins C, Taylor MD, Tabori U, Ellison DW, Gilbertson RJ, Malkin D (2015) Молекулярная характеристика опухолей сосудистого сплетения открывает новые клинические возможности соответствующие подгруппы.Clin Cancer Res 21 (1): 184–192
Статья
CAS
PubMed
Google Scholar
Мурата, Морокума С., Цукимори К. и др. (2009) Быстрорастущий кистозный вариант папилломы сосудистого сплетения в полушарии головного мозга плода. Ультразвуковой акушерский гинекол 33: 116–118
Артикул
CAS
PubMed
Google Scholar
Неджат Ф., Казми С.С., Ардакани С.Б. (2008) Врожденные опухоли головного мозга у семи пациентов.Педиатр Нейрохирург 44: 1–8
Статья
PubMed
Google Scholar
Ньюбулд М.Дж., Келси А.М., Аранго Дж.С. и др. (1995) Карциномы сосудистого сплетения у детей: гистопатология, иммуноцитохимия и клинико-патологические корреляции. Histopathol 28: 137–143
Статья
Google Scholar
Noguchi A, Shiokawa Y, Kobayashi K et al (2004) Папиллома сосудистого сплетения третьего желудочка у плода.Иллюстрация случая. J Neurosurg 100 (2 дополнительных педиатра): 224–224
PubMed
Google Scholar
Ои С., Кокунаи Т., Мацумото С. (1990) Врожденные опухоли головного мозга в Японии (совместное исследование ISPN): специфические клинические особенности у новорожденных. Child Nerv Syst 6: 86–91
Статья
CAS
Google Scholar
Ортега Аснар А., Ромеро Видаль Ф. Дж., Де ла Торре Дж. (2001) Неонатальные опухоли ЦНС: отчет о 9 случаях и обзор.Clin Neuropathol 20: 181–189
CAS
PubMed
Google Scholar
Пакер Р.Дж., Перилонго Г., Джонсон Д. и др. (1992) Карцинома сосудистого сплетения у детей. Рак 69: 580–585
Статья
CAS
PubMed
Google Scholar
Паскуаль Кастровьехо I, Roche MC, Villarejo F et al (1982) Папилломы сосудистого сплетения четвертого желудочка. Отчет о 3 случаях.Чайлдс Мозг 9: 373–380
CAS
PubMed
Google Scholar
Паскуаль Кастровьехо I, Вилларехо Ф, Перес Игуэрас А. (1983) Новообразования сосудистого сплетения у детей. Исследование 14 случаев младше 2 лет. Eur J Pediatr 140: 51–56
Статья
CAS
PubMed
Google Scholar
Пассариелло А., Туфано М., Спеннато П. и др. (2015) Роль химиотерапии и хирургического удаления в лечении рака сосудистого сплетения и атипичных папиллом.Child Nerv Syst 31: 1079–1088
Статья
Google Scholar
Pietrini D, Chiano F, Tempara A et al (2004) Сильная кровопотеря при удалении врожденных опухолей сосудистого сплетения. J Neurosurg Anesthesiol 16: 260–263
Статья
PubMed
Google Scholar
Радковский М.А., Найдич Т.П., Томита Т., Берд С.Е., Маклон Д.Г. (1988) Неонатальные опухоли головного мозга: результаты КТ и МРТ.J Comput Assist Tomogr 12: 10–20
Статья
CAS
PubMed
Google Scholar
Reddy D, Gunnarsson T, Scheinemann K et al (2011) Комбинированный поэтапный эндоскопический и микрохирургический доступ папилломы сосудистого сплетения третьего желудочка у младенца. Минимально инвазивный нейрохирург 54: 264–267
Статья
CAS
PubMed
Google Scholar
Rickert CH, Paulus W (2001) Опухоли сосудистого сплетения.Microsc Res Tech 52: 104–111
Статья
CAS
PubMed
Google Scholar
Романо Ф., Братта Ф. Г., Карузо Г. и др. (1996) Пренатальная диагностика папиллом сосудистого сплетения бокового желудочка. Отчет о двух случаях. Prenat Diagn 16: 567–571
Артикул
CAS
PubMed
Google Scholar
Siegfried A, Moron C, Munzer C et al (2017) Французское ретроспективное исследование клинических исходов 102 опухолей сосудистого сплетения у детей.J Neuro-Oncol 135: 151–160
Статья
CAS
Google Scholar
Stafrace S, Molloy J (2008) Экстравентрикулярная папиллома сосудистого сплетения у новорожденного. Pediatr Radiol 38: 593–593
Статья
PubMed
Google Scholar
Таггард Д.А., Менезес А.Х. (2000) Три папилломы сосудистого сплетения у пациента с синдромом Айкарди. Отчет о болезни. Педиатр Нейрохирург 33: 219–223
Статья
CAS
PubMed
Google Scholar
Thomas C, Ruland V, Kordes U, Hartung S, Capper D, Pietsch T., Gerß J, Wolff JEA, Paulus W, Hasselblatt M (2015) Пересмотр детской атипичной папилломы сосудистого сплетения: повышение митотической активности является прогностическим признаком только у детей старшего возраста. Acta Neuropathol 129: 925–927
Статья
PubMed
Google Scholar
Thomas C, Sill M, Ruland V, Witten A, Hartung S, Kordes U, Jeibmann A, Beschorner R, Keyvani K, Bergmann M, Mittelbronn M, Pietsch T., Felsberg J, Monoranu CM, Varlet P , Hauser P, Olar A, Grundy RG, Wolff JE, Korshunov A, Jones DT, Bewerunge-Hudler M, Hovestadt V, von Deimling A, Pfister SM, Paulus W, Capper D, Hasselblatt M (2016) Профилирование метилирования сосудистого сплетения опухоли выявляют 3 клинически различных подгруппы.Нейроонкология 18 (6): 790–796
Статья
CAS
PubMed
PubMed Central
Google Scholar
Томита Т., Найдич Т.П. (1987) Успешная резекция папиллом сосудистого сплетения, диагностированных при рождении: отчет о двух случаях. Neurosurg 20: 774–779
Статья
CAS
Google Scholar
Tomita T, McLone DG, Flannery AM (1988) Папилломы сосудистого сплетения новорожденных, младенцев и детей.Pediatr Neurosci 14: 23–30
Статья
CAS
PubMed
Google Scholar
Uchiyama CM, Carey CM, Cherny WB et al (1997) Папиллома сосудистого сплетения и кисты при синдроме Айкарди: отчеты о случаях. Педиатр Нейрохирург 27: 100–104
Статья.
CAS
PubMed
Google Scholar
Вассалло М., Маруотти Г.М., Джузеппе М.М. и др. (2012) Карцинома сосудистого сплетения: пренатальная характеристика с помощью трехмерной сонографии и магнитно-резонансной томографии, перинатальное ведение и естественное течение.J Ultrasound Med 31: 337–339
Статья
PubMed
Google Scholar
Verma SK, Satyarthee GD, Sharma BS (2014) Гигантская папиллома сосудистого сплетения бокового желудочка у плода. J Pediatr Neurosci 9: 185–187
Статья
PubMed
PubMed Central
Google Scholar
Volpe JJ (2008) Опухоли головного мозга и пороки развития вен. В: Volpe JJ (ed) Неврология новорожденных, 5-е изд.WB Saunders Co, Филадельфия, стр. 989–1005
Google Scholar
Уоррен Д.Т., Хендсон Г., Кокрейн Д.Д. (2009) Двусторонняя гиперплазия сосудистого сплетения: описание случая и стратегии ведения. Child Nerv Syst 25: 1617–1622
Статья
Google Scholar
Welch K, Strand R, Bresnan M (1983) Врожденная гидроцефалия из-за гипертрофии ворсинок сосудистых сплетений конечностей.История болезни. J Neurosurg 59: 172–175
Статья
CAS
PubMed
Google Scholar
Wind J, Bell RS, Bank WO et al (2010) Лечение папилломы сосудистого сплетения третьего желудочка у младенца только с эмболизацией. J Neurosurg Pediatr 6: 579–582
Статья
PubMed
Google Scholar
Wolff JE, Sajedi M, Brant R et al (2002) Опухоли сосудистого сплетения.Br J Cancer 87: 1086–1091
Статья
CAS
PubMed
PubMed Central
Google Scholar
Wrede B, Liu P, Wolff JE (2007) Химиотерапия улучшает выживаемость пациентов с карциномой сосудистого сплетения: метаанализ отдельных случаев опухолей сосудистого сплетения. J Neuro-Oncol 85 (3): 345–351
Статья
Google Scholar
Wrede B, Hasselblatt M, Peters O, Thall PF, Kutluk T, Moghrabi A, Mahajan A, Rutkowski S, Diez B, Wang X, Pietsch T., Kortmann RD, Paulus W, Jeibmann A, Wolff JEA (2009) Атипичная папиллома сосудистого сплетения: клинический опыт исследования CPT-SIOP-2000.J Neuro-Oncol 95 (3): 383–392
Статья
CAS
Google Scholar
Zaky W, Finlay JL (2018) Карцинома сосудистого сплетения у детей: биологически и клинически необходимы новые перспективы. Педиатр по лечению рака крови 65 (7): e27031
Статья
PubMed
Google Scholar
Zaky W, Dhall G, Khatua S, Brown RJ, Ginn KF, Gardner SL, Yildiz VO, Yankelevich M, Finlay JL (2015) Карцинома сосудистого сплетения у детей: опыт Head Start.Педиатр по раку крови 62 (5): 784–789
Статья
PubMed
Google Scholar
Папиллома экстрацеребрального сосудистого сплетения в глотке с обструкцией дыхательных путей у новорожденного: история болезни | BMC Pediatrics
CPP были впервые описаны в 1832 году Guerard у 3-летнего ребенка [5]. В 2016 году Всемирная организация здравоохранения (ВОЗ) классифицировала опухоли сосудистого сплетения как CPP (класс I по классификации ВОЗ), атипичный CPP (степень II по классификации ВОЗ) и карциному сосудистого сплетения (степень III по классификации ВОЗ) [6].CPP — хорошо известные доброкачественные новообразования центральной нервной системы, составляющие примерно 0,4–0,6% всех внутричерепных опухолей [7]. Происходящие из нейроэктодермы и исходящие из сосудистого сплетения, выстилающего желудочки, сверхпродукция спинномозговой жидкости (CSF) является критическим признаком этих опухолей [1, 2]. Большинство из них расположено в предсердиях боковых желудочков у детей, а некоторые случаи описаны в четвертом желудочке [8, 9]. Задний третий желудочек и угол ЦП — редкие места [1, 10, 11].
Насколько нам известно, мы сообщаем о первом случае внемозгового ЦПД в глотке с обструкцией дыхательных путей, который был полностью без осложнений иссечен. Новорожденные обычно считаются носовыми дышащими, несмотря на то, что они анатомически способны дышать орально. По этой причине врожденные образования в носу могут вызывать респираторную недостаточность у новорожденных. В младенчестве наиболее частыми новообразованиями в носовой полости по средней линии являются дермоиды, энцефалоцеле и глиомы [12]. Носовые дермоиды являются результатом дефекта развития передних нейропор из-за эктодермальных и мезодермальных производных и содержат эпителий, сальную ткань и / или волосы.Энцефалоцеле и глиомы возникают из-за дефектов основания черепа; однако глиомы не сообщаются с субарахноидальным пространством [12]. В этом случае сразу после подтверждения результатов МРТ считалось, что у нашего пациента типичные клинические и рентгенологические признаки дермоида, поскольку не было дефектов основания черепа и связи с субарахноидальным пространством. Масса также спонтанно уменьшалась в размерах со временем. На МР-изображениях большинство ЦПД выглядят как изоинтенсивные или гипоинтенсивные внутрижелудочковые образования, а после введения контрастного вещества они демонстрируют заметное гомогенное или гетерогенное усиление, поскольку типичные ЦПД известны как гиперваскулярные опухоли [13].Однако частота ошибочных диагнозов экстравентрикулярных ЦПД высока, как и других заболеваний, включая менингиому, невриному и эпендимому [13]. Ограничением этого случая является то, что не выполнялась усиленная МРТ, но в предоперационной КТ с контрастным усилением показывалась чисто кистозная легион без усиления. Поэтому в этом случае очень сложно диагностировать ХТБ с помощью МРТ.
Патологический диагноз ХПН аналогичен нормальному неопухолевому диагнозу ткани сосудистого сплетения. Фиброваскулярное ядро, выстланное одним слоем столбчатых или кубовидных клеток, является типичной находкой [14].В случае проявления гиперцеллюлярности, заметной митотической активности и инвазии в паренхиму мозга можно диагностировать карциному сосудистого сплетения [14]. Экспрессия p53 также должна быть диагностирована как карцинома сосудистого сплетения, но не обнаружена в CPPs [15]. Положительные результаты на цитокератин, S-100 и виментин хорошо документированы в CPP, а отсутствие эпителиального мембранного антигена (EMA) и GFAP дополнительно способствует диагностике CPP [16]. В этом случае имеется типичный ХПБ I степени по классификации ВОЗ, анапластические особенности не выявлены.Он также не содержит зрелых астроцитов и глиоза. По иммуногистохимии EMA была отрицательной, GFAP показывает очаговую положительную реакцию, а окраска цитокератина, S-100 и виментина не проверялась.
При лечении ХПК рекомендуется полная хирургическая резекция, которая необходима для точного диагноза. Показатели выживаемости, связанные с ХПД после операции, высоки. Метаанализ показал, что 1-, 5- и 10-летняя выживаемость, связанная с CPP, составляет 90, 81 и 77% соответственно [17].Никакого адъювантного лечения не требуется, за исключением атипичных и агрессивных случаев [1].
Акушерское ультразвуковое исследование важно для снижения риска неожиданных неблагоприятных исходов или смерти новорожденных. В этом случае пренатальная сонографическая диагностика медленно растущей опухоли, которая может привести к респираторной недостаточности из-за обструкции дыхательных путей, позволила подготовиться к процессу ВЫХОДА. Период устойчивого маточно-плацентарного газообмена требовался для частичных родов, обнажения трахеи и устранения окклюзии дыхательных путей.Эта процедура может использоваться для лечения различных респираторных расстройств во время родов из-за длительной стабильной гемодинамической среды плода, которую она обеспечивает [18].
Таким образом, мы сообщаем о первом случае экстрацеребрального ЦПД в глотке у новорожденного с респираторной недостаточностью из-за обструкции дыхательных путей. Пренатальное ультразвуковое исследование имеет решающее значение для предотвращения неблагоприятных исходов у младенцев, и всем педиатрическим пациентам с опухолью гортани следует пройти КТ и МРТ, чтобы исключить опухоль с внутричерепным соединением; однако этого недостаточно для постановки точного диагноза.Полное удаление новообразования и гистологическое подтверждение необходимы для точной диагностики и лечения.
Опухоль сосудистого сплетения — Детская исследовательская больница Св. Иуды
Что такое опухоль сосудистого сплетения?
Опухоли сосудистого сплетения (CPT) начинаются в головном мозге в областях, называемых желудочками, которые заполнены спинномозговой жидкостью. По мере роста CPT они блокируют ток спинномозговой жидкости. Это может увеличить давление на мозг и привести к увеличению черепа.
CPT может быть доброкачественным (доброкачественным) или злокачественным:
- Папиллома сосудистого сплетения (CPP) и атипичная папиллома сосудистого сплетения являются доброкачественными и составляют большинство опухолей сосудистого сплетения. Эти опухоли растут медленно и редко распространяются на другие части головного или спинного мозга.
- Карцинома сосудистого сплетения (CPC), раковая форма, растет быстрее и с гораздо большей вероятностью распространяется через спинномозговую жидкость и поражает близлежащие ткани.
Насколько распространены опухоли сосудистого сплетения?
В целом опухоли сосудистого сплетения встречаются редко и составляют лишь около 3% опухолей головного мозга у детей.
Они чаще всего встречаются у младенцев, но могут возникать в любом возрасте. Опухоли сосудистого сплетения составляют от 10 до 20 процентов опухолей головного мозга, диагностируемых у детей от рождения до одного года.
Папилломы сосудистого сплетения (СРР) составляют около 80% всех опухолей сосудистого сплетения.
Карциномы сосудистого сплетения (CPC) составляют от 10% до 20% опухолей сосудистого сплетения у детей.
Каковы симптомы опухоли сосудистого сплетения?
Симптомы CPT различаются в зависимости от расположения и размера опухоли, а также возраста пациента.Если у вашего ребенка CPT, симптомы могут включать следующее:
- Головные боли
- Тошнота и рвота (которые усиливаются утром и улучшаются в течение дня)
- Чувство раздражительности и снижение энергии
Младенец или у малыша с CPT могут быть проблемы с кормлением или ходьбой. Родничок ребенка («мягкое пятно» в верхней части черепа) также может стать полнее.
Как лечат опухоли сосудистого сплетения?
- Хирургия — это наиболее распространенная форма лечения CPT, за исключением пациентов, которым не следует делать операцию из-за их возраста, состояния здоровья или из-за расположения опухоли.Цель операции — удалить как можно большую часть опухоли.
- Большинство пациентов с папилломой сосудистого сплетения не нуждаются в дальнейшем лечении после полного удаления опухоли. Другим пациентам может быть вставлен шунт (трубка) для отвода лишней жидкости.
- Детям с карциномой сосудистого сплетения проводят операцию по удалению как можно большей части рака. Этим пациентам часто требуется дополнительное лечение химиотерапией и облучением, чтобы убить раковые клетки, оставшиеся после операции.
- Химиотерапия («химиотерапия») — использует мощные лекарства для уничтожения раковых клеток или предотвращения их роста (деления) и образования новых раковых клеток.
- Chemo можно вводить в кровоток, чтобы он мог путешествовать по всему телу.
- Некоторое количество химиотерапии можно вводить через рот.
- В комбинированной терапии одновременно используются несколько видов химиотерапии.
- Лучевая терапия — использует высокоэнергетические рентгеновские лучи или другие виды излучения для уничтожения раковых клеток или остановки их роста:
- Внешнее облучение использует устройства, расположенные вне тела, для доставки дозы рентгеновского излучения.
Почему стоит выбрать St. Jude для лечения опухоли сосудистого сплетения вашего ребенка?
- В Сент-Джуде действует одна из крупнейших в стране программ по лечению опухолей головного мозга у детей.
- Персонал St. Jude занимается лечением детей с тяжелыми заболеваниями. Здесь вы найдете больницу и персонал, которые занимаются только одним — вашим ребенком.
- St. Jude стремится не только находить лекарства, но и помогать детям сохранять качество жизни.Дети — это не просто маленькие люди. Их тела и системы уникальны, как и поражающие их заболевания. Для наилучшего ухода им нужна специализированная бригада. Это то, что вы получаете от программы лечения опухолей головного мозга Св. Иуды.
- Работая в тесном сотрудничестве с педиатрическими нейрохирургами детской больницы Le Bonheur в Мемфисе, программа лечения опухолей головного мозга St. Jude предлагает команду опытных врачей из многих медицинских областей. В состав команды входят: нейроонкологи, которые изучают и лечат рак головного мозга и нервной системы; нейрохирурги, оперирующие головной мозг, череп, скальп и спинной мозг; и онкологи-радиологи, которые лечат рак с помощью радиации.Все эти врачи посвятили свою карьеру поиску лекарств и лечению детей с опухолями головного мозга. Эти разнообразные знания жизненно важны для полноценного ухода за детьми с опухолями головного мозга.
- Наши врачи, работающие с опухолями головного мозга, также тесно сотрудничают со вспомогательным персоналом в области сестринского ухода, реабилитации, невропатологии, фармации, нейрорадиологии, нейропсихологии, лечебного питания, детской жизни и социальной работы, а также многих других. Сотрудники службы поддержки прошли специальную подготовку по уходу за детьми с опухолями головного мозга у детей.
- Соотношение количества медсестер и пациентов в Сент-Джуде не имеет себе равных — в среднем 1: 3 в гематологии и онкологии и 1: 1 в отделении интенсивной терапии.
- Программа лечения опухолей головного мозга Сент-Джуда добилась больших успехов в лечении пациентов с опухолями головного мозга. Некоторые из лучших мировых нейробиологов, биологов-онкологов и врачей из отделений нейробиологии и опухолей головного мозга Сент-Джуда объединяют свои усилия в поисках лекарств. В этой интерактивной программе открытия о биологии нормального и вредного роста клеток быстро проверяются в клинических исследованиях.Эти исследования включают испытания фаз I, II и III наиболее распространенных и смертельных форм опухолей головного мозга у детей.
- Возможность передать ребенку лекарство прямо из лаборатории — одно из главных преимуществ таких центров, как St. Jude. Перед тем, как начать лечение пациента каким-либо новым препаратом, сотрудники St. Jude проводят множество тестов в лаборатории. Тесты показывают, безопасен ли препарат, работает ли он и как лучше всего использовать его для помощи нашим пациентам.
- Сент-Джуд провел больше клинических испытаний по лечению рака, чем любая другая детская больница в Соединенных Штатах.
- Наряду с исследованиями в области лечения, которые постоянно развиваются в Сент-Джуде, персонал также занимается лечением пациентов в рамках исследований, разработанных Детской онкологической группой, Консорциумом детских опухолей головного мозга и Тихоокеанским педиатрическим консорциумом нейроонкологов.
