Ветряная оспа (ветрянка) — ФОРМА
Ветряная оспа (ветрянка): симптомы, признаки, лечение
Ветрянка — это болезнь, вызываемая вирусом Varicella Zoster и характеризующаяся появлением на коже папулезно-везикулезной сыпи. Чаще всего ветряная оспа встречается у детей, так как ее клинические проявления появляются при первом контакте с вирусом. Если человек уже переболел ветрянкой, вирус сохраняется в его организме и впоследствии вызывает уже другое заболевание — опоясывающий лишай. Таким образом, после ветрянки формируется своеобразный иммунитет — дважды ею обычно не болеют. Заболеть ветрянкой повторно можно только при сильно сниженном иммунитете, что может быть связано с его врожденной или приобретенной патологией.
Максимальное количество случаев ветрянки регистрируется у детей в возрасте от 3 до 7 лет. Ветрянка у подростков и взрослых — явление достаточно редкое и протекает значительно тяжелее. У детей до года ветрянка тоже встречается нечасто, так как они находятся под защитой материнских антител на протяжении всего периода грудного вскармливания, к тому же, в раннем возрасте дети мало контактируют с окружающим миром, и риск заразиться ветрянкой у них минимален. Обычно ветрянка у младенцев и грудничков бывает связана или с внутриутробным инфицированием, или с врожденным иммунодефицитом. При заражении уже после рождения здорового ребенка, находящегося на грудном вскармливании, ветрянка может протекать бессимптомно.
Обычно ветрянка у младенцев и грудничков бывает связана или с внутриутробным инфицированием, или с врожденным иммунодефицитом. При заражении уже после рождения здорового ребенка, находящегося на грудном вскармливании, ветрянка может протекать бессимптомно.
Как можно заразиться ветрянкой?
{banner}
Заражение ветрянкой происходит при попадании в организм вируса Varicella Zoster (варицелла-зостер), который относится к семейству Herpesviridae (герпес-вирусов 3 типа). Способ передачи вируса ветрянки — воздушно-капельный. Вирус нестоек во внешней среде и быстро погибает под действием ультрафиолетовых лучей, повышенных температур. Средняя продолжительность жизни вируса вне организма человека составляет 10 минут. Если в течение этого времени он попадает на слизистые верхних дыхательных путей неинфицированного человека, в 100% случаев происходит заражение. Вирус с током крови переносится в кожу, где вызывает характерные изменения в эпидермисе — появление сыпи.
Учитывая высокую контагиозность вируса ветрянки и восприимчивость к нему детей, чтобы избежать эпидемии в школах и, особенно, в детских дошкольных учреждениях очень важно знать, через сколько дней можно заразиться ветрянкой и сколько дней заразен больной. Заразен больной ветрянкой становится за сутки до появления первых элементов сыпи и вплоть до пятого дня с момента появлений последних высыпаний. Инкубационный период ветрянки может длиться от 7 до 21 дня, поэтому карантин по ветряной оспе в детских учреждениях обычно составляет 21 день. Если за этот период не появляются характерные для заболевания элементы сыпи, то можно уверенно сказать, что ребенок не инфицирован. В случае инфицирования раньше 11 дня с момента контакта элементы тоже обычно не появляются.
Ответ на вопрос, как не заразиться ветрянкой, актуален для всех инфекций, передаваемых воздушно-капельным путем. При появлении в семье или коллективе инфицированного ребенка, необходимо максимально быстро изолировать его от других детей и членов семьи. Чтобы снизить риск заражения ветрянкой, необходимо хорошо проветривать помещения и использовать ватно-марлевые повязки, эффективны кварцевые лампы.
Чтобы снизить риск заражения ветрянкой, необходимо хорошо проветривать помещения и использовать ватно-марлевые повязки, эффективны кварцевые лампы.
Как проявляется ветрянка?
Первые признаки ветрянки — это симптомы интоксикации, которые возникают за 1-2 дня до появления сыпи. Поднимается температура тела, появляются жалобы слабость, головную и мышечные боли. Обычно эти явления сохраняются в течение 2-5 дней. Бывает и ветрянка без температуры, которая сразу манифестирует с появления сыпи.
Главным симптомом ветрянки является сыпь, которая появляется на лице (в том числе, на глазах), волосистой части головы, туловище, конечностях. Преимущественная локализация ветрянки — верхняя часть тела, на ногах, половых органах элементов всегда меньше или они отсутствуют вовсе. Сначала появляется участок гиперемии, размером 2-4 мм, который довольно быстро уплотняется за счет воспалительной инфильтрации — образуется папула. Далее внутри элементов образуется полость с жидким содержимым — везикула. После ее вскрытия образуется корочка. Заживление происходит в течение 1-2 дней. Новые элементы появляются в течение нескольких дней, все они находятся на разных стадиях развития, поэтому высыпания при ветрянке носят полиморфный характер.
После ее вскрытия образуется корочка. Заживление происходит в течение 1-2 дней. Новые элементы появляются в течение нескольких дней, все они находятся на разных стадиях развития, поэтому высыпания при ветрянке носят полиморфный характер.
На слизистых оболочках тоже образуются характерные для ветрянки элементы сыпи. Ветрянка во рту называется энантемой. Пузырьки быстро вскрываются, превращаются в язвочки и заживают в течение 2-3 дней.
Сколько дней сохраняются высыпания при ветрянке — вопрос индивидуальный. Новые элементы появляются от 2 до 9 дней, затем довольно быстро заживают. Элементы сыпи затрагивают только поверхностные слои эпидермиса (в отличие от опоясывающего лишая, при котором воспаление распространяется и на дерму). По этой причине везикулы после ветрянки обычно заживают быстро, не оставляя на коже шрамов и рубцов.
Очень редко встречается ветрянка без высыпаний — это атипичная форма, которую может диагностировать только опытный педиатр.
Ветрянка: течение болезни
Для ветрянки характерна стадийность, которая позволяет оценить протекание болезни и сориентироваться в сроках карантина.
- Инкубационный период ветрянки — это время, которое проходит между попаданием вируса в организм и появлением первых симптомов болезни. Обычно он составляет 2 недели, может колебаться от 10 до 21 дня. Инкубационный период ветрянки у взрослых и детей обычно имеет одинаковую продолжительность.
- Продромальный период — начальная стадия ветрянки. Она короткая (1-2 дня), может отсутствовать вовсе. Ее характерные признаки — нарушение самочувствия, лихорадка, мышечные и головные боли, катаральные явления в носоглотке. Первые симптомы ветрянки у взрослых обычно более ярко выражены, чем у детей.
- Период высыпаний длится 3-10 дней. Элементы сыпи появляются волнами, это сопровождается повышением температуры тела и нарушением самочувствия. Между «волнами» высыпаний проходит 1-2 дня. Всего этих «волн» обычно бывает 2-5, затем новые элементы перестают появляться и постепенно заживают. Наступает следующая стадия — заживления.
- Период выздоровления начинается с того момента, когда перестают образовываться новые элементы, а все появившиеся покрываются корочками.

- Период реконвалесценции (восстановления) после перенесенной ветрянки может длиться до 1 года. Вирус варицелла-зостер наносит серьезный удар по иммунной системе человека, и процесс ее восстановления обычно довольно длительный. В течение этого периода снижается устойчивость организма к другим вирусным инфекциям, например, ОРВИ.
Сколько дней длится ветрянка — зависит от индивидуальных особенностей заболевания, возраста пациента, состояния его иммунитета. В среднем с момента появления первых признаков ветрянки у ребенка до полного заживления элементов сыпи проходит 3 недели, у взрослых может быть больше.
Формы ветрянки
Выше описаны симптомы и течение типичной формы ветряной оспы. Ветрянка в легкой форме может протекать без повышения температуры и признаков интоксикации, сыпь необильная, заживление элементов происходит быстро. Иногда такую ветрянку называют рудиментарной.
Существуют и тяжелые атипичные формы ветрянки, которые могут вызвать сложности в диагностике.
Геморрагическая форма. Ее отличительной особенностью является появление в пузырьках геморрагического экссудата, а на коже — кровоизлияний. В тяжелых случаях возможны носовые и даже внутренние кровотечения (почечные, желудочно-кишечные). Причиной обычно является патология гемостаза (тромбоцитопения, тромбоцитопатия), на фоне которой развивается ветрянка.
Буллезная форма. Встречается довольно редко. Характерная особенность — тонкостенные пузыри, которые вскрываются и образуют мокнущие, плохо заживающие поверхности.
Гангренозная форма. После вскрытия пузырьков с кровянистым содержимым образуется черная корка, под которой — язва с гнойным дном, которая чрезвычайно плохо заживает. Этот процесс сопровождается выраженной интоксикацией и может привести даже к летальному исходу.
Висцеральная форма. Самая тяжелая. Характеризуется поражением внутренних органов с нарушением их нормального функционирования, что может стать причиной смерти.
 Висцеральная форма ветрянки встречается у сильно ослабленных больных.
Висцеральная форма ветрянки встречается у сильно ослабленных больных.
Осложнения после ветрянки
В некоторых случаях возможны более тяжелые ее формы: буллезная, гангренозная, геморрагическая. В качестве осложнений могут выступать пиодермии, связанные с занесением на раневую поверхность бактериальной инфекции. Пиодермии — это чаще всего осложнения ветрянки у детей. Если обычные элементы сыпи при ветрянке не оставляют следа, то после нагноившихся могут образовываться рубцы и шрамы. К более серьезным осложнениям ветрянки относятся энцефалит, миокардит, они более характерны для взрослых пациентов и для детей с ослабленным иммунитетом.
Диагностика ветряной оспы
Обычно диагностика ветрянки не вызывает проблем, сложности возникают только при атипичных формах, когда ветрянка протекает без высыпаний, температуры. В ряде случаев необходимо проведение дифференциальной диагностики ветряной оспы с другими заболеваниями, сопровождающимися появлением сыпи.
- Инфекции, вызванные другими типами герпес-вирусов, которые могут вызывать появление везикул;
- Укусы насекомых;
- Осложненные формы чесотки;
- Аллергические реакции;
- Герпетиформный дерматит.
Подтверждением диагноза ветряной оспы является обнаружение вируса Varicella Zoster в крови и в содержимом пузырьков.
Ветрянка: что делать?
Если диагноз ветрянки установлен, необходимо изолировать заболевшего человека от коллектива и от других членов семьи. Больной заразен еще до появления первых элементов сыпи и остается переносчиком ветрянки вплоть до пятого дня после появления последних свежих высыпаний. Только после истечения этого периода возможно возобновление контакта с окружающими. Сразу же назначается лечение ветряной оспы, которое должно быть комплексным, включать в себя местную и общую терапию. На время лечения рекомендуется соблюдать постельный режим, особенно на период интоксикации..
Как лечить ветрянку?
Лечение ветряной оспы в большинстве случаев (если речь не идет о врожденных формах) носит симптоматический характер. Его основная цель — уменьшить интенсивность субъективных ощущений, ускорить процесс заживления кожных изменений.
Его основная цель — уменьшить интенсивность субъективных ощущений, ускорить процесс заживления кожных изменений.
В продромальном периоде для улучшения самочувствия назначаются жаропонижающие препараты.
Снять зуд при ветрянке помогают антигистаминные средства, которые могут приниматься внутрь в виде таблеток, а могут использоваться наружно, в виде мазей и гелей.
Иногда врачи рекомендуют прием противовирусных препаратов, которые помогают быстрее справиться с инфекцией.
Местное лечение ветрянки
Местная терапия — ключевой момент лечения ветряной оспы; она способствует быстрому заживлению без образования рубцов и шрамов, которые могут появляться при длительном течении и присоединении вторичной инфекции.
Элементы сыпи рекомендуется обрабатывать антисептиками, а также веществами, стимулирующими регенеративные процессы. Многие родители по-прежнему используют спиртовой раствор бриллиантового зеленого, то есть зеленку, но есть и более современные средства. Среди препаратов, которыми можно смазывать элементы сыпи при ветрянке кроме зеленки хорошую эффективность показали фукорцин, банеоцин, циндол. Все они обладают подсушивающим действием и ускоряют процессы заживления. В последние годы врачи все чаще назначают при ветрянке лосьон «Каламин». Он успокаивает кожу, ускоряет заживление элементов без образования рубцов и шрамов и может быть использован вместо антисептиков и антигистаминных.
Среди препаратов, которыми можно смазывать элементы сыпи при ветрянке кроме зеленки хорошую эффективность показали фукорцин, банеоцин, циндол. Все они обладают подсушивающим действием и ускоряют процессы заживления. В последние годы врачи все чаще назначают при ветрянке лосьон «Каламин». Он успокаивает кожу, ускоряет заживление элементов без образования рубцов и шрамов и может быть использован вместо антисептиков и антигистаминных.
Часто у родителей возникает вопрос, чем при ветрянке обработать элементы во рту. Существует несколько препаратов, помогающих предотвратить присоединение инфекции и ускорить заживление.
Диета при ветрянке
Учитывая, что элементы сыпи обычно образуются не только на коже, но и на слизистых, в том числе полости рта, диета при ветрянке обычно механически, химически и термически щадящая, исключающая возможность излишней травматизации и дискомфорта. Кроме того, обычно исключают из питания облигатные аллергены, которые могут усилить кожный зуд и интенсивность воспаления в области элементов сыпи.
Можно ли мыться при ветрянке?
«Можно ли при ветрянке купаться?» — извечный вопрос, который задают педиатру родители. Ответ на него зависит от самочувствия больного. В целом, купание при ветрянке не только безопасно, но даже полезно — поддержание чистоты кожи снижает риск вторичного инфицирования и способствует более быстрому заживлению. Однако при высокой температуре тела лучше воздержаться от водных процедур и ограничиться обработкой элементов сыпи антисептиками.
При ветрянке можно купаться в ванне со слабым раствором марганцовки или с отварами трав, но вот от использования косметических средств (гелей для душа и даже мыла) лучше воздержаться. Мочалки, полотенца тоже использовать нежелательно, так как они могут травмировать кожу.
Что делать, если беременная заболела ветрянкой?
При инфицировании ветрянкой во время беременности последствия зависят от срока, на котором это произошло. В 1-м и 2-м триместрах риск развития патологий плода минимален. Если все же вирус ветрянки оказывает свое пагубное воздействие, то беременность чаще всего заканчивается самопроизвольным прерыванием. В 3-м триместре беременности, ближе к моменту родов, инфицирование может привести к врожденной ветрянке, симптомами которой являются поражения внутренних органов, бронхопневмония.
Если все же вирус ветрянки оказывает свое пагубное воздействие, то беременность чаще всего заканчивается самопроизвольным прерыванием. В 3-м триместре беременности, ближе к моменту родов, инфицирование может привести к врожденной ветрянке, симптомами которой являются поражения внутренних органов, бронхопневмония.
С целью снижения риска для плода при первых признаках ветрянки беременной вводится специфический иммуноглобулин. Ветрянка опасна для грудничков, поэтому при инфицировании плода после рождения ребенку также вводится иммуноглобулин, проводится противовирусная терапия.
Многие женщины, планирующие беременность, не помнят, болели ли они ветрянкой в детстве. Узнать это можно, выполнив анализ крови на антитела к ветрянке. После первой встречи с Varicella Zoster в организме образуются специфические IgG, которые и выявляет данный анализ.
Профилактика ветрянки
Профилактика ветрянки у взрослых требуется нечасто, так как обычно ею болеют в детстве, получая иммунитет на всю жизнь. Вирус сохраняется в клетках нервной системы и может активироваться при ослаблении иммунной защиты, но вызывает уже другое заболевание — опоясывающий герпес (лишай).
Вирус сохраняется в клетках нервной системы и может активироваться при ослаблении иммунной защиты, но вызывает уже другое заболевание — опоясывающий герпес (лишай).
Профилактика ветрянки у детей, не болевших ею, сводится к своевременному разобщению с заболевшими детьми. Если болен член семьи, то он должен жить в отдельной комнате и пользоваться индивидуальными предметами быта. Хороший эффект оказывает кварцевая лампа, которая может использоваться в домашних условиях. Учитывая воздушно-капельный путь распространения инфекции, рекомендуется носить ватно-марлевые повязки.
Специфической профилактикой ветряной оспы является вакцинация (прививка). Вакцина была разработана в 1994 году и с 1995 года включена в календарь прививок в США. В России вакцины появились только в 2008 году. С 2009 года началось ее использование по показаниям (в очагах инфекции). Прививка от ветрянки может быть плановой или экстренной (в течение 96 часов после контакта с больным).
Прививка против ветряной оспы рекомендуется не только детям, но и взрослым, не болевшим ветрянкой. У взрослых ветрянка протекает гораздо более тяжело, поэтому так важно ее предотвратить. Особенно, если речь идет о планировании беременности, — в этом случае ветрянка может быть опасна для будущего ребенка.
У взрослых ветрянка протекает гораздо более тяжело, поэтому так важно ее предотвратить. Особенно, если речь идет о планировании беременности, — в этом случае ветрянка может быть опасна для будущего ребенка.
Важным профилактическим мероприятием является разобщение заболевшего ребенка с другими детьми в условиях детского учреждения. Помещение не требуется дезинфицировать — вирус очень нестоек во внешней среде.
Обзор детских инфекций
Каждого взрослого при заполнении медицинской карты спрашивают: «Какими детскими инфекциями болели?». Обычно имеются в виду такие недуги, как корь, краснуха, эпидемический паротит, ветряная оспа и скарлатина. Немного о каждом заболевании:
Ветряная оспа
Симптомы.
У ребенка поднимается температура до 37.5-38.0 С, и практически сразу же появляется характерная пузырьковая сыпь. Причем первые пятнышки обычно видны на стыке волосистой части головы и лба, в последующие дни сыпь распространяется на все тело. Достоверно определить характер высыпаний и поставить диагноз может только врач! Поэтому лучшее, что вы можете сделать для своего ребенка, — это вызвать педиатра.
Достоверно определить характер высыпаний и поставить диагноз может только врач! Поэтому лучшее, что вы можете сделать для своего ребенка, — это вызвать педиатра.
Эта инфекция протекает у детей раннего возраста (до 5-6 лет) легко. В более старшем возрасте заболевание протекает тяжелее, часто с симптомами общей интоксикации. Заболевание вызывается вирусом герпеса 3 типа, очень заразно, так что если в группе в детском саду кто-то заболел, то заболеют все, кто был в контакте.
Краснуха.
Симптомы.
Начинается краснуха с увеличения затылочных лимфоузлов, повышения температуры до 38-39.0 С. Чуть позже присоединяется насморк, иногда и кашель. Через 2-3 дня после начала заболевания появляется сыпь. Для краснухи характерна сыпь мелкоточечная, розовая, которая начинается с высыпаний на лице, шее, а потом распространяется по всему телу. Сыпь может держаться на теле от нескольких часов до 2-3 дней, а затем исчезает без следа. Малыши переносят заболевание без последствий.
Вирус краснухи опасен в первую очередь для беременных, так как ведет к необратимым нарушениям развития плода. Кроме того, краснухой очень легко заболеть — достаточно провести некоторое время в помещении с больным человеком. Поэтому для безопасности будущих мам прививка включена в национальный календарь прививок.
Осложнения практически не встречаются. После заболевания вырабатывается стойкий иммунитет, и повторное заболевание встречается очень редко.
Эпидемический паротит
В народе ее еще называют «свинкой». Эта детская вирусная инфекция характеризуется острым воспалением в слюнных железах. Инфицирование происходит воздушно-капельным путем. «Свинка» начинается с повышения температуры тела до 39С, выраженной боли в области уха или под ним, усиливающейся при глотании или жевании. Одновременно усиливается слюноотделение .Достаточно быстро нарастает отек в области верхней части шеи и щеки, прикосновение к этим местам вызывает у ребенка выраженную боль . Сама по себе эта болезнь не опасна, неприятные симптомы проходят в течении 3-4 дней. Однако достаточно часто эпидемический паротит заканчивается воспалением в железистых органах, таких как поджелудочная железа и половые железы. Перенесенный панкреатит в некоторых случаях приводит к сахарному диабету. Воспаление половых желез (орхит) чаще встречается у мальчиков. Это существенно осложняет течение заболевания, а в некоторых случаях может закончиться бесплодием. В особенно тяжелых случаях свинка может осложниться вирусным менингитом, который протекает тяжело, но не приводит к летальному исходу. С учетом такого количества возможных осложнений вакцинация против эпидемического паротита внесена в национальный календарь.
Однако достаточно часто эпидемический паротит заканчивается воспалением в железистых органах, таких как поджелудочная железа и половые железы. Перенесенный панкреатит в некоторых случаях приводит к сахарному диабету. Воспаление половых желез (орхит) чаще встречается у мальчиков. Это существенно осложняет течение заболевания, а в некоторых случаях может закончиться бесплодием. В особенно тяжелых случаях свинка может осложниться вирусным менингитом, который протекает тяжело, но не приводит к летальному исходу. С учетом такого количества возможных осложнений вакцинация против эпидемического паротита внесена в национальный календарь.
Корь
Симптомы.
Заболевание начинается с выраженной головной боли, слабости, повышения температуры до 40.0 С. Позднее начинается насморк, кашель, полное отсутствие аппетита. Для кори характерно появление конъюнктивита – воспаления слизистой оболочки глаза, которое проявляется светобоязнью, слезотечением, резким покраснением глаз. Эти симптомы продолжаются 2-4 дня. На 4 день появляется сыпь, которая выглядит как мелкие красные пятнышки различного диаметра. Сыпь возникает на лице и голове (особенно характерна локализация за ушами) и распространяется по всему телу в течение 3-4 дней. Для кори очень характерно, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся несколько дней), которая исчезает в той же последовательности, как появлялась сыпь.
Эти симптомы продолжаются 2-4 дня. На 4 день появляется сыпь, которая выглядит как мелкие красные пятнышки различного диаметра. Сыпь возникает на лице и голове (особенно характерна локализация за ушами) и распространяется по всему телу в течение 3-4 дней. Для кори очень характерно, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся несколько дней), которая исчезает в той же последовательности, как появлялась сыпь.
Заболевание, несмотря на довольно яркую клинику, хорошо переносится детьми, но чревато тяжелыми осложнениями. К ним относятся пневмония, отит, энцефалит (воспаление мозга). Необходимо помнить о том, что после перенесенной кори на протяжении длительного времени (до 2-х месяцев) отмечается угнетение иммунитета, поэтому ребенок может заболеть каким-нибудь простудным или вирусным заболеванием. Нужно оберегать его от чрезмерных нагрузок и контакта с больными детьми. Иммунитет после кори пожизненный.
Заболевание характеризуется очень высокой восприимчивостью. Если человек не болел корью или не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью — он может распространяться даже по вентиляционным трубам и шахтам лифтов, при этом одновременно заболевают дети, проживающие на разных этажах дома.
Если человек не болел корью или не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью — он может распространяться даже по вентиляционным трубам и шахтам лифтов, при этом одновременно заболевают дети, проживающие на разных этажах дома.
Скарлатина
Симптомы.
Скарлатина начинается остро с подъема температуры до 39-40.0 С, рвоты. Сразу же отмечается выраженная интоксикация, головная боль. Наиболее характерным симптомом для скарлатины является ангина. Больные отмечают острую боль при глотании. Может быть беловатый налет на языке и миндалинах. Язык впоследствии приобретает характерный вид – «малиновый язык» (ярко-розовый, крупнозернистый). На 2 день появляется сыпь. Ее отличительной особенностью является то, что ярко-красная мелкоточечная сыпь расположена на красном фоне, что создает впечатление общей сливной красноты. При надавливании на кожу остается белое пятно. Сыпь может располагаться на всем теле, но всегда остается чистым участок между верхней губой и носом и подбородок. Сыпь держится от 2 до 5 дней. Несколько дольше остаются проявления ангины (от 7 до 9 дней).
Сыпь может располагаться на всем теле, но всегда остается чистым участок между верхней губой и носом и подбородок. Сыпь держится от 2 до 5 дней. Несколько дольше остаются проявления ангины (от 7 до 9 дней).
Скарлатина — единственная из «детских инфекций», вызываемая не вирусом, а бактериями (стрептококком группы А).
Это острое заболевание передается воздушно-капельным путем, также возможно заражение через предметы обихода (игрушки, посуда). Болеют дети раннего и дошкольного возраста. Наиболее опасны в отношении инфицирования больные в первые 2-3 дня заболевания. Скарлатиной болеют только дети, так как взрослые уже устойчивы к стрептококку. Переболевшие также приобретают стойкий иммунитет. Иммунитет после детских инфекций вырабатывается практически на всю жизнь, и, переболев один раз, человек вряд ли заболеет повторно. От кори, краснухи, паротита, ветряной оспы защищают вакцины, хотя даже после вакцинации около 3% малышей могут заболеть (это связано с индивидуальными особенностями иммунной системы). Следуя Национальному Календарю прививок, вы сможете уберечь своего малыша от большинства «детских инфекций»!
Ветряная оспа (ветрянка) — Kids’ Med
Ветрянка в настоящее время является чуть ли не самой распространенной детской болезнью. Сильнее всего подвержены болезни малыши в возрасте от полугода до 10 лет.
Иногда взрослые также страдают от данного заболевания, в этом случае заболевание протекает намного тяжелее, но встречается крайне редко.
Как передается ветряная оспа?
В коллективах ветрянка способна поражать многих малышей и быстро распространяться. Заболевание провоцируется отдельным видом вируса герпеса и является чрезвычайно заразным, хотя обычно и относится к неопасным. Вирус передается от одного ребенка второму воздушно-капельным путем, даже если у первого нет проявлений болезни.
Ветрянка вызывает сыпь, но появиться она может лишь со временем, и все это время человек выступает разносчиком заболевания. Когда же сыпь появляется, она часто сопровождается повышенной температурой, после чего уже легко поставить диагноз и оградить больного ребенка от группы здоровых.
Инкубационный период ветряной оспы составляет 1-3 недели, иногда первые симптомы проявляются в течение первых дней после заболевания, но иногда они становятся заметными только спустя 1, 2 или даже 3 недели.
После исчезновения всех признаков болезни ребенок остается заразным еще 7-10 дней.
Симптомы ветряной оспы
Вне зависимости от возраста больного, ветряная оспа имеет всегда схожие симптомы. Болезнь обычно начинается внезапно с резкого повышения температуры до 38 или даже 40 градусов. Вместе с температурой у ребенка может болеть голова, но главным признаком ветрянки является обильная сыпь, которая распространяется по всей поверхности организма и иногда встречается на слизистых оболочках.
Детям чрезвычайно сложно перенести сыпь, так как она сопровождается крайне сильным зудом. Удержаться от расчесывания пузырьков с жидкостью иногда дети не в силах. Больше всего пузырьков появляются на голове, половых органах и во рту.
До появления пузырьков на теле проявляются покраснения кожи, которые могут иметь разный диаметр до 1 см. Спустя некоторое время в этих участках возникают волдыри. Если их не расчесывать, то скоро они трансформируются и станут похожи на подсохшие корочки. Болезнь часто протекает волнообразно, то есть, сыпь может вернуться вновь даже после полного исчезновения.
Особенности лечения
Лечение ребенка от ветрянки обычно направлено на устранение симптомов – сыпи и зуда. Заболевание вылечить нельзя, оно проходит само и исчезает через некоторое время.
Осложнения при ветряной оспе у малышей встречаются крайне редко, намного чаще тяжелое течение болезни встречается у взрослых.
Дети не могут преодолеть тягу расчесывать зудящие пузыри, потому родителям необходимо сделать все возможное для снятия зуда: для обработки воспаленных областей обычно используют водные растворы марганцовки или зеленки.
Делать ли прививку?
Единственный способ гарантированно избежать заболевания – сделать ребенку старше 1 года соответствующую прививку, которая будет действовать несколько лет. Однако многие специалисты сохраняют старое мнение о том, что лучше прививку не делать, чтобы малыш мог переболеть ветряной оспой в детстве и выработать иммунитет.
Если вам требуется консультация по вопросам диагностики и лечения ветряной оспы у детей, вы всегда можете обратиться за помощью к специалистам клиники «Kids MED» в Краснодаре. Наши врачи обладают большим опытом и помогут вам даже в самой сложной ситуации.
К списку статей
Как начинается ветрянка у детей: первые признаки и фото
На чтение 4 мин Просмотров 26 Обновлено
Ветрянка является распространённым инфекционным заболеванием. Чаще всего оно поражает детей в возрасте до 10 лет. В детских коллективах она часто приобретает характер эпидемии.
Особенности ветрянки
Ветрянкой в народе называется острое вирусное заболевание – ветряная оспа. Оно передается воздушно-капельным путём. Вирус в данном случае попадает на слизистые оболочки дыхательных путей человека. Чаще всего ветрянкой заболевают дети, которые находятся в дошкольном и младшем школьном возрасте.
Симптомы заболевания:
- лихорадка;
- зуд на коже;
- появление сыпи в виде папул.
Как проявляется: первые симптомы
Болезнь начинается всегда остро. Сразу поднимается температура тела до высоких показателей – 38-39 градусов. Одновременно на коже возникают высыпания в виде везикулёзных папул. Вначале их можно будет увидеть только на волосистой части головы, а потом на всей поверхности кожи ребенка. Но на ладонях и подошвах ног высыпания при ветрянке не появляются. Вначале они напоминают по своему внешнему виду пятна, которые быстро превращаются в папулы и везикулы с одной камерой. В ней находится прозрачное содержимое. Папулу окружает красный ореол инфильтрата кожи.
Высыпания отличаются беспорядочностью и неравномерностью. При каждом новом появлении высыпаний температура тела также повышается. Кроме кожи папулы могут возникать на любых слизистых оболочках. Не исключение и половые органы.
Заболевание развивается очень быстро и сравнительно быстро затихает. Везикулы становятся бледными уже на второй день после начала болезни. Их поверхность покрывается морщинами и теряет выпуклость. Затем она постепенно подсыхает и покрывается корочками. Через неделю корочки отпадают и на их месте остаются пятна красного цвета.
Всего период высыпаний продолжается примерно 6 дней. Через 20 дней по максимуму больной выздоравливает. Таким образом, инкубационный период ветрянки у детей составляет от 10 до 20 дней.
Заболевание может протекать в зависимости от тяжести в 3-х формах.
- При легкой форме болезни у ребенка наблюдается субфебрильная или нормальная температура. Также он чувствует себя вполне удовлетворительно. Обильные высыпания в этом случае наблюдаются в течение одного или двух дней.
- При средней тяжести протекания ветрянки температура тела может повышаться до 39 градусов. В некоторых случаях у ребенка появляется рвота, головная боль и бессонница. Аппетит также становится намного хуже. На коже и слизистых оболочках обильные высыпания появляются в течение 6 дней.
- Если ветряная оспа протекает в тяжелой форме, температура достигает критических значений – 40 градусов. Ребенок чувствует себя очень плохо. У него возникает рвота, появляется бредовое состояние и головные боли. Аппетит исчезает полностью. Обычно высыпания наблюдаются в течение 8 дней и отличаются повышенной обильностью и зудом.
Фото начальной стадии ветрянки у детей:
Способы лечения
При заболевании ребенка ветрянкой врач назначает обязательный постельный режим. Также большое значение имеет проведение влажной уборки в комнате, где находится больной, каждый день. Очень важно постоянно ее проветривать, чтобы обеспечить доступ свежего воздуха и прохладную температуру. Это необходимо для предотвращения потения ребенка.
Гигиену всего тела также нужно строго соблюдать во время лечения ветрянки. Ребенка следует купать 2 раза в день. В ванночку можно добавлять слабый раствор марганцовки. Для снятия зуда в воду всыпают пищевую соду или кукурузный крахмал. Также хорошо помогают при ветрянке ванночки с овсяной мукой. При сильном зуде могут быть назначены антигистаминные препараты.
Для подсушивания везикул используется зеленка или раствор Риванола. Также врачи часто назначают раствор Фукорцина. Чтобы не допустить расчесываний и проникновения инфекции в кожу, ногти ребенка нужно коротко подстригать. Также следует их более тщательно мыть в течение дня. Каждый день нужно менять белье на чистое. Оно должно быть изготовлено из натуральных тканей, например, хлопка. При высокой температуре ребенку можно дать Парацетамол (в таблетках, сиропе или суспензии).
В питании больного ребёнка должны присутствовать в большом количестве фрукты, овощи и молочные продукты. Можно делать отвары из шиповника, готовить компоты из сухофруктов, настой из ягод, например, из клюквы. Но сладких и мучных изделий лучше ребенку не предлагать. Если возникают осложнения, врачом назначаются лекарства.
Профилактика болезни
Для профилактики ветряной оспы нужно сделать прививку, которая поможет уберечь малыша от данного вируса. В то же время не стоит сильно переживать, если ребенок заболел ветрянкой. В детском возрасте данное заболевание проходит намного легче и практически без осложнений, чего нельзя сказать о взрослых.
что за болезнь? Симптомы, лечение, последствия
Корь что за болезнь? Как вовремя распознать, какие ее последствия, как она лечится? Обо всем мы поговорим в этой статье. Корь – вирусное заболевание, которое передается воздушно-капельным путем, непосредственно от зараженного человека.
Немного истории.
Когда возникло такое заболевание, как корь? История болезни нам поможет разобраться в том вопросе. Первый случай, который был зафиксирован, произошел в 9 веке, и был описан одним арабским врачом, Разесом. Ошибочно доктор посчитал, что пациент болеет легкой формой оспы. Поэтому первое время корь имела название «малая болезнь» (morbilli), а оспа – morbus, что означает «большая болезнь». Корь что за болезнь? Какие симптомы она имеет и как протекает? Это удалось установить только в 17 веке, благодаря Сиденхому (Англия) и Мортону (Франция). Но эти врачи не смогли установить причину заболевания, и лишь 1911 году были проведены опыты над обезьянами, и удалось установить, что корь — это острое вирусное заболевание, которое передается воздушно-капельным путем. Возбудитель заболевания был установлен только в 1954 году. Корь — заболевание, об опасности которого должен знать каждый. Начиная с середины 19 века и до начала 20 века корь была самой опасной детской болезнью, которая зачастую заканчивалась летальным исходом. Снизить эпидемию заболевания удалось только после того, как была разработана вакцина. Обязательная вакцинация смогла снизить активность заболевания, а в некоторых странах и вовсе ликвидировала ее. Однако случаи заболевания фиксируются и сегодня, ежегодно, по статистике ВОЗ, погибает около 30 тысяч людей.
Симптомы у детей.
В первую очередь стоит заметить, что больше всего заражению подвержены детки в возрасте от года до 7 лет, реже фиксируются случаи заражения детей старше 7 лет и взрослых.
Важно знать: корь начинает себя проявлять через 7-14 дней. Корь что за болезнь? Как ее диагностировать? Для того чтобы вовремя начать лечение, нужно уметь распознать заболевание.
Болезнь корь симптомы у детей имеет следующие:
- Плохое самочувствие.
- Нарушение сна.
- Вялость.
- Усталость.
- Головная боль.
- Плохой аппетит, или полное его отсутствие.
- Повышение температуры.
Катаральный этап длится от 3 до 5 дней. Симптомы следующие:
- Воспаляется горло.
- Появляется кашель.
Дальше хуже. Болезнь начинает поражать сосуды, мелкие капилляры на глазах и коже начинают лопаться. Начинается насморк с гнойными выделениями. Появляется отечность на лице, затекают глаза. У зараженного ребенка появляется боязнь света, от этого он постоянно щурит глаза. Температура повышается до 40 градусов, постепенно кашель становится сильнее, может появиться рвота.
Лишь после того, как у ребеночка появляются основные симптомы кори, ему ставится точный диагноз.
Для постановки диагноза врач обязательно назначает:
- Общий анализ крови.
- Общий анализ мочи.
- Анализ на выделение вируса в крови.
- Рентген грудной клетки.
- В некоторых случаях электроэнцефалографию.
Основные симптомы болезни: корь у детей
- Мелкие высыпания, размером с крупинку, на внутренней поверхности губ и щек. При наличии таких симптомов ребенка обязательно нужно изолировать.
- В отличие от других детских заболеваний, сыпь при кори появляется не в хаотичном порядке, а поэтапно. В первую очередь розовые пятна появляются на волосистой части головы и за ушками. Затем переходят на переносицу, и постепенно растекаются по всему лицу. На второй день сыпь начинает распространяться по верхней части тела (руки, грудь). Третий день — ноги.
- С момента появления сыпи, температура тела резко поднимается до 40 градусов.
- Сыпной период длится от 4 до 7 дней.
Признаки болезни корь у взрослых.
Хоть корь и принято считать детской болезнью, но все же и взрослые не застрахованы от заражения. Как протекает болезнь у взрослых, какие симптомы свидетельствуют о заболевании? Мы рассмотрим основные признаки болезни. Корь — это то, что нельзя оставлять без внимания!
- В первую очередь резко ухудшается самочувствие, пропадает аппетит, появляются жуткие головные боли и бессонница. Заболевший чувствует себя как при простудном заболевании, у него першит в горле, появляется насморк, резко повышается температура, увеличиваются лимфоузлы.
- После 2 — 5 дней все симптомы пропадают, появляются силы, бодрость.
- Спустя сутки после улучшения болезнь наступает с новыми силами. Все симптомы возвращаются, но уже более остро и болезненно.
- Следующий этап — сыпь. Появляется много пятен, которые впоследствии соединяются и превращаются в одно сплошное пятно. Сыпь появляется в определенной последовательности: за ушами, голова, верхняя часть тела, нижняя часть тела.
Терапия
Очень коварная болезнь — корь. Лечение должно начинаться незамедлительно. Как оно должно происходить у детей? После того как доктор назначил анализы, и диагноз подтвердился, назначается лечение. К сожалению, на сегодняшний день единого лекарства от кори не разработано, поэтому все силы направлены на лечение симптомов.
Прописываются жаропонижающие препараты для детей на основе ибуфена и парацетамола.
Высокая температура и рвота приводят к обезвоживанию организма, поэтому обязательно нужно соблюдать питьевой режим.
- Поскольку у ребенка появляется боязнь света, то окна в комнате, где он находится, необходимо занавесить темными плотными шторами. Вечером используйте ночник.
- Используются антигистаминные средства, чтобы снять отечность и зуд от высыпаний.
- Доктор назначает отхаркивающие препараты, что помогут облегчить приступы кашля.
- Положены капли в нос (сосудосуживающие) и в глаза (при конъюнктивите).
- Горло и полость рта обрабатывается ромашкой.
- Принимаются антибиотики.
- Потрескавшиеся губы от высокой температуры необходимо смазывать влажным платком.
Зараженный ребенок не должен контактировать с другими детьми, ему прописывается постельный режим и полный покой. Кроме лекарств, обязательно необходимо проветривать помещение, делать влажную уборку 2 раза в день, увлажнять воздух. Обязательное условие в лечении — это соблюдение диеты. Вся еда, которую кушает ребенок, должна быть калорийной, так как для борьбы с вирусом организму нужны силы и немалые. Но в то же время пища должна быть легкоусвояемой, натуральной. Госпитализация при кори происходит редко, только в тех случаях, когда симптоматика заболевания протекает очень остро. В основном же больные остаются дома и обязательно выполняют все указания доктора.
Лечение кори у взрослых
Первое что необходимо сделать, так это облегчить состояние больного. Антибиотики используются, чтобы побороть воспалительные процессы. Если заболевание протекает в легкой форме, то необходимости в госпитализации нет. Для того чтобы восполнить потерю жидкости в организме, необходимо пить много воды, сиропов, чая, компотов. –
Поскольку при кори воспаляются слизистые рта, то необходимо уделить особое внимание гигиене. Горло необходимо полоскать настоем из ромашки и водно-солевым раствором. Также лечение обязательно включает в себя препараты от кашля с откашливающим эффектом, преднизолон, жаропонижающие.
Корь: осложнения
- Наиболее опасные и распространенные осложнения, к которым может привести корь:
- Пневмония – инфекционное воспаление легких.
- Нарушение зрения, редко полная слепота.
- Отит – воспалительный процесс в ухе.
- Ларингит – воспалительный процесс в слизистых гортани.
- Энцефалит – воспаление головного мозга.
- Стоматит – воспаление слизистой оболочки рта.
- Полиневрит – множественное поражение нервных волокон.
- Бронхопневмония – острое воспаление бронхов.
Осложнения у взрослых
В большинстве случаев корь не оставляет после себя никаких последствий, но все же, хоть и редко, болезнь не дает о себе забыть и после лечения. Итак, чем опасна корь?
Последствия болезни у взрослых могут быть следующие:
- Бронхиолит – острое воспаление бронхиол, передается воздушно-капельным путем.
- Круп – воспаление дыхательных путей. Бронхит.
- Миокардит в легкой степени – поражение сердечной мышцы.
- Иногда болезнь откладывает отпечаток на зрении, может привести к полной слепоте.
Профилактика
Существует два вида профилактики: экстренная и плановая. Экстренная профилактика проводится в том случае, если точно установлен факт контакта с зараженным человеком. Но при этом должно быть достоверно известно, что ребенок ранее не болел корью, и не был привит. В таких случаях вводится иммуноглобулин. Препарат должен быть введен в течение 5 дней со дня контакта. Плановая профилактика — это не что иное, как прививка. Что такое прививка? Это искусственное введение вируса, для того чтобы организм смог выработать иммунитет. Согласно графику вакцинаций, первую плановую прививку против кори ребенок получает в 1 год, вторую — в 6 лет.
После плановой прививки каждая мама предупреждается о возможных последствиях и реакциях детского организма. Поэтому мама обязательно должна тщательно следить за состоянием ребенка после вакцинации. Есть симптомы, при появлении которых родители немедленно должны отреагировать и обратиться за помощью к медикам. Среди них:
- Насморк.
- Конъюнктивит.
- Повышение температуры.
- Кашель.
Особую бдительность необходимо проявить с 5 по 20 день после введения вируса. Любая сыпь на теле — повод пойти к доктору. Ведь лучше лишний раз подстраховаться, чем рисковать здоровьем ребенка. Любая мама должна знать, что каждая прививка делается только здоровому ребенку. С момента последнего заболевания должно пройти от 1 до 6 недель. Прививку против кори может получить каждый желающий, для этого необходимо обратится в поликлинику по месту жительства. При себе обязательно необходимо иметь карточку с записями о сделанных ранее прививках. Малоприятная болезнь — корь. Фото наглядно это демонстрируют. Тело больного зудит и чешется.
Краснуха, ветрянка, корь – инфекционные болезни, чаще всего встречающиеся у детей. Тем не менее, взрослый человек тоже может ими заболеть. Намного тяжелее переносится в этом случае болезнь корь. Фото взрослых зараженных мало чем отличаются от изображений проявления заболевания у детей, но самочувствие ребенка на порядок лучше в течение всего периода болезни.
Карантин
Очень важно изолировать больного от здоровых, особенно детей. Но как мы знаем, в больницу инфицированных больных помещают только в особых случаях, поэтому необходимо выделить дома отдельную комнату. Если такой возможности нет, то следует на время отвезти здоровых детей к родственникам. В помещении, где находится больной, обязательно делается влажная уборка, проветривание. Все окна необходимо завесить плотными шторами, чтобы в комнате был полумрак. Очень важно выделить заболевшему члену семьи отдельные столовые приборы: тарелки, кружки, ложки. Немаловажно ношение марлевой повязки, как больным, так и теми, кто за ним ухаживает. Ухаживать за заболевшим ребенком должен привитый или переболевший корью взрослый. Обязательно стоит помнить, что детская болезнь корь очень заразна.
Корь при беременности
А что если корью заболела беременная женщина? Насколько опасна болезнь для ребеночка и будущей мамы? Любые вирусные заболевания (корь, ветрянка или краснуха) крайне опасны во время беременности. Что относительно кори, то если женщина заразится вирусом на раннем сроке беременности, то это чревато разнообразными пороками в развитии плода. И несмотря на все современные методы диагностики, у врачей нет возможности установить, насколько болезни удалось поразить мозг ребенка. Выявить это можно лишь после рождения. В случае если беременная женщина заболела корью на позднем сроке, вероятность заражения ребенка очень высока. А значит это лишь то, что ребенок родится с вирусом. Чревато это тем, что детский, еще неокрепший организм, скорее всего, не сможет перенести заболевание. Несмотря на всю опасность, корь не является показанием к аборту, например, как в случае с краснухой. Но все же, если женщина заболела корью на раннем сроке, врач обязательно предупреждает будущую маму о возможных необратимых последствиях. Но выбор всегда остается за женщиной. Естественно, любая будущая мама не хочет, чтобы ее ребенок имел какие-либо заболевания. Поэтому во время беременности женщина должна не только правильно питаться и принимать все необходимые витамины, но и тщательно следить за своим здоровьем.
Краткие итоги вышесказанного
Корь что за болезнь? Это опасное заболевание, которое распространяется воздушно-капельным путем, имеет острое течение. Заболевание достаточно древнее, тем не менее, способов лечения кори нет. Лечатся только симптомы заболевания. К счастью, болезни детей (корь) признаки имеют ярко выраженные, не заметить их не удастся.
Наиболее часто от кори страдают детки дошкольного и младшего школьного возраста, однако это не означает, что взрослые защищены от заражения. Лучшая профилактика — это вовремя сделанная прививка: первая — в 1 год, вторая — в 6 лет. Дальше по желанию. Болеющий член семьи обязательно изолируется от здоровых родственников.
Как начинается ветрянка у детей: первые признаки
Вид красной сыпи и плачущий малыш, всем своим видом показывающий, как он несчастен и как ему плохо, способен вызвать настоящую панику у молодой мамы и всех родственников.
И это неудивительно, ведь ситуация и впрямь нестандартная! Что могло служить причиной? Вероятно, это ветряная оспа, но чтобы узнать точно, предлагаю разобраться, как начинается ветрянка у детей, первые признаки и симптомы. Именно с этим аспектом мы разберёмся подробно и полно. А лечением займёмся в другой статье.
Как и где можно заразиться
Ветряная оспа является летучей инфекцией со стопроцентной восприимчивостью, то есть очень заразной. Вирус способен передвигаться по воздуху более, чем на 100 м.
Таким образом, чтобы заразиться, с больным малышом не нужно играть, целоваться и обниматься. Достаточно находиться на расстоянии около 100 м или в одном замкнутом помещении.
Источник инфекции может посещать тот же детский сад, или проживать в том же подъезде, что и вы – и этого достаточно для заражения.
В большинстве случаев этой инфекции подвержены дети до 12 лет, но встречаются случаи заражения и среди взрослых людей. Соответственно, заразиться можно от кого угодно, но больше вероятность подхватить вирус от ребенка.
У грудничков до шести месяцев заболевание не встречается, поскольку младенец ещё защищён от вируса материнскими антителами (если мать болела этим вирусом или была вакцинирована). После шести месяцев риск заболеть резко повышается.
Первые признаки
Ветрянка может протекать по-разному и в разных формах. При лёгкой форме может отсутствовать температура вовсе и быть всего пара прыщиков, которых вы не заметите. При средней форме отмечается умеренно повышенная температура тела (до 38 градусов) и высыпания на теле. При тяжёлой форме температура повышается до 40 градусов, состояние малыша значительно нарушено, как при сильных ОРВИ, и всё тело покрыто сыпью.
То, как протекала болезнь у соседки, не определяет того, как она будет протекать у вас. Но вы вполне можете спрогнозировать её тяжесть, расспросив бабушек о том, как болели ветряной оспой в детстве вы и ваш муж.
Есть огромная доля вероятности, что и ваши дети перенесут инфекцию схожим образом.
Тем не менее, есть универсальные первые симптомы, по которым можно сказать с уверенностью, что мы имеем дело именно с ветряной оспой.
Сыпь
Начинает проступать в виде красных пятен. Спустя несколько часов они превращаются в пузырьки, наполненные прозрачной жидкостью. Смотрите, как это выглядит, на фото ниже.
На второй-третий день жидкость в пузырьках становится мутной.
На третий-четвертый день пузырьки подсыхают и начинают покрываться корочкой.
На 6-8 день корочки на пузырьках подсыхают и отпадают сами. Кожа под пузырьком остаётся ровной и гладкой.
Одним из признаков именно ветряной оспы является отсутствие четких правил относительно того, где начинается сыпь на теле ребенка. Первые пятна могут появиться на спине, на ногах, на голове и других местах.
Именно то, откуда (с каких частей тела) начинается сыпь при ветрянке, то есть откуда угодно, отличает болезнь от кори, когда мелкие розовые пятна начинают своё появление с головы, появляясь на лице и за ушами и постепенно начинают спускаться вниз по телу, через пару дней доходя до ног. При кори в пузырьках нет жидкости, как при ветрянке. Смотрите на фото, как выглядит сыпь при кори (на фото ниже), чтобы не спутать с сыпью при ветряной оспе.
Высыпания при краснухе более мелкие, бледные и в меньшем количестве, как на фото ниже.
Зуд
Характерным признаком является зуд в пятнах и пузырьках. Кроха стремится расчесать их всеми возможными способами.
Родителям следует знать, что делать, и всячески этому препятствовать, поскольку при расчесывании пузырьков возможно инфицирование ранок и бактериальные осложнения. Кроме того, от сильных расчёсываний пузырьки не заживут без следов, оставив на всю жизнь некрасивые «оспины».
Зуд при краснухе и кори практически отсутствует.
Температура
Как правило, одновременно с появлением красных пятен повышается температура тела. То, насколько она повысится, зависит от восприимчивости к вирусу.
Может ли ветрянка начаться без температуры? Да, если болезнь протекает в лёгкой форме. В среднем повышение температуры тела имеет место до 38 градусов, в редких случаях, когда болезнь протекает тяжело – до 40 градусов.
При кори температура тела может повышаться также существенно, а при краснухе практически никогда не бывает сильной лихорадки.
Другие симптомы
Наблюдается общее ухудшение самочувствия: слабость, сонливость, капризность, плаксивость, отказ от еды.
В отличие от ветрянки, при кори характерен также насморк, кашель, конъюктивит и сильное увеличение лимфоузлов. При краснухе имеют место симптомы ОРВИ, как и при кори, однако намного менее выраженные.
Как отличить первые признаки ветрянки от кори и краснухи
При всех трёх болезнях имеет место сыпь, и на первый взгляд представляется сложным их разграничить. Как понять, что у ребенка ветряная оспа? Достаточно знать, как выглядит начинающаяся ветрянка, внимательно посмотреть на больного, и всё становится понятно.
Для наглядности я представила в таблице признаки, по которым вы сможете отличить ветрянку от кори и краснухи.
| Симптом | Ветрянка | Корь | Краснуха |
| Как выглядит сыпь | Красная, спустя несколько часов в виде пузырьков с мутной жидкостью | Мелкие розовые пятна, которые сливаются друг с другом | Более бледные мелкие розоватые пятна, не сливаются друг с другом |
| Как начинается сыпь | На разных частях тела может быть разное количество | На голове: на лице и за ушами, постепенно по туловищу спускается вниз, и через пару дней появляется на ногах | На лице, и через несколько часов на всём теле |
| Зуд | Есть | Отсутствует | Отсутствует |
| Температура | Есть, до 38-40 градусов. | Есть, до 38-40 градусов. | Есть, в среднем до 37,5 градусов. |
| Другие симптомы | Слабость, сонливость, плаксивость, отказ от еды. | Слабость, сонливость, плаксивость, отказ от еды, головная боль. | Слабость, сонливость, плаксивость, отказ от еды, увеличение лимфоузлов, особенно на задней поверхности шеи и на затылке. |
Итак, у вас ветрянка? Нервничать и переживать в такой ситуации совершенно не нужно, однако важно знать как распознать все симптомы ветрянки у детей и быстро вылечить.
Ветрянка у детей до года: симптомы и лечение грудничков
Ветрянка – одно из наиболее распространенных вирусных заболеваний у детей. Чаще всего возникает в дошкольном и младшем школьном возрасте, но иногда – и у грудничков. Правда, что ветрянка у детей до года проходит с осложнениями? И как бороться с болезнью?
четверг, апреля 25th, 2019
Присоединяйтесь к Клубу Заботливых Мам NestleBaby®!
Зарегистрируйся сегодня
Получайте полезные советы и принимайте участие в тестировании продукции
Ветряная оспа, по некоторым данным, чаще всего поражает детей от 6 месяцев до 10 лет. Течение болезни у младенцев довольно тяжелое и требует тщательного ухода со стороны родителей, а также обязательного обращения за помощью к врачу. Какие симптомы свидетельствуют о появлении ветрянки у младенца?
Симптомы ветрянки
Общие признаки возникновения болезни:
- Обильная сыпь
- Внезапное повышение температуры
- Слабость
- Головная боль
Основной признак ветряной оспы – обильная сыпь в виде небольших пузырьков с жидкостью на коже и слизистых оболочках. Их появление сопровождается зудом, который приносит малышам сильнейший дискомфорт.
Сыпь появляется на теле, голове (и в волосистой части, и на лице), во рту, на половых органах.
Как лечить ветрянку у маленьких детей
Заболевание не лечится, поэтому все мероприятия со стороны взрослых направлены на минимизацию симптомов у ребенка. Например, новорожденный может расчесать сыпь, поэтому родители должны следить, чтобы ранки не инфцировались. Также важно бороться с зудом, чтобы младенец мог спокойно спать. Обычно кожу обрабатывают антисептиками: водным раствором марганцовки, зеленки или фукроцина либо жидкостью Кастеллани (но ни в коем случае не спиртовыми растворами). Однако не слишком часто – в ином случае это может привести к раздражению и даже появлению рубцов.
Не стоит забывать подстригать крохе ногти, чаще менять постельное и нательное белье.
Давайте малышу побольше жидкости. Могут понадобиться и жаропонижающие средства, антигистаминные препараты от зуда (только по назначению врача).
Никогда не давайте ребенку аспирин – он способен спровоцировать проблемы с печенью.
Специальных таблеток от ветрянки не существует. Антисептики не действуют на вирус, а противовирусные препараты обычно не назначаются. Но если болезнь протекает особенно тяжело – долго не опускается температура, нагниваются пузырьки, – вызывайте скорую помощь. Но даже если этого не случилось, не рискуйте, а сразу обратитесь к врачу для разработки плана лечения.
Особенности ветрянки у детей до года
Ветряная оспа у младенцев проявляется теми же симптомами, что и у более старших деток, но только в особо сложной форме, что способно нанести серьезный ущерб организму. Например, негативно повлияв на развитие внутренних органов (могут пострадать суставы, сердце, легкие и почки) и нервную систему ребенка. Поэтому лечение грудничков всегда должно проходить под контролем специалиста.
Ветрянка у детей до года нередко сопровождается повышенной температурой, появлением незаживающих ранок, судорогами и даже потерей сознания.
Отличная защита грудничков – мамин иммунитет, если женщина переболела ветрянкой. Если нет, то до беременности желательно сделать прививку против ветряной оспы. Уберечь малыша поможет и грудное вскармливание, повышающее иммунитет.
Читайте также: Забота о здоровье ребенка на протяжении всей жизни
Даже если карапуз заболеет, пребывая на ГВ, он перенесет ветрянку легче.
Переболеть или сделать прививку?
Мнения разделились: одни считают, что лучше сделать прививку, как только малышу исполнится 1 год. Другие настаивают на том, чтобы карапуз как можно раньше переболел ветряной оспой и таким образом получил иммунитет на всю жизнь.
Но все же многие врачи советуют прививать детей. Не всегда болезнь протекает легко, особенно у грудничков. Тогда ветрянка может вызвать тяжелые осложнения, например, воспаление головного мозга, появление опоясывающего лишая, вторичной инфекции. Или на коже просто могут остаться рубцы. И, конечно же, деткам с хроническими заболеваниями все же лучше избегать заражения какими-либо вирусами.
Читайте также: Развитие мозга ребенка: от 0 до 3 лет
Еще раз повторим: при ветрянке у детей до года сразу обращайтесь к педиатру (а при серьезных осложнениях вызывайте скорую помощь). Не занимайтесь самолечением, ведь нет ничего ценнее, чем здоровье ребенка.
Другие статьи:
Сахарный диабет у детей: причины, признаки и симптомы
Поллиноз у детей: боремся с аллергией на пыльцу
Развитие ребенка в 9 месяцев
Подробнее
Ветряная оспа у взрослых: повышенный риск осложнений
Какие взрослые подвержены риску заболевания ветряной оспой?
Хотя ветряная оспа никогда не была распространена среди взрослых, она стала еще менее распространенной с тех пор, как в 1995 году началась широкомасштабная вакцинация, по словам Деборы С. Клементс, доктора медицины, заведующей кафедрой семейной и общественной медицины Медицинской школы Файнберга Северо-Западного университета в г. Чикаго.
«Мы видим это у людей, которые не были вакцинированы после 1995 года, и у людей с ослабленным иммунитетом», — говорит д-р.Клементс. В эту вторую группу потенциально входят люди с раком, аутоиммунными заболеваниями, ВИЧ / СПИДом и другими заболеваниями.
В некоторых случаях болезнь может ослабить вашу иммунную систему, например, при ВИЧ / СПИДе и некоторых типах рака. В других случаях такой эффект может иметь лечение вашего заболевания — например, химиотерапия от рака или иммунодепрессанты от аутоиммунного заболевания, такого как ревматоидный артрит.
Следующие группы взрослых считаются подверженными повышенному риску ветряной оспы и ее осложнений:
- Люди с ослабленной иммунной системой (из-за состояния здоровья или лечения)
- Люди, принимающие стероидные препараты, например, от астмы
- Беременные женщины, не болевшие ветряной оспой (2)
Ветряная оспа очень заразна, и вы можете заразиться ею, просто находясь в одной комнате с больным ею.(3)
Болезнь «распространяется воздушно-капельным путем», — отмечает Клементс. Это означает, что у вас больше шансов заразиться ветрянкой от человека, который кашляет или чихает, но вполне возможно, что даже разговор может распространить болезнь.
У вас больше шансов заболеть ветряной оспой, если вы постоянно контактируете с больным или с группами, которые могут его переносить, например, с непривитыми детьми. (3)
Поскольку вы не можете получить вакцину от ветряной оспы во время беременности, особенно важно ограничить риск заражения беременными женщинами, которые не были вакцинированы или переболели этой болезнью.
«Беременным следует избегать контактов с людьми, заболевшими ветряной оспой или опоясывающим лишаем», — подчеркивает Клементс.
Опоясывающий лишай — это реактивация вируса ветряной оспы, которая происходит в более позднем возрасте. Человек с опоясывающим лишаем не может передать опоясывающий лишай другому человеку, но может передать вирус ветряной оспы — вирус, вызывающий как ветряную оспу, так и опоясывающий лишай — человеку, который не болел ветряной оспой и не был вакцинирован от нее. Риск невелик: человеку потребуется длительный контакт с поражениями (язвами) опоясывающего лишая другого человека, чтобы заразиться вирусом.
Симптомы ветряной оспы у взрослых
Когда взрослые заболевают ветряной оспой, она имеет тенденцию вызывать симптомы так же, как когда болезнь поражает детей — до определенной степени.
Это означает, что вначале лихорадка и некоторые симптомы со стороны верхних дыхательных путей (например, насморк) обычно развиваются до того, как появляется сыпь при ветряной оспе, по словам Клементса. Эти симптомы обычно проявляются через 10–21 день после заражения вирусом ветряной оспы.
Сыпь, которая появляется в следующий раз, обычно является признаком ветряной оспы.Обычно это начинается с небольших красных шишек, которые затем переходят в маленькие волдыри на больших участках кожи. (2,3)
Типичный волдырь от ветрянки иногда описывают как «каплю росы на лепестке розы», потому что это небольшой прозрачный волдырь на красной поверхности кожи, — говорит Клементс. это от множества других видов сыпи ».
В течение 5–7 дней волдыри обычно лопаются и образуют корку, которая превращается в струп. Эти струпья отпадают, когда кожа под ними заживет, обычно в течение 20 дней после первого появления сыпи.(4)
Возможные осложнения ветряной оспы у взрослых
Взрослые, заболевшие ветряной оспой, подвергаются большему риску осложнений, особенно пневмонии (инфекции легких).
Ветряная оспа пневмонии «может быть очень и очень серьезной», — говорит Клементс. «Это вирусная пневмония, которую нелегко лечить из-за поведения вируса. В определенной степени мы можем использовать противовирусное средство, но оно не очень эффективно ».
Этот тип пневмонии имеет тенденцию к быстрому развитию и обострению.Хорошая новость, по словам Клементса, заключается в том, что «мы больше этого не видим».
Еще одна серьезная проблема, по словам Клементса, заключается в том, что беременная женщина передаст проблемы своему ребенку, заразившись ветряной оспой.
Ветряная оспа на ранних сроках беременности может вызвать у новорожденного низкий вес при рождении или врожденные дефекты, такие как аномалии конечностей.
И если вы заболели ветряной оспой непосредственно перед или после родов, это может быть передано вашему новорожденному как опасная для жизни инфекция.(2)
Профилактика и лечение
Лучший способ предотвратить ветряную оспу для большинства людей — это пройти вакцинацию.
Вы даже можете получить защиту, сделав вакцину в течение 3-5 дней после контакта с вирусом ветряной оспы. На этом этапе вакцина может предотвратить инфекцию или может привести к менее серьезным симптомам и снижению риска осложнений. (3)
«Если у вас развиваются симптомы ветряной оспы во взрослом возрасте, важно распознать их на ранней стадии, чтобы вы могли лечиться противовирусными препаратами», — говорит Клементс.Это делается «для того, чтобы у вас не развились более сложные симптомы», — говорит она.
Не забудьте заранее позвонить своему врачу и сообщить о своих симптомах, поскольку вас могут попросить использовать другой вход на приеме, чтобы избежать заражения других ветрянкой.
Что касается ухода за собой, Клементс рекомендует при необходимости принимать Адвил (ибупрофен) или Тайленол (ацетаминофен) для устранения дискомфорта, а также принимать овсяные или коллоидные ванны, чтобы уменьшить зуд.
Вы представляете опасность заражения для других незадолго до появления сыпи и до тех пор, пока все ваши волдыри не покроются коркой, в общей сложности от 7 до 10 дней.В это время, говорит Клементс, вы должны не ходить на работу дома и сводить к минимуму другие прогулки в закрытых помещениях.
Если вам приходится длительное время находиться рядом с другими людьми, пока вы заразны, Клементс рекомендует подумать о ношении маски для лица.
Когда дело доходит до профилактики ветрянки, лучшая новость заключается в том, что из-за повсеместной вакцинации вы вряд ли ее получите — и точка.
В более ранние периоды своей карьеры Клементс говорит: «Не было ничего необычного в том, что пациенты, работающие в педиатрических отделениях, заболели ветряной оспой.Но теперь, благодаря вакцине, «это уже очень, очень редко можно увидеть».
Ветряная оспа | Национальное географическое общество
Вирус ветряной оспы, вызывающий ветряную оспу, печально известен отчасти из-за высокой степени передачи. Однако сегодня ветряная оспа в Соединенных Штатах встречается гораздо реже, чем раньше.
Вирус ветряной оспы распространяется через частицы, передаваемые по воздуху, а также при контакте кожи с кожей. Примерно через два дня после заражения начинают формироваться волдыри.Помимо этих волдырей, у инфицированного человека начинается зуд. Другие симптомы включают усталость и жар. Хотя симптомы вызывают дискомфорт, ветряная оспа, как правило, не опасна для жизни. Однако ветряная оспа может представлять более серьезную угрозу для младенцев, беременных женщин и людей с ослабленной иммунной системой. В редких случаях ветряная оспа может вызвать серьезные осложнения, например, пневмонию.
Ветряная оспа не так распространена в США, как раньше. Раньше ветряная оспа вызывала около 4 миллионов случаев ежегодно.Теперь, благодаря вакцине против ветряной оспы, которая примерно на 90 процентов эффективна в предотвращении ветряной оспы после двух доз, заболевание встречается гораздо реже.
Вакцина против ветряной оспы была впервые использована в США в 1995 году. С 2006 года Центры по контролю и профилактике заболеваний (CDC) рекомендовали детям получить две дозы вакцины: одну в возрасте от двенадцати до пятнадцати месяцев, а другую — в четыре-шесть месяцев. годы. Эта вакцина доступна отдельно или в сочетании с вакциной против кори и краснухи (MMR).Несмотря на то, что вакцина против ветряной оспы очень эффективна для защиты отдельных лиц и сообществ, вы все равно можете заразиться ветряной оспой, если вы были вакцинированы, но симптомы, вероятно, будут намного слабее, чем те, которые испытывает кто-то, кто не был вакцинирован.
Вирус ветряной оспы можно лечить противовирусным препаратом, известным как ацикловир, но, поскольку случаи заболевания часто протекают в легкой форме, желательно, чтобы ветряная оспа просто протекала своим ходом. Симптомы, особенно зуд, можно облегчить с помощью домашних процедур, включая лосьон с каламином и овсяные ванны.Снятие зуда особенно важно, чтобы инфицированный человек не разрезал волдыри, которые могут привести к инфекции и позволить вирусу распространиться быстрее.
Вирус ветряной оспы вызывает не только ветряную оспу; он может реактивироваться в более позднем возрасте и вызывать опоясывающий лишай, который вызывает болезненную кожную сыпь и поражает нервную систему. Человек с опоясывающим лишаем все еще может распространять вирус ветряной оспы, но у человека, которого они заразят, разовьется ветряная оспа, а не опоясывающий лишай. Как и ветряная оспа, опоясывающий лишай встречается у одной трети U.Популяция С. в какой-то момент своей жизни.
Два к одному: вакцина против ветряной оспы снижает риск опоясывающего лишая у детей
Организации здравоохранения рекомендуют вакцину против ветряной оспы детям в возрасте одного года, чтобы защитить их от ветряной оспы, но вакцина, похоже, имеет еще одно преимущество: она снижает риск заболевания. Опоясывающий лишай, болезненная и потенциально изнурительная сыпь, вызванная реактивированным вирусом ветряной оспы, у более чем половины детей старше двух лет, согласно новому исследованию.
Приблизительно 38 на 100 000 детей, вакцинированных против ветряной оспы, заболевают опоясывающим лишаем в год, по сравнению со 170 на 100 000 непривитых детей, как выяснили исследователи. Более того, частота инфицирования опоясывающим лишаем была ниже у детей, получивших обе рекомендуемые дозы вакцины против ветряной оспы, по сравнению с теми, кто получил только первую дозу.
Ветряная оспа, когда-то распространенный в детстве вирус, вызывающий жар и сыпь, длящиеся до недели, редко вызывает смерть у детей. До вакцинации два-три из каждых 1000 ЕД.Заболевшие дети С. были госпитализированы, от этого ежегодно умирало около 100 детей. Это часто более тяжелое течение у подростков и взрослых.
Могут возникнуть серьезные осложнения, такие как инфекция и воспаление головного мозга, а также необратимые рубцы, но более серьезная угроза ветряной оспы — это то, что может случиться спустя годы. После заражения вирус ветряной оспы остается латентным в нервных корешках и может реактивироваться, вызывая опоясывающий лишай, который обычно поражает десятилетия спустя и может вызвать серьезную долговременную нервную боль или потерю зрения.По данным Центров США по контролю и профилактике заболеваний, официально называемое опоясывающим герпесом, заболевание поражает около трети людей, переболевших ветряной оспой, обычно проявляясь в пожилом возрасте. Уровень инфицирования опоясывающим лишаем растет более двух десятилетий. Хотя риск увеличивается с возрастом, он также может развиться у детей, особенно если их иммунная система ослаблена.
Согласно последним данным Национального исследования иммунизации, около 91 процента детей в США вакцинированы от ветряной оспы, но это не обязательно означает, что они не могут заразиться опоясывающим лишаем.Вакцина против ветряной оспы производится с использованием живого аттенуированного (ослабленного) вируса ветряной оспы, поэтому «неудивительно, что он также может стать латентным после вакцинации», — объясняет Энн А. Гершон, профессор детских инфекционных болезней Колумбийского университета. «Вирус был изменен, поэтому вакцина редко вызывает симптомы, но после иммунизации и после естественного заражения вы несете вирус в своих нейронах на всю оставшуюся жизнь», — говорит Гершон, написавший редакционную статью, сопровождающую Новое исследование, которое было опубликовано в июне в Pediatrics , и которое не принимало участия в работе.
Предыдущее исследование с небольшими группами выявило противоречивые результаты относительно частоты опоясывающего лишая у детей, вакцинированных от ветряной оспы, с более низкими показателями у детей старшего возраста, но более высокими показателями у детей ясельного возраста. В новом исследовании исследователи проанализировали медицинские записи почти 6,4 миллиона детей (от новорожденных до 17-летних), которые с 2003 по 2014 год получали помощь в шести медицинских организациях на Западе, Северо-Западе и Среднем Западе. Они изучили записи. от рождения ребенка или поступления в систему здравоохранения до 18 лет (или выхода из системы), поэтому любые инфекции опоясывающего лишая после 18 лет не учитывались.Половина детей была вакцинирована, по крайней мере, в течение части полного периода исследования; другой половины не было.
Авторы обнаружили, что одна доза вакцины снижает инфекцию опоясывающего лишая на 78 процентов, за исключением детей раннего возраста. Заболеваемость опоясывающим лишаем у вакцинированных годовалых детей была значительно выше, чем у невакцинированных, хотя этот повышенный риск для вакцинированных детей исчез к двухлетнему возрасту. Авторы подозревают, что более высокий риск у детей ясельного возраста «может быть связан с развивающейся иммунной системой у очень маленьких детей», — говорит ведущий автор исследования Шейла Вайнманн, старший научный сотрудник Центра медицинских исследований Kaiser Permanente Northwest в Портленде, штат Орегон.
Это не означает, что откладывать вакцинацию выше рекомендованного возраста в один год для первой дозы — это разумно, добавила она. Чем дольше дети обходятся без первой дозы вакцины, тем выше вероятность, что они заразятся вирусом дикой ветряной оспы — «и, возможно, даже передадут его младенцам, которые слишком малы для вакцинации», — говорит Вайнманн. «Так что, вероятно, имеет смысл придерживаться текущей рекомендации». (Трое соавторов Вайнманна получили финансирование для других исследований от фармацевтической компании Merck, которая производит вакцину против ветряной оспы.)
Похоже, что вакцина приносит пользу даже невакцинированным детям. Несмотря на кратковременный рост опоясывающего лишая у непривитых детей с 2003 по 2007 год, общие показатели среди детей снизились на 72 процента с 2003 по 2014 годы. Через четыре года после того, как CDC начал рекомендовать вторую дозу вакцины против ветряной оспы в 2006 году, количество случаев опоясывающего лишая у невакцинированных детей начало быстро снижаться. По словам Вайнманна, вероятно, из-за коллективного иммунитета. Коллективный иммунитет означает неспособность болезни легко распространяться среди высоко вакцинированного населения.В этом случае влияние коллективного иммунитета на заболеваемость опоясывающим лишаем будет проявляться, прежде всего, в защите невакцинированных детей от развития ветряной оспы, тем самым предотвращая опоясывающий лишай в дальнейшем. Однако по мере взросления непривитые дети останутся восприимчивыми к ветряной оспе (и, следовательно, к опоясывающему лишайнику).
«Это исследование делает более ясным, чем когда-либо прежде, что преимущества вакцины против ветряной оспы выходят за рамки простого предотвращения ветряной оспы», — говорит Натан Бунстра, педиатр общего профиля в детской больнице Blank в Де-Мойне, штат Айова, который является соавтором подкаста Vax Talk и не был участвует в исследовании.«Сейчас есть очень веские доказательства того, что вакцина предотвращает серьезное осложнение ветряной оспы в будущем, а опоясывающий лишай действительно ужасен», тем более что он может появиться на любом участке кожи, включая лицо и глаза, — отмечает он. По словам Бунстра, большая численность населения этого исследования и его 12-летняя продолжительность, а также большая разница в показателях инфицирования, которые оно обнаружило, также помогут врачам объяснить родителям преимущества вакцины.
Существуют две вакцины против опоясывающего лишая: Зоставакс для взрослых в возрасте 60 лет и старше и гораздо более эффективная вакцина Шингрикс, одобренная в 2017 году, для взрослых в возрасте 50 лет и старше.Но пока не ясно, понадобится ли вакцинация против опоясывающего лишая в пожилом возрасте детям, вакцинированным против ветряной оспы. «Нам необходимо продолжить наблюдение за группой детей, которые были вакцинированы, и посмотреть, что произойдет», — говорит Гершон, хотя она ожидает, что опоясывающий лишай будет для них меньшей проблемой. Данных о заболеваемости опоясывающим лишаем у взрослых в исследуемой группе пока немного, потому что CDC впервые рекомендовал вакцину в 1996 году, поэтому первое поколение, получившее ее, в настоящее время находится в возрасте около 20 лет. Опоясывающий лишай становится гораздо более распространенным после 50 лет.
Тем не менее, чем меньше детей заболевают ветряной оспой в первую очередь, тем меньше вероятность того, что позже разовьется опоясывающий лишай. «Поскольку охват населения вакцинацией со временем увеличивается, — говорит Вайнманн, — вероятно, эти показатели [опоясывающего лишая] будут продолжать снижаться».
Опоясывающий лишай (опоясывающий лишай) | Бостонская детская больница
Что такое опоясывающий лишай (опоясывающий лишай)?
Опоясывающий лишай, или опоясывающий лишай, представляет собой распространенную вирусную инфекцию нервов, которая приводит к болезненной сыпи в виде маленьких волдырей на полоске кожи в любом месте тела.Даже после того, как сыпь исчезнет, боль может продолжаться месяцами.
- Опоясывающий лишай у детей встречается относительно редко.
- Ваш ребенок подвергается наибольшему риску, если он переболел ветряной оспой в течение первого года жизни или если вы заболели ветряной оспой на очень поздних сроках беременности.
- Сыпь чаще всего возникает на туловище и ягодицах и проходит через одну-две недели.
- Лекарства могут частично облегчить боль, но болезнь должна идти своим чередом.
Что вызывает опоясывающий герпес?
Опоясывающий лишай вызывается реактивацией вируса ветряной оспы.После того, как человек переболел ветряной оспой, вирус долгие годы находится в состоянии покоя в определенных нервах.
Распространен ли опоясывающий лишай?
Опоясывающий лишай чаще встречается у людей с ослабленной иммунной системой и у людей старше 50 лет. У детей встречается довольно редко, и симптомы легкие по сравнению с тем, что может испытать взрослый.
Каковы симптомы опоясывающего герпеса?
Сыпь, связанная с опоясывающим герпесом, чаще всего возникает на туловище и ягодицах. Он также может появиться на руках, ногах или лице.Хотя симптомы могут варьироваться от ребенка к ребенку, к наиболее частым относятся:
- Повышенная чувствительность кожи в области появления опоясывающего лишая (опоясывающий лишай)
- Легкая сыпь, которая появляется через пять дней и сначала выглядит как маленькие красные пятна, которые превращаются в волдыри
- волдыри, которые желтеют и сохнут, часто оставляя небольшие рубцы с ямками
- Сыпь проходит через 1-2 недели
- Сыпь обычно локализуется на одной стороне тела
Как диагностировать опоясывающий герпес?
Диагностика обычно заключается в получении истории болезни вашего ребенка и проведении медицинского осмотра.Ваш врач также может пожелать:
- Возьмите соскоб с кожи (осторожно соскребите волдыри, чтобы определить, является ли вирус опоясывающим лишаем или другим вирусом)
- сдать анализы крови
Как лечить опоясывающий герпес?
Лекарства могут частично облегчить боль, но болезнь должна идти своим чередом. Ваш врач назначит лекарства в зависимости от возраста вашего ребенка и тяжести симптомов. Немедленное лечение противовирусными препаратами может помочь уменьшить некоторые симптомы и свести к минимуму повреждение нервов.
Какова настоящая причина того, что британцам не предлагают вакцину против ветряной оспы? | Инфекционные болезни
Когда вы думаете о ветряной оспе, скорее всего, вы вспомните свой собственный детский приступ — сыпь, зуд, дискомфорт, все сглаженные туманным отблеском ностальгии с запахом каламина. Эта болезнь, почти ритуал посвящения, не вызывает опасений и кажется тривиальной в общей схеме вещей, которые могли пойти не так в детстве.
Не правда ли?
Я не уверен.Varicella zoster, вирус герпеса, вызывающий это заболевание, — коварная и вредоносная сущность. Во-первых, при холодном свете дня рутинная болезнь сама по себе не пикник. Наряду с гриппоподобными симптомами, большинство заболевших детей будут покрыты с головы до пят до 500 волдырей, которые Национальная служба здравоохранения довольно мягко охарактеризовала как «сильно зудящие». (Один из моих знакомых родителей, чей ребенок недавно пережил это, назвал это «ужасным» опытом.) Сыпь проявляется волнами в течение недели или более, и некоторые родители сообщают о стойких рубцах.Дальнейшие осложнения у детей редки, но включают некоторые тревожные сценарии, такие как бактериальная инфекция волдырей стрептококком группы А, так называемым «пожирателем плоти».
Ветряная оспа гораздо более опасна, если заражена взрослыми, ранее не подвергавшимися воздействию, когда она может привести к пневмонии или ослабленному иммунитету, у которых может развиться сепсис или менингит. Во время беременности ветряная оспа может стать катастрофой для будущего или новорожденного ребенка. И, конечно же, черепица. Как и все вирусы герпеса, такие как тот, который вызывает герпес, ветряная оспа никогда не проходит по-настоящему, а скрывается в нервной системе до какого-то события реактивации в будущем — часто на десятилетия вперед.Мне сказали, что это не преувеличение, что боль от опоясывающего лишая может быть мучительной, как будто меня атакуют горячей кочергой, и она может продолжаться неделями, а у части пациентов по причинам, которые остаются неясными для науки, — годами. Это также может привести к рубцеванию глаз и потере зрения.
Возможно, это не так важно, но, тем не менее, стоит отметить, что ветряная оспа представляет собой тяжелое экономическое бремя. Родителям запрещен уход за детьми в течение длительного периода заразной ветряной оспы, и родители вынуждены брать на работу неделю или больше, чтобы ухаживать за своими больными детьми дома.
Разве не было бы замечательно, если бы существовал простой способ избежать всех этих невзгод?
Вообще-то есть. Безопасная и эффективная вакцина против ветряной оспы существует с 1988 года, и с 1995 года она является частью плановой вакцинации детей в Соединенных Штатах, теперь она включена в их плановый курс MMR (в виде коктейля, называемого MMRV). Всемирная организация здравоохранения даже включает вакцину против ветряной оспы в свой список основных лекарств.
Так почему же британцы не следуют их примеру? Исследования показали, что стоимость вакцины будет практически компенсирована доходом, получаемым родителями, которым больше не нужно пропускать неделю работы.Конечно, такую экономику нелегко перенести. А как насчет человеческих жертв? Конечно, этого должно быть достаточно, чтобы сменить мелодию?
Нет, тут еще кое-что происходит — и ключ в черепице. Национальная служба здравоохранения открыто признает, что введение вакцины может лишить население удобного источника коллективного иммунитета — а именно инфицированных детей, что дает взрослым удобную «поддержку» во время мучений.
Я думаю, что это неправильно на нескольких уровнях. Во-первых, больных детей не следует использовать в качестве живых вакцин для пожилых людей, когда на рынке есть идеально подходящие уколы, особенно потому, что доказательства того, что они действительно стимулируют защитную реакцию против опоясывающего лишая у пожилых людей, не очень надежны.Национальная служба здравоохранения также обеспокоена тем, что, если программа массовой вакцинации устранит большинство случаев заболевания, некоторые дети выскользнут из сети, останутся невакцинированными и у взрослых разовьются более тяжелые случаи заболевания. Но этот аргумент не используется в отношении других вакцин (большинство из которых нацелены на болезни, в том числе корь, эпидемический паротит и краснуху, которые более серьезны у взрослых, чем у детей). И эти опасения кажутся необоснованными: хотя это сложно и трудно исследовать, недавние исследования населения США показывают, что вакцинация на самом деле не вызвала рост заболеваемости опоясывающим лишаем.
Во-вторых, на самом деле есть много взрослых, которые не имеют регулярного контакта с детьми — как они собираются избежать опоясывающего лишая? В-третьих, есть противовирусные препараты, которые действуют против опоясывающего лишая, если их вводить своевременно. Гуманный и справедливый ответ таков: вакцинируйте всех и повторяйте вакцинацию по мере необходимости, как мы делаем это в отношении других иммунитетов, требующих периодической ревакцинации (например, от столбняка). И будьте более бдительны в диагностике опоясывающего лишая и назначении лекарств на раннем этапе, чтобы уменьшить его последствия для людей, которым вакцинации было недостаточно.
На самом деле есть еще одна более удручающая причина, по которой мы не следуем за янками и не предлагаем вакцину MMRV: длинная тень дезинформации Эндрю Уэйкфилда о безопасности MMR все еще вырисовывается в глазах родителей, которые не могут или не хотят этого делать. обрабатывать тот факт, что связь с аутизмом не существует. Как мы можем убедить родителей подвергнуть своих детей четвертой добавке к MMR, если они даже не кажутся заинтересованными в защите своих детей от чего-то смертоносного, например, кори? Может быть, проще разводить руками и заявлять, что это слишком сложно.
Итак, мы подошли к 2014 году. Информированные родители, как и я, могут решить пойти в частную жизнь и сделать своим детям прививку от ветряной оспы в 12 месяцев. Люди, которые не знают о вакцине или не могут ее себе позволить, обойдутся без нее. Мы заслуживаем лучшей информации и лучшего ухода.
Дженни Рон руководит лабораторией Университетского колледжа Лондона, изучающей клеточную биологию инфекции. Ее можно найти в Twitter под именем @JennyRohn
Ветряная оспа от контакта с опоясывающим лишаем
.
Когда люди заболевают опоясывающим лишаем или слышат о ком-то, у кого есть это заболевание, они часто беспокоятся о заразности, особенно в отношении своих детей.Хотя ваш ребенок не может заразиться опоясывающим лишаем от другого человека, он может заразиться ветряной оспой. По этой причине важно знать, как распространяется опоясывающий лишай и как он вызывает ветряную оспу у детей. Вот более подробный взгляд на вирус ветряной оспы.
Как разрастается черепица
Если у кого-то из ваших знакомых есть опоясывающий лишай, вы не сможете заразиться им самим. Опоясывающий лишай вызывается вирусом ветряной оспы, который бездействует в их организме с тех пор, как они переболели ветряной оспой. Таким образом, вы получаете опоясывающий лишай от своего собственного вируса ветряной оспы, а не от кого-то другого.
Тем не менее, опоясывающий лишай по-прежнему заразен и может передавать вирус ветряной оспы восприимчивым людям. К счастью, классический локализованный опоясывающий лишай не так заразен, как сама ветряная оспа. В отличие от ветрянки, опоясывающий лишай не распространяется воздушно-капельным путем. Обычно вы должны иметь прямой контакт с волдырями опоясывающего лишая, чтобы они были заразными.
Это значительно упрощает предотвращение заболевания, что важно, если у вас опоясывающий лишай, а ваш ребенок слишком мал для вакцинации и защиты с помощью вакцины против ветряной оспы.В общем, если у кого-то есть опоясывающий лишай и он может хорошо прикрыть все поражения опоясывающего лишая, дети не будут иметь с ними прямого контакта и не будут подвергаться большому риску.
Конечно, лучший способ избежать ветряной оспы — это просто сделать прививку от ветряной оспы. Однако некоторые люди беспокоятся о безопасности вакцины против ветряной оспы и задаются вопросом, является ли она причиной роста числа случаев опоясывающего лишая или эпидемии опоясывающего лишая. Это предположение — просто еще один миф против вакцинации, который используется для отпугивания родителей от вакцинации своих детей и защиты их от болезней, которые можно предотвратить с помощью вакцин.
Тенденция роста заболеваемости опоясывающим лишаем у взрослых началась еще до того, как мы начали вакцинировать детей в Соединенных Штатах. Кроме того, тенденция к увеличению заболеваемости опоясывающим лишаем у взрослых существует и в других странах, которые обычно не делают детям вакцину против ветряной оспы.
Если вы переболели ветряной оспой и хотите защитить себя, доступны две вакцины против опоясывающего лишая. В США вакцина Shingrix является предпочтительной для здоровых людей в возрасте от 50 лет и старше.
Как опоясывающий лишай вызывает ветряную оспу
Люди, не болевшие ветряной оспой, могут заразиться вирусом ветряной оспы при тесном контакте с больным опоясывающим лишаем.По данным CDC, «вирус, вызывающий опоясывающий лишай, вирус ветряной оспы, может передаваться от человека с активным опоясывающим лишаем и вызывать ветряную оспу у человека, который никогда не болел ветряной оспой и не получал вакцину против ветряной оспы».
Самый распространенный способ заразиться ветряной оспой — «прикоснуться к вирусным частицам, которые появляются из волдырей ветряной оспы или вдыхать их». Вы также можете заразиться ветряной оспой «через крошечные капли от инфицированных людей, которые попадают в воздух после того, как они дышат или разговаривают». К счастью, с черепицей не происходит распространения капель.
Хотя вам все равно следует принимать меры, чтобы избежать контакта с волдырями из опоясывающего лишая, человек, переболевший ветряной оспой или двумя дозами вакцины против ветряной оспы, должен быть хорошо защищен, если ему придется находиться рядом с кем-то с опоясывающим лишаем. Вот еще несколько вещей, которые вам следует знать о заразности опоясывающего лишая.
- Если ваш ребенок не вакцинирован (и ему исполнилось 12 месяцев) или он получил только одну дозу вакцины против ветряной оспы (а с момента последней дозы прошло три месяца), вакцинация проводится в течение 3-5 дней после контакта с больным опоясывающим лишаем. могут снизить риск заболевания ветряной оспой.
- Симптомы прорывной ветряной оспы — заболевание после вакцинации — обычно намного слабее, чем естественная инфекция ветряной оспы.
Если ваш ребенок контактирует с больным опоясывающим лишаем, независимо от того, вакцинирован он или нет, наблюдайте за ним на предмет развития волдырей ветряной оспы в течение следующих 10–21 дней — инкубационного периода ветряной оспы.
Опасности ветряной оспы
Хотя осложнения от ветряной оспы возникают редко, младенцы, подростки и беременные женщины подвержены риску осложнений в случае серьезного заболевания ветряной оспой.Точно так же люди с ослабленной иммунной системой, те, кто проходит химиотерапию, и люди, перенесшие трансплантацию, подвергаются повышенному риску осложнений. Некоторые из осложнений, связанных с ветряной оспой, включают:
- Бактериальные инфекции кожи, включая стрептококковые инфекции группы А
- Пневмония
- Инфекция или воспаление головного мозга
- Проблемы с кровотечением
- Инфекции кровотока, такие как сепсис
- Обезвоживание
Иногда осложнения могут стать настолько серьезными, что человека нужно будет госпитализировать.Ветряная оспа может даже привести к смерти здоровых людей. Например, по данным Центров по контролю за заболеваниями (CDC), многие здоровые взрослые, умершие от ветряной оспы, заболели этой болезнью своих непривитых детей. Чтобы защитить своего ребенка от ветряной оспы, обязательно соблюдайте график иммунизации, установленный вашим ребенком. врач рекомендует.
Обычно первую дозу вакцины против ветряной оспы получают дети в возрасте от 12 до 15 месяцев. Вторую дозу вакцины против ветряной оспы можно вводить в любое время, если это не менее трех месяцев после первой дозы, но обычно ее вводят, когда детям от 4 до 6 лет, непосредственно перед тем, как они пойдут в детский сад.
Слово от Verywell
Когда дело доходит до опоясывающего лишая и ветряной оспы, лучший способ защитить ребенка — это следить за тем графиком вакцинации, который рекомендует педиатр. Если кто-то из членов вашей семьи действительно заболел опоясывающим лишаем, вакцинация должна защитить его от серьезных осложнений.
Тем не менее, если вы беременны или ваш ребенок слишком мал для вакцинации, будьте осторожны и ограничьте их воздействие до тех пор, пока у человека не исчезнет опоясывающий лишай.Если у вас есть какие-либо вопросы о том, как обеспечить безопасность вам и вашему ребенку, проконсультируйтесь с педиатром вашего ребенка.
Ветряная оспа у младенцев и детей — причины, признаки и лечение
Наша цель FirstCry Parenting — предоставить вам наиболее полную, точную и актуальную информацию.
Каждая статья, которую мы публикуем, соответствует строгим правилам и включает несколько уровней рецензирования как нашей редакционной командой, так и экспертами. Мы приветствуем ваши предложения по повышению полезности этой платформы для всех наших пользователей.Напишите нам по адресу [email protected]
.
Последнее обновление
Правильно сказано, что профилактика всегда лучше лечения. Если вы хотите предотвратить заболевание у своего ребенка, важно знать о нем все. Есть несколько проблем со здоровьем, которые мать беспокоит своего ребенка, и ветряная оспа может вызвать кошмары у многих родителей. Эта статья даст вам подробное представление о болезни. Узнайте причины, симптомы и средства лечения ветряной оспы, чтобы обезопасить своих детей.
Видео: Ветряная оспа у детей — причины, признаки и лечение
Что такое ветряная оспа?
Ветряная оспа, также известная как ветряная оспа, является вирусной инфекцией. Он характеризуется небольшими зудящими высыпаниями или волдырями по всему телу, а также симптомами гриппа и лихорадкой. Когда инфекция усиливается, высыпания превращаются в пузыри, заполненные жидкостью, а по мере высыхания на них образуются корки и корки. В то время как у некоторых детей на теле может быть только несколько высыпаний, у других детей, страдающих этим заболеванием, могут быть волдыри на всем теле.Сыпь обычно появляется на лице, ушах, руках, груди, животе и ногах. Ветряная оспа — очень заразное заболевание, которое легко может заразить любого, кто контактирует с инфицированным ребенком. Это заболевание часто встречается у детей младше 12 лет.
Ветряная оспа заразна?
Ветряная оспа — очень заразное заболевание, которое легко может передаваться от одного ребенка к другому. Может распространяться через
- Прямой контакт
- Косвенный контакт
Прямой контакт означает распространение инфекции через поцелуй и слюну.Поэтому, если у вашего ребенка ветрянка, воздержитесь от поцелуев. Непрямой контакт означает распространение инфекции через непрямой контакт с жидкостью на волдырях. Инфекция может распространяться даже через кашель и чихание инфицированного ребенка. Хотя ветряная оспа очень заразна для людей, вирус не распространяется на домашних животных, таких как собаки или кошки.
Причины
Ветряная оспа вызывается вирусом ветряной оспы или VZV. Этот вирус вызывает болезненные высыпания на теле. Младенцы и дети могут легко заразиться этим очень заразным вирусом.В большинстве случаев становится очень сложно выяснить, как и когда ваш ребенок заразился этой инфекцией. Это связано с тем, что вирус может распространяться еще до появления на теле первых гнойничков. Следовательно, младенец, вступающий в прямой контакт с кем-либо, кто инфицирован этой инфекцией, может заразиться. После заражения пустулы начинают появляться на теле ребенка уже через неделю после заражения или через две-три недели.
Симптомы ветряной оспы
Ветряная оспа обычно начинается с гриппоподобных симптомов.Признаки ветряной оспы у младенцев и детей включают следующее:
- Лихорадка
- Головная боль
- Тошнота
- Боль в животе
- Боли и боли
- Потеря аппетита
Сыпь начнет появляться на теле ребенка через несколько дней после заражения. Эти маленькие красные шишки сначала будут заметны на лице вашего ребенка, а затем они распространятся на другие части тела. Сюда входят такие области, как руки, туловище и ноги.У некоторых детей волдыри будут незначительными, но у некоторых они собираются группами и, кажется, наезжают друг на друга. Эти волдыри от ветряной оспы более болезненны в таких деликатных областях, как рот, кожа головы и пах. Они также могут быть болезненными, поэтому убедитесь, что ваш ребенок носит свободную одежду. Инфекция может распространиться за несколько дней до появления сыпи и даже тогда, когда сыпь полностью высохнет.
Осложнения ветряной оспы
Если не оказать должного ухода при ветрянке, у детей могут возникнуть осложнения.Эти осложнения включают:
- Кожная инфекция. Некоторые язвы могут заразиться при повторном расчесывании и привести к кожной инфекции
- Рубцы от язв
В редких случаях могут возникнуть серьезные осложнения, например:
- Воспаление головного мозга, также известное как энцефалит. Это может повлиять на координацию мышц у детей
- Воспаление легких, также известное как пневмония при ветряной оспе
- Воспаление почек
- Аппендицит
- Воспаление сердечной мышцы
- Воспаление суставов
Хотя эти осложнения очень редки, нужно проявлять должную осторожность, чтобы избежать таких проблем.
Битумная черепица
Опоясывающий лишай — это кожная сыпь. Это вызвано тем же вирусом, который вызывает ветряную оспу. Если ваш ребенок уже перенес ветрянку, этот вирус остается в нервных клетках позвоночника. Хотя он не влияет на работу нервов, этот вирус может вызывать опоясывающий лишай на более поздних этапах жизни. Опоясывающий лишай редко встречается у детей младше 12 лет. Это чаще встречается у пожилых людей, чем у детей.
Диагностика ветряной оспы
Диагностировать ветряную оспу у вашего ребенка на начальной стадии может быть непросто, поскольку симптомы такие же, как у гриппа.У ребенка будет жар, насморк, головная боль, кашель и сильная усталость. Также может быть потеря аппетита. Только через несколько дней у ребенка появятся существенные симптомы, такие как появление сыпи на лице и других частях тела, включая гениталии. У некоторых детей на теле будет всего несколько пятен, тогда как у других их может быть много. Эти пятна вызовут боль и зуд. Как только вы зарегистрируете эти симптомы у своего ребенка, важно как можно скорее обратиться за медицинской помощью, чтобы предотвратить дальнейшее распространение инфекции.
Как лечить ветряную оспу у детей
Иммунная система вашего ребенка борется с вирусом ветряной оспы. Лечение, рекомендованное врачом, будет включать облегчение боли и дискомфорта у ребенка. Кроме того, следующие вещи могут помочь решить некоторые проблемы, связанные с ветряной оспой:
- Лихорадка — Ребенку будут даны соответствующие лекарства для контроля температуры. Одно из самых популярных лекарств — Ацикловир. Для достижения наилучших результатов его необходимо вводить через 24 часа после появления первых высыпаний.
- Волдыри и язвы — Кремы и мази назначают для облегчения зуда и ускорения заживления язв. Каламин — один из таких лосьонов, который облегчает царапины и приятно ложится на кожу ребенка.
- Комфортная одежда — Ребенок должен быть одет в удобную хлопковую одежду. Легкая одежда поможет им чувствовать себя комфортнее и не повысит температуру тела.
- Стрижка ногтей — Ногти ребенка следует подстригать, чтобы ребенок не мог поцарапать волдыри.
- Держите ребенка гидратированным и накормленным — Ребенку следует давать достаточно жидкости, чтобы избежать обезвоживания. Старайтесь давать им воды и избегайте острой пищи или сладких напитков, таких как кола или молочные коктейли, особенно если ветряная оспа распространилась на рот, поскольку такие продукты и напитки могут усилить боль. Вы можете давать ребенку яйца, курицу или любое мясо, так как оно содержит лизин, который помогает в процессе заживления. Другие рекомендуемые продукты включают чеснок, кокосовое масло и яблочный уксус.
- Марлевые прокладки — Еще один способ уменьшить чувство зуда — смочить марлевую салфетку в бикарбонатной соде и воде и приложить ее к ранам.
- Рукавицы и носки — Если ваши дети надевают на руки варежки или носки, вы можете предотвратить зуд кожи, который в противном случае может привести к образованию рубцов.
Профилактика
Ветряную оспу у младенцев можно легко предотвратить с помощью вакцинации против ветряной оспы. Дети, перенесшие прививку от ветрянки, получают от этой инфекции от 80 до 90 процентов защиты. Вопрос в том, можно ли заболеть ветряной оспой после вакцинации?
Некоторые дети, у которых не развивается полная защита от вируса, могут заболеть ветряной оспой после контакта с инфекцией.Однако этот приступ ветрянки протекает мягче, вызывает меньше высыпаний и почти не вызывает лихорадки. Вакцинация против ветряной оспы проводится ребенку в возрасте от 12 до 15 месяцев, также рекомендуется ревакцинация в возрасте от 4 до 6 лет.
Вакцинация может проводиться как однократная вакцинация против ветряной оспы, так и в составе вакцины с другой вакциной MMRV (эпидемический паротит, корь, краснуха и ветряная оспа).
Другие методы профилактики заболевания включают недопущение контакта вашего ребенка с инфицированным человеком, поскольку болезнь может распространяться.Важно, чтобы ребенок понимал ситуацию, поскольку в это деликатное время он может чувствовать себя обделенным. Кроме того, соблюдение гигиены позволит ребенку укрепить иммунную систему против возникновения таких заболеваний. Однако лучше всего сделать так, чтобы вашему ребенку была сделана прививка от ветряной оспы.
Вакцина против ветряной оспы
Некоторые родители считают, что маленькому ребенку нет необходимости делать прививку от ветряной оспы. Это потому, что младенцы переносят ветряную оспу легче, чем взрослые.Их организм без особого труда борется с инфекцией самостоятельно. Однако многие врачи рекомендуют эту вакцину. Желательно получить защиту от ветряной оспы с помощью вакцины против ветряной оспы, так как иногда осложнения могут привести к летальному исходу. Есть сценарии, при которых у ребенка может быть серьезная инфекция мозга, печени, почек или других частей тела.
Эти вакцины легко доступны у всех поставщиков медицинских услуг. Вакцины против ветряной оспы чрезвычайно безопасны для маленьких детей.Хотя эта вакцина дорогостоящая, она обеспечивает защиту вашего ребенка.
Типы вакцины против ветряной оспы
Вакцинация против ветряной оспы очень эффективна при лечении этой вирусной инфекции. Хотя в большинстве случаев вакцина обеспечивает полную защиту от болезни, в некоторых случаях ребенок все же может заразиться этой инфекцией. Симптомы ветрянки у привитых детей очень легкие и не доставляют особого дискомфорта. Поэтому всегда рекомендуется делать прививку от ветряной оспы, а не позволять иммунной системе ребенка бороться с болезнью.Есть два типа вакцины против ветряной оспы:
- Ветряная оспа — Эта вакцина предназначена только для защиты от ветряной оспы
- MMRV- Комбинированная вакцина против эпидемического паротита, кори, краснухи и ветряной оспы, которая эффективно защищает организм от ветряной оспы.
Когда следует вводить вакцину против ветряной оспы
Вакцину против ветряной оспы можно сделать через год после рождения ребенка.Вакцина вводится двумя прививками с интервалом не менее трех месяцев. Следовательно, первый график приема лекарств должен проходить от 12 до 15 месяцев. Второй график или бустерная доза назначается ребенку в возрасте от 4 до 6 лет. Если случайно пропустить этот график, тогда ребенок 13 лет и старше может получить две дозы с интервалом в один месяц.
Безопасна ли вакцина против ветряной оспы?
Вакцина против ветряной оспы эффективна для профилактики ветряной оспы, а также очень безопасна для младенцев.Вакцина помогает вашему ребенку бороться с инфекцией, вырабатывая в организме антитела. Эта вакцинация предполагает введение ребенку ослабленной формы вируса. Хотя могут появиться покраснение и боль, постепенно они пройдут.
Хотя решение о вакцинации ребенка от ветряной оспы полностью зависит от родителей, эксперты в области здравоохранения рекомендуют эту вакцину. Ветряная оспа у привитых детей протекает мягче и не доставляет особого дискомфорта.
Побочные эффекты вакцины против ветряной оспы
Вакцина против ветряной оспы чрезвычайно безопасна и эффективна и не вызывает побочных эффектов.Но у некоторых детей эта вакцина может вызывать различные побочные эффекты после вакцинации. Как и любое другое лекарство, вакцина против ветряной оспы также может вызывать некоторые осложнения у детей, такие как:
- Насморк, боли в горле
- Боль в мышцах или суставах
- Лихорадка
- Покраснение, припухлость или боль в месте введения вакцины
- Сыпь на коже
- Усталость
- Головная боль
- Проблема со сном
Помимо вышеупомянутых осложнений, в редких случаях могут возникнуть серьезные осложнения, например:
- Очень высокая температура
- Затруднение дыхания
- Дискомфорт в груди
- Легкое кровотечение и синяк
- Изменение поведения
- Изъятие
При появлении любого из вышеперечисленных симптомов рекомендуется немедленно обратиться за медицинской помощью, чтобы избежать дальнейших осложнений.
Может ли ребенок, заболевший ветряной оспой, ходить в школу?
Ветряная оспа очень заразна и может легко передаваться от одного ребенка к другому. Поэтому не рекомендуется отправлять ребенка в школу, если у него ветряная оспа. Инфекция активизируется еще до появления первого пятна или сыпи. Таким образом, решение не отправлять их в школу можно будет принять, как только вы заметите сыпь или пятно на теле вашего ребенка на день или два. Если это сопровождается лихорадкой, это может быть самой первой стадией вирусной инфекции.Инфекция может легко распространиться от кашля или чихания инфицированного ребенка. До тех пор, пока не высохнут все волдыри и не образуются новые корки, не отправляйте ребенка в школу. Ребенка следует заставить оставаться дома и отдыхать до тех пор, пока инфекция не пройдет.
Заключение: Ветряная оспа чрезвычайно заразна, но с должной осторожностью и осторожностью эту инфекцию можно предотвратить. Рекомендуется сделать ребенку прививку от этой болезни, так как это снижает вероятность заражения вашего ребенка этой вирусной инфекцией.

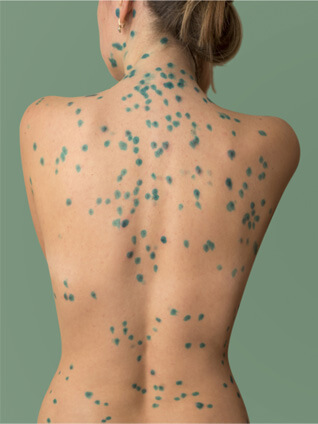
 Висцеральная форма ветрянки встречается у сильно ослабленных больных.
Висцеральная форма ветрянки встречается у сильно ослабленных больных.