Корь у детей. Симптомы и лечение кори у детей
Главная/О больнице/Статьи/Корь у детей. Симптомы и лечение кори у детей
Корь у детей — заболевание, передающееся воздушно-капельным путем при чихании, кашле, разговоре с больным ребенком. Корь у детей характеризуется лихорадкой, вялостью, слабостью, головными болями, мелкопятнистой сыпью, поражением конъюнктивы и насморком.
Источником кори является только больной человек. Лица, не болевшие корью и не привитые против нее, остаются высоко восприимчивыми к кори в течение всей жизни и могут заболеть в любом возрасте. Если в семье есть не привитые дети, их на время болезни брата или сестры лучше отправить к бабушке или другим родственникам.
Иммунитет после перенесенной естественной коревой инфекции стойкий. Повторные заболевания корью встречаются редко. Иммунитет после прививок более кратковременный (через 10 лет после прививки лишь у 36% вакцинированных сохраняются защитные титры антител). Инкубационный период кори длится 9-11 дней.
Симптомы кори у детей.
1-й день. Начальные признаки кори. Повышается температура (обычно до 38-39°). Появляются вялость, кашель, першение в горле, иногда конъюнктивит, светобоязнь.
2-3-й день. Температура обычно снижается. Этот период болезни длится 3-4 дня, у подростков иногда дольше. Дает о себе знать верный признак кори — слизистая рта становится ярко-красной, пятнистой. Появляется коревая сыпь, которая сопровождается новым скачком температуры.
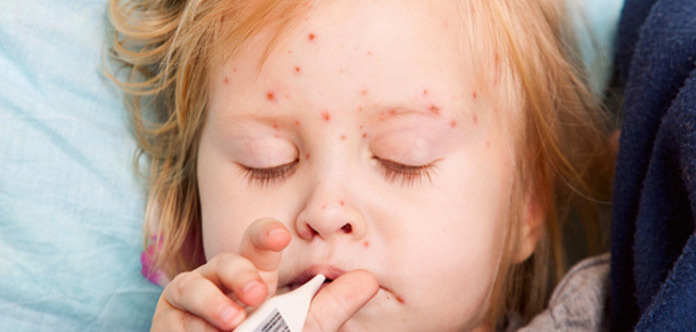
Сначала сыпь возникает за ушами, потом в центре лица, в течение суток распространяется на все лицо, шею, частично верхнюю часть груди. На другой день переходит на туловище, предплечье, бедра, затем охватывает всю поверхность рук и ног. Сыпь похожа на небольшие, величиной с гречневое или просяное зерно папулы розового цвета — специфические узелки или возвышения на коже без водянистого содержимого. Буквально через несколько часов их окружает красная зона, а еще чуть позже все сливается, образуя крупные пятна неправильной формы с папулой в самом центре.
4-й день. Сыпь не изменит цвета еще несколько дней и угаснет в той последовательности, в какой появилась. Иногда высыпания только появляются на ногах и руках, а на лице уже бледнеют.
Элементы сыпи склонны к слиянию, образуя сложные фигуры с фестончатыми краями. Однако даже при самой густой сыпи можно обнаружить участки совершенно нормальной кожи. Через 3-4 дня элементы сыпи бледнеют, на их месте остаются буроватые пятна — пигментация, особенно выраженная и длительная при наличии геморрагических превращений сыпи. На месте сыпи в дальнейшем наблюдается отрубевидное шелушение (на лице и туловище). Характерен выраженный конъюнктивит, иногда с отделяемым гноем, склеивающим ресницы по утрам. У некоторых больных отмечаются боли в животе, жидкий стул.
Лечение кори у детей.
Если вы заподозрили у ребенка корь, немедленно уложите его и тут же вызовите врача. Обязательно исключите все контакты с детьми, особенно не привитыми. Можно дать жаропонижающее средство: аспирин, парацетамол. Но ни в коем случае сами не давайте ребенку антибиотики — на вирус кори они не действуют! Антибактериальные препараты может назначить только врач и лишь в случае развития осложнений. Сыпь ничем смазывать не нужно.
Больных корью детей лечат дома. Госпитализации подлежат больные осложненной корью. Во время лихорадочного периода рекомендуется постельный режим. Койку ставят головным концом к окну, чтобы свет не попадал в глаза. Ребенку дают большое количество жидкости, фруктовых соков, витамины, при упорном сухом кашле — отхаркивающие средства.
Рекомендую к прочтению Псориаз у детей первые признаки заболевания.
Надежным методом предупреждения кори является иммунизация живой вакциной против кори. Прививка обеспечивает защитный эффект в течение около 15 лет. Первую вакцинацию проводят детям в возрасте около 1 года, вторую прививку делают детям в возрасте 15-18 месяцев.
Мурманская городская детская поликлиника №1
Корь — острое инфекционное заболевание, отличительными особенностями которого является типичная сыпь, а также поражение конъюнктивы глаз и слизистых оболочек верхних дыхательных путей.
Природа, развитие и распространение инфекции
Корь является вирусной инфекцией, распространяющейся воздушно-капельным путем. В организм вирус кори попадает через слизистую оболочку верхних дыхательных путей, откуда он с кровью разносится по всему организму. Вирус избирательно повреждает клетки кожи, слизистых оболочек глаз, дыхательного тракта и ротовой полости, что вызывает типичные проявления заболевания.
Источник коревой инфекции — только больной человек, способный к выделению вируса во внешнюю среду начиная с двух последних дней инкубационного периода и заканчивая четвертым днем после начала высыпаний. Люди, не получившие профилактической противокоревой прививки и не болевшие корью, на протяжении всей жизни сохраняют восприимчивость к инфекции, поэтому заболевание способно развиться в любом возрасте.
До начала массового применения противокоревой вакцины 95 % случаев заболевания приходились на детей в возрасте до 16 лет. После широкой вакцинации детей отмечено значительное снижение заболеваемости корью, однако отдельные случаи и ограниченные вспышки отмечались постоянно, а в настоящее время наметилась тенденция к их росту. Полная защита от кори требует проведения иммунизации 94—97 % детей до 15-месячного возраста. Однако такой уровень вакцинации практически неосуществим даже для развитых стран.
Вспышки кори могут отмечаться и среди вакцинированных лиц (67—70 % всех вспышек). Как правило, они характерны для старших возрастных групп (дети школьного возраста, подростки, военнослужащие, студенты и пр.). Природа таких случаев заболевания связана с падением напряженности иммунитета спустя длительный срок (10— 15 лет) после прививки.
Признаки и течение заболевания
Длительность скрытого периода инфекции составляет 9— 11 дней. Введение с профилактической целью иммуноглобулина может способствовать его удлинению до 15—21 дня (иногда и более). Со второй половины скрытого периода могут отмечаться начальные симптомы болезни (снижение массы тела у ребенка до года, вечерний субфебрилитет, незначительный кашель и насморк, отечность нижнего века, покраснение конъюнктив).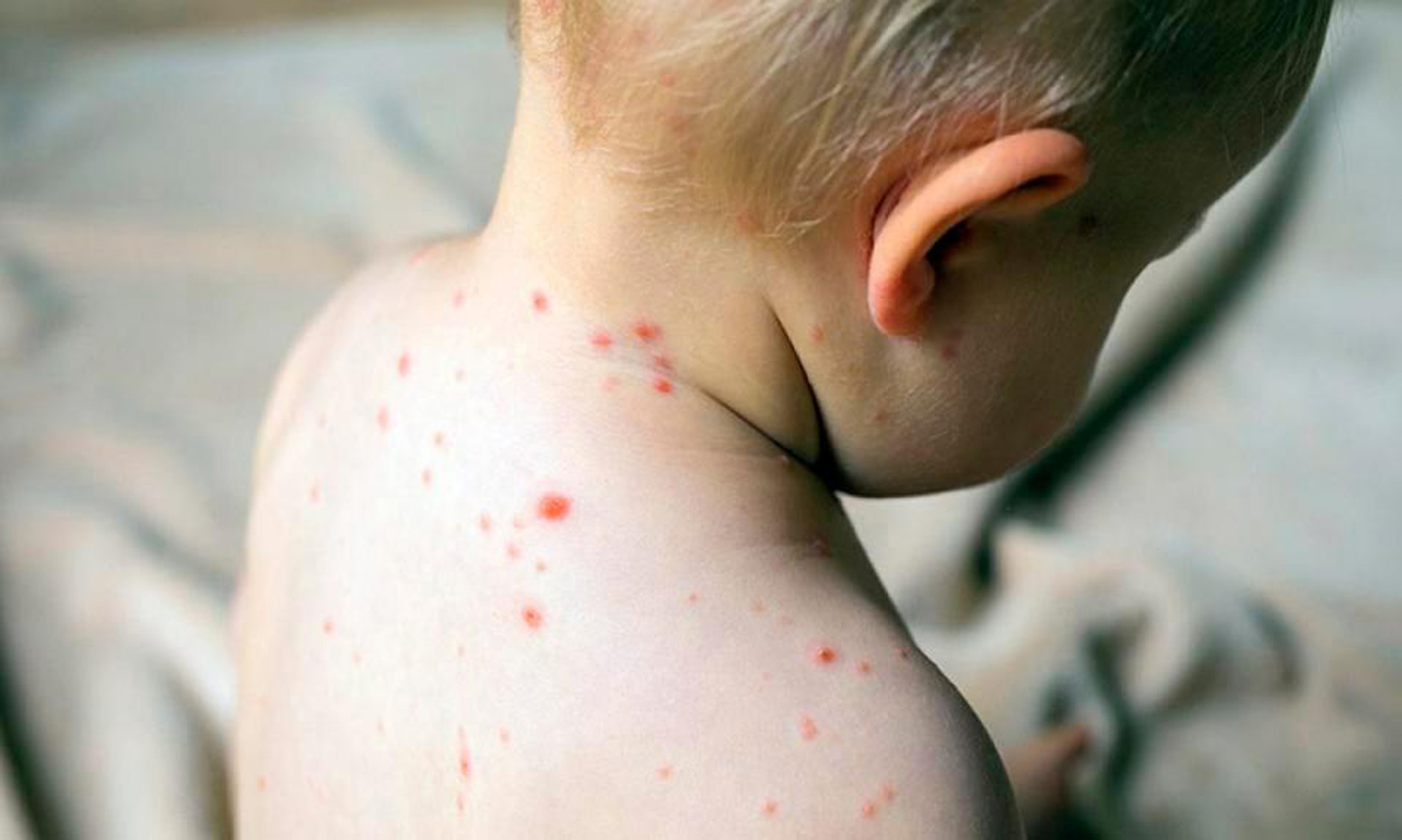
Начальный неспецифический период начинается, с повышения температуры тела до 38—39 °С, отмечаются слабость, вялость, снижение аппетита. Кашель приобретает грубый «лающий» характер, насморк и покраснение конъюнктив усиливаются. В этот период врач может выявить специфичный признак кори — мелкие белесоватые пятнышки на слизистой оболочке щек, мягкого и твердого неба, похожие на манную крупу или отруби (пятна Филатова—Коплика).
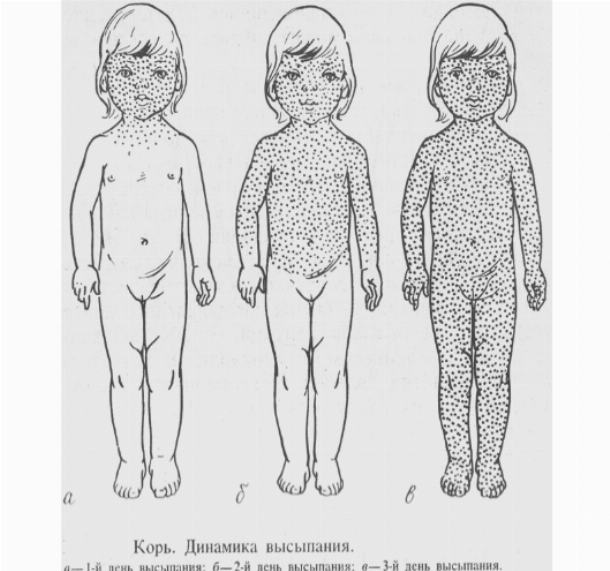
На 3—4-й день лихорадка несколько снижается, однако с момента появления высыпаний вновь усиливается. То же относится и к признакам поражения дыхательной системы. Период сыпи характеризуется строгой этапностью. Сначала элементы возникают на лице и шее, на 2-й день — на туловище, бедрах, руках, на 3-й день элементы сыпи появляются на стопах и голенях, а на лице уже бледнеют. Как правило, максимальное количество элементов сыпи локализуется на лице, верхней половине грудной клетки и шее.
Сыпь представлена пятнами неправильной формы, слегка возвышающимися в центре над поверхностью кожи. Диаметр пятна обычно не превышает 10 мм, пятна обнаруживают тенденцию к слиянию. Угасание высыпаний начинается на 3—4-й день после их появления, они оставляют после себя буроватую пигментацию, в дальнейшем на лице и туловище в этих местах возникает шелушение.
Типичным признаком кори является конъюнктивит, принимающий в большинстве случаев гнойный характер. Часто отмечается склеивание ресниц по утрам (при просыпании) гнойным отделяемым. Наслоение гнойной инфекции может вызывать развитие воспаления легких. Тяжелым осложнением является поражение центральной нервной системы, которое встречается достаточно редко.
Корь-симптомы у детей, лечение, профилактика и первые признаки кори
Корь-симптомы у детей, лечение, профилактика и первые признаки кори
Корь (morbilli)-высококонтагиозная острая вирусная инфекция, проявляющаяся высокой (фебрильной) температурой, специфической экзантемой, симптомами общей интоксикации, генерализованным воспалительным поражением слизистой глотки, конъюнктив и органов дыхания.
Корь-симптомы у детей, лечение, профилактика и первые признаки кори.
Корь (morbilli)-высококонтагиозная острая вирусная инфекция, проявляющаяся высокой (фебрильной) температурой, специфической экзантемой, симптомами общей интоксикации, генерализованным воспалительным поражением слизистой глотки, конъюнктив и органов дыхания. Источником инфекции считается больной человек, формы кори, у которого могут протекать не только с типичной картиной, но и атипичной. Болезнь также опасна ввиду возможности развития разных осложнений, что особенно опасно при ослабленном иммунитете.
Корь передается, как правило, воздушно-капельным путём.
Данной болезнью болеют лишь 1 раз. После нее у человека вырабатывается иммунитет. Однако опасна не только сама патология, но и последствия, которые она способна спровоцировать.
В качестве источника инфекции всегда выступает больной человек. Нередко он опасен для окружающих людей уже с 7-го дня инфицирования и в особенности при появлении сыпи. Вирус кори перестает поступать в окружающую среду на 4 день от момента появления элементов на коже и с этого дня человек становится не заразным.
Причиной распространения инфекции всегда является заболевший человек. Вирус попадает в воздух через капельки слюны, выделяющейся при кашле, чихании или разговоре, а затем «переселяется» в дыхательные пути находящегося рядом ребенка. Больной считается заразным в течение последних двух дней периода инкубации вируса и вплоть до 4-го дня высыпаний. Чаще корью болеют дети до 5 лет. Взрослые, не прошедшие обязательной вакцинации, болеют реже, но риск заражения у них очень высок, причем заболевание протекает в более тяжелой форме, чем у детей. В весенне-зимний период отмечается пик заболеваемости, а спад приходится на август и сентябрь. После выздоровления сохраняется стойкий пожизненный иммунитет с сохранением в крови противокоревых антител.
Младенцы до 1 года корью практически не могут заболеть, так как в их крови сохраняются антитела, полученные от матери, но постепенно к году их количество уменьшается, соответственно повышая риск развития заболевания без вакцинирования. При заражении беременной женщины возможна передача вируса через плаценту плоду и развитие врожденной кори.
Инкубационный период составляет 7-14 дней. На данном этапе вирус в организме размножается «по-тихому», симптомы кори отсутствуют, ребенка абсолютно ничего не беспокоит. При этом малыш становится заразным для окружающих только в последние 5 дней инкубационного периода.
Корь можно отличить от других болезней по характеру протекания. Вначале появляется температура до 39 градусов, затем краснеют, начинают слезиться и гноиться глаза.
Симптомы кори у детей.
Как ни странно, но как начинается корь, не увидит даже самый проницательный родитель. Эта коварная болезнь развивается по этапам, причём начальный период может длиться недели и совершенно не проявлять себя. Ребёнок будет продолжать веселиться и играть, а зловредный вирус тем самым временем будет подтачивать его организм изнутри.
Первые признаки кори очень схожи с симптомами ОРВИ. У ребенка появляется кашель, насморк, повышается температура. Этот период считается первым и называется инкубационным.
Наиболее характерным признаком заболевания корью являются пятна у основания коренных зубов. Они возникают из-за того, что вирус разрушает слизистую оболочку. Она становится тоньше. Белые пятна окружены красной припухшей каймой. По этому признаку корь можно отличить от других заболеваний, имеющих схожие проявления.
Протекание кори у ребенка – это последовательная смена 3-х стадий:
- катаральный период;
- стадия высыпаний;
- период реконвалесценции.
- Для каждой из них характерен свой временной диапазон и соответствующие симптомы.
В таблице рассмотрим, как проявляется корь на разных стадиях
|
Описание симптомов
| |
|
Катаральный период
|
Длится у детей от 3 до 5 дней.
температура тела в ряде случаев возрастает до 39 градусов,
появляется насморк,
сухой кашель,
покраснение век,
наблюдается бессонница
иногда отмечается рвота, потеря сознания и кратковременные судороги.
В этот период активность у детей снижается. Они становятся вялыми, капризными и малоподвижными из-за слабости. Нарушается сон и ухудшается аппетит.
|
|
Высыпания
|
Сыпь при кори появляется на 3-4 день после начала болезни. Период высыпаний продолжается 4-5 дней.
Начало периода высыпаний обусловлено поднятием максимальной температуры. Начинает формироваться типичная коревая сыпь на кожных и слизистых покровах.
В первый день яркие пятна бордового цвета можно обнаружить лишь на голове, лице и шее ребенка.
На второй день высыпания можно увидеть на руках, груди и спине.
На третий день коревое высыпание распространяется на все тело, ноги и стопы. При этом сыпь на лице и голове уже светлеет.
|
|
Пигментация
|
Приблизительно с четвертого дня периода высыпаний состояние крохи начинает улучшаться. Малыш уже перестает быть заразным. Стадия пигментации может длиться 7-10 дней. Пятна постепенно светлеют, исчезают:
сначала очищается кожа лица, шеи, рук,
затем туловища и ног.
После сыпи не остаются следы и шрамы на коже.
|
Различные последствия возникают вследствие ослабления иммунитета, из-за чего вирусная инфекция осложняется присоединившейся бактериальной. В больных корью часто диагностируется вторичная бактериальная пневмония. Редки, но возможны стоматиты. Чаще всего отиты, ларингит, бронхопневмония, стоматит, глоссит, слепота, энцефалит, воспаление лимфоузлов шеи, трахеобронхит, полиневрит, поражение ЦНС.
Редки, но возможны стоматиты. Чаще всего отиты, ларингит, бронхопневмония, стоматит, глоссит, слепота, энцефалит, воспаление лимфоузлов шеи, трахеобронхит, полиневрит, поражение ЦНС.
Для постановки достоверного диагноза вашего ребенка обязательно должны отправить на следующие виды лабораторных исследований: общие анализы крови и мочи, серологическое исследование (выявление к вирусу кори антител в сыворотке крови ребёнка), выделение из крови вируса, рентгенография грудной клетки (делается лишь в исключительных случаях), электроэнцефалография (проводится только при наличии осложнений на нервную систему). Несмотря на тяжесть заболевания, прогноз при детской кори благоприятный.
Качественный уход за детьми, заболевшими корью, со стороны родителей и других домашних поможет в значительной мере повысить эффективность назначенного лечения.
Основная роль в профилактике кори у детей принадлежит активной иммунизации. В основе вакцинации лежит процесс искусственного создания иммунного ответа к инфекциям, посредством введения в организм белковых компонентов бактерий и вирусов, вызывающих развитие инфекционных процессов.
При появлении первых признаков заболевания родители обязаны изолировать ребенка от других детей, вызвать на дом участкового педиатра; если ребенок посещал детское учреждение (детский сад, школа), мама должна сообщить в это учреждение о заболевании ребенка.
Общие рекомендации по профилактике кори: изоляция заболевших корью детей от коллектива; соблюдение мер карантина в группах в течение 21 дня; регулярные проветривания и влажная уборка помещений, особенно если там находился больной ребенок; своевременное введение иммуноглобулина контактным детям не позднее 3-5 суток с момента контакта; плановая вакцинация и ревакцинация детей согласно календарю прививок.
Повторное заболевание корью встречается в крайне редких случаях. После перенесенного заболевания иммунитет пожизненный. После прививки сохраняется стойкий иммунитет на протяжении 15 лет.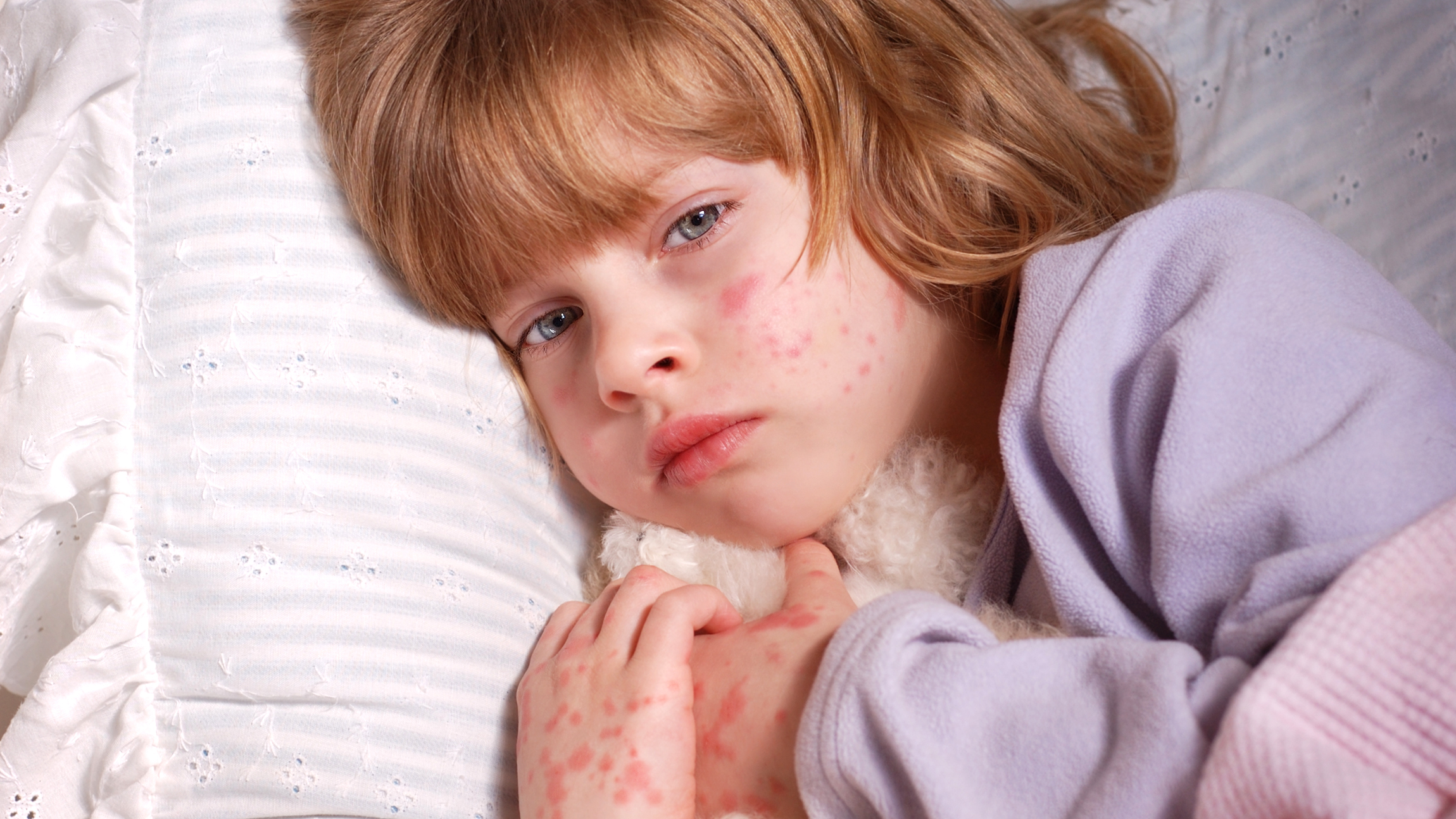 Заметив появление сыпи у ребенка, следует обратиться к врачу, он поможет вам своими пояснениями. Важно помнить, что опасен не сам вирус, а те негативные последствия в виде осложнений, которые он нередко имеет.
Заметив появление сыпи у ребенка, следует обратиться к врачу, он поможет вам своими пояснениями. Важно помнить, что опасен не сам вирус, а те негативные последствия в виде осложнений, которые он нередко имеет.
Корь у детей. Как выглядит корь у детей. Симптомы, лечение
Одной из классических детских инфекций традиционно считается корь, хотя она давно уже не редкость и среди взрослых, особенно с развитием вакцинации детей. Это вирусное заболевание, обладающее острым течением и сильной заразностью, встречается эта болезнь исключительно у человека.
При данной инфекции происходят поражения глаз, дыхательных путей и кожи, при этом из-за тяжелого течения и интоксикации возможны крайне тяжелые осложнения, вплоть до летальных.
История кори
Корь, как заболевание, известно уже много тысяч лет, из-за нее в свое время средневековые города сильно редели, она приводила к серьезным осложнениям и летальным исходам. Но только в начале 20 века корь выделили в отдельную патологию, была доказана ее вирусная природа, а затем стали изыскиваться пути ее профилактики и активного лечения. В двадцатые годы предложены были первые способы профилактики кори – человеку предлагалось вводить человеческую сыворотку переболевшего человека, из-за чего заболеваемость корью резко снизилась и корь перестали воспринимать как ужасную и очень опасную инфекцию. В шестидесятые годы прошлого века была создана первая отечественная живая вакцина против кори. Данная вакцина в усовершенствованном виде до сих пор используется в плановой вакцинации детей и взрослых по национальному календарю прививок. Это позволило существенно снизить риски развития таких серьезных заболеваний как коревой энцефалит и вирусная коревая пневмония.
Особенности вируса
Вирус кори относится к семейству вирусов, содержащих РНК, обладает всеми типичными свойствами своего рода вирусов – парамиксовирус, имеет крупные размеры и неправильную форму. Однако, у вируса нет особого фермента, который затрудняет его проникновение сквозь слизистые. Но, при всем этом вирус кори будет вызывать особые свойства – будет склеивать эритроциты и разрушать их, что в дальнейшем будет обуславливать изменения цвета кожных покровов при высыпаниях.
Однако, у вируса нет особого фермента, который затрудняет его проникновение сквозь слизистые. Но, при всем этом вирус кори будет вызывать особые свойства – будет склеивать эритроциты и разрушать их, что в дальнейшем будет обуславливать изменения цвета кожных покровов при высыпаниях.
И еще одним из особых свойств вируса кори является его проникновение в организм и в дальнейшем пожизненное в нем пребывание, которое может дальнейшем в редких случаях вызывать особую форму инфекции – медленного течения, которая поражает нервную систему.
Вирусы обладают невысокой устойчивостью в окружающей среде – он инактивируется при пастеризации, кипячении, но при замораживании и минусовых температурах вирус может храниться годами, при +5градусах – несколько дней. Вирус чувствителен к действию дезинфицирующих средств, эфиров и облучению, солнечному свету, высушиванию и кислой среде.
К вирусу регистрируется всеобщая восприимчивость, обычно заболевания регистрируются в зимний период и весной, особенно высоки шансы заболеть у тех, кто не был привит и кто не болел корью, особенно если это взрослые и подростки после 14 лет, у таких людей корь протекает особенно тяжело и дает осложнения. Чем более тесное и длительное общение будет у заболевшего с непривитыми и не болевшими, тем выше шансы заражения. Заболевают до 80% от контактных непривитых детей и взрослых.
Однако, корью болеют однажды в жизни, она поле заболевания дает стойкий пожизненный иммунитет. Есть данные о возможности реинфицирования корью, но они требуют подтверждения, так как возможно – первоначальный диагноз кори был неверным. При проведении полноценной вакцинации детей со всеми положенными ревакцинациями иммунитет в среднем длится до 20 лет.
Как происходит заражение?
Основным источником инфекции являются больные дети и взрослые, которые болеют как типичными, так и атипичными формами коревой инфекции. Они опасны для окружающих в плане заражения примерно с седьмых суток от момента заражения, когда происходит формирование первых продромальных симптомов – катаральные явления со стороны носоглотки.
Передается вирус воздушно-капельным путем от больных к здоровым детям при кашле или чихании, криках и разговоре. Гораздо чаще происходит заражение в организованных коллективах детей, так как имеет значение длительность контактов и активность распространения вирусов.
Клинические симптомы кори
Корь как типичная детская инфекция начинается с периода инкубации, длящегося примерно семь-19 дней от момента заражения, в этом периоде происходит размножение накопление вируса, никаких особых клинических проявлений инфекции нет. После того, как вирус с воздухом попадает в область дыхательных путей, он плотно фиксируется в области слизистых оболочек верхних дыхательных путей или на поверхности конъюнктивы глаза. Это может произойти, если вирус с частиками слюны или пыли попал в глазки.
По мере размножения и накопления вируса в тканях он постепенно начинает проникать в подслизистый слой и разносится к зоне регионарных лимфоузлов – шейных, подчелюстных. В лимфоузлах происходит первичное размножение вируса. В этот период никаких ярких клинических проявлений болезни нет, но могут среагировать на инфицирование шейные лимфоузлы – они увеличиваются. При накоплении критическом массы вирусов они прорываются из лимфоузлов в кровь, и возникает период вирусемии, который проявляется продромальными явлениями общеинфекционного характера. В это время вирус активно циркулирует в крови и постепенно фиксируется в области верхних дыхательных путей и других органов и тканей. Данный период будет проявляться общими признаками всех респираторных инфекций:
- возникает краснота и отечность слизистых в области верхних дыхательных путей, могут быть обильные прозрачные сопельки из носа, возникает очень сухой, навязчивый и грубый кашель, может быть осиплость голоса, хрипотца.
- проявления конъюнктивита с отеком и краснотой слизистых оболочек глаз, с обильным прозрачным отделяемым, краснотой и резким наполнением сосудов глаз, светобоязнью и истечением слезы из глаз.

- также возникает лихорадка, с повышением температуры выше 38-38.5 градусов,
- проявляются признаки интоксикации с вялостью и раздражительностью, нарушениями сна и снижением аппетита.
По мере развития болезни возникают типичные проявления кори в виде энентемы – пятна Филатова-Коплика, обычно они похожи на рассыпанную манную крупу, белые с красной каймой, которые расположены по зоне слизистых щек в зоне жевательных зубов. Также пятна могут возникать в области слизистых на губах и деснах. Они возникают на вторые-третьи сутки от момента начала соплей и кашля, за двое-трое суток до возникновения высыпаний на коже. По мере развития болезни эти высыпания быстро исчезают.
Также могут возникать и другие явления – их называют энантемой (сыпь на слизистых) в виде красноватых пятнышек на области язычка, мягкого и твердого неба.
В периоде высыпании происходит формирование типичной сыпи на коже и слизистых, он начинается в конце периода продромальных проявлений, на фоне ярких клинических симптомов, когда концентрации вирусов в крови достигают максимума. Также в это время вирус рассевается по внутренним органам и системам – по коже и легким, нервной системе, миндалинам и кишечнику, костному могу и селезенке, печени. В этих очагах вирусы повторно размножаются, и возникает вторая волна вирусемии, что приводит к иммунным и аллергическим сдвигам в организме.
При этом в клинике происходит усиление проявлений, возникает интоксикация и снова повышается температура, резко усиливаются проявления со стороны горла и верхних дыхательных путей, что может приводить к развитию бронхита с резким изменением вида кашля – он становится влажным, может отходить много мокроты.
По телу возникает типичная коревая сыпь пятнисто-бугоркового характера с определенной этапностью в ее возникновении:
- в первый день высыпания появляются в виде бледно-розовых пятен в области передних и боковых поверхностей шеи, потом спускаются за уди, потом идут вдоль роста волос и по зоне щек, близко к области ушных раковин, в течение первых суток сыпью будут охватываться шея и руки, а также передняя часть грудной клетки при этом сыпь становится похожей на бугорки.

- Со вторых суток сыпь начинает свое распространение по всему телу со спины, живота и ног и рук, к третьему дню коревая сыпь появляется в области стоп, при этом бледнеет в области лица, оставляя после себя временные элементы пигментации. Это происходит из-за разрушения эритроцитов в сосудах кожи при формировании воспаления. Кожа на местах, где были элементы сыпи, выглядит изгрызенной или лучистой.
Почему возникает сыпь при кори?
При избыточном накоплении вирусов кори в крови, они начинают просачиваться в клетки кожи, где фиксируются и к ним подступают иммунные клетки для борьбы с врагом. В результате возникает иммунный конфликт, который приводит к выделению особых воспалительных веществ и формирует отек и воспаление – отсюда возникают бугорки и краснота. По мере развития воспалительных элементов могут образовываться небольшие уплотнения кожи и водянистые пузырьки, по мере исчезновения сыпи на коже возникают элементы шелушения, усиленное отмирание клеток эпидермиса, пораженных вирусами с активной регенерацией кожи. При этом, чем сильнее была интоксикация и чем тяжелее клиническая картина кори, тем сильнее будет сыпь на коже и тем активнее выражены симптомы интоксикации.
В среднем период гиперпигментации будет длиться около полутора недель, на месте высыпаний могут проступать пятна коричневого цвета, которые шелушатся мелкими чешуйками. В этом же периоде будет снижаться температура и исчезает интоксикация, проходят все симптомы катаральных явлений в глотке и в носу, но именно в этот же период могут быть осложнения со стороны нервной системы и легких.
Постановка диагноза
Прежде всего, основа диагноза – это оценка клинической картины и изучение эпидемиологической обстановки по кори. Кроме того, для точного установления природы вируса необходимо проведение вирусологического анализа с выделением возбудителя кори из носоглотки или из крови за три дня до появления сыпи или в первый день высыпаний.
Кроме того, проводят определение уровня антител к вирусу в крови и нарастание титра, а также реакцию торможения гемагглютинации – особые методы, подтверждающие наличие инфекции.
Также бесспорным делают диагноз обнаруженные врачом типичные пятна Филатова-Коплика, но их не всегда возможно увидеть.
Методы лечения кори
Специфического лечения кори не разработано, нет ни одного препарата, который бы действовал исключительно на коревой вирус, поэтому лечение проводят симптоматически, с учетом тяжести и возраста малыша. Необходим постельный режим на время интоксикации до улучшения состояния, применение щадящей диеты и витаминов, прием противовирусных и иммуномодулирующих средств — арбидол, интерферон, гриппферон, в случае тяжелого течения применяют иммуноглобулины.
Остальное лечение назначается в зависимости от проявляющихся симптомов – капли для глаз при конъюнктивитах с целью профилактики гнойных осложнений, отхаркивающие, разжижающие мокроту препараты, жаропонижающие и противовоспалительные препараты, полоскании горла антисептиками.
Корь – это опасное заболевание, которые необходимо контролировать, поэтому с целью превентивной ее профилактики еще в советские годы были разработаны методы иммунопрофилактики. К ним относят вакцинацию ослабленным живым вирусом кори, ее проводят в возрасте одного года, а затем проводят ревакцинацию в возрасте 6 лет. При подозрении на контакт с корью у не привитого ребенка проводят пассивную профилактику – ведение гамма-глобулина не позже третьих-пятых суток с момента контакта.
С целью профилактики распространения инфекции все дети, контактировавшие к больным корью, изолируются на сроки до 21 дня, больные подвергаются изоляции с момента начала первых симптомов до 5 дня сыпи, а если есть осложнения – то до 10 суток. Люди, которые ранее корью переболели или имеют от нее прививки, карантину не подлежат – им корь не страшна.
Лечение заболевания кори у детей и взрослых | Детская поликлиника ООО «Медицинский комплекс»
18 Февраля 2019
Корь: причины, пути заражения, симптомы, лечение и профилактика болезни
Корь у детей занимает особое место среди заразных инфекционных болезней. Симптомы этой острой инфекционной патологии у детей – высокая температура, характерная коревая сыпь, боль в горле, кашель, выраженная интоксикация организма. Заболеть корью может любой ребенок или даже взрослый, причем корь может протекать с серьезными осложнениями и иногда приводить к летальному исходу. Известно, что корь ежегодно уносит во всем мире жизни 150 тысяч людей, преимущественно детей до 10 лет. Поэтому любой человек, в особенности, родители маленьких детей, должен хорошо знать, что такое корь.
Симптомы этой острой инфекционной патологии у детей – высокая температура, характерная коревая сыпь, боль в горле, кашель, выраженная интоксикация организма. Заболеть корью может любой ребенок или даже взрослый, причем корь может протекать с серьезными осложнениями и иногда приводить к летальному исходу. Известно, что корь ежегодно уносит во всем мире жизни 150 тысяч людей, преимущественно детей до 10 лет. Поэтому любой человек, в особенности, родители маленьких детей, должен хорошо знать, что такое корь.
Причины заболевания
Источник инфекции при кори – больной человек. Вирус передается воздушно-капельным путем и отличается крайне высокой контагиозностью. Профилактика кори у детей проводится в виде плановой вакцинации в два этапа. Сформированный иммунитет защищает от кори или, в случае заражения, помогает перенести болезнь в легкой форме и без осложнений.
Возбудитель кори относится к парамиксовирусам. Сам парамиксовирус неустойчив вне организма, быстро разрушается под воздействием ультрафиолетовых лучей, пониженной влажности, однако сохраняется при низких (до -70°С) температурах.
Как передаётся корь
Сезонность заболеваемости корью – с октября по апрель – связана со скоплением людей в помещениях. Заражение корью детей часто происходит в детских дошкольных учреждениях. Случаи инфицирования через третьих лиц крайне редки ввиду быстрого разрушения вируса во внешней среде.
Возбудитель инфекции переносится воздушно-капельным путем от больного человека к здоровому. Особую опасность представляет выделение активного вируса больным в инкубационный период, когда до начала высыпаний остается 3-4 дня и точная диагностика по клинической картине болезни не представляется возможной.
Больной корью человек опасен для окружающих в течение 7-10 дней. Вирус кори высококонтагиозен, процент передачи инфекции при тесном контакте составляет почти 100% случаев при отсутствии вакцинации. Возбудитель также может перемещаться воздушным путем, например, через лестничные клетки, вентиляционные шахты в многоквартирных домах.
Возбудитель также может перемещаться воздушным путем, например, через лестничные клетки, вентиляционные шахты в многоквартирных домах.
В последние десятилетия благодаря введению вакцинации в плановые прививки заболеваемость детей значительно снизилась, однако среди взрослой популяции сохраняется достаточно высокое количество людей, не имеющих иммунитета к парамиксовирусу, что обуславливает повышенное количество взрослых больных, а также появление случаев внутриутробного инфицирования плода от больной корью матери.
Если человек переболел корью, то у него на всю жизнь остается стойкий иммунитет, и при повторном заражении заболевание маловероятно. Случаи повторного заболевания корью, как правило, связаны с состояниями иммунной недостаточности.
Коревая инфекция у детей до двух лет чаще всего встречается при отсутствии у матери иммунитета к парамиксовирусу, естественного или выработанного после вакцинации. Учитывая опасность кори для грудных детей, прививка от парамиксовируса входит в рекомендованный список вакцин для женщин, планирующих беременность и не имеющих специфического иммунитета.
Инкубационный период кори
Возбудитель кори проникает в тело человека сквозь слизистые дыхательных путей и органов зрения.
Через три дня после проникновения парамиксовирус попадает в кровоток, разносится по лимфатическим узлам, оседает в селезенке, где активно размножается в кровотоке в течение инкубационного периода (от 7 до 17 дней).
По окончании инкубационного периода кори новое поколение парамиковируса распространяется по всему организму, поражая кожу, конъюнктиву, органы желудочно-кишечного тракта, дыхательную и нервную системы.
Как проявляется корь
Клинические симптомы кори у ребенка и у взрослого различны в виду отличия физиологических процессов, зрелости организма и сформированности иммунитета. Довольно часто у взрослых заболевание протекает тяжелее, чем в детском возрасте.
Довольно часто у взрослых заболевание протекает тяжелее, чем в детском возрасте.
Корь, симптомы в детском возрасте
Корь у детей проявляется по-разному в зависимости от периода заболевания. Начальный период, характеризующийся катаральными симптомами и признаками общей интоксикации, длится от 3 до 5 дней.
|
Симптом |
Механизм развития |
|
Гипертермия |
Повышение температуры тела – защитная реакция организма. |
|
Психомоторное возбуждение, ухудшение сна, гиперреакция на раздражители, капризность |
Следствие проникновения парамиксовируса в кору и иные отделы головного мозга. |
|
Ринит (насморк), с прозрачным слизистым отделяемым, боли в горле, гиперемия и отек слизистых оболочек |
Вирус повреждает капилляры верхних дыхательных путей, слизистая носовых ходов активируется и вырабатывает защитный белок. Этот процесс сопровождается появлением признаков раздражения горла и носа. Отечность слизистых оболочек дыхательных путей может развиваться вплоть до ларингоспазма. |
|
Кашель |
Воспалительный процесс в дыхательных путях распространяется на голосовые связки. Развиваются типичные для кори симптомы – осиплость, хриплость голоса и характерный «лающий» кашель. |
|
Конъюнктивит, светобоязнь |
Отек внутренних оболочек век способствует размножению болезнетворных бактерий, воспалительный процесс способствует началу реакции раздражения на яркий свет. |
|
Отечность, одутловатость лица |
Эти признаки кори возникают из-за воспалительных процессов в шейных лимфатических узлах, провоцируемых парамиксовирусом. 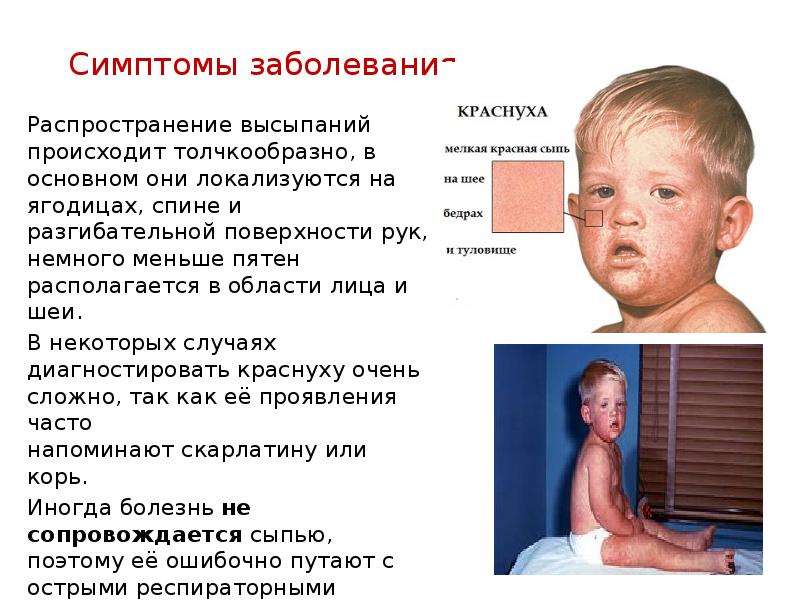 Они сопровождаются отечностью, застоем крови и лимфы в кровеносных сосудах головы. Они сопровождаются отечностью, застоем крови и лимфы в кровеносных сосудах головы.
|
|
Коревая энантема |
Образуется на 2-4 день заболевания на слизистой мягкого неба в виде красных пятен до полусантиметра в диаметре. Через 24-48 часов сливается с общей гиперемией слизистой горла. |
|
Пятна Вельского-Филатова-Коплика |
Эти характерные пятна возникают на 3-5 день на слизистой щек в области жевательных зубов в виде небольших белых пятен с красной каймой вследствие омертвения части слизистой в очагах размножения парамиксовируса. |
|
Желудочно-кишечная симптоматика |
Боль в животе, отказ от еды, учащение стула, тошнота, рвота как следствия поражения слизистых оболочек кишечника. |
Катаральный период кори сменяется периодом характерных коревых высыпаний на кожных покровах. Сыпь появляется на 3-4 сутки после манифестации заболевания, в первую очередь на лицевой части головы. Далее сыпь распространяется на шею, верхнюю часть туловища и постепенно покрывает все тело, включая конечности.
Коревые высыпания носят название пятнисто-папулезной экзантемы, проявляясь в виде возвышающихся над кожей розовых узелков неправильной формы. Папулы окружены красными пятнами, увеличивающимися в размерах, склонных к слиянию между собой. В этот период общая интоксикация проявляется головной болью и повышением температуры. Также при экзантеме наблюдается усиление кашля и насморка.
Длительность данного периода – 4-5 дней, после чего сыпь бледнеет, изменяет цвет, сокращается в размерах. Состояние больного улучшается, снижается контагиозность вируса.
Следующий период кори сопровождается процессом реконвалесценцией (кожной пигментацией).
|
Симптом |
Механизм развития |
|
Изменение цвета сыпи |
По прошествии пяти дней после начала появления экзантемы в результате отложения меланина возникает симптом «грязной кожи», пятна светло-коричневого цвета на месте папулезных узлов. 
|
|
Шелушение эпидермиса |
Отпадают отмершие клетки рогового эпителия в местах высыпаний. |
|
Общее улучшение самочувствия |
Нормализация температуры тела, снижение выраженности катаральных явлений вследствие выработки организмом противокоревых антител. |
Данный период длится от 7 до 10 дней и, при отсутствии осложнений, заканчивается выздоровлением.
Клинические проявления кори у взрослых
Клиническая картина кори у взрослых имеет те же периоды, что и при болезни в детском возрасте. Однако симптоматика более выраженная, болезнь протекает тяжелее, выше вероятность осложнений. К симптомам присоединяются тахикардия (более 100 ударов в минуту), понижение артериального давления, сыпь сопровождается подкожными кровоизлияниями, вызванными повреждением капилляров.
Атипичные формы кори
Выделяют типичную клиническую картину кори с сохранением всех симптомов и соблюдением периодичности развития, и атипичные формы:
- митигированная,
- абортивная,
- стертая,
- бессимптомная,
- форма с аггравированными симптомами.
Митигированная или ослабленная форма кори характерна для пациентов, прошедших профилактические процедуры в инкубационном периоде (введение иммуноглобулина, стероидных гормонов, переливание крови, плазмы от доноров с иммунитетом и т. п.). В таком случае инкубационный период может удлиняться до 21 дня. Признаки митигированной кори четко не выражены или же стерты. Температура тела может оставаться в пределах нормы или повышаться до субфебрильных показателей, период высыпаний сокращен, экзантема бледная, необильная, высыпания на слизистых отсутствуют. Болезнь протекает быстро, без осложнений.
Абортивная форма кори начинается так же, как и типичная коревая инфекция, однако на 2-3 сутки клинические признаки заболевания исчезают.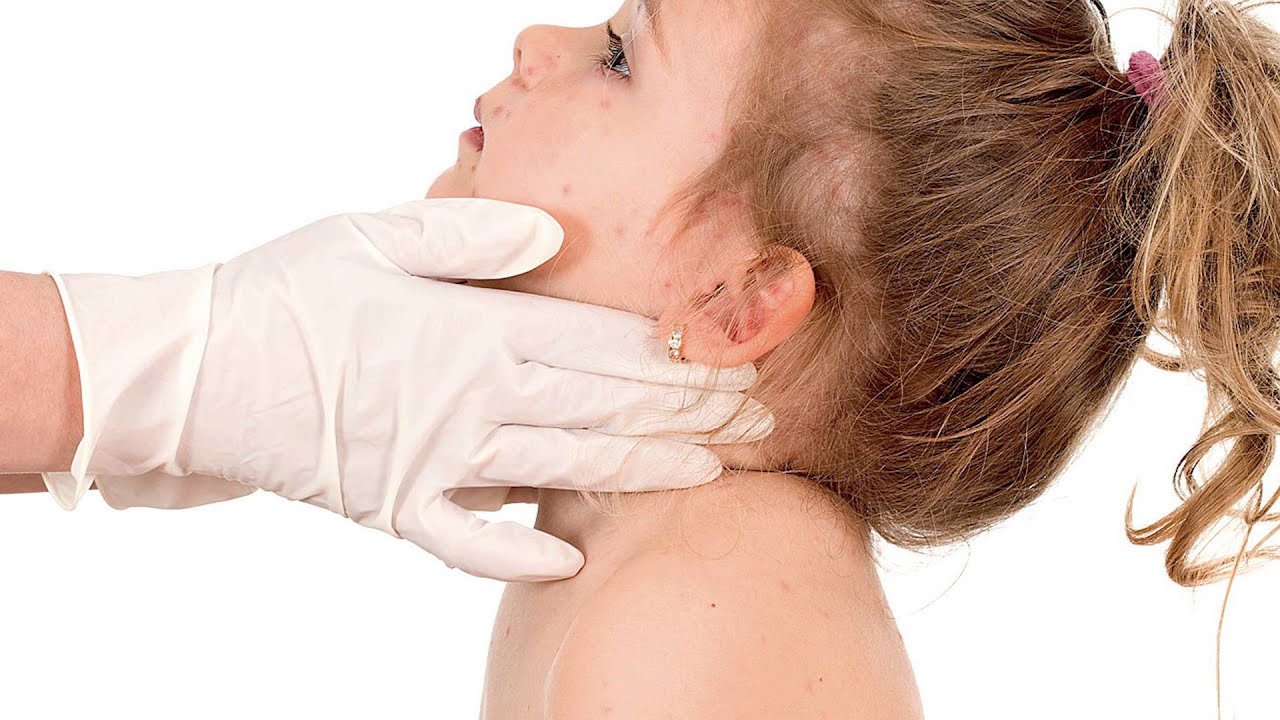 Гипертермия отмечается в первый день, после чего температура возвращается к норме. Сыпь присутствует преимущественно на лицевой части и туловище.
Гипертермия отмечается в первый день, после чего температура возвращается к норме. Сыпь присутствует преимущественно на лицевой части и туловище.
Стертая форма характерна для больных, имеющих иммунную защиту от парамиксовируса инъекции коревой вакцины. Симптомы кори не выражены, течение быстрое, без осложнений, состояние больного удовлетворительное.
Бессимптомная форма характеризуется отсутствием специфической симптоматики, определяясь только при лабораторном анализе крови на иммуноглобулины.
Форма с аггравированными симптомами встречается редко. Сопровождается выраженной интоксикацией организма, геморрагическим синдромом, чаще характерна для взрослых.
Лечение кори у детей и взрослых
Специфического лечения, направленного на борьбу именно с парамиксовирусом, пока не существует. Лечение базируется на снижении выраженности симптомов, предотвращении или купировании осложнений.
Первоочередное значение имеет соблюдение постельного щадящего режима в течение 7-10 дней от начала заболевания и молочно-растительной диеты. Из рациона исключается острая, жирная, жареная пища, блюда, раздражающие слизистую желудочно-кишечного тракта.
Важное значение при лечении больного корью имеет соблюдение питьевого режима в виду возможной дегидратации организма из-за лихорадки, учащенного стула, диареи. При необходимости прибегают к использованию электролитных растворов.
Назначение витаминов носит специфический характер: известно, что заболевание переносится значительно тяжелее у пациентов с недостатком витамина А. Таким образом, назначение монопрепарата или поливитаминов – часть терапии при коревой инфекции.
Профилактические меры
Корь опасна тяжелыми осложнениями: коревой пневмонией, менингитом, энцефалитом, обструктивным бронхитом, ларингостенозом и другими. Вопреки нередкому мнению корь не ограничивается температурой и высыпаниями на коже, а может иметь длительное тяжелое течение с выраженным влиянием на различные внутренние органы, требовать длительного периода реабилитации. Осложнения могут провоцировать инвалидизацию или заканчиваться летальным исходом.
Вопреки нередкому мнению корь не ограничивается температурой и высыпаниями на коже, а может иметь длительное тяжелое течение с выраженным влиянием на различные внутренние органы, требовать длительного периода реабилитации. Осложнения могут провоцировать инвалидизацию или заканчиваться летальным исходом.
Для предотвращения заражения маленьким детям делаются прививки. Вакцинация проводится в возрасте 1 года и 6 лет. После нее иммунитет сохраняется длительное время, но не всегда является пожизненным. Поэтому во взрослом возрасте показана ревакцинация при утере поствакцинального иммунитета.
При контакте с больным человеком мерой профилактики, позволяющей значительно облегчить течение заболевания и предотвратить развитие осложнений, служит срочная вакцинация непривитого ребенка или взрослого «живой» моновакциной против парамиксовируса.
Корь
Корь является крайне заразной тяжелой болезнью вирусного происхождения. До введения противокоревой вакцины в 1963 году и широкого распространения вакцинации, крупные эпидемии кори происходили каждые 2–3 года, ежегодно насчитывалось 2,6 миллиона случаев смерти от кори.
По оценкам, в 2017 г. от кори умерло 110 000 человек, большинство из которых дети в возрасте до пяти лет, несмотря на наличие безопасной и эффективной вакцины от этого заболевания.
Возбудителем кори является вирус из семейства парамиксовирусов. Вирус кори обычно передается через прямой контакт, а также по воздуху, инфицирует слизистую оболочку, а затем распространяется по организму. Корь является болезнью человека и не регистрировалась у животных.
Ускоренные мероприятия по иммунизации оказали значительное воздействие на снижение смертности от кори. В 2000-2017 гг. вакцинация от кори предотвратила, по оценкам, 21,1 миллиона случаев смерти. Глобальная смертность от кори снизилась на 80% — с 545 000 случаев смерти в 2000 году* до 110 000 случаев в 2017 году.
Признаки и симптомы
Первым признаком кори обычно является значительное повышение температуры, которое наступает примерно через 10-12 дней после воздействия вируса и продолжается от 4 до 7 дней. На этой начальной стадии могут появляться насморк, кашель, покраснение глаз и слезотечение, а также мелкие белые пятна на внутренней поверхности щек. Через несколько дней появляется сыпь, обычно на лице и верхней части шеи. Примерно через 3 дня сыпь распространяется по телу и, в конечном итоге, появляется на руках и ногах. Она держится 5-6 дней и затем исчезает. В среднем, сыпь выступает через 14 дней (от 7 до 18 дней) после воздействия вируса.
Большинство смертельных случаев кори происходит из-за осложнений, связанных с этой болезнью. Чаще всего осложнения развиваются у детей в возрасте до пяти лет или у взрослых людей старше 30 лет. Самые серьезные осложнения включают слепоту, энцефалит (инфекцию, приводящую к отеку головного мозга), тяжелую диарею и связанную с ней дегидратацию, ушные инфекции и тяжелые инфекции дыхательных путей, такие как пневмония. Тяжелое течение кори более вероятно среди плохо питающихся детей младшего возраста, особенно тех, кто испытывает недостаток витамина А, или чья иммунная система ослаблена ВИЧ/СПИДом или другими болезнями.
Кто подвергается риску?
Невакцинированные дети раннего возраста подвергаются самому высокому риску заболевания корью и развития осложнений, включая смертельный исход. Невакцинированные беременные женщины также подвергаются риску. Заразиться корью может любой человек, не имеющий иммунитета — тот, кто не был вакцинирован или тот, кто не выработал иммунитет после вакцинации.
Корь все еще широко распространена во многих развивающихся странах — особенно, в некоторых частях Африки и Азии. Подавляющее большинство (более 95%) случаев смерти от кори происходит в странах с низким доходом на душу населения и слабыми инфраструктурами здравоохранения.
Самые смертоносные вспышки кори происходят в странах, переживающих стихийные бедствия и конфликты или возвращающихся к нормальной жизни после таких событий. Из-за ущерба, нанесенного инфраструктуре и службам здравоохранения, прерывается регулярная иммунизация, а предназначенные для жилья переполненные лагеря способствуют значительному повышению риска инфицирования.
Передача инфекции
Корь является одной из самых заразных болезней в мире. Вирус кори распространяется при кашле и чихании, тесных личных контактах или непосредственном контакте с инфицированными выделениями из носоглотки.
Вирус остается активным и контагиозным в воздухе или на инфицированных поверхностях в течение 2 часов. Он может быть передан инфицированным человеком на протяжении периода времени, начинающегося за 4 дня до появления у него сыпи и заканчивающегося через 4 дня после ее появления.
Вспышки кори могут принимать форму эпидемий, которые приводят к многочисленным смертельным исходам, особенно среди детей раннего возраста, страдающих от недостаточности питания. В странах, где корь в значительной мере ликвидирована, случаи заболевания, ввезенные из других стран, остаются существенным источником инфекции.
Лечение
Какого-либо специального лечения, направленного против вируса кори, не существует.
Тяжелые осложнения кори можно уменьшить при поддерживающем лечении, которое обеспечивает хорошее питание, надлежащее поступление жидкости и лечение дегидратации с помощью рекомендуемых ВОЗ оральных регидратационных растворов. Эти растворы возмещают жидкость и другие важные микроэлементы, которые теряются при диарее и рвоте. Для лечения глазных и ушных инфекций и пневмонии следует назначать антибиотики.
Все дети, которым поставлен диагноз кори, должны получить 2 дозы добавки витамина А с интервалом в 24 часа. Это лечение позволяет восстановить низкие уровни содержания витамина А, наблюдаемые во время кори даже среди детей, получающих надлежащее питание, и может помочь предотвратить поражения глаз и слепоту. К тому же, как показывает практика, добавки витамина А способствуют уменьшению числа случаев смерти от кори.
Профилактика
Регулярная противокоревая вакцинация детей в сочетании с кампаниями массовой иммунизации в странах с высокими показателями заболеваемости и смертности являются основными стратегиями общественного здравоохранения, направленными на уменьшение глобальной смертности от кори. Противокоревая вакцина используется на протяжении более 50 лет. Она безопасна, эффективна и недорога. Иммунизация одного ребенка против кори стоит примерно 1 доллар США.
Противокоревую вакцину часто объединяют с вакцинами против краснухи и/или свинки в странах, где эти болезни представляют проблемы. Она одинаково безопасна и эффективна как в виде моновакцины, так и в комбинированном виде. Включение в вакцину от кори краснухи лишь незначительно повышает ее стоимость и позволяет совмещать расходы на доставку вакцин и проведение вакцинации.
В 2017 году около 85% всех детей в мире получили 1 дозу противокоревой вакцины в течение первого года жизни в ходе оказания регулярных медицинских услуг, по сравнению с 72% в 2000 году. Для обеспечения иммунитета и предотвращения вспышек болезни рекомендуются 2 дозы вакцины, так как примерно у 15% вакцинированных детей после первой дозы иммунитет не вырабатывается. В 2017 г. 67% детей получили вторую дозу противокоревой вакцины.
По оценкам, в 2017 г. 20,8 миллиона детей грудного возраста не были вакцинированы, по меньшей мере, одной дозой противокоревой вакцины в рамках регулярной иммунизации, из которых 8,1 миллиона детей жили в трех странах: Индии, Нигерии и Пакистане.
Деятельность ВОЗ
В 2010 году Всемирная ассамблея здравоохранения установила три промежуточных цели в направлении будущей ликвидации кори, которые должны быть достигнуты в 2015 году:
- увеличить регулярный охват первой дозой корьсодержащей вакцины (КСВ1) до >90% на национальном уровне и до >80% в каждом районе;
- сократить и поддерживать ежегодную заболеваемость корью на уровне <5 случаев на миллион; и
- сократить оценочную смертность от кори на >95% по сравнению с оценкой 2000 года.
В 2012 году Ассамблея здравоохранения одобрила Глобальный план действий по вакцинации с целью ликвидации кори в четырех регионах ВОЗ к 2015 году и в пяти регионах к 2020 году.
В 2017 г. глобальные усилия по улучшению охвата вакцинацией привели к снижению смертности на 80%. За период 2000-2017 гг. при поддержке Инициативы по борьбе против кори и краснухи и ГАВИ, альянса по вакцинам, противокоревая вакцинация позволила предотвратить, по оценкам, 21,1 миллиона случаев смерти; большинство из них было предотвращено в Африканском регионе при поддержке Альянса ГАВИ.
Но если ослабить внимание, уделяемое этой проблеме, успехи, достигнутые ценой таких усилий, могут быть сведены на нет. Там, где дети не вакцинированы, возникают вспышки болезни. Из-за низкого уровня охвата на национальном уровне или в очагах болезни в 2017 г. во многих районах вспыхивали крупные вспышки кори с высокой смертностью. Принимая во внимание нынешние тенденции в области охвата противокоревой вакцинацией и заболеваемости, Стратегическая консультативная группа экспертов ВОЗ по иммунизации (СКГЭ) пришла к заключению, что элиминация кори подвергается большой угрозе и что болезнь вновь появилась в ряде стран, уже достигших элиминации или приблизившихся к ней.
ВОЗ продолжает укреплять глобальную лабораторную сеть для обеспечения своевременной диагностики кори и следить за международным распространением вирусов кори в целях применения более скоординированного странового подхода к проведению мероприятий по вакцинации и снижения смертности от этой предотвратимой с помощью вакцин болезни.
Инициатива по борьбе против кори и краснухи
Начатая в 2001 году Инициатива по борьбе против кори и краснухи является глобальным партнерством, осуществляемым под руководством Американского общества Красного Креста, Фонда Организации Объединенных Наций, Центров США по борьбе и профилактике болезней, ЮНИСЕФ и ВОЗ. Инициатива по борьбе против кори и краснухи стремится обеспечить, чтобы ни один ребенок не умирал от кори или не рождался с синдромом врожденной краснухи. Мы помогаем странам планировать, финансировать и оценивать усилия, направленные на то, чтобы положить конец кори и краснухе.
* Оценки смертности за 2000 г. могут отличаться от ранее сообщаемых оценок. Повторное использование ВОЗ и ЮНИСЕФ модели для оценки ежегодной смертности от кори с учетом новых данных, полученных в рамках Оценок национальных уровней охвата иммунизацией (WUENIC) ВОЗ/ЮНИСЕФ, и обновленных данных эпиднадзора позволяет также скорректировать и обновить результаты за каждый год, включая базовый год.
КОРЬ
Корь – это вирусное заболевание, имеющее инфекционный характер и острое течение. Для болезни характерна высокая температура, которая может доходить до 40,5 °C, а также воспалительный процесс слизистых дыхательных путей и рта. Еще одним характерным признаком этой болезни является конъюнктивит и пятнисто-папулезная сыпь на коже.
Первые описания заболевания корью появились еще в далекой древности. Болезнь широко распространена в мире и сегодня, однако ею, как правило, болеют дети. Раньше корь называли также коревой краснухой, но сейчас такое обозначение не используется, чтобы не путать это заболевание с краснухой. Наиболее серьезно эта болезнь протекает у ослабленных детей. Поэтому до сегодняшнего дня в развивающихся странах корь часто становится причиной детских смертей.
Распространение
Корь является очень заразной болезнью: как свидетельствуют данные медиков, восприимчивость к вирусу приближается к 100%. Как правило, корь у детей диагностируется в возрасте от 2 до 5 лет. Намного реже заболевание поражает взрослых людей, которые не переболели корью в детстве. У новорожденных детей есть так называемый колостральный иммунитет, который ребенку достается от матерей, ранее переболевших корью. Такой иммунитет защищает малыша первые три месяца. После того, как человек переболел корью, у него формируется стойкий иммунитет, и повторно болезнь не развивается. Впрочем, подобные случаи все же документально зафиксированы на фото и описаны специалистами.
Как правило, корью дети болеют в зимне-весенний период, причем каждые 2-4 года наблюдается увеличение количества заболевших. Сегодня в странах, где проводится массовая вакцинация, корь у взрослых и детей встречается редко, или же имеют место мини-эпидемии болезни.
Возбудителем болезни является РНК-содержащий вирус семейства парамиксовирусов. Вне организма человека он очень быстро погибает вследствие воздействия разных внешних факторов. Корь передается между людьми воздушно-капельным путем. Больной человек выделяет вирус со слизью, когда чихает, кашляет.
Таким образом, источник инфекции – это заболевший корью человек. Заразным для других людей он является от двух последних дней инкубационного периода до четвертого дня недуга с высыпанием. Начиная с пятого дня высыпаний, больного уже считают незаразным.
Инфекция попадает в организм сквозь слизистые оболочки верхних дыхательных путей, а также иногда воротами служат конъюнктивы. Во время инкубационного периода в организме еще есть относительно небольшое количество вирусов, поэтому их можно нейтрализовать введением противокоревого иммуноглобулина. Именно такая мера профилактики практикуется тем, кто контактировал с больными корью до 5 дня болезни.
В организме человека вирус поражает в основном верхние отделы дыхательных путей, конъюнктиву, также незначительно страдает желудочно-кишечный тракт.
Симптомы кори
Симптомы кори у человека начинают проявляться после инкубационного периода, который продолжается примерно 1-2 недели. Медики классифицируют корь, выделяя типичную формузаболевания разных степеней тяжести, а также атипичную форму кори. Течение болезни подразделяется на три этапа, которые всегда проходят последовательно. Это три периода: катаральный; высыпания; реконвалесценции.
Начало катарального периода у больного всегда происходит остро. Пациент жалуется на проявление общего недомогания, сильную головную боль. У него нарушается сон и ухудшается аппетит. Температура тела повышается, причем, при тяжелой форме кори она может достигать 40 °С.
У взрослых больных интоксикация проявляется намного более выражено, чем у детей. Уже в первые дни болезни у человека отмечается сильный насморк со слизистыми выделениями, которые иногда переходят в слизисто-гнойные. Ребенка или взрослого пациента беспокоит постоянный сухой кашель. У детей он становится грубым, при этом наблюдается осиплость голоса, стенотическое дыхание. Кроме этого симптома ребенка беспокоит отечность век, конъюнктивит, выделяется гной. Иногда вследствие этого явления утром ребенок просыпается со слепленными веками. Больного сильно раздражает яркий свет.
Осматривая больного ребенка, врачи определяют наличие одутловатости лица, зернистость на задней стенке глотки, гиперемию слизистой оболочки ротоглотки. В то же время у взрослых больных такие симптомы кори неярко выражены, но при этом у них наблюдается лимфаденопатия, присутствуют сухие хрипы в легких и жесткое дыхание. Иногда также непродолжительное время наблюдается кашицеобразный стул.
Через 3-5 дней самочувствие больного становится немного лучше, лихорадка уменьшается. Но спустя один день интоксикация организма и катаральный синдром опять усиливается, а показатели температуры тела снова значительно увеличиваются. Именно в это время можно обнаружить кардинальный клинический признак кори – появление пятен Филатова-Коплика-Вельского на слизистой оболочке щек рядом с малыми коренными зубами. Иногда такие пятна также появляются на слизистой оболочке десен и губ. Это белые пятна, немного выступающие и при этом окруженные тонкой каймой гиперемии. Немного раньше или одновременно с этими пятнами на слизистой неба возникает коревая энантема. Это красные пятна, имеющие неправильную форму. Их размер примерно равен головке булавки. Через несколько суток они сливаются с общей гиперемированной поверхностью слизистой.
У детей длительность катарального периода составляет 3-5 дней, у взрослых больных он может достигать 8 суток.
После завершения катарального периода его сменяет период высыпания. В это время на теле больного появляется яркая пятнисто-папулезная экзантема, которая постепенно сливается. Между пятнами наблюдаются участки здоровой кожи. В первый день этого периода сыпь наблюдается за ушами, на голове под волосами. Чуть позже, в этот же день, она охватывает лицо, шею, верхнюю часть груди. На второй день сыпь переходит на верхнюю часть рук и туловище. На третьи сутки лицо начинает очищаться, но при этом сыпь появляется на ногах и дистальных отделах рук.
В процессе диагностики болезни именно нисходящую последовательность сыпи считают наиболее существенным признаком для дифференциации кори. Более обильная сыпь характерна для взрослых больных, а если болезнь протекает очень тяжело, то могут проявляться геморрагические элементы.
Во втором периоде кори катаральные явления становятся более интенсивными: отмечается сильный кашель и насморк, постоянное слезотечение, светобоязнь. Лихорадка и интоксикация ярко выражены. Если больного обследуют в этот период, то у него обнаруживаются симптомы трахеобронхита, а также умеренная артериальная гипотензия и тахикардия.
В третьем периоде — реконвалесценции (или пигментации) состояние больного становится более стабильным. Температура тела приходит в норму, состояние улучшается, катаральные проявления исчезают. Сыпь постепенно бледнеет, причем, это происходит точно в том же порядке, как и ее появление. На месте сыпи остаются пятна светло-коричневого оттенка. Примерно через неделю пигментация полностью исчезает, но на ее месте кожа может шелушиться. Такое явление в основном отмечается на лице пациента.
Встречаются также и другие варианты течения кори, если имеет место атипичная форма болезни. При митигированнаой кори, которая проявляется у тех людей, которые получили активную либо пассивную иммунизацию против болезни, или ранее уже болели ею, инкубационный период более продолжительный. Течение недуга легкое, интоксикация выражена мало, катаральный период сокращен. Отсутствуют также пятна Филатова-Коплика-Вельского. Сыпь может быть восходящей либо возникнуть по всему телу одновременно.
Еще одна атипичная форма кори — абортивная корь. Ее начало такое же, как и при типичной форме болезни. Но через 1-2 дня после начала оно прерывается. Сыпь отмечается лишь на лице и туловище, температура повышена только в день появления сыпи.
Существуют также субклинические типы кори, но их можно диагностировать только во время серологического исследования парных сывороток крови.
Осложнения кори
Чаще всего в качестве осложнения кори возникает пневмония. У детей может проявляться также ложный круп, иногда стоматит. У взрослых в период пигментации может развиваться менингит, менингоэнцефалит и полиневрит. Наиболее серьезное осложнение — коревой энцефалит, но происходит оно очень редко.
Диагностика кори
При кори диагноз устанавливается с учетом наличия характерных симптомов, описанных выше. Одним из определяющих факторов в процессе установления диагноза считается наличие недавнего контакта больного с человеком, у которого диагностирована корь.
В процессе диагностики проводится общий анализ крови, при котором в случае кори определяется лимфопения и нейтропения. Производится также лабораторное изучение мазков секрета, взятого из дыхательных путей. При установлении диагноза также важно определить титр вырабатываемых антител к вирусу кори.
Следует дифференцировать болезнь от скарлатины, краснухи, псевдотуберкулеза, дерматитов и других болезней, для которых характерны высыпания на коже.
Лечение кори
Заболевшего ребенка или взрослого нужно изолировать, ему рекомендовано соблюдать постельный режим. Комнату следует проветривать как можно чаще, также важно каждый день проделывать влажную уборку. Больному необходимо пить много жидкости, специальная диета при этом не требуется. Важен тщательный уход за глазами и полостью рта. Для комфорта больного его защищают от яркого света.
Практикуется симптоматическое лечение кори: применяются средства против кашля, сосудосуживающие капли в нос, парацетамол при высокой температуре. Назначаются также антигистаминные лекарственные средства. В глаза закапывается 20% раствор сульфацила-натрия.
Если у человека развивается пневмония, другие осложнения, то ему назначается курс антибиотиков. В качестве профилактической меры и в процессе лечения применяются большие дозы витамина А, витамин С.
Если у больного имеет место неосложненная форма заболевания, то ее чаще всего лечат в домашних условиях. В стационаре пребывают больные, у которых отмечаются тяжелые формы кори и осложнения болезни. Также госпитализируют больных по эпидемиологическим показаниям.
Если диагностирован коревой энцефалит, больному назначаются большие дозы преднизолона и антибактериальные медикаментозные средства.
Профилактика кори
В качестве профилактики детям производится вакцинация. Специальная вакцина, защищающая от кори, была произведена в 1966 году. Прививка от кори делается детям в возрасте 1 года и 6 лет. Чтобы обеспечить активную иммунопрофилактику, применяется живая коревая вакцина. Сегодня активно применяется также комплексная вакцина, которая предупреждает не только корь, но и паротит, а также краснуху. Прививка против кори живой вакциной проводится детям, до сих пор не переболевшим корью, начиная с возраста 12-15 месяцев. Ревакцинация проводится аналогично, перед тем как ребенка отдают в школу. Реакция на прививку у большинства детей не отмечается.
|
|
Изображения кори, лечение, причины, симптомы и вакцина MMR
Гастанадуй, П.A., et al. «Влияние ответных мер общественного здравоохранения во время вспышки кори в общине амишей в Огайо: моделирование динамики передачи». Американский журнал эпидемиологии (2018).
Hall, V., et al. «Вспышка кори — Миннесота, апрель-май 2017 г.» Заболеваемость и
Еженедельный отчет о смертности (MMWR) 66,27 14 июля 2017 г .: 713-717.
Hofman, Igor Ivic, et al. «Одновременное заражение ветряной оспой и корью среди детей-мигрантов, которые остались в Италии во второй половине июня 2011 года.» Clin Pract 1.4 28 сентября 2011 г .: e113.
Hviid, A., JV Hansen, M. Frisch и M. Melbye. «Корь, эпидемический паротит, вакцинация против краснухи и аутизм: общенациональное когортное исследование». Annals of Internal Medicine (2019).
Патель, М. «Рост заболеваемости корью — США, 1 января — 26 апреля 2019 г.». MMWR. Еженедельный отчет о заболеваемости и смертности 68 (2019).
Расмуссен, С.А., и Д.Дж. Джеймисон. «Что акушеры должны знать о кори и беременности». Акушерство и гинекология 126.1 (2015): 163.
Зальцман М. Б. и Дж. Д. Черри. «Эффективность внутримышечного иммуноглобулина у непривитых членов семьи после контакта с корью в домашних условиях». Клинические инфекционные болезни 65.11 (2017): 1955-1956.
США. CDC. «Вакцинация от ветряной оспы: что должен знать каждый». 22 ноября 2016 г.
США. CDC. «Заметки с мест: передача кори при международных авиаперелетах — Массачусетс и Нью-Йорк, июль — август 2010 г.»
MMWR 59,33 Август 2010 г .: 1073.
США. CDC. «Использование комбинированной вакцины против кори, эпидемического паротита, краснухи и ветряной оспы: рекомендации Консультативного комитета по практике иммунизации (ACIP)». MMWR 59 (RR03) 2010: 1-12.
Корь: 7 вещей, которые должны знать родители
Корь: 7 вещей, которые родители должны знать — CBS News
Смотрите CBSN Live
CDC
Корь была объявлена «ликвидированной» в США.С. в 2000 году, но он вернулся с размахом. Центры по контролю за заболеваниями заявили, что 2011 год был одним из худших для вспышек кори с 1996 года. Что вы можете сделать, чтобы обезопасить своих детей? Продолжайте нажимать, чтобы прочитать ответы на общие вопросы о кори …
Как выглядит корь?
CDC
Большинство случаев начинаются с лихорадки, кашля, насморка, красных глаз и боли в горле. Через два-три дня после появления симптомов во рту могут появиться крошечные белые пятна (врачи называют их пятнами Коплика).Печально известная пятнистая сыпь обычно появляется через 3-5 дней после появления симптомов. Обычно он начинается на лице у линии роста волос, а затем распространяется по всему телу.
Насколько серьезна корь?
CDC
Корь убивает, но очень редко. На каждую тысячу детей, заболевших корью, умирает один или два. Но корь может вызвать ряд потенциально серьезных осложнений.Около 10 процентов детей, заболевших корью, заболевают ушной инфекцией, а около 8 процентов заболевают диареей — в некоторых случаях достаточно серьезной, чтобы потребовать госпитализации. Корь также может привести к энцефалиту, воспалению головного мозга, которое может вызвать судороги, и в результате дети могут стать глухими или умственно отсталыми.
Как распространяется корь?
CDC
Вирус, вызывающий корь, обитает в слизи в носу и горле инфицированных людей.Когда инфицированные люди чихают, капли могут содержать вирус кори, и другие люди в этом районе могут их вдохнуть. Вирус также может жить на поверхности в течение нескольких часов. Корь чрезвычайно заразна. Если он есть у одного человека, девять из 10 близких ему людей тоже заболеют, если только они не были вакцинированы.
Откуда взялась корь?
CDC
Хотя широко распространенная вакцинация резко снизила количество случаев заболевания в США.С., корь остается очень распространенным заболеванием во многих странах. В США около половины всех случаев кори «завезены» резидентами США, возвращающимися из зарубежных стран. Вот почему так важно, чтобы взрослые и дети — даже дети в возрасте до шести месяцев — прошли вакцинацию перед поездкой за границу.
Безопасна ли вакцина?
istockphoto
Некоторые родители беспокоятся о вакцинации своих детей от кори и других детских болезней, потому что опасаются, что вакцина может вызвать аутизм.Но исследования с участием тысяч детей не обнаружили связи между вакцинами против кори, эпидемического паротита, краснухи (MMR) и аутизмом. При вакцинации существует риск аллергических реакций и судорог, но они очень малы и, по мнению CDC, вызывают гораздо меньшее беспокойство, чем заболевание корью.
Как лечится корь?
CDC
Специального противовирусного препарата для лечения кори не существует.CDC рекомендует «поддерживающий» уход, включая постельный режим, использование увлажнителя и прием жаропонижающего лекарства ацетаминофена (тайленола). убедитесь, что ваш ребенок хорошо гидратирован, и давайте ему жаропонижающие лекарства. Есть некоторые свидетельства того, что добавки витамина А могут быть полезны некоторым детям — спросите своего врача.
Где происходят вспышки?
CDC
Вспышки происходят по всей стране, как показано на карте слева.По данным CDC, с 1 января по 20 мая 2011 года было зарегистрировано 118 случаев кори. Восемьдесят девять процентов этих случаев были «завезены» из других стран.
Будьте первым, кто узнает
Получайте в браузере уведомления о последних новостях, событиях в прямом эфире и эксклюзивных репортажах.
Не сейчас
Включать
Корь | DermNet NZ
Автор: д-р Аманда Окли, дерматолог, Гамильтон, Новая Зеландия, 2002.Обновлено д-ром Джаннет Гомес, октябрь 2016 г. Обновлено октябрь 2020 г.
Что такое корь?
Подтвердили ли вы корь? Отправьте в DermNet свои фотографии.
Корь, также известная как английская корь, rubeola или morbilli, является очень заразной вирусной инфекцией, вызывающей жар и сыпь.
Корь является болезнью, подлежащей регистрации.
Корь
См. Другие изображения кори.
Что является причиной кори?
Корь вызывается вирусом кори, который принадлежит к семейству морбилливирусов.
Насколько распространена корь?
До повсеместной иммунизации против кори в промышленно развитых странах корь была очень распространенным детским заболеванием, которое сопровождалось высоким уровнем смертности. В настоящее время в странах, где корь является частью программы иммунизации, риск заражения и частота реальных случаев заболевания низки. Недавняя тенденция некоторых родителей не вакцинировать своих детей привела к увеличению числа случаев кори и ее осложнений.
В развивающихся странах корь по-прежнему встречается часто и связана с высоким уровнем осложнений и летального исхода.Это остается распространенным заболеванием даже в некоторых развитых странах Европы и Азии.
ВОЗ сообщила о резком увеличении числа случаев заболевания во всем мире в 2018 году, составив почти 10 миллионов случаев и более 140 000 случаев смерти, в основном среди детей в возрасте до 5 лет. Самые высокие показатели заболеваемости были в Украине, Сомали, Демократической Республике Конго, Либерии и Мадагаскаре. США сообщили о самом высоком уровне инфицирования за 25 лет, а четыре страны в Европе утратили статус «элиминации кори».
Как можно заразиться корью?
Корь очень заразна и легко передается от человека к человеку при вдыхании воздушно-капельным путем при кашле или чихании инфицированного человека.
Инфицированный человек заразен за 2 дня до появления каких-либо симптомов и остается заразным в течение как минимум 5 дней после появления сыпи.
Острая инфекция кори почти всегда дает пожизненный иммунитет.
Кто подвержен риску заболевания корью?
К лицам, подверженным особому риску заражения корью, относятся:
- Младенцы, утратившие пассивный иммунитет от матери (приобретенный от матери в результате передачи антител через плаценту) и до их первой иммунизации
- Невакцинированные лица, совершающие поездки в районы, эндемичные по кори
- Лица с иммунодефицитом (например, из-за инфекции ВИЧ / СПИДа, лейкемии, рака, терапии кортикостероидами), независимо от их статуса иммунизации
- Мигранты и беженцы.
Наибольший риск тяжелой формы кори и ее осложнений наблюдается у:
- Недоедающие (особенно дети с дефицитом витамина А)
- Люди с основным иммунодефицитом
- Беременные.
Каковы признаки и симптомы кори?
Корь имеет различные клинические стадии.
Инкубационный период
- Диапазон 7–14 дней (в среднем 10–11 дней).
- У пациента обычно нет симптомов.
- У некоторых могут наблюдаться симптомы первичного распространения вируса (лихорадка, пятнистая сыпь и респираторные симптомы, вызванные вирусом в кровотоке) в течение 2–3 дней после заражения.
Prodrome
- Обычно начинается через 10–12 дней после заражения.
- Проявляется лихорадкой, недомоганием и потерей аппетита, за которыми следует конъюнктивит (красные глаза), кашель и насморк (заложенность носа или насморк).
- На 2–3 дня в продромальной фазе появляются пятна Коплика.Это бело-голубые пятна на внутренней стороне рта напротив коренных зубов, возникающие за 24–48 часов до стадии экзантемы (сыпи).
- Продромальные симптомы обычно длятся 2–5 дней, но в некоторых случаях могут сохраняться до 7–10 дней.
Экзантема (сыпь)
- Плоские красные пятна диаметром 0,1–1,0 см появляются на 4–5-й день после появления симптомов.
- Эта незудящая сыпь начинается на лице и за ушами. В течение 24–36 часов распространяется по всему туловищу и конечностям (редко поражаются ладони и подошвы).
- Пятна могут сливаться, особенно на лице.
- Начало сыпи обычно совпадает с высокой температурой не менее 40 ° C.
- Сыпь начинает исчезать через 3–4 дня после первого появления. Сначала он бледнеет до пурпурного оттенка, а затем до коричневых / медных пятен с мелкими чешуйками.
Восстановление
- Кашель может сохраняться в течение 1–3 недель.
- Осложнения, связанные с корью, могут быть причиной стойкой лихорадки после 3-го дня появления сыпи.
Как диагностируется корь?
Диагноз кори ставится на основании анамнеза и медицинского осмотра. Поскольку сейчас это заболевание так редко встречается в развитых странах, любые подозреваемые случаи требуют лабораторного подтверждения. Это особенно полезно в следующих ситуациях:
- Спорадические случаи
- Атипичные случаи
- Путаница с другими болезнями.
Острая корь обычно подтверждается с помощью мазка из носоглотки или горла на вирус, который анализируется с помощью полимеразной цепной реакции (ПЦР).Также можно использовать образцы крови и мочи. Это следует делать в течение 5 дней с момента появления сыпи, однако положительные результаты иногда достигаются в течение 10–14 дней после исчезновения сыпи.
Кровь также берется на антитела IgM и IgG к кори (серология). Уровни специфических IgM повышаются во время активной фазы инфекции, а антитела IgG появляются во время фазы выздоровления.
Вирусный посев мазков из горла и носоглотки предпочтителен у пациентов с ослабленным иммунитетом, у которых серологические данные могут отсутствовать из-за снижения иммунного ответа.Иммунофлуоресцентный тест на антиген кори можно также рассмотреть у пациентов с плохим иммунитетом.
Как лечить корь?
Специального лечения кори не существует, поэтому иммунизация так важна. Лечение легких случаев кори — поддерживающее. Постельный режим жизненно необходим, поскольку он предотвращает осложнения и предотвращает распространение вируса.
- Дайте парацетамол при лихорадке. Аспирин нельзя давать ребенку с вирусным заболеванием, так как это связано с развитием синдрома Рейеса.
- Витамин А для детей в развивающихся странах или детей, страдающих от недоедания. ВОЗ рекомендует дозу 200 000 международных единиц (МЕ) витамина А в течение двух дней для уменьшения заболеваемости корью и ее осложнений. Кокрановский обзор обнаружил это снижение смертности и смертности от пневмонии у детей в возрасте до 2 лет.
- Поддерживайте адекватное потребление жидкости, чтобы предотвратить обезвоживание.
- Используйте увлажнитель воздуха, чтобы облегчить кашель / боль в горле.
- При необходимости обеспечить нутритивную поддержку.
- Тщательно наблюдайте за людьми из группы высокого риска, чтобы предотвратить осложнения.
Пациентам с сонливостью, обезвоживанием или дискомфортом при дыхании требуется госпитализация для поддерживающей терапии.
Антибиотики необходимы только для лечения вторичных бактериальных инфекций, таких как средний отит, инфекционная диарея, пневмония и сепсис.
Рибавирин (противовирусный) используется для лечения кори у пациентов с ослабленным иммунитетом и у пациентов с подострым склерозирующим панэнцефалитом.
Какие осложнения от кори?
Примерно 30% зарегистрированных случаев кори имеют одно или несколько осложнений.
- Желудочно-кишечный тракт: диарея, которая может быть смертельной в случае обезвоживания, язвы во рту, аппендицит, гепатит, мезентериальный аденит и панкреатит.
- Уши: средний отит (почти исключительно у детей) может привести к глухоте.
- Дыхательные пути: ларингобронхит, корь круп и пневмония (первичная вирусная или вторичная бактериальная) — наиболее частая причина смерти от кори.
- Сердце: миокардит и перикардит.
- Гематологическая система: тромбоцитопения, вызывающая кровотечение и диссеминированное внутрисосудистое свертывание (ДВС).
- Глаза: конъюнктивит и / или изъязвление роговицы, ведущие к слепоте (особенно при дефиците витамина А) и косоглазию.
- Почки: острый гломерулонефрит (воспаление почек) и почечная недостаточность.
- Нервная система: фебрильные судороги и энцефалит.
- Недоедание (особенно из бедного сообщества).
- Инфицирование корью во время беременности увеличивает риск преждевременных родов, потери плода и материнской смерти.
В редких случаях подострый склерозирующий панэнцефалит — смертельное состояние — развивается спустя десятилетия после заражения корью из-за сохранения вируса кори в центральной нервной системе.
Как можно предотвратить корь?
Корь можно предотвратить путем вакцинации живой аттенуированной противокоревой вакциной. Он доступен в виде препарата одного антигена или в сочетании с живыми аттенуированными вакцинами против эпидемического паротита и / или краснухи.Комбинированная вакцина против кори, эпидемического паротита и краснухи (MMR) в настоящее время является частью плановых программ иммунизации в большинстве промышленно развитых стран, включая Новую Зеландию.
Противокоревая вакцина вызывает у большинства людей длительный (вероятно, пожизненный) иммунитет. В графиках вакцинации рекомендуется стратегия иммунизации двумя дозами; первая доза в возрасте 12–15 месяцев, а затем вторая доза в возрасте 4–6 лет.
Противокоревую вакцину нельзя вводить во время беременности. Женщины, ранее не иммунизированные против кори, должны избегать беременности в течение одного месяца (28 дней) после вакцинации MMR.
Иммуноглобулин не предотвращает кори, но помогает снизить тяжесть заболевания у людей, подвергшихся воздействию вируса. Рекомендовано для:
- Беременным
- Люди с иммунодефицитом
- Младенцы.
Людям, вакцинированным до 1968 года, может потребоваться ревакцинация, поскольку вакцины, использованные до этого времени, могли не обеспечивать пожизненный иммунитет.
Корь: признаки, симптомы и осложнения
Корь — это не болезнь, которую мы часто наблюдаем в наши дни, но в последние годы она возвращается.Симптомы и признаки, такие как лихорадка, сухой кашель, чувствительность к свету и сыпь, обычно появляются более чем через неделю после заражения.
Учитывая риск ушной инфекции, пневмонии и других потенциальных осложнений, важно знать эти и другие характеристики кори и обращаться за медицинской помощью, если вы считаете, что пострадали.
Это, очевидно, больше всего беспокоит тех, кто не вакцинирован. Вспышки все еще могут происходить, и вирус может заразиться во время поездок в другие страны.
Очень хорошо
Частые симптомы
Маловероятно, что вы можете полагаться на корь из первых рук, и велика вероятность, что ваш врач никогда ее не диагностировал. Из-за этого изучение вируса может быть особенно полезным.
Примерно через 7-14 дней после контакта с больным корью у людей без иммунитета к кори могут развиться симптомы кори, некоторые из которых похожи на грипп, в том числе:
- Лихорадка, которая обычно начинается с низкой степени и продолжает нарастать каждый день, достигая максимума в 104 или 105 градусов на четвертый или пятый день болезни и снижаясь через несколько дней
- Сухой кашель
- Насморк, чихание и заложенность носа
- Красные слезящиеся глаза от конъюнктивита
- Светобоязнь (светобоязнь)
- Плохой аппетит
- Увеличение лимфатических узлов
- Пятна Коплика, маленькие ярко-красные пятна с голубовато-белой центральной точкой, которые часто встречаются во рту, на внутренней стороне щек и на мягком небе
Через три-пять дней, после появления лихорадки и других симптомов кори, у человека, заболевшего корью, разовьется классическая коричневая сыпь.Взаимодействие с другими людьми
Сыпь от кори
DermNet / CC BY-NC-ND
Хотя многие детские вирусные инфекции связаны с сыпью, коричневая сыпь имеет некоторые характеристики, которые отличают ее от вирусной сыпи. Во-первых, в отличие от многих других вирусных инфекций, таких как розеола и ветряная оспа, которые обычно начинаются на стволе, коричневая сыпь начинается на лице и голове.
Другие вещи, на которые следует обратить внимание при кори:
- Эта красная пятнистая сыпь будет распространяться по вашему телу или телу вашего ребенка в течение следующих трех дней и в конечном итоге достигнет ваших рук и ног после того, как начнется область роста волос.
- Обычно это длится от пяти до шести дней.
- Через три-четыре дня сыпь больше не станет белой, если на нее надавить.
- Области, где сыпь от кори была наиболее сильной, могут начать шелушиться.
- Как только сыпь начнет исчезать, она исчезнет в том же порядке, в котором возникла. Сначала он начнет уходить по линии роста волос и лица, затем по туловищу и в последнюю очередь по конечностям.
Также, в отличие от некоторых других вирусных инфекций, лихорадка при кори обычно продолжается при появлении сыпи.
Вы или ваш ребенок можете казаться наиболее больными в течение первых нескольких дней после появления сыпи и можете почувствовать себя лучше только через несколько дней, когда спадет лихорадка.
Осложнения
Хотя некоторые люди продолжают утверждать, что корь — легкая инфекция, у нее могут быть серьезные осложнения. Фактически, примерно в 30% случаев возникает одно или несколько осложнений. Из-за высокой температуры и раздражительности многим детям требуется госпитализация.
Большинство людей выздоравливают от кори без лечения, но у некоторых возникают осложнения, требующие лечения, и, к сожалению, несколько человек, заболевших корью, обычно дети, умирают.
К людям с самым высоким риском развития осложнений относятся:
- Дети до 5 лет
- Взрослые старше 20 лет
- Беременные
- Люди с ослабленной иммунной системой
Общие осложнения, которые могут возникнуть при кори, включают:
- Инфекции уха: Они возникают примерно у 1 из каждых 10 детей и могут привести к потере слуха.
- Диарея: Встречается менее чем у 1 из 10 детей и может привести к обезвоживанию.
Более серьезные осложнения кори включают:
- Пневмония: Эта легочная инфекция является основной причиной смерти детей от кори. Примерно у 1 из 20 детей, заболевших корью, развивается пневмония.
- Энцефалит: Это воспаление головного мозга, которое встречается примерно у 1 из 1000 человек. Он включает более серьезные симптомы, такие как лихорадка, головная боль, рвота, ригидность шеи, раздражение мозговых оболочек, сонливость, судороги и кома.Это осложнение кори обычно начинается примерно через шесть дней после появления кори и может привести к смерти, глухоте или необратимому повреждению головного мозга.
- Проблемы с беременностью: Корь может привести к преждевременным родам, низкому весу при рождении и даже к потере беременности.
- Подострый склерозирующий панэнцефалит (SSPE): Это смертельное, но редкое осложнение, вызванное дефектным вирусом кори. Примерно через 7-10 лет после кори у детей и молодых людей с SSPE развиваются прогрессирующие неврологические симптомы, включая потерю памяти, изменения поведения, неконтролируемые движения и даже судороги.По мере прогрессирования симптомов они могут ослепнуть, развить жесткость мускулов, потерять способность ходить и в конечном итоге перейти в устойчивое вегетативное состояние. Дети, перенесшие корь в возрасте до 2 лет, более подвержены риску развития этого осложнения. Люди с SSPE обычно умирают в течение одного-трех лет после появления первых симптомов. К счастью, количество случаев кори в поствакцинальную эру снижается, как и количество смертей от SSPE.
- Изъятия: От 0,6% до 0.У 7 процентов людей судороги с лихорадкой или без нее могут возникать как осложнение кори.
- Смерть: В Соединенных Штатах корь заканчивается смертельным исходом примерно в 0,2 процента случаев.
Корь также может вызвать осложнения, связанные с вашими глазами, в том числе:
- Кератит: Это инфекция или воспаление роговицы, прозрачной куполообразной структуры в передней части глаза. Симптомами кератита являются нечеткость зрения, боль, покраснение, светочувствительность и слезотечение.Вам может показаться, что в глазу попал кусочек песка. Кератит может быть более серьезным осложнением кори, потому что связанные с ним рубцы на роговице, если они есть, могут необратимо повредить ваше зрение.
- Язвы / рубцы роговицы: Если ваш кератит обострится, он может превратиться в язву роговицы, открытую рану, которая появляется в виде белой точки на роговице. Язва может развиться как от самого вируса кори, так и от бактериальной инфекции, вызванной корью. Это может стать болезненным и привести к рубцеванию роговицы, что приведет к значительному ухудшению зрения или слепоте.
- Ретинопатия: К счастью, ретинопатия, вызванная корью, встречается редко, но были зарегистрированы случаи значительной потери зрения из-за того, что корь разрушила сетчатку. При этом типе ретинопатии кровеносные сосуды кажутся истонченными, зрительный нерв отекает, а в сетчатке накапливается жидкость, вызывая звездообразный узор. Это может вызвать временную или постоянную потерю зрения.
- Неврит зрительного нерва: Это воспаление зрительного нерва, большого нервного кабеля, соединяющего глаз с мозгом.Хотя это осложнение встречается довольно редко, оно может возникнуть у людей, у которых развивается энцефалит, вызванный корью. Неврит зрительного нерва может вызвать временную или постоянную потерю зрения.
- Слепота: В развивающихся странах, где дети не так часто вакцинируются, корь является одной из основных причин детской слепоты. Это вызвано одним или несколькими из перечисленных выше осложнений, которые усугубляются недоеданием.
Когда обращаться к врачу
Если вы думаете, что вы или ваш ребенок заразились корью, или если у вас появилась сыпь, которая, как вы подозреваете, является корью, немедленно обратитесь к врачу.Ему или ей, возможно, придется принять специальные меры, чтобы увидеть вас, чтобы не рисковать распространением болезни на других восприимчивых людей. Оставайтесь дома, чтобы не подвергать опасности других, и поговорите со своим врачом о том, когда вы сможете вернуться на работу или в школу.
Дискуссионное руководство для врачей по кори
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.
Отправить руководство по электронной почте
Отправить себе или любимому человеку.
Зарегистрироваться
Это руководство для обсуждения с доктором было отправлено на {{form.электронное письмо}}.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Корь | Симптомы, диагностика и лечение
Что такое корь?
Dr Sarah Jarvis MBE
Корь — очень заразное заболевание, вызываемое вирусом. Вирус обитает в слизи носа и горла людей с этой инфекцией. Физический контакт, кашель и чихание могут распространить инфекцию. Кроме того, инфицированные капли слизи могут оставаться активными и могут передаваться при прикосновении (они заразны) в течение примерно двух часов.Это означает, что вирус может жить вне тела — например, на поверхностях и дверных ручках.
Каковы симптомы кори?
После заражения вирусом вирус размножается в задней части горла и в легких. Затем он распространяется по всему телу. Ниже приведены наиболее частые симптомы кори:
- Обычно сначала возникают высокая температура (лихорадка), воспаление глаз (конъюнктивит) и насморк.
- Маленькие белые пятна обычно появляются во рту примерно через день.Они могут сохраняться несколько дней.
- Обычно бывает резкий сухой кашель.
- Отсутствие еды, усталость, ломота и боли — обычное явление.
- Диарея и / или тошнота (рвота) являются обычным явлением.
- Красная пятнистая сыпь обычно появляется через 3-4 дня после появления первых симптомов. Обычно он начинается на голове и шее и распространяется по всему телу. Чтобы покрыть большую часть тела, требуется 2-3 дня. Сыпь часто приобретает коричневатый цвет и постепенно исчезает в течение нескольких дней.
- Дети обычно довольно плохо себя чувствуют и чувствуют себя плохо в течение 3-5 дней.После этого жар, как правило, проходит, а затем исчезает сыпь. Остальные симптомы постепенно ослабевают и проходят.
Большинство детей выздоравливают в течение 7-10 дней. Раздражающий кашель может сохраняться в течение нескольких дней после исчезновения других симптомов. Во время инфекции иммунная система вырабатывает антитела. Они борются с вирусом и затем обеспечивают пожизненный иммунитет. Таким образом, заболевание корью случается редко.
Некоторые люди принимают сыпь, вызванную другими вирусами, за корь.Корь — это не просто легкая красная сыпь, которая вскоре проходит. Вирус кори вызывает неприятное, а иногда и серьезное заболевание. Сыпь — лишь одна из составляющих этой болезни.
Как диагностируется корь?
Ваш врач обычно может диагностировать корь по комбинации ваших симптомов, особенно по характерной сыпи и небольшим пятнам во рту. Однако для подтверждения диагноза обычно проводится простой анализ слюны.
В Великобритании корь является «заболеванием, подлежащим регистрации», что означает, что ваш врач обязан проинформировать местную группу по охране здоровья (HPT) Управления общественного здравоохранения Англии (PHE).Это делается для того, чтобы они могли узнать, где вы подхватили корь, и предотвратить распространение инфекции. HPT может позвонить вам, чтобы организовать тестирование других людей, с которыми вы контактировали.
Каковы возможные осложнения кори
?
Осложнения более вероятны у детей с ослабленной иммунной системой (например, у детей с лейкемией или ВИЧ), у недоедающих, у детей в возрасте до 5 лет и взрослых. Многие дети в мире, страдающие от недоедания, умирают от кори, обычно от вторичной легочной инфекции (пневмонии).До сих пор время от времени поступают сообщения о детях в Великобритании, умирающих от осложнений кори. Эти дети обычно не вакцинируются.
К более частым осложнениям относятся:
Хотя они вызывают беспокойство, обычно они не являются серьезными.
Менее распространенные осложнения кори перечислены ниже:
- Лихорадочный припадок (судороги) возникает примерно в 1 из 200 случаев. Это может настораживать, но полное выздоровление — обычное дело.
- Воспаление головного мозга (энцефалит).Это редкое, но очень серьезное осложнение. Это происходит примерно в 1 из 5000 случаев. Обычно это вызывает сонливость, головную боль и тошноту (рвоту), которые начинаются примерно через 7-10 дней после появления сыпи. Энцефалит может вызвать повреждение головного мозга. Некоторые дети умирают от этого осложнения.
- Инфекция печени (гепатит).
- Пневмония. Это серьезное осложнение, которое иногда развивается. Типичные симптомы включают учащенное или затрудненное дыхание, боли в груди и общее ухудшение состояния.
- Косоглазие чаще встречается у детей, переболевших корью. Вирус может поражать нерв или мышцы глаза.
Очень редкое заболевание головного мозга, называемое подострым склерозирующим панэнцефалитом, может развиться спустя годы у очень небольшого числа людей, переболевших корью. Иногда это может произойти через несколько лет после заражения корью. Это состояние может быть фатальным.
Какие методы лечения кори?
Не существует специального лекарства, убивающего вирус кори.Лечение направлено на облегчение симптомов до тех пор, пока иммунная система организма не избавится от инфекции. В большинстве случаев для полного выздоровления достаточно покоя и простых мер по снижению высокой температуры (лихорадки). Симптомы обычно исчезают в течение 7-10 дней.
Часто полезны следующие меры:
- Дети должны пить как можно больше, чтобы предотвратить недостаток жидкости в организме (обезвоживание). Леденцы на палочке — полезный способ придать дополнительную жидкость и сохранить прохладу.
- Парацетамол или ибупрофен можно принимать для облегчения жара, болей и болей.Вы должны держать ребенка в прохладе (но не мерзнуть).
- Антибиотики не убивают вирус кори, поэтому их обычно не принимают. Их могут назначить при развитии осложнения, например, вторичной бактериальной инфекции уха или вторичной бактериальной инфекции легких (пневмония).
Средства от кашля мало помогают при кашле.
Добавки витамина А
Доказано, что добавки витамина А помогают предотвратить серьезные осложнения, возникающие в результате инфекции кори.Добавки обычно рекомендуются детям, живущим в стране с высокой распространенностью дефицита витамина А. Это редкость в Великобритании, но обычное явление в развивающихся странах. Больным корью может быть предложено лечение витамином А.
Когда обратиться к врачу?
Если вы считаете, что у вас или у вашего ребенка корь, обратитесь к врачу для подтверждения диагноза. Большинство детей полностью выздоравливают без осложнений или лечения. Однако вам следует снова обратиться к врачу, если симптомы ухудшатся или вы подозреваете осложнение (см. Выше).
Основные серьезные симптомы, на которые следует обратить внимание:
- Сонливость.
- Недостаток жидкости в организме (обезвоживание). Это может развиваться, если ребенок мало пьет, мало выделяет мочу, у него сухость во рту и языке или появляется сонливость.
- Проблемы с дыханием.
- Приступ (судороги).
Иммунизация против кори
Иммунизация является рутинной в Великобритании частью вакцины против кори, эпидемического паротита и краснухи (MMR). Обычно используются две дозы — первая для детей в возрасте от 12 до 13 месяцев, а вторая обычно назначается в возрасте от 3 лет и от 4 месяцев до 5 лет.Иммунизация дает отличную защиту, поэтому корь в Великобритании сейчас редкость. Однако, к сожалению, в некоторых районах Великобритании корь снова становится все более распространенной среди детей. Это связано с тем, что некоторые дети не получают вакцину MMR. Иммунизацию против кори можно проводить в любом возрасте, а иногда и детям старшего возраста во время вспышек.
Заразна ли корь?
Да, это очень заразно. Он передается при кашле и чихании вируса в воздух. Для развития симптомов после заражения требуется от 7 до 21 дня (чаще всего 10–12 дней).(Это инкубационный период.) Вы заразны и можете передать его другим людям от четырех дней до появления сыпи до четырех дней после появления сыпи. Следовательно, дети, больные корью, не должны общаться с другими людьми и не должны ходить в школу.
Что делать, если я контактирую с больным корью?
Некоторые люди не были вакцинированы против кори. Кроме того, некоторые люди более подвержены осложнениям, если заболевают корью. В частности:
Если вы или ваш ребенок контактируете с больным корью, вам следует как можно скорее обратиться к врачу.Это особенно важно, если вы или ваш ребенок находитесь в группе, более подверженной осложнениям. Вам могут посоветовать сдать анализ крови, чтобы проверить свой иммунитет к кори. А при необходимости вам могут предложить немедленную иммунизацию или защитную инъекцию антитела (иммуноглобулина). Это называется «постконтактная профилактика». См. Рекомендации Министерства здравоохранения Англии, указанные в конце в разделе «Дополнительная литература и ссылки».
Корь
Корь, также известная как рубеола, — это инфекция, вызываемая вирусом.Это очень заразно (легко передается от человека к человеку). Это может быть очень серьезным заболеванием у маленьких детей (особенно младше 5 лет), взрослых старше 20 лет, беременных женщин и людей с ослабленной иммунной системой.
Корь распространяется, когда инфицированный человек кашляет или чихает вирусом в воздух, а кто-то вдыхает его или касается его. Вирус может оставаться живым в воздухе и на твердых поверхностях в течение нескольких часов. Часто инфицированный человек не знает, что у него корь, до появления симптомов.Симптомы обычно развиваются через 8–12 дней после заражения. Больные корью могут распространять ее в течение 4 дней после появления сыпи.
Признаки и симптомы
На ранней стадии болезни у ребенка появятся симптомы гриппа:
Еще через несколько дней появляется сыпь вместе с очень высокой температурой.
- Сыпь сначала начинается во рту на внутренней стороне щек в виде небольших красных пятен с сине-белыми центрами.
- Через два-три дня появляется сыпь на лице, за ушами и вдоль линии роста волос.Теперь сыпь темно-красного цвета, с выпуклыми и плоскими пятнами и появляется скоплениями.
- Затем сыпь спускается по телу к стопам. По мере распространения сыпи скопления сливаются друг с другом, образуя большие красные плоские пятна.
- Примерно через неделю сыпь постепенно исчезает, начиная с лица и спускаясь по всему телу. Он оставит коричневатый цвет, и кожа может отслоиться.
Лечение кори
Поскольку это вирус, антибиотики не действуют.Больной ребенок должен пить много жидкости и отдыхать. Иногда назначают жаропонижающие лекарства, например ацетаминофен (Тайленол®). Не давайте аспирин. Симптомы обычно проходят примерно через две недели без лечения. Если у вашего ребенка более тяжелый случай кори (например, необходимо госпитализировать), вам будет назначен витамин А для облегчения симптомов в соответствии с рекомендациями CDC.
Профилактика кори
Лучшая защита от кори — вакцина MMR (кори, эпидемический паротит, краснуха).Рекомендуется просмотреть записи о прививках перед поступлением в начальную школу, перед колледжем и перед поездкой. Любой, кто не имеет защиты от кори, рискует заболеть ею.
Детям следует принимать две дозы: первую дозу сразу после их первого дня рождения (от 12 до 15 месяцев) и вторую дозу перед поступлением в детский сад (от 4 до 6 лет). Не всем детям нужна эта вакцина. Обязательно сначала поговорите с врачом вашего ребенка.

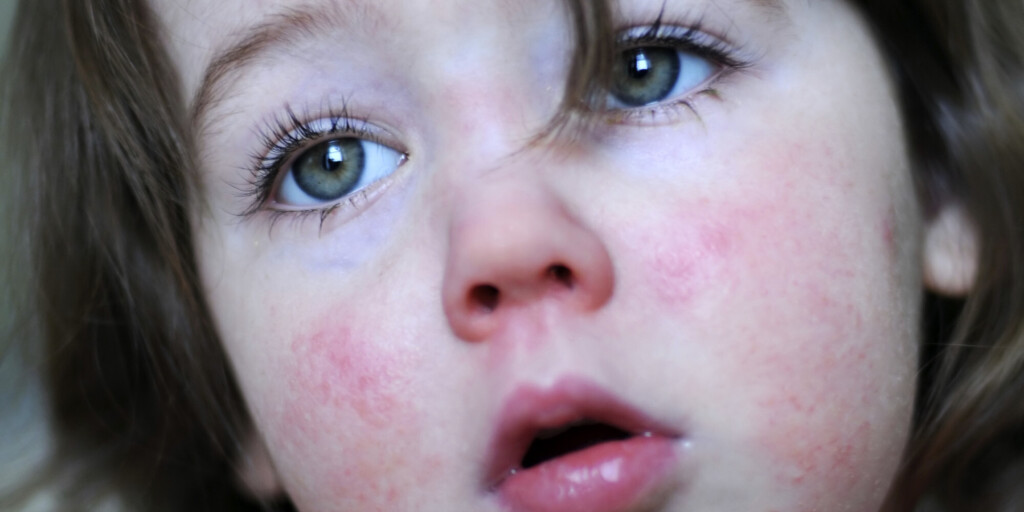 В это время появляется ряд симптомов, похожих на обычную простуду, которые обусловлены циркуляцией вируса в крови (вирусемией):
В это время появляется ряд симптомов, похожих на обычную простуду, которые обусловлены циркуляцией вируса в крови (вирусемией):