Красные пятна на веках у новорожденного: причины, лечение
Этиология заболевания
В некоторых случаях проблема проходит самостоятельно через несколько дней, а в других потребуется комплексное лечение. Врач может дать характеристику кожного образования у новорожденного и спрогнозировать его дальнейшее состояние. В соответствии с цветом, формой и размером устанавливается последующее лечение и корректировка.
Невус простой представлен в виде красных пятен у многих новорожденных. Они располагаются на веках и имеют однородную структуру. Их можно заметить в области лба, век, на затылочной части, между бровей и др.
Рекомендуем ознакомиться
Такое пятнышко начнет светлеть самостоятельно без участия врача. К достижению возраста 8-24 месяцев они полностью осветляются и их трудно различить на коже. Пятна могут иногда проявляться, но только в случае перенапряжения малыша.
Невус простой получил в простонародье название «укус аиста». В ходе первичного осмотра врач устанавливает точный диагноз и констатирует, что такие красные пятна быстро исчезнут. Причина появления подобных образований точно не известна.
«Укус аиста» специалисты связывают с гипоксией, которая наблюдалась у плода. Во время родов произошел перепад давления, и в результате появились образования на веках и других участках кожи.
Невус огненный несколько отличается от простого. В простонародье он получил название «винное пятно», поскольку имеет вид пурпурно-красного образования с выступающей текстурой. У детей пятно может изменять свой цвет лишь незначительно. Такое проявление является постоянным.
Невус огненный характеризуется наличием пятен на разных участках тела. Участок кожи с вышеописанным состоянием имеет определенную степень расширения капилляров. Если подобная проблема появилась на лице, необходимо обращаться за помощью к невропатологу. Нередко имеется прямая связь между невусом и отклонениями в развитии мозга.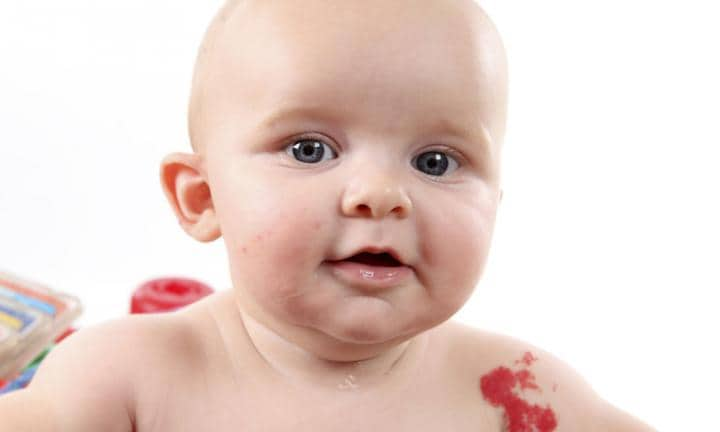
«Винные пятна» можно корректировать за счет использования лазера. Более безопасным средством считается водостойкий крем, который будет обеспечивать локальную маскировку.
Земляничная гемангиома
Земляничная гемангиома — состояние, при котором проявляются пятна земляничного цвета.
Они проявляются в первые дни жизни в среднем у одного ребенка из десяти. Их размер может существенно варьироваться.
Гемангиомы образованы недоразвитыми сосудиками, которые начали отделяться в период внутриутробного развития кровеносной системы организма.
Такие образования могут «перемещаться» по лицу и увеличиваться в размерах. В первые годы жизни земляничная гемангиома, которая проявилась на лице, может постепенно «перемещаться», например, в сторону тыльной стороны руки.
При этом пятно может менять свой цвет и текстуру. К наступлению 5-10 лет пятна становятся заметно бледнее, яркий оттенок постепенно исчезает. Можно выделить главную опасность: при отсутствии должного лечения недуг начинает прогрессировать, приводя к ряду опасных последствий.
Без должного лечения гемангиома может сильно разрастаться, ее цвет при этом меняется.
Выжидательная тактика в этом случае неуместна, поскольку велика вероятность наступления побочных эффектов. Если пятно начало разрастаться, надо сразу же обращаться за помощью к лечащему врачу.
Есть много других видов пятен, которые проявляются на детской коже. Если количество пятен больше 6 и оно продолжает увеличиваться, надо сразу же обращаться за помощью к лечащему врачу. В клинической практике можно встретить монгольские родовые пятна, но они наблюдается больше у темных детей.
возможные причины, методы терапии, советы и отзывы
Кожный покров лица, особенно в области глаз, обладает повышенной чувствительностью, а также подвержен реакции на внешнее воздействие. Довольно часто возникают красные пятна на веках. Существует целый ряд как дерматологических, так и иных заболеваний, которые способны привести к данному явлению.
Существует целый ряд как дерматологических, так и иных заболеваний, которые способны привести к данному явлению.
Причины данной патологии
Появление красных пятен на веках свидетельствует о наличии каких-то нарушений в работе организма. Чаще всего патологические изменения проявляются локально и обусловлены воздействием внешних факторов. Среди них следующие:
- использование косметических средств, вызывающих аллергию;
- воздействие сухого или холодного воздуха;
- пребывание под прямыми солнечными лучами;
- сильный ветер.
В перечисленных случаях появление красных пятен на веках глаз указывает на возникшее раздражение эпителиальных тканей. Это является самой безопасной причиной их появления. В иных случаях причина, спровоцировавшая образование пятен красного цвета, может заключаться в различных патологиях. Наиболее частыми предпосылками для возникновения пятен являются следующие дерматологические заболевания:
- отрубевидный лишай;
- атопический дерматит;
- псориаз;
- демодекоз.
Ангиома
Кроме того, образование красных пятен на веке может быть ангиомой, а также возникнуть после укуса насекомого. В данном случае требуется проведение дифференциальной диагностики. Во время обследования пациента врач проводит исследование внутренних органов, так как в некоторых случаях пигментация кожи происходит на фоне нарушений в почках, печени или обменных процессах. Пятна на коже век могут также указывать на воздействие внутренних факторов, например:
- недостаток минералов и витаминов в организме;
- снижение защитных качеств организма;
- нарушение баланса гормонов.
При приеме препаратов
Кроме того, дерматологические нарушения могут возникать при приеме определенных препаратов, например антибиотиков и гормональных противозачаточных средств. Причин появления пятен может быть очень много, только специалист может точно установить проблему и назначить корректное лечение для ее устранения после подробного обследования пациента.
Заболевания и их проявления
Красное пятно на веке, возникшее в результате раздражения под воздействием аллергена или воспалительного процесса, требует проведения дифференциальной диагностики, которая, прежде всего, включает в себя клиническую картину заболевания. Визуальный осмотр и опрос пациента даст практически полный объем необходимой для уточнения диагноза информации. Характеристики основных дерматологических проблем, способных вызвать красные пятна на коже век, выглядят следующим образом.
Атопический дерматит
Возникает по причине нарушений в иммунной системе организма и является аллергическим заболеванием. Признаками начала заболевания считаются такие симптомы, как появление красных пятен, их шелушение и зуд. Довольно часто высыпания появляются в области складок кожи, однако шея и лицо также подвергаются поражению атопическим дерматитом. Пятна преобразуются в папулы, которые затем сливаются в бляшки с выделяющимся рисунком. Кожа в месте образования пятен шелушится и чешется, что приводит к возникновению экскориации, у пациентов наблюдается раздражительность, астения и нарушение сна. Это самая частая причина образования красных пятен на веках ребенка.
Демодекоз
Данное дерматологическое заболевание также сопровождается появлением красных пятен в районе век. Демодекоз может появляться при поражении кожи клещом кожной железницы. Патология характеризуется такими симптомами, как покраснение и отечность кожи век по краю, образование чешуек у ресничного основания, усталость глаз и зуд. Осмотр позволяет выявить наличие налета, покрывающего веко, а также слипание ресниц, появление корочек и легкое выпадение волосков. Заболевание часто сопровождается блефаритом, который поражает конъюнктиву. А если на веке красное пятно шелушится, что это означает?
Отрубевидный лишай
Также является заболеванием, которое способно привести к возникновению пятен красного цвета на веках. Другое название лишая – кератомикоз, происхождение патологии грибковое. Поражению подвергается роговой эпителиальный слой, при этом пятна появляются не по причине воспалительного процесса. Как правило, пигментация сначала имеет розовый оттенок, постепенно преобразовываясь в коричневато-желтый, а затем бурый цвет. Пятна имеют четкие очертания и могут сливаться в очаги. На поверхности кожи наблюдаются муковидные шелушения, когда мелкие чешуйки отслаиваются при отскабливании. Как правило, лишай не доставляет физического дискомфорта пациенту, но в некоторых случаях пятна могут зудеть и чесаться. Под воздействием солнечных лучей пятна не загорают и выглядят более светлыми. Течение заболевания длительное, сопровождается периодами ремиссии и рецидивов. Красное пятно на верхнем веке может говорить о развитии псориаза.
Поражению подвергается роговой эпителиальный слой, при этом пятна появляются не по причине воспалительного процесса. Как правило, пигментация сначала имеет розовый оттенок, постепенно преобразовываясь в коричневато-желтый, а затем бурый цвет. Пятна имеют четкие очертания и могут сливаться в очаги. На поверхности кожи наблюдаются муковидные шелушения, когда мелкие чешуйки отслаиваются при отскабливании. Как правило, лишай не доставляет физического дискомфорта пациенту, но в некоторых случаях пятна могут зудеть и чесаться. Под воздействием солнечных лучей пятна не загорают и выглядят более светлыми. Течение заболевания длительное, сопровождается периодами ремиссии и рецидивов. Красное пятно на верхнем веке может говорить о развитии псориаза.
Псориаз
Элементы данного заболевания могут быть расположены на любых участках кожного покрова человека, в том числе на веках. Характерным признаком патологии является образование папул розового цвета, поверхность которых имеет серебристо-белую поверхность и шелушится. Псориаз сопровождается зудом, однако только наличие характерных признаков способно дифференцировать заболевание от других дерматологических проблем. Такими симптомами является наличие терминальной блестящей пленки, стеаринового пятна, а также точечного кровотечения. Сыпь сопровождается выделением большого количества экссудата, поверхность ран мокнущая, что приводит к образованию корочек. Довольно часто псориаз поражает сначала волосистую часть головы. Болезнь протекает на протяжении длительного периода времени.
Если на веке появилось красное пятно, лечение должно быть незамедлительным.
Диагностика и лечение недуга
Если визуального осмотра и собранного анамнеза недостаточно для диагноза, проводится дополнительное лабораторное обследование, которое включает в себя:
- исследование крови общего типа;
- анализ на биохимические показатели;
- исследование крови на серологию;
- пробы на аллергические реакции;
- анализ соскобов и ресниц, в том числе посев и микроскопическое исследование.

В некоторых случаях терапевт направляет пациента к узкоспециализированным специалистам, например, к иммунологу и аллергологу. Окончательный диагноз ставится только на основании полного комплексного обследования.
Если красные пятна на нижнем веке шелушатся и чешутся, не следует начинать самолечение, важно своевременно обратиться к врачу, который проведет обследование, а на основании установленного диагноза назначит соответствующее лечение. Терапия предполагает индивидуальный подход для каждого пациента в зависимости от изменений, происходящих с кожей. Чаще всего дерматологические проблемы устраняются с помощью следующих препаратов:
- антигистаминные средства – «Зиртек», «Тавегил», «Супрастин»;
- антибиотики – «Тинидазол», «Метронидазол»;
- противогрибковые препараты – «Тербинафин», «Кетоконазол»;
- глюкокортикоиды – «Флуоцинолона ацетонид», «Мометазон»;
- кератолитики – салициловая кислота;
- ретиноиды – «Неотигазон»;
- витаминные комплексы.
Препараты могут назначаться в виде средств для местного применения или для перорального приема. Лечение псориаза проводится посредством использования ПУВА-терапии, предусматривающей облучение ультрафиолетом очагов заболевания с помощью фотосенсибилизаторов. В некоторых случаях врачи предлагают воспользоваться методами народной медицины, однако только в качестве вспомогательной терапии.
Красные пятна на веке у новорожденного могут появиться по разным причинам. Это явление встречается довольно часто и зачастую не является поводом для паники. В большинстве случаев пятна, называемые невусами, проходят самостоятельно без врачебного вмешательства. Так называемые огненные невусы, обладающие ярким окрасом, со временем посветлеют, но полностью не исчезнут.
Отзывы и рекомендации врачей
Специалисты не рекомендуют самостоятельно пытаться справиться с пятнами красного цвета на коже век. Особенно категорично высказываются представители медицинской практики о методах народной медицины. Очень важно правильно определить причину появления пятен, установить их патогенез. Если речь о дерматологических проблемах, то, вероятнее всего, лечение будет заключаться в использовании средств для локального нанесения.
Очень важно правильно определить причину появления пятен, установить их патогенез. Если речь о дерматологических проблемах, то, вероятнее всего, лечение будет заключаться в использовании средств для локального нанесения.
Однако в некоторых случаях появление пятен на коже век указывает на серьезные нарушения внутри организма, поэтому может потребоваться прием пероральных средств.
Люди, которые столкнулись с проблемой красных пятен на коже век, по-разному отзываются о лечении. Некоторым удалось быстро и эффективно справиться с заболеванием, в других случаях лечение затянулось на продолжительный срок. Встречаются и те, кто воспользовался народными рецептами и остался доволен полученным результатом. Это опасный способ борьбы с неизвестной проблемой, так как проводится в отсутствие полного обследования.
Ячмень у ребенка — причины, симптомы, диагностика и лечение ячменя у детей в Москве в детской клинике «СМ-Доктор»
ПОЛУЧИТЬ
КОНСУЛЬТАЦИЮ
Содержание:
Описание заболевания
Симптомы
Причины
Диагностика
Лечение
Профилактика
Ячмень – это распространенное инфекционно-воспалительное заболевание век, характеризующееся образованием гнойного экссудата в полости волосяной луковицы ресницы или в находящейся рядом с ней сальной железе. Диагностикой и лечением данного заболевания занимаются офтальмолог.
Описание заболевания
Ячмень является наиболее встречающейся в офтальмологии болезнью век, с которой минимум один раз в жизни сталкиваются свыше 80% людей. Патология носит инфекционный характер и возникает при попадании в область глаза бактериальной инфекции. Заболевание часто возникает в детском и подростковом возрасте, что связано с несовершенством иммунной системы и неспособностью детского организма бороться с патогенной микрофлорой наравне со взрослыми.
Выделяют 2 основных вида ячменя век – наружный и внутренний. Наружный ячмень характеризуется возникновением гнойничка с внешней стороны ресничного края века. Внутренний ячмень встречается значительно реже и представляет собой гнойник, развивающийся при инфицировании мейбомиевых желез на внутренней стороне века.
Внутренний ячмень встречается значительно реже и представляет собой гнойник, развивающийся при инфицировании мейбомиевых желез на внутренней стороне века.
При подозрении на глазную патологию необходимо показать ребенка квалифицированному офтальмологу. Отсутствие соответствующего лечения (или самолечение) может нанести непоправимый вред здоровью глаз ребенка, вызвав тяжелые гнойно-септические осложнения.
Симптомы ячменя
Клиническая картина заболевания возникает остро и протекает в короткие сроки. В начале болезни ребенок жалуется на зуд края века одного или реже обоих глаз. Затем возникают ограниченная отечность и покраснение кожи века в зоне воспаленной волосяной луковицы, болезненность при моргании или касании. В некоторых случаях отек выражен настолько сильно, что малыш оказывается неспособным открыть глаз. Спустя несколько суток (обычно двое-трое) наверху образования возникает пустула – гнойная головка желтоватого цвета. При самостоятельном вскрытии ячменя наружу выделяется гнойное содержимое, состоящее из погибших клеток волосяной луковицы, бактерий и дертрита.
При внутреннем ячмене симптоматика схожа с проявлениями внешней формы патологии, однако в данном случае гнойное образование формируется изнутри века в глубине его хряща. Определить воспаление можно при выворачивании века. Вскрытие гнойника внутреннего ячменя, в отличие от внешнего, происходит в конъюнктивальный мешок.
При образовании множественных ячменей на глазу могут появляться симптомы общеинтоксикационного синдрома:
- повышение температуры тела;
- озноб;
- мышечная и суставная боль, ломота в теле;
- увеличение лимфоузлов.
Причины ячменя
Ячмень возникает при попадании в организм ребенка патогенных микроорганизмов. Как правило, инфекция носит бактериальный характер и вызывается золотистым стафилококком. Значительно реже болезнь является результатом вирусной или грибковой инфекции.
Проникая в сальную железу или волосяной мешочек, возбудители провоцируют закупорку выводных протоков, от чего внутри развивается воспаление и скопление гнойного содержимого. Проникновению инфекции в веки ребенка способствует несоблюдение правил гигиены, а именно:
Проникновению инфекции в веки ребенка способствует несоблюдение правил гигиены, а именно:
- Использование чужих предметов личного пользования – полотенец, платочков и др.
- Отсутствие необходимой гигиены рук, привычка трогать немытыми руками глаза.
- Надевание контактных линз немытыми руками, неправильное хранение контактных линз.
- Купание в загрязненных водоемах.
Как правило, ячмень возникает у детей с ослабленным иммунитетом. Снижение защитных сил детского организма может возникать в следующих случаях:
- переохлаждение;
- наличие хронических заболеваний;
- воздействие стресса;
- физическое и эмоциональное переутомление;
- авитаминоз;
- неблагоприятная экологическая обстановка, загрязненность воздуха.
Диагностика ячменя
При наличии проявлений ячменя ребенка необходимо привести на осмотр врачу-офтальмологу. Грамотному специалисту не составит труда диагностировать заболевание на основании характерных клинических признаков. Однако одного лишь подтверждения диагноза недостаточно. Для подбора эффективного лечения врачу, прежде всего, необходимо определить причину возникновения патологии и особенности течения заболевания. Для этого ребенок направляется на дополнительные исследования:
- биомикроскопию глаза;
- общий и биохимический анализ крови;
- общий анализ мочи;
- бактериологический анализ мазка с конъюнктивы (метод позволяет выявить возбудителя и определить его чувствительность к антибиотикам).
Лечение ячменя
Как правило, ячмень хорошо поддается медикаментозному лечению и при грамотно подобранной терапии проходит бесследно за 7-10 дней. При отсутствии осложнений для устранения глазной патологии достаточно местной консервативной терапии, включающей следующие процедуры:
- Промывание век дезинфицирующими растворами
- Использование антибактериальных капель и мазей.

- Использование антибиотикосодержащих средств местного применения.
Помимо этого в лечении ячменя хорошо себя зарекомендовали физиотерапевтические процедуры, такие как УФО и УВЧ.
При наличии симптомов общей интоксикации организма ребенку назначаются жаропонижающие препараты, противовоспалительные средства, а также пероральный или внутримышечный прием антибиотиков. Для восстановления иммунной системы пациенту могут назначаться иммуномодуляторы и витаминные комплексы.
В некоторых случаях ячмень достигает больших размеров и не поддается консервативному лечению. В этой ситуации может потребоваться хирургическое удаление очага воспаления. Для этого хирург аккуратно вскрывает гнойник специальными миниатюрными инструментами, после чего тщательно дезинфицирует образовавшуюся ранку.
Профилактика ячменя
Для предупреждения воспалительных процессов глаз и век рекомендуется:
- мыть руки перед прикосновением к лицу;
- укреплять иммунитет путем закаливания, правильного питания и занятий спортом;
- своевременно лечить любые инфекционные процессы в организме.
Офтальмологи предупреждают, при появлении признаков, подозрительных в отношении ячменя, не заниматься самолечением и, тем более, не греть очаг воспаления (теплым яйцом, мешочком с солью). Самое правильное решение – показать ребенка детскому офтальмологу.
Врачи клиники для детей и подростков «СМ-Доктор» практикуют как консервативное, так и хирургическое лечение ячменя. Высокотехнологичное диагностическое и хирургическое оборудование, профессионализм сотрудников и индивидуальный подход к каждому пациенту позволяют добиваться высоких результатов в лечении офтальмологических заболеваний.
Врачи:
Записаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по
указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и
Ваши данные необходимы для обеспечения обратной связи и
организации записи к специалисту клиники.
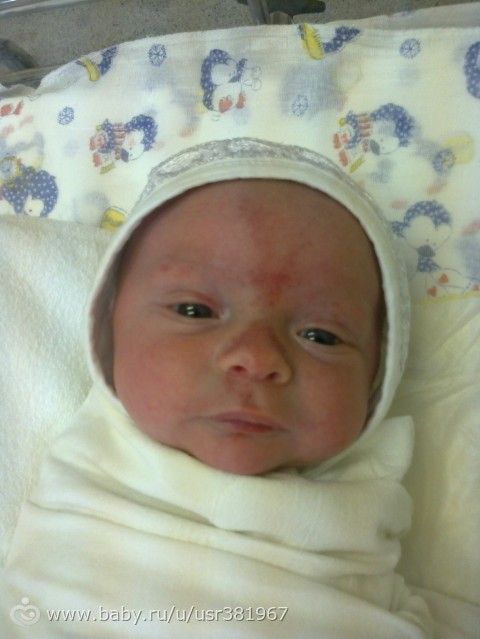
Нормальные отметины на коже новорожденного. Ваш малыш от рождения до двух лет
Нормальные отметины на коже новорожденного
Когда вы смотрите на кожу своего ребенка, она также не кажется идеальной. На ней точки и крапинки, высыпания и кровоподтеки, полосы и пятна – такое разноцветное пальтишко. Но кожа новорожденного имеет уникальное свойство – способность меняться – иногда прямо у вас на глазах.
Сосудистый невус («укусы аиста»). У большинства новорожденных имеются участки, где множество кровеносных сосудов скапливается пучками и просвечивает через тонкую кожу. Эти ровные на ощупь красновато-розовые метки наиболее заметны на веках, на затылке и посередине лба. Эти пятнышки не являются, говоря медицинским языком, высыпаниями. Они называются сосудистым невусом или, на языке родителей, родовыми пятнами. Бабушки окрестили их «укусами аиста». Но никакой мифический аист не клюнул вашего ребенка. Эта кожная достопримечательность объясняется пучками разросшихся кровеносных сосудов, которые видны через тонкую кожу новорожденного. По мере того как лишние кровеносные сосуды ссыхаются, а кожа вашего ребенка становится толще, они практически всегда исчезают или значительно бледнеют к первому дню рождения. Иногда невус, особенно на затылке, остается, но его закрывают волосы. Иногда эти особые приметы блекнут, но снова появляются, когда ребенок напрягается или плачет, и тогда родители восклицают: «Смотри, фары на лбу зажглись!».
Клубничный невус (пещеристая гемангиома, кавернома). В то время как сосудистый невус появляется при рождении и со временем тускнеет, другие родовые пятна появляются одну или две недели спустя и со временем растут. Большинство появляется в виде выпуклого красного круга и постепенно увеличивается до размера монеты в течение первого года. Где-то между годом и тремя они начинают сморщиваться. Вы определите, что пятно достигло своего максимального размера и больше расти не будет, когда увидите, что центр стал серым.
Вы определите, что пятно достигло своего максимального размера и больше расти не будет, когда увидите, что центр стал серым.
Название «клубничный» невус получил потому, что эти пятна напоминают клубнику, они образованы кровеносными сосудами, которые отошли от своего нормального местоположения и продолжали расти. У большинства детей есть хотя бы один такой невус. И, как ягоды на веточках клубничного куста, они бывают разного размера и формы, от размера веснушки до столь крупного размера, как у мяча для гольфа.
Невзирая на косметическую непривлекательность, в большинстве случаев клубничные невусы лучше оставить в покое и подождать, пока они исчезнут сами. Иногда они причиняют большое неудобство своим неудачным расположением. К примеру, такой вырост на веке может препятствовать подъему века и мешать развитию зрения у ребенка. Другие располагаются на руках и ногах, где они кровоточат, если ребенок ушибется. Лишь в редких случаях они остаются надолго и становятся косметическим дефектом. В этих случаях уродливый или причиняющий много неудобств невус может быть удален с применением инъекций и лазерной терапии.
Родинки. Называемые пигментным невусом, эти коричневато-черные бугорки варьируются от размера веснушки до огромных, волосатых пятен. Родинки обычно остаются того же размера, поэтому кажутся сравнительно более маленькими, когда ребенок подрастает. Это доброкачественные образования, и не стоит ни беспокоиться, ни лечить их. В очень редких случаях крупные пигментные волосатые невусы подлежат хирургическому удалению из-за угрозы их злокачественного перерождения.
Монгольские пятна (синий невус, невус Ядассона-Тише). Не проходит и года, чтобы мне не досадил звонок от кого-нибудь, обвиняющего родителя в жестоком обращении с ребенком, о чем якобы свидетельствуют иссиня-черные отметины на ягодицах ребенка. Эти напоминающие кровоподтеки пятна, часто встречающиеся у детей негров, азиатов и индусов (первоначально были обнаружены у выходцев из существовавшей когда-то Монгольской империи, отсюда название), отчетливо выделяются в нижней части спины и на ягодицах, а иногда также на плечах и ногах.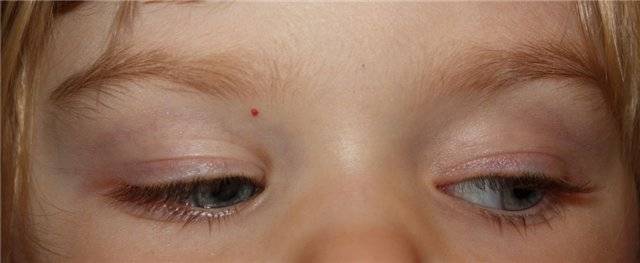 Эти «следы побоев» со временем тускнеют, но в большинстве случаев никогда полностью не исчезают.
Эти «следы побоев» со временем тускнеют, но в большинстве случаев никогда полностью не исчезают.
Плоские родимые пятна цвета кофе с молоком. Это светло-коричневые пятна вровень с кожей, похожие на маленькие лужицы разлитого кофе со сливками. Большинство остается того же размера, становясь сравнительно меньше по мере того, как ребенок растет.
Данный текст является ознакомительным фрагментом.
Продолжение на ЛитРес
Аллергия у детей. Что нужно знать? — добрый доктор
30 Ноя Аллергия у детей. Что нужно знать?
Posted at 13:28h
in Статьи по педиатрии
by admin
Часто на коже у маленьких детей появляются пятнышки, болячки – сыпь, и к сожаленью, в подавляющем большинстве случаев это аллергия. Что же это за напасть?
Аллергия – это неадекватная реакция организма на вполне обычное вещество. Причины возникновения аллергии различны и не всегда понятны (наследственная предрасположенность к аллергии, особенность обмена веществ, агрессивное воздействие внешней среды). В организме ребенка при попадании обычных, для многих других людей безвредных веществ начинаются болезненные проявления – аллергическое воспаление кожи, слизистых оболочек.
Аллергия – реакция организма на чужеродный белок, а также на некоторые небелковые вещества (т.н. гаптены), которые попадают из пищеварительной системы в кровь, соединяются там с белками крови, в результате чего эти собственные белки приобретают чужеродные свойства.
Чаще всего первый «чужой» белок в питании малыша – это белок коровьего молока. Его ребенок получает при кормлении молочными смесями.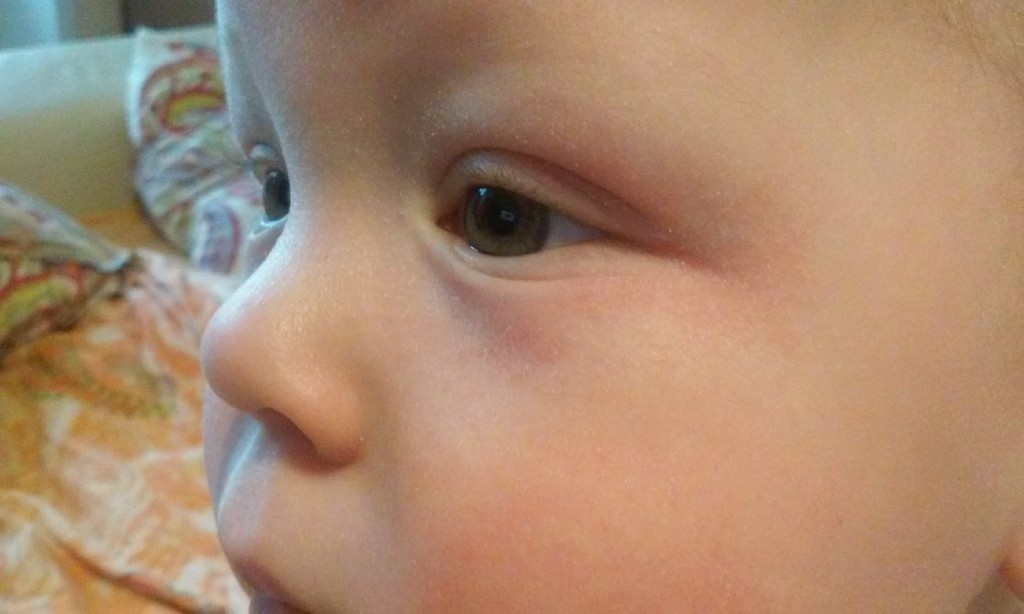 Затем опасность таится при введении блюд прикорма. Аллергены могут попадать ребенку и при грудном вскармливании, если они присутствуют в рационе кормящей мамы.
Затем опасность таится при введении блюд прикорма. Аллергены могут попадать ребенку и при грудном вскармливании, если они присутствуют в рационе кормящей мамы.
В настоящее время хорошо известны так называемые облигатные аллергены, т.е. продукты с высокими аллергенными свойствами: рыба, куриное яйцо и мясо, орехи, цитрусовые, клубника и т.д. (см. таблицу).
Аллергизирующий потенциал | ||
высокий | Средний | низкий |
Коровье молоко Рыба Куриное яйцо, куриное мясо Арахис, орехи (кешью, фундук, грецкие, фисташки, кедровые) Грибы Мед Морковь Цитрусовые Клубника, земляника, малина Черная смородина Дыня, виноград, гранат, ананасы Какао, шоколад, кофе Томаты, свекла Пшеница, рожь | Свинина Индейка Кролик Красная смородина Клюква, брусника Персики Абрикосы Картофель Греча Овес, рис, кукуруза Горох, фасоль, бобы, соя Бананы Болгарский перец Шиповник | Конина Баранина Кабачки, патиссоны, тыква (светлых тонов) Капуста белокочанная, цветная, брокколи Огурцы Яблоки и груши зеленой окраски Белая смородина Белая черешня Черника Крыжовник Слива Арбуз Миндаль Укроп |
Кроме продуктов с высокими аллергизирующими свойствами аллергены могут быть индивидуальные, т. е. абсолютно любые пищевые продукты для каждого конкретного ребенка.
е. абсолютно любые пищевые продукты для каждого конкретного ребенка.
Многие пищевые продукты имеют общие аллергенные частицы, поэтому следует учитывать так называемую «перекрестную» аллергию: молоко↔ говядина ↔ пищеварительные ферменты; плесневые грибки ↔ кефир ↔ сыр ↔ дрожжевая выпечка ↔ фрукты прошлого сезона; пыльца растений ↔ фрукты ↔ ягоды.
Аллергены могут попадать в организм ребенка не только с пищей, но и при дыхании, при контакте с кожей. Однако на 1-ом году жизни первая аллергическая «атака» на малыша – это его пища.
Выраженность поражения кожи может быть различна. Самые минимальные проявления – это жирные себорейные чешуйки на волосистой части головы, легкая краснота и сухость щек. Уже эти признаки должны насторожить родителей, т.к. указывают на аллергическую настроенность, склонность ребенка к аллергии, на необходимость соблюдения диеты.
Кожные проявления пищевой аллергии многообразны, могут протекать остро или принимать хроническую форму.
Заболевание, когда после употребления в пищу причинно-значимого продукта внезапно на коже возникают волдыри как от ожога крапивой – это крапивница.
Эти волдыри могут появиться однократно, или же периодически исчезать и возникать на новом месте.
Когда аллергическое воспаление затрагивает и слизистые оболочки, развивается отек (отек Квинке – так звучит диагноз).
У грудных детей чаще всего он возникает в области губ, щек, век, мошонки, кистей и стоп. Наиболее опасен отек гортани, проявляющийся кашлем, осиплостью, затрудненным дыханием. Без оказания экстренной помощи возможна смерть от удушья.
При такой форме пищевой аллергии, как строфулюс, на коже туловища, конечностей, ягодиц, лица появляются красные воспаленные бугорки (папулы), или же бугорки с пузырьком внутри (везикулы), малыша беспокоит сильный мучительный зуд.
Расчесы кожи ведут к ее бактериальному инфицированию (пиодермии).
Более тяжелая форма острой аллергии – полиморфно-экссудативная эритема: на коже появляются различные элементы сыпи, часто большие, сливные, округлой либо неправильной формы, красно-розовые и даже синюшные, мигрируют по коже.
На фоне этих элементов сыпи могут образовываться и пузыри!
При еще более тяжелом течении (синдром Стивенса-Джонсона) пузыри на коже большие, множественные, отслаивается эпидермис кожи, поражаются слизистые оболочки полости рта, носа, глаз, половых органов, наблюдаются выраженные симптомы интоксикации, состояние ребенка тяжелое.
Заболевание это смертельно опасно, часто сопровождается присоединением вторичной инфекции, развитием сепсиса.
Хроническое воспаление кожи аллергического характера – атопический дерматит – также имеет разнообразные проявления.
Начинается обычно в 2-4 месяца, чаще при переводе ребенка на искусственное вскармливание. Обычно первые проявления – на коже лица: краснота и шелушение щек, или красные пятна с шелушением на лбу, щеках, висках, подбородке. Могут появляться пузырьковые элементы на лице и волосистой части головы, которые через время лопаются, вызывая обильное мокнутие, затем образуются кровяные корки. С течением времени элементы сыпи появляются и на коже конечностей, могут быть на ягодицах, на туловище. Поражение кожи может сопровождаться зудом, усиливающимся в жарком помещении, ночью, при беспокойстве ребенка. У некоторых детей ранними признаками пищевой аллергии являются упорные опрелости даже при тщательном уходе за кожей.
Атопический дерматит протекает волнообразно, обострения возникают при употреблении в пищу ребенком причинно-значимого аллергена. «Виновными» обычно являются 1-2 продукта, множественная (поливалентная) аллергия у грудных детей встречается редко. Удаление «виновного» продукта из рациона грудного ребенка или кормящей мамы оказывает положительный эффект на состояние кожи, помогает в диагностике. Для подтверждения диагноза, выявления причинно-значимых аллергенов проводится аллергологическое обследование.
Нередко с кожными проявлениями пищевой аллергии сочетаются и нарушения желудочно-кишечного тракта. Могут наблюдаться боли в животе (кишечные колики), расстройства стула, рвота. Признаки аллергического поражения органов дыхания на первом году жизни встречаются значительно реже, чем проявления со стороны кожи и пищеварительного тракта, однако у некоторых детей уже в грудном возрасте развиваются аллергический ринит, бронхиальная астма, ларингит.
Признаки аллергического поражения органов дыхания на первом году жизни встречаются значительно реже, чем проявления со стороны кожи и пищеварительного тракта, однако у некоторых детей уже в грудном возрасте развиваются аллергический ринит, бронхиальная астма, ларингит.
Как же уберечь малыша от пищевой аллергии? И что делать, если она уже есть?
Идеальное питание для Вашего малыша, придуманное самой природой – это грудное молоко! Желательно приложить все усилия для сохранения и поддержания лактации у мамы при появлении ребенка. Желудочно-кишечный тракт новорожденного обладает большей проницаемостью, ферменты печени и кишечника незрелые, поэтому малыши так склонны к пищевой аллергии, и поэтому чем позже ребенок начнет узнавать новые продукты, тем меньше шансов получить аллергию на них. Доказано, что кормление только грудным молоком до 6 месяцев полностью удовлетворяет потребностям ребенка и позволяет уменьшить вероятность сенсибилизации. Естественно, во время грудного вскармливания мама должна придерживаться гипоаллергенной диеты. При невозможности грудного вскармливания детям с пищевой аллергией врач подберет гипоаллергенную смесь, в зависимости от возраста, выраженности кожных проявлений, благо, выбор таких смесей сейчас достаточно велик.
При введении блюд прикорма следует придерживаться ряда правил. Первыми предлагаем ребенку однокомпонентные блюда (только из одного продукта). При возникновении аллергической реакции так можно будет легко вычислить «виновника» и исключить его из рациона. В качестве первой каши рекомендуется безмолочная, безглютеновая (рисовая, гречневая, кукурузная), которую готовим на грудном молоке или на гипоаллергенной смеси. Овощные и фруктовые блюда также предлагаем однокомпонентные. Выбираем продукты по так называемому «правилу светофора»: зеленые – можно (например, кабачки, капуста, яблоки), желтые – с осторожностью (персики, бананы, тыква), красные – нельзя (морковь, томаты, клубника). Из мясных продуктов предпочтительны кролик, конина, постная свинина, индейка. Детям с пищевой аллергией на первом году жизни не вводят в рацион творог, куриный желток, рыбу. Следует ограничивать сладкое, при невозможности полностью отказаться от сахара рекомендуется добавлять в пищу фруктозу.
Детям с пищевой аллергией на первом году жизни не вводят в рацион творог, куриный желток, рыбу. Следует ограничивать сладкое, при невозможности полностью отказаться от сахара рекомендуется добавлять в пищу фруктозу.
Питание ребенка должно быть сбалансированным, недопустим перекорм, т.к. с «лишней» пищей незрелый пищеварительный тракт ребенка не справится, произойдет всасывание в кровь не переваренных, не полностью расщепленных веществ, что и будет способствовать аллергии. По этой же причине необходимо строго следить за своевременным опорожнением кишечника Вашего малыша.
У детей первого года пищевая сенсибилизация является стартовой. На ее фоне, в последующем, часто формируется аллергия к бытовым, эпидермальным, затем – к пыльцевым аллергенам. Для профилактики расширения спектра аллергенов важно уменьшить или устранить их из окружения ребенка, т.е. создать здоровую гипоаллергенную атмосферу в доме. Что это такое?
Недопустимо курение в помещении, где находится ребенок. Да и выходы покурить на балкон, в коридор не спасение, т.к. на своей коже, волосах, одежде, с выдыхаемым воздухом курящий взрослый приносит ребенку целый букет ядовитых для ребенка веществ. Чтобы подойти к ребенку после курения, взрослому нужно принять душ, сменить одежду, почистить зубы. Не проще ли (и здоровее для всех) бросить курить?
Дома необходимо вести борьбу с пылью, т.к. это излюбленное место жизни пылевого клеща, чешуйки которого являются мощным аллергеном. Поэтому в окружении ребенка недопустимы телевизор и компьютер, ковры, ворсистая мягкая мебель. Мягкие игрушки нежелательны, их периодически нужно мыть и укладывать в морозильную камеру для гибели клещей.
Из тех же соображений постельные принадлежности ребенка должны быть с синтетическим наполнителем, не с пухом, пером или шерстью, кроме того, их нужно ежедневно просушивать, а периодически проводить чистку с использованием средств против клещей (акарицидов).
Необходимо отказаться от одежды из шерсти и меха животных, нежелательна и синтетика. Наилучшее для кожи ребенка – 100% хлопок или лен. Для стирки детских вещей нужно использовать специальные детские гипоаллергенные средства, лучше жидкие (т.к. лучше выполаскиваются). После стирки последнее полоскание рекомендуется осуществлять в воде без хлора – в фильтрованной или кипяченой. Таким же образом желательно стирать и вещи взрослых, которые контактируют с кожей ребенка, например, когда берут его на руки.
Нельзя заводить домашних животных.
Необходимо исключить контакт ребенка с растениями, образующими пыльцу. В земле комнатных растений обитают плесневые грибки (а они аллергенны!), поэтому вазоны нужно убрать из комнаты ребенка. Также недопустима плесень на стенах.
У детей с атопическим дерматитом имеет огромное значение правильный уход за кожей, особенно важно ее увлажнение. Малышу показаны ежедневные гигиенические ванны, смягчение кожи после купания и несколько раз в течение дня специальными средствами ухода. Увлажняющие и смягчающие средства необходимо наносить на кожу ребенка столько раз в течение суток, сколько в этом есть необходимость. Для гигиенического ухода рекомендуются специальные средства различных косметических серий, например «Биодерма», «Дюкре», «Авен» (Франция). Купать ребенка следует ежедневно. Длительность купания должна быть не меньше 15-20 минут (это необходимо для насыщения рогового слоя кожи водой), tо воды 35-36о,т.к. горячая вода вызывает обострение кожного процесса. Хлорированную воду следует отстаивать с последующим нагреванием или добавлением кипятка. Обычные детские туалетные мыла и шампуни непригодны, необходимы специальные мыла, например, с колд-кремом, не обладающие высушивающим и обезжиривающим действием. После купания кожу следует промокнуть полотенцем, не вытирая досуха, и в течение 3 минут после купания, не выходя из ванной, нанести на слегка влажную кожу увлажняющее и смягчающее средство ухода.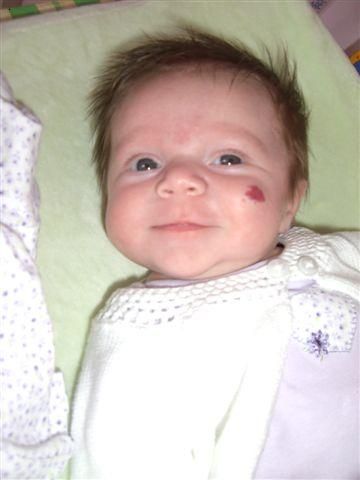
Для кожи ребенка с аллергическими проявлениями благоприятна прохладная влажная атмосфера, поэтому в помещении рекомендуется часто проветривать, часто мыть пол, поддерживать повышенную влажность воздуха (оптимален бытовой увлажнитель воздуха). Количество одежды на ребенке должно быть минимальным. Гулять на улице желательно максимально возможное время!
Медикаментозное лечение имеет второстепенное значение, т.к. самое важное при аллергическом заболевании – это устранение причины. В качестве помощи доктор может назначить антигистаминные препараты, сорбенты, стабилизаторы мембран тучных клеток. А в зависимости от степени выраженности кожных проявлений, их локализации, давности процесса, возраста ребенка – те или иные местные средства (мази, кремы, эмульсии, болтушки).
Дорогие родители, берегите от аллергии Вашего малыша, пока он совсем крошечный! Соблюдение ряда правил в младенчестве позволят ему наслаждаться жизнью без запретов на продукты, на игрушки, на цветы и зверушки в будущем. Если Вам удастся справиться с «красными щечками» на первом году жизни ребенка, больше шансов не допустить прогрессирования аллергии у него в более тяжелое системное заболевание в дальнейшей жизни.
Пятно на белке глазного яблока: причины, диагностика и лечение
Пятно на белке глазного яблока — причины и лечение
Пятно на белке глазного яблока может быть как проявлением усталости или другого естественного состояния, так и симптомом серьезного заболевания. Пятна бывают разных цветов и размеров, и определить причины их появления может только врач-офтальмолог.
Причины возникновения пятен на белке глазного яблока
Пятно на белке может быть красного или желто-коричневого цвета.
Как правило, красное пятно образуется по следующим причинам:
- Повышенное артериальное давление или его резкий перепад.
 Один или несколько микрососудов в таком случае могут лопнуть и образовать небольшую гематому. Такие пятна не требуют специального лечения, но сигнализируют о том, что нужно следить за давлением, а также проверить сосуды и сердце
Один или несколько микрососудов в таком случае могут лопнуть и образовать небольшую гематому. Такие пятна не требуют специального лечения, но сигнализируют о том, что нужно следить за давлением, а также проверить сосуды и сердце - Серьезная физическая нагрузка. Из-за сильного напряжения капилляры на глазу лопаются, но это временное явление, которое не должно всерьез настораживать. Конечно, если красные пятнышки появляются регулярно после занятий в спортзале, например, необходимо снизить нагрузку
- Внутриглазное давление. Об этом может свидетельствовать застойное красное пятнышко, которое долго не проходит. В таком случае обязательно требуется консультация врача-офтальмолога, чтобы обнаружить уже имеющиеся или остановить развивающиеся патологии глаза.
У некоторых Пациентов на белке существуют врожденные пятна. Они напоминают родимые пятна у нас на теле: это всего лишь некий пигмент, который проявляется на том или ином месте. Подобные пятнышки безвредны и не нарушают зрения. Если это беспокоит вас эстетически, проконсультируетесь со специалистом на предмет устранения потемнения.
Бывают и более сложные случаи — плавающие пятна. Обычно они выявляются при движении глазным яблоком: само по себе пятно бесцветно, но когда оно попадает в область зрачка, Пациент ощущает дискомфорт, зрение затуманивается. Подобное явление может быть признаком заболевания стекловидного тела или отслойки сетчатки, что требует качественного лечения у опытного врача.
Пингвекула (желтое пятно) — не заболевание само по себе, но патологическое проявление старения конъюнктивы. Как правило, такие пятна появляются с внутренней стороны глаза, вблизи переносицы, и заметить их не так просто.
Возникновение пингвекулы обуславливается различными факторами: продолжительным дефицитом витамина A, воздействием агрессивных ультрафиолетовых лучей, регулярным напряжением глаз в течение жизни.
Желтые пятна не требуют специального лечения, но для того, чтобы убедиться в их безвредности, проконсультируйтесь с лечащим врачом.
Диагностика и лечение пятна на белке глазного яблока
При появлении любого пятна, особенно при его сохранении в течение продолжительного времени, обратитесь к опытному офтальмологу.
В Глазной клинике доктора Беликовой вы можете пройти полное обследование органов зрения и при необходимости получить качественное лечение и рекомендации врача. Лечащий врач сопровождает Пациента от первого приема и назначения лечения до полного выздоровления.
Диагностика и лечение гематом у детей
Гематома — это скопление кровяных сосудов в тканях под кожей. Она может иметь правильную или неправильную форму, красный, синий или темно-фиолетовый цвет. Гематомы могут быть небольших размеров (с резинку от карандаша) и достаточно обширными (размером с большую монету). Некоторые гематомы называют «клубничными», так как они имеют форму, напоминающую различные ягоды. Почти у 10% детей в возрасте до года появляются такие гематомы.
Причины и симптомы гематом
Существует три типа гематом: простые, имеющие ярко-красный оттенок, каверзные, проникающие глубже под кожу и имеющие фиолетовый или синий оттенок, и смешанные, которые характеризуются признаками первых двух видов.
Некоторые гематомы уже имеются на теле новорожденного, некоторые появляются в течение первых месяцев его жизни. Первоначально все три типа гематом могут иметь одинаковый цвет: белый, сине-серый или розовый. Через несколько недель клубничные гематомы приобретают красный цвет, в то время как глубокие каверзные становятся синими. Кровяные сосуды гематомы растут быстрее, чем обычные, поэтому в первые годы жизни ребенка создастся впечатление, что гематома увеличивается в размерах.
Гематома перестает увеличиваться в размерах обычно к первому году жизни ребенка, иногда ко второму. Первым признаком остановки роста клубничной гематомы является появление вокруг красного пятна белой «окантовки». Затем на ней начнут появляться пятна белого цвета. Это свидетельствует о том, что она начинает рассасываться. В течение следующих лет гематома начнет приобретать розово-серый цвет. После этого она начнет блекнуть. 50% гематом становятся невидимыми к 5 годам, 75% — к 7 годам, а к 9 годам исчезает около 90% гематом. Иногда единственными следами бывшей гематомы являются розовый оттенок кожи и незначительная припухлость, если гематома выступала над кожным покровом. Обычно от гематом не остается никаких следов.
Первым признаком остановки роста клубничной гематомы является появление вокруг красного пятна белой «окантовки». Затем на ней начнут появляться пятна белого цвета. Это свидетельствует о том, что она начинает рассасываться. В течение следующих лет гематома начнет приобретать розово-серый цвет. После этого она начнет блекнуть. 50% гематом становятся невидимыми к 5 годам, 75% — к 7 годам, а к 9 годам исчезает около 90% гематом. Иногда единственными следами бывшей гематомы являются розовый оттенок кожи и незначительная припухлость, если гематома выступала над кожным покровом. Обычно от гематом не остается никаких следов.
Диагностика
Так как гематомы состоят из кровеносных сосудов, по которым движется кровь, то органы, располагающиеся под ними, могут также вместе с гематомами увеличиваться в размерах. Если у ребенка появляется гематома глубокая или смешанного типа, то для того, чтобы убедиться, что внутренние органы ребенка не затронуты, проводится ультразвуковое обследование. При наличии большой гематомы сдастся общий анализ крови.
Лечение гематомы
В случае, если гематомы сильно кровоточат, возникает необходимость применения лекарств либо их удаления. Это также касается гематом, которые быстро увеличиваются в размерах (особенно располагающихся на лице ребенка).
Существует два метода лечения: медикаментозный и хирургический. В первом случае назначают стероиды, которые приостанавливают рост сосудов, из которых состоит гематома. Стероиды принимают в течение нескольких недель и даже месяцев. Они могут оказывать побочное воздействие на организм ребенка: у него может меняться аппетит, настроение, незначительное снижение скорости роста, появление припухлостей (особенно на лице), возникновение стоматита и невозможность проведения прививок во время приема лекарств. Все побочные эффекты проходят вместе с прекращением приема лекарств.
Другим видом лечения гематом является хирургическое вмешательство. Оно производится при помощи лазера или скальпеля.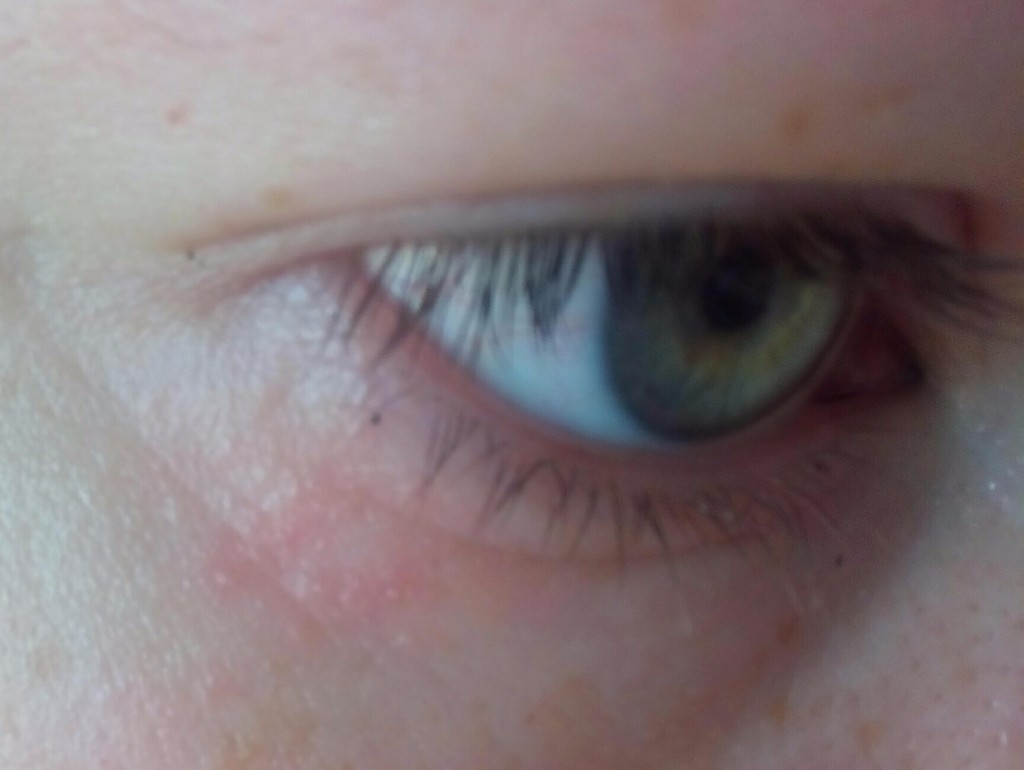 Лазер может разрушать растущие сосуды, из которых состоит гематома. Это приводит к прекращению ее роста. При использовании скальпеля гематому можно вырезать целиком.
Лазер может разрушать растущие сосуды, из которых состоит гематома. Это приводит к прекращению ее роста. При использовании скальпеля гематому можно вырезать целиком.
Применение того или иного метода лечения зависит непосредственно от размера, формы, расположения и типа гематомы. Для того чтобы выбрать наиболее подходящий метод лечения, вам необходимо посоветоваться с дерматологом или хирургом.
Причины и методы лечения ячменя и неровностей век
У вашего ребенка есть небольшая красная шишка или опухшая область на веке? Скорее всего, это так называемый ячмень (его еще называют ордеолум) или халязион. Они часто встречаются у детей, обычно легко поддаются лечению и редко являются серьезными.
Что такое стили и халазия?
Наши веки имеют сотни маленьких сальных желез около ресниц. Эти железы помогают смазывать глаз; иногда они могут блокироваться или инфицироваться, вызывая небольшую красную шишку.Вот две наиболее частые причины появления шишек на веках у детей:
- Халазия : Когда сальная железа блокируется, это называется халязион. Халязион имеет тенденцию выглядеть опухшим, нежным, красным и бугристым, а иногда может достигать размеров горошины.
- Ячмень : Когда железа заражается, она называется ячменем или гордеолумом. Инфекция обычно вызывается стафилококковыми бактериями. При этом образуется красная опухшая шишка, но она может быть меньше халазиона и обычно расположена на краю или на внутренней стороне века, ближе к поверхности века.Ячмень обычно болезненен, а халязион — нет.
Симптомы
Симптомы халязиона могут включать:
- Расплывчатое зрение, если оно достаточно велико, чтобы давить на глазное яблоко
- Кусты по краю века
- Отек век
- Ощущение, будто что-то попало в глаз
- Светочувствительность
- Болезненная красная шишка по краю века у основания ресниц
- Царапины в глазу
- Небольшое пятно гноя в центре шишки (как прыщик)
- Разрыв глаза
Симптомы ячменя могут включать:
- Шишка на веке, иногда становится красной, опухшей и болезненной
- Полностью опухшее веко (редко)
Хотя большинство бугорков на веках мягкие и безвредные, некоторые из них могут указывать на более серьезное заболевание.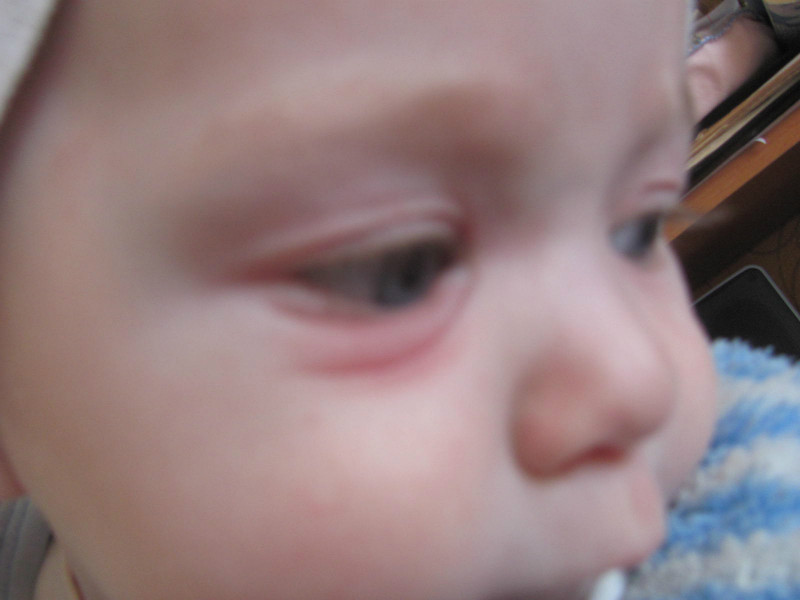 Возможные симптомы более серьезной проблемы:
Возможные симптомы более серьезной проблемы:
- Волдыри на веке
- Обильное отделяемое из глаза
- Изменение цвета белой части глаза
- Веки, опухшие, кровоточащие, увеличивающиеся или очень болезненные
- Чешуйчатые, твердые или красные веки
- Чувствительность даже при слабом освещении
- Проблемы с просмотром
- Очень слезящиеся глаза
Как лечить ячмень и халазию
Ваш педиатр может диагностировать ячмень или халязион, просто взглянув на него.Никаких других тестов не требуется, если нет опасений, что это что-то более серьезное. Не пытайтесь выдавить или выдавить ячмень или халязион. Это может увеличить риск заражения, а также может распространить бактерии на другой глаз.
Халязион или ячмень обычно исчезают сами по себе в течение нескольких дней или недель, но использование теплых компрессов может ускорить заживление. Чтобы сделать теплый компресс, окуните мочалку в теплую воду (вы даже можете добавить туда немного мягкого мыла, чтобы веко оставалось чистым), отожмите его, а затем попросите ребенка прикладывать его к пораженному участку четыре-шесть раз в день по 10-15 минут.
Тепло может успокаивать, а в случае халязиона может ослабить затвердевшее масло и дать ему стечь. Ячмень, который не проходит сам по себе, возможно, потребуется лечить глазными каплями с антибиотиком или мазью с антибиотиком. Если инфекция распространяется за пределы глаза, врач может порекомендовать пероральные таблетки антибиотика.
В редких случаях врачу может потребоваться удалить ячмень с помощью небольшого скальпеля. Ячмень обычно заживает самостоятельно в течение нескольких дней после осушения.Позвоните своему врачу, если ячмень не исчезнет в течение одной-двух недель.
Слово от Verywell
Лучший способ предотвратить ячмень и халазию — это соблюдать правила гигиены. Предотвратите распространение бактерий, регулярно мойте руки ребенку и не прикасайтесь к его глазам в целом. Ни халазия, ни ячмень не заразны, поэтому их наличие не должно мешать вашему ребенку посещать школу или находиться рядом с другими детьми.
Ни халазия, ни ячмень не заразны, поэтому их наличие не должно мешать вашему ребенку посещать школу или находиться рядом с другими детьми.
Если ваш ребенок использовал теплый компресс несколько раз в день в течение двух дней подряд и вы не видите никаких улучшений, или если симптомы становятся более серьезными или распространяются на другие части лица, позвоните педиатру или детскому офтальмологу ( детский глазной врач), так как может потребоваться дальнейшее лечение.
Обработка ягодиц для младенцев
Вы смотрите на лицо вашего ребенка, когда он спит — на инстинктивное сосательное движение его рта, микровыражения и крошечные подергивания их нежных век. Но сегодня вы замечаете неровность под веком, почти как крошечный кусочек круглого мусора, застрявший на поверхности глаза.
Шишка на краю, поверхности или внутренней части века, как правило, является ячменем или халязионом.Эти незначительные инфекции могут вызывать раздражение и дискомфорт. Когда вы заметите эту инфекцию возле глаз вашего младенца, вы можете почувствовать беспокойство. В конце концов, он или она не могут сообщить вам, если шишка становится болезненной или вызывает изменение зрения.
В большинстве случаев эти инфекции проходят в течение нескольких недель. Чтобы вы были спокойны, мы рассмотрели основы обращения с ячменем вашего младенца.
Как определить ячмень
Первыми признаками развития ячменя являются болезненность, припухлость и покраснение век.Поскольку ваш ребенок не может дать вам понять, что ему неудобно, симптомы могут вызывать раздражительность, проблемы со сном и усиление плача.
После появления этих симптомов развивается ячмень. Эта инфекция обычно выглядит как небольшая прыщавая шишка на поверхности века. Иногда внутри века появляется ячмень. Эти неровности, известные как внутренние гордеолы, раздражают, но обычно не угрожают зрению.
Другие симптомы ячменя включают:
- Чрезмерное раздирание или полив
- Частое трение глаз
- Светочувствительность
Если вы не замечаете видимой шишки, у вашего ребенка может быть другой тип инфекции, например блефарит. Большинство этих инфекций положительно реагируют на те же методы лечения, что и ячмень.
Большинство этих инфекций положительно реагируют на те же методы лечения, что и ячмень.
Что можно и нельзя при лечении ячменя у младенцев
Чтобы ускорить процесс заживления, следуйте этим рекомендациям по лечению.
Do’s
- Приложите теплые компрессы. Накройте пораженное веко компрессом на 5-10 минут несколько раз в день. Работайте медленно, стараясь удерживать компресс на внешней поверхности века. Если вы пользуетесь мочалкой, меняйте ее для каждого нового компресса.
- Держите место в чистоте. Для очистки век можно использовать детский шампунь или нежное антибактериальное мыло.
- Сообщите медицинскому работнику о любых внезапных изменениях или длительном раздражении. Ячмень, как правило, не является серьезным заболеванием, но вам следует сообщать об изменениях (например, перечисленных в последнем разделе этого блога) окулисту или педиатру вашего ребенка.
Нельзя
- Попытка «вытолкнуть» ячмень. Большинство ячменей разрываются и истощаются сами по себе. Часто это происходит, когда больной спит, и больше не вызывает дискомфорта.Если вы самостоятельно заразите ячмень, особенно внутренний гордеол, вы можете распространить инфекцию. Нестерильный разрыв может вызвать целлюлит — серьезное подкожное заболевание кожи, которое требует лечения антибиотиками.
- Забудьте мыть руки. Хотя ваш младенец может заразиться ячменем без внешнего заражения, ячмень заразен. Тщательно мойте руки до и после лечения ячменя вашего ребенка. Также очистите постельное белье вашего ребенка и все мочалки или полотенца, которыми вы протираете его или ее лицо.
- Используйте лосьон или другие средства местного действия для лица вашего ребенка. Даже мягкие мази для местного применения могут усилить раздражение, связанное с ячменем. Прекратите наносить на лицо ребенка лосьон или крем, если иное не рекомендовано врачом.
Признаки того, что вашему младенцу необходима медицинская помощь
Большинство ячменей разрываются и высасываются сами по себе в течение нескольких дней. Халязионы могут длиться до месяца, но они тоже обычно проходят сами по себе. Однако вам следует немедленно обратиться за медицинской помощью, если у вашего ребенка появятся какие-либо из следующих симптомов или состояний:
Халязионы могут длиться до месяца, но они тоже обычно проходят сами по себе. Однако вам следует немедленно обратиться за медицинской помощью, если у вашего ребенка появятся какие-либо из следующих симптомов или состояний:
- Острая боль. Хотя ячмень может вызывать у ребенка ощущение, будто в глаз попал посторонний предмет, он не должен вызывать боли. Если ваш ребенок постоянно плачет и трет глаза, пора обратиться за медицинской помощью.
- Изменения зрения. Если у вашего ребенка изменилось зрение, вы можете заметить, что он или она борется с задачами, требующими восприятия глубины. Например, обратитесь за помощью, если ваш ребенок больше не реагирует на игры в прятки так же, как если бы вы не подходили ближе к его или ее лицу.
- Разряд. Ячмень, как и прыщи, содержит гной. Однако на них не должно быть видимых выделений. Цветные или прозрачные выделения могут указывать на осложнение инфекции и необходимость лечения антибиотиками.
- Лихорадка. Организм вашего ребенка должен быть в состоянии без особых проблем бороться с этой незначительной инфекцией. Однако, если у ребенка поднимается температура, это признак того, что иммунная система вашего ребенка не может справиться с инфекцией самостоятельно.
- Продолжительный отек. Если веко вашего ребенка остается заметно опухшим более 24 часов, немедленно свяжитесь с доктором Bishop & Associates. Это симптом развития целлюлита.
Наш глазной врач может назначить мазь с антибиотиком или стероид для местного применения, чтобы уменьшить отек и ускорить процесс заживления. В некоторых редких случаях стойкий ячмень требует прокалывания и дренирования стерильным медицинским оборудованием.
Если вас беспокоит зрение вашего ребенка, обратитесь к нашему окулисту или педиатру вашего ребенка.Для получения дополнительной информации о том, как поддерживать здоровье глаз вас и вашего ребенка, просмотрите наш широкий спектр информационных статей.
Сыпь у новорожденного на глазах и в носу
Случай
Здоровый 11-дневный мальчик доставлен в педиатрическую клинику для оценки сыпи. Сыпь началась с 2-мм папулы на левой медиальной эпикантальной складке за 4 дня до визита в клинику (рис. 1). Мать поцарапала его, пытаясь выдавить папулу.На следующий день у ребенка развились множественные эритематозные папулы и пустулы медиальнее левого глаза с щадящим глазом. За день до обращения в клинику сыпь распространилась на верхнее левое веко и переносицу (рис. 2).
Пациент протекает бессимптомно, без лихорадки и контактов с болезнью. Остальная часть его кожи чистая. Его мать не болела генитальным герпесом или поражениями полости рта. Никто не целовал ребенка. Пациент получает грудное молоко и смесь с добавками витамина D.Обычно у него 6-7 мокрых подгузников в день, и стул у него около 4-5 раз в день.
Пациентка родилась в результате повторного кесарева сечения на сроке 39 недель беременности 39-летней женщине, родившей беременность 3 пара 2. Лаборатория матери была ничем не примечательной, включая отрицательные тесты на вирус иммунодефицита человека (ВИЧ), поверхностный антиген гепатита В и скрининг на сифилис, группу B , Streptococcus , гонорею и хламидиоз. У матери во время беременности не было активных герпетических поражений.
Разрыв плодных оболочек во время кесарева сечения.Оценка по шкале Апгар составила 9 и 9 через 1 и 5 минут соответственно. В послеродовой реанимации не потребовалось. Обе бабушки и дедушки по материнской линии страдают сахарным диабетом 2 типа. Мать живет в доме с двумя семьями, дед курит вне дома, и в доме нет животных. Ее прививки сделаны на современном уровне.
Обследование
Физикальное обследование показало нормальные жизненно важные признаки и сыпь на лице пациента, состоящую из множественных пустул размером от 1 до 2 мм на эритематозной основе, поражающих медиальные верхнее и нижнее веки с обеих сторон (рис. 3).Поражение было больше на левой стороне, переносице и прилегающей нижней части середины лба. Из сыпи не было выделений и каких-либо выделений. Поражений полости рта или конъюнктивы не было. В остальном осмотр был ничем не примечательным.
3).Поражение было больше на левой стороне, переносице и прилегающей нижней части середины лба. Из сыпи не было выделений и каких-либо выделений. Поражений полости рта или конъюнктивы не было. В остальном осмотр был ничем не примечательным.
Дифференциальный диагноз
В некоторых статьях цефалический пустулез новорожденных описан как отдельная форма от неонатальных угрей на основании отсутствия комедонов и наличия пустул, окруженных эритематозным ореолом. 1 Другие дифференциальные диагнозы (таблица) следующие:
ERYTHEMA TOXICUM NEONATORUM
Erythemaxicum neonatorum редко присутствует при рождении и может начаться через 24 часа жизни. Он может появиться в любое время от рождения до двух недель и обычно длится от нескольких дней до недель. Сыпь полиморфна и обычно не затрагивает ладони и подошвы. 2 Соскоб пустул выявляет большое количество эозинофилов. Никакого лечения не требуется.
ПРЕОБРАЗОВАТЕЛЬНЫЙ НЕОНАТАЛЬНЫЙ ПУСТУЛЯРНЫЙ МЕЛАНОЗ
Транзиторный пустулезный меланоз новорожденных чаще встречается у чернокожих и обычно присутствует при рождении, но редко появляется после рождения.Обычно она проходит в течение 24-48 часов и может затрагивать ладони и подошвы. Соскоб пустул может выявить нейтрофилы. Никакого лечения не требуется.
Стафилококковый пустулез
Стафилококковый пустулез является частой бактериальной причиной пустулезного поражения кожи, которое обычно локализуется в околопупочной области, складке шеи и области подгузников. 3 Редко можно обобщить. 4 Проявляется в виде кожной эритемы с последующим шелушением кожи, может вызвать серьезные осложнения и потребовать немедленного лечения.Окраска по Граму соскобов позволяет обнаружить бактерии. Для снижения смертности рекомендуется лечение соответствующими антибиотиками.
ВИРУС СИМПЛЕКСА ГЕРПЕС
Вирус простого герпеса (ВПГ) обычно сопровождается инфекцией ВПГ-2 у матери в анамнезе. Обычно это проявляется в виде сгруппированных пузырьков на эритематозной основе, присутствующих в любом месте тела, но в основном локализованных в глазу, коже и рту. Препарат Цанка может показать многоядерные клетки, но вирусная культура является золотым стандартом.Для предотвращения распространения или распространения центральной нервной системы (ЦНС) рекомендуется лечение системным ацикловиром.
Обычно это проявляется в виде сгруппированных пузырьков на эритематозной основе, присутствующих в любом месте тела, но в основном локализованных в глазу, коже и рту. Препарат Цанка может показать многоядерные клетки, но вирусная культура является золотым стандартом.Для предотвращения распространения или распространения центральной нервной системы (ЦНС) рекомендуется лечение системным ацикловиром.
Эозинофильный пустулез
Эозинофильный пустулез проявляется в виде повторяющихся пустул от белого до желтого цвета на коже черепа или лба, которые обычно покрываются коркой в течение 2–3 дней, но могут сохраняться годами. Есть некоторая связь с иммунодефицитом. Может быть проведено окрашивание по Гимзе, которое показывает преобладание эозинофилов. Его можно лечить местными кортикостероидами или эритромицином.
АКРОПУСТУЛОЗ ДЕТСКОГО
Акропустулез младенческого возраста проявляется в виде хронического рецидивирующего высыпания пузырьков и пустул на руках и ногах, которое обычно продолжается в течение нескольких часов после рождения, но может возникнуть в любое время в младенчестве.Поражения обычно исчезают через 10 дней, но могут появляться снова каждый месяц в течение первых 3 лет. Эти эритематозные папулы могут прогрессировать до сильно зудящих пустул в других частях тела и обычно требуют симптоматического лечения.
МИЛИАРИЯ Пустулез
Пустулезная потница можно разделить на 2 типа — красную потницу и кристаллическую потницу — в течение первой недели жизни. Представляет собой полиморфную сыпь на лице, туловище и в межтригинозных областях. Он выпадает в осадок в теплую погоду, так как чрезмерное потоотделение может вызвать закупорку эккринного протока.Никакого лечения не требуется, но полезны прохладные ванны и дышащие ткани.
ВРОЖДЕННЫЙ КАНДИДИАЗ
Врожденный дандиаз может проявляться при рождении или может появиться через несколько дней в виде пятен, папул и пустул на теле, но с сохранением области подгузника.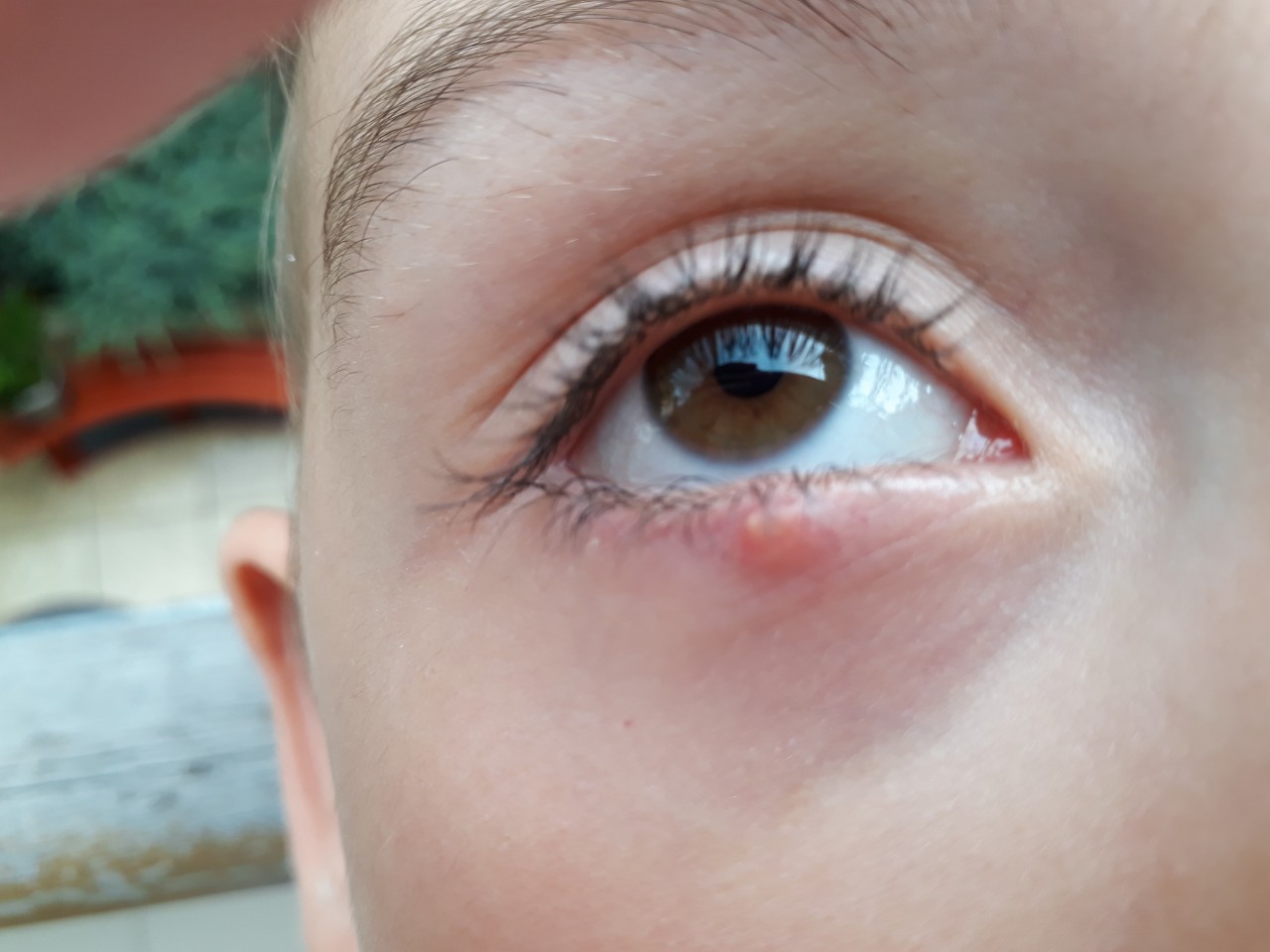 Обычно он затрагивает ладони и подошвы и может вызвать желтоватое изменение цвета ногтей с паронихией. Лечение местное противогрибковое.
Обычно он затрагивает ладони и подошвы и может вызвать желтоватое изменение цвета ногтей с паронихией. Лечение местное противогрибковое.
Больничный курс
Младенец был осмотрен в клинике и впоследствии госпитализирован в связи с подозрением на инфекцию простого герпеса (рис. 4).Ему начали внутривенное введение ацикловира 60 мг / кг / день, разделенное на Q8 ежечасно. Мазь бацитрацина применялась местно на сыпь два раза в день. Вирусный посев был сделан из образца раны. Была получена консультация офтальмолога, и они подтвердили отсутствие поражения глаза. Были отправлены следующие тесты: ПЦР на вирус герпеса, мазок Цанка и тест на прямые флуоресцентные антитела (DFA).
На второй день госпитализации пустулы были больше, а красное основание более сливным (рис. 5).Из-за опасений по поводу ВПГ были проконсультированы со службой инфекционных заболеваний, и по их предложению были отправлены грибковые пятна на гидроксид калия (КОН) и посевы. Внутривенное введение ацикловира было продолжено, а мазь с бацитрацином была заменена миконазолом. Окончательные результаты показали отрицательные грибковые и вирусные культуры, окраска КОН была отрицательной, а ПЦР на ВПГ не обнаружена. Прием ацикловира был прекращен. Сыпь стала уменьшаться (рис. 6), и пациент был выписан домой на мазь с миконазолом.
Диагностика головного пустулеза новорожденных
Головной пустулез новорожденных обычно развивается в течение первого месяца жизни и характеризуется однородными небольшими папулами и пустулами на красной основе, охватывающими лицо и шею.Это связано со стимуляцией сальных желез андрогенами матери. 5,6 Гистологическое исследование демонстрирует воспалительный инфильтрат, состоящий, в основном, из нейтрофилов и дрожжей из рода Malassezia (M). 6 Некоторые предполагают, что головной пустулез новорожденных является результатом воспалительной реакции на этот дрожжевой грибок. Более высокая колонизация связана с повышенной тяжестью пустулеза.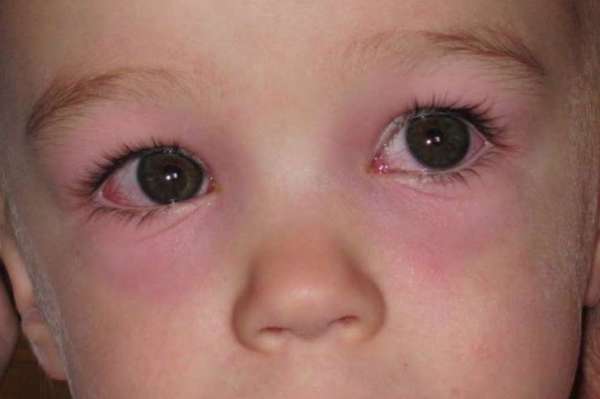 1 Большинство случаев разрешаются спонтанно в течение нескольких недель без лечения, но лечение местными противодрожжевыми препаратами может ускорить выздоровление.
1 Большинство случаев разрешаются спонтанно в течение нескольких недель без лечения, но лечение местными противодрожжевыми препаратами может ускорить выздоровление.
Неонатальный цефалический пустулез можно отличить от неонатального акне по наличию мономорфных поражений, отсутствию комедонов или узловых поражений и отсутствию фолликулярного распределения. Для определения этого образования был предложен следующий критерий: (а) пустулы на лице и шее; (b) возраст начала заболевания менее 1 месяца; (c) выделение M furfur с помощью прямой микроскопии в пустулезном материале; (г) устранение других причин пустулезного высыпания; (e) ответ на местную терапию кетоконазолом. 5
Ведение
Лечение обычно не требуется, так как головной пустулез новорожденных проходит самостоятельно. В тяжелых случаях можно использовать крем с кетоконазолом 2% или другие противогрибковые средства местного действия и крем с гидрокортизоном 1%. 7
Исход пациента
Пациент был повторно обследован в клинике через неделю после выписки из больницы, и сыпь почти полностью исчезла с появлением тонкого шелушащегося кольца (рис. 7). При плановых посещениях после этого остаточной сыпи не было.
Ссылки
1. Bernier V, Weill FX, Hirigoyen V, et al. Колонизация кожи видами Malassezia новорожденных: проспективное исследование и связь с неонатальным головным пустулезом . Арка Дерматол . 2002; 138 (2): 215-218.
2. Зунига Р., Нгуен Т. Кожные заболевания: обычные кожные высыпания у младенцев. ФП Ессент . 2013: 407: 31-41.
3. Мелиш М.Э. Стафилококковые инфекции. В: Фейгин Р.Д., Черри Д.Д., ред. Учебник детских инфекционных болезней ; Филадельфия, Пенсильвания: WB Saunders; 1987: 1260-1291.
4. Могре DA. Генерализованный стафилококковый пустулез у новорожденного: история болезни. Australas Med J.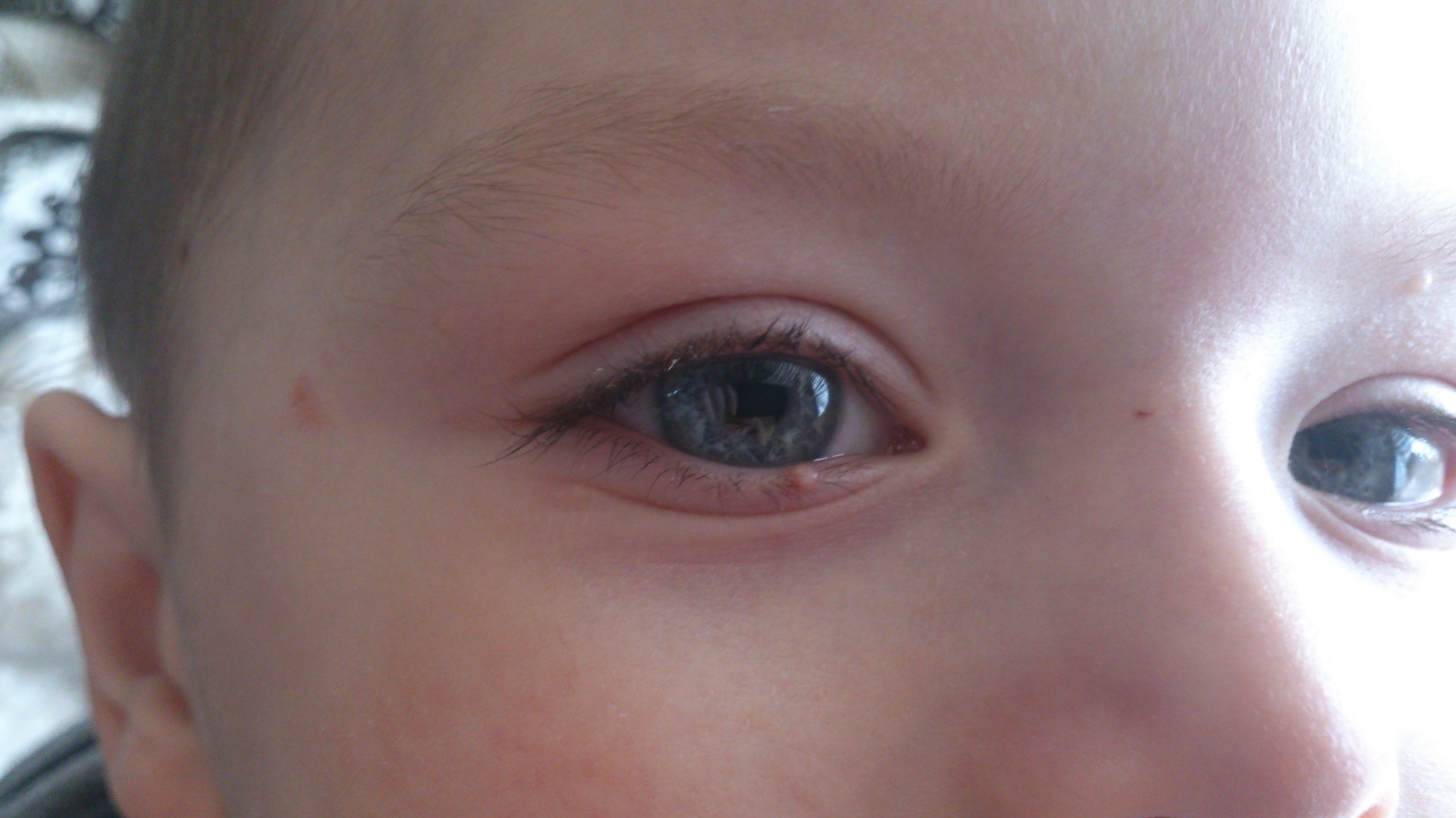 2013; 6 (10): 532-535.
2013; 6 (10): 532-535.
5. Rapelanoro R, Mortureux P, Couprie B, Maleville J, Taieb A. Неонатальный Malassezia furfur pustulosis. Дерматол Арки . 1996; 132 (2): 190-193.
6. Niamba P, Weill FX, Sarlangue J, Labrèze C, Ckouproe B, Taieh A. Является ли распространенный неонатальный головной пустулез (неонатальные угри) вызванным Malassezia sympodialis ? Дерматол Арки .1998; 134 (8): 995-998.
7. Ховард Р.М., Фриден И.Дж. Пузырьки, пустулы, пузыри, эрозии и язвы. В: Eichenfield LF, Frieden IJ, Mathas EF, Zaenglein AL, ред. Дерматология новорожденных и младенцев . 3-е изд. Лондон: Сондерс, 2015; 111-139.
Блефарит (детский)
Блефарит — воспаление века. Это приводит к отеку век и часто бывает вызвано бактериальной инфекцией или состоянием кожи. Блефарит — распространенное заболевание глаз.Выделяют 2 типа:
Передний блефарит. Это происходит в месте прикрепления ресниц (за пределами переднего края глаза).
Задний блефарит. Это влияет на внутренний край века, который касается глазного яблока.
Помимо опухших век, симптомы блефарита могут включать толстые желтые чешуйки, похожие на перхоть, которые прилипают к веку. На веках могут быть маслянистые пятна. Ресницы могут покрыться коркой (чешуйками, похожими на перхоть), когда ребенок просыпается.Раздраженный участок может чесаться. Веки могут быть красными. Глаза могут быть красными и гореть или жалить. Глаза могут сильно слезиться или они могут быть сухими. Некоторые дети могут стать чувствительными к свету или иметь нечеткое зрение. Симптомы блефарита часто могут вызвать у ребенка раздражительность.
Пораженные веки обрабатываются с соблюдением правил гигиены век и тщательного удаления корок. В тяжелых случаях может потребоваться лечение блефарита антибиотиками. На исчезновение эпизода может уйти от 2 до 8 недель.
Причины
Другие причины блефарита могут включать:
Проблемы с сальными железами века (мейбомиевые железы)
Перхоть волосистой части головы и бровей (себорейный дерматит
Ресничные клещи (крошечные организмы в фолликулах ресниц)
Аллергические реакции на косметику или лекарства
акне) состояние кожи, вызывающее покраснение лица)
Домашний уход
Лекарство: вам могут назначить антибиотик для глаз капли или мазь, искусственные слезы и / или стероидные глазные капли для лечения инфекции вашего ребенка.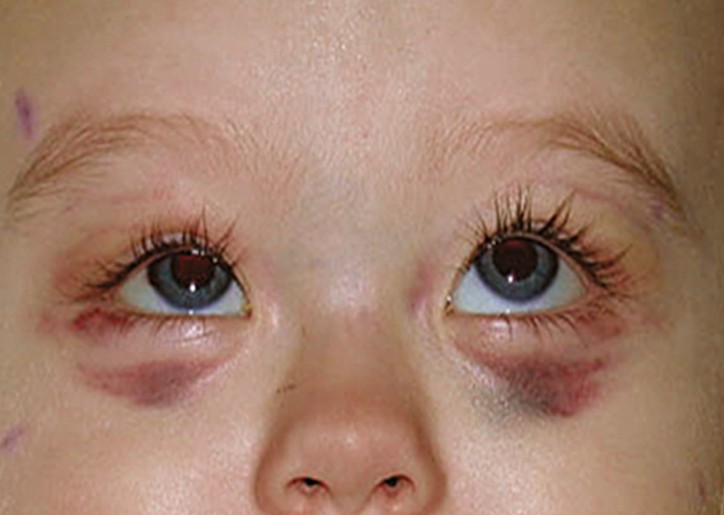 Следуйте всем инструкциям по введению этого лекарства вашему ребенку. Если у вашего ребенка есть боль, вы можете дать ему или ей обезболивающее в соответствии с рекомендациями врача. Не давайте ребенку аспирин. Аспирин может вызвать редкие, но очень серьезные проблемы у детей. Не давайте ребенку лекарства от этого состояния, не посоветовавшись предварительно с его или ее лечащим врачом.
Следуйте всем инструкциям по введению этого лекарства вашему ребенку. Если у вашего ребенка есть боль, вы можете дать ему или ей обезболивающее в соответствии с рекомендациями врача. Не давайте ребенку аспирин. Аспирин может вызвать редкие, но очень серьезные проблемы у детей. Не давайте ребенку лекарства от этого состояния, не посоветовавшись предварительно с его или ее лечащим врачом.
Использование глазных капель. Нанесите капли в уголки глаза, где веко встречается с носом. Капли будут скапливаться в этой области.Когда ваш ребенок моргает или открывает веко, капли потекут в глаз. Используйте точное количество прописанных капель. Будьте осторожны, не касайтесь глаз или ресниц пипеткой.
С помощью мази. Если прописаны и капли, и мазь, сначала дайте капли. Подождите 3 минуты, затем нанесите мазь. Это даст каждому лекарству время подействовать. Чтобы нанести мазь, начните с легкого опускания нижнего века. Нанесите мазь тонкой полоской на внутреннюю часть крышки.Начните с носа и двигайтесь наружу. Закройте крышку. Вытрите излишки лекарства из области носа наружу. Это сделано для того, чтобы глаза были как можно более чистыми. Попросите ребенка держать глаза закрытыми в течение 1-2 минут, чтобы лекарство успело покрыть глаз. Мазь для глаз может вызвать нечеткое зрение. Это нормально. Наносите мазь прямо перед сном. У грудных детей мазь легче наносить, пока ребенок спит.
Общий уход
Тщательно мойте руки теплой водой с мылом до и после ухода за глазами вашего ребенка.
Прикладывайте теплый компресс или теплую влажную мочалку к векам ребенка 2–4 раза в день минимум на 1 минуту. Затем сотрите чешуйки или корочку с век.
После наложения теплого компресса осторожно потрите основание ресниц ребенка в течение почти 15 секунд на каждое веко. Делайте это с закрытыми глазами ребенка, используя влажную салфетку для чистки век, чистую мочалку или ватный тампон. Узнайте у лечащего врача вашего ребенка о продуктах (например, о нераздражающем детском шампуне), которые можно использовать для очистки век.

Вас могут попросить осторожно массировать веки вашего ребенка, чтобы разблокировать вековые железы. Следуйте всем инструкциям врача.
Очистите веко, если на нем много корок. Используйте теплую воду и небольшое количество мягкого детского шампуня (примерно 1/2 чайной ложки на 1 стакан теплой воды) или скраб для век, рекомендованный лечащим врачом вашего ребенка. Нанесите раствор на чистую мочалку или марлевую салфетку. Аккуратно очистите ресницы и края век.Не трогай глаза. Будьте осторожны, чтобы не вызвать раздражение. Если используется шампунь, тщательно промойте.
Постарайтесь не дать ребенку потереть глаза.
Если не указано иное, регулярно очищайте веки ребенка (пока они закрыты) в соответствии с указаниями врача. Блефарит может быть постоянной проблемой.
Если применимо, вашему ребенку не следует наносить макияж на глаза до тех пор, пока не пройдет воспаление или в соответствии с указаниями врача.
В зависимости от ситуации, ваш ребенок не должен носить контактные линзы, пока он или она не завершит лечение.
Поощряйте ребенка регулярно мыть руки. Это помогает снизить вероятность попадания грязи и бактерий на веко.
Последующее наблюдение
Последующее наблюдение у лечащего врача вашего ребенка или в соответствии с рекомендациями. Блефарит требует регулярного наблюдения. Ваш ребенок может быть направлен к врачу, который специализируется на лечении глаз (окулисту или офтальмологу) для дальнейшего обследования и лечения.
Когда обращаться за медицинской помощью
Если ваш ребенок обычно здоров, немедленно позвоните его или ее поставщику медицинских услуг, если произойдет что-либо из этого:
лихорадка (см. «Лихорадка и дети» ниже)
Симптомы ухудшаются.
У вашего ребенка болят глаза.
Покраснение усиливается в белой части глаза.

У вашего ребенка изменение зрения (проблемы со зрением или нечеткость).
Веки начинают стекать гной или кровь.
Отек, покраснение, раздражение или боль век усиливаются.
Лихорадка и дети
Всегда используйте цифровой термометр для измерения температуры вашего ребенка. Никогда не используйте ртутный термометр.
Для младенцев и детей ясельного возраста обязательно используйте ректальный термометр правильно. Ректальный термометр может случайно проткнуть (перфорировать) прямую кишку. Он также может передавать микробы через стул. Всегда следуйте инструкциям производителя продукта для правильного использования.Если вам неудобно измерять ректальную температуру, воспользуйтесь другим методом. Когда вы разговариваете с лечащим врачом вашего ребенка, сообщите ему или ей, какой метод вы использовали для измерения температуры вашего ребенка.
Вот рекомендации по лихорадке. Неточные значения температуры ушей в возрасте до 6 месяцев. Не измеряйте температуру полости рта, пока вашему ребенку не исполнится 4 года.
Младенцы до 3 месяцев:
Спросите у лечащего врача вашего ребенка, как следует измерять температуру.
Температура прямой кишки или лба (височная артерия) 38 ° C (100,4 ° F) или выше, или по указанию врача
Температура подмышек 37,2 ° C или выше, или как по указанию поставщика
Детский возраст от 3 до 36 месяцев:
Температура прямой кишки, лба или уха составляет 38,9 ° C (102 ° F) или выше, или по указанию поставщика
Подмышка ( подмышечная) температура 101 ° F (38,3 ° C) или выше, или по указанию врача
Ребенок любого возраста:
Повторяющаяся температура 104 ° F (40 ° C) или выше, или как по указанию поставщика
Лихорадка, которая сохраняется более 24 часов у ребенка в возрасте до 2 лет.Или жар, который держится 3 дня у ребенка от 2 лет и старше.

Акне новорожденных: симптомы, причины, лечение
Обзор
Что такое детские прыщи?
Детские прыщи, также известные как «неонатальные прыщи» или «неонатальный головной пустулез», являются распространенным заболеванием кожи, которое встречается более чем у одного из пяти здоровых новорожденных.Обычно он возникает в возрасте около двух недель с небольшими шишками и пустулами на лбу, щеках, веках и подбородке младенца.
Это состояние следует отличать от детских прыщей, которые встречаются реже и проявляются в возрасте 2–12 месяцев.
Насколько распространены детские прыщи?
Детские прыщи — очень распространенное явление. Он поражает более 20% здоровых новорожденных.
Симптомы и причины
Что вызывает прыщи у ребенка?
Причина появления прыщей у новорожденных неизвестна, но считается, что это воспалительная реакция на дрожжевые грибки на коже.На самом деле это не разновидность прыщей.
Каковы симптомы детских прыщей?
Небольшие бугорки и пустулы возникают на лице и могут распространяться на кожу головы. Реже эти поражения видны на шее и верхней части туловища. Нет черных или белых головок, как при настоящих акне.
Диагностика и тесты
Как диагностировать прыщи у детей?
Врач осмотрит кожу вашего ребенка, чтобы поставить диагноз.В большинстве случаев дальнейшее тестирование не требуется.
Ведение и лечение
Как лечат детские прыщи?
Детские прыщи обычно исчезают в течение первых трех месяцев жизни без лечения. При необходимости лечения может быть назначен противогрибковый крем, такой как кетоконазол, или местный стероид с низкой активностью, такой как гидрокортизон.
Профилактика
Можно ли предотвратить прыщи у детей?
Невозможно предотвратить детские прыщи.
Перспективы / Прогноз
Какие осложнения связаны с детскими акне?
Акне новорожденных проходит без осложнений.
Жить с
Когда мне следует позвонить своему врачу?
Если прыщи вашего ребенка не исчезнут сами по себе в течение 3 месяцев, обратитесь к врачу. Также обратитесь за медицинской помощью при появлении других симптомов, таких как волдыри или шелушение кожи, лихорадка, беспокойство или плохое питание.
Блефарит | AOA
Блефарит подразделяется на два типа.
Передний блефарит
Передний блефарит возникает на внешнем переднем крае века в месте прикрепления ресниц.
Задний блефарит
Задний блефарит поражает внутренний край века, касающийся глазного яблока.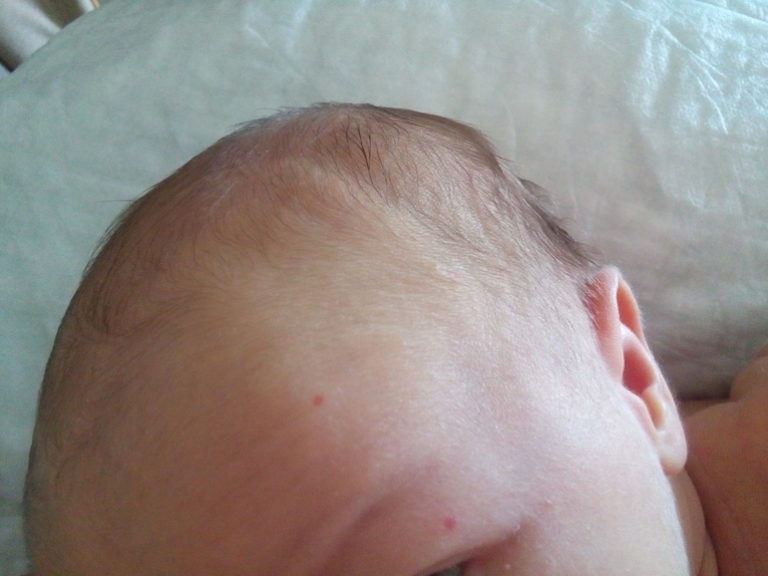
Причины и факторы риска
Передний блефарит обычно вызывается бактериями (стафилококковый блефарит) или перхотью кожи головы и бровей (себорейный блефарит).Эти бактерии обычно встречаются на лице и веках, но если их количество становится чрезмерным или область век плохо реагирует на их присутствие, может возникнуть инфекция. Реже передний блефарит может быть вызван аллергией или заражением ресниц клещами.
Задний блефарит может возникать, когда железы век нерегулярно производят жир (мейбомиевый блефарит). Это создает благоприятную среду для роста бактерий. Задний блефарит также может развиться в результате других кожных заболеваний, таких как розацеа и перхоть кожи головы.
Симптомы
Люди с блефаритом могут испытывать ощущение песка или жжения в глазах, чрезмерное слезотечение, зуд, покраснение и опухание век, сухость глаз или образование корок на веках. У некоторых людей блефарит вызывает лишь незначительное раздражение и зуд. Однако это может привести к более серьезным симптомам, таким как нечеткость зрения, отсутствие или неправильное направление ресниц, а также воспаление других тканей глаза, особенно роговицы. Прикосновение к раздраженному участку и его растирание может вызвать вторичную инфекцию.
Диагностика
Блефарит можно диагностировать при всестороннем обследовании глаз. Тестирование с особым вниманием к векам и передней поверхности глазного яблока может включать:
- Анамнез пациента для определения любых симптомов, которые испытывает пациент, и любых общих проблем со здоровьем, которые могут способствовать возникновению проблемы со зрением.
- Внешний осмотр глаза, включая структуру век, текстуру кожи и внешний вид ресниц.
- Оценка краев век, основания ресниц и раскрытия мейбомиевых желез с использованием яркого света и увеличения.
- Оценка количества и качества слез на предмет отклонений.
Врач оптометрический определит тип блефарита по краям век.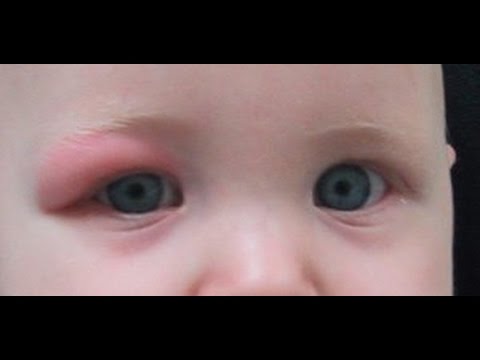 Ниже перечислены различные типы и симптомы:
Ниже перечислены различные типы и симптомы:
- Стафилококковый блефарит пациентов часто демонстрируют слегка прилипшие веки, утолщенные края век, а также отсутствующие и неправильно направленные ресницы.
- Себорейный блефарит. пациентов имеют жирные чешуйки или чешуйки вокруг основания ресниц и легкое покраснение век.
- Язвенный блефарит пациентов имеют спутанные твердые корки вокруг ресниц. После удаления корок остаются небольшие язвочки, которые сочатся и кровоточат. Эти пациенты также могут испытывать потерю ресниц, искажение передних краев век и хроническое слезотечение. В тяжелых случаях воспаляется роговица (прозрачное переднее покрытие глазного яблока).
- Мейбомиевый блефарит. больных имеют закупорку сальных желез в веках, низкое качество слез и покраснение слизистой оболочки век.
Лечение
Лечение зависит от типа блефарита. Ключом к лечению большинства видов блефарита является поддержание чистоты век и отсутствия корок. Теплые компрессы могут ослабить корки. Затем аккуратно протрите веки смесью воды и детского шампуня или безрецептурного средства для чистки век. В случаях бактериальной инфекции может быть назначен антибиотик.
Людям с блефаритом могут помочь:
- Если железы век заблокированы, помассируйте веки, чтобы удалить жир, скопившийся в железах век.
- Используйте растворы искусственной слезы или смазывающие мази, если это предписано.
- Используйте шампунь против перхоти для кожи головы.
- Ограничьте или прекратите использовать косметику для глаз во время лечения, так как это затрудняет гигиену век.
- Временно прекратите носить контактные линзы во время лечения.
В некоторых случаях блефарита может потребоваться более сложный план лечения. Блефарит редко исчезает полностью. Даже при успешном лечении блефарит может повториться.
Инструкции по уходу за веками в теплой воде:
- Тщательно вымыть руки.
- Смешайте теплую воду и небольшое количество не раздражающего (детского) шампуня или имеющегося в продаже раствора для скраба для век, рекомендованного врачом оптометрии.
- Используя чистую ткань (для каждого глаза своя), вотрите раствор взад и вперед по ресницам и краю закрытого века.
- Промыть чистой водой.
- Повторите с другим глазом.
Профилактика
Во многих случаях хорошая гигиена может помочь контролировать блефарит. Это включает в себя частое мытье кожи головы и лица, использование теплых компрессов, чтобы намочить веки, и чистку век. Когда бактериальная инфекция вызывает или сопровождает блефарит, могут быть назначены антибиотики и другие лекарства.
Красные веки — симптомы, причины, лечение
Красные веки могут возникать в результате любого раздражения, воспаления или инфицирования век.Аллергия, инфекции и даже плач могут вызвать покраснение век. Красные веки также могут быть результатом травмы области глаз. Красные веки обычно связаны с другими симптомами, такими как зуд, отек, раздражение, неровности, повышенное слезотечение или выделения.
Аллергия — очень частая причина покраснения век. Аллергия, поражающая веко, может быть локальной, например, аллергической реакцией на макияж глаз, или более общей, например, сенной лихорадкой. Аллергия, затрагивающая мембрану, выстилающую внутреннюю часть век и покрывающую белки глаз, называется аллергическим конъюнктивитом.
Инфекции или воспаления края века, области возле ресниц, также являются частой причиной покраснения век. Эти состояния включают блефарит (воспаление края века), халязион (воспаление заблокированной сальной железы по краю века) и ячмень или гордеол (локализованная бактериальная инфекция сальной железы или фолликула ресницы по краю века).
Большинство состояний, поражающих веки, не угрожают вашей жизни или зрению, а красные веки обычно проходят сами по себе в течение нескольких дней.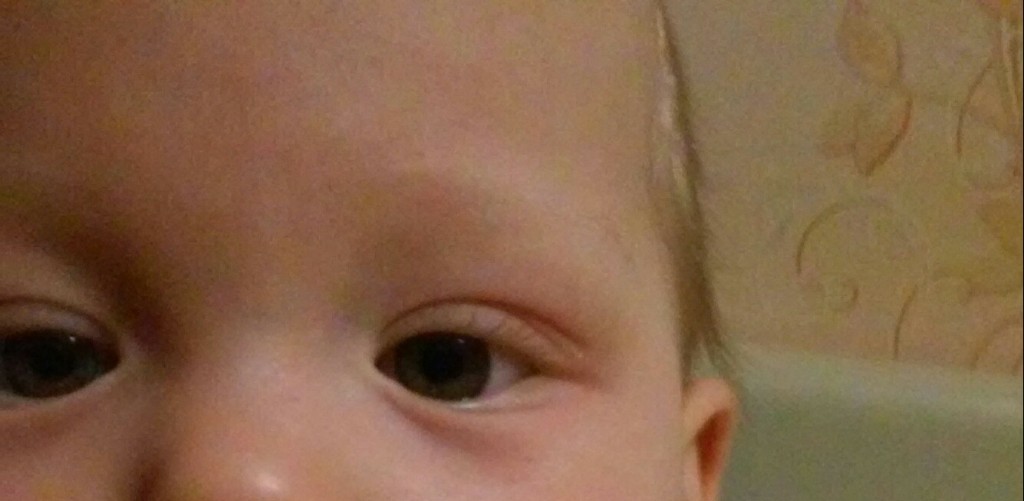


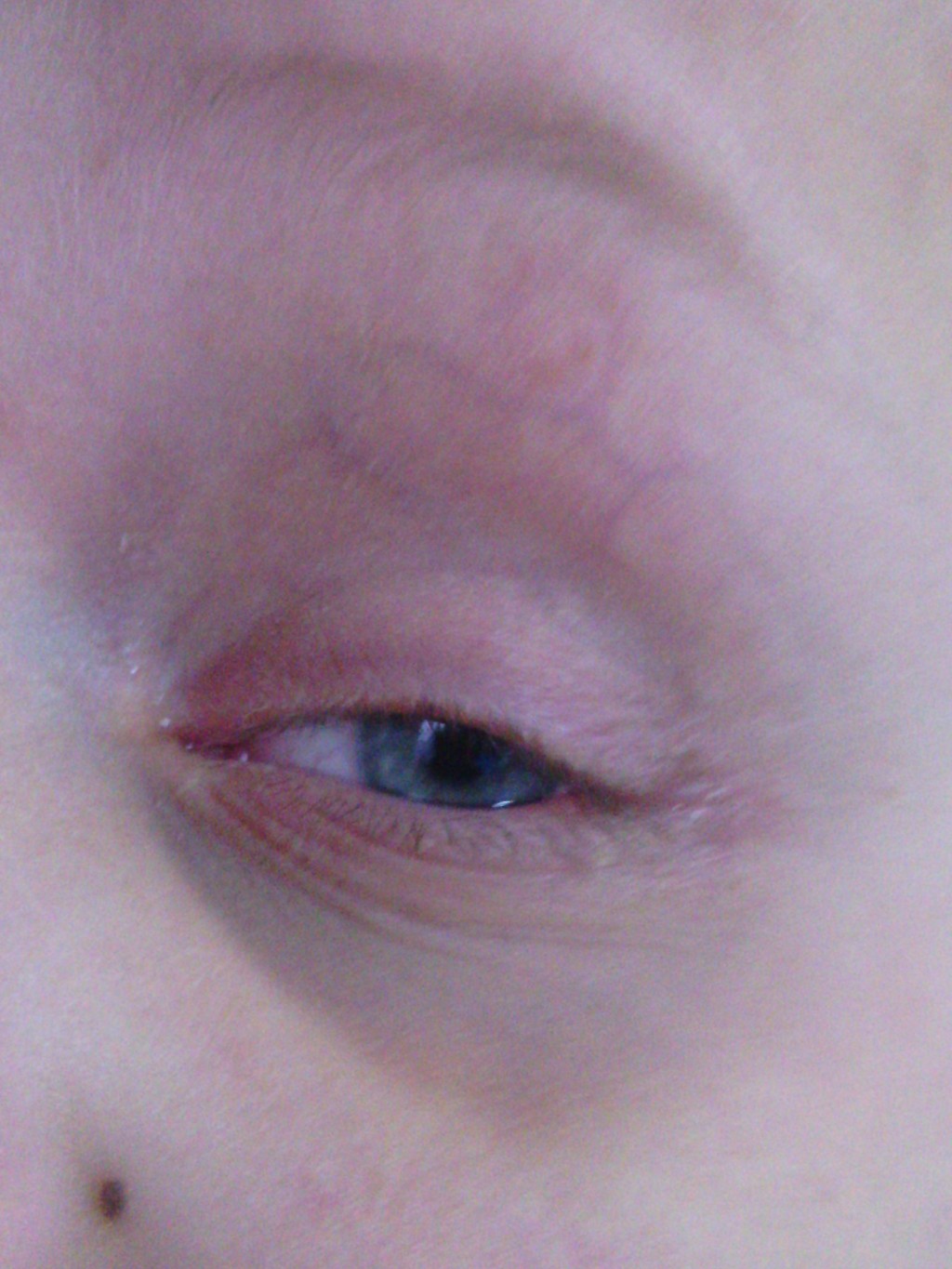
 Один или несколько микрососудов в таком случае могут лопнуть и образовать небольшую гематому. Такие пятна не требуют специального лечения, но сигнализируют о том, что нужно следить за давлением, а также проверить сосуды и сердце
Один или несколько микрососудов в таком случае могут лопнуть и образовать небольшую гематому. Такие пятна не требуют специального лечения, но сигнализируют о том, что нужно следить за давлением, а также проверить сосуды и сердце