Скорая помощь для беременных
Тревожные признаки при беременности для немедленного обращения к врачу или вызова скорой помощи.
Во время беременности нередко возникают состояния, при которых женщине требуется медицинская помощь. Порой, испытывая недомогание, трудно понять что делать: немедленно звонить в скорую помощь или подождать, и записаться на прием к своему лечащему врачу. Иногда такая нерешительность может обернуться серьезными проблемами. На практике существует целый ряд симптомов, которыми нельзя принебрегать. Каждый из них может быть проявлением патологии, при которой необходимо немедленно госпитализировать беременную в стационар. Рассмотрим эти симптомы и связанные с ним патологии.
Тревожные симптомы во время беременности
Кровотечения — одна из самых частых причин обращения беременных в «скорую помощь»– это различные кровотечения, связанные с беременностью или заболеваниями репродуктивных органов.
Акушерские кровотечения – это выделения с примесью крови или кровь, выделяющаяся из половых путей женщины во время беременности, роженицы или в послеродовом периоде. Интенсивность и продолжительность подобных кровотечений может сильно варьироваться в зависимости от причины, их вызвавших – от скудных мазков крови на белье, до обильных и длительных кровотечений.
Интенсивность и продолжительность подобных кровотечений может сильно варьироваться в зависимости от причины, их вызвавших – от скудных мазков крови на белье, до обильных и длительных кровотечений.
Они могут возникнуть на любом сроке беременности и при их появлении, больная чаще всего ощущает общее недомогание, головокружение, может возникнуть предобморочное состояние или сильная боль в низу живота и пояснице.
Причины кровотечения при беременности:
1. Самопроизвольный выкидыш или аборт – такая патология может возникнуть на любом сроке беременности, но выше всего риск – в течение первых трех месяцев беременности, в это время, в силу самых разных причин, беременности угрожает прерывание, начинается отторжение плода, отхождение плаценты, что может спровоцировать выкидыш. Это сопровождается следующей симптоматикой: появляются выделения с кровью или яркая алая кровь из половых путей, женщина ощущает острую боль, отмечается гипертонус передней стенки матки – «каменеет» живот.
Любые проявления первых признаков выкидыша, — это повод срочно обратиться за медицинской помощью, а до прибытия машины «скорой помощи» находится в полном покое, не вставать и принять 1-2 таблетки спазмолитиков (но-шпа, метацин или свеча с папаверином). При своевременно оказанной медицинской помощи увеличивается шанс сохранить беременность.
2. Предлежание плаценты – гинекологическая патология, при которой плацента прикреплена к месту выхода плода из матки. Такое расположение не мешает нормальному росту и развитию ребенка, но сильно увеличивает риск возникновения кровотечения.
Симптомы предлежания плаценты – это неожиданное кровотечение или мажущие выделения, которые возникают на фоне полного благополучия после двадцатой недели беременности. При появлении таких симптомов сразу же нужно позвонить в «скорую помощь», во время ожидания врачей, лечь на левый бок и постараться придать нижней половине туловища возвышенное положение – положить под бедра подушку или что-нибудь мягкое.
3. Преждевременная отслойка плаценты – «детское место» — это связь нерожденного малыша с матерью, при несвоевременном нарушении этой связи, возникает серьезная угроза вынашиванию ребенка. Риск возникновения подобной патологии увеличивается в последние месяцы беременности, первые признаки угрожающей отслойки плаценты – это болевой симптом, выделение крови из половых органов, слабость, гипертонус матки, возможно возникновение схваток.
При появлении подобных симптомов нужно сразу же вызвать скорую помощь, пока она не приедет, стараться не совершать лишних движений, лечь, приложить грелку со льдом на низ живота, и не принимать пищу или воду.
Любые , а также выделения из половых органов с примесью крови у беременной женщины — это признак серьезной акушерской патологии, которая возможно угрожает не только жизни будущего ребенка, но и жизни беременной женщины. Такие симптомы – явный показатель для экстренной госпитализации в гинекологическое отделение. Во время ожидания кареты «скорой помощи для беременных» нужно прекратить любые виды деятельности и находится в полном покое.
Во время ожидания кареты «скорой помощи для беременных» нужно прекратить любые виды деятельности и находится в полном покое.
Болевой синдром
Очень часто вынашивание ребенка сопровождается различными болевыми ощущениями, это связано с физиологическими изменениями, вызванными гормональными перестройками для вынашивания ребенка. Не всегда такие симптомы являются патологией. Но нужно четко различать ситуации, в которых боль – просто неприятный симптом нормально протекающей беременности или признак серьезных нарушений в состоянии здоровья беременной женщины и ее ребенка.
В начале беременности нормальным считается возникновение слабых болевых ощущений внизу живота, в нижней части спины – пояснице, в животе или в увеличивающихся молочных железах.
Такие неприятные ощущения связаны с давлением растущей матки на органы и сосуды, с растяжением связок, с перестройкой молочных желез. Они кратковременные, не слишком интенсивные и быстро проходят.
Если же боль сильная, схваткообразная, не проходит в течение длительного времени, возникла в области половых органов, матки или в области поясницы, это состояние требует квалифицированной медицинской помощи и нужно, не откладывая позаботиться о своем здоровье.
При появлении очень сильных болевых ощущений рекомендуется вызывать неотложной помощь, а до приезда врачей, лечь в постель и принять спазмолитики – но-шпу, метацин, свечи с папаверином.
Головная боль во время вынашивания ребенка может быть одним из первых признаком гестоза. Скорую помощь стоит вызывать, если появились такие признаки патологии, как сильная давящая боль в области висков или затылка, темнота в глазах, мелькание «мушек» или разноцветные пятна перед глазами, мучают тошнота и рвотные позывы, повышение артериального давления, немотивированное возбуждение или угнетение. Все это признаки развивающегося гестоза – особого патологического состояния беременных, требующих немедленного медицинского вмешательства. Кроме головной боли, при гестозе возникает сильное повышение давления, появляются отеки и в анализах мочи обнаруживают белок. В более сложных случаях возможно сильное утяжеление общего состояния больной, кратковременное оглушение или потеря сознания, возникновение судорожных движений. При наступлении подобных симптомов требуется срочно вызвать скорую помощь для беременных. До приезда врачей больная должна быть уложена в темной комнате, в полной тишине, для облегчения состояния придать возвышенное положение в постели и следить за состоянием больной. Если врачом были прописаны препараты, понижающие давление, можно до приезда «скорой помощи» принять их.
При наступлении подобных симптомов требуется срочно вызвать скорую помощь для беременных. До приезда врачей больная должна быть уложена в темной комнате, в полной тишине, для облегчения состояния придать возвышенное положение в постели и следить за состоянием больной. Если врачом были прописаны препараты, понижающие давление, можно до приезда «скорой помощи» принять их.
Хирургические патологии
Ситуации, в которых человеку может понадобиться неотложное врачебное вмешательство, могут возникнуть в любое время и в любом месте. Во время беременности риск возникновения таких проблем несколько выше, чем в любое другое.
Чтобы не навредить ребенку и его матери, нужно как можно скорее обратиться за медицинской помощью и стараться сохранять спокойствие.
«Острый живот» — это собирательный термин, объединяющий целую группу различных заболеваний и патологий внутренних органов, возникающих в брюшной полости. Такие состояния очень быстро развиваются и для выздоровления больной, нужно немедленно доставить ее в хирургический стационар, для оперативного вмешательства.
Симптомами подобных хирургических патологий являются – сильные режущие или тупые боли в брюшной полости, их интенсивность увеличивается с течением времени, кроме того, появляются признаки нарушения работы пищеварительного тракта — тошнота, рвота, может возникнуть ограничение мышечной подвижности передней брюшной стенки, задержка стула. Кроме вышеописанных признаков, сильно ухудшается общее состояние здоровья – больная чувствует сильную слабость, головокружение, ее кожные покровы бледнеют, выступает сильный пот и падает артериальное давление.
Зачастую могут появиться признаки воспалительных изменений в брюшной полости – повышение температуры тела, учащение дыхания и сердцебиения.
Вызвать развитие такой хирургической патологии могут самые разные заболевания, как связанные с женской репродуктивной системой, так и относящиеся к патологии внутренних органов:
1. Внематочная беременность — наступает в случае неправильного прикрепления оплодотворенной яйцеклетки – не в полости матки, а в брюшной полости или маточной трубе.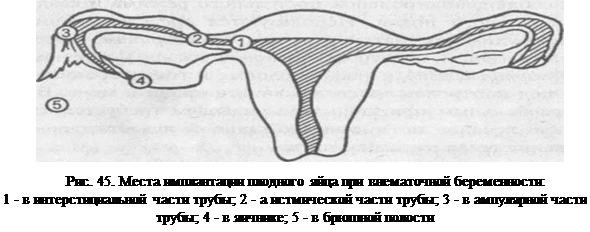 Такая яйцеклетка может развиваться в течение некоторого времени, но затем ее развитие прекращается и происходит самопроизвольный выкидыш. Подобная патология становиться самой частой причиной развития «острого живота» у беременных. При развитии беременности вне полости матки, беременная женщина ощущает сильные болевые ощущения в нижней половине живота, отсутствуют регулярные менструальные выделения, появляются выделения из влагалища с примесями крови. При развивающейся внематочной беременности жалобы могут быть минимальными – несильная боль и мажущие выделения. Прервавшаяся внематочная беременность становиться причиной помещения пациентки в стационар. При этом может произойти разрыв маточной трубы или других тканей. Это провоцирует сильные болевые ощущения – возникает «кинжальная» боль в низу живота, появление крови из половых органов. Женщина ощущает резкое ухудшение самочувствия, возникающее из-за симптомов внутреннего кровотечения – резкая слабость, возможен обморок, падение давления, болевой шок.
Такая яйцеклетка может развиваться в течение некоторого времени, но затем ее развитие прекращается и происходит самопроизвольный выкидыш. Подобная патология становиться самой частой причиной развития «острого живота» у беременных. При развитии беременности вне полости матки, беременная женщина ощущает сильные болевые ощущения в нижней половине живота, отсутствуют регулярные менструальные выделения, появляются выделения из влагалища с примесями крови. При развивающейся внематочной беременности жалобы могут быть минимальными – несильная боль и мажущие выделения. Прервавшаяся внематочная беременность становиться причиной помещения пациентки в стационар. При этом может произойти разрыв маточной трубы или других тканей. Это провоцирует сильные болевые ощущения – возникает «кинжальная» боль в низу живота, появление крови из половых органов. Женщина ощущает резкое ухудшение самочувствия, возникающее из-за симптомов внутреннего кровотечения – резкая слабость, возможен обморок, падение давления, болевой шок.
2. Разрыв матки — такая патология возникает после операции на матке – кесарево сечение, удаление опухолей, иссечение маточного угла после удаления внематочной беременности. Симптомы такой патологии – это изменение формы и контуров живота, сильная боль в определенном месте, при пальпации можно ощутить края разрыва и рубцовые изменения.
3. Перекрут кисты яичника — возникновение подобного осложнения возможно при наличии образований в яичниках. Киста – это доброкачественное образование в яичнике, представляющее собой полость с жидкостью, если киста присоединена к яичнику с помощью «ножки», то возникает риск перекрута кисты, при этом нарушается кровоснабжение, сдавливаются сосуды и начинается отмирание тканей. Это вызывает сильные болевые ощущения, которые может спровоцировать любая физическая нагрузка, половые отношения или нервное перенапряжение. Также появляются скудные выделения из влагалища, могут присутствовать другие симптомы интоксикации.
4. Нарушение кровоснабжения миоматозного узла — если у беременной диагностировали миому матки, по мере роста плода возможно сдавление сосудов, питающих это образование, это приводит к нарушению кровоснабжения миомы и возникновению постоянных тупых болей в области миомы матки.
5. Острый аппендицит — может возникнуть в любое время, до 75% случаев развития острого аппендицита у женщин, ждущих ребенка, приходиться на первые месяцы. Клинически заболевание проявляется стандартным набором симптомов – боль в эпигастрии или в нижней трети правой части живота. При осмотре можно заметить сильное напряжение мышц живота. Если помощь не была оказана вовремя, присоединяются тошнота, рвота, подъем температуры тела.
6. Острый холецистит — воспалительное заболевание желчного пузыря, оно не редко развивается у беременных женщин, около 10% всех беременных страдают от нарушений в работе желчного пузыря, но чаще всего заболевание не требует оказания медицинской помощи. В случае обострения больную мучают сильные боли с правой стороны, ирридиирующие в лопатку и правое плечо, неукротимая рвота, не приносящая облегчения и ухудшение общего состояния больной. В таких случаях также необходимо обратиться к специалистам скорой помощи.
В случае обострения больную мучают сильные боли с правой стороны, ирридиирующие в лопатку и правое плечо, неукротимая рвота, не приносящая облегчения и ухудшение общего состояния больной. В таких случаях также необходимо обратиться к специалистам скорой помощи.
7. Острый панкреатит — возникает при воспалении поджелудочной железы. Основной симптом болезни — это острая, внезапно возникшая опоясывающая боль или боль в верхней части живота, сильная тошнота и рвота, резкий подъем температуры тела.
8. Прободение язвы желудка или двенадцатиперстной кишки — если до беременности у женщины диагностировали воспаление или язвенное поражение стенок желудка или кишечника, существует опасность развития кровотечения из поврежденных сосудов или образования отверстия в стенке органа – прободения. При такой патологии возникает очень сильная кинжальная боль, обморок, слабость, возможна рвота с кровью.
До приезда «скорой помощи» во всех вышеописанных случаях требуется обеспечение полного покоя беременной, уложить ее на постель и не давать никаких обезболивающих препаратов и ни в коем случае не есть и не пить до приезда врачей. Допускается прием спазмолитиков – но-шпы, метацина – 1-2 таблетки. Нельзя пытаться сделать клизму или самостоятельно промыть желудок больной. Также не рекомендуется принимать обезболивающие или слабительные препараты – это может сильно исказить клиническую картину болезни и затруднить ее дальнейшую диагностику.
Допускается прием спазмолитиков – но-шпы, метацина – 1-2 таблетки. Нельзя пытаться сделать клизму или самостоятельно промыть желудок больной. Также не рекомендуется принимать обезболивающие или слабительные препараты – это может сильно исказить клиническую картину болезни и затруднить ее дальнейшую диагностику.
Соматические заболевания
Практически у каждого человека есть те или иные патологии в работе внутренних органов, и для женщин, во время беременности, увеличивается риск развития обострения этих заболеваний, что может привести к осложнениям во время беременности.
1. Почечная колика – возникает при нарушении оттока мочи из органов мочеобразования. Причиной такой задержки мочеиспускания может быть образование камня в почках, хронические заболевания мочевыделительной системы. Во время почечной колики больную мучают очень сильные боли в нижней части спины, болевые ощущения очень сильные, возникают внезапно и с течением времени становятся все интенсивнее, кроме того нарушается общее состояние больной – могут возникнуть отеки, головная боль, тошнота и рвота. До приезда скорой помощи нельзя принимать жидкость, нужно постараться успокоиться и, при необходимости, принять спазмолитики – но-шпу, папаверин.
До приезда скорой помощи нельзя принимать жидкость, нужно постараться успокоиться и, при необходимости, принять спазмолитики – но-шпу, папаверин.
2. Приступ бронхиальной астмы – спровоцировать приступ бронхиальной астмы может физическая нагрузка, нервное потрясение, употребления в пищу аллергена или другие причины. Возникает отдышка, дыхание больной шумное и свистящее, ее мучает чувство страха и беспокойства, может возникнуть паническая атака.
До приезда врачей нужно усадить больную, расстегнуть стесняющую одежду, открыть окно, опустить кисти рук и стопы в горячую воду. Возможно применение ингаляционных форм препарата для снятия отека и спазма.
Роды
Даже если будущая мать готовилась к наступлению родовых схваток и с нетерпением ждала этого момента, неожиданные признаки надвигающихся родов могут застать врасплох и вызвать панику.
Обращаться в скорую помощь нужно, когда возникнет регулярная родовая деятельность или после отхождения околоплодных вод.
Регулярные родовые схватки повторяются каждые 10-15 минут, длятся не менее 10-15 секунд и их интенсивность и частота все время нарастают. Если появились регулярные схватки не реже чем 1 раз в 15-10 минут, с частотой 20-10 секунд или отошли воды, нужно вызвать скорую помощь, а до их приезда постараться успокоиться и собрать необходимые вещи.
Проверьте наличие всех документов – обменной карты, паспорта, родового сертификата, страхового полиса или контракта на роды.
Пока есть время нужно собрать или проверить наличие необходимых в роддоме вещей — носки, пеленки, прокладки после родовые, трусы после родовые, полотенце, туалетную бумагу. средства гигиены, халат, тапочки, ночную рубашку обычно там выдают, но если разрешат то можно и свою, блокнот и ручку, крем бепантен, воды питьевой, пачку печенья и конечно, все документы). Роженице для подготовки к родам нужно подстричь ногти, снять украшения, убрать волосы и удалить волосы с интимных мест. Не рекомендуется принимать пищу, лучше выпить немного чая, сока или компота.
Имплантационное кровотечение | Pampers Россия
Если на ранних этапах беременности вы замечаете кровянистые выделения, не стоит впадать в панику. Скорее всего, это имплантационное кровотечение. Оно происходит при прикреплении плодного яйца к выстилке матки. По мере перемещения яйца могут лопаться сосуды стенки матки, из-за чего возникает небольшое кровотечение или кровянистые выделения. Это абсолютно естественное явление, которое не представляет никакой опасности для плода. Эти выделения могут напоминать месячные. Как отличить имплантационное кровотечение от месячных, мы расскажем далее.
Имплантационное кровотечение или месячные: как отличить?
Сначала имплантационное кровотечение можно спутать с началом месячных, особенно если вы впервые его заметите на 10–14 день после зачатия. Именно на это время обычно приходится начало месячных. У каждой женщины месячные протекают по-разному: у кого-то они обильные, у кого-то скудные. Но отклонения от вашей нормы вы все равно заметите. Подмечайте любые необычные проявления. Даже если у вас нерегулярный цикл, все равно тип, объем и продолжительность выделений будет другим.
Основные признаки имплантационного кровотечения:
Объем кровотечения. Имплантационное кровотечение — это легкие кровянистые выделения, так что, если у вас обычно бывают обильные месячные, вы легко отличите одно от другого.
Цвет. Имплантационное кровотечение редко бывает интенсивным, поэтому пятна при нем бывают розоватого или темно-коричневого цвета, а не ярко-красного, как при месячных.
Консистенция. Иногда при менструации могут выходить более плотные сгустки. Это нехарактерно для имплантационного кровотечения, при котором выделения всегда одинаковой консистенции.
Наличие других ранних признаков беременности — это еще одно подтверждение того, что у вас имплантационное кровотечение, а не месячные. Для верности попробуйте сделать домашний тест на беременность, который реагирует на ХГЧ, основной гормон беременности, или запишитесь на прием к гинекологу.
Сколько длится имплантационное кровотечение?
Еще один отличительный признак — продолжительность кровотечения. Менструация у большинства женщин длится от четырех до семи дней, а имплантационное кровотечение — от нескольких часов до двух дней. Если это ваша первая беременность, скорее всего, кровотечение будет дольше, чем у женщин с повторной беременностью. Имплантационное кровотечение прекратится само по себе — его не нужно лечить.
Опасно ли имплантационное кровотечение?
На ранних этапах беременности может возникнуть много вопросов и поводов для беспокойства, но имплантационное кровотечение не представляет опасности. На протяжении беременности кровотечения могут возникать и по другим причинам — от раздражения шейки матки при осмотре до легкой инфекции. На всякий случай при любом кровотечении стоит обращаться к лечащему врачу.
Если кровотечение обильное или длительное, посоветуйтесь с врачом и выясните причину. Стоит обсудить и любые другие сопутствующие симптомы.
Одна из самых частых проблем при имплантационном кровотечении заключается в том, что вы можете и не понять, что беременны, особенно если вам кажется, что у вас начались месячные. Из-за этого могут возникнуть сложности с расчетом срока родов. Более точно срок родов определит ваш лечащий врач во время обследования.
Кровотечение в начале беременности — 18 ответов на Babyblog
Хочу поделиться позитивом. Надеюсь, кого-нибудь успокоит и придаст веры.
На 5-6й неделе беременности, когда я гостила у родителей в Николаеве(Украина) и только-только с радостью узнала о беременности, одним утром у меня в ванной вдруг по ногам полилась кровь. Я была в истерике: казалось, что потеряю уже полюбившееся чадо.
Скорая отвезла меня в больницу и там я провела пару дней, собственно до дня отлета обратно в Лондон. Курс лечения в больнице состоял из уколов, которые понижали тонус матки, также при выписке мне назначили дуфастон. При поступлении в больницу УЗИ показало, что зародыш ещё в матке, но всё время с тех пор были бурые выделения. К слову, они потом продолжались еще недели 2. Врач в Николаеве говорила, что выделения ей не нравятся, что если выкидыш будет, потом полгода не беременнеть.
Совсем другое мне сказал врач в Лондоне: оказывается, почти четверть всех беременностей заканчивается на ранних сроках (до 12 недель), просто — к счастью для своей психики — не все из тех, кто теряет зародыш даже догадываются о том, что были беременны. Причина того, что тело на раннем сроке избавляется от зародыша в том, что родительские хромосомы неправильно соединяются — т.е. плод всё равно нежизнеспособный. И, конечно, такие методы лечения как дуфастон и уколы — бессмысленны, их якобы только в отсталых странах типа Индии всё ещё используют. То, что пошла кровь — ещё не означает, что будет выкидыш, надо дождаться 12недель, после этого выкидыша по причине неправильно соединившихся хромосом не будет. И даже если до 12недель случится самое плохое, то нет причин терпеть с беременностью полгода: можно беременнеть сразу как получится, ведь на таком раннем сроке тело почти ничего на ребенка не затратило, он так сказать был на автономном режиме.
Я после этого попила дуфастон еще пару дней, потом забила. И не жалею: моя дочурка, родившаяся через 8 месяцев мирно спит рядом со мной. Причина, по которой у меня тогда пошла кровь так и не была выяснена.
Да, ещё: в больнице в Николаеве рядом со мной лежала женщина, у которой тоже было кровотечение на раннем сроке. Другая врач ей сказала, что самое главное — верить, думать о хорошем и представлять себе личико будущего ребенка. Как ни странно, мне это больше всего помогло. Я для себя сделала вывод: чем волноваться, бегать по врачам, пить дуфастон и пр.; лучше на раннем сроке купить иконку «Помощница в родах» или что лично Вам милее и думать о хорошем. Самое главное — не давайте недобросовестным врачам вытрясти из вас все деньги, ведь отчаявшись мы готовы пойти на все!
Конечно, это только мой опыт, может у кого-то было по другому или сердце по другому подскажет как поступать. В любом случае, всем кто ждет желаю радостной первой встречи с вашим чадом.
Сохранить любой ценой: причины прерывания беременности
По данным Википедии, самопроизвольным абортом заканчиваются 15-20 % клинически установленных случаев беременности. Эти цифры являются нижней оценочной границей, так как во многих случаях выкидыш происходит на ранних стадиях — до того, как женщина поймет, что она забеременела. Ведь часто клинические признаки выкидыша ошибочно принимают за обильные месячные или за их задержку.
Каковы причины прерывания беременности на разных сроках? Как подготовиться к беременности после неудачного опыта, завершившегося выкидышем? На эти вопросы ответил врач акушер-гинеколог высшей категории МЦ «Bullfinch» АЛЕКСАНДР ГИЛЬ.
— Александр Вадимович, большинство выкидышей случается в начале беременности, и многие женщины недоумевают: отчего это могло произойти?
— Главная причина выкидышей на сроке до 6 недель — это естественный отбор. Идет закладка беременности с врожденными пороками эмбриона, который уже не жизнеспособен — таким образом, осуществляется естественный отбор, в который мы не можем вмешаться.
Вы никогда не узнаете точную причину выкидыша на этом сроке, даже если после абразии (выскабливания слизистой оболочки матки), содержимое отправят на исследование. Как правило, приходит ответ: «беременность на малом сроке» и больше ничего.
Есть еще одна причина прерывания беременности, особенно если она не первая, — резус-конфликт (когда у женщины кровь резус-отрицательная, а мужчины — резус-положительная). Но в нашей стране применяется эффективная профилактика резус-конфликта, так что неприятностей можно избежать на этапе планирования беременности.
В структуре раннего прерывания беременности никто не исключает инфекции и проблемы, связанные с гормонами. На сроке 6-8 недель перспективные беременности часто прерываются в связи с нехваткой гормонов. При нормальной беременности у женщины в одном из яичников есть так называемое желтое тело, которое вырабатывает эндогенный прогестерон.
К сожалению, функционирование желтого тела заканчивается примерно к 7 неделям беременности, и если изначально не хватало эндогенного прогестерона, беременность перестает развиваться: происходит отслойка плодного яйца и наступает так называемая замершая беременность.
В некоторых случаях при отслойке плодного яйца, беременность можно сохранить, главное: обратиться вовремя к специалисту. Если по результатам УЗИ-исследования врач видит, что эмбрион ещё живой, беременным женщинам назначают экзогенный прогестерон в таблетках или в свечах. Также существует этот гормон в виде инъекций, — используется, чтобы быстрее насытить организм и предотвратить выкидыш.
— Согласитесь, когда женщина забеременела, она не может подозревать, что у неё в организме не хватает прогестерона. Что должно её насторожить? Какие признаки на это указывают?
— Любые выделения от скудных тёмно-коричневых до более обильных кровянистых — плохой признак. Стоит, не медля, обратиться к гинекологу.
При появлении мажущих кровянистых выделений показано ультразвуковое исследование, анализ крови на прогестерон.
Хочу сказать, что нехватка прогестерона может быть причиной выкидыша до 15 недель. В 15-16 недель окончательно формируется плацента, которая будет выделять (продуцировать) этот гормон.
— Александр Вадимович, а какие проблемы могут возникнуть с плацентой во время беременности?
— На ранних сроках хорион (несформировавшаяся плацента) может перекрывать внутренний зев, может быть краевое его расположение — это большой риск прерывания беременности. В таком случае женщину кладут в больницу и наблюдают до 16 недель — к этому сроку хорион, как правило, поднимается. Но остается процент беременных, у которых плацента перекрывает зев матки — это называется «центральное расположение плаценты». Для сохранения беременности такие женщины, как правило, все время должны находиться в клинике и под наблюдением.
— Какова тактика лечения инфекций, появившихся на фоне беременности?
— Инфекции могут появиться даже у тех женщин, которые до беременности тщательно обследовались. Нередко такая проблема возникает из-за кровянистых выделений — это благоприятная среда для развития инфекций.
Эктопия (эрозия) шейки матки — это тоже инфекция, которая является явной угрозой для беременности. Поэтому так важно перед зачатием пройти кольпоскопию и пролечиться от эктопии, если её обнаружат.
Инфекция восходящим путём может проникать внутриутробно и негативным образом отражаться на здоровье плода. Есть такое осложнение, как внутриутробная пневмония плода, которая лечится очень плохо и занимает большой процент в структуре младенческой смертности.
И мы лечим инфекции по возможности любым способом, который прописан в протоколе. Есть такая тактика, которая заключается в приёме антибиотиков. Бояться их не нужно, так как врач назначит только разрешенные для беременных лекарства. Иногда приходится использовать те препараты, польза от которых больше, чем риск появления побочных реакций.
— Какие угрозы могут повлиять на беременность в середине срока?
— Среди многих причин, которые приводят к самопроизвольным выкидышам — истмико-цервикальная недостаточность. Это состояние, при котором перешеек и шейка матки не справляются с возрастающей нагрузкой (растущий плод, околоплодные воды), начинают раскрываться — и ребенок рождается преждевременно.
Есть показания для профилактики этого состояния — наложение кругового подслизистого шва на шейку матки. Самый лучший срок — 16-17 недель. Можно сделать данную процедуру и после 20 недель, но эффект будет меньше.
В середине беременности у женщины может произойти отслойка плаценты. В части случаев беременность можно сохранить при помощи препаратов, влияющих на свёртываемость крови. Но нередко врачи вынуждены прибегать к операции малое кесарево сечение. Как правило, роды до 22 недель заканчиваются гибелью плода, и здесь уже идет речь о спасении жизни матери.
Я призываю женщин в положении воздержаться от перелётов на самолете. В моей врачебной практике было несколько случаев, когда отслойка плаценты у пациенток случилась во время полета. Кто вам окажет квалифицированную помощь в таком случае? Советую не рисковать.
В Беларуси, как и в других европейских странах, роды начинаются со срока 22 недель, но они считаются преждевременными. Врачи делают всё возможное, чтобы любыми способами сохранить перспективную беременность. Главное, всегда быть под наблюдением у специалиста и соблюдать все его рекомендации.
— Александр Вадимович, самовольное прерывание желаемой беременности — всегда большая психологическая травма для женщины. Пережить такое повторно никому не хочется. Каковы особенности подготовки к следующей беременности после выкидыша?
— Прежде, чем задумываться о повторной беременности, женщинам, которые испытывают душевные муки, целесообразно пройти курс психотерапии. Это очень важно, потому как проблемы психического характера могут быть очень серьезными, особенно у женщин после неудачного экстракорпорального оплодотворения (ЭКО).
Главное правило: не беременеть после выкидыша 6 месяцев. Предохраняться в это время лучше всего оральными контрацептивами, которые назначит врач. Это нужно для того, чтобы восстановить нормальную детородную функцию.
Набор обследований для женщин, у которых был выкидыш, назначается индивидуально. Но общие рекомендации такие:
1. Диагностика инфекций, передающихся половым путем: микоплазмоз, уреаплазмоз, хламидиоз, вирус простого герпеса, папилломавирус человека (ВПЧ).
Также нужно обследоваться на те инфекции, которые были возможной причиной выкидыша при предыдущей беременности.
2. Анализ на половые гормоны — если назначит врач.
3. Гормоны щитовидной железы (ТТГ, Т4 свободный, АТПО), УЗИ щитовидной железы, консультация эндокринолога.
4. По необходимости, консультация терапевта и других специалистов, анализ крови на сахар, на сифилис, ВИЧ.
5. УЗИ брюшной полости и почек. При беременности многие хронические заболевания обостряются, в т.ч. и заболевания почек. Нужно пролечиться до зачатия.
6. Кольпоскопия (осмотр шейки матки под микроскопом).
7. Анализ спермограммы партнера.
Обследование у врача-генетика показано, если при планировании беременности женщине 36 лет, а мужчине 45 лет и выше. Также данного доктора нужно посетить паре, у которой были подряд две неразвивающиеся беременности на раннем сроке.
— Когда женщина забеременела после выкидыша, должна ли она более тщательно наблюдаться у врача?
— Конечно, ведь эта женщина уже входит в группу риска по какой-то определенной группе (невынашивание, инфицирование, преждевременная отслойка и т.д.).
Врачи рекомендуют в такой ситуации женщинам вести более размеренный и спокойный образ жизни, т.е. беречься. Важно оградить беременную от переживаний, не давать ей впечатляться «страшилками» по поводу беременности. Надо четко настроиться, что в этот раз всё будет хорошо.
Еще один совет из практики. Многие женщины, едва забеременев, спешат подтвердить это на УЗИ. Конечно, нет прямых доказательств того, что подобное исследование приносит вред плоду, однако нет и обратных доказательств, что оно абсолютно безвредно. Раз вы так желаете эту беременность, рисковать не стоит и грамотный доктор обязательно предостережет женщину от того, чтобы делать УЗИ на раннем сроке без особых к тому показаний.
Определить беременность и её перспективность можно при помощи анализа крови на ХГЧ (хорионический гонадотропин человека), а проще — гормон беременности. Это абсолютно безвредно для беременности. Целесообразно сдать кровь в начале задержки, через неделю — ещё раз. Если прибавка по ХГЧ нормальная, значит, беременность перспективная, не внематочная — и показаний к УЗИ нет.
Первый раз на УЗИ-диагностику женщина должна прийти на сроке беременности — 11-12 недель.
Источник: infodoktor.by
Интервью давал врач акушер-гинеколог высшей гкатегории/врач УЗИ МЦ «Bullfinch» Гиль Александр Вадимович
Другие статьи по этой теме
28 Июня 2021
Стоматология
Восстановление коронковой части зуба
Наддесневые или коронковые части зубов формируют зубной ряд. Функциональная состоятельность жевательного аппарата зависит от целостности всех его элементов. Утрата или разрушение даже одной коронки является не только косметическим дефектом, но также провокатором функциональных нарушений. Восстановление наддесневой зоны возможно при условии удовлетворительного состояния корней.
28 Июня 2021
Стоматология
Порядок протезирования зубов
Протезирование зубов подразумевает замену утраченных жевательных единиц на искусственные. Восстановление целостности ряда возможно с помощью съемных или несъемных протезов. Способ протезирования определяется индивидуально, с учетом размеров, локализации дефекта, состояния мягких тканей полости рта и сохранившихся зубов, наличия у пациента сопутствующих заболевания и его личных пожеланий.
Внематочная беременность — Американская Медицинская Клиника
Внематочная беременность – серьезное патологическое состояние. Это осложнение весьма опасно для женщины. Если вовремя не произошло удаление внематочной беременности, существует риск внутрибрюшного кровотечения. А это в свою очередь угрожает здоровью и жизни пациентки. Поэтому заметив ранние симптомы внематочной беременности, стоит немедленно показаться врачу. Такое состояние требует неотложной медицинской помощи.
Матка – это мышечный орган, который существует для вынашивания ребенка. Однако иногда яйцеклетка, оплодотворившись, не попадает в полость матки, а закрепляется в яичниках, трубах или брюшной полости. В итоге, появляются боли при внематочной беременности и возможен разрыв органа (например маточной трубы).
Почему происходит внематочная беременность?
Причины внематочной беременности могут быть следующими:
-
воспаление органов малого таза, особенно хронические -
эндометриоз -
врожденное аномальное строение труб -
осложнение ЭКО
Вопрос, почему происходит внематочная беременность, волнует многих женщин. Однако установить истинные причины внематочной беременности можно только после лапароскопической операции по ее удалению.
Симптомы внематочной беременности
Многие женщины задаются вопросом, как отличить внематочную беременность от обычной. Врачи рекомендуют внимательно следить за своим состоянием и обращать внимание на основные симптомы внематочной беременности:
-
боли при внематочной беременности -
кровотечение
Боли при внематочной беременности носят ноющий, схваткообразный характер. Болезненные ощущения появляются с момента прикрепления плодного яйца. Если случился разрыв, началось кровотечение, боль иррадиирует в задний проход, и может распространяться по всему животу, женщина может чувствовать боли при внематочной беременности во время мочеиспускания или попытке опорожнить кишечник.
Кровотечение при внематочной беременности происходит в брюшную полость. Однако из-за падения уровня гормонов нередко наблюдается и маточное кровотечение. Объем выделений, как правило, скудный. Кровотечение при внематочной беременности длится достаточно долго.
Оба эти симптома требуют скорейшей консультации врача. Редко кровотечение при внематочной беременности сопровождается повышенной температурой, что сигнализирует о начале воспалительного процесса.
Внематочная беременность на ранних сроках: лечение
Существует единственный возможный способ лечения патологии – удаление внематочной беременности хирургическим путем. Однако прежде чем приступить к операции, врачи проводят диагностику. Внешние признаки внематочной беременности должны быть подтверждены лабораторными и инструментальными методами обследования.
Существует три способа, которые помогают поставить диагноз:
1) диагностировать беременности можно при задержке менструации на 2-3 дня. Для этого проводят тест на ХГЧ. Признаки внематочной беременности пока отсутствуют.
2) через полторы-две недели от начала задержки можно выполнить ультразвуковое обследование. Если в области матки не будет визуализироваться плодное яйцо, будет назначен повторный прием через несколько дней. Если и на повторном приеме будет наблюдаться все та же картина, врач заподозрит внематочную беременность. Ранние симптомы внематочной беременности могут отсутствовать.
3) через 2,5-3 недели появляется сердцебиение плода. Уже могут появиться первые ранние симптомы внематочной беременности . На УЗИ растущее плодное яйцо будет видно в трубах, яичниках или брюшной полости.
Внематочная беременность лечится только хирургически. В Американской медицинской клинике операции проводят лапароскопически. Часто женщина обычно обращается к специалисту, когда появляются симптомы внематочной беременности, и практически всегда во время операции маточную трубу удаляют.
Отделение оперативной гинекологии АМК имеет все необходимое для проведения самых сложных операций. Наши врачи — это специалисты с большим опытом. Они знают, как отличить внематочную беременность и умеют быстро и достоверно поставить диагноз. В случае необходимости выполнения операции, пациентам гарантирован индивидуальный подход. Мы применяем только современные методики и материалы, которые позволяют провести удаление внематочной беременности с минимальным риском осложнений.
Маточное кровотечение: описание болезни, причины, симптомы, стоимость лечения в Москве
Маточное кровотечение – это выделение крови из полости матки. В отличие от обычного менструального цикла женщины, оно отличается обильностью, интенсивностью, продолжительностью. Кровотечение обусловлено серьезным заболеванием или патологией. В любом случае проявление данного недуга не должно протекать без медицинской помощи. Девушки любого возраста находятся в группе риска. Даже в первые дни после утробной жизни могут наблюдаться кровянистые выделения из гениталий.
Каждая женщина должна знать свой цикл. Нормальным считается, если он регулярный, протекает ежемесячно и длится, в среднем, 5 дней. Начинаются они скудно, к середине набирают обильности, и так же медленно идут на убывание. У здоровой женщины отсутствуют болевые синдромы при менструации. Все остальное является отклонением или врожденной патологией матки. Также это может обозначать серьезное гинекологическое заболевание, гормональный сбой. Если месячные протекают с болью, головокружением и слабостью, срочно обратитесь к гинекологу.
Следует понимать, что начало ранних месячных у девочек, в возрасте до 11 лет, а также возобновление кровавые выделение у женщин после менопаузы (после 55 лет), является серьезным патологическим отклонением, и не должно протекать без наблюдения врача. Во время беременности менструация отсутствует.
Иногда, в пределах нормы могут наблюдаться небольшие кровеносные выделения, которые наступают в промежутках менструации. Причиной может стать гормональный сбой в результате овуляции. Стенки сосудов немного утончаются, поэтому вместе с выделениями могут выйти наружу вкрапления крови. Продолжительность от 1 до 2 дней максимум. Так же простудные и воспалительные процессы могут иметь такое побочное действие.
Данная патология имеет первый и главный симптом – это выделение крови из влагалища. Объем кровопотери у женщины резко увеличивается. Это можно заметить при слишком частой смене специальных гигиенических средств. Цикл длится более 7 дней. Изменяется его интервал. После полового акта наблюдается выделение крови. Кровотечения после менопаузы, когда цикл был остановлен уже длительное время.
Причина возникновения. Виды кровотечений.
Причиной маточного кровотечения является дисфункция яичников. Происходит сбой в системе работы гипоталамуса, гипофиза и яичников. Нарушается выброс гормона гипофиза, что провоцирует несозревание фолликулы. Нарушается овуляция и менструальный цикл. Фолликул не вызревает в яичнике и не созревает желтое тело. Прекращается выработка эстрогена и прогестерона. Эндометрий отторгается, в результате чего происходит маточное кровотечение. Выделяется длительно и обильно.
Во время кровотечения увеличивается риск развития заболеваний матки и придаточной системы, рака, мастопатии, аденома карциномы.
Существует множество причин, которые могут вызвать маточное кровотечение. Следует определить вид кровопотери, и понять, чем оно вызвано. Причиной может стать как заболевание половых органов, так и сбой в их функциях.
К нарушениям не половых органов относят следующие причины:
-
Некоторые инфекционные заболевания (корь, грипп).
-
Цирроз печени.
-
Гипертония.
-
Атеросклероз.
-
Нарушения мочеиспускательной системы.
-
Изменения щитовидной железы.
-
Заболевания крови.
Кровотечение может начаться во время вынашивания плода. Это может нести за собой ряд причин, например, внематочная беременность, а также:
-
рубец на матке;
-
эндометрит;
-
миома;
-
хорионэпителома;
-
травмы родовых путей;
-
патология яичников;
-
разрыв матки;
-
разрушение ткани матки;
-
отошедший послед;
-
ранняя отслойка плаценты или предлежание.
Кровотечения во время беременности
Кровотечения могут быть и у женщины, не вынашивающей ребенка. Могут быть вызваны:
-
грубой сексуальной активностью;
-
приемом контрацептивов;
-
травма наружной части гениталий;
-
любые повреждения матки;
-
воспалительные процессы, как вагинит, эрозия, цервицит;
-
киста и ее разрыв;
-
разрыв яичника;
-
внедрение слизистой в матку;
-
доброкачественные и злокачественные опухоли, например фибромиома;
-
климактерические, ювенальные и репродуктивные кровотечения.
Кровотечения при климаксе
При климаксе у женщин могут возникнуть маточные кровотечения. Они несут различный характер. Это происходит от частоты прохождения овуляции и производства гормонов. Довольно частое явление, но следует проконсультироваться у специалиста. Они также могут свидетельствовать об опухолях. Причина срочного обращения к доктору является:
-
Обильные выделения, с которыми не справляются специальные гигиенические средства.
-
Выделения со сгустками.
-
Превышение длительности менструации более чем на 3 дня.
-
Сильный болевой синдром.
-
Помните, что они могут свидетельствовать о полипах, миоме, дисбалансе, опухоли и других серьезных заболеваниях женской половой системы.
Кровотечения при сбое гормонального фона
При изменении или нарушении гормональной системы у женщины может открыться маточное кровотечение. Женщины любого возраста подвержены этой проблеме. При неправильной функции головного мозга, уровень и выработка гормона не контролируется. Пример такого заболевания – патология гипофиза.
Вялость и хроническая усталость, недоедание и истощение организма может вызвать данную проблему. Нарушения такого типа происходят в организме девочки при первом менструальном цикле, а также после абортов, родов и во время беременности. Длительные кровотечения, вызванные медикаментозным абортом, набирают популярность. Прием гормональных препаратов и наследственность относят к ряду причин возникновения.
Лечение следует подбирать индивидуально, следует определить причину, которая вызвала данное заболевание.
Кровотечения при беременности
Маточные кровотечения при беременности чаще всего свидетельствуют о выкидыше, внематочной беременности или повреждении плаценты. Эти причины сопровождаются сильной болью внизу живота, тошнотой, рвотой, недомоганием. Кровь яркого красного или темно-алого цвета, чаще всего со сгустками.
Повредить шейку матки можно в период беременности во время гинекологического осмотра или половом акте. Такое кровотечение обычно не длительно и не обильно. На втором или третьем триместре может начаться кровотечение из-за повреждения или предлежания плаценты.
Кровотечение несет серьезную угрозу здоровью и жизни матери и ребенку. Следует понимать, что для беременных маточное кровотечение очень опасно. Женщина должна немедленно вызвать скорую помощь.
Кровотечение в результате кесарева сечения
Причиной такого кровотечения является гемостаз. Для этого проводится врачебное вмешательство, при котором тщательно очищаются стенки матки. Кесарево сечение оставляет после себя рубец на матке, который препятствует ее нормальному сокращению. Кесарево требует длительного заживления и может вызвать маточное кровотечение. Женщина должна находиться под врачебным контролем, и после заживления при появлении первых признаков немедленно обращаться за помощью.
Гипотоническое кровотечение очень тяжело остановить, потому, что оно происходит в момент после сокращения матки. Может случиться гипотонический шок. В этом случае врачи должны незамедлительно приступать к спасению, и иметь запас крови для восстановления.
Последняя степень тяжесть маточного кровотечения после кесарева – это удаление матки. Он применяется в тех случаях, когда спасение пациентки напрямую зависит от остановки кровотечения, а другие способы бессильны.
Гинекологи классифицируют кровотечения по различным признакам. Наиболее часто встречаются такие:
Гипотонические. Плодное яйцо задерживается в миометрии матки. Причиной является гипотония. Сокращения мышечной ткани матки после родов происходит спонтанно. Критическое состояние наступает при полном его отсутствии. Немедленно следует остановить кровотечение. Пополнять объемы циркулирующей крови. Постоянное измерение артериального давления и пульса. Лечение направлено на скорейшее восстановление моторной функции матки.
Гипотоническое возникновение после родов требует удаление плаценты. Именно это действие помогает вернуть здоровую работу стенок матки. Проводят массаж при необходимости. Прикладывают лед или раздражают матку тампоном, смоченным в эфире. Если гипотония не прекращается, преступают к терапии атонии.
Атонические. Атонические появляются тогда, когда матка не способна сокращаться. В гинекологии не сократимость матки называют – маткой Кувелера. Нулевой тонус матки не дает возможность остановить кровотечение с помощью специальных введений и препаратов. Чтобы пережать маточную артерию, на губу матки накладывают толстый шов, закрепляют дополнительными зажимами. Неэффективность метода рассматривается как подготовка к удалению матки. Критической потерей крови считают от 1,2 литра. Электростимуляцией делают попытки сокращения сосудов. Постоянно вливают кровь во избежание обморока.
Ювенальные. Происходят в период полового созревания. Основной причиной выделяют дисфункцию яичников. Инфекция, психологические травмы, чрезмерная физическая активность, простудные заболевания, неправильное питание могут стать причиной ювенального кровотечения. Отражаются климатические условия. Лечение проводят только в стационаре. В зависимости от тяжести это может привести к анемии. При первом обнаружение следует немедленно вызвать скорую помощь, принять горизонтальное положение, приложить холод на область паха и принять кровоостанавливающий препарат.
Дисфункциональные. Возникают при нарушении работы яичников. Отсутствие менструации долгое время и обильные выделения характерны для этого вида.
Анувуляторные. Подвергаются кровотечению женщины в период климакса и подростки. Обусловлено нарушением фолликул и прогестерона, во время отсутствия овуляции. Его еще называют однофазным, во время кровотечения не формируется желтое тело. Опасный вид кровотечения может вызвать развитие злокачественных опухолей. Продолжительность длится более 10 дней. Кровотечение наблюдается во время нарушения работы гипофиза, после инфекций, отравлений и стрессов.
Профузные. Не сопровождается болевыми ощущениями. Количество потерянной жидкости может быть различным. Причины могут быть различными, от перенесенного аборта до приема гормональных препаратов.
Сгустки при маточном кровотечении
Встречаются случаи, когда женщина наблюдает наличие сгустков во время кровотечения. Врачи объясняют это аномалией, которые были перенесены маткой еще внутриутробно. Полость матки затаивает кровь, образуя сгустки. Такие менструации приносят массу дискомфорта женщине, особенно при гормональном кризисе. Эта аномалия иногда становится причиной появления большого количества сгустков. Аномалия может нести и приобретенный характер. Их связывают с образом жизни, профессией и пристрастием к вредным привычкам.
Менструация со сгустками доставляет сильные боли. Чтобы исключить аномалию, обратиться следует за гинекологической консультацией. Чтобы исключить вариант появления сгустков на гормональном фоне, сдайте анализ на гормоны и проверьте щитовидную железу. Наличие сгустков и болей свидетельствуют об эндометриозе. Если диагноз подтверждается, то заболевание требует срочного специального лечения.
Остановка маточного кровотечения
По прибытию бригады скорой помощи, осуществляются следующие действия:
-
прикладывают холод на живот;
-
при обильном кровотечении женщину переносят в горизонтальном положении;
-
срочная госпитализация;
-
помощь специалиста;
-
введение нужного раствора в зависимости от вида маточного кровотечения.
Если пациентка не рожавшая, и у нее нет опухолей, лечение в стационаре проводится с помощью гормональных препаратов. Лечение начинают с повышенной дозы, постепенно доводя от 6 таблеток в день до 1 штуки. При отсутствии анемии используют гестогены. Назначают кровеостанавливающие препараты, например Викасол, Дицинон, Аскорутин.
В период полового созревания девочкам назначают препараты, которые укрепляют сосуды и останавливают кровь. Рекомендовано принимать витамины. Фитотерапия и гормональные препараты для регулировки менструального цикла. Женщинам фертильного возраста проводят операции при эндометриозе, фибромиоме. Патология матки и яичников, онкологические заболевания, после менопаузы требует только оперативного вмешательства, удаление придатков и матки.
Очень важно для правильного лечения вовремя пройти обследование и установить причину, которая вызвала кровотечение. Женщины, подвергающиеся данной патологии, немедленно должны обратиться за медицинской помощью.
Первая помощь
Следует немедленно вызвать скорую помощь. Во время беременности состояние женщины резко ухудшается, потому что кровопотеря обильна. На счету каждая минута. Если нет возможности обратиться к бригаде медиков, следует самостоятельно доставить женщину в больницу. Реакция должна быть быстрой, при маточном кровотечении нависает серьезная угроза жизни. При дисфункциональном кровотечении не прикладывать к животу никаких теплых грелок, не использовать препараты, спринцевания, принятия ванны.
До приезда скорой помощи самостоятельно женщине можно помочь такими действиями:
1. Укладываем женщину в постель. В горизонтальном положении, желательно ноги приподнять выше головы. Подложите подушку или скрутите одеяло. При внушительном кровотечении это поможет больной не потерять сознание.
2. Приложите холод на живот. Если нет грелки или льда, замените ее любым предметом из холодильника, предварительно обернув его в ткань. Подойдет пластиковая бутылка с холодной водой. Добиться сужения сосудов и уменьшить кровотечение с помощью холода можно не более, чем по 15 минут. Следует делать 5-ти минутные перерывы.
3. Женщине дают обильно питье. Это заменит капельницу в домашних условия. Сделайте сладкий чай или воду.
4. Во время вынашивания ребенка к приему медикаментов относитесь серьезно. Если отсутствует возможность консультации у врача, необходимо прочитать вкладыш, и узнать минимальную дозу. Обязательно прочитайте побочные эффекты. По приезду медицинских работников, сообщите название препарата, который приняла женщина, и его дозировку.
Диагностика
При первых признаках маточного кровотечения немедленно обратитесь к гинекологу. Женщинам следует вести календарь, где отмечаются характер, симптомы, самочувствие и продолжительность менструального цикла. Это поможет гинекологу назначить правильное лечение и быстрее пройти курс терапии. Выполнение ультразвуковой диагностики, берут мазки шейки матки на наличие раковых заболеваний. Выполняются анализы крови, на определение уровня гормонов. Делают биопсию, для изучения эндометрия под микроскопом. Правильная диагностика залог оптимальной реабилитации.
Вагинальное кровотечение на раннем этапе беременности | Сайт для женщин
Вагинальное кровотечение во время беременности это тревожный признак. И всё же, кровотечения в первые 12 недель довольно распространенное явление, которое может указывать на проблему, так же как и быть нормальным физиологическим процессом.
Вагинальные кровотечения возникают примерно в 30% всех беременностей. Из этих 30%, 50% продолжат нормальное течение беременности и родят здоровых малышей. К сожалении, оставшиеся 50% женщин (15% от общего числа всех беременностей), переживут выкидыш. Если беременность продолжится, то в некоторых случаях врач определит её причину. Но в большинстве случаев причина так и останется неизвестна.
Кровотечение на начальных сроках беременности может варьировать от нескольких капель и легких следов на туалетной бумаге после похода в туалет, до обильного кровотечения, схожего с менструацией или даже сильней. Первый вариант менее тревожен, в то время как второй, представляет собой более грозного предвестника выкидыша. Кровь может быть яркой (свежей), розовой (очень светлой) или иметь коричневый оттенок. Также возможны небольшие схватки, боль, схожая с болью в период менструации, боль в пояснице. Любое кровотечение требует консультации с врачом.
При этом нужно понимать, что небольшая схваткообразная боль, дискомфорт в нижней части живота и пояснице достаточно распространенное явление в начале беременности. Обычно такие боли связаны с увеличением размеров растущей матки и являются нормальными.
Причины вагинального кровотечения
Существует множество причин, способных вызывать кровотечение. Часто причина остается не ясна. У 30% женщин, тщательно осмотренных специалистом во время кровотечения, так и не будет выявлена причина — УЗИ в норме, ребенок развивается и т.д.
Вашему внимаю несколько наиболее распространенных причин кровотечения:
Самопроизвольный выкидыш — кровотечение на ранних сроках может указывать на приближающийся выкидыш. К сожалении, в данном случае, если организм по какой либо причине счел нужным отторгнуть плод, предотвратить это невозможно.
Внематочная беременность — это состояние, при котором оплодотворенная яйцеклетка не попадает в полость матки, а имплантируется в фаллопиевой трубе. Это происходит в 1% всех беременностей. Симптомом является боль в нижней части живота (обычно в период 5-8 недель). Некоторые женщины отмечают кровянистые выделения (не всегда).
Полип — или небольшие участки ткани, которые появляются в матке. Полип может начать кровоточить сам по себе, либо как следствие вмешательства из вне. Например во время секса. Полипы не являются медицинской проблемой и чаще всего намного уменьшатся в размере или исчезнут совсем после родов. Удаление полипа во время беременности производится только тогда, когда наблюдается постоянное и тяжелое кровотечение.
Инфекция или вагинальное раздражение — небольшое кровотечение может наблюдаться тогда, когда влагалище раздражается из-за инфекции. Если есть подозрение на инфекцию, врач возьмет мазок для определения типа инфекции и метода лечения.
Гормональные кровотечения — некоторые женщины продолжают наблюдать легкое кровотечение в период, когда должна была начаться менструация, если бы не беременность. Например, на 4, 8, 12 и 16 неделе. Это связано с небольшими гормональными изменениями. Гормональные кровотечения более распространены на ранней стадии беременности, но так же могут продолжаться и во втором триместре.
Кровотечения после полового акта — в период беременности, шейка матки немного размягчается, а приток крови к ней намного увеличивается. У некоторых женщин может возникнуть небольшое кровотечение после половых отношений, которое может продолжаться от нескольких часов до нескольких дней. После родов данное явление проходит полностью.
Изменение на клеточном уровне шейки матки — может быть индикатором того, что в шейке матки происходит изменение на клеточном уровне, которое может стать возможной причиной возникновения рака шейки матки в будущем (следует отметить, что данная причина кровотечения относится так же к небеременным женщинам). В идеале, у каждой женщины периодически берется РАР-мазок. Если же тест был довольно давно, либо не проводился совсем, либо последний тест показал изменение в строении клеток, врач должен рекомендовать РАР-тест или выполнение кольпоскопии. В большинстве случаев, данные процедуры не являются угрозой беременности.
Потеря одного или более эмбрионов при многоплодной беременности — сейчас всё чаще говорят, что зачатие двойняшек встречается вдвое чаще, чем на самом деле рождается. Причиной тому потеря одного или более эмбрионов при многоплодной беременности на раннем этапе. Потеря эмбриона может пройти незаметно, либо может отмечаться кровотечение.
Пузырный занос — достаточно редкое явление. Обычно происходит на 3-4 неделе. Состояние, при котором трофобласт начинает продуцировать кисты, заполненные жидкостью.
Что делать, если появилось кровотечение?
При появлении любого кровотечения во время беременности, следует немедленно обратиться к своему врачу.
Врач проводит осмотр и с помощью УЗИ определяет наличие сердцебиения и размеры плода. Важно помнить, что сердцебиение определяется не раньше 5 недели, обычно на 6. Также оценивается состояние плаценты и шейки матки.
В прошлом, женщинам рекомендовался постельный режим, даже при минимальном кровотечении в первом триместре. На тот момент считалось, что это может предотвратить самопроизвольный выкидыш. Современные исследования показали, что постельный режим НЕ В СОСТОЯНИИ предотвратить выкидыш. В данный момент рекомендации при небольшом кровотечении заключаются в том, чтобы избегать сильной физической нагрузки, большой физической активности, и половых отношений до прекращения кровотечения.
Раннее кровотечение при беременности: причины, диагностика, осложнения
Под кровотечением на ранних сроках беременности понимается вагинальное кровотечение в течение первого триместра или первых трех месяцев беременности. Обычно это происходит после оплодотворения, когда оплодотворенная яйцеклетка имплантируется в слизистую оболочку матки. Этот тип кровотечения также иногда называют имплантационным кровотечением.
Хотя кровотечение во время беременности может показаться проблемой, на самом деле оно очень распространено на раннем этапе. Примерно от 15% до 25% беременных женщин имеют кровотечение в первом триместре, первых трех месяцах беременности.Кровотечение обычно легкое. Тем не менее, лучше всего проконсультироваться со своим акушером-гинекологом, если у вас возникло кровотечение во время беременности.
Иногда кровотечение на ранних сроках беременности может сигнализировать о ряде проблем, включая выкидыш и внематочную беременность. Кровотечение с болью или кровотечение, более сильное, чем нормальное менструальное количество, является поводом для дальнейшего исследования.
Майк Харрингтон / Getty Images
Причины раннего кровотечения при беременности
Имплантация — наиболее частая причина кровотечения на ранних сроках беременности, но она также может возникать по ряду других нормальных причин:
- Шейка матки может более легко кровоточить во время беременности, потому что в этой области развивается больше кровеносных сосудов.
- У вас могут быть кровянистые выделения или легкое кровотечение после полового акта, мазка Папаниколау или тазового осмотра, которые связаны с контактом с шейкой матки.
Кровотечение в этих случаях должно быть легким и длиться всего несколько дней. Если кровотечение более сильное, длится дольше нескольких дней или сопровождается болью, возможно, возникла проблема с беременностью, например, выкидыш, который относится к потере беременности в первые 20 недель беременности. Его также называют потерей беременности на ранних сроках. Кровотечение и спазмы — признаки выкидыша.Однако примерно у половины женщин, у которых случился выкидыш, заранее не было кровотечения.
Как предотвратить выкидыш
Вы не можете предотвратить выкидыш, но есть несколько способов снизить риск выкидыша:
- Не курить во время беременности
- Не употреблять алкоголь и наркотики во время беременности
- Соблюдение здорового и сбалансированного питания
- Как избежать некоторых инфекций во время беременности, например краснухи
- Отказ от определенных продуктов во время беременности, которые могут вызвать у вас заболевание или навредить вашему ребенку
- Сохранение нормального веса до беременности
Диагностика
Ваш врач проверит ваше общее состояние здоровья и подробности вашей беременности.Осмотр органов малого таза может помочь выявить состояния, не связанные с беременностью, такие как вагинальные инфекции или полипы.
Если у вас случился выкидыш, врач посоветует вам, что делать дальше, чтобы убедиться, что ваше тело удаляет все оставшиеся ткани. Если выкидыш не наступил, они могут заказать анализ крови, лабораторные анализы или ультразвуковое исследование.
Чтобы сузить причину или влияние вашего кровотечения, ваш врач может назначить анализ крови для проверки уровней:
- B-хорионический гонадотропин человека
- Относительный фактор
- Прогестерон
- Гемоглобин
Для проверки развития эмбриона можно использовать трансвагинальное УЗИ.Можно измерить гестационный мешок (большая полость с жидкостью, окружающая эмбрион), желточный мешок (передняя часть эмбриона) и эмбрион, чтобы оценить состояние здоровья и течение беременности. Меньший, чем обычно, рост может указывать на то, что выкидыш возможен или неизбежен.
Осложнения
Хотя большинство кровотечений на ранних сроках беременности не обязательно является серьезным заболеванием, существуют и другие причины кровотечений, которые могут указывать на проблемы.
Внематочная беременность
Одной из причин ненормального кровотечения на ранних сроках беременности является внематочная беременность.Внематочная беременность возникает, когда оплодотворенная яйцеклетка имплантируется не в стенку матки, а где-то еще, как правило, в одну из маточных труб.
Влагалищное кровотечение иногда является единственным признаком внематочной беременности. Другие симптомы могут включать боль в животе, тазу или плече.
Хотя были редкие случаи, когда внематочная беременность доносилась до срока, большинство из них были смертельными для эмбриона. Структура, в которой находится эмбрион, может разорваться в течение нескольких недель по мере роста. Это может подвергнуть вас риску внутреннего кровотечения или других осложнений.Вы также можете испытывать боль в животе, тазу или плече при внематочной беременности.
Внематочная беременность требует неотложной медицинской помощи, так как для восстановления повреждений от разрыва могут потребоваться лекарства или даже операция.
Молярная беременность
Молярная беременность — это ненормальная беременность, которая возникает при нарушении роста плаценты. Примерно в одной из 1000 беременностей генетическая ошибка может произойти во время оплодотворения и привести к молярной беременности.
Молярная беременность приводит к образованию опухолей, а не эмбрионов, и является одной из причин потери беременности на ранних сроках. Они могут появляться с:
- Ярко-красная кровоточащая
- Темно-коричневый кровотечение
- Судороги
- Тошнота
- Рвота
- Боль или давление в животе
Субхорионическое кровоизлияние
Субхорионическое кровотечение вызывается сгустком крови, который образуется между плацентой и стенкой матки.От этого состояния нет лечения, но это также не означает, что беременность закончится. В большинстве случаев эти сгустки обнаруживаются с помощью ультразвука только после обильных периодов кровотечения. Хотя эти сгустки могут привести к потере беременности, в большинстве случаев беременность может продолжаться без дальнейших осложнений.
Сводка
Легкое кровотечение на ранних сроках беременности — это нормально. Тем не менее, все же важно проконсультироваться с вашим акушером-гинекологом, если у вас возникло кровотечение во время беременности.Они могут убедиться, что ваше кровотечение не вызвано проблемой вашей беременности или другим заболеванием.
Слово Verywell
Беременность может быть захватывающим периодом, но она также полна неизвестного и беспокойства, особенно если это ваша первая беременность. Если вы заметили легкое кровотечение на ранних сроках беременности, вам, вероятно, не о чем беспокоиться. Некоторое кровотечение, особенно после имплантации, является нормальным явлением. Однако по-прежнему важно держать в курсе вашего акушера-гинеколога.Если кровотечение усиливается или сопровождается спазмами или болью, немедленно обратитесь к врачу.
Кровотечение на ранних сроках беременности | Королевский женский госпиталь
Если у вас кровотечение на ранних сроках беременности, это не всегда означает выкидыш; на самом деле это довольно распространенное явление.
У каждой четвертой женщины на ранних сроках беременности будет кровотечение, у многих из которых будет здоровый ребенок. Однако, если у вас возникло кровотечение на каком-либо этапе беременности, обратитесь к врачу, чтобы можно было начать соответствующее обследование и лечение.
Выкидыш и внематочная беременность (когда плод растет внутри маточной трубы) могут вызвать кровотечение. Также возможно, что у вас будут анализы и исследования, но причина кровотечения не будет найдена.
Исследование раннего кровотечения
Ваш врач, скорее всего, начнет с внутреннего осмотра, чтобы определить размер вашей матки и найти любые очевидные видимые признаки кровотечения.
УЗИ
Примерно после шести недель беременности сердцебиение ребенка обычно можно увидеть на УЗИ.Если у вас было кровотечение, вам, скорее всего, предложат вагинальное УЗИ, потому что оно дает наилучший возможный обзор вашей беременности. УЗИ влагалища — это узкий зонд, который вводится во влагалище; это похоже на внутреннее обследование и вполне безопасно.
До шести недель эмбрион настолько мал, что может быть очень трудно увидеть его сердцебиение. Такое раннее ультразвуковое исследование вряд ли даст однозначный ответ о будущем беременности. Преимущество раннего ультразвукового исследования заключается в том, что с его помощью можно обнаружить беременность, которая растет в фаллопиевых трубах (внематочная беременность).Внематочная беременность — очень серьезное заболевание, и в случае обнаружения вы немедленно обратитесь за помощью.
Если во время УЗИ будет обнаружено сердцебиение, вероятно, ваша беременность продолжится без каких-либо проблем. Ваши шансы на выкидыш в этом сценарии меньше одного из двадцати.
УЗИ также может показать, прекратилась ли беременность. Иногда также можно увидеть, что начался выкидыш и что часть беременных тканей вышла из матки.
Анализы крови
С помощью анализа крови можно определить уровень гормона беременности ХГЧ (хорионический гонадотропин человека), который меняется в зависимости от того, насколько вы беременны.
- Если уровень гормона беременности ниже ожидаемого , это может означать, что вы не так беременны, как вы думали, или это может означать, что беременность не растет нормально. Обычно повторный анализ крови требуется через два дня.
- Если гормон беременности повышается медленнее, чем обычно, это может означать, что у вас выкидыш или беременность внематочная, хотя иногда это происходит из-за необычного гормонального фона при нормальной беременности.
- Если уровень гормона беременности снижается на , это обычно означает, что беременность заканчивается и у вас будет выкидыш.
Заявление об ограничении ответственности
The Women’s не несет никакой ответственности перед каким-либо лицом за информацию или совет (или использование такой информации или советов), которые предоставлены на Веб-сайте или включены в него посредством ссылки.Женщины предоставляют эту информацию при том понимании, что все лица, имеющие к ней доступ, берут на себя ответственность за оценку ее актуальности и точности. Женщинам рекомендуется обсудить свои потребности со здоровьем с практикующим врачом. Если у вас есть опасения по поводу своего здоровья, вам следует посоветоваться с вашим лечащим врачом или, если вам требуется срочная помощь, вам следует обратиться в ближайшее отделение неотложной помощи
.
Кровотечение на ранних сроках беременности
Если у вас на ранних сроках беременности было кровотечение, вы не одиноки.У многих других беременных также было раннее кровотечение. И в большинстве случаев все в порядке. Но ваш лечащий врач все равно должен знать об этом. Он или она может захотеть сделать тесты, чтобы выяснить, почему у вас кровотечение. Если вы заметили кровотечение во время беременности, позвоните своему врачу.
Что вызывает раннее кровотечение?
Причина кровотечения на ранних сроках беременности часто неизвестна. Но многие факторы на ранних сроках беременности могут вызвать кровотечение или кровянистые выделения. К ним относятся половые сношения, которые могут вызвать кровотечение в любом триместре.Вот еще несколько причин:
Имплантация эмбриона на стенку матки
Субхорионическое кровоизлияние (кровотечение между оболочкой мешка и маткой)
Выкидыш
Внематочная (трубная) беременность
Если вы заметили кровянистые выделения
Кровянистые выделения (очень легкие кровотечения) являются наиболее распространенным типом кровотечений на ранних сроках беременности.Если вы заметили это, позвоните своему врачу. Скорее всего, он или она скажет вам, что вы можете позаботиться о себе дома.
Если необходимы анализы
В зависимости от того, сколько у вас кровотечения, ваш лечащий врач может попросить вас пройти некоторые анализы. Например, осмотр органов малого таза может помочь увидеть, как далеко продвинулась ваша беременность. Вы также можете пройти УЗИ или доплеровский тест . Эти визуальные тесты используют звуковые волны для проверки здоровья вашего плода. УЗИ можно проводить на животе или во влагалище.Ваш лечащий врач также может заказать специальный анализ крови. Этот тест сравнивает ваши уровни гормонов в образцах крови, взятых с разницей в 2 дня. Результаты могут помочь вашему лечащему врачу узнать больше об имплантации эмбриона. Также необходимо проверить вашу группу крови, чтобы оценить, нужно ли вам лечиться от резус-сенсибилизации.
Предупреждающие знаки
Если кровотечение не прекращается или если вы заметили что-либо из следующего, немедленно обратитесь за медицинской помощью:
Замачивание гигиенической прокладки каждый час
Кровотечение, как будто у вас месячные
Спазмы или сильная боль в животе
Чувство головокружения или обморока
Ткань, проходящая через влагалище
Кровотечение в любое время после первого триместра
Вопросы, которые могут вам задать
Кровотечение на ранних сроках беременности, хотя и ненормально, является обычным явлением.Если вы заметили кровотечение, возможно, вы обеспокоены. Но имейте в виду, что кровотечение само по себе не означает, что что-то не так. Однако сразу же позвоните своему врачу. Он или она может задать вам подобные вопросы, чтобы помочь найти причину кровотечения:
Когда у вас началось кровотечение?
У вас очень слабое кровотечение (мажущие кровянистые выделения) или оно похоже на менструацию?
Кровь ярко-красная или коричневатая?
Были ли у вас в последнее время половые сношения?
Были ли у вас боли или спазмы?
Вы почувствовали головокружение или обморок?
Наблюдение за беременностью
Кровотечение часто останавливается так же быстро, как и началось.Ваша беременность может снова пойти нормальным путем. Возможно, вам потребуется несколько дополнительных дородовых посещений. Но у вас и вашего ребенка, скорее всего, все будет хорошо.
Кровотечение из влагалища во время беременности
Во время беременности довольно часто возникают кровотечения из влагалища. Этот симптом не всегда означает, что что-то не так. Но иногда это может быть признаком внематочной беременности или выкидыша.
Немедленно обратитесь к терапевту, акушеру или акушеру, если у вас кровотечение из влагалища
Причины вагинального кровотечения в первом триместре
Причины кровотечения из влагалища в течение первого триместра (от 0 до 12 недель) включают:
Имплантационное кровотечение
Это легкое кровотечение (также известное как «кровянистые выделения»).Это происходит на очень ранних сроках беременности (от 6 до 10 дней), примерно в то время, когда должны были наступить месячные. Это вызвано тем, что оплодотворенная яйцеклетка прикрепляется к внутренней поверхности матки.
Гормональные изменения
Гормоны беременности могут вызывать изменения в шейке матки (шейке матки). Эти изменения могут означать, что у вас будет легче кровотечение, например, после секса.
Угроза выкидыша
Если в первом триместре у вас было кровотечение с болью в животе или без нее, вас часто направляют на ультразвуковое сканирование.
Вам может быть поставлен диагноз «угроза выкидыша», если беременность протекает нормально и никакая другая причина не обнаружена. Многие женщины, которым угрожает выкидыш, рожают здорового ребенка. Вам могут предложить повторное сканирование.
Выкидыш
К сожалению, иногда кровотечение во время беременности может означать выкидыш. В течение первого триместра это иногда называют «ранним выкидышем». Это означает потерю беременности в течение первых 12 недель.
Связанная тема
Признаки выкидыша
Внематочная беременность
Иногда кровотечение из влагалища может быть признаком внематочной беременности. Это означает, что беременность развивается вне матки.
Связанная тема
Симптомы внематочной беременности
Молярная беременность или пузырный занос
Это редкое состояние, при котором плацента не в норме и беременность не развивается должным образом.В утробе матери развиваются аномальные клетки.
Молярная беременность обычно лечится несложно. Это удаляет аномальные клетки из вашей матки. После этого вы можете назначить встречу с вашим акушером для анализа крови и / или ультразвукового сканирования. Это необходимо, чтобы убедиться, что все ячейки удалены.
Связанная тема
Молярная беременность
Причины вагинального кровотечения во втором и третьем триместрах
У многих женщин вагинальное кровотечение наблюдается во втором (13–26 недель) и третьем триместре (26–40 недель).
Это не всегда означает, что что-то не так. Но это может быть признаком того, что у вас проблемы с беременностью. Вы всегда должны срочно обращаться к своему терапевту, акушерке или акушеру, если у вас возникнет кровотечение.
Возможные причины кровотечения во втором и третьем триместрах включают:
«Поздний» выкидыш
Во втором триместре влагалищное кровотечение может быть признаком позднего выкидыша. Это термин, используемый для описания потери беременности на сроке от 12 до 23 недель.
Проблемы с шейкой матки или шейкой матки
Это включает инфекцию или воспаление.
Placenta praevia
Это состояние, при котором плацента или послед расположены ниже в матке, чем обычно. Это частично или полностью блокирует родовые пути.
Предлежание плаценты может вызвать кровотечение, которое временами может быть сильным. Если у вас есть предлежание плаценты, вам будет рекомендовано сделать кесарево сечение, если плацента не продвигается вверх по матке.
Отслойка плаценты
Это редкое и очень серьезное заболевание.Послед отделяется от внутренней оболочки матки. Это может вызвать кровотечение и сильную боль в животе, а также может быть опасным для вас и вашего ребенка.
«Шоу»
Кровотечение из влагалища может быть признаком того, что у вас начнутся схватки, особенно если у вас также есть напряжение или боли в нижней части живота. Если вы беременны менее 37 недель, это может быть признаком преждевременных или преждевременных родов.
Кровотечение во время беременности — Клиника Мэйо
Вагинальное кровотечение во время беременности может напугать.Однако это не всегда признак неприятностей. Может возникнуть кровотечение в первом триместре (с первой по 12-ю недели), и большинство женщин, у которых наблюдается кровотечение во время беременности, рожают здоровых детей.
Тем не менее, важно серьезно относиться к вагинальному кровотечению во время беременности. Иногда кровотечение во время беременности указывает на приближающийся выкидыш или состояние, которое требует немедленного лечения. Понимая наиболее распространенные причины вагинального кровотечения во время беременности, вы будете знать, на что обращать внимание и когда обращаться к своему врачу.
22 января 2020 г.
Показать ссылки
- Norwitz ER, et al. Обзор этиологии и оценка вагинального кровотечения у беременных. https://www.uptodate.com/contents/search. По состоянию на 14 ноября 2019 г.
- Часто задаваемые вопросы. Часто задаваемые вопросы о беременности. Кровотечение при беременности. Американский колледж акушеров и гинекологов. http://www.acog.org/~/media/For%20Patients/faq038.pdf?dmc=1&ts=20131107T1529588773. По состоянию на 14 ноября 2019 г.
- Габбе С.Г. и др.Акушерство: нормальные и проблемные беременности. 7-е изд. Филадельфия, Пенсильвания: Saunders Elsevier; 2017. http://www.clinicalkey.com. По состоянию на 14 ноября 2019 г.
- Каштан DH и др. Дородовое и послеродовое кровотечение. В: Акушерская анестезия каштана: принципы и практика. 6-е изд. Эльзевир; 2020. http://www.clinicalkey.com. По состоянию на 14 ноября 2019 г.
- Ferri FF. Молярная беременность. В: Клинический советник Ферри 2020. Elsevier; 2020. https://www.clinicalkey.com. По состоянию на ноябрь.14, 2019.
- AskMayoExpert. Вагинальное кровотечение в первом триместре беременности. Клиника Майо; 2017.
- Wick MJ, изд. Руководство по симптомам. В: Руководство клиники Мэйо по здоровой беременности. 2-е изд. Клиника Майо; 2018.
- Батлер Тобах Ю. (заключение эксперта). Клиника Майо. 19 ноября 2019 г.
Продукция и услуги
- Книга: Руководство клиники Мэйо по здоровой беременности
.
Кровотечение в первом триместре: оценка и лечение
1. Everett C.
Частота и исход кровотечений до 20-й недели беременности: проспективное исследование из общей практики. BMJ .
1997; 315 (7099): 32–34 ….
2. Хасан Р.,
Бэрд Д.Д.,
Селедка АХ,
Ольшан А.Ф.,
Йонссон Фанк ML,
Hartmann KE.
Связь между вагинальным кровотечением в первом триместре и выкидышем. Акушерский гинекол .2009. 114 (4): 860–867.
3. Комитет по практическим бюллетеням — гинекология.
Бюллетень практики Американского колледжа акушеров и гинекологов. 150. Выкидыш на раннем сроке. Акушерский гинекол .
2015; 125 (5): 1258–1267.
4. Роджерс С.К.,
Чанг С,
ДеБарделебен JT,
Хорроу ММ.
Нормальные и аномальные результаты УЗИ в раннем первом триместре беременности: обзор рекомендаций консенсусной группы Общества радиологов в ультразвуковой диагностике 2012 г. Рентгенография .
2015; 35 (7): 2135–2148.
5. Дубиле П.М.,
Бенсон CB,
Борн Т,
и другие.;
Общество радиологов в ультразвуковой мультиспециализированной группе по ранней диагностике выкидыша в первом триместре и исключению жизнеспособной внутриутробной беременности.
Диагностические критерии нежизнеспособной беременности в начале первого триместра. N Engl J Med .
2013. 369 (15): 1443–1451.
6. Дойчман М.,
Тубай АТ,
Турок Д.Кровотечение в первом триместре. Ам Фам Врач .
2009. 79 (11): 985–994.
7. Джонс Дж.,
Жоньо Э.
Угроза выкидыша как предиктор акушерского исхода. Акушерский гинекол .
2006. 107 (4): 845–850.
8. Проект доступа к репродуктивному здоровью. Алгоритм кровотечения в первом триместре. 1 ноября 2017 г. https://www.reproductiveaccess.org/resource/first-trimester-bleeding-algorithm/. По состоянию на 10 ноября 2017 г.
9. Стюарт Б.К.,
Назар-Стюарт V,
Тойвола Б.Биохимическая дискриминация патологической беременности на ранних сроках нормальной внутриутробной беременности у пациенток с симптомами. Ам Дж. Клин Патол .
1995. 103 (4): 386–390.
10. Barnhart KT,
Го В,
Кэри М.С.,
и другие.
Различия в повышении уровня хорионического гонадотропина человека в сыворотке крови на ранних сроках беременности в зависимости от расы и значения при поступлении. Акушерский гинекол .
2016; 128 (3): 504–511.
11. Barnhart KT,
Саммель MD,
Ринаудо П.Ф.,
Чжоу Л,
Hummel AC,
Го В.Пациенты с симптомами с ранней жизнеспособной внутриутробной беременностью: новое определение кривых ХГЧ. Акушерский гинекол .
2004. 104 (1): 50–55.
12. Комитет по практическим бюллетеням — акушерство.
Бюллетень практики № 181: предотвращение аллоиммунизации Rh D. Акушерский гинекол .
2017; 130 (2): e57 – e70.
13. Verhaegen J,
Галлос ID,
ван Мелло Н.М.,
и другие.
Точность однократного теста на прогестерон для прогнозирования исхода беременности на ранних сроках у женщин с болью или кровотечением: метаанализ когортных исследований. BMJ .
2012; 345: e6077.
14. Коннолли А,
Райан Д.Х.,
Stuebe AM,
Wolfe HM.
Переоценка дискриминационных и пороговых уровней сывороточного β-ХГЧ на ранних сроках беременности. Акушерский гинекол .
2013. 121 (1): 65–70.
15. Barnhart KT.
Клиническая практика. Внематочная беременность. N Engl J Med .
2009. 361 (4): 379–387.
16. Практический бюллетень ACOG No. 193: трубная внематочная беременность. Акушерский гинекол .2018; 131 (3): e91 – e103.
17. Пулозе Т,
Ричардсон Р,
Юингс П,
Фокс Р.
Вероятность прерывания беременности на ранних сроках у женщин с вагинальным кровотечением и живым плодом-одиночкой при ультразвуковом сканировании. J Obstet Gynaecol .
2006. 26 (8): 782–784.
18. Wahabi HA,
Файед А.А.,
Эсмаил С.А.,
Аль-Зейдан РА.
Прогестоген для лечения угрозы выкидыша. Кокрановская база данных Syst Rev .
2011; (12): CD005943.
19. McCall CA,
Граймс Д.А.,
Lyerly AD.
«Лечебный» постельный режим при беременности: неэтично и не подтверждается данными. Акушерский гинекол .
2013. 121 (6): 1305–1308.
20. Нанда К.,
Лопес Л.М.,
Граймс Д.А.,
Пелоджа А,
Нанда Г.
Ожидаемая помощь по сравнению с хирургическим лечением при невынашивании беременности. Кокрановская база данных Syst Rev .
2012; (3): CD003518.
21. Триндер Дж.,
Броклхерст П.,
Портер Р,
Прочтите M,
Вяс С,
Смит Л.Ведение выкидыша: выжидательное, медикаментозное или хирургическое? Результаты рандомизированного контролируемого исследования (исследование лечения невынашивания беременности (MIST)). BMJ .
2006. 332 (7552): 1235–1240.
22. Ким С,
Барнард С,
Нейлсон JP,
Хики М,
Васкес JC,
Доу Л.
Лечение неполного выкидыша. Кокрановская база данных Syst Rev .
2017; (1): CD007223.
23. Wieringa-De Waard M,
Хартман Э.
Анкум WM,
Рейцма Ж.Б.,
Bindels PJ,
Bonsel GJ.Ожидаемое ведение по сравнению с хирургической эвакуацией при невынашивании беременности в первом триместре: качество жизни, связанное со здоровьем, у рандомизированных и нерандомизированных пациентов. Репродукция Человека .
2002. 17 (6): 1638–1642.
24. Луиза С,
Джерми К,
Май C,
Костелло Г,
Коллинз В.П.,
Bourne TH.
Результат выжидательной тактики самопроизвольного выкидыша в первом триместре: обсервационное исследование. BMJ .
2002. 324 (7342): 873–875.
25.Нейлсон JP,
Хики М,
Васкес Дж.
Медикаментозное лечение ранней гибели плода (менее 24 недель). Кокрановская база данных Syst Rev .
2006; (3): CD002253.
26. Schreiber CA,
Creinin MD,
Атрио Дж,
Соналкар С,
Рэтклифф SJ,
Barnhart KT.
Предварительное лечение мифепристоном для лечения потери беременности на ранних сроках. N Engl J Med .
2018. 378 (23): 2161–2170.
27. Чжан Дж.,
Жиль Ж. М.,
Барнхарт К.,
Creinin MD,
Вестхофф C,
Фредерик ММ;
Национальный институт детского здоровья и человеческого развития (NICHD) Управление неудачными испытаниями при ранней беременности.Сравнение медикаментозного лечения с использованием мизопростола и хирургического лечения несостоятельности беременности на ранних сроках. N Engl J Med .
2005. 353 (8): 761–769.
28. Tunçalp O,
Гюльмезоглу А.М.,
Souza JP.
Хирургические процедуры по эвакуации неполного выкидыша. Кокрановская база данных Syst Rev .
2010; (9): CD001993.
29. Westfall JM,
Софокл А,
Бургграф H,
Эллис С.
Ручная вакуум-аспирация при аборте в первом триместре. Арк Фам Мед .
1998. 7 (6): 559–562.
30. Блюменталь П.Д.,
Ремсбург RE.
Анализ времени и затрат на ведение неполного аборта с помощью ручной вакуум-аспирации. Int J Gynaecol Obstet .
1994. 45 (3): 261–267.
31. Обух СФ,
Го В,
Кэри М.С.,
и другие.
Прогнозирование снижения уровня хорионического гонадотропина человека при разрешающейся беременности неизвестной локализации. Акушерский гинекол .2013; 122 (2 п.1): 337–343.
32. Сопер Дж.,
Mutch D,
Шинк Дж.
и другие.;
Комитет по практическим бюллетеням — гинекология, Американский колледж акушеров и гинекологов.
Практический бюллетень ACOG № 53. Диагностика и лечение гестационной трофобластической болезни. Акушерский гинекол .
2004. 103 (6): 1365–1377.
33. Schliep KC,
Митчелл Э.М.,
Мамфорд С.Л.,
и другие.
Попытка зачать ребенка после потери беременности на ранних сроках: оценка того, как долго парам следует ждать. Акушерский гинекол .
2016; 127 (2): 204–212.
34. Sundermann AC,
Hartmann KE,
Джонс Ш.
Торстенсон Э.С.,
Велес Эдвардс ДР.
Период между беременностями после невынашивания беременности и риск повторного выкидыша. Акушерский гинекол .
2017; 130 (6): 1312–1318.
35. Мерфи Ф.А.,
Липп А,
Powles DL.
Наблюдение за улучшением психологического состояния женщин после выкидыша. Кокрановская база данных Syst Rev .2012; (3): CD008679.
36. Крянга А.А.,
Шапиро-Мендоза СК,
Биш К.Л.,
Зейн С,
Берг CJ,
Каллаган ВМ.
Тенденции смертности от внематочной беременности в США: 1980–2007 гг. Акушерский гинекол .
2011; 117 (4): 837–843.
37. Анкум В.М.,
Мол BW,
Ван дер Вин Ф,
Bossuyt PM.
Факторы риска внематочной беременности: метаанализ. Fertil Steril .
1996. 65 (6): 1093–1099.
38. Craig LB,
Хан С.
Ожидаемое ведение внематочной беременности. Clin Obstet Gynecol .
2012; 55 (2): 461–470.
39. Бараш Ю.Х.,
Бьюкенен Э.М.,
Хиллсон К.
Диагностика и ведение внематочной беременности. Ам Фам Врач .
2014; 90 (1): 34–40.
40. Гайениус П.Дж.,
Мол F,
Мол BW,
Босуйт П.М.,
Анкум WM,
ван дер Вин Ф.
Вмешательства при трубной внематочной беременности. Кокрановская база данных Syst Rev .
2007; (1): CD000324.
41. Мадхра М.,
Otify M,
Хорн А.В.
Внематочная беременность. Obstet Gynaecol Reprod Med .
2017; 27 (8): 245–250.
RACGP — Раннее кровотечение при беременности
Кэрол Бриз
Общие сведения
От 20 до 40 процентов беременных женщин будут испытывать кровотечение в течение первого триместра. Первоначальное обращение обычно к терапевту.Осложнения выкидыша, включая угрозу выкидыша и внематочную беременность, являются наиболее частыми диагнозами. Неспособность диагностировать внематочную беременность может иметь опасные для жизни последствия для женщины.
Цель / с
Целью данной статьи является обзор анамнеза, результатов обследования, исследований и вариантов лечения выкидыша и внематочной беременности.
Обсуждение
Кровотечение на ранних сроках беременности — очень тревожный симптом, от которого женщина ищет подтверждения того, что у нее продолжается беременность.Не всегда удается поставить диагноз при первом обращении. В некоторых случаях требуется повторное обследование или направление к гинекологу. Как поставщики медицинских услуг, мы должны продолжать пересматривать и обновлять наши знания в управлении этой общей презентацией, чтобы оптимизировать наш уход за этими пациентами.
От 20 до 40 процентов беременных женщин будут испытывать кровотечение в течение первого триместра беременности. 1 Основными причинами являются выкидыш (10–20% клинических беременностей) и внематочная беременность (1–2%). 2 Кровотечение в самые ранние недели беременности может быть связано с имплантацией эндометрия. К более редким причинам относятся поражения шейки матки и влагалища (например, злокачественные новообразования, эктропион шейки матки, полипы, инфекции) и инфекции матки. Всегда следует учитывать гестационную трофобластическую болезнь, особенно при аномально повышенном уровне хорионического гонадотропина человека (ХГЧ) в сыворотке крови или подозрительных результатах ультразвукового исследования. Установление места беременности имеет жизненно важное значение, поскольку неспособность правильно диагностировать внематочную болезнь может иметь потенциально опасные для жизни последствия.
Оценка
При первичном обследовании женщины с вагинальным кровотечением на ранних сроках беременности необходимо сначала рассмотреть гемодинамическую стабильность и степень боли или кровотечения. Немедленный перевод в отделение неотложной помощи необходим гемодинамически нестабильному пациенту. Важно понимать, что молодые женщины могут понести значительную кровопотерю до того, как станут очевидными какие-либо признаки гемодинамической нестабильности.
Наиболее вероятным диагнозом гемодинамически нестабильной пациентки с кровотечением на ранних сроках является прерывание внематочной беременности, неполный выкидыш с «шейным шоком» (парасимпатическая стимуляция, вызванная продуктами в зеве шейки матки, ведущими к гипотонии и брадикардии) или массивное кровотечение, вызванное выкидышем.Необходимо провести осмотр с помощью зеркала и удалить любые продукты зачатия (POC) из зева шейки матки. Этим пациентам может потребоваться срочный перевод в операционную для отсасывающего выскабливания, лапароскопии или лапаротомии.
У гемодинамически стабильного пациента более детальная оценка может быть проведена в условиях сообщества.
История
Важно оценить вероятный срок беременности, объем кровопотери и любые связанные с этим болевые симптомы.Обморок, боль в груди и одышка могут указывать на анемию из-за значительной кровопотери, а боль в кончике плеча может быть связана с внутрибрюшным кровотечением.
Факторы риска внематочной беременности включают: 1
- текущее использование внутриматочной спирали (ВМС) или мини-пили
- Беременность в результате искусственного оплодотворения
- Инфекция органов малого таза, инфекции, передаваемые половым путем (ИППП), или хирургия маточных труб в анамнезе
- перенесенная внематочная беременность. 1
Анамнез мазка из шейки матки имеет значение, особенно если какое-либо аномальное кровотечение имело место вне беременности. Определенные заболевания, такие как плохо контролируемый диабет и заболевание щитовидной железы, связаны с повышенным риском выкидыша. 3
Осмотр
После первоначальной оценки любых признаков гемодинамической нестабильности и анемии обследование брюшной полости может выявить участки болезненности, защиты или ригидности, а также признаки вздутия живота.Когда матка достигает размера, подходящего для 12-недельной беременности, глазное дно будет пальпироваться над лобковым сочленением. Он может быть пальпирован раньше, чем это, в случае многоплодной беременности, гестационной трофобластической болезни (GTD) или при наличии других тазовых или маточных масс, таких как миома или кисты яичников.
Осмотр зеркала проводится для оценки количества и происхождения продолжающегося кровотечения. Необходимо проверить влагалище и шейку матки на предмет других причин кровотечения (например, полипов).Ткань, присутствующая в открытом зеве шейки матки, всегда должна быть удалена и отправлена на гистопатологическое исследование для подтверждения сохраненных ВОС. Бимануальное исследование позволяет оценить размер матки, расширение зева шейки матки, болезненность таза и болезненность при движении шейки матки.
Болезненность при движении таза и шейки матки требует немедленного дальнейшего обследования и обсуждения со специалистом.
Исследования
Комбинация ультразвуковой оценки и измерения сывороточного ХГЧ необходима для определения местоположения и жизнеспособности ранней беременности, когда у женщины было кровотечение.Анализ группы крови матери и статуса антител определит необходимость введения иммуноглобулина Rh D.
| Рисунок 1. Гестационный мешок в полости матки на TVS |
Уровни ХГЧ в сыворотке экспоненциально повышаются до шести-семи недель беременности, увеличиваясь как минимум на 66% каждые 48 часов. 4 После повторных измерений с интервалом 48–72 часов падение уровня ХГЧ соответствует нежизнеспособной беременности, но не указывает на то, является ли беременность неудачной внутриутробной беременностью (IUP) или инволютивной внематочной беременностью.Плато или очень медленный рост уровня ХГЧ (<50% за 48 часов) свидетельствует о внематочной или нежизнеспособной внутриутробной беременности. 3 Однако следует отметить, что явно соответствующий рост ХГЧ обнаруживается в 21% внематочных беременностей. 3
Ультрасонография для оценки беременности в первом триместре должна выполняться трансвагинально опытным сонографистом. На трансвагинальном УЗИ (TVS) гестационный мешок обычно виден через четыре недели и три дня после последней менструации, 5 при условии правильных дат и регулярного менструального цикла (рис. 1).
нежизнеспособная беременность диагностируется на УЗИ при одном или обоих из следующих обстоятельств:
- В гестационном мешочке не видно живого плода, средний диаметр мешка (MSD)> 25 мм
- видимый полюс плода с длиной задней части макушки (CRL)> 7 мм, без сердечной деятельности плода после периода наблюдения продолжительностью не менее 30 секунд. 5
Если есть какие-либо сомнения относительно жизнеспособности плода, рекомендуется второе мнение или обзорное сканирование через одну неделю.Если гестационный мешок не виден в матке, следует тщательно исследовать придатки на наличие внематочной беременности (рис. 2). Придаточное образование является наиболее частым ультразвуковым обнаружением при внематочной беременности и присутствует в> 88% случаев. 6
| Рисунок 2. Внематочная беременность по TVS |
Зона дискриминации — это уровень ХГЧ в сыворотке, выше которого гестационный мешок должен визуализироваться на TVS.В большинстве учреждений этот показатель установлен на уровне 1500 или 2000 МЕ / л, хотя ряд переменных, в том числе навыки сонографиста и качество ультразвукового исследования, могут изменить уровень. Ниже дискриминационной зоны ХГЧ диагноз нежизнеспособной беременности может быть поставлен исключительно на основании ненадлежащего повышения ХГЧ. Выше дискриминационной зоны диагноз ставится на основании отсутствия доказательств IUP на TVS. В таблице 1 приведены примеры дискриминационного ХГЧ 2000 МЕ / л, с результатами TVS и рекомендациями по ведению.
| ХГЧ / ТВС у клинически стабильных женщин | Интерпретация / рекомендация |
|---|---|
| ХГЧ <2000 МЕ / л | Повторить ТВС / ХГЧ через 48–72 часа |
| ХГЧ> 2000 МЕ / л и TVS без IUP, сложной придаточной массы и / или свободной жидкости | Высокая вероятность внематочной беременности |
| ХГЧ> 2000 МЕ / л и TVS без ВМС и отклонений от нормы | Повторить ТВС / ХГЧ через 48–72 часа |
| Снижение или субоптимальное повышение уровня ХГЧ | Указывает на нежизнеспособную беременность (внематочную или ВМС), соответствующее последующее наблюдение для обеспечения адекватного разрешения любого диагноза |
| ХГЧ, хорионический гонадотропин человека; TVS, трансвагинальное УЗИ; ВП, внутриутробная беременность | |
Беременность неизвестного происхождения
Если на TVS отсутствуют признаки внутриматочной или внематочной беременности и не обнаруживаются явные сохраненные ПОК, беременность определяется как беременность неизвестной локализации (PUL).В этих обстоятельствах возможны три сценария: 5
- беременность внутриутробная
- Внематочная беременность
- не удалось PUL.
При интерпретации результатов сканирования женщины с PUL есть доказательства того, что уровни ХГЧ в сыворотке через ноль и 48 часов помогают в диагностике эктопической локализации. 5
До определения местоположения у женщины с PUL может быть внематочная беременность. Поэтому важно повторно обследовать женщину, если симптомы изменятся.Женщинам, у которых наблюдается плато ХГЧ или появляются новые или ухудшающиеся клинические симптомы, требуется направление на осмотр у специалиста. Клинические симптомы могут потребовать госпитализации на время проведения дальнейших исследований.
Ведение выкидыша
| Выкидыш | Потеря беременности до 20 недель беременности или вес плода <400 г |
|---|---|
| Угроза | Вагинальное кровотечение до 20 недель беременности |
| Неизбежно | Прохождение POC нежизнеспособной IUP, происходящей или ожидаемой в ближайшее время |
| Незавершенное | Некоторое сохранение POC нежизнеспособного IUP |
| Пропущено | Ультразвуковая диагностика нежизнеспособной ВМС при отсутствии вагинального кровотечения |
| Септик | Выкидыш, осложнившийся инфекцией |
| Рецидивирующий | Три или более выкидыша подряд |
| Завершено | Полное исключение POC из IUP |
| POC, продукты зачатия; ВП, внутриутробная беременность | |
Для описания клинических сценариев процесса выкидыша используются несколько терминов.Они определены в таблице 2.
При угрозе выкидыша лечат выжидательно. В случае угрозы раннего выкидыша риск выкидыша на более поздних сроках той же беременности в 2,6 раза выше, и у 17% женщин возникают дополнительные осложнения во время беременности (например, преждевременные роды или ограничение внутриутробного развития). 7 Недостаточно доказательств, чтобы рекомендовать введение прогестерона при угрозе выкидыша. 8
В случае неизбежных, неполных или пропущенных выкидышей варианты лечения включают выжидательную, медикаментозную и хирургическую терапию.В зависимости от выбранного метода потребуется последующее наблюдение, чтобы обеспечить полное опорожнение матки. Полный выкидыш требует оценки любого продолжающегося кровотечения с подтверждением закрытия зева шейки матки и, при необходимости, TVS, чтобы исключить сохраненный POC.
Выжидательная тактика включает в себя возможность естественного процесса изгнания маточного POC без вмешательства. Женщину необходимо проинформировать об ожидаемой продолжительности процесса, симптомах боли и кровотечения, которые она может испытать, и о том, как обратиться за неотложной медицинской помощью.В случае неполного выкидыша у 60% женщин наблюдается полное изгнание продуктов в последующие две недели, а у 90% — в течение шести-восьми недель. 9 Выкидыш из пропущенного выкидыша обычно занимает больше времени.
Текущий обзор должен проводиться через одну-две недели, и если боль и кровотечение прекратились, повторное определение сывороточного ХГЧ должно быть выполнено через три недели. Если это положительный результат, может потребоваться дальнейшая оценка с серийными измерениями ХГЧ, чтобы убедиться, что они упали до отрицательного уровня, или может потребоваться ультразвуковое сканирование для оценки сохраненного ПОК.
Если в течение 7–14 дней после первичной консультации кровотечения или боли не возникает, повторите ультразвуковое исследование и дополнительно обсудите все варианты лечения, если это необходимо.
Медицинское лечение включает использование мизопростола (аналог простагландина E1), который, как было доказано, очень эффективен для медицинской эвакуации матки при вагинальном или пероральном введении. 10 Для определения оптимальной дозы и пути введения необходимы дальнейшие исследования. Медицинское обслуживание должно осуществляться только в подразделении с опытом в этой форме управления
Хирургическая эвакуация — это метод выбора для женщин с кровотечением или сепсисом.Женщина может выбрать хирургическую эвакуацию, чтобы избежать боли, кровотечения и затягивания процесса. В некоторых случаях медикаментозное лечение противопоказано, например, женщинам, получающим антикоагулянтную терапию. Осложнения хирургической эвакуации включают анестезиологические риски, кровотечение, перфорацию, сохраняющийся POC и эндометрит.
Исследование MIST, 11 , крупное рандомизированное контролируемое исследование, сравнивало выжидательные, медикаментозные и хирургические методы лечения выкидыша.Он показал сопоставимую эффективность и отсутствие существенной разницы в частоте инфицирования (2–3%). Исследование показало, что количество незапланированных госпитализаций значительно увеличилось в выжидательной (49%) и медицинской (18%) группах по сравнению с хирургической группой (8%). Хирургическое вмешательство потребовалось 44% беременных и 13% получавших лекарства; 5% хирургической группы потребовалось дополнительное хирургическое вмешательство.
Ведение внематочной беременности
Девяносто пять процентов внематочных беременностей происходят в маточной трубе. 12 Другие, более редкие участки включают шейку матки, яичник, другие участки брюшной полости или рубец на матке после кесарева сечения. В редких случаях внематочная беременность может сосуществовать с внутриутробной беременностью (гетеротопная беременность).
Варианты ведения трубной внематочной беременности включают хирургическое вмешательство (сальпингэктомию или сальпингостомию), лечение метотрексатом и, возможно, выжидательную тактику в ограниченной популяции тщательно отобранных случаев, хотя нет доказательств высокого уровня, рекомендующих этот подход.
Операция требуется гемодинамически нестабильным пациентам, пациентам с признаками разрыва, после неудачного лечения и при наличии противопоказаний к терапии метотрексатом (включая возможность несоблюдения режима последующего наблюдения). Некоторые пациенты могут предпочесть хирургическое вмешательство медикаментозному лечению. По возможности следует проводить лапарсокопическую операцию. 13 Сальпингэктомия обычно выполняется, если не повреждена контралатеральная трубка. Сальпингостомия может привести к необходимости дальнейшего лечения (4–15%) 14 метотрексатом или сальпингэктомии, если последующие уровни ХГЧ не снизятся должным образом.У женщин, перенесших сальпингостомию, уровни ХГЧ следует измерять еженедельно, пока они не станут отрицательными из-за возможности сохранения ткани беременности в пораженной трубке. В случае сальпингэктомии обычно требуется гистологическое подтверждение трубной беременности.
Около одной трети пациенток с внематочной беременностью подходят для лечения метотрексатом. Эти женщины должны быть гемодинамически стабильными, соответствовать режиму лечения и последующему наблюдению, в идеале иметь ХГЧ <5000 МЕ / л (наибольший показатель успеха) 7,15 и массу придатков <3.5 см без сердечной деятельности плода. Первоначальное лечение - однократная внутримышечная доза метотрексата (50 мг / м 2 ), при этом 14% женщин нуждаются в дополнительной дозе. Показатели успеха составляют до 85%, что аналогично сальпингостомии. 9 До 15% женщин может потребоваться хирургическое вмешательство.
Сохраняющаяся фертильность в течение двух-трех лет после хирургического или медикаментозного лечения внематочной беременности, по-видимому, одинакова в группах метотрексата, сальпинготомии и сальпингэктомии. 15
Ведение пациентов с резус-отрицательным результатом
Иммуноглобулин
Rh D (RhIg) показан для предотвращения сенсибилизации Rh D у Rh D отрицательных женщин. RhIg можно получить в отделениях неотложной помощи или в банках крови; 250 МЕ RhIg требуется при сенсибилизирующем событии в первом триместре, таком как выкидыш, внематочная беременность, прерывание беременности и взятие проб ворсинок хориона. Это следует сделать в течение 72 часов после сенсибилизирующего события, хотя введение RhIg в срок от девяти до десяти дней может обеспечить некоторую защиту. 1
Заключение
Кровотечение на ранних сроках беременности может вызвать сильное беспокойство и беспокойство у женщины, ее партнера и семьи, особенно если поставлен диагноз нежизнеспособной беременности. Важно, чтобы к ситуации подходили безопасно и чутко, и чтобы женщина и ее семья получали хорошую поддержку в течение всего этого времени. В большинстве третичных и многих региональных больниц в настоящее время работают клиники по оценке беременности на ранних сроках, которые могут помочь терапевтам в лечении осложнений в первом триместре.
Автор
Кэрол Бриз, MBChB, FRANZCOG, штатный специалист, акушерство и гинекология, больница Кэрнса, лектор, акушерство и гинекология, Университет Джеймса Кука, Таунсвилл, QLD. [email protected]
Конкурирующие интересы: Нет.
Происхождение и экспертная оценка: заказано, внешняя экспертная оценка.
Ссылки
- Клинические рекомендации Квинсленда. Клинические рекомендации по беременности и родам и новорожденным. Выпадение беременности на ранних сроках. Брисбен: Здоровье Квинсленда, 2011 г.
- Мемориальный госпиталь короля Эдуарда. Клинические рекомендации — Внематочная беременность. Субиако, Вашингтон: Департамент здравоохранения, 2014 г.
- UpToDate. Подход к оценке кровотечений на ранних сроках беременности. Альфен ан ден Рейн, Южная Голландия: Wolters Kluwer, 2016. Доступно по адресу www.uptodate.com/contents/image?imageKey=OBGYN/88947&topicKey=OBGYN%2F6799&source=preview&rank=undefined [по состоянию на 4 февраля 2016 г.].
- Barnhart KT, Sammel MD, Rinaudo PF, Zhou L, Hummel AC, Guo W.Пациенты с симптомами с ранней жизнеспособной внутриутробной беременностью: новое определение кривых ХГЧ. Акушерский гинекол 2004; 104 (1): 50–55.
- Австралазийское общество ультразвука в медицине. Рекомендации по проведению УЗИ в первом триместре. Сидней: ASUM, 2014.
- Догра В., Паспулати Р.М., Бхатт С. Оценка кровотечения в первом триместре. Ultrsound Q 2005; 21 (2): 69–85.
- Национальный институт здравоохранения и клинического совершенства. Рекомендации NICE 154: Внематочная беременность и выкидыш.Лондон: NICE, 2015.
- Wahabi HA, Fayed AA, Esmaeil SA, Al Zeidan RA. Прогестоген для лечения угрозы выкидыша. Кокрановская база данных Syst Rev 2011 (12): CD005943.
- Нанда К., Лопес Л.М., Граймс Д.А., Пелоджиа А., Нанда Г. Выжидательная помощь по сравнению с хирургическим лечением выкидыша. Кокрановская база данных Syst Rev 2012; 3: CD003518.
- Neilson JP, Gyte GM, Hickey M, Vazquez C, Dou L. Медикаментозное лечение неполного выкидыша (менее 24 недель). Кокрановская база данных Syst Rev 2010; (1): CD007223.
- Триндер Дж., Броклхерст П., Портер Р., Рид М., Вьяс С., Смит Л. Ведение выкидыша: выжидательное, медицинское или хирургическое? Результаты рандомизированного контролируемого исследования (исследование лечения невынашивания беременности (MIST)). BMJ 2006; 332 (7552): 1235–40.
- Farquar CM. Внематочная беременность. Ланцет 2005; 366 (9485): 583–91.
- Hajenius PJ, Mol F, Mol BW, Bossuyt PM, Ankum WM, van der Veen F. Вмешательства при трубной внематочной беременности. Кокрановская база данных Syst Rev 2007; (1): CD000324.
- Fernandez H, Capmas P, Lucot JP, et al.Фертильность после внематочной беременности: рандомизированное исследование DEMETER. Hum Reprod 2013; 28 (5): 1247–53.
- Menon S, Colins J, Barnhart KT. Установление порогового значения хорионического гонадотропина человека для руководства лечением метотрексатом внематочной беременности: систематический обзор. Fertil Steril 2007; 87 (3): 481–84.
.
.
Переписка [email protected]
Открытие или сохранение файлов
Файлы на веб-сайте можно открывать или загружать и сохранять на свой компьютер или устройство.
Чтобы открыть, щелкните ссылку, ваш компьютер или устройство попытается открыть файл с помощью совместимого программного обеспечения.
Чтобы сохранить файл, щелкните ссылку правой кнопкой мыши или щелкните ссылку и выберите «Сохранить как …». Следуйте подсказкам, чтобы выбрать место.
Типы файлов
PDF Большинство документов на веб-сайте RACGP имеют формат Portable Document Format (PDF). Эти файлы будут иметь «PDF» в скобках вместе с размером файла для загрузки. Чтобы открыть файл PDF, вам потребуется совместимое программное обеспечение, такое как Adobe Reader.Если у вас его нет, вы можете бесплатно загрузить Adobe Reader.
DOC Некоторые документы на этом сайте представлены в формате Microsoft Word. Они будут иметь «DOC» в скобках вместе с размером файла для загрузки. Для просмотра этих документов вам понадобится программа, которая может читать формат Microsoft Word. Если у вас ничего нет, вы можете бесплатно скачать MS Word Viewer.
MP3 Большинство веб-браузеров воспроизводят аудио в формате MP3 в браузере
.
