Симптомы, диагностика и лечение болезни Верльгофа у детей.
Симптомы, диагностика и лечение болезни Верльгофа у детей. Аутоиммунная идиопатическая тромбоцитопеническая пурпура. Болезнь Верльгофа (аутоиммунная идиопатическая тромбоцитопеническая пурпура) — заболевание, характеризующееся множественными кровоизлияниями в кожу и кровотечениями из слизистых оболочек, обусловленными пониженной концентрацией в крови тромбоцитов.
Наблюдается чаще у женщин в период перестройки нейроэндокринной системы — в 15—20 и 40—50 лет, а также у новорожденных. Известны случаи семейных заболеваний. Сущность заболевания заключается в пониженной выработке тромбоцитов, либо в бесконтрольном приёме антитромбоцитарных препаратов. Медикаментозная тромбоцитопения возникает вскоре после приема медикаментов, продолжается обычно 1 —12 недель, и как правило, заканчивается спонтанным выздоровлением.
Прогноз существенно зависит от своевременности обращения к сосудистому хирургу либо гематологу и начала лечения, а также вторичной профилактики!
Жалобы пациентов
Жалобы на кровоизлияния в кожные покровы и кровотечения из слизистых оболочек, которые развиваются самопроизвольно или под влиянием незначительных травм. Наиболее часто жалобы на кровотечения из носа, десен и из полости рта, иногда — из внутренних органов; у женщин жалобы на маточные кровотечения. Часто синяки возникают после незначительной тупой травмы или спонтанно.
Наиболее часто жалобы на кровотечения из носа, десен и из полости рта, иногда — из внутренних органов; у женщин жалобы на маточные кровотечения. Часто синяки возникают после незначительной тупой травмы или спонтанно.
Диагностика
Диагностика выставляется при объективном осмотре сосудистым хирургом либо гематологом, и устанавливается по видимым изменениям окраски кожных покровов. Диагноз выставляется на основании клинической и гематологической картины.
Прогноз в отношении жизни в большинстве случаев благоприятный, однако, возможен смертельный исход в результате массивных кровотечений и обширных кровоизлияний в жизненно важные органы. Иммунный характер тромбоцитопений устанавливают на основании соответствующих лабораторных тестов (обнаружение антитромбоцитарных антител).
Лечение только консервативное!
Ошибки
Ошибки: болезнь Верльгофа часто путают с неиммунными тромбоцитопениями, с тромбоцитопатией, лейкозом, системной красной волчанкой или ревматоидным артритом.
В соответствии с этиологией и патогенезом, а также клиническим течением различают следующие варианты тромбоцитопенической пурпуры:
- собственно болезнь Верльгофа— хроническая «идиопатическая» пурура;
- изоиммунная пурпура на фоне переливаний крови (тромбоцитарной массы) или частых прерываний беременности;
- пурпура новорожденных, связанная с прошедшими через плаценту материнскими клетками;
- аутоиммунные тромбоцитопении, сочетающиеся с гемолитической аутоиммунной анемией, системной красной волчанкой и др.;
- симптоматические тромбоцитопении, которые могут наблюдаться при В12-дефицитных, гипо- и апластических анемиях, острой и хронической лучевой болезни, радиации, системных поражениях кроветворения (лейкозы — ретикулезы), злокачественных новообразованиях, инфекционных заболеваниях, при приеме некоторых лекарств.
По течению выделяют острую (менее 6 месяцев) и хроническую форму тромбоцитопенической пурпуры. Хроническая форма подразделяется на варианты:
- с редкими рецидивами;
- с частыми рецидивами;
- непрерывно рецидивирующее течение.

Тромбоцитопеническая пурпура
Тромбоцитопеническая пурпура
Тромбоцитопеническая пурпура – это заболевание, которое характеризуется кровоизлияниями под кожу, повышенной кровоточивостью, возникающих в результате тромбоцитопении – снижения количества тромбоцитов в крови. Поскольку тромбоциты отвечают за свертываемость крови, снижение их количества в крови до 150×109/л приводит к ее низкой свертываемости, поэтому возникают обильные кровотечения. Само название болезни Purpura thrombocytopenica в переводе с латинского означает: purpura — пурпурный цвет, thrombocyte – тромбоциты, от греч. penia – бедность. Синоним: болезнь Верльгофа.
Тромбоцитопеническую пурпуру относят к заболеваниям группы геморрагических диатезов. Встречается эта болезнь с частотой 10-80 случаев на миллион жителей в год. Обнаруживается пурпура чаще всего в детском возрасте, обычно у детей 2-7 лет, но встречается даже у грудных детей. В возрасте до 10 лет мальчики и девочки болеют с одинаковой частотой, после 10 лет – девочки болеют в несколько раз чаще. Начинается пурпура, как правило, после вирусной или бактериальной инфекции.
В возрасте до 10 лет мальчики и девочки болеют с одинаковой частотой, после 10 лет – девочки болеют в несколько раз чаще. Начинается пурпура, как правило, после вирусной или бактериальной инфекции.
Симптомы
- Кровоизлияния в кожу.
- Бледность кожи.
- Кровотечение из носа.
- Кровоточивость десен.
- Кишечные, желудочные кровотечения.
- У девочек – маточные кровотечения.
- Низкое давление.
- Повышение температуры до 38°С.
- Лимфаденопатия — увеличение лимфатических узлов.
- В 15-20% случаев – увеличение печени и селезенки.
Классификация
В зависимости от причин и механизма развития различают следующие виды заболевания:
- Идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа).
- Изоиммунная – из-за повторных переливаний крови или тромбоцитной массы, а также беременностей.
- Врожденная иммунная тромбоцитопеническая пурпура – из-за несовместимости крови матери и ребенка, обычно проходит к 4-5 месяцам жизни ребенка.

- Аутоиммунная тромбоцитопеническая пурпура – сочетается с анемией, системной красной волчанкой и др.
- Симптоматическая – наблюдается при дефиците витамина В12, лучевой болезни, некоторых инфекциях, приеме некоторых сильнодействующих лекарственных препаратов.
Сочетание пурпуры с эндокардитом, малярией, лейшманиозом может осложнить протекание этих инфекционных заболеваний.
Причины возникновения
Обычно причиной тромбоцитопенической пурпуры служит вирусная инфекция – в 80% случаев это грипп, ветрянка, корь, краснуха. Случается, что болезнь спровоцировала реакция на прививку при вакцинации. Врожденная форма болезни вызвана несовместимостью материнской крови и ребенка, наследственными заболеваниями крови или обмена веществ. Пурпура может возникнуть при лейкозе и других раковых заболеваниях крови.
Диагностика
Диагностика основана на фиксации характерных симптомов – носовых, желудочных, кишечных, маточных кровотечений, бледности кожи, высокой температуре. Проводятся эндотелиальные пробы – их положительный результат свидетельствует о пурпуре. Проведение лабораторных тестов (измерение времени кровотечения, определение степени ретракции сгустка крови и др.) – наиболее надежный способ диагностики тромбоцитопенической пурпуры.
Проводятся эндотелиальные пробы – их положительный результат свидетельствует о пурпуре. Проведение лабораторных тестов (измерение времени кровотечения, определение степени ретракции сгустка крови и др.) – наиболее надежный способ диагностики тромбоцитопенической пурпуры.
Для дифференциальной диагностики тромбоцитопенической пурпуры от лейкоза, красной волчанки, тромбоцитопатии проводят иммунологические исследования, пункцию красного костного мозга, структурный анализ крови.
Лечение заболевания
Прежде всего, нужно обеспечить ребенку постельный режим. Обычно лечение тромбоцитопенической пурпуры проводят в больнице. При кровотечении десен и слизистой рта пища для ребенка должна быть охлажденной.
Для лечения назначаются глюкокортикоиды и иммунодепрессанты. Рассмотрим их применение поподробнее.
Преднизолон – применяется в течение 2-3 недель в дозировке 2 мг в сутки на каждый килограмм массы тела. Затем идет снижение дозы и отмена препарата. Иногда применяются короткие курсы по 7 дней с дозировкой 3 мг в сутки на каждый килограмм массы тела. Между такими курсами делают перерыв 5-7 дней. В большинстве случаев такая методика помогает, однако у некоторых пациентов после отмены преднизолона может возникнуть рецидив болезни.
Иногда применяются короткие курсы по 7 дней с дозировкой 3 мг в сутки на каждый килограмм массы тела. Между такими курсами делают перерыв 5-7 дней. В большинстве случаев такая методика помогает, однако у некоторых пациентов после отмены преднизолона может возникнуть рецидив болезни.
Иммуноглобулины – применяются в сочетании с основными препаратами (обычно с глюкокортикоидами). Чаще всего назначается внутривенное введение Ig 0,4 мг/кг в сутки, курс – 5 дней. Если эти препараты не улучшают ситуацию, то применяют цитостатики.
При слабом эффекте глюкокортикоидов и иммуноглобулинов рассматривается целесообразность проведения спленэктомии – операции по удалению селезенки. Как правило, такую операцию проводят детям от 5 лет, помогает она в 70% случаев.
Смертность от тромбоцитопенической пурпуры составляет 1-2% случаев. Основная причина – кровоизлияние в головной мозг. За последние годы в связи с развитием медицины врачам удалось существенно сократить количество летальных исходов заболевания.
Профилактика
Никаких профилактических мер по предупреждению тромбоцитопенической пурпуры не разработано. Профилактика сводится к предотвращению возможных рецидивов. Среди возможных мер профилактики можно выделить особое внимание детям при вакцинации, индивидуальный подход к детям с повышенным риском заболевания. После полного выздоровления от пурпуры пациенты находятся на учете в течение 5 лет, регулярно сдают кровь для анализа количества тромбоцитов. При заболевании другой инфекционной болезнью необходимо проведение тщательного обследования.
Идиопатическая тромбоцитопеническая пурпура у детей: алгоритм лечения и дискуссионные вопросы
Статья в формате PDF
Согласно современному определению, идиопатическая тромбоцитопеническая пурпура (ИТП, иммунная тромбоцитопения) представляет собой приобретенное иммунно-опосредованное заболевание, характеризующееся изолированной тромбоцитопенией, возникновение которой вызвано разрушением тромбоцитов антителами. ИТП может развиваться как у взрослых, так и у детей. Развитию ИТП у детей часто предшествует вирусная респираторая инфекция. В отличие от взрослых, у большинства педиатрических пациентов ИТП имеет доброкачественное течение, характеризуясь низким риском возникновения кровотечений и самоизлечением. Тем не менее у некоторых детей течение ИТП все же может осложняться значимыми кровотечениями, в частности внутричерепным кровоизлиянием. Кроме того, примерно у 20% пациентов это заболевание может принимать хронический характер.
ИТП может развиваться как у взрослых, так и у детей. Развитию ИТП у детей часто предшествует вирусная респираторая инфекция. В отличие от взрослых, у большинства педиатрических пациентов ИТП имеет доброкачественное течение, характеризуясь низким риском возникновения кровотечений и самоизлечением. Тем не менее у некоторых детей течение ИТП все же может осложняться значимыми кровотечениями, в частности внутричерепным кровоизлиянием. Кроме того, примерно у 20% пациентов это заболевание может принимать хронический характер.
Эпидемиология
За последнее десятилетие благодаря проведению крупных клинических и популяционных когортных исследований учеными были получены новые данные об эпидемиологии ИТП. Так, в датированном 2017 г. обзоре G.Moulis и соавт. приводятся следующие эпидемиологические данные: частота ИТП оценивается на уровне 3-4 случая на 100 тыс. населения в год, а риск развития внутричерепного кровоизлияния составляет около 1% в год. При этом заболевание несколько чаще встречается у лиц женского пола, а пиковые показатели заболеваемости приходятся на детский возраст и на возраст более 60 лет.
Персистирующая, хроническая и рефрактерная ИТП – определения понятий
В зависимости от продолжительности сохранения симптомов ИТП классифицируется следующим образом: впервые диагностированная (длительность заболевания <3 мес), персистирующая (3-12 мес) и хроническая (>12 мес). Следовательно, ИТП определяется как персистирующая в том случае, когда тромбоцитопения сохраняется у пациента спустя 3-12 мес после первого установления диагноза. Однако в определении понятия рефрактерной ИТП консенсуса нет. Так, у взрослых рефрактерная ИТП определяется как заболевание, при котором отсутствует ответ на лечение либо отмечаются рецидивы после спленэктомии, – критерий, который не может быть применен к педиатрической популяции, поскольку оперативное вмешательство во многих случаях не рассматривается в качестве терапии второй линии (A. Cuker, C.E. Neunert, 2016). Поэтому было предложено, чтобы это определение относилось к категории детей со значимыми кровотечениями, у которых не достигнут ответ на терапию первой линии, либо детей без значимого кровотечения, основная цель лечения которых состоит в улучшении качества жизни. Современный алгоритм подтверждения диагноза ИТП и разработки плана лечения представлен на рисунке (A. Cuker, C.E. Neunert, 2016; R. Beruecco et al., 2018).
Современный алгоритм подтверждения диагноза ИТП и разработки плана лечения представлен на рисунке (A. Cuker, C.E. Neunert, 2016; R. Beruecco et al., 2018).
У младенцев в возрасте <1 года должна быть рассмотрена вероятность наличия врожденной тромбоцитопении или ИТП, вторичной по отношению к фоновому иммунодефициту. Сведения о рецидивирующей инфекции или о наличии сопутствующих иммунно-опосредованных цитопений в анамнезе должны побудить врача предположить имеющийся у ребенка первичный иммунодефицит. В этих случаях рекомендуется углубленное обследование пациента у клинического иммунолога. Важно также принимать во внимание, что ИТП может иметь вторичный характер по отношению к другим аутоиммунным заболеваниям. Поэтому следует исключать системную красную волчанку, антифосфолипидный синдром и другие аутоиммунные заболевания соединительной ткани у пациентов со сходными клиническими проявлениями (независимо от длительности заболевания) и как минимум один раз в год – у всех пациентов с хронической ИТП (особенно у девочек-подростков или после продолжительного течения заболевания; D. Provan et al., 2010; C. Neunert et al., 2011).
Provan et al., 2010; C. Neunert et al., 2011).
Современные подходы к лечению персистирующей и рефрактерной ИТП у детей
Когда речь идет о педиатрических пациентах с подозрением на ИТП, наиболее важным шагом перед началом лечения является оценка того, имеются ли у больного геморрагические проявления. Лечение следует назначать только пациентам с активными кровотечениями (кроме исключительно кожного кровоизлияния). Профилактика кровотечений у пациентов без симптомов была бы оправдана только в случае хирургического вмешательства или в случае, если ответственный за лечение клиницист считает, что у данного ребенка имеется высокий риск кровотечения, ассоциированный с его физической активностью (R. Beruecco et al., 2018). Другие факторы, такие как семейные обстоятельства (тревожность родителей либо социально-экономический статус среди прочих) или качество жизни пациента, также должны приниматься во внимание во время планирования лечения, при этом всегда следует индивидуально оценивать соотношение его рисков и преимуществ (J. М. Journeycake, 2012).
М. Journeycake, 2012).
Если после надлежащего обследования делается вывод о том, что лечение показано, в качестве начальной стратегии рекомендуется применение препаратов первой линии – иммуноглобулинов и преднизолона. Следует избегать использования кортикостероидов в течение более чем 7-10 суток. От введения анти-D-иммуноглобулина необходимо воздержаться ввиду ранее полученных сообщений о развитии после его использования тяжелой гемолитической анемии (D. Provan et al., 2010). Методы лечения второй линии следует применять только у тех пациентов, у которых не достигнут ответ на терапию первой линии или которым требуется длительное лечение кортикостероидами с целью достижения адекватного ответа (C. Neunert et al., 2011; M. Michel, 2013). Они включают иммуносупрессивную терапию, назначение ритуксимаба, АР-ТПО и проведение спленэктомии. В таблице обобщены методы лечения, наиболее часто используемые в случаях персистирующей и рефрактерной ИТП (с указанием соответствующих дозировок и частоты ответа).
Иммуносупрессивная терапия с использованием таких препаратов, как циклоспорин, дапсон, дексаметазон или микофенолата мофетил, хорошо переносится и, по-видимому, не вызывает значимых осложнений. До сих пор нет доказательств более высокой частоты ответа в случае применения одного из этих препаратов в сравнении с другими (A. Cuker, C.E. Neunert, 2016). Более того, эти препараты пока не были зарегистрированы регуляторными агентствами для лечения ИТП ввиду того, что доступные в отношении их использования при данной патологии научные доказательства были получены в ходе обсервационных и (в большинстве случаев) ретроспективных исследований.
Пока нет доказательств и в пользу того, что при ИТП ритуксимаб более эффективен, чем другие виды лечения. Хотя целесообразность его применения у взрослых была доказана, и в литературе описываются клинические случаи с достижением стойкого ответа, следует принимать во внимание, что введение этого препарата детям может приводить к серьезным нежелательным эффектам (J. M. Journeycake, 2012).
M. Journeycake, 2012).
В лечении пациентов с персистирующей или рефрактерной ИТП сегодня также используют АР-ТПО (эльтромбопаг и ромиплостим), при этом отмечается их адекватная переносимость и незначительное количество нежелательных явлений (C. Neunert et al., 2016; K. Ramaswami et al., 2014). Частота достижения долгосрочного ответа на фоне применения этих препаратов аналогична таковой при применении циклоспорина, дапсона или микофенолата мофетила (составляет примерно 45%), однако в случае АР-ТПО эти данные были получены в рандомизированных клинических исследованиях (J.B. Bussel et al., 2011, 2015; J.D. Grainger et al., 2015; M.D. Tarantino et al., 2016). В связи с этим важно отметить, что хотя одобренное показание к назначению АР-ТПО для лечения детей с ИТП в настоящее время ограничивается хронической формой заболевания, в категорию лиц с хронической ИТП на момент выполнения исследований были также включены пациенты, у которых ИТП персистировала на протяжении более чем 6 месяцев. Таким образом, эффективность АР-ТПО уже была доказана и для лечения персистирующей ИТП. Кроме того, сообщается, что у пациентов, у которых изначально получен ответ на лечение АР-ТПО, но в последующем они были вынуждены его прекратить, рецидив тромбоцитопении не отмечался (C. Neunert et al., 2016).
Таким образом, эффективность АР-ТПО уже была доказана и для лечения персистирующей ИТП. Кроме того, сообщается, что у пациентов, у которых изначально получен ответ на лечение АР-ТПО, но в последующем они были вынуждены его прекратить, рецидив тромбоцитопении не отмечался (C. Neunert et al., 2016).
Спленэктомия продолжает оставаться тем видом лечения, который характеризуется наиболее высокой частотой достижения ответа. Безопасность этого хирургического вмешательства повысилась в последние годы вследствие использования антибиотикопрофилактики и вакцинации, а также совершенствования методов выявления и прогнозирования тромбоэмболических событий, которые могут развиваться у данной категории пациентов в средне- и долгосрочной перспективе (J.M. Journeycake, 2012). Однако сейчас, когда стали доступны АР-ТПО, обладающие лучшим профилем безопасности, представляется целесообразным их применение до спленэктомии с целью ее отсрочки.
Ритуксимаб в качестве терапии второй линии у детей: за и против
Показание к назначению ритуксимаба при ИТП основано на его способности контролировать гуморальный иммунный ответ посредством деплеции CD20+ В-клеток. Имеются также доказательства того, что ритуксимаб может модулировать клеточно-опосредованный иммунный ответ путем увеличения количества циркулирующих регуляторных Т-клеток и предотвращения активности аутореактивных Т-клеток (A. Cuker, C.E. Neunert, 2016). Хотя инструкция по медицинскому применению ритуксимаба не включает показания ИТП у детей, в медицинской литературе имеется довольно много ссылок на работы о его использовании. В одном проспективном исследовании, в котором оценивали применение ритуксимаба у 36 педиатрических пациентов, был сделан вывод о том, что результаты его использования могут быть благоприятными у некоторых пациентов с хронической ИТП (C.M. Bennett et al., 2006). Предикторами хорошего ответа на лечение ритуксимабом являются начальный полный ответ, пролонгированная деплеция В-клеток (V.L. Patel et al., 2012), хороший ответ на применение кортикостероидов и вторичный характер ИТП (R.F. Grace et al., 2012). В другом ретроспективном исследовании описаны долгосрочные исходы (5 лет) применения ритуксимаба у детей и взрослых с ИТП: в то время как частота начального ответа составляла 57%, количество пациентов со стойким ответом было намного меньше – примерно 26% (V.
Имеются также доказательства того, что ритуксимаб может модулировать клеточно-опосредованный иммунный ответ путем увеличения количества циркулирующих регуляторных Т-клеток и предотвращения активности аутореактивных Т-клеток (A. Cuker, C.E. Neunert, 2016). Хотя инструкция по медицинскому применению ритуксимаба не включает показания ИТП у детей, в медицинской литературе имеется довольно много ссылок на работы о его использовании. В одном проспективном исследовании, в котором оценивали применение ритуксимаба у 36 педиатрических пациентов, был сделан вывод о том, что результаты его использования могут быть благоприятными у некоторых пациентов с хронической ИТП (C.M. Bennett et al., 2006). Предикторами хорошего ответа на лечение ритуксимабом являются начальный полный ответ, пролонгированная деплеция В-клеток (V.L. Patel et al., 2012), хороший ответ на применение кортикостероидов и вторичный характер ИТП (R.F. Grace et al., 2012). В другом ретроспективном исследовании описаны долгосрочные исходы (5 лет) применения ритуксимаба у детей и взрослых с ИТП: в то время как частота начального ответа составляла 57%, количество пациентов со стойким ответом было намного меньше – примерно 26% (V. L. Patel et al., 2012). Эта постепенная утрата терапевтического ответа может быть обусловлена персистенцией аутореактивных клеточных клонов в герминативных центрах лимфатических узлов и костном мозге (J.M. Journaycake et al., 2012).
L. Patel et al., 2012). Эта постепенная утрата терапевтического ответа может быть обусловлена персистенцией аутореактивных клеточных клонов в герминативных центрах лимфатических узлов и костном мозге (J.M. Journaycake et al., 2012).
Назначение ритуксимаба в качестве терапии второй линии у педиатрических пациентов весьма противоречиво. До появления в арсенале врачей АР-ТПО в нескольких публикациях уже рекомендовалось выполнять спленэктомию у пациентов с рефрактерной ИТП (по возможности откладывая ее до 12 месяцев от начала заболевания; C. Neunert et al., 2011; H. Tamary et al., 2010). Хотя применение ритуксимаба у детей с хронической или рефрактерной ИТП было предложено в качестве альтернативы спленэктомии, авторы подчеркивали его потенциальные нежелательные эффекты (такие как сывороточная болезнь, повышенный риск развития вирусной инфекции, реактивации вируса гепатита В или вторичной гипогаммаглобулинемии), а также другие особенности, связанные с его введением, в частности необходимость отложить вакцинацию на срок до 6 месяцев после завершения лечения.
Самые последние руководства (M. Michel, 2013; A. Cuker, C.E. Neunert, 2016; J.M. Journaycake et al., 2012; A.L. Bredlau et al., 2011), изданные уже после выведения на фармацевтический рынок АР-ТПО, предлагают индивидуализированный подход к лечению. Однако ввиду отсутствия рандомизированных контролируемых исследований эти рекомендации не основаны на более высоком уровне доказательности чем экспертные мнения. Некоторые авторы продолжают рассматривать ритуксимаб как вариант лечения второй линии (наряду с АР-ТПО), но ряд других ученых решительно отстаивают использование именно АР-ТПО в качестве предпочтительной альтернативы. Это в основном обусловлено тем, что несмотря на отсутствие долгосрочных данных, в настоящее время имеются доказательства более стойкого ответа на лечение АР-ТПО и незначительного количества побочных эффектов. Фактически даже у перенесших спленэктомию пациентов, у которых не получен ответ на другие линии терапии, применение АР-ТПО может быть полезно после неудачного результата операции (M.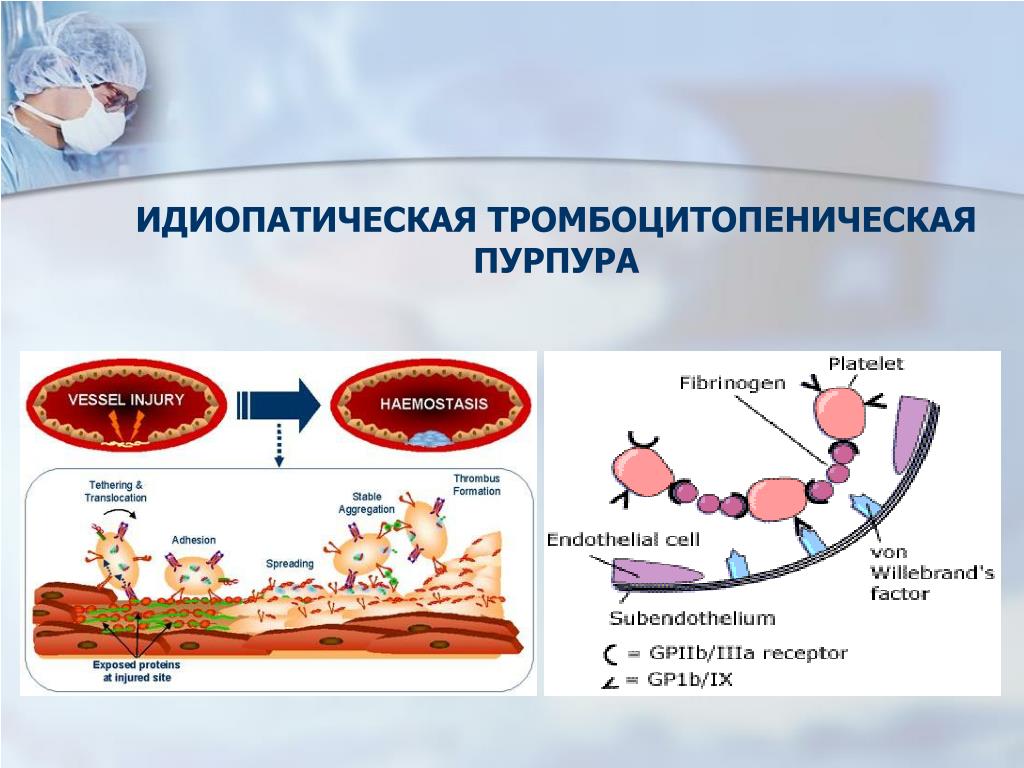 E. Osman, 2012). Наконец, в отличие от ритуксимаба, эльтромбопаг был официально зарегистрирован для лечения педиатрических пациентов с хронической ИТП (как указано в его инструкции по медицинскому применению).
E. Osman, 2012). Наконец, в отличие от ритуксимаба, эльтромбопаг был официально зарегистрирован для лечения педиатрических пациентов с хронической ИТП (как указано в его инструкции по медицинскому применению).
В заключение следует отметить, что, исходя из имеющихся в настоящее время доказательств, ритуксимаб, очевидно, не должен использоваться в качестве терапии второй линии у педиатрических пациентов с рефрактерной, персистирующей или хронической ИТП.
Роль и место спленэктомии в лечении педиатрических пациентов с ИТП на современном этапе
Всего несколько лет назад спленэктомия являлась одной из основных стратегий лечения ИТП у взрослых и детей в возрасте старше 5 лет. После внедрения в клиническую практику ритуксимаба фармакотерапия начала вытеснять хирургические вмешательства в нише лечения второй линии (C. Neunert et al., 2011; H. Tamary et al., 2010). В настоящее время многие эксперты рекомендуют использовать АР-ТПО у пациентов, у которых не достигнут ответ на первоначальное лечение кортикостероидами и иммуноглобулином, перед применением ритуксимаба либо перед выполнением оперативного вмешательства (A. L. Bredlau et al., 2011).
L. Bredlau et al., 2011).
Хотя в большинстве руководств и не рекомендуется выполнять спленэктомию до тех пор, пока продолжительность ИТП не составит как минимум 12 месяцев (A. Schifferli, T. Kuhne, 2013), ее проведение по-прежнему остается дискуссионным вопросом. Некоторым пациентам – например, детям в возрасте младше 5 лет – спленэктомия вообще не выполняется, а в других ситуациях от ее проведения могут отказываться родители либо законные опекуны ребенка. У всех остальных пациентов, которые фактически являются кандидатами на проведение спленэктомии, риски ассоциированы с необратимым характером этого оперативного вмешательства. Поэтому, несмотря на хороший первоначальный ответ (70-85% случаев) и на тот факт, что у большинства пациентов сохраняется нормальное количество тромбоцитов через 5 лет после вмешательства (60-70% случаев), нельзя игнорировать ассоциированную с применением этого хирургического метода лечения заболеваемость (J.M. Journaycake et al., 2012; T. Kuhne et al., 2007; R. Ahmed et al., 2016). Так, риск развития инфекций у перенесших спленэктомию пациентов достигает 11-16% даже на фоне правильной вакцинации и применения антибиотикопрофилактики, доля пациентов с развитием тромбоза после операции колеблется в диапазоне 1,6-4,3%, а риск тяжелого интра- или послеоперационного кровотечения составляет 0,78% (S. Boyle et al., 2013).
Поскольку преимущества спленэктомии, по-видимому, все же не перевешивают ее недостатки у детей, это вмешательство должно использоваться лишь в отдельных случаях. В частности, оно показано тем педиатрическим пациентам, которые не переносят медикаментозное лечение либо не отвечают на него (включая кортикостероиды, иммуноглобулины, АР-ТПО и иммуносупрессивную терапию). Спленэктомия также однозначно показана пациентам с жизнеугрожающим кровотечением, хотя это крайне редкое явление при ИТП. Наконец, выполнение спленэктомии также может рассматриваться у пациентов, которые несмотря на получение другого лечения имеют неудовлетворительное связанное со здоровьем качество жизни (J.M. Journaycake et al., 2012).
Спленэктомия (планируемая только у пациентов в возрасте старше 5 лет) должна проводиться в отделениях персоналом, имеющим опыт лапароскопического выполнения данной операции. Перед процедурой пациент должен получить все соответствующие вакцины согласно действующим рекомендациям, а в послеоперационный период ему следует назначить надлежащую антибиотикопрофилактику (J.M. Journaycake et al., 2012). К сожалению, не существует какого-либо известного прогностического фактора, позволяющего предположить, у каких пациентов будет получен ответ на оперативное лечение. Таким образом, последние рекомендации требуют от врачей исчерпать все возможности медикаментозного лечения детей с хронической ИТП, прежде чем прибегнуть к спленэктомии, при этом особый акцент делается на применение АР-ТПО (рис.).
Возможности долгосрочного применения АР-ТПО у детей: в фокусе внимания – аспекты безопасности
Поскольку была подтверждена краткосрочная и долгосрочная безопасность и эффективность применения АР-ТПО при ИТП с длительностью течения более 6 месяцев, частота назначения данных препаратов в последние годы значительно возросла. Хотя известно, что существуют нежелательные явления, ассоциированные с применением этих лекарственных средств, доступные данные об их частоте у детей все еще весьма скудны.
Применение эльтромбопага ассоциировалось с развитием нарушений функции печени (повышение уровня печеночных ферментов в сыворотке крови). Однако существуют доказательства того, что показатели печеночной функции нормализуются после прекращения лечения, поэтому данное осложнение не должно представлять собой проблему в долгосрочной перспективе (J.B. Bussel et al., 2009).
Фиброз костного мозга был описан у взрослых пациентов, получавших лечение обоими типами АР-ТПО, но фактический риск возникновения этого осложнения в педиатрической популяции остается неизвестным. Хотя клинические исследования по изучению применения эльтромбопага в педиатрической популяции не включали данную переменную, о случаях возникновения этого нежелательного явления сообщалось в литературе (W. Ghanima et al., 2014). Что касается ромиплостима, то в клинических исследованиях, которые продолжаются в настоящее время, оценивают развитие фиброза и последующие исходы, чтобы определить, будет ли отмечаться спонтанное разрешение наблюдаемых аномалий после прекращения лечения, как у взрослых (D.J. Kuter et al., 2009).
Учитывая отсутствие убедительных данных и каких-либо сообщений о случаях значимого фиброза костного мозга у детей (наивысшие степени фиброза – I-II; K. Ramaswamy et al., 2014; W. Ghanima et al., 2014; J.D. Grainger et al., 2014), некоторые группы исследователей рекомендуют выполнение серийных биопсий каждые 18 месяцев с целью мониторинга потенциальных изменений в костном мозге (W. Ghanima et al., 2014). Периодическая оценка мазков периферической крови экспертом-гематологом может помочь исключить наличие косвенных признаков миелофиброза: анизоцитоза, пойкилоцитоза, дакроцитов, ядерных эритроцитов и полихромазии.
Лечение АР-ТПО у взрослых пациентов также ассоциировалось с тромбозом. Однако пока не ясно, связан ли риск тромбоза с лечением или с самим заболеванием (J.B. Bussel et al., 2009). У детей единственными доступными доказательствами является сообщение о двух случаях связанного с лечением эльтромбопагом тромбоза в недавно опубликованных сериях клинических случаев из США (K. Ramaswamy et al., 2014), поэтому фактический риск такого лечения в педиатрической популяции еще предстоит установить. В настоящее время врачам рекомендуется поддерживать высокую настороженность в плане своевременного выявления тромботических осложнений и принимать во внимание другие факторы риска их развития, такие как ожирение, использование гормональных методов контрацепции у подростков или наличие сведений о тромбозе в семейном анамнезе пациента перед лечением.
***
Таким образом, внедрение в клиническую практику АР-ТПО существенно расширяет возможности лечения педиатрических пациентов с ИТП, а также устанавливает новые подходы к ведению больных с персистирующей, хронической или рефрактерной к терапии первой линии формой заболевания, давая возможность отсрочить применение более агрессивных методов лечения (назначение ритуксимаба или спленэктомии). Однако поскольку препараты этой группы были разработаны относительно недавно, экспертам следует осуществлять мониторинг результатов их применения в клинической практике с целью выявления потенциальных нежелательных явлений.
Подготовила Елена Терещенко
Тематичний номер «Педіатрія» № 4 (47) грудень 2018 р.
СТАТТІ ЗА ТЕМОЮ Педіатрія
29.04.2021
Педіатрія
Ендокринологія
Цукровий діабет у дітей: виклики сьогодення і сучасний менеджмент, доступний в Україні
2 березня 2021 року, за підтримки компанії «Санофі», у форматі онлайн відбувся науковий симпозіум «Тожео СолоСтар – нові можливості в досягненні компенсації цукрового діабету (ЦД) в дітей». Із оригінальними доповідями перед учасниками заходу виступили провідні українські ендокринологи та експерти з Німеччини і Польщі.
…
28.03.2021
Гастроентерологія
Педіатрія
Неінвазивні біомаркери у діагностиці запальних захворювань кишечнику у дітей
Запальні захворювання кишечнику (ЗЗК) – група хронічних рецидивуючих захворювань, які виникають унаслідок невідповідності імунної відповіді на кишкові коменсальні мікроорганізми у генетично схильних осіб, що призводить до запальної реакції з формуванням виразок у шлунково-кишковому тракті (ШКТ). В останні роки як патогенетичні механізми розглядають роль мікробіому, підвищеної проникності слизової оболонки кишечнику, оксидативного стресу й епігенетики [1]. До ЗЗК належать такі захворювання, як виразковий коліт (ВК) та хвороба Крона (ХК). …
24.03.2021
Педіатрія
Коректна доза препарату як ключовий фактор ефективної терапії
Дитяча популяція характеризується значними анатомо-фізіологічними відмінностями між особами різного віку (недоношеними та доношеними новонародженими, дітьми раннього, шкільного віку, підлітками та юнаками). Спектр лікарських форм та доз медичних препаратів, які можуть застосовуватися у пацієнтів різних вікових категорій, є дуже широким. Зокрема, доза одного препарату для дорослого пацієнта та малюка може відрізнятися у 50 разів. Тому завжди існує потреба у розробці лікарських засобів для дітей із урахуванням концентрації, інтенсивності дії препарату та можливості застосування різних доз….
24.03.2021
Педіатрія
Клінічне значення визначення фракції оксиду азоту у повітрі, що видихається
Проблема алергії у дітей та дорослих із кожним роком стає все більш гостро в Україні та світі. У розвинених країнах майже 40% людей страждають від алергічного риніту (L.M. Wheatley, A. Togias, 2015), атопічний дерматит турбує приблизно 20% населення (S.F. Thomsen, 2014), 6% мають алергію на один або більше продуктів харчування (S.H. Sicherer, H.A. Sampson, 2014). Окремо слід виділити бронхіальну астму (БА) – захворювання, яке суттєво впливає на якість життя. …
Симптомы и диагностика идиопатической тромбоцитопенической пурпуры
Идиопатическая тромбоцитопеническая пурпура (ИТП) — заболевание не только редкое, но и непростое с точки зрения диагностики: четких клинических или лабораторных критериев для его определения на сегодняшний день не существует. А его симптомы могут быть признаками и другими патологий. Как же проявляется ИТП? И какие обследования проводят этот диагноз?
Симптомы ИТП
Первым внешним проявлением, на которое обычно обращают внимание пациенты, является так называемый геморрагический синдром — на коже и слизистых появляются кровоизлияния, синяки, гематомы, петехии (на коже появляются точечные кровоизлияния в виде сыпи). Могут беспокоить кровотечения — носовые, десневые, длительные обильные менструальные. В более тяжелых случаях — кровотечение внутренних органов (чаще других — желудочно-кишечные). Кровь может появиться в моче или при дефекации. Случаются также кровоизлияния в головной мозг, в сетчатку глаза, геморроидальное кровотечение (это совсем редкие случаи).
Геморрагический синдром может быть выражен в разной степени — от петехий до серьезных кровоизлияний. Примерно треть пациентов обращаются к врачу, когда кровоточивость наступает уже III — IV степени, то есть практически когда существует жизнеугрожающих кровотечений. При этом 20% пациентов в начале заболевания вообще не сталкиваются с проявлениями геморрагического синдрома.
Второй характерный признак ИТП — тромбоцитопения. Число тромбоцитов в крови падает ниже <100 000 / мкл. Четкой взаимосвязи между уровнем тромбоцитов и риском развития кровотечений нет.
Ряд симптомов ИТП требует особого внимания.
Признаки жизнеугрожающих состояний при ИТП:
- тошнота, рвота с кровью, сильная боль в животе;
- кровь в кале (черный стул), в моче;
- слабость, учащенный пульс, снижение артериального давления;
- острая боль в глазу и / или нарушение зрения;
- покалывание, онемение или слабость одной половины лица или части тела;
- спутанная речь или проблемы с пониманием речи других людей, нарушение регуляции;
- головокружение, сильная головная боль без причины;
- отек и / или боль в конечности;
- внезапная одышка, особенно с острой болью в груди и / или учащенным дыханием;
- обильные и / или длительные менструальные кровотечения;
- носовое кровотечение или кровотечение из раны, которое не удается достичь самостоятельно.
Диагностика ИТП
Сложность диагностики идиопатической тромбоцитопенической пурпуры состоит в том, что это диагноз исключения. То есть специфических клинических или лабораторных критериев для определения этой болезни на сегодняшний день не существует. Бывает так, что, обращаясь с тромбоцитопенией или подозрением на ИТП, пациенты после прохождения обследования узнают, что у них совершенно другое заболевание. Именно поэтому так важна расширенная диагностика для истинных причин снижения тромбоцитов.
И хоть точных диагностических маркеров пока нет, протокол обследований при подозрении на ИТП, конечно, есть. Он был разработан специалистами ФГБУ «НМИЦ гематологии» Минздрава России и национальных клинических рекомендаций. Методы обследования делятся на основные (обязательные) и первые информативные.
В первую очередь собирается анамнез пациента. Важно установить, какие факторы предшествовали заболеванию (например, инфекции, стресс, вакцинация, прием лекарственных препаратов, сердечно-сосудистые патологии, варикозная болезнь и т. Д.). И семейный анамнез — нужно выяснить, были ли болезни системы кроветворения у родственников. Проводится объективный физический осмотр пациента. Назначаются лабораторные тесты для диагностики ИТП.
Обязательные обследования:
- Общий анализ крови с обязательным оптическим подсчетом числа тромбоцитов (по Фонио), определением количества ретикулоцитов, оценкой морфологии тромбоцитов (микроформы и гигантские тромбоциты), эритроцитов, нейтрофилов, СОЭ.
- Биохимический анализ крови.
- Коагулограмма (АЧТВ, протромбиновый индекс, тромбиновое время, фибриноген). Расширенная коагулограмма с агрегацией тромбоцитов с АДФ, коллагеном, ристомицином, адреналином. Уровень антитромбина III, D-димер.
- Количественный иммунохимический анализ крови.
- ВИЧ.
- Вирусы гепатитов В и С.
- Helicobacter pilori — у пациентов с отягощенным анамнезом и / или клиническими проявлениями гастрита, язвенной болезни желудка и двенадцатиперстной кишки.
- Исследование костного мозга (цитологическое и гистологическое). Гистологическое исследование костного мозга при рецидивирующих и резистентных (в течение шести месяцев) формах ИТП, перед спленэктомией, у пациентов старше 60 лет, при малом числе МКЦ в миелограмме, подозрении на вторичный генез тромбоцитопении.
- Герпес-вирусы (антитела и ПЦР). ПП герпес-вирусов при подозрении на рецидив, латентную инфекцию или персистенцию.
- Прямая проба Кумбса.
- Маркеры тромбофилии — при наличии тромбозов в анамнезе или подозрении на тромбоцитопению потребления.
- УЗИ или КТ органов брюшной полости и забрюшинного пространства.
- Рентгенография или КТ органов грудной клетки.
- Обследование для исключения онкологических заболеваний.
Потенциально полезные тесты
- Антитела к гопротеинам (тромбоцитассликрованные).
- Антинуклеарные антитела.
- Антитела к нативной (двуспиральной) ДНК.
- Волчаночный антикоагулянт.
- Антитела к кардиолипину (IgG и IgM) и другим фосфолипидам.
- Антитела к бета-2-гликопротеину 1 (IgG и IgM).
- Антитела к ТПО и гормоны щитовидной железы.
- Тест на беременность у женщин детородного возраста.
Как ставится диагноз
После как все другие причины тромбоцитопении были исключены диагноз ИТП ставится по совокупности сразу нескольких диагностических показателей:
- Изолированная тромбоцитопения <100 000 / мкл агента, минимум в двух последовательных анализах крови.
- Отсутствие морфологических и функциональных аномалий тромбоцитов.
- Отсутствие патологии лимфоцитов, гранулоцитов и эритроцитов.
- Нормальные показатели гемоглобина, эритроцитов и ретикулоцитов, если не было существенной кровопотери.
- Повышенное или нормальное количество мегакариоцитов в миелограмме.
- Нормальные размеры селезенки.
- Наличие тромбоцитассоциированных антител в высоком титре (нормальный титр не исключает ИТП).
Идиопатическая тромбоцитопеническая пурпура — орфанное заболевание, которое, согласно постановлению правительства РФ, входит в перечень 24 жизнеугрожающих и прогрессирующих. Несмотря на то, что это не генетическая болезнь, вылечить ее невозможно, она остается с человеком на всю жизнь. Однако при правильном подобранном и своевременном лечении заболевание можно контролировать. Именно поэтому так важно вовремя и в полном объеме исследования и начать терапию.
Лечение болезни верльгофа (тромбоцитопеническая пурпура). Список клиник, рейтинг, отзывы, цены
О заболевании
ИТП — это состояние, когда у человека слишком легко появляются синяки и ссадины. У человек также могут легко возникать кровотечения. Это состояние развивается, если у человека низкий уровень тромбоцитов в крови. Тромбоциты ответственны за свертывание крови, что жизненно важно для остановки кровотечения, а также для заживления синяков.
ИТП может развиваться у взрослых и детей. Интересно, что детям намного легче оправиться от этого состояния, а для взрослых это состояние может стать долгосрочным. Кроме того, дети обычно восстанавливаются без лечения. У детей основной причиной идиопатической тромбоцитопенической пурпуры является вирусная инфекция, которая влияет на процесс свертывания крови, а именно на уровни тромбоцитов в крови. У взрослых могут быть легкие и тяжелые случаи идиопатической тромбоцитопенической пурпуры. В легких случаях человек может даже не заметить, что у них низкий уровень тромбоцитов. В тяжелых случаях существует риск развития внутреннего кровоизлияния в результате внутреннего кровотечения, поэтому важно пройти лечение, чтобы избежать такого риска.
У детей, причинами которые идиопатической тромбоцитопенической пурпуры, являются грипп и эпидемический паротит. У взрослых идиопатическая тромбоцитопеническая пурпура проявляется как аутоиммунное состояние, когда иммунная система начинает бороться против самого себя. Это состояние чаще встречается у женщин.
Симптомы
- Чрезмерные синяки
- Частые кровотечения
- Носовые кровотечения
- Тяжелые менструации у женщин
- Кровь в моче в некоторых случаях
- Кровотечение из десен
- Слабость
- Усталость
Диагностика
- Во время общего обследования врач спрашивает у человека, страдал ли он от аутоиммунного состояния. У детей врач спросит, были ли ранее инфекции, такие как свинка и грипп
- Развернутый анализ крови используется для подсчета тромбоцитов в крови
- Иногда используется анализ костного мозга, хотя он чаще используется у взрослых для определения точной причины идиопатической тромбоцитопенической пурпуры
Виды лечения
- Консервативное лечение включает назначение лекарств, которые стимулируют выработку тромбоцитов в крови. В некоторых случаях иммунодепрессанты можно назначать для снижения реакции иммунной системы. Кроме того, врач может использовать инъекции, которые повышают количество клеток крови.
- Операция может быть использована для удаления селезенки, чтобы увеличить количество тромбоцитов.
Автор: Доктор Вадим Жилюк
Аутоиммунная тромбоцитопеническая пурпура. Ведущие доктора | Лучшие клиники | Отзывы
Аутоиммунная или идиопатическая тромбоцитопеническая пурпура – это серьезное заболевание, которое характеризуется изолированным понижением количества тромбоцитов в крови притом, что количество мегакарционитов в костном мозге остается нормальным или наоборот повышается, а также появлением на поверхности тромбоцитов или в сыворотке крови антитромбоцитарных антител являющихся причиной деструкции тромбоцитов. Данное заболевание считается спонтанно начинающимся и имеющим быструю стадию развития, поскольку не имеет идентифицированной до сих пор этиологии.
Лечение аутоиммунной тромбоцитопенической пурпуры в клиниках Германии, Израиля, Австрии, США, Финляндии и Швейцарии проводится при помощи самых современных и эффективных методик которые только существуют в современной медицине.
Преимущества лечения аутоиммунной тромбоцитопенической пурпуре за границей
Лечение аутоиммунной тромбоцитопенической пурпуры за рубежом проводится на основе уменьшения продукции клеток-аутоантител, устранения нарушений связывания таких клеток с тромбоцитами, а также изменение ситуации с деструкцией сенсибилизированных антител тромбоцитов клетками ретикулогистиоцитарной системы.
Нижеперечисленные клиники после проведения там курса лечения могут гарантировать хороший результат в большинстве случаев. Летальность в данных медицинских заведениях не превышает 4% даже в самых сложных ситуациях.
Диагностика аутоиммунной тромбоцитопенической пурпуры за границей
Пациенты рекомендуемых нами клиник с предполагаемой аутоиммунной тромбоцитопенической пурпурой подлежат полному и всестороннему обследованию для выявления всех особенностей и стадии развития заболевания. В качестве диагностических мер используется лабораторные исследования крови, МРТ, УЗИ и пр.
Организация лечения аутоиммунной тромбоцитопенической пурпуры за границей
Для упрощения поиска подходящей гематологической клиники или доктора, Вы можете обратиться к услугам компании «Пациент Менеджмент».
Мы сотрудничаем с нижеперечисленными клиниками напрямую, а потому, если Вам необходима организация поездки в клиники Германии, Израиля, Австрии, США, Финляндии и Швейцарии, то Вы попали в самое подходящее место!
Наши квалифицированные специалисты предоставят Вам всю информацию о том, как проводится лечение такой онкологической болезни как аутоиммунная тромбоцитопеническая пурпура за границей, а затем спланируют и организуют поездку в выбранный гематологический центр.
Сотрудничество с «Пациент Менеджмент» позволит вам сосредоточится на восстановлении собственного здоровья, не отвлекаясь на посторонние дела. А, как известно, выигранное время в лечении – это всегда лучшие шансы на полное выздоровление!
Идиопатическая тромбоцитопеническая пурпура › Болезни › ДокторПитер.ру
Если у ребенка не останавливается кровь, это еще не значит, что у него гемофилия. Патологий, проявляющихся кровоточивостью много, как и причин пониженного свертывания крови. Одно из таких заболеваний – идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа) – обусловлено снижением в крови тромбоцитов.
Признаки
Выделяют два варианта тромбоцитопенической пурпуры – сухой и влажный. При сухом варианте у пациента проявляется только кожный геморрагический синдром, а при влажном – кровоизлияния вместе с кровотечениями из слизистых, гематурией. Геморрагический синдром – образование на коже и слизистых оболочках красных пятен разного размера, причем кровоизлияния могут быть точечными (петехии), реже — полосовидными (вибекс), мелкопятнистыми (экхимозы) или крупнопятнистыми (кровоподтеки). Важно, что эти кровоизлияния часто не соответствуют силе травматического воздействия, появляются спонтанно и преимущественно ночью, на теле одновременно присутствуют кровоизлияния разных видов (петихии, вибексы, экхимозы, кровоподтеки) и разной степени давности (различаются по цвету).
Внутренние органы при этом заболевании не изменены, температура тела нормальная, иногда отмечается тахикардия.
Описание
Тромбоциты – это плоские бесцветные безъядерные клетки дисковидной формы, самые маленькие из всех клеток крови. Они образуются в красном кровяном мозге, живут 2-10 суток и погибают в селезенке и печени. В норме в одном литре крови содержится от 180 до 320 млрд тромбоцитов.
Основная функция тромбоцитов – участие в гемостазе (процессе свертывания крови). При активации тромбоциты становятся круглыми, образуют выросты (псевдоподии), с помощью которых происходит их агрегация (слипание) и адгезия (прилипание к стенке сосуда). Кроме того, в тромбоцитах содержатся факторы свертывания крови, серотонин, фибриноген, ионы Са. При повреждении сосуда эти вещества выбрасываются в кровь. Благодаря им образуется временный сгусток и кровотечение в мелких сосудах останавливается.
Также тромбоциты обеспечивают питание эндотелия кровеносных сосудов, участвуют в регенерации поврежденных сосудов, так как содержат факторы роста, которые стимулируют деление тканей.
Если тромбоцитов мало или их работоспособность нарушена, возникают различные заболевания, для которых характерны кровотечения и кровоизлияния.
Тромбоцитопеническая пурпура известна с древности. Впервые ее описал Гиппократ, а в 1735 году немецкий врач Пауль Готлиб Верльгоф описал не только «болезнь пятнистых геморрагий» у молодых женщин, но и случай спонтанного выздоровления. Еще через 150 лет было доказано, что возникает эта болезнь из-за снижения тромбоцитов в крови. А вот что провоцирует это снижение, так до конца и не ясно.
Однако известно, что возникает болезнь Верльгофа после перенесенных инфекций, вакцинаций, переохлаждения или перегрева, травм, операций, приема различных препаратов.
Существует несколько механизмов развития болезни Верльгофа:
-
тромбоциты разрушаются антителами, которые появляются примерно через 1-3 недели после перенесенной инфекции, профилактической прививки, при переохлаждении, перегревании на солнце, травме или хирургической операции. Это происходит из-за того, что антигены (вирусы, лекарственные средства и др.) оседают на тромбоцитах, антитела атакуют антигены, снижая продолжительность жизни тромбоцитов. Количество их снижается, в результате также снижается свертываемость крови. -
нарушается процесс образования тромбоцитов в красном костном мозге. Антитромбоцитарные антитела могут воздействовать и на мегакариоцитный росток, из которого появляются тромбоциты, а это приводит к качественному и количественному изменению тромбоцитов. -
снижение продолжительности жизни тромбоцитов. При тромбоцитопенической пурпуре они живут от нескольких часов до 1-2 суток. -
аутоиммунный процесс укорочения жизни тромбоцитов.
По времени течения заболевания различают острую (до 6 месяцев) и хроническую формы. При этом выделяют три фазы заболевания:
-
Геморрагический криз. Для этой фазы характерен выраженный геморрагический синдром и значительные изменения лабораторных показателей. -
Клиническая ремиссия. В это время геморрагический синдром исчезает, время кровотечения сокращается, но сохраняется тромбоцитопения. -
Клинико-гематологическая ремиссия. Для этой фазы характерны отсутствие геморрагического синдрома и нормальные лабораторные показатели.
Страдают тромбоцитопенической пурпурой чаще дети и молодые женщины.
Диагностика
Чтобы правильно поставить диагноз, только клинической картины недостаточно, хотя она имеет большое значение. Дополнительно проводят некоторые лабораторные исследования.
Во-первых, определяют количество тромбоцитов в крови. У страдающих тромбоцитопенической пурпурой их очень мало, бывает даже, что количество тромбоцитов снижается до 20 на литр.
Во-вторых, большое значение имеет и длительность кровотечения. Хотя этот показатель далеко не всегда зависит от количества тромбоцитов, так как для свертываемости важны еще и их качество, и многих других многих показателей. Но, в общем, у страдающих тромбоцитопенической пурпурой длительность кровотечения увеличена по сравнению со здоровыми людьми.
В-третьих, снижена степень ретракции кровяного сгустка. Ретракция кровяного сгустка – процесс отделения сгустка крови или тромбоцитарной массы от сыворотки крови. Отсутствие или сниженная ретракция свидетельствует о болезни Верльгофа, но также это состояние возможно при сахарном диабете, лейкемии, болезни Банти, Брайтовой болезни, пневмонии и плеврите.
В-четвертых, так как при этом заболевании снижена концентрация тромбоцитов, снижается и количество серотонина в крови – это еще один диагностический признак.
Диагноз ставят на основании клинической картины и результатов лабораторной диагностики. Основной признак этого заболевания – тромбоцитопения.
Также для диагностики проводят и эндотелиальные пробы – выявляют изменения эндотелия кровеносных сосудов. Для этого существуют:
-
проба жгута (положительна, если при наложении жгута на плечо на коже плеча и предплечья образуются мелкие кровоизлияния), -
молоточковая проба (положительна, если при умеренном постукивании молоточком по коже возникают гематомы), -
проба щипка (положительна, если при шипке кожи под ключицей в течение 24 часов образуется петихии или кровоподтек), -
уколочная проба (положительна, если после укола скарификатором ранка кровоточит больше 4 минут).
Эти пробы при болезни Верльгофа в период криза положительны.
При отсутствии кровопотерь в красной крови и лейкограмме изменений нет. После кровопотери – анемия.
Необходимо дифференцировать тромбоцитопеническую пурпуру с острым лейкозом, системной красной волчанкой, наследственными тромбоцитопеническими пурпурами (синдром Вискотта-Олдрича и синдром Бернара-Сулье), гипо- и аплазии красного костного мозга.
Лечение
Страдающего идиопатической тромбоцитопенической пурпурой с геморрагическим синдромом госпитализируют. Обязателен постельный режим. Если кровотечение серьезное, то вне зависимости от количества тромбоцитов назначают соответствующую терапию. После кровотечений при постгеморрагической анемии назначают препараты, стимулирующие кроветворение, при острой анемии переливают отмытые эритроциты.
Если кровотечений нет, то за пациентом просто наблюдают. По мере угасания симптомов пациенту разрешают вставать. Специальной диеты при этом заболевании нет, но детям при кровоточивости слизистой оболочки рта дают охлажденную пищу.
Летальный исход в результате кровоизлияния в мозг сейчас при этом заболевании случается редко (1-2 %). В основном заболевание заканчивается либо спонтанным выздоровлением, либо ремиссией.
Профилактика
Первичная профилактика не разработана. А вторичная заключается в предупреждении рецидивов заболевания. Так, школьников освобождают от занятий физкультурой, вакцинацию проводят с осторожностью. Страдающим болезнью Верльгофа нельзя переохлаждаться или перегреваться. Необходимо помнить, что некоторые лекарственные препараты могут тормозить агрегацию (слипание) тромбоцитов.
© Доктор Питер
Иммунная тромбоцитопения (ИТП) — Диагностика и лечение
Диагноз
Чтобы диагностировать иммунную тромбоцитопению, ваш врач попытается исключить другие возможные причины кровотечения и низкого количества тромбоцитов, такие как основное заболевание или лекарства, которые вы или ваш ребенок можете принимать.
Анализы крови позволяют проверить уровень тромбоцитов. В редких случаях взрослым может потребоваться исследование костного мозга, чтобы исключить другие проблемы.
Лечение
Людям с легкой иммунной тромбоцитопенией может потребоваться только регулярный мониторинг и проверка тромбоцитов.Дети обычно поправляются без лечения. Большинству взрослых с ITP в конечном итоге потребуется лечение, поскольку состояние часто становится тяжелым или длительным (хроническим).
Лечение может включать несколько подходов, например прием лекарств для увеличения количества тромбоцитов или операцию по удалению селезенки (спленэктомия). Поговорите со своим врачом о рисках и преимуществах вашего лечения. Некоторые люди считают, что побочные эффекты лечения более обременительны, чем последствия самого заболевания.
Лекарства
Ваш врач поговорит с вами о лекарствах или добавках, которые вы принимаете без рецепта, и о том, нужно ли вам прекратить прием лекарств, которые могут подавлять функцию тромбоцитов. Примеры включают аспирин, ибупрофен (Адвил, Мотрин IB и другие) и гинкго билоба.
Лекарства для лечения ITP могут включать:
- Стероиды. Ваш врач, скорее всего, назначит вам пероральный кортикостероид, например преднизон.Как только количество тромбоцитов вернется к безопасному уровню, вы можете постепенно прекратить прием препарата под руководством врача. Не рекомендуется длительное использование этих лекарств, поскольку они могут увеличить риск инфекций, высокого уровня сахара в крови и остеопороза.
- Иммунный глобулин. Если кортикостероиды не помогают, ваш врач может сделать вам инъекцию иммуноглобулина. Этот препарат также можно использовать, если у вас критическое кровотечение или вам нужно быстро увеличить анализ крови перед операцией.Эффект обычно проходит через пару недель.
- Препараты, повышающие выработку тромбоцитов. Лекарства, такие как ромиплостим (Nplate) и элтромбопаг (Promacta), помогают костному мозгу вырабатывать больше тромбоцитов. Эти типы лекарств могут увеличить риск образования тромбов.
- Лекарства прочие. Ритуксимаб (Ритуксан, Труксима) помогает увеличить количество тромбоцитов за счет снижения реакции иммунной системы, которая повреждает ваши тромбоциты. Но этот препарат также может снизить эффективность вакцинации, которая может потребоваться, если вы позже выберете операцию по удалению селезенки.
Хирургия
Если ваше состояние тяжелое или сохраняется, несмотря на начальное медикаментозное лечение, ваш врач может предложить операцию по удалению селезенки. Это быстро устраняет основной источник разрушения тромбоцитов в вашем организме и улучшает количество тромбоцитов, хотя это работает не для всех. Жизнь без селезенки постоянно увеличивает вашу восприимчивость к инфекции.
Неотложная помощь
При использовании ITP может возникнуть тяжелое кровотечение, хотя и редко.Неотложная помощь обычно включает переливание концентратов тромбоцитов. Стероиды и иммуноглобулин также можно вводить через трубку в вену.
Дополнительная информация
Показать дополнительную информацию
Клинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Образ жизни и домашние средства
Если у вас иммунная тромбоцитопения, попробуйте:
- Избегайте контактных видов спорта. В зависимости от риска кровотечения, удары головой во время занятий такими видами спорта, как бокс, боевые искусства и футбол, могут вызвать кровотечение в мозгу. Поговорите со своим врачом о том, какие занятия безопасны для вас.
- Следите за признаками инфекции. Если вам удалили селезенку, обратите внимание на любые признаки инфекции, включая лихорадку, и немедленно обратитесь за медицинской помощью. Инфекции могут быть более серьезными у людей без селезенки.
- Будьте осторожны с лекарствами, отпускаемыми без рецепта. Лекарства, отпускаемые без рецепта, такие как аспирин и ибупрофен (Адвил, Мотрин IB, другие), могут нарушать функцию тромбоцитов.
Подготовка к приему
Поскольку низкое количество тромбоцитов может не вызывать симптомов, проблема часто обнаруживается при сдаче анализа крови по другой причине. Чтобы диагностировать иммунную тромбоцитопению, ваш врач, вероятно, назначит дополнительные анализы крови, которые потребуют забор небольшого количества крови из вены на руке. Он также может направить вас к специалисту по болезням крови (гематологу).
Что вы можете сделать
Вот несколько шагов, которые вы можете предпринять, чтобы подготовиться к встрече:
- Перечислите все симптомы, которые вы испытываете, включая те, которые кажутся не связанными с причиной, по которой вы записались на прием.
- Перечислите ключевую личную информацию, включая серьезные стрессы, изменения в жизни, недавние болезни или медицинские процедуры, такие как переливание крови.
- Перечислите все лекарства, витаминов и пищевых добавок, которые вы принимаете, включая дозы.
- Попросите члена семьи или друга пойти с вами. Помимо поддержки, он или она может записать информацию, полученную от вашего врача или другого персонала клиники во время приема.
- Перечислите вопросы, которые следует задать врачу. Подготовка списка вопросов поможет вам максимально эффективно проводить время вместе.
Вопросы о ITP могут включать:
- Сколько тромбоцитов у меня в крови?
- У меня опасно низкий уровень тромбоцитов?
- Что вызывает мой ITP ?
- Мне нужно больше тестов?
- Это состояние временное или длительное?
- Какие методы лечения доступны и что вы порекомендуете?
- Что будет, если я ничего не сделаю?
- Каковы возможные побочные эффекты предлагаемого вами лечения?
- Есть ли какие-то ограничения, которым я должен следовать?
- Есть ли альтернатива лекарству, которое вы прописываете?
- У вас есть брошюры или другие печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
Иммунная тромбоцитопения (ИТП) — Уход в клинике Мэйо
Лечение идиопатической тромбоцитопенической пурпуры (ИТП) в клинике Майо
Ваша группа по уходу в клинике Майо
В вашу многопрофильную группу экспертов будут входить врачи, специализирующиеся на заболеваниях крови и клеток крови (гематологи), а также другие специалисты по мере необходимости.Они сотрудничают, чтобы обеспечить скоординированный уход.
Расширенная диагностика и лечение
Врачи клиники Майо имеют большой опыт в диагностике ITP , что позволяет отличить его от аналогичных проблем, вызванных основным заболеванием или лекарствами. Они также используют ряд вариантов лечения и исследуют потенциальные методы лечения в будущем.
Экспертиза и рейтинги
Специалисты по иммунной тромбоцитопении (ИТП) клиники Мэйо оказывают комплексную помощь более чем 600 взрослым и детям с ИТП каждый год.
Врачи Mayo используют новейшие технологии и участвуют в исследованиях по улучшению лечения ITP . В клинике Майо у вас может быть доступ к текущим клиническим испытаниям и новым методам лечения ITP .
Расположение, поездки и проживание
Mayo Clinic имеет крупные кампусы в Фениксе и Скоттсдейле, штат Аризона; Джексонвилл, Флорида; и Рочестер, Миннесота. Система здравоохранения клиники Мэйо имеет десятки отделений в нескольких штатах.
Для получения дополнительной информации о посещении клиники Мэйо выберите свое местоположение ниже:
Расходы и страхование
Mayo Clinic работает с сотнями страховых компаний и является поставщиком услуг внутри сети для миллионов людей.
В большинстве случаев клиника Мэйо не требует направления к врачу. Некоторые страховщики требуют направления или могут иметь дополнительные требования для определенного медицинского обслуживания. Приоритет всех посещений определяется медицинской потребностью.
Узнайте больше о приемах в клинику Мэйо.
Пожалуйста, свяжитесь со своей страховой компанией, чтобы проверить медицинское страхование и получить необходимое разрешение до вашего визита. Часто номер службы поддержки вашего страховщика напечатан на обратной стороне вашей страховой карты.
Дополнительная информация о выставлении счетов и страховании:
Клиника Майо в Аризоне, Флориде и Миннесоте
Система здравоохранения клиники Мэйо
Идиопатическая тромбоцитопеническая пурпура | Johns Hopkins Medicine
Что такое иммунная тромбоцитопеническая пурпура?
Иммунная тромбоцитопеническая пурпура (ИТП) — заболевание крови, характеризующееся снижением количества тромбоцитов в крови.Тромбоциты — это клетки крови, которые помогают остановить кровотечение. Снижение тромбоцитов может вызвать легкие синяки, кровоточивость десен и внутреннее кровотечение. Это заболевание вызвано иммунной реакцией на собственные тромбоциты. Его также называют аутоиммунной тромбоцитопенической пурпурой.
- Тромбоцитопения означает снижение количества тромбоцитов в крови.
- Пурпура относится к пурпурному изменению цвета кожи, как при синяке.
ИТП — довольно распространенное заболевание крови, которое может развиться как у детей, так и у взрослых.
Существует две формы ИТП:
- Острая тромбоцитопеническая пурпура. Это обычно поражает маленьких детей в возрасте от 2 до 6 лет. Симптомы могут быть следствием вирусного заболевания, такого как ветряная оспа. Острая ИТП обычно начинается внезапно, и симптомы обычно исчезают менее чем через 6 месяцев, часто в течение нескольких недель. Лечение часто не требуется. Расстройство обычно не повторяется. Острая ИТП — наиболее частая форма заболевания.
- Хроническая тромбоцитопеническая пурпура. Заболевание может развиться в любом возрасте, а симптомы могут длиться минимум 6 месяцев, несколько лет или всю жизнь. У взрослых эта форма встречается чаще, чем у детей, но она действительно поражает подростков. У женщин он встречается чаще, чем у мужчин. Хроническая ИТП может часто повторяться и требует постоянного наблюдения у специалиста по крови (гематолога).
Что вызывает идиопатическую тромбоцитопеническую пурпуру?
При ИТП иммунная система стимулируется атаковать собственные тромбоциты вашего тела.Чаще всего это результат выработки антител против тромбоцитов. В небольшом количестве случаев вид белых кровяных телец, называемых Т-клетками, напрямую атакует тромбоциты. Эта ошибка иммунной системы может быть результатом любого из следующих действий:
- Лекарства (включая лекарства, отпускаемые без рецепта) могут вызывать аллергию, которая перекрестно реагирует с тромбоцитами.
- Инфекции, обычно вирусные, включая вирусы, вызывающие ветряную оспу, гепатит С и СПИД, могут вызывать образование антител, перекрестно реагирующих с тромбоцитами.
- Беременность
- Иммунные расстройства, такие как ревматоидный артрит и волчанка
- Лимфомы низкой степени злокачественности и лейкемии могут вырабатывать аномальные антитела против белков тромбоцитов.
- Иногда причина иммунной тромбоцитопенической пурпуры неизвестна.
Каковы симптомы идиопатической тромбоцитопенической пурпуры?
Нормальное количество тромбоцитов находится в диапазоне от 150 000 до 450 000. При ИТП количество тромбоцитов составляет менее 100000. К тому времени, когда произойдет значительное кровотечение, у вас может быть меньше 10 000 тромбоцитов.Чем ниже количество тромбоцитов, тем выше риск кровотечения.
Поскольку тромбоциты помогают остановить кровотечение, симптомы ИТП связаны с усилением кровотечения. Однако каждый человек может испытывать симптомы по-разному. Симптомы могут включать:
- Пурпурный цвет кожи после того, как под нее «просочилась» кровь. Синяк — это кровь под кожей. У людей с ИТП могут быть большие синяки от неизвестной травмы. Синяки могут появиться в локтевых и коленных суставах просто от движения.
- Крошечные красные точки под кожей, возникающие в результате очень небольших кровотечений.
- Носовые кровотечения
- Кровотечение во рту и / или в деснах и вокруг них
- Обильные менструальные периоды
- Кровь в рвоте, моче или стуле
- Кровотечение в голове. Это самый опасный симптом ИТП. Любая травма головы, возникающая при недостаточном количестве тромбоцитов для остановки кровотечения, может быть опасной для жизни.
Симптомы ИТП могут быть похожи на другие медицинские проблемы.Всегда консультируйтесь со своим врачом для постановки диагноза.
Как диагностируется идиопатическая тромбоцитопеническая пурпура?
В дополнение к полной истории болезни и физическому осмотру вы можете сдать следующие анализы:
- Полный анализ крови (CBC). Измерение размера, количества и зрелости различных клеток крови в определенном объеме крови (для измерения тромбоцитов.
- Дополнительные анализы крови и мочи. Эти тесты проводятся для измерения времени кровотечения и выявления возможных инфекций, включая специальный анализ крови, называемый тестом на антитромбоцитарные антитела.
- Тщательный анализ лекарств
Исторически требовалось аспирация костного мозга для постановки диагноза ИТП. Это может не быть абсолютно необходимым перед лицом положительного теста на антитромбоцитарные антитела, но его все же обычно проводят, чтобы посмотреть на продукцию тромбоцитов и исключить любые аномальные клетки, которые может вырабатывать костный мозг, которые могут снизить количество тромбоцитов. Аспирация костного мозга необходима для постановки диагноза, если тест на антитромбоциты отрицательный.
Как лечится идиопатическая тромбоцитопеническая пурпура?
Специфическое лечение идиопатической тромбоцитопенической пурпуры будет назначено вашим лечащим врачом на основании:
- вашего возраста, общего состояния здоровья и истории болезни
- Степень заболевания
- Ваша переносимость определенных лекарств, процедур или методов лечения
- Ожидания в отношении течения болезни
- Ваше мнение или предпочтение
При необходимости лечения двумя наиболее распространенными формами немедленного лечения являются стероиды и внутривенный гамма-глобулин:
- Стероиды. Стероиды помогают предотвратить кровотечение за счет снижения скорости разрушения тромбоцитов. Стероиды, если они эффективны, приведут к увеличению количества тромбоцитов в течение 2–3 недель. Побочные эффекты могут включать раздражительность, раздражение желудка, увеличение веса, высокое кровяное давление и прыщи.
- Внутривенный гамма-глобулин (IVGG). Внутривенный гамма-глобулин (IVGG) — это белок, который содержит множество антител, а также замедляет разрушение тромбоцитов. IVGG работает быстрее, чем стероиды (в пределах от 24 до 48 часов).
Другие методы лечения ИТП могут включать:
- Rh иммуноглобулин. Это лекарство временно останавливает разрушение тромбоцитов селезенкой. Чтобы это лекарство было эффективным, у вас должен быть положительный резус-фактор и иметь селезенку.
- Смена лекарств. Если предполагаемой причиной является лекарство, может потребоваться отмена или изменение лекарства.
- Лечение инфекций. Если инфекция является причиной ИТП, то лечение инфекции может привести к увеличению количества тромбоцитов.
- Спленэктомия. В некоторых случаях может потребоваться удаление селезенки, поскольку это наиболее активный сайт разрушения тромбоцитов, опосредованного антителами. Это считается более частым у людей с хронической ИТП для снижения скорости разрушения тромбоцитов.
- Переливание тромбоцитов. Людям с сильным кровотечением или перед операцией может потребоваться переливание тромбоцитов.
- Ритуксимаб (Ритуксан). Это лекарство представляет собой антитело, вырабатываемое в лаборатории против белка, обнаруженного в клетках крови, вырабатывающих антитела.Он замедляет выработку антитромбоцитарных антител.
- Ромиплостим (N-пластина) и элтромбопаг (Промакта). Эти препараты были недавно одобрены для лечения ИТП, при котором другие виды лечения не помогли. Они стимулируют костный мозг производить больше тромбоцитов.
- Изменение образа жизни. Это может включать использование защитного снаряжения и избегание определенных действий.
Основные сведения об иммунной тромбоцитопенической пурпуре
- Идиопатическая тромбоцитопеническая пурпура — это заболевание крови, характеризующееся аномальным снижением количества тромбоцитов в крови.
- Уменьшение количества тромбоцитов может привести к появлению синяков, кровоточивости десен и внутреннего кровотечения.
- ИТП может быть острым и разрешиться менее чем за 6 месяцев или хроническим и длиться более 6 месяцев.
- Варианты лечения включают различные лекарства, которые могут уменьшить разрушение тромбоцитов или увеличить их производство.
- В некоторых случаях требуется операция по удалению селезенки.
Следующие шаги
Советы, которые помогут вам получить максимальную отдачу от визита к врачу:
- Перед визитом запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите названия новых лекарств, методов лечения или тестов, а также все новые инструкции, которые дает вам поставщик.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться со своим поставщиком медицинских услуг, если у вас возникнут вопросы.
Медицинская помощь, хирургическая помощь, консультации
Бутрос Л.Дж., Бассель Дж.Б.Внутричерепное кровоизлияние при иммунной тромбоцитопенической пурпуре: ретроспективный анализ. J Педиатр Hematol Oncol . 2003 25 августа (8): 660-4. [Медлайн].
Фогарти П.Ф., Сегал Дж.Б. Эпидемиология иммунной тромбоцитопенической пурпуры. Curr Opin Hematol . 2007 сентября, 14 (5): 515-9. [Медлайн].
Нильссон Т., Норберг Б. Тромбоцитопения и псевдотромбоцитопения: клиническая и лабораторная проблема. Scand J Haematol .1986 Октябрь 37 (4): 341-6. [Медлайн].
Jubelirer SJ, Harpold R. Роль исследования костного мозга в диагностике иммунной тромбоцитопенической пурпуры: серия случаев и обзор литературы. Clin Appl Thromb Hemost . 2002, 8 (1): 73-6. [Медлайн].
Calpin C, Dick P, Poon A, Feldman W. Необходима ли аспирация костного мозга при острой идиопатической тромбоцитопенической пурпуре у детей, чтобы исключить лейкоз ?. Arch Pediatr Adolesc Med .1998 апр. 152 (4): 345-7. [Медлайн]. [Полный текст].
Sandler SG, Tutuncuoglu SO. Иммунная тромбоцитопеническая пурпура — современные методы лечения. Эксперт Опин Фармакотер . 2004 Декабрь 5 (12): 2515-27. [Медлайн].
Тарантино MD, Бьюкенен ГР. Плюсы и минусы медикаментозной терапии иммунной тромбоцитопенической пурпуры у детей. Гематол Онкол Клин Норт Ам . 2004 г., 18 (6): 1301-14, viii. [Медлайн].
[Рекомендации] Neunert C, Terrell DR, Arnold DM, Buchanan G, Cines DB, Cooper N, et al.Рекомендации Американского общества гематологов по иммунной тромбоцитопении, 2019 г. Кровавый советник . 2019 декабрь 10, 3 (23): 3829-3866. [Медлайн]. [Полный текст].
Mazzucconi MG, Fazi P, Bernasconi S, et al. Терапия высокими дозами дексаметазона (HD-DXM) у ранее нелеченных пациентов с идиопатической тромбоцитопенической пурпурой: опыт GIMEMA. Кровь . 2007 15 февраля. 109 (4): 1401-7. [Медлайн]. [Полный текст].
Borst F, Keuning JJ, van Hulsteijn H, Sinnige H, Vreugdenhil G.Высокие дозы дексаметазона в качестве терапии первой и второй линии идиопатической тромбоцитопенической пурпуры у взрослых. Энн Гематол . 2004 декабрь 83 (12): 764-8. [Медлайн].
Cheng Y, Wong RS, Soo YO, et al. Первоначальное лечение иммунной тромбоцитопенической пурпуры высокими дозами дексаметазона. N Engl J Med . 2003 28 августа. 349 (9): 831-6. [Медлайн]. [Полный текст].
Имбах П., Барандун С., д’Апуццо В. и др. Высокие дозы внутривенного гаммаглобулина при идиопатической тромбоцитопенической пурпуре в детском возрасте. Ланцет . 1981, 6 июня (8232): 1228-31. [Медлайн].
Андерсон Д., Али К., Бланшетт В. и др. Рекомендации по применению иммуноглобулина для внутривенного введения при гематологических заболеваниях. Трансфус Мед Ред. . 2007, 21 апреля (2 приложение 1): S9-56. [Медлайн].
Sandler SG. Лечение иммунной тромбоцитопенической пурпуры и предотвращение аллоиммунизации Rh с использованием внутривенного иммуноглобулина rho (D). Трансфус Мед Ред. . 2001 Янв.15 (1): 67-76. [Медлайн].
Сандлер С.Г., Новак С.К., Роланд Б. Стоимость лечения иммунной тромбоцитопенической пурпуры с использованием внутривенного резус-иммуноглобулина по сравнению с внутривенным иммуноглобулином. Ам Дж. Гематол . 2000 марта 63 (3): 156-8. [Медлайн]. [Полный текст].
Гейнс AR. Острая гемоглобинемия и / или гемоглобинурия и ее последствия после внутривенного введения иммуноглобулина Rh (o) (D) у пациентов с иммунной тромбоцитопенической пурпурой. Кровь . 2000, 15 апреля. 95 (8): 2523-9. [Медлайн]. [Полный текст].
Chun NS, Savani B, Seder RH, Taplin ME. Острая почечная недостаточность после внутривенного введения анти-D иммуноглобулина взрослому с иммунной тромбоцитопенической пурпурой. Ам Дж. Гематол . 2003 декабрь 74 (4): 276-9. [Медлайн]. [Полный текст].
[Рекомендации] Раджасекхар А., Герншеймер Т., Штази Р., Джеймс А.Х. Руководство по клинической практике по тромбоцитопении у беременных, 2013 г. Американское общество гематологов.Доступно на http://www.hemology.org/Clinician/Guidelines-Quality/Quick-Reference.aspx. Доступ: 1 декабря 2016 г.
Gottlieb P, Axelsson O, Bakos O, Rastad J. Спленэктомия во время беременности: вариант лечения аутоиммунной тромбоцитопенической пурпуры. Br J Obstet Gynaecol . 1999 Апрель 106 (4): 373-5. [Медлайн].
Мацдорф А., Мейер О., Остерманн Х., Кифель В., Эберл В., Кюне Т. и др. Иммунная тромбоцитопения — современная диагностика и терапия: рекомендации совместной рабочей группы DGHO, ÖGHO, SGH, GPOH и DGTI. Онкол Рес Лак . 2018. 41 Приложение 5: 1-30. [Медлайн]. [Полный текст].
Stasi R, Evangelista ML, Stipa E, et al. Идиопатическая тромбоцитопеническая пурпура: современные концепции патофизиологии и лечения. Тромб Хемост . 2008 Январь 99 (1): 4-13. [Медлайн]. [Полный текст].
Audia S, Mahévas M, Samson M, Godeau B, Bonnotte B. Патогенез иммунной тромбоцитопении. Аутоиммунная Ред. . 2017 июн.16 (6): 620-632.[Медлайн].
Чан Х, Мур Дж. С., Финч К. Н., Варкентин Т. Е., Келтон Дж. Г.. Подклассы IgG аутоантител, связанных с тромбоцитами, направленных против гликопротеинов тромбоцитов IIb / IIIa у пациентов с идиопатической тромбоцитопенической пурпурой. Br J Haematol . 2003 сентябрь 122 (5): 818-24. [Медлайн].
Crow AR, Lazarus AH. Роль рецепторов Fcgamma в патогенезе и лечении идиопатической тромбоцитопенической пурпуры. J Педиатр Hematol Oncol .2003 25 декабря, приложение 1: S14-8. [Медлайн].
Sandler SG. Селезенка и спленэктомия при иммунной (идиопатической) тромбоцитопенической пурпуре. Семин Гематол . 2000, 37 января (1 приложение 1): 10-2. [Медлайн].
Segal JB, Powe NR. Распространенность иммунной тромбоцитопении: анализ административных данных. J Тромб Haemost . 2006 г., 4 (11): 2377-83. [Медлайн]. [Полный текст].
Moulis G, Palmaro A, Montastruc JL, Godeau B, Lapeyre-Mestre M, Sailler L.Эпидемиология случаев иммунной тромбоцитопении: общенациональное популяционное исследование во Франции. Кровь . 2014 20 ноября. 124 (22): 3308-15. [Медлайн].
Данезе, доктор медицины, Линдквист К., Глисон М., Деусон Р., Майкл Дж. Стоимость и смертность, связанные с госпитализацией пациентов с иммунной тромбоцитопенической пурпурой. Ам Дж. Гематол . 2009 16 июля. [Medline].
Медейрос Д, Бьюкенен ГР. Обширное кровотечение у детей с идиопатической тромбоцитопенической пурпурой: немедленный ответ на терапию и отдаленные результаты. Дж. Педиатр . 1998 сентябрь 133 (3): 334-9. [Медлайн].
Арнольд ДМ. Осложнения кровотечения при иммунной тромбоцитопении. Hematology Am Soc Hematol Educational Program . 2015 5 декабря 2015 (1): 237-42. [Медлайн].
Куне Т., Имбах П., Болтон-Мэггс П.Х. и др. Для Межконтинентальной исследовательской группы ITP в области детства. Недавно диагностированная идиопатическая тромбоцитопеническая пурпура в детстве: обсервационное исследование. Ланцет . 2001 22-29 декабря.358 (9299): 2122-5. [Медлайн].
Michel M, Rauzy OB, Thoraval FR, et al. Характеристики и исход иммунной тромбоцитопении у пожилых людей: результаты единого центра контролируемого исследования. Ам Дж. Гематол . 2011 декабрь 86 (12): 980-4. [Медлайн].
Heitink-Pollé KM, Nijsten J, Boonacker CW, de Haas M, Bruin MC. Клинические и лабораторные предикторы хронической иммунной тромбоцитопении у детей: систематический обзор и метаанализ. Кровь . 2014 20 ноября. 124 (22): 3295-307. [Медлайн].
Kuter DJ, Bussel JB, Lyons RM и др. Эффективность ромиплостима у пациентов с хронической иммунной тромбоцитопенической пурпурой: двойное слепое рандомизированное контролируемое исследование. Ланцет . 2 февраля 2008 г. 371 (9610): 395-403. [Медлайн].
Zheng T, Chunlei L, Zhen W., Ping L, Haitao Z, Weixin H, et al. Клинико-патологические особенности и прогноз тромботической тромбоцитопенической пурпуры у больных волчаночным нефритом. Am J Med Sci . 2009 9 сентября. [Medline].
Rajantie J, Zeller B, Treutiger I, Rosthöj S. Связанная с вакцинацией тромбоцитопеническая пурпура у детей. Вакцина . 2007 26 февраля, 25 (10): 1838-40. [Медлайн].
Mantadakis E, Farmaki E, Buchanan GR. Тромбоцитопеническая пурпура после вакцинации против кори, паротита и краснухи: систематический обзор литературы и руководство по ведению. Дж. Педиатр . 2010 Апрель 156 (4): 623-8.[Медлайн].
Visentin GP, Liu CY. Лекарственная тромбоцитопения. Гематол Онкол Клин Норт Ам . 2007 21 августа (4): 685-96, vi. [Медлайн]. [Полный текст].
Риз JA, Li X, Hauben M, Aster RH, Bougie DW, Curtis BR. Выявление препаратов, вызывающих острую тромбоцитопению: анализ с использованием 3 различных методов. Кровь . 2010 сентябрь 23, 116 (12): 2127-33. [Медлайн].
[Рекомендации] Прован Д., Арнольд Д.М., Бассел Дж. Б., Чонг Б. Х., Купер Н., Герншаймер Т. и др.Обновленный международный консенсусный отчет по исследованию и лечению первичной иммунной тромбоцитопении. Кровавый советник . 2019 26 ноября. 3 (22): 3780-3817. [Медлайн]. [Полный текст].
Sundell IB, Koka PS. Тромбоцитопения при ВИЧ-инфекции: нарушение образования и потери тромбоцитов коррелирует с повышенной экспрессией c-Mpl и лиганда тромбопоэтина. Curr HIV Res . 2006 г., 4 (1): 107-16. [Медлайн].
[Рекомендации] Neunert C, Lim W., Crowther M, Cohen A, Solberg L Jr, Crowther MA, et al.Основанное на фактических данных практическое руководство по иммунной тромбоцитопении Американского общества гематологов, 2011 г. Кровь . 2011, 21 апреля. 117 (16): 4190-207. [Медлайн]. [Полный текст].
Райф Т.Дж., Олсон Дж.Д., Ленц С.Р. Тестирование на антитела к тромбоцитам при идиопатической тромбоцитопенической пурпуре. Кровь . 1997 г. 1. 89 (3): 1112-4. [Медлайн]. [Полный текст].
Эмилия Г., Луппи М., Цуккини П. и др. Инфекция Helicobacter pylori и хроническая иммунная тромбоцитопеническая пурпура: долгосрочные результаты эрадикации бактерий и связь с профилями вирулентности бактерий. Кровь . 2007 декабрь 1. 110 (12): 3833-41. [Медлайн]. [Полный текст].
Franchini M, Cruciani M, Mengoli C, Pizzolo G, Veneri D. Влияние эрадикации Helicobacter pylori на количество тромбоцитов при идиопатической тромбоцитопенической пурпуре: систематический обзор и метаанализ. J Antimicrob Chemother . 2007 августа 60 (2): 237-46. [Медлайн]. [Полный текст].
Inaba T, Mizuno M, Take S и др. Искоренение Helicobacter pylori увеличивает количество тромбоцитов у пациентов с идиопатической тромбоцитопенической пурпурой в Японии. Евро J Clin Invest . 2005 марта, 35 (3): 214-9. [Медлайн].
Сато Р., Мураками К., Ватанабе К. и др. Влияние эрадикации Helicobacter pylori на восстановление тромбоцитов у пациентов с хронической идиопатической тромбоцитопенической пурпурой. Arch Intern Med . 2004, 27 сентября. 164 (17): 1904-7. [Медлайн]. [Полный текст].
Hwang JJ, Lee DH, Yoon H, Shin CM, Park YS, Kim N. Эффекты эрадикационной терапии Helicobacter pylori при хронической идиопатической тромбоцитопенической пурпуре. Кишечная печень . 2015 9 сентября [Medline].
Ahn ER, Tiede MP, Jy W, et al. Активация тромбоцитов при идиопатической тромбоцитопенической пурпуре, связанной с Helicobacter pylori: эрадикация снижает активацию тромбоцитов, но редко улучшает их количество. Acta Haematol . 2006. 116 (1): 19-24. [Медлайн].
Мишель М., Купер Н., Жан С., Фриссора С., Бассель Дж. Б. Вызывает ли Helicobacter pylori иммунную тромбоцитопеническую пурпуру или способствует ее сохранению? Кровь . 2004 г., 1 февраля. 103 (3): 890-6. [Медлайн]. [Полный текст].
Лай SW, Lin HF, Lin CL, Liao KF. Иммунная тромбоцитопеническая пурпура может быть ранним гематологическим проявлением недиагностированной инфекции вируса иммунодефицита человека. Стажер Emerg Med . 2017 марта 12 (2): 157-162. [Медлайн].
Schultz CL, Mitra N, Schapira MM, Lambert MP. Влияние руководящих принципов Американского общества гематологов на лечение впервые диагностированной детской иммунной тромбоцитопении. Педиатр JAMA . 2014 Октябрь 168 (10): e142214. [Медлайн].
Gudbrandsdottir S, Birgens HS, Frederiksen H, Jensen BA, Jensen MK, Kjeldsen L, et al. Ритуксимаб и дексаметазон в сравнении с монотерапией дексаметазоном у недавно диагностированных пациентов с первичной иммунной тромбоцитопенией. Кровь . 2013 14 марта. 121 (11): 1976-81. [Медлайн].
Bussel JB, et al. Лечение первичной хронической иммунной тромбоцитопении (CITP) у взрослых с помощью фостаматиниба, перорального ингибитора SYK: результаты двух рандомизированных плацебо-контролируемых исследований фазы 3.Представлен на 22-м ежегодном конгрессе Европейской гематологической ассоциации. Мадрид, Испания. 2017 24 июня.
Cines DB, Blanchette VS. Иммунная тромбоцитопеническая пурпура. N Engl J Med . 2002 28 марта. 346 (13): 995-1008. [Медлайн].
Bussel JB. Новые подходы к резистентной иммунной тромбоцитопенической пурпуре. Кровь Ред. . 2002 16 марта (1): 31-6. [Медлайн].
Макмиллан Р. Терапия для взрослых с резистентной хронической иммунной тромбоцитопенической пурпурой. Энн Интерн Мед. . 1997 15 февраля. 126 (4): 307-14. [Медлайн].
Godeau B, Durand JM, Roudot-Thoraval F, et al. Дапсон при хронической аутоиммунной тромбоцитопенической пурпуре: сообщение о 66 случаях. Br J Haematol . 1997 Май. 97 (2): 336-9. [Медлайн].
Факон Т., Колье М.Т., Ваттель Э и др. Рандомизированное испытание, сравнивающее винбластин при медленной инфузии и болюсном введении внутривенно. инъекция при идиопатической тромбоцитопенической пурпуре: отчет о 42 пациентах. Br J Haematol . 1994 марта 86 (3): 678-80. [Медлайн].
Эмилия Дж., Морселли М., Луппи М. и др. Длительная спасительная терапия циклоспорином А при рефрактерной идиопатической тромбоцитопенической пурпуре. Кровь . 2002 15 февраля. 99 (4): 1482-5. [Медлайн]. [Полный текст].
Чалмерс С., Тарантино, MD. Ромиплостим как средство лечения иммунной тромбоцитопении: обзор. Дж. Кровавая медицина . 2015. 6: 37-44. [Медлайн]. [Полный текст].
Kuter DJ, Rummel M, Boccia R, Macik BG, Pabinger I, Selleslag D, et al.Ромиплостим или стандарт лечения пациентов с иммунной тромбоцитопенией. N Engl J Med . 2010 г. 11 ноября. 363 (20): 1889-99. [Медлайн].
Bussel JB, Hsieh L, Buchanan GR, Stine K, Kalpatthi R, Gnarra DJ, et al. Длительное применение тромбопоэтин-миметика ромиплостима у детей с тяжелой хронической иммунной тромбоцитопенией (ИТП). Рак крови у детей . 2014, 24 октября [Medline].
Тарантино, доктор медицины, Бассел Дж. Б., Бланшетт В. С., Деспотович Дж., Беннет С., Радж А. и др.Ромиплостим у детей с иммунной тромбоцитопенией: рандомизированное двойное слепое плацебо-контролируемое исследование фазы 3. Ланцет . 2016 г. 2. 388 (10039): 45-54. [Медлайн].
Мишель М., Вассер Дж., Годо Б., Аледорт Л., Купер Н., Томияма Ю. и др. Эффективность и безопасность агониста рецепторов тромбопоэтина ромиплостим у пациентов в возрасте ≥65 лет с иммунной тромбоцитопенией. Энн Гематол . 2015 4 сентября [Medline].
Cines DB, Gernsheimer T, Wasser J, Godeau B, Provan D, Lyons R, et al.Комплексный анализ долгосрочной безопасности у пациентов с хронической иммунной тромбоцитопенией (ИТП), получавших ромиплостим, агонист рецепторов тромбопоэтина (ТПО). Инт Дж. Гематол . 2015 сентябрь 102 (3): 259-70. [Медлайн].
FDA расширяет использование Promacta у маленьких детей с редкими заболеваниями крови. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Доступно на http://www.fda.gov/NewsEvents/Newsroom/PressAnnouncements/ucm459430.htm. 24 августа 2015 г .; Доступ: 23 сентября 2015 г.
Cheng G, Saleh MN, Marcher C, et al. Элтромбопаг для лечения хронической иммунной тромбоцитопении (RAISE): 6-месячное рандомизированное исследование фазы 3. Ланцет . 2011 29 января. 377 (9763): 393-402. [Медлайн].
Jurczak W, Chojnowski K, Mayer J, Krawczyk K, Jamieson BD, Tian W, et al. Фаза 3 рандомизированного исследования аватромбопага, нового агониста рецепторов тромбопоэтина для лечения хронической иммунной тромбоцитопении. Br J Haematol .2018 ноябрь 183 (3): 479-490. [Медлайн]. [Полный текст].
Ламберт М.П., Герншеймер ТБ. Клинические обновления иммунной тромбоцитопении у взрослых. Кровь . 2017 25 мая. 129 (21): 2829-2835. [Медлайн].
Хан Л.Р., Никсон С.Дж. Лапароскопическая спленэктомия — лучшее лечение ИТП у взрослых, чем стероиды — ее следует использовать раньше при ведении пациентов. Выводы десятилетнего катамнестического исследования. Хирург . 2007 5 февраля (1): 3-4, 6-8.[Медлайн].
Rescorla FJ, West KW, Engum SA, Grosfeld JL. Лапароскопические процедуры селезенки у детей: опыт у 231 ребенка. Энн Сург . 2007 Октябрь, 246 (4): 683-7; обсуждение 687-8. [Медлайн].
Майкл Дж, Нортридж К., Линдквист К., Кесслер С., Деусон Р., Данезе М. Краткосрочная и долгосрочная неудача лапароскопической спленэктомии у взрослых пациентов с иммунной тромбоцитопенической пурпурой: систематический обзор. Ам Дж. Гематол .2009 16 июля. [Medline].
Bell WR Jr. Роль спленэктомии при иммунной (идиопатической) тромбоцитопенической пурпуре. Кровь Ред. . 2002 16 марта (1): 39-41. [Медлайн].
Родегиеро Ф., Фреззато М., Скьявотто С., Кастаман Г., Дини Э. Фульминантный сепсис у взрослых, подвергшихся спленэктомии по поводу идиопатической тромбоцитопенической пурпуры. Haematologica . 1992 май-июнь. 77 (3): 253-6. [Медлайн].
Зарраби М.Х., Роснер Ф.Серьезные инфекции у взрослых после спленэктомии по поводу травмы. Arch Intern Med . 1984 июл.144 (7): 1421-4. [Медлайн].
Битти Дж. Ф., Майкельсон М. Л., Холман П. Дж.. Острый бабезиоз, вызванный Babesia divergens, у жителя Кентукки. N Engl J Med . 2002 29 августа. 347 (9): 697-8. [Медлайн].
Crary SE, Бьюкенен GR. Сосудистые осложнения после спленэктомии по поводу гематологических нарушений. Кровь . 2009 г. 1 октября.114 (14): 2861-8. [Медлайн].
Робинетт С.Д., Фраумени Дж. Ф. мл. Спленэктомия и последующая смертность ветеранов войны 1939-45 гг. Ланцет . 1977 16 июля. 2 (8029): 127-9. [Медлайн].
Purcell PL, Crary SE, Adix LM, Alder AC, Buchanan GR. Сосудистые осложнения после спленэктомии: возможность изучения пациентов, перенесших спленэктомию после травмы. Ам Дж. Гематол . 2009 Май. 84 (5): 316-7. [Медлайн].
Джордж Дж. Н., Вульф Ш., Раскоб Г. Е. и др.Идиопатическая тромбоцитопеническая пурпура: практическое руководство, разработанное явными методами для Американского общества гематологов. Кровь . 1996 г. 1. 88 (1): 3-40. [Медлайн]. [Полный текст].
Facon T, Caulier MT, Fenaux P и др. Добавочная селезенка при рецидивирующей хронической иммунной тромбоцитопенической пурпуре. Ам Дж. Гематол . 1992 ноябрь 41 (3): 184-9. [Медлайн].
Woo JH, Park SH, Park YK, et al. Постспленэктомический рецидив тромбоцитопении с добавочной селезенкой. Korean J Intern Med . 2004 Сентябрь 19 (3): 199-201. [Медлайн]. [Полный текст].
Dolan JP, Sheppard BC, DeLoughery TG. Спленэктомия при иммунной тромбоцитопенической пурпуре: хирургия 21 века. Ам Дж. Гематол . 2008 Февраль 83 (2): 93-6. [Медлайн].
Balagué C, Vela S, Targarona EM, et al. Факторы прогнозирования успешной лапароскопической спленэктомии при иммунной тромбоцитопенической пурпуре: изучение клинических и лабораторных данных. Эндоскопическая хирургия . 2006 20 августа (8): 1208-13. [Медлайн].
Cines DB, Bussel JB. Как я лечу идиопатическую тромбоцитопеническую пурпуру (ИТП). Кровь . 2005 октября 1. 106 (7): 2244-51. [Медлайн].
Бланшетт В.С., Каркао М. Острая иммунная тромбоцитопеническая пурпура в детстве: 20 лет спустя. Семин Тромб Гемост . 2003 29 декабря (6): 605-17. [Медлайн].
Roganovic J. Лечение ритуксимабом рефрактерной идиопатической тромбоцитопенической пурпуры у детей. Eur J Pediatr . 2005 г., май. 164 (5): 334. [Медлайн].
Taube T, Schmid H, Reinhard H, von Stackelberg A, Overberg, США. Эффект однократного приема ритуксимаба при хронической иммунной тромбоцитопенической пурпуре в детском возрасте. Haematologica . 2005 Февраль 90 (2): 281-3. [Медлайн]. [Полный текст].
Купер Н., Евангелиста М.Л., Амадори С., Стази Р. Следует ли использовать ритуксимаб до или после спленэктомии у пациентов с иммунной тромбоцитопенической пурпурой ?. Curr Opin Hematol . 2007 14 ноября (6): 642-6. [Медлайн].
Zaja F, Volpetti S, Chiozzotto M, Puglisi S, Isola M, Buttignol S и др. Анализ отдаленных результатов после терапии спасением ритуксимабом у взрослых пациентов с иммунной тромбоцитопенией. Ам Дж. Гематол . 2012 г. 21 мая. [Medline].
Джордж Дж. Лечение иммунной тромбоцитопении — что-то старое, что-то новое. N Engl J Med . 2010 г. 11 ноября. 363 (20): 1959-61.[Медлайн].
Макмиллан Р., Бассел Дж. Б., Джордж Дж. Н., Лалла Д., Никол Дж. Л.. Качество жизни, связанное со здоровьем у взрослых с хронической иммунной тромбоцитопенической пурпурой, по самооценке. Ам Дж. Гематол . 2008 Февраль 83 (2): 150-4. [Медлайн].
Newland A. Миметики тромбопоэтина в лечении иммунной тромбоцитопенической пурпуры. Семин Гематол . 2007 окт.44 (4 доп. 5): S35-45. [Медлайн].
von dem Borne A, Folman C, van den Oudenrijn S, et al.Потенциальная роль тромбопоэтина при идиопатической тромбоцитопенической пурпуре. Кровь Ред. . 2002 16 марта (1): 57-9. [Медлайн].
Бассел Дж. Б., Кутер Д. Д., Джордж Дж. Н. и др. AMG 531, белок, стимулирующий тромбопоэз, для хронической ИТП. N Engl J Med . 2006 Октябрь 19, 355 (16): 1672-81. [Медлайн]. [Полный текст].
Джамали Ф., Лемери С., Аялью К., Роботтом С., Роби-Сух К., Ривес Д. и др. Ромиплостим для лечения хронической иммунной (идиопатической) тромбоцитопенической пурпуры. Онкология (Уиллистон-Парк) . 2009 июл.23 (8): 704-9. [Медлайн].
Bussel JB, Cheng G, Saleh MN, et al. Эльтромбопаг для лечения хронической идиопатической тромбоцитопенической пурпуры. N Engl J Med . 2007 29 ноября. 357 (22): 2237-47. [Медлайн].
Рис L. Лечение иммунной тромбоцитопенической пурпуры: основное внимание уделяется элтромбопагу. Биологические препараты . 2009. 3: 151-7. [Медлайн]. [Полный текст].
Cines DB, Bussel JB, McMillan RB, Zehnder JL.Врожденная и приобретенная тромбоцитопения. Hematology Am Soc Hematol Educational Program . 2004. 390-406. [Медлайн]. [Полный текст].
Тромбоцитопения и ИТП: причины, симптомы и лечение
Если у вас тромбоцитопения, у вас недостаточно тромбоцитов в крови. Тромбоциты способствуют свертыванию крови, что останавливает кровотечение.
Для большинства людей это не проблема. Но если у вас тяжелая форма, вы можете спонтанно кровоточить в глазах, деснах или мочевом пузыре или слишком сильно кровоточить при травме.
У здорового человека количество тромбоцитов обычно составляет от 150 000 до 400 000. Если ваше число меньше 150 000, у вас тромбоцитопения.
Если вам интересно, что означает длинное название, вот как оно распадается: «Тромбоциты» — это ваши тромбоциты, а «пения» означает, что вам чего-то не хватает. Сложите эти термины вместе, и вы получите «тромбоцитопению».
Причины
У тромбоцитопении много причин. Одной из наиболее частых причин низкого уровня тромбоцитов является состояние, называемое иммунной тромбоцитопенией (ИТП).Вы можете услышать, что это называется старым названием идиопатическая тромбоцитопеническая пурпура. Хотя врачи не знают, что вызывает первичную ИТП, они знают, что это происходит, когда ваша иммунная система — основная защита вашего организма от болезней — не работает должным образом. Ваши антитела, которые должны атаковать инфекции, вместо этого по ошибке разрушают ваши тромбоциты.
Продолжение
Тромбоцитопения может передаваться в семье, но вы также можете получить ее от многих заболеваний. Лечение этого заболевания может улучшить ИТП.
Вторичная ИТП возникает, когда ИТП связана с другим заболеванием, например:
- Вирусные инфекции (включая ветряную оспу, парвовирус, гепатит С, Эпштейна-Барра и ВИЧ)
- Системная красная волчанка (СКВ)
- Хронический лимфолейкоз (CLL)
- Иммунная тромбоцитопения, вызванная лекарствами
- Сепсис, тяжелая бактериальная инфекция в крови
- Helicobacter pylori (H. pylori), бактерия, которая может жить в вашей пищеварительной системе
Лекарства , связанные с ИТП
Некоторые лекарства могут увеличить риск ИТП, например:
- Определенные лекарства от проблем с сердцем, судорог и инфекций
- Гепарин, разжижитель крови, используемый для предотвращения образования тромбов
Обратитесь к врачу, чтобы выяснить если лекарство вызывает снижение количества тромбоцитов.Они могут скорректировать дозу или изменить лекарство.
Другие виды лечения, связанные с ITP
- Операция по шунтированию сердца
- Лучевая терапия костного мозга
Симптомы
Обычно тромбоцитопения протекает бессимптомно. Но когда они у вас есть, они могут включать:
- Кровотечение , чаще всего из десен или носа. У женщин с тромбоцитопенией могут быть более обильные или более длительные менструации или прорывное кровотечение.Вы также можете увидеть кровь в моче или фекалиях.
- Красные плоские пятна на коже , размером с булавочную головку. Вы видите их в основном на ногах и ступнях, и они могут появляться группами. Ваш врач может назвать их петехиями.
- Пятна и синяки . У вас могут быть большие кровоточащие участки под кожей, которые не становятся белыми при нажатии на них. Вы также можете увидеть, как выглядят синяки от удара или удара. Они могут быть синими или фиолетовыми и со временем меняться на желтый или зеленый.Они вызваны изнутри из-за внезапной утечки из крошечных кровеносных сосудов. Медицинское название для них — пурпура.
Тяжелая тромбоцитопения может вызвать сильное кровотечение после травмы, например падения.
Получение диагноза
Тромбоцитопения часто обнаруживается случайно, когда ваш врач делает обычный анализ крови. Вас могут спросить:
- Какие симптомы (включая кровотечение) вы заметили?
- Когда вы их впервые увидели?
- Что-нибудь их улучшает? Или хуже?
- Какие лекарства и добавки вы принимаете?
- Делали ли вы прививки за последний месяц, переливание крови или употребляли наркотики с помощью иглы?
- Есть ли у кого-нибудь в вашей семье проблемы с иммунной системой, кровотечение или синяки?
- Что вы ели недавно?
Ваш врач может провести медицинский осмотр, чтобы проверить вас на наличие признаков кровотечения и пощупать, кажется ли ваша селезенка большой.
Некоторые тесты проверяют низкий уровень тромбоцитов:
- CBC (общий анализ крови) . Он измеряет количество красных и белых кровяных телец и тромбоцитов.
- Мазок крови . Это показывает, как ваши тромбоциты выглядят под микроскопом.
- Исследование костного мозга . Ваш врач использует очень тонкую иглу, чтобы набрать небольшое количество жидкого костного мозга и проверить его на наличие клеток, которые могут работать неправильно. Или вы можете сделать биопсию с помощью иглы другого типа, чтобы врач мог проверить типы и количество клеток в костном мозге.
Возможно, вам потребуются дополнительные анализы, чтобы помочь врачу выяснить, что происходит.
Вопросы к врачу
- В чем проблема?
- Какие у меня варианты лечения? Что вы рекомендуете?
- Есть ли у этих методов лечения побочные эффекты? Что я могу с ними поделать?
- Как мы узнаем, работает ли лечение?
- Когда мне станет лучше?
- Что вы ожидаете от моего футляра?
- Подвергает ли меня это состояние другому риску?
- Мне нужно обратиться к специалисту?
Лечение
Существует множество вариантов лечения тромбоцитопении и ИТП.Вам нужно будет вместе со своим врачом взвесить все за и против каждого из них и подобрать терапию, которая подходит именно вам.
Если у вас есть ИТП, ваше лечение зависит от тяжести вашего случая. Если он легкий, вам может потребоваться только регулярно проверять уровень тромбоцитов.
Продолжение
Когда вам действительно нужно лечение, ваша цель — довести количество тромбоцитов до уровня, достаточного для предотвращения серьезного кровотечения в кишечнике или мозге.
Продолжение
Ваш врач, скорее всего, сначала порекомендует следующие методы лечения ИТП:
Кортикостероиды. Дексаметазон или преднизон обычно назначают для повышения количества тромбоцитов. Вы принимаете его один раз в день в форме пилюли или таблетки. Повышенное или нормализованное количество тромбоцитов обычно наблюдается в течение 2 недель терапии, особенно при приеме высоких доз дексаметазона. Затем ваш врач, вероятно, постепенно снизит вашу дозу в течение следующих 4-8 недель. Лечение, возможно, придется повторить, но как только количество тромбоцитов станет нормальным, в них больше не будет необходимости.
У преднизона есть некоторые побочные эффекты, особенно если вы принимаете его в течение длительного времени.Даже через короткое время вы можете стать раздражительным, иметь расстройство желудка и другие проблемы, такие как:
- Проблемы со сном
- Увеличение веса
- Пухлые щеки
- Сильное мочеиспускание
- Пониженная плотность костей
- Угри
Помимо побочных эффектов, еще одним недостатком преднизона является то, что количество тромбоцитов может упасть после того, как вы закончите лечение.
IVIG (иммуноглобулин для внутривенного введения). Если вы не можете подсчитать количество тромбоцитов с помощью преднизона, если вы не переносите стероиды или если количество тромбоцитов падает после того, как вы закончили лечение, ваш врач может предложить IVIG.Вы принимаете это лекарство через капельницу, обычно в течение нескольких часов в день в течение 1–5 дней.
Продолжение
Преимущество ВВИГ в том, что он может быстро повысить количество тромбоцитов. Но увеличение тромбоцитов носит временный характер. Это полезно для людей, которым нужно быстро поднять свой уровень или которые не переносят стероиды. Побочные эффекты включают:
- Тошнота и рвота
- Головные боли
- Лихорадка и озноб
Операция. Если у вас есть ИТП, а другие методы лечения недостаточно повысили уровень тромбоцитов, вам может помочь операция по удалению селезенки. Это орган, который разрушает ваши тромбоциты, поэтому его удаление может повысить количество тромбоцитов. Но это не всегда работает.
Удаление селезенки может затруднить борьбу с инфекциями. Риск заражения наиболее высок в первые 3 месяца после операции.
Продолжение
Ритуксимаб (Ритуксан). Этот препарат представляет собой вид лечения, известный как биологическая терапия. Он атакует В-клетки, тип белых кровяных телец, которые могут разрушать тромбоциты. Иногда его используют, если у вас тяжелая ИТП, несмотря на лечение стероидами, и вы не можете сделать операцию по удалению селезенки. Ваш врач также может предложить это, если вам удалили селезенку, но у вас все еще низкое количество тромбоцитов.
Продолжение
Побочные эффекты ритуксимаба включают:
- Лихорадка
- Озноб
- Слабость
- Тошнота
- Головные боли
- Ослабленная иммунная система
Rho (D) иммуноглобулин. Это лечение, которое вы также принимаете через капельницу, является альтернативой традиционному внутривенному иммуноглобулину у людей с резус-фактором + кровь. Обычно это занимает менее получаса. Побочные эффекты аналогичны IVIG.
Если кортикостероиды, ВВИГ и Rho (D) не улучшают количество тромбоцитов и у вас проблемы с кровотечением, ваш врач может переключиться на второй набор вариантов. У каждого есть свои плюсы и минусы. К ним относятся:
Агонисты рецепторов тромбопоэтина (ТПО) . Эти препараты еще называют факторами роста тромбоцитов.Если у вас очень низкий уровень тромбоцитов даже после лечения стероидами, операции по удалению селезенки или ритуксимаба, вы, вероятно, преуспеете на этих лекарствах, но вам, возможно, придется принимать их в течение длительного времени.
Препарат ТПО также можно использовать у тех, кому необходимо повышение количества тромбоцитов в течение определенного периода времени, например, во время эпизода острого кровотечения, при подготовке к плановой операции или при принятии решения, планировании или ожидании спленэктомии.
Продолжение
Доступны три препарата ТПО, включая: аватромбопаг (Доптелет)., элтромбопаг (Промакта) и ромиплостим (Nplate).
Эльтромбопаг — это таблетка для приема один раз в день, ромиплостим — инъекция один раз в неделю, и аватромбопаг (Доптелет) — один раз в день, а затем доза корректируется в соответствии с количеством тромбоцитов.
Они заставляют ваш костный мозг производить больше тромбоцитов. Побочные эффекты включают тошноту, рвоту, головную боль и повышенную вероятность образования тромбов.
Если вы пробовали их, но по-прежнему не можете довести количество тромбоцитов до нужного уровня, ваш врач может порекомендовать следующие лекарства:
Новое лекарство под названием фостаматиниб (тавалисс), ингибитор тирозинкиназы селезенки, предназначено для лечения тромбоцитопения у взрослых с хронической ИТП, которым не стало лучше при других методах лечения.Начальная доза — по таблетке два раза в день.
Иммунодепрессанты , такие как азатиоприн (имуран), циклоспорин и микофенолятмофетил (CellCept). Они работают, контролируя вашу иммунную систему.
Андрогены , такие как даназол (данокрин). Он не используется женщинами, поскольку может вызвать нежелательный рост волос, называемый гирсутизмом.
Алкалоиды барвинка , такие как винбластин, винкристин (Vincasar) и, реже, циклофосфамид (Cytoxan). Врачи иногда рекомендуют это, если у вас сильное кровотечение, а количество тромбоцитов не увеличивается от других методов лечения.
Забота о себе
Вы по-прежнему можете многое делать, но вам, возможно, придется внести некоторые изменения в свой образ жизни, чтобы избежать травм или порезов. Например, избегайте таких видов спорта, как футбол и горные лыжи.
Придерживайтесь здоровой диеты с большим количеством фруктов и овощей, особенно листовой зелени, чтобы обеспечить ваше тело необходимыми питательными веществами. Спросите своего врача, следует ли вам избегать продуктов с хинином и аспартамом, таких как тонизирующая вода, горький лимон, горькая дыня, некоторые диетические газированные напитки и продукты без сахара.
Вероятно, вам не следует принимать лекарства, облегчающие кровотечение, такие как аспирин и ибупрофен.
Посоветуйтесь со своим врачом, можно ли вам употреблять алкоголь и в каком количестве.
Чего ожидать
Ваш случай может отличаться от другого. Ваш врач будет наблюдать за вами, чтобы увидеть, как вы себя чувствуете. Если ваш случай протекает в легкой форме, возможно, вам не потребуется никакого лечения. Но даже люди, которые действительно нуждаются в лечении, могут жить полноценной жизнью.
Узнайте как можно больше о своем состоянии, чтобы лучше с ним справиться.
Получение поддержки
Ассоциация поддержки тромбоцитов имеет информацию об ITP и способах связи с другими людьми, у которых она также есть.
Обновленные рекомендации по лечению иммунной тромбоцитопении — гематология и онкология
H&O Вкратце, что такое иммунная тромбоцитопения?
JC Иммунная тромбоцитопения (ИТП) — это иммунологически опосредованное кровотечение, при котором аутоантитела к антигенам тромбоцитов вызывают преждевременное разрушение тромбоцитов, что приводит к тромбоцитопении.
H&O Как врачи могут определить, есть ли у пациента первичная или вторичная ИТП?
JC ИТП — это диагноз исключения и клинической проницательности. Нет доступных чувствительных или специфических диагностических тестов. Врачи должны подозревать ИТП и исключить другие потенциальные причины тромбоцитопении. Сбор анамнеза, физикальное обследование, общий анализ крови с дифференцировкой лейкоцитов и исследование мазка периферической крови являются основными принципами обследования.Результаты этих оценок направляют дальнейшее тестирование. Клинический анамнез должен включать вопросы о недавних инфекционных симптомах, потенциально причинных лекарствах и признаках других системных состояний, таких как заболевание печени, лимфопролиферативные расстройства и ревматологические расстройства. Скрининг на ВИЧ и гепатит С рекомендуется как часть первоначального обследования групп риска. Дополнительное тестирование, основанное на клинической оценке, может включать вирусные серологические исследования, антифосфолипидные антитела, антитела к антинуклеарной кислоте, тесты функции щитовидной железы, тест Кумбса, тестирование Helicobacter pylori , панель диссеминированной внутрисосудистой коагуляции, тесты на нарушения свертываемости крови, такие как тип 2B фон Виллебранда. болезнь и количественные иммуноглобулины.
Рутинная биопсия костного мозга больше не рекомендуется, хотя некоторые врачи предпочитают выполнять эту процедуру у пациентов старше 60 лет, когда повышается риск миелодиспластических синдромов. Биопсия костного мозга показана, если у пациента есть другие цитопении, подозрительные результаты периферического мазка или изолированная тромбоцитопения с другими клиническими признаками, связанными с синдромами недостаточности костного мозга.
Несмотря на то, что тестирование на антитромбоцитарные антитела доступно, его не рекомендуется использовать при оценке ИТП, поскольку не было показано, что он чувствителен или специфичен.Тест на антитромбоцитарные антитела не подтверждает и не исключает диагноз. Примерно 50% пациентов с ИТП имеют антитромбоцитарные антитела, и они также могут быть обнаружены у лиц с другими причинами тромбоцитопении. Наличие или отсутствие антитромбоцитарных антител не коррелирует с результатами.
H&O Когда требуется лечение ИТП?
JC Решение о начале лечения взрослых с ИТП основывается на количестве тромбоцитов и симптомах кровотечения.ИТП — хроническое заболевание. Лечение неизлечимо, поэтому даже при достижении ремиссии возможны рецидивы, иногда спустя годы. Цель терапии — снизить риск кровотечения, чтобы пациенты могли вести нормальный образ жизни. Интересно, что риск кровотечения при ИТП обычно ниже, чем при других заболеваниях, вызывающих тромбоцитопению. Даже когда у пациентов очень низкое количество тромбоцитов, у них чаще всего наблюдаются лишь незначительные симптомы кровотечения, такие как острые петехии или пурпура.Кровотечение обычно не опасно для жизни. Причину этого мы все еще пытаемся понять. Тем не менее, среди взрослых с ИТП наблюдается большая неоднородность. Смерть от кровотечения при этом заболевании редка, но случается.
Количество тромбоцитов от 20 000 / мкл до 30 000 / мкл является общепринятым порогом, ниже которого может произойти сильное кровотечение. Риск возрастает, когда количество тромбоцитов падает ниже 10 000 / мкл. Другие факторы пациента, такие как возраст, лекарства и сопутствующие заболевания, повышают риск кровотечения.Текущие рекомендации Американского общества гематологии (ASH) 2019 года рекомендуют лечение взрослых с недавно диагностированным заболеванием, у которых наблюдается клинически значимое кровотечение. В соответствии с рекомендациями ASH лечение также рекомендуется пациентам с тяжелой тромбоцитопенией (количество тромбоцитов <30 000 / мкл), даже если у них нет кровотечений или есть лишь незначительные симптомы кровотечения. Индивидуальные решения о лечении пациентов с повышенным содержанием тромбоцитов принимаются на основе индивидуальных факторов пациента и наличия кровотечений в анамнезе.Например, если пациент проходит процедуру, которая требует более высокого количества тромбоцитов для безопасности, то этого пациента необходимо лечить. Точно так же из-за низкой достоверности доказательств некоторых людей с количеством тромбоцитов от 20 000 / мкл до 30 000 / мкл можно просто внимательно наблюдать.
H&O Насколько эффективно лечение?
JC ИТП — хроническое заболевание, которое поддается лечению. Поскольку лечение, как правило, не излечивает и рецидивы могут возникать спустя годы, целью терапии является стабилизация количества тромбоцитов в безопасном диапазоне, не обязательно нормализация количества тромбоцитов.Ответ достигается у большинства пациентов, хотя некоторым может потребоваться несколько циклов терапии с течением времени. Пациенты, у которых количество тромбоцитов превышает 30 000–50 000 / мкл, могут находиться под регулярным наблюдением, а поскольку снижение количества тромбоцитов может быть резким, они также должны получать консультации по признакам и симптомам, требующим срочного обследования.
H&O Что изменилось в прошлогодних рекомендациях от ASH?
JC Кортикостероиды остаются основной терапией выбора у взрослых с впервые диагностированной ИТП, но теперь рекомендуется более короткая продолжительность терапии — 6 недель или меньше — вместо ранее рекомендованных более длительных курсов плюс постепенное снижение.Эта новая рекомендация основана на желании свести к минимуму воздействие и побочные эффекты длительного использования стероидов, с мнением о том, что пациенты, которые не реагируют на лечение в течение 6 недель, с меньшей вероятностью достигают значительного ответа по истечении этого времени.
Внутривенный иммуноглобулин (ВВИГ) и терапия анти-D по-прежнему остаются передовыми вариантами для пациентов, которым противопоказаны кортикостероиды. ВВИГ также можно использовать в сочетании с кортикостероидами, если важно более быстрое время ответа.
Недавние рекомендации по ASH также переместили агонисты рецепторов тромбопоэтина в более ранний режим в соответствии со скоростью ответа через 1 месяц и длительностью ответа. Другими вариантами лечения второй линии являются ритуксимаб и спленэктомия.
H&O Когда врачам следует использовать ритуксимаб в качестве терапии второй линии?
JC Ритуксимаб представляет собой химерное моноклональное антитело к CD20, которое уничтожает В-клетки, вызывая апоптоз, антителозависимую клеточно-опосредованную цитотоксичность и опосредованный комплементом лизис.Примерно две трети пациентов с ИТП показывают ответ через 1 месяц лечения ритуксимабом второй линии, хотя это не всегда длится долго — процент устойчивых ответов составляет от 20% до 39%. Уровень ремиссии — 23%. По сравнению с другими методами лечения второй линии, спленэктомия обеспечивает высокий уровень ответа 86% через 1 месяц, а 53% ответов являются устойчивыми. Агонисты рецепторов тромбопоэтина дают 65% ответов через 1 месяц, при этом 63% ответов являются устойчивыми. Однако ритуксимаб имеет более благоприятный профиль безопасности по сравнению с хирургическим лечением, и некоторые пациенты и их врачи стараются избегать хирургического вмешательства.Кроме того, ритуксимаб — это ограниченная по времени терапия, в отличие от агонистов рецепторов тромбопоэтина.
В качестве примечания, ритуксимаб передовой линии также изучался в сочетании с дексаметазоном. В исследовании фазы 3, опубликованном в журнале Blood в 2013 г. Gudbrandsdottir и его коллегами, пациенты, которым случайным образом назначали ритуксимаб в комбинации с дексаметазоном, имели лучший ответ, чем пациенты, получавшие только дексаметазон (58% против 37%, соответственно; P =.02). У пациентов в группе ритуксимаба / дексаметазона также было больше времени до рецидива и больше времени до следующей терапии. Однако токсичность 3/4 степени встречалась чаще в группе комбинированной терапии, чем в группе, получавшей только дексаметазон. Использование ритуксимаба в терапии первой линии также увеличивает затраты и требует дополнительных ресурсов здравоохранения. По этим причинам не рекомендуется рутинное использование ритуксимаба на начальном этапе лечения.
H&O Что гематологи должны знать о спленэктомии при ИТП?
JC Спленэктомия — это хирургическое удаление участка, где покрытые антителами тромбоциты подвергаются фагоцитозу ретикулоэндотелиальной системой.Кроме того, в селезенке также могут находиться лимфоциты, ответственные за производство этих аберрантных аутоантител, что объясняет эффективность процедуры.
Спленэктомия может быть лапароскопической или открытой операцией; 2 техники одинаково эффективны. Лучше всего это делать в центре передового опыта, особенно при использовании лапароскопической техники.
В соответствии с действующими руководящими принципами ASH, спленэктомия используется в качестве лечения второй линии, когда ИТП сохраняется и кортикостероидорезистентная или зависимая от нее не менее 3 месяцев.Перед операцией у пациентов необходимо оптимизировать количество тромбоцитов; они могут не подходить для спленэктомии, если у них слишком низкое количество тромбоцитов или если у них есть серьезные сопутствующие заболевания. Они также должны быть вакцинированы против пневмококка, Haemophilus influenzae и менингококка не менее чем за 2 недели, но предпочтительно не менее чем за 10–12 недель до операции.
Спленэктомия очень эффективна в качестве лечения второй линии. Уровень ответа достигает 88%, и до 68% людей испытывают ремиссию, согласно статье 2004 года Коджоури и его коллег в Blood .Однако, даже если операция окажется эффективной, рецидивы все равно могут возникнуть.
Спленэктомия сопряжена со значительными периоперационными рисками. Частота осложнений составляет от 9% до 10% при лапароскопической технике и от 12% до 13% при открытой технике. Риск инфицирования сразу после операции составляет примерно 10%, а также увеличивается риск заражения и сепсиса от инкапсулированных организмов на протяжении всей жизни. Кроме того, спленэктомия сопряжена с риском тромбоза, сердечно-сосудистых заболеваний и легочной гипертензии.Между тем, у нас есть достаточно хорошие медицинские альтернативы этой операции. По всем этим причинам, а также из-за того, что спонтанная ремиссия может наступить в течение 6–12 месяцев после постановки диагноза, в рекомендациях рекомендуется отложить спленэктомию на срок от 6 месяцев до года. Фактически, рекомендации рекомендуют ритуксимаб вместо спленэктомии в качестве лечения второй линии.
H&O Считается ли дексаметазон предпочтительнее преднизона?
JC Высокие дозы дексаметазона являются отличным выбором для лечения ИТП и во многих случаях могут быть предпочтительнее преднизона, особенно при наличии тяжелой тромбоцитопении.Данные рандомизированных испытаний (включая исследование 2016 г., проведенное Wei и коллегами и метаанализ 2016 г., проведенное Mithoowani и коллегами), сравнивающие пульс-дексаметазон и преднизон, показали, что дексаметазон в высоких дозах, 40 мг / сут в течение 4 дней, дает лучшее время для ответа. , скорость ответа и скорость ремиссии по сравнению со стандартной дозой преднизона в течение первых 1-2 недель. Однако не существует явного преимущества дексаметазона перед преднизоном в отношении продолжительности действия или ответа через 1 и 6 месяцев. Могут потребоваться повторные импульсы дексаметазона.Данные этих исследований показали, что у пациентов с дексаметазоном наблюдаются меньшие кровотечения, чем с преднизоном, но другие исследования не обнаружили разницы. Профиль безопасности дексаметазона по крайней мере сравним, если не благоприятен, и меньшее количество дней терапии кортикостероидами ценится из-за кумулятивной токсичности.
Однако среди клинических испытаний обнаружена неоднородность в отношении конкретных доз и графиков кортикостероидов, а также количества используемых циклов высоких доз дексаметазона, а также определения ремиссии.В результате рекомендации ASH выражают низкий уровень уверенности в том, что высокие дозы дексаметазона улучшают скорость ремиссии. Кроме того, стандартное лечение преднизоном с последующим постепенным снижением дозы было связано с большей стабильностью тромбоцитов, чем лечение импульсами дексаметазона.
H&O Какое лечение рекомендуется при остром катастрофическом кровотечении при ИТП?
JC Пациенты с тромбоцитопенией, поступившие в больницу с острым катастрофическим кровотечением, в срочном порядке получают терапию, которая (1) контролирует скорость разрушения тромбоцитов и (2) увеличивает количество тромбоцитов.Немедленно начинают неотложную медикаментозную терапию сопутствующими кортикостероидами в сочетании с ВВИГ. Дексаметазон часто выбирают вместо преднизона, потому что он увеличивает время до ответа. Эти пациенты должны получать переливание тромбоцитов по мере необходимости при остром кровотечении или кровотечении в критическом месте, таком как внутричерепное кровоизлияние, с целью доведения показателей до целевого диапазона. Если пациент находится на длительной ИТП-терапии, такой как агонист рецепторов тромбопоэтина, ее обычно продолжают и корректируют.Между тем, выполняются стандартные процедуры интенсивной терапии и поддерживающей терапии, такие как переливание эритроцитов, а контроль источника кровотечения следует искать с помощью эндоскопии, интервенционной радиологии или хирургического вмешательства, если это необходимо. Дополнительная гемостатическая терапия — например, антифибринолитические агенты — также может применяться при кровотечении, которое продолжается, несмотря на вышеупомянутую терапию ИТП и переливания тромбоцитов.
H&O Как определяется рефрактерная ИТП и как ее лечить лучше всего?
JC Рефрактерная ИТП, по определению Родегьеро и его коллег, представляет собой заболевание, которое не реагирует на спленэктомию или рецидивирует после нее и требует лечения для снижения риска клинически значимого кровотечения.Рефрактерное, невосприимчивое заболевание всегда должно подталкивать врачей к пересмотру и переоценке диагноза ИТП, чтобы убедиться в отсутствии альтернативных причин тромбоцитопении. Наблюдение может быть рассмотрено, если количество тромбоцитов превышает пороговое значение от 20 000 / мкл до 30 000 / мкл, но выбор лечения должен быть индивидуальным для пациентов с низким количеством тромбоцитов. Никаких прямых клинических испытаний не сравнивали различные препараты третьей линии при рефрактерной ИТП. После спленэктомии можно использовать ритуксимаб, кортикостероиды или агонисты рецепторов тромбопоэтина.Другие препараты третьей линии включают азатиоприн, циклофосфамид, даназол, ингибитор тирозинкиназы селезенки (SYK) фостаматиниб (Tavalisse, Rigel) и другие иммуносупрессивные схемы. Промежуточные результаты, представленные на ASH 2019 доктором Кэтрин Брум и коллегами, продемонстрировали многообещающие результаты с моноклональным ингибитором C1s сутимлимабом у пациентов с хронической ИТП; препарат представляет собой новое лечение, которое может принести пользу по крайней мере части этих пациентов. Участие в клинических испытаниях всегда приветствуется, если таковые имеются.
H&O В чем разница между ИТП взрослых и детей в отношении лечения?
JC Решения о лечении в педиатрической ИТП отошли от использования абсолютного отсечения количества тромбоцитов и теперь основываются на степени кровотечения. Для педиатрических пациентов с отсутствием или легкими симптомами кровотечения рекомендуется только наблюдение. Тем, у кого кровотечение не опасно для жизни, рекомендуется короткий курс преднизона продолжительностью менее 7 дней вместо внутривенного вливания иммуноглобулина или анти-D иммуноглобулина в качестве первичного лечения.Что касается лечения детей второй линии, агонисты рецепторов тромбопоэтина теперь рекомендуются вместо ритуксимаба или спленэктомии. Согласно последним рекомендациям по ASH, ритуксимаб рекомендуется вместо спленэктомии при лечении второй линии.
H&O Каковы последние взгляды на механизмы ITP?
JC Мы не полностью понимаем все механизмы, лежащие в основе деструкции тромбоцитов и снижения продукции тромбоцитов при ИТП. Как мы обсуждали ранее, ИТП вызывается преждевременным разрушением тромбоцитов через иммунологически опосредованные механизмы, которые приводят к снижению количества и продукции тромбоцитов.Однако мы видим высокую степень неоднородности среди людей с ИТП с точки зрения проявления симптомов, кровотечений и последующих реакций на доступные методы лечения. Есть надежда, что в будущем мы сможем различать подгруппы пациентов с ИТП, что будет определять терапию.
ITP классически объясняется присутствием аутоантител к иммуноглобулину G, продуцируемых В-клетками. Мы не знаем, почему начинается этот процесс, хотя у некоторых пациентов могла быть предшествующая вирусная или другая инфекция.Аутоантитела чаще всего нацелены на гликопротеин IIb / IIIa и гликопротеин Ia / IX, но аутоантитела против нескольких антигенов тромбоцитов также часто встречаются при ИТП.
Аутоантитела против нескольких антигенов тромбоцитов возникают в результате распространения эпитопа, усиливая иммунный ответ против тромбоцитов. Покрытые антителом тромбоциты связываются антигенпрезентирующими клетками, поглощаются рецептором Fcγ, интернализуются и разлагаются. Генерируются новые эпитопы, поэтому новые пептиды передаются с необходимыми костимулирующими сигналами для стимуляции дополнительных клонов CD4 Т-клеток.В свою очередь, дополнительные клоны B-клеток распознают дополнительные антигены тромбоцитов, пролиферируют и усиливают продукцию аутоантител, что приводит к более эффективной опсонизации и фагоцитозу. Потенциально могут образовываться аутоантитела, которые нарушают продукцию мегакариоцитов и тромбоцитов.
Дополнительные потенциальные механизмы включают аутореактивные цитотоксические Т-клетки, гуморальный аутоиммунитет и клеточный аутоиммунитет против мегакариоцитов. Комплемент-опосредованная деструкция и повышенная мононуклеарная фагоцитарная активация — это области исследований, и наше понимание потенциальных дополнительных механизмов растет.
H&O Чем лечение синдрома Эванса отличается от лечения ИТП?
JC Синдром Эванса — редкое аутоиммунное заболевание, характеризующееся бицитопенией, аутоиммунной гемолитической анемией и ИТП. Примерно в 10% случаев также возникает аутоиммунная нейтропения. Синдром Эванса может быть устойчивым к стандартным методам лечения, и рецидивы являются обычным явлением. Общая смертность при синдроме Эванса выше, чем при стандартной ИТП. Как и в случае ИТП, лечение первой линии состоит из кортикостероидов с ВВИГ или без него.Ритуксимаб и спленэктомия по-прежнему являются вариантами второй линии. При необходимости для последующего лечения можно использовать различные иммунодепрессанты, такие как циклофосфамид или азатиоприн.
H&O Чему врачам еще нужно научиться, чтобы лучше управлять ИТП?
JC У нас есть много возможностей для роста во многих областях, чтобы достичь желаемого уровня управления ITP. Поскольку диагноз ИТП основан на исключении и клиническом подозрении, был бы полезен тест, который мог бы помочь нам окончательно определить диагноз.Лучшее понимание основных патофизиологических механизмов и связанных с ними прогностических маркеров поможет дифференцировать подгруппы пациентов с ИТП и персонализировать лечение. У нас также отсутствуют биомаркеры серьезности заболевания и риска кровотечения. Нам необходимо определить, в чем могут быть клинические и патофизиологические сходства и различия между первичной и вторичной ИТП, и как они должны влиять на протоколы лечения. И в конечном итоге, конечно же, исследователи в этой области продолжают работать над разработкой более эффективных и менее токсичных методов лечения.
Раскрытие информации
Доктор Каннингем получил гонорары от компаний CTI BioPharma и Bioverativ.
Рекомендуемая литература
Broome CM, Röth A, Kuter DJ, et al. Ингибирование классического пути комплемента с помощью сутимлимаба у пациентов с хронической иммунной тромбоцитопенической пурпурой без адекватного ответа на два или более предшествующих лечения [Резюме ASH 898] . Кровь. 2019; 134 (доп.) (1).
Gudbrandsdottir S, Birgens HS, Frederiksen H, et al.Ритуксимаб и дексаметазон в сравнении с монотерапией дексаметазоном у впервые выявленных пациентов с первичной иммунной тромбоцитопенией . Кровь. 2013; 121 (11): 1976–1981.
Кодзоури К., Веселы С.К., Террелл Д.Р., Джордж Дж. Спленэктомия для взрослых пациентов с идиопатической тромбоцитопенической пурпурой: систематический обзор для оценки долгосрочных результатов подсчета тромбоцитов, прогнозирования ответа и хирургических осложнений. Кровь. 2004; 104 (9): 2623-2634.
Mithoowani S, Грегори-Миллер К., Гой Дж. И др.Высокие дозы дексаметазона по сравнению с преднизоном при ранее нелеченой первичной иммунной тромбоцитопении: систематический обзор и метаанализ. Lancet Haematol. 2016; 3 (10): e489-e496.
Neunert C, Terrell DR, Arnold DM, et al. Рекомендации Американского общества гематологов по иммунной тромбоцитопении, 2019 г. Blood Adv . 2019; 3 (23): 3829-3866.
Rodeghiero F, Stasi R, Gernsheimer T, et al. Стандартизация терминологии, определений и критериев исхода иммунной тромбоцитопенической пурпуры у взрослых и детей: отчет международной рабочей группы. Кровь. 2009; 113 (11): 2386-2393.
Wei Y, Ji XB, Wang YW и др. Высокие дозы дексаметазона по сравнению с преднизоном для лечения иммунной тромбоцитопении у взрослых: проспективное многоцентровое рандомизированное исследование. Кровь. 2016; 127 (3): 296-302.
Причины, симптомы и лечение идиопатической тромбоцитопенической пурпуры (ИТП)
Идиопатическая тромбоцитопеническая пурпура — заболевание крови, характеризующееся аномальным снижением количества тромбоцитов в крови. Тромбоциты — это клетки крови, которые помогают остановить кровотечение.Снижение тромбоцитов может привести к появлению синяков, кровоточивости десен и внутреннего кровотечения.
- «Идиопатический» означает, что причина неизвестна.
- «Тромбоцитопения» означает снижение количества тромбоцитов в крови.
- «Пурпура» относится к пурпурному изменению цвета кожи, как при синяке.
ITP ежегодно поражает примерно четырех-восьми детей в возрасте до 15 лет в США
на 100 000 детей в возрасте до 15 лет.
Существует две формы ИТП:
- Острая тромбоцитопеническая пурпура — чаще всего встречается у маленьких детей (от 2 до 6 лет).Симптомы могут быть следствием вирусного заболевания, такого как ветряная оспа. Острая ИТП обычно начинается очень внезапно, и симптомы обычно исчезают менее чем за шесть месяцев (часто в течение нескольких недель). Расстройство обычно не повторяется. Острая ИТП — наиболее частая форма заболевания.
- Хроническая тромбоцитопеническая пурпура — Заболевание может развиться в любом возрасте, а симптомы могут длиться от шести месяцев до нескольких лет. У взрослых эта форма встречается чаще, чем у детей, но она поражает подростков.Вероятность заражения этой формой болезни у женщин в два-три раза выше, чем у мужчин. Хроническая ИТП может часто повторяться и требует постоянного наблюдения у специалиста по крови (гематолога).
В большинстве случаев причина ИТП неизвестна. Это не заразно, то есть ребенок не может «заразиться», играя с другим ребенком с ИТП. Также важно знать, что ничто ни родители, ни ребенок не вызывали расстройства.
Часто у ребенка могла быть вирусная или вирусная инфекция примерно за три недели до развития ИТП.Считается, что организм, вырабатывая антитела против вируса, «случайно» также выработал антитело, которое может прилипать к клеткам тромбоцитов. Организм распознает любые клетки с антителами как чужеродные и уничтожает их. Вот почему ИТП также называют иммунной тромбоцитопенической пурпурой.
Костный мозг — мягкий губчатый центр длинных костей, отвечающий за образование клеток крови, в том числе тромбоцитов. Костный мозг реагирует на небольшое количество тромбоцитов и производит их гораздо больше, чтобы отправить их в организм.Врач может посмотреть на клетки костного мозга и у ребенка с ИТП может увидеть много образовавшихся молодых тромбоцитов. Однако результаты анализа циркулирующей крови покажут очень низкое количество тромбоцитов. Организм нормально производит клетки, но также и разрушает их. В большинстве случаев другие анализы крови в норме, за исключением низкого количества тромбоцитов. Тромбоциты ИТП обычно живут всего несколько часов по сравнению с нормальными тромбоцитами, продолжительность жизни которых составляет от 7 до 10 дней.
Тромбоциты необходимы для образования тромба. Сгустки крови состоят из массы волокон и клеток крови. Тромбоциты попадают в поврежденный участок и слипаются, образуя пробку, например, когда человек порезан. Если тромбоцитов недостаточно, сгусток не может образоваться, что приведет к еще большему кровотечению.
Было проведено исследование некоторых лекарств, вызывающих ИТП. Некоторые лекарства могут привести к изменению функции тромбоцитов. В настоящее время не установлено прямой связи с каким-либо конкретным лекарством, которое может вызвать ИТП.
Нормальное количество тромбоцитов находится в диапазоне от 150 000 до 450 000. У ребенка с ИТП количество тромбоцитов обычно меньше 100000. К моменту возникновения значительного кровотечения у ребенка может быть меньше 10 000 тромбоцитов. Чем ниже количество тромбоцитов, тем выше риск кровотечения.
Поскольку тромбоциты помогают остановить кровотечение, симптомы ИТП связаны с усилением кровотечения. Однако каждый ребенок может испытывать симптомы по-разному.
Симптомы могут включать:
- Пурпура — пурпурный цвет кожи после того, как под нее «просочилась» кровь.Синяк — это кровь под кожей. У детей с ИТП могут быть большие синяки от неизвестной травмы. Синяки могут появиться в локтевых и коленных суставах просто от движения.
- Петехии — крошечные красные точки под кожей, возникающие в результате очень небольших кровотечений.
- Носовое кровотечение
- Кровотечение во рту и / или в деснах и вокруг них
- Кровь в рвоте, моче или стуле
- Кровотечение в голове — это самый опасный симптом ИТП. Любая травма головы, возникающая при недостаточном количестве тромбоцитов для остановки кровотечения, может быть опасной для жизни.
Симптомы ИТП могут напоминать другие заболевания крови или проблемы со здоровьем. Всегда консультируйтесь с врачом вашего ребенка для постановки диагноза.
Диагностика идиопатической тромбоцитопенической пурпуры начинается с сбора полной истории болезни и физического обследования вашего ребенка. Лечащий врач вашего ребенка также может выполнить следующие диагностические процедуры:
- Общий анализ крови (CBC) , который измеряет размер, количество и зрелость различных клеток крови в определенном объеме крови (для измерения тромбоцитов).
- Дополнительные анализы крови и мочи, для измерения времени кровотечения и выявления возможных инфекций
- Тщательный осмотр лекарств ребенка
- Аспирация костного мозга может быть выполнена, чтобы посмотреть на производство тромбоцитов вашим ребенком и исключить любые аномальные клетки, которые костный мозг вашего ребенка может вырабатывать, которые могут снизить количество тромбоцитов.
Конкретное лечение ИТП определит лечащий врач вашего ребенка на основании:
- Возраст вашего ребенка, общее состояние здоровья и история болезни
- Тип заболевания (острое или хроническое)
- Тяжесть и степень заболевания
- Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
- Ожидания по течению болезни
- Ваше мнение или предпочтение
Не всем детям с ИТП требуется лечение.Тщательный мониторинг тромбоцитов вашего ребенка и предотвращение серьезных кровотечений могут быть курсом действий, выбранным до тех пор, пока организм не сможет исправить расстройство самостоятельно. Многие дети с ИТП могут спонтанно выздоравливать примерно через 2–4 дня.
При необходимости лечения используются две наиболее распространенные формы лечения:
- Стероиды, , которые помогают предотвратить кровотечение за счет снижения скорости разрушения тромбоцитов. Стероиды, если они эффективны, приведут к увеличению количества тромбоцитов в течение двух-трех недель.Побочные эффекты могут включать раздражительность, раздражение желудка, увеличение веса, гипертонию и прыщи.
- Внутривенный гамма-глобулин (IVGG), белок, который содержит множество антител, а также замедляет разрушение тромбоцитов. IVGG действует быстрее, чем стероиды (от 24 до 48 часов).
Другие методы лечения ИТП могут включать:
- Rh иммунный глобулин — Это лекарство временно останавливает селезенку от разрушения тромбоцитов. Чтобы это лекарство было эффективным, у вашего ребенка должен быть положительный резус-фактор и должна быть селезенка.
- Смена лекарств — Если лекарство является подозреваемой причиной ИТП у вашего ребенка, может потребоваться отмена или изменение лекарства.
- Лечение инфекции — Если инфекция является причиной ИТП, то лечение инфекции может привести к увеличению количества тромбоцитов.
- Спленэктомия — В некоторых случаях может потребоваться удаление селезенки ребенка, поскольку это место разрушения тромбоцитов.Считается, что это чаще используется у детей старшего возраста с хронической ИТП для снижения скорости разрушения тромбоцитов.
- Гормональная терапия — Девушкам-подросткам может потребоваться прием гормонов для остановки менструального цикла при низком уровне тромбоцитов в случае обильного кровотечения.
Если у вашего ребенка ИТП, вам необходимо узнать, как лучше всего предотвратить травмы и кровотечение. Рассмотрим следующее:
- Сделайте окружающую среду для маленьких детей максимально безопасной.Когда количество тромбоцитов низкое, необходимо набивать кроватку, носить шлемы и обеспечивать защитную одежду.
- Контактные виды спорта, езда на велосипеде и грубые игры могут быть ограничены.
- Избегайте лекарств, содержащих аспирин, поскольку они могут повлиять на способность организма контролировать кровотечение.
Важно обсудить с врачом вашего ребенка, необходимы ли какие-либо другие ограничения для предотвращения травм у вашего ребенка с ИТП.
Хотя причина ИТП неизвестна и нет лекарства, прогноз для ребенка с ИТП очень хороший.
Обычно организм перестает вырабатывать антитела, атакующие тромбоциты, и заболевание проходит само. Цель лечения — поддерживать уровень тромбоцитов ребенка в безопасном диапазоне до тех пор, пока организм не исправит проблему.


