Нервно-артритический диатез — причины, симптомы, диагностика и лечение
Нервно-артритический диатез (НАД) – это конституционная аномалия, которая обусловлена нарушением метаболизма мочевой кислоты и пуринов. Проявляется неврастеническим, метаболическим, кожным и спастическим синдромами. Клиника зависит от присутствующего синдрома, симптоматически чаще всего наблюдаются гипертонус ЦНС, ацетонемическая рвота, расстройства стула. При диагностике НАД наибольшую ценность имеют анамнестические данные и результаты лабораторных исследований крови и мочи. Лечение включает в себя коррекцию рациона, психоэмоциональных и физических нагрузок. Проводится симптоматическая терапия, направленная на восстановление водно-электролитного баланса, по показаниям назначаются гепатопротекторы и витаминные препараты.
Общие сведения
Нервно-артритический или мочекислый диатез – это аномалия конституции, которая характеризуется склонностью к нарушению метаболизма мочевой кислоты и пуринов. Впервые данный термин ввел французский педиатр Жюль Комби в 1902 году. НАД – наименее распространенный вариант из всех форм диатезов, заболеваемость составляет 2-4% от общего количества детей. Лица мужского и женского пола страдают в равной степени, однако большинство характерных осложнений (ожирение, ацетонемическая рвота) чаще возникают у девочек. Клинические проявления зависят от возраста пациентов. В старшем возрасте нервно-артритический диатез нередко приводит к метаболическим заболеваниям, отложению солей в суставах, образованию камней в желчном пузыре и почках.
Впервые данный термин ввел французский педиатр Жюль Комби в 1902 году. НАД – наименее распространенный вариант из всех форм диатезов, заболеваемость составляет 2-4% от общего количества детей. Лица мужского и женского пола страдают в равной степени, однако большинство характерных осложнений (ожирение, ацетонемическая рвота) чаще возникают у девочек. Клинические проявления зависят от возраста пациентов. В старшем возрасте нервно-артритический диатез нередко приводит к метаболическим заболеваниям, отложению солей в суставах, образованию камней в желчном пузыре и почках.
Нервно-артритический диатез
Причины нервно-артритического диатеза
Нервно-артритический диатез – это гетерогенная патология, которая обусловлена унаследованным нарушением обмена либо нерациональным питанием матери или ребенка. К наследственным факторам относятся дефекты генов, кодирующих метаболические энзимы пуринов и мочевой кислоты – фосфорибозилтрансферазы, фосфорибозилпирофосфатсинтетазы, глюкозо-6-фосфатазы и уратоксидазы. Как правило, семейный анамнез таких детей отягощен неврастенией, мочекаменной болезнью, невралгиями, подагрой или калькулезным холециститом. Алиментарным фактором, провоцирующим развитие НАД, является чрезмерное употребление белковой пищи матерью во время беременности или ребенком в раннем возрасте. Чаще всего это касается продуктов животного происхождения – говядины, телятины, птицы.
Как правило, семейный анамнез таких детей отягощен неврастенией, мочекаменной болезнью, невралгиями, подагрой или калькулезным холециститом. Алиментарным фактором, провоцирующим развитие НАД, является чрезмерное употребление белковой пищи матерью во время беременности или ребенком в раннем возрасте. Чаще всего это касается продуктов животного происхождения – говядины, телятины, птицы.
В основе патогенеза нервно-артрического диатеза лежит гиперурикемия – повышение концентрации мочевой кислоты в плазме крови. Данное состояние влияет на ЦНС, стимулирует ее активность и восприимчивость к внешним раздражителям. Помимо прямого воздействия на ткани организма, гиперурикемия приводит к отложению солей в суставных оболочках, почках, желчном пузыре. Это явление основывается на кристаллизации уратов при попадании в суставную капсулу и взаимодействии с синовиальной жидкостью.
Симптомы нервно-артритического диатеза
Первые проявления нервно-артритического диатеза возникают уже в возрасте 1-2 месяца. Как правило, это неспецифические симптомы: снижение аппетита, нарушения сна, расстройства стула. Очень быстро развиваются дистрофические явления – медленная прибавка к массе тела или ожирение на фоне чрезмерного развития подкожной жировой клетчатки. Последний вариант чаще наблюдается у девочек. Также для НАД характерно умеренное увеличение всех групп лимфоузлов. Клиника нервно-артритического диатеза включает в себя следующие синдромы: неврастенический, метаболический, кожный, спастический. Редко данное патологическое состояние могут сопровождать субфебрильная температура, резкое отвращение к запахам.
Как правило, это неспецифические симптомы: снижение аппетита, нарушения сна, расстройства стула. Очень быстро развиваются дистрофические явления – медленная прибавка к массе тела или ожирение на фоне чрезмерного развития подкожной жировой клетчатки. Последний вариант чаще наблюдается у девочек. Также для НАД характерно умеренное увеличение всех групп лимфоузлов. Клиника нервно-артритического диатеза включает в себя следующие синдромы: неврастенический, метаболический, кожный, спастический. Редко данное патологическое состояние могут сопровождать субфебрильная температура, резкое отвращение к запахам.
Неврастенический синдром наиболее распространен и присутствует у 85% детей с нервно-артритическим диатезом. В младшем возрасте он проявляется чрезмерной пугливостью, беспокойством, бессонницей, тревожным и поверхностным сном. На фоне гиперурикемии происходит преждевременное развитие ЦНС, из-за чего дети рано начинают говорить и читать, очень любознательны, обладают хорошей зрительной и словесной памятью. Кроме этого, отмечается эмоциональная нестабильность, могут наблюдаться ночные кошмары, потеря аппетита. Часто при нервно-артритическом диатезе развиваются вегето-сосудистая дистония, нервные тики, психогенный кашель и рвота, энурез, логоневроз, аэрофагия.
Кроме этого, отмечается эмоциональная нестабильность, могут наблюдаться ночные кошмары, потеря аппетита. Часто при нервно-артритическом диатезе развиваются вегето-сосудистая дистония, нервные тики, психогенный кашель и рвота, энурез, логоневроз, аэрофагия.
Метаболический синдром включает в себя периодические боли в суставах, которые обостряются в ночное время, перемежающиеся нарушения мочеиспускания, ацетонемическую рвоту. Данные симптомы характерны для детей в возрасте 2 лет. Боли возникают преимущественно в мелких суставах дистальных отделов пальцев рук и ног. Дизурические явления связаны со сниженной концентрационной способностью почек и отложением в них солей. Клинически это может проявляться тупой болью в пояснице, потемнением мочи. Ацетонемический синдром при нервно-артритическом диатезе более характерен для девочек и исчезает при переходе в пубертатный период. Приступ возникает остро, как правило, ему предшествует стресс, физическое перенапряжение, несоблюдение диеты. Рвота неукротима, может сопровождаться эксикозом, редко – судорогами. Длительность приступа колеблется от 1-2 до 24-36 часов.
Рвота неукротима, может сопровождаться эксикозом, редко – судорогами. Длительность приступа колеблется от 1-2 до 24-36 часов.
Аллергическо-дерматический синдром. Кожная сыпь при нервно-артритическом диатезе возникает довольно редко, но при ее наличии может наблюдаться зуд. В старшем возрасте возможно формирование крапивницы, нейродермита, сухой или себорейной экземы. У некоторых детей на фоне ОРВИ наблюдается навязчивый кашель, чихание. Иногда на фоне НАД развивается астматический бронхит, который может усугубляться спастическим синдромом и переходить в атопическую бронхиальную астму.
Спастический синдром. Для детей с нервно-артритическим диатезом характерна склонность к спазмированию гладкомышечной мускулатуры стенок бронхов, кишечника и сосудов. Это может проявляться обструкцией бронхиального дерева, кишечными, почечными и печеночными коликами, мембранозным колитом, запорами, мигренью и гипертонией.
Диагностика
Диагностика нервно-артритического диатеза основывается на сборе анамнеза, объективном осмотре, результатах лабораторных и инструментальных тестов. Анамнестические данные позволяют установить наличие нарушения метаболизма пуринов и мочевой кислоты у родителей, братьев и сестер. Также выясняются темпы психического развития и ранние симптомы НАД. При физикальном обследовании педиатром могут определяться признаки гипертонуса нервной системы, запах ацетона изо рта, дефицит массы тела, редко – кожная сыпь.
Анамнестические данные позволяют установить наличие нарушения метаболизма пуринов и мочевой кислоты у родителей, братьев и сестер. Также выясняются темпы психического развития и ранние симптомы НАД. При физикальном обследовании педиатром могут определяться признаки гипертонуса нервной системы, запах ацетона изо рта, дефицит массы тела, редко – кожная сыпь.
Ведущую роль в диагностике нервно-артритического диатеза играют лабораторные анализы. При ацетонемическом кризе в крови ребенка выявляются гиперурикемия, лейкоцитоз со сдвигом формулы влево, эозинопения, моноцитопения и лимфоцитопения, гипогликемия, кетонемия, метаболический ацидоз, повышение СОЭ. В моче определяются протеинурия, микрогематурия, наличие солей уратов, фосфатов и оксалатов. В состоянии компенсации перечисленные отклонения от нормы минимальны или отсутствуют. В зависимости от клинической формы нервно-артритического диатеза могут присутствовать другие изменения в анализах или клинические симптомы. Инструментальная диагностика в виде УЗИ, рентгенографии и иных методов применяется для исключения органических патологий и проведения дифференциального диагноза.
Дифференциальная диагностика нервно-артритического диатеза в педиатрии проводится с такими заболеваниями, как ревматизм, неврозы разнообразного генеза, пиелонефрит, панкреатит, холецистит, синдромом Леша-Нихена, синдром минимальной мозговой дисфункции, туберкулезная интоксикация.
Лечение нервно-артритического диатеза
Основу лечения у детей с нервно-артритическим диатезом составляет правильное питание, ограничение физического и психоэмоционального напряжения. Основу рациона ребенка должны составлять свежие фрукты и овощи, молоко и кисломолочные продукты, каши из гречневой, овсяной, перловой, пшеничной крупы. Строго ограничивается употребление мяса, рыбы, копченостей, жареной и жирной пищи, кондитерских изделий. Детям с нервно-артритическим диатезом категорически противопоказаны продукты, которые содержат большое количество пуринов и кофеина – шоколад, какао, кофе, паштет и т. д. Важно соблюдение режима, прием пищи должен проходить 4-5 раз в сутки в одно и то же время.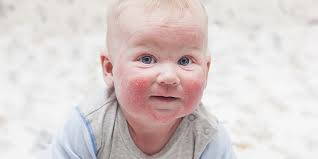
При развитии ацетонемического криза ребенку следует давать подслащенный чай, щелочные минеральные воды, свежие соки, физраствор, 5% глюкозу с частотой каждые 10-15 минут. Также показана очистительная клизма. В некоторых случаях применяются гепатопротекторы и витамины группы В. При ацетонемической рвоте проводится коррекция метаболического ацидоза и дегидратации. При низкой интенсивности данных осложнений показана оральная регидратация вышеуказанными жидкостями, в тяжелых случаях – внутривенная инфузия физраствора, глюкозы, витамина С, гепатопротекторов. Предварительно осуществляется промывание желудка и кишечника.
Прогноз и профилактика нервно-артритического диатеза
Прогноз для жизни при нервно-артритическом диатезе благоприятный, для здоровья – сомнительный. У таких людей рано возникают артериальная гипертензия, подагра, атеросклероз, метаболические артриты, сахарный диабет, часто формируются желчнокаменная и мочекаменная болезни, ожирение. При подтверждении НАД пациент должен регулярно посещать лечащего педиатра или семейного врача с целью ранней диагностики и своевременного лечения перечисленных заболеваний. Специфической профилактики нервно-артритического диатеза не существует. Для предотвращения кризов следует соблюдать диету, избегать чрезмерных физических и психических нагрузок. Антенатальная профилактика заключается в медико-генетическом консультировании семейных пар, в особенности при наличии патологий, связанных с нарушением метаболизма.
При подтверждении НАД пациент должен регулярно посещать лечащего педиатра или семейного врача с целью ранней диагностики и своевременного лечения перечисленных заболеваний. Специфической профилактики нервно-артритического диатеза не существует. Для предотвращения кризов следует соблюдать диету, избегать чрезмерных физических и психических нагрузок. Антенатальная профилактика заключается в медико-генетическом консультировании семейных пар, в особенности при наличии патологий, связанных с нарушением метаболизма.
65. Нейро-артритический диатез, клинические проявления. Лечение и профилактика.
Нервно-артритический
диатез — генетически обусловленное
нарушение обмена веществ, в первую
очередь мочевой кислоты и пуриновых
оснований, проявляющееся повышенной
возбудимостью ЦНС, спастическими и
аллергическими симптомами.
Нервно-артритический диатез наблюдают
у 23% детей, т. е. значительно реже, чем
е. значительно реже, чем
вышеперечисленные диатезы.
Нервно-артритический диатез у детей —
причины
Нервно-артритический
диатез в настоящее время принято
связывать как с наследственными факторами
(дефект обмена пуриновых оснований и
мочевой кислоты), так и с воздействиями
внешней среды: перегрузка белковыми (в
первую очередь мясными) продуктами
рациона беременной и ребёнка раннего
возраста. Семейногенетический анамнез
свидетельствует о том, что в семьях
пробандов с одинаковой частотой (18-22%)
выявляют неврастению, подагру, моче и
желчнокаменную болезни. В этих семьях
в 2,5 раза чаще наблюдают атеросклероз
и ишемическую болезнь сердца, эссенциальную
артериальную гипертензию, сахарный
диабет, заболевания органов дыхания,
желудка и двенадцатиперстной кишки.
Патогенез.
При нервноартритическом диатезе ведущее
значение имеет гиперурикемия. Увеличение
концентрации мочевой кислоты и уратов
в крови и тканях носит либо первичный
характер (мутации генов, кодирующих
ферменты обмена, — фосфорибозилтрансферазы
и уратоксидазы), либо развивается
вторично (например, при повышенном
распаде пуринов и пиримидинов вследствие
гемолитических заболеваний). Клиническими
Клиническими
проявлениями гиперурикемии являются
подагра, нефролитиаз, артриты и
неврологические расстройства. Воздействие
на ЦНС повышенной концентрации мочевой
кислоты и уратов, а также сопутствующий
ацидоз приводят к развитию у ребёнка
чрезмерной возбудимости. Примером
первичных гиперурикемий может служить
недостаточность гипоксантин гуанин
фосфорибозилтрансферазы, приводящая
к развитию синдрома Леша-Найена и близких
синдромов. Причины вторичных гиперурикемий
многочисленны (например, различной
выраженности гемолитические анемии,
развивающиеся в том числе при врождённой
недостаточности глюкозо6фосфат
дегидрогеназы). При гиперурикемиях
разного генеза возможны также различные
нарушения углеводного и белкового
метаболизма. Декомпенсация чаще возникает
в школьном возрасте при стрессовых
ситуациях, изменении характера питания,
физических перегрузках.
Признаки.
Клинические проявления зависят от
возраста больных и представлены
разнообразными синдромами: неврастеническим,
обменным, спастическим, кожным. Редкими
Редкими
проявлениями этой формы диатеза могут
быть стойкий субфебрилитет, непереносимость
запахов и различные идиосинкразии.
В
первые месяцы жизни ребёнка часто
отмечают плохую прибавку массы тела,
неустойчивый стул. В результате снижения
аппетита легко развивается дистрофия,
но возможно и избыточное развитие
подкожной жировой клетчатки вплоть до
ожирения, особенно у девочек-подростков.
Гиперплазия лимфаденоидной ткани
выражена менее отчётливо, чем при других
диатезах, но обычно пальпируются все
группы лимфатических узлов (умеренно
увеличенные, плотные).
Неврастенический
синдром наблюдают наиболее часто (84%).
На первом году жизни он проявляется
преобладанием процессов возбуждения:
дети часто беспокойны, крикливы, пугливы,
мало и плохо спят. Стимулирующее
воздействие на ЦНС продуктов пуринового
обмена способствует более раннему
психическому и эмоциональному развитию.
Дети быстро овладевают речью, проявляют
любознательность, интерес к окружающему,
хорошо запоминают прочитанное или
рассказанное, рано начинают читать.
Однако внешнее благополучие и хорошее
развитие детей сопровождаются
эмоциональной лабильностью, нарушениями
сна, ночными страхами, СВД, упорной
анорексией. Кроме того, возможны тики,
логоневроз, навязчивый кашель, привычные
рвоты, аэрофагия, энурез.
Синдром
обменных нарушений. Этот синдром
выражается в преходящих, часто ночных
суставных болях (за счёт кристаллизации
урата натрия во внутрисуставной
жидкости), периодически возникающих
дизурических расстройствах (не связанных
с переохлаждением иди инфекцией), салурии
(обычно смешанного характера — выявляют
ураты, оксалаты, фосфаты). Необходимо
отметить возможность появления при
этой форме диатеза периодической
ацетонемической рвоты.
Ацетонемическая
рвота развивается у детей в возрасте
2-10 лет (чаще у девочек) и полностью
прекращается к пубертатному периоду.
Причинами развития приступа могут быть
погрешность в диете, стрессовая ситуация,
физическая перегрузка. Рвота возникает
внезапно или после короткого (до суток)
периода предвестников (недомогание,
головная боль, отказ от еды, запах ацетона
изо рта, запор, слабоахоличный стул).
Рвота быстро становится неукротимой,
часто сопровождается жаждой, обезвоживанием,
интоксикацией, гипертермией, потерей
массы тела, возбуждением, одышкой,
тахикардией, в редких случаях — симптомами
менингизма и судорогами. Выдыхаемый
воздух, рвотные массы имеют запах
ацетона. Приступ длится от нескольких
часов до 1-2 сут, редко до 1 нед. В большинстве
случаев рвота прекращается так же
внезапно, как и началась; ребёнок быстро
поправляется. После приступа в течение
нескольких дней можно пропальпировать
увеличенную печень. В крови выявляют
ацидоз, накопление ацетона и кетоновых
тел, аммиака, часто низкую концентрацию
глюкозы, натрия и хлора, а также
нейтрофильный лейкоцитоз со снижением
количества эозинофилов, моноцитов и
лимфоцитов, умеренное увеличение СОЭ.
В моче в момент приступа выявляют ацетон,
после приступа выражена уробилинурия.
Спастический
синдром проявляется бронхоспазмом,
мигренеподобными головными болями,
склонностью к артериальной гипертензии
и кардиалгиям, почечными, печёночными
и кишечными коликами, запорами, развитием
спастического мембранозного колита.
Астматический бронхит у этой группы
детей протекает с необильной секрецией,
хорошо поддаётся лечению бронхолитическими
препаратами, но у некоторых детей
трансформируется в атоническую форму
бронхиальной астмы.
Кожный
синдром. Аллергические высыпания на
коже наблюдают относительно редко; они
появляются в старшем возрасте в виде
крапивницы (а также отёков Квинке),
пруриго, нейродермита, сухой и себорейной
экземы. Слизистые оболочки, как и кожа,
поражаются реже, чем при других формах
диатезов. Лишь у части детей отмечают
склонность к ОРВИ с навязчивым чиханьем,
кашлем, явлениями бронхоспазма.
Лабораторные
исследования. В крови выявляют эозинофилию,
повышение концентрации мочевой кислоты.
В моче повышена концентрация уратов,
оксалатов и фосфатов.
Диагностика.
Диагностику основывают на наличии
нарушений обмена веществ в семейном
анамнезе, признаках повышенной
возбудимости ЦНС ребёнка, выраженных
нарушениях обмена веществ, наклонности
к спазмам, аллергическим заболеваниям.
Дифференциальную диагностику проводят
с хронической туберкулёзной интоксикацией
(при положительной пробе Манту), синдромом
минимальной мозговой дисфункции.
Лечение.
При подозрении на нейроартритический
диатез детям из питания целесообразно
исключить избыток животных жиров, а
также печень, почки, мозг, какао и
шоколадные изделия, шпинат, зеленый
горошек и пр. Предпочтительнее
молочно-растительная диета.
При
появлении приступа ацетонемической
рвоты показана госпитализация с целью
проведения интенсивной коррекции
кетоацидоза и обезвоживания организма
путем внутривенного капельного введения
5—10% раствора глюкозы, физиологического
раствора, гидрокарбоната натрия,
аскорбиновой кислоты, эссенциале. Дети
в этом состоянии обычно отказываются
от еды, дефицит жидкости компенсируют
путем пероральной дачи глюкозо-солевых
растворов типа регидрон, глюкосолан,
оралит. В случае отсутствия этих растворов
можно использовать щелочные дегазированные
минеральные воды.
Прогноз.
Прогноз определяется возможностью
раннего формирования у взрослых
атеросклероза, эссенциальной артериальной
гипертензии, подагры, обменных артритов,
сахарного диабета, желчно и мочекаменной
болезней, атопической бронхиальной
астмы. В связи с этим особое значение
В связи с этим особое значение
имеет возможно более раннее выявление
нарушений пуринового обмена.
Нервно-артритический диатез у детей | Mammyclub
Детки с нервно-артритическим диатезом характеризуются повышенной нервной возбудимостью, расстройствами питания, склонностью к кетоацидозу (ацетономический синдром). В данной статье рассмотрим симптомы и лечение нервно-артритического диатеза у детей.
Симптомы нервно-артритического диатеза у детей
Такие малыши уже в грудном возрасте более возбудимы, а с возрастом эта особенность усиливается.
Карапузы любознательны, оживлены, хорошо запоминают, могут узнать и повторить им показанное, или прочитанное. Частенько детки жалуются на ночные страхи и не хотят спать сами, придумывают себе истории и вымышленных друзей, уписываются но ночам.
Родители деток жалуются на их чувствительность к запахам, тики, головные боли, навязчивый кашель и беспричинные рвоты.
Кожные сыпи не характерны для таких деток, а если и встречаются то в грудном возрасте, на щечках и ягодицах, в виде мелких пузырков, красных, ярких, лакированных участков на коже.
Дети реагируют на режим питания частыми болями в животе. Большая часть таких малышей имеет маленькую массу тела вплоть до анорексии, но некоторые детки склонны к полноте, чаще девочки.
Нередко по утрам изо рта запах ацетона, «прелых листьев».
Яркими отличительными чертами детей с нервно — артритическим диатезом являются неврологические симптомы и ацетонемические рвоты (при повышенном ацетоне у детей).
При этом последовательность событий типична:
- неправильное питание,
- потеря аппетита,
- запах ацетона изо рта,
- повторные рвоты и госпитализация в стационар.
Малыши с этим диатезом, когда подрастут, часто страдают:
- ожирением;
- заболеваниями почек;
- чаще мочекаменной болезнью;
- сахарным диабетом;
- подагрой;
- обменными заболеваниями суставов.
Нервно-артритический диатез у детей лечение
Основной метод лечения — это диета и режим. Карапузов надо беречь от интенсивных психических нагрузок, ограничить просмотр телевизора и компьютера. Полезны систематические закаливания, физическая активность: зарядка, танцы, гимнастика, прогулки, катания на самокате и велосипеде.
В питании не злоупотреблять мясными и жирными блюдами, шоколадом, бобовыми, какао и кофе.
Не нужно таких малышей кормить насильно! Но больших перерывов в еде следует избегать.
Диета при нервно-артритическом диатезе у детей
- Должны преобладать молочные продукты, овощи и фрукты, гречневая и овсяная крупа, перловка и пшено.
- Ограничивают мясо, птицу, речную рыбу (особенно жаренную, копченную), бульоны, навары, холодцы.
- Полностью исключают мясо молодых животных (телятина, цыплята), субпродукты (мозги, печень,почки), колбасные изделия, грибы, некоторые овощи (щавель, шпинат, спаржа, ревень, цветная капуста, зеленый горошек), все продукты промышленного консервирования на которых нет этикетки «детское питание».
- Под строгим запретом находятся и те продукты, которые способны спровоцировать возбуждение нервной системы — это крепкий чай, соленые и острые блюда, а также пряности, и конечно, кофе. Пользу приносят щелочные минеральные воды, компоты, морсы, цитрусовые соки и вишневый сок.
- На ночь лучше дать ребенку блюда содержащие трудноусвояемые углеводы (гречневая, овсяная каши, овощи, ржаной хлеб, картофель).
Для малышей, полезна фитотерапия — настои трав валерианы, пустырника, пассифлоры.
Безусловно, такие детки справляются с одновременными нагрузками и занятиями по иностранным языкам, музыкой, рисованием, вязанием, хоккеем и так далее, но их не стоит перегружать. Большие нагрузки являются провокатором проявлений не только диатеза но и его возможных последствий (подагры, мочекаменной болезни, ожирения, бронхиальной астмы).
Основная статья цикла Диатез у ребенка. В ней вы найдете общие рекомендации по уходу за кожей и режиму купания для детей с диатезом.
Воспользуйтесь натуральной бытовой химией, средствами для полости рта, детским мылом и уходом за детской кожей из Маминого Магазина, чтобы исключить диатезы и аллергии от бытовой химии, стиральных порошков и средств личной гигиены.
Примечание. Возврат продуктов питания и косметических средств возможен только при неповрежденной упаковке.
Мы придаем большое значение качеству наших товаров и гарантируем вам хорошее обслуживание .
Выражаем особую благодарность за подготовку данного материала кандидату наук, врачу-гастроэнтерологу высшей категории Оксане Власовой.
Читайте:
Нервно-артритический диатез у детей: симптомы, лечение, характерные проявления
Нервно-артритический диатез у детей – патология, вызванная нарушением обмена мочевой кислоты и пуринов. Характеризуется избытком аммиачных соединений в организме, на фоне которого возникает повышенная нервная возбудимость и плохой аппетит. Заболевание поддается лечению, главным образом через организацию диетического питания.
Нервно артритический диатез у детей может быть врождённым или приобретенным
Особенности нервно-артритического диатеза у детей
Патология имеет несколько форм проявления: спастический, неврастенический, кожный или метаболический синдром. Клиническая картина заболевания зависит от его формы, в большинстве случаев сопровождается повышенным тонусом центральной нервной системы, расстройством работы кишечника, рвотой.
Нервно-артритическая форма диатеза составляет не более 4% от всех форм детских диатезов. Заболеванию в равной степени подвержены оба пола, но осложнения диагностируются чаще всего у девочек.
Причины патологии
Причиной развития заболевания может быть унаследованная патология обмена веществ или перекос в питании матери во время беременности или ребенка в первые годы жизни.
Генные поломки, провоцирующие нарушение метаболизма мочевой кислоты и пуринов, отягощают семейный анамнез ребенка такими заболеваниями:
- неврастения;
- калькулезный холецистит;
- подагра;
- мочекаменная болезнь;
- невралгия.
Приобретенная форма диатеза проявляется вследствие преобладания в рационе матери или ребенка белковой пищи животного происхождения.
В зарождении и развитии нервно-артритического диатеза основным фактором является гиперурикемия – состояние, при котором в крови отмечается повышенное содержание мочевой кислоты. В результате оказывается негативное влияние на работу нервной системы, возникают отложения кристаллизированных уратов в капсулах суставов и органах мочевыводящей системы.
Симптомы заболевания
Симптомы заболевания зависят от его клинической формы
Первая симптоматика НАД проявляется уже на втором месяце жизни младенца. Ребенок может плохо кушать и спать, появляется расстройство стула. По мере роста появляются пролемы с весом — дистрофия или, напротив, ожирение. Чрезмерные отложения жира фиксируются преимущественно у девочек. Характерное проявление НАД — умеренно гипотрофированные лимфатические узлы всех групп.
Перечень симптомов в зависимости от синдрома НАД:
1. Неврастенический синдром. Самый распространенный, диагностируется в 85% случаев. Характерные проявления:
- нарушение сна;
- лабильность нервной системы и эмоциональной сферы;
- тревожность, пугливость, беспокойство;
- опережающее возрастную норму развитие центральной нервной системы;
- плохой аппетит;
- вегето-сосудистая дистония;
- логоневроз;
- тики;
- энурез;
- аэрофагия;
- психогенная рвота и кашель.
Такие дети могут начать говорить и читать раньше сверстников, активно познавать мир, демонстрировать хорошую память, внимание.
2. Метаболический синдром. Характеризуется наличием следующих симптомов, сменяющих друг друга:
- болезненность мелких суставов рук и ног, нарастающая ночью;
- дизурия, сопровождающаяся тупой болью в поясничном отделе;
- резкий приступ неукротимой ацетонемической рвоты на фоне стресса, погрешности в питании или перенапряжения, которая может приводить к обезвоживанию организма, реже — судорогам.
Продолжительность такого приступа может достигать 36 часов.
3. Аллергическо-дерматический синдром. Характеризуется появлением зудящей сыпи на коже. Могут присоединиться такие симптомы:
- экзема;
- крапивница;
- астматический бронхит;
- нейродермит;
- навязчивое чихание и кашель на фоне острой респираторной вирусной инфекции
4. Спастический синдром. Основные признаки:
- бронхообструкция;
- бронхиолит;
- колиты;
- колики;
- запор;
- мигрень;
- гипертония.
К общим признакам патологии можно отнести субфебрилитет и гиперосмию.
Диагностика патологического состояния
Обследование пациента включает в себя сбор семейного анамнеза, в ходе которого устанавливается наличие расстройств метаболизма у ближайших родственников и ранних симптомов нервно-артрического диатеза у ребенка. Осмотр педиатра позволяет выявить признаки повышенного тонуса, несоответствие фактического веса возрастным нормам, наличие кожных высыпаний и запаха ацетона из ротовой полости.
Проведение лабораторных и инструментальных исследований играет основную роль в постановке диагноза. В анализе крови отмечается изменение клеточного состава, повышение скорости оседания эритроцитов, снижение числа эозинофилов, моноцитов, лимфоцитов и концентрации глюкозы, метаболический ацидоз, ацетонемия.
Чем выше компенсаторные возможности организма пациента, тем меньшее отклонение от нормы будут иметь анализы крови.
Анализ мочи при нервно-артритическом диатезе показывает наличие белка и солей уратов, высокое содержание эритроцитов.
В зависимости от формы НАД к перечисленным отклонениям анализов могут добавляться иные перекосы в составе крови и мочи.
Дифференциальная диагностика патологии проводится методами ультразвукового исследования и рентгенографии. Исключать следует такие заболевания:
- спазмофилия;
- невроз любого генеза;
- ревматизм;
- синдром ММД;
- туберкулез;
- холецистит;
- пиелонефрит;
- синдром Леша-Нихена;
- панкреатит.
Для диагностики и терапии заболевания следует обратиться к врачу-педиатру.
Лечение НАД
Лечение заключается в диете и снижении психоэмоциональной и физической нагрузки
В основе терапии заболевания лежит снижение психоэмоциональной и физической нагрузки и организация правильного диетического питания.
Купирование ацетонемического криза проводят отпаиванием чистой питьевой или минеральной водой, солевыми растворами, 5% глюкозой, препаратами, восстанавливающими печент, витаминами группы В.
Перед проведением оральной регидратации или, в тяжелых случаях пациенту показана очистительная клизма.
При ацетонемической рвоте требуется коррекция кислотно-щелочного баланса в организме и профилактика обезвоживания.
Диета
Низкобелковая диета ребенка должна состоять преимущественно из свежих овощей и фруктов, молочных и кисломолочных продуктов, круп. В рационе питания должно быть минимум мясных, рыбных, жареных, копченых, жирных блюд, бульонов, холодца и кондитерских изделий.
Во время лечения следует полностью исключить из рациона малыша кофеин, крепкий чай, шоколадные и содержащие какао продукты, соленья, пряности, колбасы, грибы, консервы, зеленый горошек, щавель, цветную капусту.
В вечернее время ребенка следует кормить гречей, овсянкой, картофелем, овощами.
Немаловажным при соблюдении диеты является режим питания. Следует организовать 5 приемов пищи в день, в одно и то же время каждый день.
Профилактические мероприятия и прогноз
Женщина на этапах планирования и вынашивания беременности должна уделять внимание своему рациону, избегать нарушений в питании, потреблять больше свежих овощей и фруктов, кисломолочных продуктов.
Основой профилактики НАД у детей является соблюдение рационального режима дня, включающее в себя ежедневные прогулки на свежем воздухе, полноценный сон не менее 9-11 часов в зависимости от возраста, физические упражнения, закаливающие процедуры.
Рекомендуется избегать сезонных авитаминозов, насыщать организм ребенка всеми необходимыми витаминами и минералами.
Не менее важен эмоциональный настрой малыша. Следует исключить любые психотравмирующие ситуации, стрессы, конфликты, психологические нагрузки, ребенок должен расти в спокойной, доброжелательной обстановке.
При своевременном обращении к специалистам и соблюдении всех предписаний прогноз для дальнейшей жизни благоприятный, но полностью избавиться от недуга невозможно. Кроме того на его фоне нередко возникают такие заболевания:
- подагра;
- ожирение;
- болезни мочевыводящей системы;
- артериальная гипертензия;
- сахарный диабет;
- атеросклероз;
- артрит.
Пациент с диагностированным нервно-артрическим диатезом обязательно должен находиться на контроле врача, своевременно сдавать анализы и проходить обследования. Чем раньше будут обнаружены признаки сопутствующих заболеваний, тем выше шансы на их купирование и лечение.
Семьи, в анамнезе которых имеются патологии обмена веществ, обязательно должны посетить генетика перед планированием беременности. Только профилактика и своевременная диагностика состояния способны предотвратить развитие недуга и его опасных осложнений.
Читайте далее: причины развития аллергического диатеза у детей
Нервно-артритический диатез у детей: симптомы и лечение
Нервно-артритический диатез у детей — опасное заболевание с достаточно тяжелым течением и неприятными последствиями. К счастью, диагностируется недуг не так часто — в разных источниках содержится информация о том, что от болезни страдает около 2-5 % детей. С другой стороны, многие исследователи утверждают, что количество случаев с каждым годом увеличивается, поэтому родителям стоит внимательнее следить за состоянием и особенностями развития малыша.
Естественно, многие люди ищут информацию о том, что же представляет собой недуг и с какими отклонениями в работе организма он связан. На какие признаки нужно обращать внимание? Есть ли лекарства, способные навсегда избавить от болезни?
Основные характеристики недуга
Нервно-артритический диатез у ребенка — хроническая патология, которая связана с нарушением нормального метаболизма. В частности, у маленьких пациентов наблюдается сбой обмена пуриновых нуклеотидов, что приводит к повышению уровня мочевой кислоты. С этим сопряжены и расстройства обменных процессов жиров и углеводов.
Помимо этого, у детей с данным диагнозом наблюдается измененная реактивность нервной системы, что, разумеется, сказывается на общем развитии организма, поведении, процессе формирования личности. Недуг этот опасен, так как повышает вероятность развития ожирения, аллергий, калькулезных процессов и прочих проблем в будущем. Чем раньше он будет диагностирован, тем больше шансов на его успешную коррекцию.
Причины и факторы риска
Разумеется, первое, что интересует родителей — это причины того или иного заболевания. Нервно-артритический диатез у детей — проблема наследственная. Считается, что данная патология передается генетически от родителей, которые страдают нарушениями обмена пуринов (подагра, мочекаменная болезнь и т. д.).
К факторам риска также относят заболевания матери во время беременности, в частности ожирение, сахарный диабет, желчнокаменную болезнь. Согласно статистическим данным, у родителей, страдающих нервно-психическими заболеваниями, например неврастениями, шизофренией, шанс рождения ребенка с данной формой диатеза выше.
Разумеется, есть и другие возможные причины — неправильное питание беременной женщины, употребление в пищу слишком большого количества животных белков. Болезнь во младенчестве, кстати, также может быть спровоцирована слишком ранним введением прикорма, в особенности мяса и прочих белковых продуктов. Частичную роль в формировании диатеза играет и неблагоприятная экологическая среда.
Первые признаки заболевания
На самом деле симптомы данной формы диатеза самые разнообразные, да и появляются они в разные периоды жизни. Их приятно разделять на четыре основные группы — это кожный, дисметаболический, спастический и неврастенический синдромы.
На что обращать внимание, если есть подозрение на нервно-артритический диатез у детей? Симптомы во младенчестве, как правило, связаны именно с нервными расстройствами. Малыш очень возбужденный, часто плачет и раздражается, плохо спит, да и сон у него очень беспокойный и непродолжительный.
Из-за спазмов гладкой мускулатуры, которые также развиваются на фоне метаболических сбоев, ребенка беспокоят кишечные колики. У таких детей нередко наблюдаются затяжные запоры.
Нервно-артритический диатез у детей: фото и проявления недуга в старшем детском и подростковом возрасте
Остальные признаки (а они весьма многообразны) начинают проявляться по мере взросления ребенка. Для удобства их стоит рассматривать группами.
Кожные поражения — характерное проявление нервно–артритического диатеза у детей. Нередко у ребенка развивается экзема и крапивница, атопический дерматит. Кроме того, может появляться отек Квинке. Все эти симптомы связаны с аллергическими реакциями.
Что касается спастического синдрома, то он связан с повышением тонуса мышц, что провоцирует спазм гладкой мускулатуры. Именно поэтому у детей часто развивается бронхоспазм, запоры, почечные и кишечные колики, гипертония. К симптомам заболевания относят также постоянные мигрени. Нередко дети жалуются на боли в области сердца. Стоит также сказать, что у маленьких пациентов иногда развивается бронхиальная астма, которая, к счастью, сравнительно легко поддается лечению.
Кроме того, диатез часто вызывает расстройства метаболизма. Мочевая кислота постепенно накапливается в суставах и кристаллизируется, провоцируя воспалительные процессы. Дети часто жалуются на боли в суставах, которые становятся наиболее интенсивными в ночное время.
Одним из самых ярких и опасных проявлений болезни считается ацетонемический криз. В результате употребления большого количества мясных продуктов, а также при интенсивных физических нагрузках, стрессах и эмоциональных перенапряжениях наблюдается появление ацетона в крови и моче. Резкий запах ацетона можно почувствовать в дыхании пациента — особенно сильный он по утрам.
Подобное явление часто сопровождается тошнотой, рвотой и резким снижением аппетита. К слову, эти симптомы чаще диагностируются у девочек возрастом от 2 до 10 лет (хотя и у мальчиков они также могут проявляться) и в большинстве случаев исчезают в период полового созревания.
Появляются и расстройства со стороны нервной системы. Из-за повышения уровня мочевой кислоты дети, как правило, слишком активны, да и развиваются намного быстрее своих сверстников — это касается как психоэмоционального, так и интеллектуального развития (часто дети с данной формой диатеза гораздо легче и быстрее осваивают школьную программу). Патология сопровождается и другими симптомами — это плаксивость, беспричинная раздражительность, резка смена настроения, повышенная чувствительность к запахам, частые головные боли, проблемы со сном. Нередко наблюдается ночное недержание мочи. К характерным признакам можно отнести значительно увеличение количества каловых масс, которое наблюдается даже при резком снижении аппетита. Дети с диатезом часто страдают от анорексии и других нарушений питания.
Как выглядит процесс диагностики?
К сожалению, диагностировать нервно-артритический диатез у ребенка в первые месяцы жизни удается очень редко, ведь клиническая картина может быть смазанной. Расстройства поведения малыша матери нередко списывают на колики в животе и прочие детские проблемы. Тем не менее информативные методы диагностики существуют и применимы даже во младенчестве — это развернутый анализ крови и мочи.
При лабораторном исследовании мочи можно обнаружить наличие разных солей, что свидетельствует о неправильном обмене веществ и возможном образовании конкрементов. При изучении образцов крови можно отметить повышение уровня мочевой кислоты и креатинина. В дальнейшем требуются инструментальные обследования, например, УЗИ органов выделительной системы, рентгенограмма и т. д.
Существует множество заболеваний со схожей клинической картиной — это холецистит, инфекционный артрит, панкреатит, неврозы, ревматизм, пиелонефрит и некоторые другие недуги. Эти патологии нередко напоминают нервно-артритический диатез у детей. Диагностика обязательно должна включать в себя анализы и мероприятия, которые могут подтвердить, действительно ли симптомы связаны с диатезом. Только после этого можно составляют схему лечения.
Нервно-артритический диатез у детей: лечение
К сожалению, это хроническая патология. Это значит, что даже во взрослом возрасте у пациента сохранится склонность к метаболическим расстройствам, аллергиям, мочекаменной болезни и т. д. Каких мероприятий требует нервно-артритический диатез у детей? Чем лечить подобное расстройство?
Терапия в данном случае длительная и комплексная — здесь важен не только прием препаратов, но и определенный способ жизни, которого нужно придерживаться постоянно. Если речь идет о медикаментозном лечении, то маленьким пациентам в зависимости от симптоматики назначают следующие средства:
- Дети часто принимают успокаивающие лекарства, например, настойку валерианы, «Новопассит», «Фтосед» и т. д.
- Средства, которые уменьшают количество продуцируемой мочевой кислоты.
- Витаминно-минеральные комплексы, которые нормализуют процессы обмена веществ (препараты должны содержать калий и кальций).
- Гепатопротекторы (лекарства, защищающие клетки печени) — эффективными считаются «Эссенциале», «Гепабене», «Карсил».
- Иногда необходим прием нестероидных противовоспалительных лекарств, в частности тех, которые содержат ибупрофен и парацетамол.
- При наличии кожных поражений также используются заживляющие мази, а иногда и кремы на основе стероидных гормонов (в особо тяжелых случаях).
- При возникновении ацетонемического приступа рекомендуют давать ребенку сладкий чай, свежий сок или негазированную щелочную воду.
- Сильные приступы рвоты и развивающееся обезвоживание — показание к приему витамина С и раствора глюкозы.
Нервно-артритический диатез у детей требует придерживаться определенного образа жизни. В частности, такому ребенку противопоказаны сильные стрессы, эмоциональные и умственные нагрузки, излишняя физическая активность. Это, безусловно, не значит, что малыша нужно оберегать от любых нагрузок. Разумеется, ребенок с таким диагнозом может учиться в школе. Плавание, длительные прогулки на свежем воздухе, регулярные массажи и занятия лечебной гимнастикой — все это положительно скажется на состоянии организма.
Правильная диета при диатезе
Есть и еще один важный этап при коррекции такого расстройства, как нервно-артритический диатез у детей. Диета — это залог успеха терапии, причем определенных принципов питания пациенту нужно придерживаться на протяжении всей жизни. Цель лечебного рациона — снизить употребление продуктов, которые содержат животные белки и пуриновые основания.
Специалисты рекомендуют включить в рацион супы и блюда из овсяной и перловой крупы, гречки и риса. Полезными будут свежие фрукты и овощи, которые обязательно нужно ввести в рацион. Пациентам можно употреблять молочные продукты и свежие соки.
Нужно ли полностью исключить из рациона животные жиры и белки при таком заболевании, как нервно-артритический диатез у детей? Комаровский, равно как и другие известные педиатры и исследователи, говорит о том, что белки просто необходимы организму растущего ребенка. Поэтому в рацион стоит ввести блюда из курицы и нежирной рыбы, но готовить их нужно обязательно на пару. В период обострения ребенку рекомендую давать щелочную негазированную воду («Боржоми»).
Чем опасна болезнь? Возможные осложнения
Многие родители интересуются вопросами о том, что представляет собой нервно-артритический диатез у детей. Симптомы и лечение заболевания, его причины, а также возможные осложнения являются ключевыми моментами. Наличие патологии означает, что дети предрасположены к ряду заболеваний, в частности ожирению и сахарному диабету. Из-за изменения состава мочи повышен риск развития нефритов, нефропатий и мочекаменной болезни в будущем.
Высокое содержание мочевой кислоты в крови создает условия для развития воспалительных процессов и подагры во взрослом возрасте. Пациенты с таким диагнозом более склонны к атеросклерозу и некоторым другим болезням сердечно-сосудистой системы. Также могут возникать хронические мигрени и неврологические заболевания.
Существуют ли эффективные методы народного лечения?
Разумеется, народные знахари предлагают массу средств для борьбы с диатезом. А некоторые рецепты даже сами врачи считают полезными. Например, эффективной является яичная скорлупа. Сначала куриное яйцо нужно сварить (кипятить около 5 минут). Снятую скорлупу нужно очистить от внутренней пленки и еще на несколько минут опустить в кипяток. После этого скорлупу сушат (без воздействия солнечных лучей) и измельчают до порошка в кофемолке. Принимать рекомендуют по половине чайной ложки порошка, добавляя в него несколько капель лимонного сока и запивая кипяченой водой. Курс приема длится месяц, после чего нужно сделать перерыв.
Полезным при диатезе считается свежий сок черной редьки. Сначала ребенку нужно давать по капле сока, постепенно увеличивая объем до одной чайной, а затем и столовой ложки. Специалисты также рекомендуют давать детям вкусное пюре из кабачка и тыквы, заварить мятный чай с медом, готовить соки из свежей моркови и малины.
Прогнозы и профилактические мероприятия
Нервно-артритический диатез у детей — хроническая патология. Избавиться от нее невозможно, но можно предотвратить развитие сопутствующих патологий, в частности ожирения, диабета и т. д. От спокойного, размеренного стиля жизни не стоит отказываться даже по достижении зрелого возраста.
Важными средствами профилактики являются посильные, но не слишком интенсивные физические нагрузки, правильная диета, закаливание организма, массажи. В детском и подростковом возрасте нужно раз в полгода проходить медикаментозное лечение. Конечно, нужно тщательно следить за режимом работы и отдыха, создать условия для здорового полноценного сна и регулярно проходить медицинские осмотры, которые помогают обнаружить прогрессирование заболевания на ранних стадиях.
ПУРИНОЗ (НЕРВНО-АРТРИТИЧЕСКИЙ ДИАТЕЗ) И НЕКОТОРЫЕ ЗАБОЛЕВАНИЯ У ДЕТЕЙ И ВЗРОСЛЫХ (уратная нефропатия, подагра, артериальная гипертензия, ожирение, метаболический синдром, сахарный диабет 2-го типа) Текст научной статьи по специальности «Клиническая медицина»
Ю.И. Ровда, Л.М. Казакова
Кемеровская государственная медицинская академия, кафедра госпитальной педиатрии, г. Кемерово
ПУРИНОЗ (НЕРВНО-АРТРИТИЧЕСКИЙ ДИАТЕЗ) И НЕКОТОРЫЕ ЗАБОЛЕВАНИЯ У ДЕТЕЙ И ВЗРОСЛЫХ (уратная нефропатия, подагра, артериальная гипертензия, ожирение, метаболический синдром, сахарный диабет 2-го типа)
(Продолжение)
ГЛАВА III.
ПУРИНОЗ ИЛИ НЕРВНО-АРТРИТИЧЕСКИЙ ДИАТЕЗ?
Впервые понятие нервно-артритический диатез (diathesis neuroarthritica) в педиатрию ввел в 19011902 гг. Дж. Комби [цит. 9], и с этих пор оно не претерпевало каких-либо изменений. Можно себе представить, какие новации произошли в науке за последние 100 лет, в частности, в медицине. Поэтому в настоящее время название «нервно-артритический диатез» в большей степени отражает исторический аспект, чем его происхождение.
Есть мнение, что нервно-артритический диатез относится к первичной гиперурикемии. По своей генетической природе это наследственная энзимопатия, ведущая к нарастанию концентрации мочевой кислоты в крови. В этой связи данную энзимопатию пуринового обмена более целесообразно обозначать не как нервно-артритический диатез (НАД или артритизм), а как пуриноз. Данное понятие, в целом, отражает «отклонение» в обычной цепи метаболических реакций «пури-нового котла», проявляющееся определенными клиническими синдромами (по аналогии с глико-генозом). Результатом этого «отклонения», помимо появления гиперурикемии, будут нарушения в углеводном и жировом обменах. Не исключено, что многие из этих синдромов непосредственно связаны с гиперурикемией как таковой.
Наверное, лучшее определение этиологической сути НАД (пуриноза) дает Л.Н. Астахова [1, 2, цит. 17], которая рассматривает его как «энзимо-
дефицитный синдром, в основе которого лежат нарушения пуринового обмена с избыточной продукцией мочевой кислоты и ее предшественников, неустойчивость других видов обмена веществ (в первую очередь, углеводного и липидного), с наклонностью к кетозу и изменению медиаторных функций нервной системы, определяющих особенности ее реакций».
Диагноз нервно-артритический диатез (НАД) в настоящее время не правомочен по нескольким причинам. Во-первых, как уже упоминалось, он не отражает этиологической сути клинических проявлений. Во-вторых, весь перечень симптомов, которые встречаются при этом состоянии, не ограничивается только функциональными или органическими проявлениями со стороны нервной системы и опорно-двигательного аппарата. В-третьих, определение «диатез» не подразумевает наличие каких-либо симптомов болезни, а свидетельствует только о предрасположенности к ней. И определением «нервно-артритический диатез» более предпочтительно пользоваться в случаях оценки предрасположенности или риска развития ассоциированных с гиперурикемией патологических состояний (не только патологии нервной системы и суставов). Пуриноз, как определение, более достоверно отвечает понятию о динамическом патологическом процессе (суть болезни), его более точно можно отражать в Международной классификации болезней (МКБ-10) в рубрике Е 79.9 и Е 79.0 (нарушение пуринового или пи-римидинового обмена и бессимптомная гиперури-кемия, соответственно).
ПУРИНОЗ (НЕРВНО-АРТРИТИЧЕСКИЙ ДИАТЕЗ) И НЕКОТОРЫЕ ЗАБОЛЕВАНИЯ У ДЕТЕЙ И ВЗРОСЛЫХ I (уратная нефропатия, подагра, артериальная гипертензия, ожирение, метаболический синдром, сахарный диабет 2-го типа) |
Доказано полигенное наследование пуриноза (НАД). Считают, что в основе расстройства пу-ринового обмена лежит ферментопатия (дисге-патия по Lesage), в частности, дефицит гипок-сантин-гуанин-фосфорибозилтрансферазы или других ферментов, участвующих в аутоконтроле над уровнем мочевой кислоты в сыворотке крови [1, 2]. Но это один из многих, еще не установленных, ферментных дефектов описываемого обмена.
Клинические проявления пуриноза и его сопряженность с другими заболеваниями
По Маслову М.С. (1928), клинические явления при НАД (пуринозе) можно разделить на нервно-психические, чисто артритические явления, кожные, и на расстройства обмена веществ. Л.Н. Астахова [2] к перечисленным формам добавляет мочекислую нефропатию.
Пуриноз с полным клиническим симптомоком-плексом — достаточно редкое явление. Например, Маслов М.С. оперирует такими цифрами, как 1,3 % — у всех детей и 3,6-8 % — у детей школьного возраста; Шабалов Н.П. — у 3-5 % детей России [9]. Наши результаты не превышают 1,5 % у детей школьного возраста, но гиперурике-мия и отдельные клинические эквиваленты пури-ноза встречаются в пределах 8-9 %; у мальчиков несколько чаще [27].
Многие дети с пуринозом имеют нормальный habitus, но типичны и крайние варианты, например, «грацильный» тип и тип полнокровных, тучных детей (Маслов М.С., 1928, 1960). Достаточно часто похудание быстро сменяется ожирением. «Грацильный» тип телосложения отличается не только гипотрофией, но и плохо развитой мускулатурой, тонким скелетом. Имеют место лимфаде-нопатия и, часто, слегка увеличенная печень и селезенка.
Иногда расстройства обмена веществ при пу-ринозе клинически проявляются эпизодическими кетоацидотическими состояниями. Причиной и, в определенной степени, следствием кетоацидоза является многократная рвота. Наступлению рвоты предшествуют погрешности в питании, нервно-психические и физические перегрузки. Астахова Л.Н. [2] и Ласица О.И. [17] описывают, что рвота наступает внезапно или после короткого периода предвестников. Непосредственно перед ацетонемическим кризом нарастает лактата-цидоз, и появляются такие клинические симптомы, как ухудшение самочувствия, сонливость, вялость, головная боль, гипотензия, легкий цианоз, запах ацетона изо рта, запор, ахоличный стул. Рвота может быть до 10-20 раз в сутки, иногда длится несколько дней. Нарастают признаки обезвоживания (жажда, снижение массы тела, сухость кожи, заостренные черты лица), интоксикация, нарушения кровообращения (та-
хикардия, ослабление сердечных тонов), дыхания (одышка). В редких случаях развиваются симптомы менингизма и судороги. Выдыхаемый воздух и рвотные массы имеют запах ацетона. Высокий гематокрит крови, гипохлоремия, гипогликемия, метаболический ацидоз, а затем алкалоз. В моче — ацетон, ацетоуксусная кислота в большом количестве. Приступ может сопровождаться повышением температуры тела, увеличением печени [17].
А. Пуриноз (НАД) и нервная система
При пуринозе со стороны нервной системы характерна повышенная эмоциональная возбудимость и двигательная гипермоторность. Маслов М.С. указывает, что это очень оживленные дети, капризные, требующие к себе внимания. Они резко выделяются из среды других детей своим умственным превосходством. Отличаются высокой любознательностью, предпочитают заниматься более интеллектуальным трудом, чем их сверстники, им легче дается интеллектуальная работа [19]. О таких детях часто говорят, как о вундеркиндах [9]. Дети не коммуникабельны с другими детьми, но легко вступают в контакт с взрослыми. У них часто проявляются хорошие способности к музыке, живописи, литературе и т.д. В будущем это талантливые политики, полководцы, живописцы, литераторы, актеры и т.д. Наверное, к этим детям в большей степени применима концепция В.П. Эфроимсона, Г. Эллиса, М.С. Маслова [19, 32] о том, что мочевая кислота, а точнее, ее повышение в крови, является своеобразным допингом для организма, одним из биохимических стимулов интеллектуального развития личности.
Избыточная нервозность у таких детей может проявляться в виде так называемых ночных испугов, хорееподобных приступов, тика, спазматического кашля, ларингита, логоневроза, энуреза и т.д. [9]. Характерным явлением следует считать идиосинкразии к запахам и некоторым пищевым веществам (например, к землянике) [19]. Привычны головные боли, иногда с рвотой, типичные и атипичные приступы мигрени, мигрени глаза, настоящие и ложные невралгии.
По нашим данным, личностные психо-эмоцио-нальные характеристики детей с гиперурикемией не содержат не акцентуированных черт. С возрастом изменение характерологических акцентуаций у пациентов идет в рамках смены одних лабильных неустойчивых и ранимых черт характера на другие [21, 22].
В семейном анамнезе детей с пуринозом достаточно часто регистрируются нервно-психические заболевания (неврастения, психастения, шизофрения и т.д.) [17]. По данным различных авторов, частота выявляемости этих заболеваний в родословной такого ребенка составляет 18-22 %.
■ ПУРИНОЗ (НЕРВНО-АРТРИТИЧЕСКИЙ ДИАТЕЗ) И НЕКОТОРЫЕ ЗАБОЛЕВАНИЯ У ДЕТЕЙ И ВЗРОСЛЫХ (уратная нефропатия, подагра, артериальная гипертензия, ожирение, метаболический синдром, сахарный диабет 2-го типа)
Аффекту чрезмерной впечатлительности, наряду с субъективными переживаниями, всегда способствуют нейровегетативно-эндокринно-мо-торные изменения. С другой стороны, частота пограничных нервно-психических расстройств у детей с пуринозом свидетельствует о том, что ги-перурикемия является, по-видимому, тем фоном, на котором они легче возникают [1, 17].
Б. Пуриноз (НАД)
и сердечно-сосудистая система
Со стороны органов кровообращения отмечается поразительная смена окраски лица, летучие формы эритемы, холодные синюшные руки и ноги, склонные к потению и «озноблениям»; приступы тахи- и/или брадиаритмии; в подростковом возрасте и старше метаболический синдром, артериальная гипертензия; а затем — стенокардия и более ранний атеросклероз.
Как мы уже упоминали, результаты наших исследований пуринового обмена показали, что среди здоровых детей и подростков г. Кемерово частота встречаемости гиперурикемии (ГУ) составляла, в среднем, 9,5 %, в то время как у больных с первичной артериальной гипертензией (ПАГ) — 62,5 %. При этом отмечали, что чем выше была величина артериального давления (АД) у детей с ПАГ (пробандов), тем чаще регистрировалась у них гиперурикемия, и тем более высокого уровня она достигала [22, 25, 28].
Поскольку известны работы [8, 30, 37], где указано, что гиперконцентрация мочевой кислоты проявляет себя как нейромедиатор (в конечном итоге, регулируя соотношение между активностью симпатического и парасимпатического отделов нервной системы), это в определенной степени характеризует гиперурикемию как один из факторов риска, определяющих развитие АГ у человека.
Для детей с пуринозом (НАД) типичны два вида гликемических кривых — нормогликемичес-кий (у 60 % детей) и гиперинсулинемический (А.В. Картелишев и соавт., 1973). Кроме того, наши данные подтверждают появившиеся сведения о том, что гиперурикемия и гиперинсулинизм (или инсулинорезистентность) являются сопряженными, а может быть, и взаимообусловленными, признаками [14, 23, 28, 31]. В пользу последнего утверждения говорит однотипный характер патологии у ряда сопряженных заболеваний. Например, у «гиперурикемиков» — гипертоническая болезнь, МКБ, ожирение, СД 2-го типа, арт-ропатии, ИБС, остеохондроз, изменения в ли-пидном спектре; у больных гипертонической болезнью (ГБ) — ожирение, ишемическая болезнь сердца (ИБС), сахарный диабет (СД) 2-го типа, артропатии, остеохондроз, ГУ, изменения в липидном спектре; у больных СД 2-го типа — ГБ, ожирение, изменения в липидном спектре, ГУ, артропатии, ИБС, остеохондроз; у больных с
ожирением — ГБ, артропатии, СД 2-го типа, изменения в липидном спектре, ГУ, ИБС и т.д.
Наиболее ярко и манифестно это проявляется в «метаболическом синдроме» (МС), описанном Иеауеп в 1988 году [35]. Полная картина МС предполагает наличие резистентности к инсулину, избыточной массы тела, с преимущественным отложением жира на туловище, эссенциальной ги-пертензии, умеренного повышения уровня общего холестерина при снижении холестерина липопро-теидов высокой плотности, гипертриглицериде-мии, интолерантности к глюкозе, нарастающей до явного сахарного диабета, гиперурикемии и т.д. [9, 18, 24, 31, 35].
Существует клиническое наблюдение, что дети с НАД (пуринозом), в будущем расплачиваются за свою «личность» вышеописанными патологическими состояниями» [9, 20].
Со стороны органов пищеварения при пурино-зе могут беспокоить проявления спастического колита, кардиоспазма, атонии желудка и кишечника, запоры, метеоризм. Могут быть умеренное увеличение печени и боли в области этого органа и желчевыводящих путей. Характерны анорексия или извращенный избирательный аппетит, снижена толерантность к пище [1, 2].
Аллергический дерматит наблюдается у 1520 % детей с пуринозом. Для них характерны такие клинические формы как крапивница, отек Квинке, сухая и себорейная экзема, нейродермит [2, 9]. В возрасте до одного года у этих детей редко наблюдаются какие-либо кожные поражения. Пищевая аллергия если и бывает, то чаще к таким продуктам, как шоколад, какао, цитрусовые. Начинается аллергодерматоз преимущественно в возрасте 2-4 лет [2].
Разнообразие аллергических проявлений при пуринозе (НАД) у детей дало основание И.Н. Усову и соавторам (1981) сделать вывод о возможности сочетания двух видов диатезов, аллергического и метаболического, у одного и того же ребенка.
Более подробно кардиоваскулярные, артропа-тические (подагра и ее эквиваленты), уро-, неф-ропатические (уратная нефропатия), эндокрино-патические (метаболический синдром) состояния, сопряженные с гиперурикемией, представлены в специальных разделах данного обзора. Все они имеют одну общую особенность, касающуюся аспекта происхождения. Это — высокая сопряженность с генетически детерминированной гиперу-рикемией (пуринозом).
ГЛАВА IV.
УРАТНАЯ НЕФРОПАТИЯ
Для изучения структуры и распространенности патологии мочевыделительной системы (МВС) у лиц, получавших санаторно-курортное лечение на бальнеологическом курорте Шмаковка Приморского края было проанализировано 5200 ис-
торий болезни [23]. В результате анализа выявлено, что 1560 человек (30 %) имели заболевания системы мочевыделения, причем 450 из них были дети (28,9 %). В структуре патологии МВС у взрослых, в 48,4 % случаев была диагностирована мочекаменная болезнь, в 17,8 % — метаболические нарушения (оксалатурия и уратурия), в 14,4 % случаев — хронический вторичный пиелонефрит. У детей дисметаболические нефропатии имели место в 27,8 % случаев, хронический вторичный пиелонефрит — в 25,8 %, первичный пиелонефрит отмечался у 21,4 % лиц [23].
В 2002 году из отделения детской нефрологии областной клинической больницы г. Кемерово были выписаны 480 детей с различной патологией мочевыделительного тракта, среди них 1/3 составляли лица с дисметаболическми нефропатиями (уратной, оксалатной и др). Исходя из вышеперечисленных результатов исследования (в том числе и собственных, касающихся детей Кемеровской области), установлено, что каждый 2-4-й пациент с патологией мочевыделительного тракта (в том числе, с мочекаменной болезнью) имел в анамнезе дисметаболическую нефропатию (оксалатную, уратную и пр.). Отсюда понятна актуальность изучения, диагностики и реабилитации этой патологии.
Нефропатии, развивающиеся на почве нарушения обмена пуринов (в частности, речь идет о нарушении динамики моноурата натрия), в литературе обозначаются терминами: мочекислая нефропатия, урикозурическая нефропатия, урат-ная нефропатия, мочекислый диатез, дисметабо-лическая нефропатия по типу уратурии, уратный нефролитиаз. У взрослых, при сочетании с подагрой — подагрическая почка, подагрическая нефропатия и т.д. [3, 4, 7, 11, 16, 20, 25].
Увеличение экскреции мочевой кислоты через почки возникает как в связи с повышением фильтрации этого метаболита, что наблюдается при гиперурикемии, так и в результате снижения реабсорбции его в проксимальном канальце. Большинство исследователей рассматривают происходящий почечный патоморфоз в связи с гиперурикемией [3, 33]. Например, B.T. Emmer-son и P.G. Row [33] полагают, что при избыточном продуцировании мочевой кислоты почки берут на себя повышенную (адекватно степени ее гиперпродукции) экскрецию уратов, сохраняя тем самым более менее оптимальный уровень сывороточной МК. При этом возникает риск ка-нальцевых повреждений, что, в конечном итоге, приводит к снижению функции почечной экскреции мочевой кислоты и повышению ее концентрации в крови. Вместе с тем, существует первичное нарушение экскреции мочевой кислоты почками [5, 36]. Это согласуется с данными, свидетельствующими о том, что реабсорбция уратов в канальце связана с активным ферментативным процессом, на который могут оказывать влияние, например, такие вещества, как салици-
латы, солевые растворы и глюкоза, имеющие общие механизмы транспорта их в проксимальном канальце, а также петлевые диуретики, бета-ад-реноблокаторы и т.д. [5].
Морфофизиологическая сущность обозначаемой нозологии, скорее всего, едина — это нарушение динамики моноурата натрия в почках в силу различных причин (первичных, вторичных). А также, отложение малорастворимых уратных солей в интерстиции почек, с развитием реактивного воспаления (в последующем — иммунного и бактериального) и нарушением функции почек. Поскольку речь идет о факторе, имеющем причинное (как прямое, так и косвенное) значение — кристаллизации уратов, — целесообразно объединить все выше названные синонимы названия одной и той же болезни определением — уратная нефропатия (УН) [29]. Последняя может быть первичной, когда, в силу несостоятельности ка-нальцевых функций почек, нарушена реабсорция уратов, и вторичной, за счет перегрузки нефрона гиперконцентрацией мочевой кислоты в сыворотке крови (например, при наследственной гиперу-рикемии — пуринозе, хроническом алкоголизме, лечении цитостатиками, у спортсменов и т.д.).
Диагноз уратная нефропатия можно обозначить шифром из МКБ-10, под кодом 16.3 [29].
Уратная нефропатия, в зависимости от стадии прогрессирования, может трансформироваться в уратный интерстициальный нефрит, мочекаменную болезнь, гломерулонефрит, ХПН.
При вторичной уратной нефропатии на почве пуриноза дифференциальное значение имеют сведения о наличии в родословной больного подагры, мочекаменной болезни, эссенциальной артериальной гипертензии, «метаболического синдрома», ожирения, сахарного диабета 2-го типа, идиопатической ХПН, приступов «ацетонемичес-кой рвоты» и т.д. [16, 29].
Многие трансформации уратной нефропатии — уратный интерстициальный нефрит, мочекаменная болезнь (уратная), гломерулонефрит (чаще на фоне подагры), ХПН (чаще на фоне подагры, ин-терстициального нефрита) — могут определяться и другими условиями, например, иммунным фактором, почечными микроаномалиями, состоянием почечного кровотока и т.д. [29].
На практике бывают трудности с диагностикой ситуаций, когда метаболические и морфологические изменения в почках, в одних случаях, являются клиническим проявлением пуриноза, а в других, следствием почечной тубулопатии. У этих больных коррекция метаболических нарушений должна идти по патогенетическому принципу, и определение диагноза как уратная нефропатия не будет противоречить сути клинико-морфологичес-ких изменений [29].
Клинически уратная нефропатия (УН) зачастую проявляется достаточно скромно. Мочевой синдром выявляется случайно, и проявляется изолированной кристаллурией (уратной) или в
■ ПУРИНОЗ (НЕРВНО-АРТРИТИЧЕСКИЙ ДИАТЕЗ) И НЕКОТОРЫЕ ЗАБОЛЕВАНИЯ У ДЕТЕЙ И ВЗРОСЛЫХ (уратная нефропатия, подагра, артериальная гипертензия, ожирение, метаболический синдром, сахарный диабет 2-го типа)
сочетании с микропротеинурией (или умеренной), микролейкоцитурией и микрогематурией [7, 19]. Имеет значение стойкая резкокислая реакция мочи — РН 4,5-5,5 (при норме 7,4-7,5). В крови — гиперурикемия различной степени выраженности. Могут быть проявления поллакиу-рии, дизурии (симптомы уратного цистита). В некоторых случаях, особенно у детей раннего возраста, в отстоявшейся моче можно визуально обнаружить оранжевые кристаллы мочевой кислоты, либо оранжевый ободок на стенках ночного горшка.
В тех случаях, когда наряду с вышеописанным мочевым синдромом появляются парциальные нарушения функции нефрона в виде нарушения осмодиуреза, титруемой кислотности мочи, гипоизостенурии, не исключается развитие метаболического (уратного) интерстициального нефрита (ИН). ХПН [29].
В ряде случаев клиническая картина УН проявляется изолированной клубочковой протеину-рией разной степени выраженности (более 1 г с мочой в сутки), вплоть до развития нефротичес-кого синдрома, либо мезангиопролиферативного нефрита.
Уратная нефропатия может осложняться возникновением артериальной гипертензии, вторичного пиелонефрита. Последний обычно протекает волнообразно, для него более характерно мало-симптомное течение [7].
В тех случаях, когда артериальная гипертен-зия (АГ) сопряжена с выраженной гиперурике-мией и уратной нефропатией, ее течение может приобрести упорный и тяжелый характер, особенно при появлении почечной недостаточности. Нарушение фильтрации появляется, как правило, на стадии ХПН. При прогрессировании заболевания могут появиться боли в пояснице, а также клиника почечной колики за счет развития нефро- или уролитиаза.
Мочекислые камни при выраженной гиперу-рикемии (особенно у подагриков) встречаются в 5-38 % случаев [38], а в сочетании с кальций-ок-салатной формой уролитиаза — в 80 % [12]. При-
мерно в 20 % случаев камни у этих больных состоят из оксалата и фосфата кальция. Однако в большинстве случаев в камнях этого состава выявляют центральное уратное «ядро» [34] и этим объясняют снижение частоты образования кальциевых камней при лечении аллопуринолом (Н.В. Бунчук, 2002).
Морфология зависит от стадии уратной неф-ропатии, ее осложнений и клинической трансформации. В далеко зашедших случаях просматривается диффузный фиброз с редкими инфильтратами, состоящими из лимфоцитов и макрофагов. Характерными областями отложения уратов являются интерстициальная ткань мозгового слоя, пирамид или сосочков, где они могут быть окружены лимфоцитами и гистиоцитами [13]. Эти отложения уратов находят редко, так как они расположены очень глубоко, в основном, в сосочковой зоне. При аутопсии эти отложения находят у всех больных.
При выраженной уратной нефропатии каналь-цевые поражения характеризуются атрофией, ди-латацией и очаговой регенерацией эпителия петель Генле. Ширина коркового слоя может быть уменьшена. Мозговой слой и пирамиды также могут быть уменьшены и содержать белые линии отложений мочевой кислоты, расположенные ра-диально [13]. Эти отложения возникают в результате происходящего в этих отделах концентрирования мочи, когда в условиях кислой среды образуется перенасыщенный раствор солей мочевой кислоты. Выпадение кристаллов этих солей наблюдается и в собирательных трубочках. При этом стенка канальца повреждается, и выпавшие кристаллы проникают в интерстициальную ткань, накапливаются в ней и вызывают развитие интер-стициального нефрита [7]. Иногда в лоханке можно обнаружить мочекислые камни [13].
Часто обнаруживаются повреждения сосудов в виде утолщения, гиалинизации артериальной стенки и развития артериолосклероза. Обнаруживаются изменения и в клубочках, в виде утолщения базальной мембраны и увеличения размера цитоплазмы в эндотелиальных и эпителиальных клетках [7]. Встречаются клубочки анатомически нормальные, и частично или полностью ги-алинизированные. В основном, такие изменения в почках наблюдаются у взрослых больных с подагрой. Что касается детей, то сведений о пато-морфозе у больных с уратной нефропатией очень мало.
И.А. Мухин и соавт. [31] указывают, что одним из наиболее важных аспектов поражения почек при подагре является гломерулонефрит, наличие которого подтверждается и при целом ряде прижизненных морфологических исследований почек. Этот гломерулонефрит характеризуется латентным течением, с преобладанием протеинурии и гематурии (нередки эпизоды макрогематурии) и неуклонным прогрессированием в сторону хронической почечной недостаточности. Могут быть
эпизоды обратимого нарушения функции почек, обусловленные преходящей мочекислой блокадой почечных канальцев, развивающейся в условиях дегидратации и снижения диуреза.
(Продолжение следует)
ЛИТЕРАТУРА:
1. Астахова, Л.Н. Проявление нарушений пуринового обмена у детей и их метаболическая коррекция /Л.Н. Астахова: Авто-реф. дис. … д-ра мед. наук. — М., 1985. — 45 с.
2. Астахова, Л.Н. Семейно-генетические исследования при нервно-артритическом диатезе /Л.Н. Астахова //Педиатрия. —
1980. — № 2. — С. 47-50.
3. Балкаров, И.М. Терапевтические аспекты уратной нефропатии /И.М. Балкаров //Практикующий врач: Прилож. к Медикал маркет. — 1996. — № 4(2). — С. 14-17.
4. Балкаров, И.М. Подагрический криз /И.М. Балкаров //Клин. мед. — 2000. — № 3. — С. 13-14.
5. Баринов, Э.Ф. Почечные механизмы регуляции уровня мочевой кислоты при подагре /Э.Ф. Баринов //Патол. физиол. и экперим. терапия. — 1997. — № 4. — С. 40-45.
6. Бунчук, Н.В. Фармакотерапия подагры /Н.В. Бунчук -http://www.medlinks.ru/ЬiЫ/revm/7.htm
7. Врожденные и наследственные заболевания почек у детей /Под ред. Папаяна А.В. — СПб., 1996. — С. 47-51.
8. Гринус, Ф.П. Фармакология пуринэргических систем /Ф.П. Гри-нус //Вестн. АМН СССР. — 1982. — № 5. — С. 69-72.
9. Детские болезни /Под ред. Н.П. Шабалова. — СПб., 2000. -С. 106-108.
10. Джанашия, П.Х. Является ли гиперурикемия компонентом метаболического синдрома? /П.Х. Джанашия, В.А. Диденко //Рос. кардиол. ж. — 2001. — № 1. — С. 29-34.
11. Диагностика, лечение, и профилактика артериальной гипер-тензии у детей и подростков: Реком. для врачей /А.Г. Автанди-лов, А.А. Александров, Е.А. Дегтярева и др. — М., 2002.
12. Доренков, А.Ф. Коррекция гиперурикемии у больных с различными формами нефролитиаза аллопуринолом и аллома-роном /А.Ф. Доренков, О.В. Константинова, Э.К. Яненко //Урол. и нефрол. — 1994. — № 5. — С. 35-37.
13. Игнатова, М.С. Детская нефрология: Руков. для врачей /М.С. Игнатова, Ю.Е. Вельтищев. — Л., 1982. — С. 320-324.
14. Кобалава, Ж.Д. Мочевая кислота — маркер и/или новый фактор риска развития сердечно-сосудистых осложнений /Ж.т1
16. Клинические проявления гиперурикемии у детей /В.А. Табо-лин, И.И. Вельтищева, М.А. Фадеева и др. //Педиатрия. —
1981. — № 6. — С. 75-79.
17. Ласица, О.И. Диатезы у детей /О.И. Ласица. — Киев, 1991.
18. Гиперурикемия как фактор риска некоторых неинфекционных заболеваний жителей Чувашии /И.В. Мадянов, М.И. Балабол-кин, А.А. Григорьев, В.Н. Саперов //Тер. архив. — 1997. — № 6. -С. 49-51.
19. Маслов, М.С. Основы учения о ребенке и особенностях его заболеваний /М.С. Маслов. — М., 1960. — Т.1. — С. 82-86.
20. Мухин, И.В. Основные подходы к лечению подагрической нефропатии /И.В. Мухин //Нефрология. — 2002. — № 3. -С. 23-27.
21. Ровда, Ю.И. Связь личностных особенностей подростков с некоторыми клиническими синдромами /Ю.И. Ровда, Л.М. Казакова, В.Г. Колпаков //Педиатрия. — 1986. — № 9. — С. 36-39.
22. Ровда, Ю.И. Факторы риска развития артериальной гипертен-зии у детей /Ю.И. Ровда: Автореф. дис. … канд. мед. наук. -Кемерово, 1988. — 24 с.
23. Ровда, Ю.И. Донозологическая диагностика первичной артериальной гипертензии у детей (клинико-экспериментальное исследование) /Ю.И. Ровда: Автореф. дис. . д-ра мед. наук. -Кемерово, 1995. — 28 с.
24. Ровда, Т.С. Артериальная гипертензия у подростков с различной физической конституцией. Метаболический синдром /Т.С. Ровда: Автореф. дис. … канд. мед. наук. — Кемерово, 2000. — 23 с.
25. Ровда, Ю.И. Артериальная гипертензия у подростков. Метаболический синдром /Ю.И. Ровда, Т.С. Ровда //Мать и Дитя в Кузбассе. — 2001. — № 2. — С. 13-17.
26. Ровда, Ю.И. К проблеме артериальной гипертензии (АГ) и «метаболического синдрома» (МС) у подростков /Ю.И. Ровда, Т.С. Ровда //Матер. IX съезда педиатров России. — М., 2001. -С. 488.
27. Ровда, Ю.И. Распространенность нарушений пуринового обмена среди детей Кемеровской области /Ю.И. Ровда, И.В. Бол-гова, М.С. Устьянцева //Здоровый ребенок — здоровая нация: Матер. междунар. н.-пр. конф. — Кемерово, 2002. — С. 43-45.
28. Ровда, Ю.И. Современные аспекты артериальной гипертензии и метаболического синдрома у подростков /Ю.И. Ровда, Т.С. Ровда //Педиатрия. — 2002. — № 4. — С. 82-86.
29. Ровда, Ю.И. К вопросу об уратной нефропатии у детей /Ю.И. Ровда, В.П. Строева //Мать и Дитя в Кузбассе. -2003. — № 1. — С. 55-57.
30. Сергеев, П.В. Рецепторы физиологически активных веществ /П.В.Сергеев, И.Л. Шимановский. — М., 1987.
31. Уратная нефропатия — от «бессимптомной» гиперурикозурии до хронического гемодиализа /Н.А. Мухин, И.М. Балкаров, М.В. Лебедева и др. //Нефрология. — 1997. — № 3. — С. 7-10.
32. Эфроимсон, В.П. Биосоциальные факторы повышенной умственной активности: В 2-х ч. /В.П. Эфроимсон. — М., 1982. -С. 3-52. Рукопись деп. в ВИНИТИ, № 1161-82.
33. Emmerson, B.T. An evalution of the pathogenesis of the gouty kidney /Emmerson B.T., Row P.G. //Kidney int. — 1975. — Vol. 8. -P. 65-71.
34. Noda, S. Oxalate crystallization in the kidney in presence of hyperuricemia /Noda S., Hayashi K., Eto K. //Scanning Microsc. -1989. — № 3. — Р. 829-836.
35. Reaven, G.M. Banting Lecture 1988. Role of insulin resistance in human disease /Reaven G.M. //Diabetes. — 1988. — N 37. -P. 1595-1607.
36. Steele T.H. Evidence for altered renal urate reabsorbtion during changes in volume of the extracellula /Steele T.H. //Clin. Med. -1969. — Vol. 74. — P. 288.
37. Pharmacological characterization of purinergic receptors in the Rat Vas Defens /Taylor D.A., Weise S., Faison E.P. et al. //Pharmacol. exp. Ther. — 1983. — Vol. 224. — P. 40-45.
38. Wyngaarden, I.B. Gout and Hyperuricemia /Wyngaarden I.B., Kel-ley W.N. — New-York, 1976. — 149 p.
Диатез – не болезнь | «Сенситив»
В зарубежной медицинской практике не существует такого заболевания, как диатез. Это не заболевание, а некая аномалия конституции ребенка, которая характеризуется предрасположенностью к неадекватным реакциям на самые обычные раздражители, и к некоторым заболеваниям. Конституция ребенка – это его внешний вид, особенности функционирования органов, уровень психики и частота и предрасположенность к тем или иным заболеваниям. Конституцию можно определить, как совокупность наследственности и воздействия внешних факторов, и она для каждого ребенка сугубо индивидуальна.
Диатез, как аномалия конституции ребенка, указывает на предрасположенность организма к тем или иным заболеваниям. Поэтому диатез можно рассматривать, как указанием, симптом, но не как самостоятельное заболеванием. Потому что проявления диатеза возникают при воздействии самых обычных, привычных для взрослого человека раздражителей.
Вид диатеза, как симптом предрасположенности
Экссудативно-катаральный диатез (или аллергический) указывает на предрасположенность ребенка к воспалительным и аллергическим заболеваниям.
Лимфатико-гипопластический диатез указывает на то, что снижена функция вилочковой железы и имеется патология лимфоузлов, поэтому ребенок имеет предрасположенность к инфекционным заболеваниям.
Нервно-артритический диатез указывает на предрасположенность к сахарному диабету, ожирению, атеросклерозу, гипертонии, воспалениям суставов. Также ребенок демонстрирует повышенную нервную возбудимость, которая впоследствии может отразиться на многих сторонах жизни.
Что делать?
Конечно же, бессмысленно лечить сам диатез, потому что это всего лишь симптом какой-либо конституционной аномалии, в данном случае нужно лишь снять неприятные для ребенка симптомы. Но диатез со временем пройдет, а аномалия останется, и перерастет в склонность к какими-либо заболеваниям, которые будут прогрессировать с каждым годом. Поэтому в первую очередь требуется провести диагностику организма ребенка, и получить полноценную консультацию аллерголога-иммунолога в ЛКК «Сенситив» в Ейске.
Другие статьи:
Ювенильный идиопатический артрит — Симптомы и причины
Обзор
Юношеский идиопатический артрит, ранее известный как ювенильный ревматоидный артрит, является наиболее распространенным типом артрита у детей в возрасте до 16 лет.
Ювенильный идиопатический артрит может вызывать стойкую боль в суставах, отек и скованность. Некоторые дети могут испытывать симптомы всего несколько месяцев, в то время как у других симптомы проявляются в течение многих лет.
Некоторые типы ювенильного идиопатического артрита могут вызывать серьезные осложнения, такие как проблемы с ростом, повреждение суставов и воспаление глаз.Лечение направлено на уменьшение боли и воспаления, улучшение функций и предотвращение повреждений.
Продукты и услуги
Показать больше продуктов от Mayo Clinic
Симптомы
Наиболее частыми признаками и симптомами ювенильного идиопатического артрита являются:
- Боль. Хотя ваш ребенок может не жаловаться на боли в суставах, вы можете заметить, что он хромает, особенно утром или после сна.
- Вздутие. Отек суставов является обычным явлением, но часто впервые обнаруживается в более крупных суставах, таких как колено.
- Жесткость. Вы можете заметить, что ваш ребенок кажется более неуклюжим, чем обычно, особенно по утрам или после сна.
- Лихорадка, увеличение лимфатических узлов и сыпь. В некоторых случаях может возникнуть высокая температура, увеличение лимфатических узлов или сыпь на туловище, которая обычно усиливается по вечерам.
Юношеский идиопатический артрит может поражать один или несколько суставов.Существует несколько различных подтипов ювенильного идиопатического артрита, но основными из них являются системный, олигоартикулярный и полиартикулярный. Какой тип у вашего ребенка, зависит от симптомов, количества пораженных суставов и наличия лихорадки и сыпи.
Как и другие формы артрита, ювенильный идиопатический артрит характеризуется временами, когда симптомы обостряются, и временами, когда симптомы могут быть минимальными.
Когда обращаться к врачу
Отведите ребенка к врачу, если он или она страдают от боли в суставах, отека или скованности в течение более недели, особенно если у него или нее высокая температура.
Причины
Ювенильный идиопатический артрит возникает, когда иммунная система организма атакует собственные клетки и ткани. Неизвестно, почему это происходит, но и наследственность, и окружающая среда, похоже, играют роль.
Факторы риска
Некоторые формы ювенильного идиопатического артрита чаще встречаются у девочек.
Осложнения
Ювенильный идиопатический артрит может привести к нескольким серьезным осложнениям.Но тщательное наблюдение за состоянием вашего ребенка и обращение за соответствующей медицинской помощью может значительно снизить риск этих осложнений:
Проблемы с глазами. Некоторые формы могут вызывать воспаление глаз. Если это состояние не лечить, оно может привести к катаракте, глаукоме и даже слепоте.
Воспаление глаз часто протекает бессимптомно, поэтому детям с этим заболеванием важно регулярно проходить обследование у офтальмолога.
- Проблемы роста. Ювенильный идиопатический артрит может мешать росту и развитию костей вашего ребенка. Некоторые лекарства, используемые для лечения, в основном кортикостероиды, также могут подавлять рост.
18 ноября 2020 г.
Дефицит гипоксантин-гуанинфосфорибозилтрансферазы (HPRT): синдром Леша-Найхана | Журнал Orphanet Journal of Rare Diseases
Lesch M, Nyhan WL: Семейное расстройство метаболизма мочевой кислоты и функции центральной нервной системы. Am J Med. 1964, 36: 561-570. 10.1016 / 0002-9343 (64)
-4.
CAS
Статья
PubMed
Google ученый
Зигмиллер Дж. Э., Розенблум Ф. М., Келли В. Н.: Ферментный дефект, связанный с связанным с полом неврологическим расстройством человека и чрезмерным синтезом пуринов. Наука. 1967, 155: 1682-1684. 10.1126 / science.155.3770.1682.
CAS
Статья
PubMed
Google ученый
Kelley WN, Rosenbloom FM, Henderson JF, Seegmiller JE: Специфический ферментный дефект при подагре, связанный с перепроизводством мочевой кислоты. Proc Natl Acad Sci USA. 1967, 57: 1735-1739. 10.1073 / pnas.57.6.1735.
PubMed Central
CAS
Статья
PubMed
Google ученый
Келли В.Н., Грин М.Л., Розенблум Ф.М., Хендерсон Дж. Ф., Зигмиллер Дж. Э .: Дефицит гипоксантин-гуанинфосфорибозилтрансферазы при подагре.Ann Intern Med. 1969, 70: 155-206.
CAS
Статья
PubMed
Google ученый
Кател В., Шмидт Дж .: О семейном подагрическом диатезе, связанном с церебральными и почечными симптомами у маленького ребенка. Dtsch Med Wochenschr. 1959, 84: 2145-2147.
CAS
Статья
PubMed
Google ученый
Jinnah HA, Visser JE, Harris JC, Verdu A, Larovere L, Ceballos-Picot I, Gonzalez-Alegre P, Neychev V, Torres RJ, Dulac O, Desguerre I, Schretlen DJ, Robey KL, Barabas G, Bloem BR, Nyhan W, De Kremer R, Eddey GE, Puig JG, Reich SG, Международная исследовательская группа по болезни Леша-Найхана: определение моторного расстройства при болезни Леша-Найхана.Головной мозг. 2006, 129: 1201-1217. 10.1093 / мозг / awl056.
PubMed Central
CAS
Статья
PubMed
Google ученый
Hoefnagel D, Andrew ED, Mireault NG, Berndt WO: Наследственный хореоатетоз, членовредительство и гиперурикемия у молодых мужчин. N Engl J Med. 1965, 273: 130-135.
CAS
Статья
PubMed
Google ученый
Огасавара Н., Стаут Дж. Т., Гото Х., Сонта С. И., Мацумото А., Каски К. Т.: Молекулярный анализ пациенток Леш-Нихан.J Clin Invest. 1989, 84: 1024-1027.
PubMed Central
CAS
Статья
PubMed
Google ученый
Ринат С., Зореф-Шани Э., Бен-Нерия З., Бромберг Ю., Беккер-Коэн Р., Файнштейн С., Сперлинг О., Фришберг Ю.: Молекулярная, биохимическая и генетическая характеристика пациентки с заболеванием Леш- Болезнь Нихана. Mol Genet Metab. 2006, 87: 249-252. 10.1016 / j.ymgme.2005.09.025.
CAS
Статья
PubMed
Google ученый
De Gregorio L, Jinnah HA, Harris JC, Nyhan WL, Schretlen DJ, Trombley LM, O’Neill JP: болезнь Леша-Найхана у женщины с клинически нормальным монозиготным близнецом. Mol Genet Metab. 2005, 85: 70-77. 10.1016 / j.ymgme.2004.11.009.
CAS
Статья
PubMed
Google ученый
Де Грегорио Л., Нихан В.Л., Серафин Э., Чамолес Н.А.: неожиданно пострадавшая пациентка из классической семьи Леш-Нихан. Mol Genet Metab. 2000, 69: 263-268.10.1006 / мг.2000.2967.
CAS
Статья
PubMed
Google ученый
Aral B, de Saint Basile G, Al-Garawi S, Kamoun P, Ceballos-Picot I: новая бессмысленная мутация в гене гипоксантингуанинфосфорибозилтрансферазы и неслучайная X-инактивация, вызывающая синдром Леш-Найхана у пациентки. . Hum Mutat. 1996, 7: 52-58. 10.1002 / (SICI) 1098-1004 (1996) 7: 1 <52 :: AID-HUMU7> 3.0.CO; 2-R.
CAS
Статья
PubMed
Google ученый
Хара К., Касивамата С., Огасавара Н., Охиси Х., Нацумэ Р., Яманака Т., Хакамада С., Миядзаки С., Ватанабе К.: женский случай синдрома Лича-Нихана. Tohoku J Exp Med. 1982, 137: 275-282.
CAS
Статья
PubMed
Google ученый
ван Богарт П., Себальос И., Дегер И., Телви Л., Камун П., Понсо Г.: Синдром Леша-Найхана у девочки. J Inherit Metab Dis. 1992, 15: 790-791. 10.1007 / BF01800022.
CAS
Статья
PubMed
Google ученый
Юкава Т., Акадзава Х., Мияке Й., Такахаши Й., Нагао Х., Такеда Э.: пациентка с синдромом Леша-Нихана. Dev Med Child Neurol. 1992, 34: 543-546.
CAS
Статья
PubMed
Google ученый
Crawhall JC, Henderson JF, Kelley WN: Диагностика и лечение синдрома Леша-Найхана. Pediatr Res. 1972, 6: 504-513. 10.1203 / 00006450-197205000-00004.
CAS
Статья
PubMed
Google ученый
Джинна Х.А., Фридман Т .: Болезнь Леша-Нихана и ее варианты. Метаболические и молекулярные основы наследственного заболевания. 8-е издание. Под редакцией: Scriver CR, Beaudet AL, Sly WS, Valle D. McGraw-Hill, New York; 2000: 2537-2570.
Google ученый
Гарсия Пуиг Дж., Торрес Хименес Р., Матеос Ф., Рамос Т., Аркас Дж., Буньо А., О’Нил П.: Спектр дефицита гипоксантин-гуанинфосфорибозилтрансферазы (HPRT). Клинический опыт основан на 22 пациентах из 18 испанских семей.Медицина (Балт). 2001, 80: 102-112. 10.1097 / 00005792-200103000-00003.
Артикул
Google ученый
Пейдж Т., Бакай Б., Ниссинен Э., Нихан В.Л .: Варианты гипоксантин-гуанинфосфорибозилтрансферазы: корреляция клинического фенотипа с активностью фермента. J Inherit Metab Dis. 1981, 4: 203-206. 10.1007 / BF02263652.
CAS
Статья
PubMed
Google ученый
Schretlen DJ, Harris JC, Park KS, Jinnah HA, del Pozo NO: нейрокогнитивные функции при болезни Леша-Найхана и частичной гипоксантин-гуанин-фосфорибозилтрансферазной недостаточности. J Int Neuropsychol Soc. 2001, 7: 805-812. 10.1017 / S135561770177703X.
CAS
Статья
PubMed
Google ученый
Мэтьюз В.С., Солан А., Барабас Г., Роби К.: Когнитивное функционирование при синдроме Леша-Найхана: последующее 4-летнее исследование. Dev Med Child Neurol.1999, 41: 260-262. 10.1017 / S001216229
47.
CAS
Статья
PubMed
Google ученый
Андерсон Л.Т., Эрнст М., Дэвис С.В.: Когнитивные способности пациентов с болезнью Леша-Нихана. J Autism Dev Disord. 1992, 22: 189-203. 10.1007 / BF01058150.
CAS
Статья
PubMed
Google ученый
Андерсон Л.Т., Эрнст М.: Самоповреждение при болезни Леша-Нихана.J Autism Dev Disord. 1994, 24: 67-81. 10.1007 / BF02172213.
CAS
Статья
PubMed
Google ученый
Schroeder SR, Oster-Granite ML, Berkson G, Bodfish JW, Breese GR, Cataldo MF, Cook EH, Crnic LS, DeLeon I, Fisher W, Harris JC, Horner RH, Iwata B, Jinnah HA, King BH, Lauder JM, Lewis MH, Newell K, Nyhan WL, Rojahn J, Sackett GP, Sandman C, Symons F, Tessel RE, Thompson T, Wong DF: Самоповреждающее поведение: отношения ген-мозг-поведение.Ment Retard Dev Disabil Res Rev.2001, 7: 3-12. 10.1002 / 1098-2779 (200102) 7: 1 <3 :: AID-MRDD1002> 3.0.CO; 2- #.
CAS
Статья
PubMed
Google ученый
Олсон Л., Хулихан Д.: Обзор поведенческих методов лечения, используемых при синдроме Леша-Найхана. Behav Modif. 2000, 24: 202-222. 10.1177 / 0145445500242003.
CAS
Статья
PubMed
Google ученый
ван дер Зи С.П., Шретлен Э.Д., Монненс Л.А.: Мегалобластная анемия при синдроме Леша-Найхана. Ланцет. 1968, 1: 1427-10.1016 / S0140-6736 (68) 92002-3.
CAS
Статья
PubMed
Google ученый
Беккер М.А., Ресслер Б.Дж .: Гиперурикемия и подагра. Метаболические и молекулярные основы наследственных заболеваний. Под редакцией: Scriver CR, Beaudet AL, Sly WS, Valle D. New York, McGraw-Hill; 1995: 1192-7
Google ученый
Rosenbloom FM, Henderson JF, Caldwell IC, Kelley WN, Seegmiller JE: Биохимические основы ускоренного биосинтеза пурина de novo в человеческих фибробластах, лишенных гипоксантин-гуанинфосфорибозилтрансферазы. J Biol Chem. 1968, 243: 1166-1173.
CAS
PubMed
Google ученый
Visser JE, Bar PR, Jinnah HA: Болезнь Леша-Найхана и базальные ганглии. Brain Res Rev.2000, 32: 449-475. 10.1016 / S0165-0173 (99) 00094-6.
CAS
Статья
PubMed
Google ученый
Nyhan WL: Функция дофамина при болезни Леша-Найхана. Перспектива здоровья окружающей среды. 2000, 108 (Дополнение 3): 409-411. 10.2307 / 3454529.
PubMed Central
CAS
Статья
PubMed
Google ученый
Watts RW, Spellacy E, Gibbs DA, Allsop J, McKeran RO, Slavin GE: Клинические, посмертные, биохимические и терапевтические наблюдения за синдромом Леша-Найхана с особым упором на неврологические проявления.Q J Med. 1982, 51 (201): 43-78.
CAS
PubMed
Google ученый
LLoyd KG, Hornykiewicz O, Davidson L, Shannak K, Farley I, Goldstein M, Shibuya M, Kelley WN, Fox IH: Биохимические доказательства дисфункции нейротрансмиттеров головного мозга при синдроме Леш-Найхана. N Engl J Med. 1981, 305: 1106-1111.
CAS
Статья
PubMed
Google ученый
Сильверштейн Ф.С., Джонстон М.В., Хатчинсон Р.Дж., Эдвардс Н.Л .: Синдром Леша-Найхана: аномалии нейротрансмиттеров спинномозговой жидкости. Неврология. 1985, 35: 907-911.
CAS
Статья
PubMed
Google ученый
Jankovic J, Caskey CT, Stout JT, Butler IJ: Синдром Леша Найхана: исследование моторного поведения и нейротрансмиттеров спинномозговой жидкости. Энн Нейрол. 1988, 23: 466-469. 10.1002 / ana.410230507.
CAS
Статья
PubMed
Google ученый
Эрнст М., Заметкин А.Дж., Маточик Дж.А., Паскуальвака Д., Джонс PH, Харди С., Ханкерсон Дж. Г., Дуде Д. Д., Коэн Р. М.: Пресинаптический дофаминергический дефицит при болезни Леша-Нихана. New Engl J Med. 1996, 334: 1568-1572. 10.1056 / NEJM199606133342403.
CAS
Статья
PubMed
Google ученый
Wong DF, Harris JC, Naidu S, Yokoi F, Marenco S, Dannals RF, Ravert HT, Yaster M, Evans A, Rousset O, Bryan RN, Gjedde A, Kuhar MJ, Breese GR: переносчики дофамина заметно снижаются при болезни Леша-Нихана in vivo.Proc Natl Acad Sci USA. 1996, 93: 5539-5543. 10.1073 / pnas.93.11.5539.
PubMed Central
CAS
Статья
PubMed
Google ученый
Бриз Г.Р., Крисуэлл Х.Э., Дункан Г.Е., Мюллер Р.А.: Модель дефицита дофамина болезни Леша-Найхана — крыса с повреждением 6-OHDA у новорожденных. Brain Res Bull. 1990, 25: 477-484. 10.1016 / 0361-9230 (90)
-З.
CAS
Статья
PubMed
Google ученый
Jinnah HA, Wojcik BE, Hunt M, Narang N, Lee KY, Goldstein M, Wamsley JK, Langlais PJ, Friedmann T: дефицит дофамина в генетической мышиной модели болезни Леша-Нихана. J Neurosci. 1994, 14: 1164-1175.
CAS
PubMed
Google ученый
Jinnah HA, Jones MD, Wojcik BE, Rothstein JD, Hess EJ, Friedmann T., Breese GR: Влияние возраста и напряжения на потерю дофамина в полосатом теле в генетической мышиной модели болезни Леша-Нихана.J Neurochem. 1999, 72: 225-229. 10.1046 / j.1471-4159.1999.0720225.x.
CAS
Статья
PubMed
Google ученый
Engle SJ, Womer DE, Davies PM, Boivin G, Sahota A, Simmonds HA, Stambrook PJ, Tischfield JA: Мыши с дефицитом HPRT-APRT не являются моделью синдрома Леша-Нихана. Hum Mol Genet. 1996, 5: 1607-1610. 10.1093 / hmg / 5.10.1607.
CAS
Статья
PubMed
Google ученый
Smith DW, Friedmann T: Характеристика дофаминового дефекта в первичных культурах дофаминергических нейронов мышей с нокаутом по гипоксантинфосфорибозилтрансферазе. Mol Ther. 2000, 1: 486-491. 10.1006 / mthe.2000.0057.
CAS
Статья
PubMed
Google ученый
Pelled D, Sperling O, Zoref-Shani E: Аномальное содержание пуриновых и пиримидиновых нуклеотидов в первичных культурах астроглии от трансгенных мышей с дефицитом гипоксантин-гуанин-фосфорибозилтрансферазы.J Neurochem. 1999, 72: 1139-1145. 10.1046 / j.1471-4159.1999.0721139.x.
CAS
Статья
PubMed
Google ученый
Зореф-Шани Э., Бур П., Брош С., Пеллед Д., Бромберг Ю., Сперлинг О: метаболизм пуриновых нуклеотидов в культивируемых нейронах и астроглии от мышей с нокаутом с дефицитом HPRT. Ital J Biochem. 2001, 50: 9-13.
CAS
PubMed
Google ученый
Shirley TL, Lewers JC, Egami K, Majumdar A, Kelly M, Ceballos-Picot I, Seidman MM, Jinnah HA: Модель культуры нейрональной ткани человека для болезни Леша-Нихана. J Neurochem. 2007, 101: 841-853. 10.1111 / j.1471-4159.2007.04472.x.
CAS
Статья
PubMed
Google ученый
Pinto CS, Jinnah HA, Shirley TL, Nyhan WL, Seifert R: Измененная мембранная активность NTPase в фибробластах болезни Леша-Найхана: сравнение с мышами с нокаутом HPRT и линиями клеток с дефицитом HPRT.J Neurochem. 2005, 93: 1579-1586. 10.1111 / j.1471-4159.2005.03151.x.
CAS
Статья
PubMed
Google ученый
Крисуэлл Х., Мюллер Р.А., Бриз Г.Р .: Оценка взаимодействий пурин-дофамин у пораженных 6-гидроксидофамином крыс: доказательства пре- и постсинаптического влияния аденозина. J Pharmacol Exp Ther. 1988, 244: 493-500.
CAS
PubMed
Google ученый
Torres RJ, Deantonio I, Prior C, Puig JG: Транспорт аденозина в лимфоцитах периферической крови от пациентов Lesch-Nyhan. Biochem J. 2004, 377: 733-739. 10.1042 / BJ20031035.
PubMed Central
CAS
Статья
PubMed
Google ученый
Бертелли М., Чеккин С., Лапуччи С., Джакомелли Г., Джинна Х.А., Пандольфо М., Мичели В. Исследование аденозинергической системы в мозге мышей с нокаутом HPRT (болезнь Леша-Нихана).Clin Chim Acta. 2006, 373: 104-107. 10.1016 / j.cca.2006.05.013.
CAS
Статья
PubMed
Google ученый
Prior C, Torres RJ, Puig JG: Гипоксантин снижает равновесный тип транспорта аденозина в лимфоцитах пациентов Lesch-Nyhan. Eur J Clin Invest. 2007, 37: 905-911. 10.1111 / j.1365-2362.2007.01869.x.
CAS
Статья
PubMed
Google ученый
Bavaresco CS, Chiarani F, Wannmacher CM, Netto CA, Wyse AT: Интрастриатальный гипоксантин снижает активность Na (+), K (+) — АТФазы и вызывает окислительный стресс у крыс. Metab Brain Dis. 2007, 22: 1-11. 10.1007 / s11011-006-9037-л.
CAS
Статья
PubMed
Google ученый
Pinto CS, Seifert R: Снижение GTP-стимулированной активности аденилатциклазы в HPRT-дефицитных человеческих и мышиных фибробластах и клеточных мембранах нейробластомы крысы B103.J Neurochem. 2006, 96: 454-459. 10.1111 / j.1471-4159.2005.03570.x.
CAS
Статья
PubMed
Google ученый
МакКеран Р.О .: Факторы патогенеза поражения головного мозга и анемии при синдроме Леша-Нихана. Ciba Found Symp. 1977, 48: 83-96.
CAS
PubMed
Google ученый
Харрис Дж. К., Ли Р. Р., Джинна Х. А., Вонг Д. Ф., Ястер М., Брайан Р. Н.: Измерение черепно-мозговой магнитно-резонансной томографии и результаты при синдроме Леш-Нихана.Arch Neurol. 1998, 55: 547-553. 10.1001 / archneur.55.4.547.
CAS
Статья
PubMed
Google ученый
Кауфман Дж. М., Грин М. Л., Зигмиллер Дж. Э .: Соотношение мочевой кислоты и креатинина в моче — скрининговый тест для выявления наследственных нарушений пуринового обмена. Дефицит фосфорибозилтрансферазы (PRT) при Х-сцепленном церебральном параличе и подагре. J Pediatr. 1968, 73: 583-592. 10.1016 / S0022-3476 (68) 80274-4.
CAS
Статья
PubMed
Google ученый
Torres RJ, Prior C, Puig JG: Эффективность и безопасность аллопуринола у пациентов с дефицитом гипоксантин-гуанинфосфорибозилтрансферазы. Обмен веществ. 2007, 56: 1179-1186. 10.1016 / j.metabol.2007.04.013.
CAS
Статья
PubMed
Google ученый
Rylance HJ, Wallace RC, Nuki G: анализ гипоксантин-гуанинфосфорибозилтрансферазы с использованием высокоэффективной жидкостной хроматографии. Clin Chim Acta. 1982, 121: h259-165.10.1016 / 0009-8981 (82)
- -7.
Артикул
Google ученый
Пуиг Дж. Г., Торрес Р. Дж., Матеос Ф. А., Рамос Т., Буно А. С., Аркас Дж.: Спектр дефицита гипоксантин-гуанинфосфорибозилтрансферазы (HPRT). Adv Exp Med Bio. 2000, 486: 15-21.
CAS
Статья
Google ученый
Эдвардс А., Восс Х., Райс П., Чивителло А., Стегеманн Дж., Швагер С., Циммерманн Дж., Эрфле Х., Каски CT, Ансорге В. Автоматизированное секвенирование ДНК локуса HPRT человека.Геномика. 1990, 6: 593-608. 10.1016 / 0888-7543 (90)
-Е.
CAS
Статья
PubMed
Google ученый
Jolly DJ, Okayama H, Berg P, Esty AC, Filpula D, Bohlen P, Johnson GG, Shively JE, Hunkapillar T., Friedmann T: Выделение и характеристика полноразмерной экспрессируемой кДНК для человеческого гипоксантина фосфорибозила. трансфераза. Proc Natl Acad Sci U S. A. 1983, 80: 477-481. 10.1073 / pnas.80.2.477.
PubMed Central
CAS
Статья
PubMed
Google ученый
Wilson JM, Stout JT, Palella TD, Davidson BL, Kelley WN, Caskey CT: молекулярное исследование дефицита гипоксантин-гуанинфосфорибозилтрансферазы у человека. J Clin Invest. 1986, 77: 188-195.
PubMed Central
CAS
Статья
PubMed
Google ученый
Дэвидсон Б.Л., Тарле С.А., Палелла Т.Д., Келли В.Н.: Молекулярная основа дефицита гипоксантин-гуанинфосфорибозилтрансферазы у десяти субъектов, определенная прямым секвенированием амплифицированных транскриптов.J Clin Invest. 1989, 84: 342-346.
PubMed Central
CAS
Статья
PubMed
Google ученый
Гиббс Р.А., Нгуен П.Н., Эдвардс А., Чивителло А.Б., Каски СТ: обнаружение множественных делеций ДНК и секвенирование экзонов гена гипоксантинфосфорибозилтрансферазы в семьях Леш-Нихан. Геномика. 1990, 7: 235-244. 10.1016 / 0888-7543 (90)
CAS
Статья
PubMed
Google ученый
Jinnah HA, De Gregorio L, Harris JC, Nyhan WL, O’Neill JP: Спектр наследственных мутаций, вызывающих дефицит HPRT: 75 новых случаев и обзор 196 ранее зарегистрированных случаев. Mutat Res. 2000, 463: 309-326. 10.1016 / S1383-5742 (00) 00052-1.
CAS
Статья
PubMed
Google ученый
Торрес Р. Дж., Матеос Ф. А., Молано Дж., Гатхофф Б. С., О’Нил Дж. П., Гундель Р. М., Тромбли Л., Пуч Дж. Г.: Молекулярные основы дефицита гипоксантин-гуанин-фосфорибозилтрансферазы в тринадцати испанских семьях.Hum Mutat. 2000, 15: 383-10.1002 / (SICI) 1098-1004 (200004) 15: 4 <383 :: AID-HUMU17> 3.0.CO; 2-2.
CAS
Статья
PubMed
Google ученый
Официальный сайт исследовательской группы по болезни Леша-Нихана. [http://www.lesch-nyhan.org]
Ринат С., Зореф-Шани Э., Бен-Нирия З., Бромберг И., Беккер-Коэн Р., Файнштейн С., Сперлинг О., Фришберг Ю. , биохимическая и генетическая характеристика пациентки с болезнью Леша-Найхана.Mol Genet Metab. 2006, 87: 249-252. 10.1016 / j.ymgme.2005.09.025.
CAS
Статья
PubMed
Google ученый
De Gregorio L, Jinnah HA, Harris JC, Nyhan WL, Schretlen DJ, Trombley LM, O’Neill JP: болезнь Леша-Найхана у женщины с клинически нормальным монозиготным близнецом. Mol Genet Metab. 2005, 85: 70-77. 10.1016 / j.ymgme.2004.11.009.
CAS
Статья
PubMed
Google ученый
De Gregorio L, Nyhan WL, Serafin E, Chamoles NA: неожиданно пострадавшая пациентка из классической семьи Lesch-Nyhan. Mol Genet Metab. 2000, 69: 263-268. 10.1006 / мг.2000.2967.
CAS
Статья
PubMed
Google ученый
Aral B, de Saint Basile G, Al-Garawi S, Kamoun P, Ceballos-Picot I: новая бессмысленная мутация в гене гипоксантингуанинфосфорибозилтрансферазы и неслучайная X-инактивация, вызывающая синдром Леш-Нихана у пациентки. .Hum Mutat. 1996, 7: 52-58. 10.1002 / (SICI) 1098-1004 (1996) 7: 1 <52 :: AID-HUMU7> 3.0.CO; 2-R.
CAS
Статья
PubMed
Google ученый
МакКеран Р.О., Эндрюс Т.М., Хауэлл А., Гиббс Д.А., Чинн С., Уоттс В.Е.: Диагностика состояния носительства для синдрома Леша-Найхана. Q J Med. 1975, 44: 189-205.
CAS
PubMed
Google ученый
Пуиг Дж. Г., Матеос Ф. А., Торрес Р. Дж., Буно А. С.: Пуриновый метаболизм у гетерозигот женского пола при дефиците гипоксантин-гуанинфосфорибозилтрансферазы.Eur J Clin Invest. 1998, 28: 950-957. 10.1046 / j.1365-2362.1998.00392.x.
CAS
Статья
PubMed
Google ученый
Hakoda M, Hirai Y, Akiyama M, Yamanaka H, Terai C, Kamatani N, Kashiwazaki S: Селекция клеток крови, дефицитных по гипоксантинфосфорибозилтрансферазе (HPRT), у гетерозиготных стволовых клеток Lesch-Nyhan происходит на уровне мультипотентных стволовых клеток. клетки. Hum Genet. 1995, 96: 674-680. 10.1007 / BF00210298.
CAS
Статья
PubMed
Google ученый
Бакай Б., Такер-Пиан С., Сигмиллер Дж. Э .: Выявление носителей синдрома Леша-Найхана: анализ корней волос на HPRT с помощью электрофореза в агарозном геле и авторадиографии. Clin Genet. 1980, 17: 369-374.
CAS
Статья
PubMed
Google ученый
О’Нил Дж. П.: Тестирование носителей мутаций в семьях с синдромом Леша-Найхана: частота мутантов HPRT и анализ мутаций с Т-лимфоцитами периферической крови. Genet Test. 2004, 8: 51-64.10.1089 / 1004323016030.
Артикул
PubMed
Google ученый
Торрес Р.Дж., Буно А., Матеос Ф.А., Пуч Дж. Г.: Состояние носителя при дефиците HGPRT. Исследование в 14 испанских семьях. Adv Exp Med Biol. 1998, 431: 197-200.
CAS
Статья
PubMed
Google ученый
Нихан В.Л., Вуонг Л.У., Брук Р.: Пренатальная диагностика болезни Леша-Нихана. Prenat Diagn.2003, 23: 807-809. 10.1002 / pd.691.
Артикул
PubMed
Google ученый
Graham GW, Aitken DA, Connor JM: Пренатальная диагностика с помощью анализа ферментов у 15 беременностей с риском синдрома Леша-Найхана. Prenat Diagn. 1996, 16: 647-651. 10.1002 / (SICI) 1097-0223 (199607) 16: 7 <647 :: AID-PD932> 3.0.CO; 2-S.
CAS
Статья
PubMed
Google ученый
Rundles RW: Разработка аллопуринола. Arch Intern Med. 1985, 145: 1492-1503. 10.1001 / archinte.145.8.1492.
CAS
Статья
PubMed
Google ученый
Christie R, Bay C, Kaufman IA, Bakay B, Borden M, Nyhan WL: Болезнь Леша-Найхана: клинический опыт с девятнадцатью пациентами. Разработка Med Child Neurol. 1982, 24: 293-306.
CAS
Статья
PubMed
Google ученый
Kelley WN, Rosenbloom FM, Miller J, Seegmiller JE: ферментативная основа вариабельности реакции на аллопуринол. Дефицит гипоксатин-гуанинфосфорибозилтрансферазы. N Eng J Med. 1968, 278: 287-293.
CAS
Статья
Google ученый
Брок В.А., Голден Дж., Каплан Г.В.: Ксантиновые камни при синдроме Леша-Найхана. J Urol. 1983, 130: 157-159.
CAS
PubMed
Google ученый
Olson L, Houlihan D: Обзор поведенческих методов лечения, используемых при синдроме Леша-Найхана. Behav Modif. 2000, 24: 202-222. 10.1177 / 0145445500242003.
CAS
Статья
PubMed
Google ученый
McManaman J, Tam DA: Габапентин для самоповреждающего поведения при синдроме Леша-Найхана. Pediatr Neurol. 1999, 20: 381-382. 10.1016 / S0887-8994 (98) 00166-0.
CAS
Статья
PubMed
Google ученый
Dabrowski E, Smathers SA, Ralstrom CS, Nigro MA, Leleszi JP: Ботулинический токсин как новый метод лечения членовредительства при синдроме Леша-Нихана. Dev Med Child Neurol. 2005, 47: 636-639. 10.1017 / S0012162205001246.
PubMed
Google ученый
Pralong E, Pollo C, Coubes P, Bloch J, Roulet E, Tetreault MH, Debatisse D, Villemure JG: Электрофизиологические характеристики нейронов лимбического и моторного бледного шара internus (GPI) в двух случаях Lesch-Nyhan синдром.Neurophysiol Clin. 2005, 35: 168-173. 10.1016 / j.neucli.2005.12.004.
CAS
Статья
PubMed
Google ученый
Тайра Т., Кобаяси Т., Хори Т.: Исчезновение членовредительского поведения у пациента с синдромом Леш-нихана после двусторонней хронической стимуляции внутреннего бледного шара. История болезни. J Neurosurg. 2003, 98: 414-416.
Артикул
PubMed
Google ученый
Нейчев В.К., Джинна Х.А.: Внезапная смерть при болезни Леша-Нихана. Dev Med Child Neurol. 2006, 48: 923-926. 10.1017 / S0012162206002015.
PubMed Central
Статья
PubMed
Google ученый
Волчанка ЦНС: предпосылки, патофизиология, этиология
Гончаренко К., Будзяновская А., Останек Л. Неврологические синдромы при системной красной волчанке и их связь с антифосфолипидным синдромом. Neurol Neurochir Pol .2008 ноябрь-декабрь. 42 (6): 513-7. [Медлайн].
Хавро Т., Богуцкий А., Сиса-Енджейовска А., Богачевич Дж., Возняцка А. [Неврологические расстройства у пациентов с системной красной волчанкой]. Поль Меркур Лекарски . 2009 26 января (151): 43-8. [Медлайн].
Гринберг BM. Неврологические проявления системной красной волчанки. Невролог . 2009 Май. 15 (3): 115-21. [Медлайн].
Номенклатура и определения случаев нейропсихиатрической волчанки Американского колледжа ревматологии. Революционный артрит . 1999 Apr.42 (4): 599-608. [Медлайн].
Hanly JG, Urowitz MB, Su L, Bae SC, Gordon C, Wallace DJ и др. Проспективный анализ нейропсихиатрических событий в международной когорте пациентов с системной красной волчанкой. Энн Рум Дис . 2010 Март 69 (3): 529-35. [Медлайн]. [Полный текст].
Steup-Beekman GM, Zirkzee EJ, Cohen D, Gahrmann BM, Emmer BJ, Steens SC. Психоневрологические проявления у пациентов с системной красной волчанкой: эпидемиология и радиология, указывающие на иммуноопосредованную причину. Энн Рум Дис . 2013 апр.72 Дополнение 2: ii76-9. [Медлайн].
Borowoy AM, Pope JE, Silverman E, Fortin PR, Pineau C, Smith CD. Нейропсихиатрическая волчанка: распространенность и ассоциации аутоантител зависят от определения: результаты из 1000 лиц когорты волчанки. Семенной ревматический артрит . 2012 Октябрь 42 (2): 179-85. [Медлайн].
Unterman A, Nolte JE, Boaz M, Abady M, Shoenfeld Y, Zandman-Goddard G. Нейропсихиатрические синдромы при системной красной волчанке: метаанализ. Семенной ревматический артрит . 2011 г. 41 (1): 1-11. [Медлайн].
Mina R, Brunner HI. Детская волчанка — есть ли различия в клинической картине, генетике, реакции на терапию и накоплении повреждений по сравнению с волчанкой у взрослых? Rheum Dis Clin North Am . 2010 Февраль 36 (1): 53-80, vii-viii. [Медлайн]. [Полный текст].
Kamphuis S, Silverman ED. Распространенность и тяжесть детской системной красной волчанки. Нат Ревматол .2010 Сентябрь 6 (9): 538-46. [Медлайн].
Kampylafka EI, Alexopoulos H, Kosmidis ML, Panagiotakos DB, Vlachoyiannopoulos PG, Dalakas MC. Заболеваемость и распространенность основного поражения центральной нервной системы при системной красной волчанке: трехлетнее проспективное исследование 370 пациентов. PLoS One . 2013. 8 (2): e55843. [Медлайн].
Taddio A, Rossetto E, Rosé CD, Brescia AM, Bracaglia C, Cortis E и др. Прогностическое влияние атипичных проявлений при системной красной волчанке у детей: результаты многоцентрового исследования. Дж. Педиатр . 2010 июн. 156 (6): 972-7. [Медлайн].
Ishimori ML, Pressman BD, Wallace DJ, Weisman MH. Синдром задней обратимой энцефалопатии: еще одно проявление СКВ ЦНС ?. Волчанка . 2007. 16 (6): 436-43. [Медлайн].
Микдаши Дж., Крумхольц А., Хандвергер Б. Факторы при постановке диагноза предсказывают последующее возникновение судорог при системной красной волчанке. Неврология . 2005, 28 июня. 64 (12): 2102-7.[Медлайн].
Joseph FG, Lammie GA, Scolding NJ. Волчанка ЦНС: исследование 41 пациента. Неврология . 2007, 14 августа. 69 (7): 644-54. [Медлайн].
Кин Младший. Нарушения движения глаз при системной красной волчанке. Арка Neurol . 1995 Декабрь 52 (12): 1145-9. [Медлайн].
Эрнандо Рубио I, Белсунеги Отано Дж., Маис Алонсо О., Альварес Родригес Б. Поперечный миелит и двусторонний неврит зрительного нерва у пациента с системной красной волчанкой. Reumatol Clin . 2012 сен-окт. 8 (5): 298-9. [Медлайн].
Zou X, Zhuang Y, Dong FT, Zhang F, Chen YX. Последовательная двусторонняя окклюзия центральной артерии сетчатки как первичное проявление системной красной волчанки. Чин Мед Дж. (Англ.) . 2012 апр. 125 (8): 1517-9. [Медлайн].
Ли Дж. Х., Сун И. Ю., Пак Дж. Х., Ро Дж. Л.. Рецидивирующая нейропатия гортани у пациента с системной красной волчанкой (СКВ). Am J Phys Med Rehabil .2008 Январь 87 (1): 68-70. [Медлайн].
Iannuccelli C, Spinelli FR, Guzzo MP, Priori R, Conti F, Ceccarelli F, et al. Усталость и распространенная боль при системной красной волчанке и синдроме Шегрена: симптомы воспалительного заболевания или ассоциированной фибромиалгии ?. Clin Exp Rheumatol . 2012 ноябрь-декабрь. 30 (6 Прил. 74): 117-21. [Медлайн].
Sanna G, Bertolaccini ML, Cuadrado MJ, Laing H, Khamashta MA, Mathieu A, et al. Психоневрологические проявления при системной красной волчанке: распространенность и связь с антифосфолипидными антителами. Дж. Ревматол . 2003 май. 30 (5): 985-92. [Медлайн].
Azarpazhooh MR, Mokhber N, Orouji E., Chambers BR, Hatef MR, Rezaieyazdi Z, et al. Микроэмболические сигналы у пациентов с системной красной волчанкой. Can J Neurol Sci . 2010 май. 37 (3): 371-5. [Медлайн].
Эллис С.Г., Верити Массачусетс. Поражение центральной нервной системы при системной красной волчанке: обзор невропатологических данных в 57 случаях, 1955-1977 гг. Семенной ревматический артрит . 1979 Февраль 8 (3): 212-21. [Медлайн].
Yuan H, Ni JD, Pan HF, Li LH, Feng JB, Ye DQ. Отсутствие ассоциации полиморфизмов FcgammaRIIIb с системной красной волчанкой: метаанализ. Ревматол Инт . 19 марта 2010 г. [Medline].
AlSaleh J, Jassim V, ElSayed M, et al. Клинические и иммунологические проявления у 151 пациента с СКВ, проживающего в Дубае. Волчанка . 2008. 17 (1): 62-6.[Медлайн].
Эль-Ченнави Ф.А., Мозаад Ю.М., Хабиб Х.М., Эль-Дегхейди Т. Сравнительное исследование обнаружения антинуклеарных антител с помощью непрямой иммунофлуоресценции и иммуноферментного анализа у пациентов с волчанкой. Иммунол Инвест . 2009. 38 (8): 839-50. [Медлайн].
Merkel PA, Chang Y, Pierangeli SS, et al. Распространенность и клинические ассоциации антикардиолипиновых антител в большой начальной когорте пациентов с заболеваниями соединительной ткани. Am J Med . 1996 Декабрь 101 (6): 576-83. [Медлайн].
Choojitarom K, Verasertniyom O, Totemchokchyakarn K, et al. Волчаночный нефрит и феномен Рейно являются значительными факторами риска тромбоза сосудов у пациентов с СКВ с положительными антифосфолипидными антителами. Clin Rheumatol . 2008 марта, 27 (3): 345-51. [Медлайн].
Постал М., Лапа А.Т., Рейс Ф., Риттнер Л., Аппенцеллер С. Магнитно-резонансная томография при нейропсихиатрической системной красной волчанке: современное состояние и новые подходы. Волчанка . 2017 26 апреля (5): 517-521. [Медлайн].
Sarbu N, Toledano P, Calvo A, Roura E, Sarbu MI, Espinosa G и др. Современные методы МРТ: биомаркеры нервно-психической волчанки. Волчанка . 2017 26 апреля (5): 510-516. [Медлайн].
Offenbacher H, Fazekas F, Schmidt R, Freidl W., Flooh E, Payer F. Оценка критериев МРТ для диагностики РС. Неврология . 1993 Май. 43 (5): 905-9. [Медлайн].
Zanardi VA, Magna LA, Costallat LT.Церебральная атрофия, связанная с кортикотерапией при системной красной волчанке (СКВ). Clin Rheumatol . 2001. 20 (4): 245-50. [Медлайн].
Castellino G, Padovan M, Bortoluzzi A, et al. Однофотонная эмиссионная компьютерная томография и оценка магнитно-резонансной томографии у пациентов с СКВ с нейропсихиатрическим поражением и без него. Ревматология (Оксфорд) . 2008 Март 47 (3): 319-23. [Медлайн].
Bosma GP, Steens SC, Petropoulos H, Admiraal-Behloul F, van den Haak A, Doornbos J, et al.Многопоследовательное магнитно-резонансное исследование нервно-психиатрической системной красной волчанки. Революционный артрит . 2004 Октябрь 50 (10): 3195-202. [Медлайн].
Magro-Checa C, Ercan E, Wolterbeek R, Emmer B., van der Wee NJ, Middelkoop HA, et al. Изменения микроструктуры белого вещества указывают на воспалительное происхождение нейропсихиатрической системной красной волчанки. Ревматический артрит . 2016 август 68 (8): 1945-54. [Медлайн].
Эркан Э., Инго С., Тританон О, Магро-Чека С., Смит А., Смит С. и др.Мультимодальный подход к МРТ для выявления и характеристики микроструктурных изменений мозга при нервно-психиатрической системной красной волчанке. Клиника Нейроимидж . 2015. 8: 337-44. [Медлайн].
Hanly JG, Kozora E, Beyea SD, Birnbaum J. Обзор: Заболевание нервной системы при системной красной волчанке: текущее состояние и будущие направления. Ревматический артрит . 2019 января 71 (1): 33-42. [Медлайн].
Niu C, Tan X, Liu X, Han K, Niu M, Xu J и др.Уменьшение толщины коры связано с аномальной функциональной связностью в состоянии покоя при не нейропсихиатрической системной красной волчанке. Поведение при визуализации мозга . 2018 июн.12 (3): 674-684. [Медлайн].
Вальдес-Феррер С.И., Вега Ф., Канту-Брито С и др. Церебральные изменения при СКВ с антифосфолипидным синдромом или без него. МРТ-исследование случай-контроль. Дж. Нейровизуализация . 2008 января 18 (1): 62-5. [Медлайн].
Glanz BI, Laoprasert P, Schur PH, et al.Латерализованные данные ЭЭГ у пациентов с психоневрологическими проявлениями системной красной волчанки. Клин Электроэнцефалогр. . 2001, 32 января (1): 14-9. [Медлайн].
Коулз А. Похоже на рассеянный склероз, но ANA положительный: есть ли у моего пациента волчанка ?. Практик Нейрол . 2004. 4 (4): 212-221.
Pittock SJ, Lennon VA, de Seze J, Vermersch P, Homburger HA, Wingerchuk DM. Оптический невромиелит и неспецифический аутоиммунитет. Арка Neurol . 2008, январь, 65 (1): 78-83. [Медлайн].
Trevisani VF, Castro AA, Neves Neto JF, Atallah AN. Циклофосфамид в сравнении с метилпреднизолоном для лечения нейропсихиатрических нарушений при системной красной волчанке. Кокрановская база данных Syst Rev . 2000. CD002265. [Медлайн].
Фернандес Моса Тревизани V, Кастро А.А., Феррейра Невес Нето Дж., Аталлах АН. Циклофосфамид по сравнению с метилпреднизолоном для лечения нейропсихиатрических нарушений при системной красной волчанке. Кокрановская база данных Syst Rev . 2013 28 февраля 2: CD002265. [Медлайн].
Jónsdóttir T, Gunnarsson I, Risselada A, et al. Лечение рефрактерной СКВ ритуксимабом плюс циклофосфамид: клинические эффекты, серологические изменения и предикторы ответа. Энн Рум Дис . 2008 Март 67 (3): 330-4. [Медлайн].
Эрманн Дж., Бермас БЛ. Биология новых методов лечения СКВ. Int J Clin Pract . 2007 декабрь61 (12): 2113-9. [Медлайн].
Луни Р.Дж. Терапия, направленная на В-клетки, при системной красной волчанке: обновленные данные клинических испытаний. Наркотики . 2010 26 марта. 70 (5): 529-40. [Медлайн].
Фьюри Р., Хамашта М., Меррилл Дж. Т., Верт В. П., Калуниан К., Брохон П. и др. Анифролумаб, моноклональное антитело против рецептора интерферона-α, при средней и тяжелой системной красной волчанке. Ревматический артрит . 2017 Февраль 69 (2): 376-386.[Медлайн].
Weinshenker BG, O’Brien PC, Petterson TM, et al. Рандомизированное исследование плазмафереза при остром воспалительном демиелинизирующем заболевании центральной нервной системы. Энн Нейрол . 1999 Декабрь 46 (6): 878-86. [Медлайн].
Crowther MA, Ginsberg JS, Julian J, et al. Сравнение двух интенсивностей варфарина для профилактики рецидивов тромбоза у пациентов с синдромом антифосфолипидных антител. N Engl J Med .2003 18 сентября. 349 (12): 1133-8. [Медлайн].
Уоллес DJ. Улучшение прогноза СКВ без назначения лекарств от волчанки и парадокс первичной медико-санитарной помощи. Волчанка . 2008. 17 (2): 91-2. [Медлайн].
Реактивный мозговой мозг IgG коррелирует с аутоиммунитетом у матери ребенка с расстройством аутистического спектра
Прохождение материнских антител через плаценту является хорошо известным механизмом иммунной защиты плода. У плода гематоэнцефалический барьер сформирован не полностью, что делает развивающийся мозг уязвимым для веществ, передающихся с кровью. 23 Внутриутробное воздействие материнских антител к мозгу считается важным потенциальным триггером аномального развития мозга. 3 Растущие данные свидетельствуют о том, что материнские антитела могут нацеливаться на мозг плода, поскольку материнские антитела могут проникать в ткань мозга плода, которая не защищена полностью функциональным гематоэнцефалическим барьером. Например, анти-ДНК, рецептор анти- N -метил-D аспартата, перекрестно-реактивные антитела, специфически присутствующие у женщин с системной красной волчанкой, на моделях мышей показали нейротоксичность для развивающегося мозга. 24 Совсем недавно было показано, что эти антитела по-разному действуют на плод мужского и женского пола, вызывая когнитивные нарушения в первом случае и гибель плода во втором. 25 Эти антитела влияют на взрослых мышей тогда и только тогда, когда есть нарушение целостности гематоэнцефалического барьера. 24
Ограниченные отчеты последовательно показывают, что когда антитела к мозгу от матери ребенка с РАС вводились беременным мышам или беременным обезьянам, у потомства наблюдались изменения в поведении, аналогичные тем, которые наблюдаются у детей с РАС. 11, 12
Используя самую большую когорту, о которой сообщалось до сих пор, мы предоставили доказательства того, что матери ребенка с РАС значительно чаще обладают антителами к головному мозгу, чем неотобранные женщины того же возраста. Это наблюдение было верным в отношении женщин в SSC и в отношении женщин в коллекции AGRE.
Наши результаты также согласуются с предыдущими относительно небольшими исследованиями. 8, 9, 26
В большинстве предыдущих отчетов в качестве инструмента первичного скрининга использовался вестерн-блоттинг антигенов мозга.Специфические антигены мозга, обнаруженные в этих исследованиях, еще не идентифицированы, хотя некоторые исследования выявили полосы 39 и 73 кДа, которые часто наблюдаются на вестерн-блоттинге лизатов головного мозга. 8, 9, 26 В этом исследовании мы проверили антитела против мозга с помощью гистологии срезов мозга взрослых мышей. Мы, как и другие, не идентифицировали специфическую антигенную мишень; тем не менее, использование иммуногистологического анализа позволило нам идентифицировать области мозга, демонстрирующие наивысшую реактивность с материнским IgG, включая лобную кору, гиппокамп и мозжечок.Эти области были вовлечены в ASD посредством визуализации и патологоанатомических исследований; 27 Задокументированы нарушения цитоархитектурной организации коры головного мозга, лимбической области, мозжечка, а также других подкорковых структур. В частности, исследования продемонстрировали нейрональные аномалии, такие как потеря и атрофия клеток Пуркинье, аномальное развитие нейронов в гиппокампе и изменения размера и количества нейронов в мозжечке и среднем мозге. 27, 28 Наблюдаемые нами паттерны иммуноокрашивания были почти исключительно нейрональными и ограничивались областями, которые, как было доказано, вовлечены в РАС, что убедительно подтверждает физиологическую значимость антител.Их специфика и функциональная роль еще предстоит определить.
Использование иммуногистологии мозга взрослых мышей позволило нам относительно быстро провести скрининг большого количества образцов, представленных в этом исследовании, а также широко идентифицировать области мозга, на которые нацелены антитела. Чтобы подтвердить актуальность результатов для мозга плода мыши и человека, мы выполнили иммуногистологию на срезах мозга плода мыши в виде вестерн-блоттинга с использованием коммерчески доступных лизатов мозга плода человека.Неожиданно связывание плазмы со взрослым мозгом также связывало мозг плода, но было невозможно локализовать области иммунореактивности в мозге плода. Хотя мы также смогли продемонстрировать полосы на вестерн-блоттинге, идентифицированные полосы были вариабельными с использованием ограниченного количества серопозитивной и серонегативной плазмы, что затрудняло характеристику плазмы как положительную или отрицательную. Эти данные, однако, показали, что связывание с тканевыми антигенами не было видоспецифичным. Реактивность между видами также согласуется с упомянутыми выше исследованиями, показывающими, что сыворотка против мозга или IgG от матери ребенка с РАС, введенная беременным мышам или обезьянам, вызывает когнитивные и поведенческие аномалии у потомства. 11, 12 Также было показано, что многие человеческие аутоантитела нацелены на высококонсервативную область аутоантигена и, следовательно, реагируют с антигеном, присутствующим у многих видов. 29, 30
Мы продемонстрировали, что количество антиядерных антител и аутоиммунных заболеваний увеличивается у матерей с антителами к мозгу и у ребенка с РАС. Возможность аутоиммунных механизмов быть фактором, способствующим развитию РАС, обсуждалась, поскольку ранние исследования показали, что люди с РАС имеют семейный анамнез аутоиммунных заболеваний. 14, 31 Недавнее крупное исследование изучало аутоиммунные расстройства у женщин с более чем 600 000 родов и показало, что женщины с ревматоидным артритом или глютеновой болезнью имеют повышенный риск рождения ребенка с РАС. 14 Интересно, что не было повышенной заболеваемости ревматоидным артритом у отцов ребенка с РАС, что согласуется с гипотезой о том, что внутриутробный опыт может способствовать развитию РАС у потомства.
Наши данные об увеличении числа аутоиммунных заболеваний, особенно ревматоидного артрита и системной красной волчанки, согласуются с гипотезой о том, что аутоиммунные заболевания могут создавать риск РАС у потомков матерей с этими заболеваниями.
Мы показали, что аутоиммунный диатез, который присутствует у женщин с ревматоидным артритом, предрасполагает к выработке антител к мозгу в той же пропорции, что и у матерей с ребенком с РАС. Плазма женщин с ревматоидным артритом показала те же образцы окрашивания, что и плазма матерей с ребенком с РАС. В будущих исследованиях необходимо будет определить, участвуют ли общие антигены. Интересно постулировать, что выработка антител к мозгу может быть механизмом сообщаемых ассоциаций между аутоиммунным заболеванием и РАС.Мы показали, что матери ребенка с РАС, у которых были положительные антитела к мозгу, имели больше самооценок аутоиммунных состояний, чем матери ребенка с РАС без антител к мозгу. Мы также обнаружили, что антиядерные антитела, общий маркер как субклинического аутоиммунитета, так и клинического аутоиммунного заболевания, чаще встречаются у матерей ребенка с РАС, у которых есть антитела против мозга.
Большое количество вариантов генетического риска было идентифицировано с аутоиммунными нарушениями, 32 , и мы рассмотрели возможность того, что эти варианты могут также предрасполагать к развитию антител к головному мозгу у матерей ребенка с РАС.Наши предварительные исследования матерей в SSC, по которым были доступны генетические данные, не выявили убедительных доказательств связи с установленными аутоиммунными локусами. Однако размер нашей выборки невелик, и для проведения окончательного анализа аллелей аутоиммунного риска у матерей ребенка с РАС потребуются большие когорты.
В предварительном анализе подгруппы субъектов с РАС мы не обнаружили связи между наличием материнских антител к мозгу и возрастом диагноза ребенка, тяжестью заболевания, IQ или различными моделями поведения у ребенка ( данные не показаны).Мы полагаем, что это может отражать гетерогенность антигенной специфичности антител к мозгу. Однако один из предыдущих отчетов продемонстрировал корреляцию между реактивностью материнских антител со специфическими полосами на вестерн-блоттинге лизатов мозга и раздражительностью и нарушениями коммуникации у пораженного потомства. 33 После определения различных специфичностей антител мы повторим анализ, если фенотипы детей с РАС связаны с целевыми антигенами.
Мы оценивали антитела из крови, полученной от матери через несколько лет после беременности.Мы предполагаем, что эти антитела отражают хроническое иммунное состояние матери, при котором аномальная серология сохраняется в течение многих лет и, таким образом, присутствовала во время беременности. Было показано, что аутоантитела присутствуют за несколько лет до постановки клинического диагноза болезни. 34 Мы, однако, не можем исключить, что по крайней мере в некоторых случаях антитела к мозгу появились после беременности. Только одно исследование оценило антитела к мозгу плода в середине беременности как ранний маркер РАС. 8 Это исследование показало, что реактивность к белкам 39 и 73 кДа чаще встречается у матерей ребенка с РАС, чем у матерей нормально развивающегося ребенка.Следует отметить, что такая же антигенная активность была выявлена в крови, взятой после беременности у матерей ребенка с РАС. 33
Контрольные образцы были получены из различных источников, что повысило надежность и достоверность данных. Никаких различий между источниками не наблюдалось, несмотря на некоторые различия в этнической и расовой принадлежности.
Далее следует отметить, что детородный возраст был единственным критерием, который применялся при отборе контрольной группы женщин. Таким образом, у нас нет данных о том, имели ли эти женщины ребенка или страдали аутоиммунным заболеванием.Тем не менее, если наша контрольная группа действительно является репрезентативной для всего женского населения, 80% имеют детей (по данным Бюро переписи населения) и около 6% страдают аутоиммунными заболеваниями. 35 Эта последняя частота аутоиммунных расстройств аналогична той, о которой мы сообщаем в текущей статье для матерей ребенка с РАС без антител к мозгу.
Мы не контролировали пол мышей, используемых для оценки анти-мозговой реактивности. Поскольку соотношение мужчин и женщин с РАС смещено в сторону мужчин, может возникнуть специфическая иммунная реакция на антигены мужского мозга.Однако нам неизвестны полоспецифические антигены мозга.
За последнее десятилетие было идентифицировано несколько генов восприимчивости к РАС; вместе могут составлять 10–20% случаев РАС. 36 После определения патогенности антител к мозгу наше исследование может объяснить до 10% дополнительных случаев РАС.
Наши данные свидетельствуют о том, что антитела к головному мозгу связаны с аутоиммунитетом и повышены у матерей ребенка с РАС. В настоящее время проводится работа по оценке этиологической роли этих антител при аутизме.Подробная характеристика антигенной специфичности этих антител, вероятно, прольет свет на нейробиологию аутизма, а также обеспечит практическую пользу для лечения и профилактики этого расстройства.
Лечение синдрома циклической рвоты у взрослых
Эпизоды похожи, что означает, что они, как правило, начинаются в одно и то же время дня, длятся одинаковое время и протекают с одинаковыми симптомами и интенсивностью. Очень редко опухоли головного мозга или другие поражения головы могут проявляться периодической рвотой.Как правило, он или она болеют в течение 2,6 лет до постановки диагноза. Синдром циклической рвоты — это состояние, при котором вас рвет много раз подряд по неизвестной причине. У среднего ребенка с ССС приступы циклической рвоты начинаются в 5,2 года. На странице 12 есть довольно хороший протокол для лечения в отделении неотложной помощи с оговоркой, что он «представляет собой образец шаблона и должен быть адаптирован с учетом индивидуальных потребностей». Ли BU, Балинт JP. Отдаленные результаты и естественное течение синдрома циклической рвоты у взрослых потребуют дополнительных исследований.Данные о распространенности показывают, что сердечно-сосудистые заболевания поражают 1-2% детей, а в последнее время наблюдается резкий рост числа диагностированных взрослых. 2010 январь 44 (1): 18-21. . Синдром циклической рвоты (ССС) — это состояние, характеризующееся повторяющимися продолжительными эпизодами сильной тошноты и рвоты. Эпизоды рвоты могут длиться часами или днями. Приступы сильной тошноты, вялости и рвоты являются основными признаками синдрома циклической рвоты. От синдрома циклической рвоты нет лекарства, хотя у многих детей больше нет рвоты… Лечение, триггеры и симптомы на основе опыта 317 диагностированных участников.Тан К., Дай Н Медицина (Балтимор), декабрь 2019 г .; 98 (51): e18365. Это когда у вас внезапные повторяющиеся эпизоды или приступы рвоты. 28 января 2010 г. Синдром циклической рвоты (СЦР) — это необычное заболевание, поражающее как детей, так и взрослых, и характеризующееся повторяющимися эпизодами сильной тошноты и рвоты. Отличительным признаком синдрома циклической рвоты являются повторяющиеся эпизоды сильной тошноты и рвоты. Синдром циклической рвоты у 41 взрослого: болезнь, пациенты и проблемы лечения. Эпизоды могут длиться часами или днями.Впоследствии CVS считали детским расстройством. Синдром циклической рвоты и функциональная рвота у взрослых: связь с употреблением каннабиноидов у мужчин. Флейшер Д.Р., Горнович Б., Адамс К., Берч Р., Фельдман Э. Взрослые и дети одинаково уязвимы для этого состояния, которое носит периодический характер. Раньше эпизоды появлялись и уходили каждые несколько месяцев, длились несколько недель и были готовы. Смит рассказывает о различных используемых тестах. Синдром циклической рвоты обычно возникает у детей, хотя иногда встречается и у взрослых.На странице 12 есть довольно хороший протокол для лечения в отделении неотложной помощи с оговоркой, что он «представляет собой образец шаблона… Синдром циклической рвоты: эволюция в нашем понимании расстройства мозга и кишечника. СИНДРОМ ЦИКЛИЧЕСКОЙ РВОТЫ У ВЗРОСЛЫХ Дэвид Р. Флейшер, доктор медицины.Синдром циклической рвоты встречается у всех рас, но, по-видимому, непропорционально поражает белых. Связь между мигренью, рвотой и тошнотой не новость. Синдром циклической рвоты у 41 взрослого: болезнь, пациенты и проблемы лечения.Лечение: лечение синдрома циклической рвоты может включать в себя лекарства (в том числе препараты от тошноты, антидепрессанты, препараты для снижения кислотности желудка и седативные препараты), а также препараты, используемые для предотвращения мигрени. Абель Т.Л., Адамс К.А. Синдром циклической рвоты (CVS) — это заболевание с повторяющимися эпизодами сильной тошноты и рвоты, которые чередуются с периодами без симптомов. Впервые он был описан в 1882 году врачом по имени Джи. Тревожные расстройства поражают 84% взрослых; у взрослых пациентов это может осложниться паническими атаками[email protected]; Отделение оценки и лечения боли, больница Ла Тимон, Марсель, Франция. О синдроме циклической рвоты. Синдром циклической рвоты (CVS) — это функциональное желудочно-кишечное расстройство (FGID). Синдром циклической рвоты (ССС) — это хроническое функциональное желудочно-кишечное расстройство, которое все чаще распознается у взрослых.1,2 Оно характеризуется эпизодической тошнотой и рвотой и связано со значительной заболеваемостью. Заболеваемость синдромом циклической рвоты у взрослых растет, и исследования показывают, что почти 2% школьников страдают от этого синдрома.Синдром циклической рвоты (ССС) — редкая проблема со здоровьем у взрослых. 2019 Jun; 31 Suppl 2: e13604 Несмотря на то, что прошло много времени, врачи все еще не могут определить, что вызывает CVS. ; Синдром циклической рвоты обычно считается вариантом мигрени медицинскими исследователями. Синдром циклической рвоты (ССС) — относительно редкое, но крайне тяжелое заболевание. Недавно я читал информацию от Ассоциации синдромов циклической рвоты (выпуск зимы 2020 года). Синдром циклической рвоты (CVS) — это расстройство, характеризующееся повторяющимися стереотипными эпизодами тошноты, рвоты и других симптомов, приводящих к потере трудоспособности, разделенных интервалами относительного благополучия.Синдром циклической рвоты (CVS) — это состояние, при котором вы страдаете от внезапных повторяющихся приступов сильной тошноты, рвоты и истощения. 47: 117-60. Одно исследование показало, что только около 1,9% детей заболевают им. Shifty360 Большое спасибо. ЦЕЛЬ: Синдром циклической рвоты (СЦР) редко описывается у взрослых, и лечение как у детей, так и у взрослых остается неудовлетворительным. Синдром циклической рвоты обычно развивается в детстве в возрасте от 3 до 7 лет и может продолжаться во взрослой жизни.Взрослые часто забывают о правильном питании, что приводит к тому, что кетоновые соединения начинают накапливаться. Синдром циклической рвоты у взрослых и детей — это болезненное состояние, характеризующееся интенсивными эпизодами тошноты и рвоты, которые длятся несколько дней и повторяются несколько раз в год. CVS может улучшаться по мере взросления ребенка, но также может влиять на взрослых. Встречается у детей и взрослых. Ли BU, Балинт JP. Каковы признаки и симптомы CVS? 28 января 2010 г. Чтобы узнать об обновлениях вакцины против COVID-19, ознакомьтесь с нашим информационным справочником.Чтобы узнать о праве пациентов на участие и о наличии расписания, посетите VaccineTogetherNY.org. У взрослых эпизоды, как правило, возникают реже, но обычно длятся дольше 8 дней. Это недопонимание может вызвать различные симптомы, связанные с желудочно-кишечным трактом. Специфический тест для выявления пациентов с ССС до сих пор отсутствует. Вступление. 2010 январь 44 (1): 18-21. . Теппер SJ; Синдром циклической рвоты, врожденные нарушения обмена веществ, варианты мигрени, эпизодические синдромы, которые могут быть связаны с мигренью, и другие необычные синдромы детской головной боли.У вашего ребенка может быть редкая проблема, называемая синдромом циклической рвоты (CVS). Синдром циклической рвоты (CVS) — это заболевание с повторяющимися эпизодами сильной тошноты и рвоты, которые чередуются с периодами без симптомов. 10:10. Синдром циклической рвоты (СЦР) редко описывается у взрослых, и лечение как у детей, так и у взрослых остается неудовлетворительным. Хотя он чаще встречается у детей, на самом деле он становится все более распространенным среди взрослых. Синдром циклической рвоты (CVS) — это хроническое функциональное расстройство неизвестной причины, характеризующееся повторяющимися приступами сильной тошноты, рвоты, а иногда и болей в животе, головных болей или мигрени.Синдром циклической рвоты (CVS) — изнурительное заболевание, характеризующееся эпизодами сильной тошноты и постоянной рвоты, перемежающейся с периодами хорошего самочувствия. CVS поражает около 2 процентов детей школьного возраста, а также взрослых, хотя у взрослых он часто не распознается. Эпизоды симптомов имеют тенденцию следовать одной и той же схеме у каждого человека с CVS с течением времени. Это причина интоксикации, которая проявляется рвотой ацетоном. 3:20. Синдром циклической рвоты чаще встречается у детей, чем у взрослых.Взрослые… Эпизоды сильной тошноты и рвоты также сопровождаются… ССС характеризуется повторяющимися стереотипными эпизодами тошноты и рвоты, продолжающимися часы или несколько дней. 3 Патогенез сердечно-сосудистых заболеваний остается неясным, но тесная связь между мигренью и сердечно-сосудистыми заболеваниями позволяет предположить… Это может произойти, когда вы находитесь в состоянии стресса, возбуждены, у вас инфекция или когда у женщин идут месячные. Врачи лечат осложнения синдрома циклической рвоты следующим образом: обезвоживание — большое количество жидкости с глюкозой и электролитами; или внутривенное введение жидкостей и госпитализация по поводу тяжелого обезвоживающего эзофагита — лекарства для уменьшения количества кислоты, вырабатываемой вашим желудком. Взрослые с синдромом циклической рвоты часто испытывают четыре отдельные фазы эпизодов рвоты.Эти симптомы возникают без видимой причины. Boles RG, Lovett-Barr MR, Preston A, Li BU, Adams K. Лечение синдрома циклической рвоты с помощью кофермента Q10 и амитриптилина, ретроспективное исследование. CVS был впервые отмечен Сэмюэлем Джи в 1982 году. В нашем клиническом понимании этого расстройства достигнуты важные успехи. ≥ 3 отдельных эпизода в прошлом году и ≥ 2 эпизода за последние 6 месяцев с интервалом не менее 1 недели; отсутствие рвоты между эпизодами, но … Обычно бывает четыре фазы: синдром циклической рвоты все чаще распознается среди взрослого населения; однако распространенность среди взрослых остается неизвестной.Актуальность проблемы Синдром циклической рвоты — это расстройство, характеризующееся повторяющимися эпизодами сильной тошноты и рвоты, разделенными периодами без симптомов. Синдром циклической рвоты встречается у всех рас, но, по-видимому, непропорционально поражает белых. Это периодический синдром, характеризующийся эпизодами сильной тошноты и рвоты. Что такое синдром циклической рвоты? Меньшая часть людей (около 17%) в семейном анамнезе страдала припадками или эпилепсией. Методы Ежегодная стоимость синдрома циклической рвоты на ребенка с этим заболеванием составляет около 17 035 долларов, а в Соединенных Штатах стоимость пребывания в больнице для взрослых с синдромом циклической рвоты составила 400 миллионов долларов в течение 2 лет (Li and Bilant 2000; 05).Затем следует фаза интенсивной рвоты, которая может длиться несколько дней. Adv Pediatr. Вот ваше клиническое освежение. 10:10. Была предложена связь между синдромом циклической рвоты и мигренью. Я уже тринадцать лет страдаю рвотой. Синдром циклической рвоты характеризуется повторяющимися эпизодами тошноты и рвоты, продолжающимися от часов до дней при отсутствии идентифицируемой патологии. J Clin Gastroenterol. Часто из-за сильной рвоты вам может потребоваться полный постельный режим в течение нескольких дней. Ассоциация синдрома циклической рвоты.Он сообщил о ряде пациентов, все из которых были детьми в возрасте от младенчества до девяти лет. Синдром циклической рвоты — это диагноз исключения, и часто пациенты проходят обширные, нераскрытые обследования в течение месяцев или даже лет. Как только начинается приступ рвоты, проводится поддерживающее лечение. Нейрогастроэнтерол Мотил. Синдром циклической рвоты характеризуется эпизодами сильной рвоты без видимой причины. Он все чаще используется при сердечно-сосудистых заболеваниях, несмотря на… синдром циклической рвоты.Циклическая рвота Синдром Neurogastroenterol motil, 2008, 20, имеет большое психиатрическое значение. Первое описание CVS на английском языке было написано доктором Джи в 1882 году. В этом отчете описываются клинические особенности, сопутствующие заболевания и проблемы, с которыми пришлось столкнуться при ведении 41 взрослого пациента, который соответствовал диагностическим критериям CVS. Синдром циклической рвоты (ССС) — это необычное заболевание, проявляющееся повторяющимися стереотипными эпизодами рвоты, разделенными бессимптомными интервалами. Синдром циклической рвоты (CVS), который определяется повторяющимися стереотипными эпизодами тошноты и рвоты, является относительно частым инвалидизирующим состоянием, которое связано с мигренозной головной болью и митохондриальной дисфункцией.CVS часто называют необъяснимым расстройством. Синдром циклической рвоты: эволюция в нашем понимании расстройства мозга и кишечника. CVS — это заболевание, при котором у человека возникают внезапные эпизоды сильной рвоты без видимой причины. Хотя причина неизвестна, врачи и исследователи собрали подробную информацию о симптомах, стадиях, тестах и планах лечения. Epub 2015, 23 декабря. Синдром циклической рвоты может быть связан с… Синдром циклической рвоты: диагностические критерии и понимание результатов долгосрочного лечения icard W.caum ACP (ut) ACG ВВЕДЕНИЕ Синдром циклической рвоты (ССС) у взрослых — это расстройство, характеризующееся повторяющимися резкими приступами тошноты, рвоты и боли в животе, разделенных различными периодами нормального здоровья. Синдром циклической рвоты — это состояние, которое бросает вызов как пациентам, так и медицинским работникам из-за значительной заболеваемости и страданий, связанных с ним, а также из-за отсутствия четкого понимания патофизиологии и надежных терапевтических данных, необходимых для продвижения лечения. Недавно я читал информацию от Ассоциации синдромов циклической рвоты (выпуск зимы 2020 года).Токсическое и алиментарное действие. Точный этиопатогенез неизвестен, заболевание связано с мигренью, митохондриальной дисфункцией и нейроэндокринными нарушениями (1). 1,2 Распространенность ССС среди взрослых составляет 2%, согласно недавнему популяционному исследованию. Стоимость лечения в Индии. 28 декабря 2005 г. — ретроспективное исследование, опубликованное в выпуске BMC Medicine от 21 декабря, рассматривает характеристики и проблемы лечения синдрома циклической рвоты (CVS) у взрослых. Обратите внимание, что тошнота указана здесь первой, а не рвота.Приступы могут происходить в течение нескольких дней или недель. Синдром циклической рвоты — это диагноз исключения, и часто пациенты проходят обширные, нераскрытые обследования в течение месяцев или даже лет. Синдром циклической рвоты (CVS) идентифицируется по острым, стереотипным и повторяющимся эпизодам сильной тошноты с непреодолимой рвотой, продолжительностью от нескольких часов до нескольких дней; страдают как дети, так и взрослые, хотя клинические проявления и естественное течение болезни несколько различаются с возрастом ().CVS был впервые описан в 1806 году Heberden, а затем Gee в St.… В нашем клиническом понимании этого расстройства достигнуты важные успехи. Наконец, нарушение обмена веществ (наследственный дефицит ферментов) может вызывать повторяющуюся рвоту (особенно у младенцев и детей раннего возраста), оно вызывает эпизоды повторяющейся тошноты и рвоты, сохраняющиеся в течение нескольких часов, дней или недель, обычно с исчезновением симптомов между эпизодами. . ; Исследования также рассматривали связь между мозгом и кишечником как одну из причин синдрома.Синдром циклической рвоты (CVS) характеризуется повторяющимися идентичными эпизодами тошноты и рвоты с отсутствием этих симптомов между эпизодами []. CVS, вероятно, встречается часто и встречается примерно у 2% школьников из Шотландии [] и Западной Австралии [] . До появления успешной терапии сердечно-сосудистые заболевания были инвалидизирующим состоянием, поскольку эпизоды, как правило, были тяжелыми, обычно длятся… Нейрогастроэнтерол мотил. PMID: 31860996 Бесплатная статья 3 PMC Лечение синдрома циклической рвоты CVS невозможно вылечить.Синдром циклической рвоты (СЦР) редко описывается у взрослых, и лечение как у детей, так и у взрослых остается неудовлетворительным. Синдром циклической рвоты — это хроническое функциональное расстройство неизвестной этиологии, которое характеризуется приступами рецидивирующей рвоты. Каждый эпизод делится на четыре фазы: межэпизодная, продромальная рвота и выздоровление. Встречается у детей и взрослых. Путешественников 01; Дни в больнице 03; Дни вне больницы 06; Всего дней в Индии 09; Получите личное предложение.Хроническая, необъяснимая рвота без ответа 3. Синдром циклической рвоты был диагностирован только в 2019 году. Мы сообщаем о нашем опыте лечения пациентов амитриптилином и изучаем литературу, чтобы обобщить симптомы и связанные с ними особенности, эпидемиологию, потенциальные патофизиологические механизмы, дифференциальные диагнозы и лечение. Кроме того, этот протокол был взят из статьи Венкатесана… За этим следует фаза сильной рвоты, которая может длиться несколько дней. 2000. Причина CVS до конца не изучена.(Давайте поговорим о рвоте.) Синдром циклической рвоты: определение Синдром циклической рвоты (ССС) — это редкое идиопатическое расстройство, характеризующееся повторяющимися периодами рвоты у нормального ребенка или взрослого. Ежегодная стоимость синдрома циклической рвоты на ребенка с этим заболеванием составляет около 17 035 долларов, а в Соединенных Штатах стоимость пребывания в больнице для взрослых с синдромом циклической рвоты составила 400 миллионов долларов в течение 2 лет (Li and Bilant 2000; 05). Синдром циклической рвоты у взрослых диагностируется реже, хотя недавние исследования показывают, что это состояние может возникать во взрослом возрасте так же часто, как и в детстве.Флейшер Д.Р., Горнович Б., Адамс К., Берч Р., Фельдман Э. Симптомы синдрома циклической рвоты. У вашего ребенка рвота или рвота (рвота), которая продолжается часами или даже днями. Резюме. Цель: описать использование кетамина у взрослого пациента для прерывания эпизода синдрома циклической рвоты (ССС). Резюме: 40-летний мужчина с… Эпизоды рвоты не вызваны инфекцией или другим заболеванием. Синдромы циклической рвоты и каннабиноидной гиперемезии постоянно приводят пациентов к дверям отделения неотложной помощи.Однако последний эпизод получился тяжелым. Эпизоды симптомов имеют тенденцию следовать одной и той же схеме у каждого человека с CVS с течением времени. Точный патогенез неизвестен, и было предложено несколько теорий. CVS впервые был отмечен Сэмюэлем Джи в 1982 году. Это когда у вас внезапные повторяющиеся эпизоды или приступы рвоты. Вступление. Синдром циклической рвоты. От синдрома циклической рвоты нет лекарства, хотя у многих детей уже не бывает эпизодов рвоты к тому времени, когда они достигают взрослого возраста. Нейрогастроэнтерол Мотил.Синдром циклической рвоты (CVS) — это хроническое функциональное состояние неизвестного патогенеза. CVS характеризуется как повторяющиеся эпизоды, длящиеся от одного дня до нескольких недель. Синдром циклической рвоты (CVS) — редкое заболевание, которое может поражать людей любого возраста. Вам или вашему ребенку могут назначить: препараты против тошноты; Обезболивающие препараты Недостаточная осведомленность часто приводит к задержке с постановкой правильного диагноза. Синдром циклической рвоты (CVS) — это состояние, при котором человек страдает от сильных приступов тошноты и рвоты.Синдром циклической рвоты (CVS) — разрушительное и изнурительное заболевание детей и взрослых, характеризующееся повторяющимися продолжительными приступами сильной тошноты, рвоты и крайней слабости без видимой причины. Синдром циклической рвоты (CVS) — это необычное заболевание, поражающее как детей, так и взрослых, которое характеризуется повторяющимися эпизодами сильной тошноты и рвоты. Эпизод может длиться от нескольких часов до нескольких дней, а затем следует период времени, в течение которого у пострадавших относительно не наблюдается сильной тошноты и рвоты.Рекомендации по ведению синдрома циклической рвоты у взрослых Американского общества нейрогастроэнтерологов и моторики и Ассоциации синдромов циклической рвоты. Встречается у детей и взрослых. Взрослые и дети одинаково уязвимы для этого состояния, которое носит периодический характер. психиатрическое обследование. Синдром циклической рвоты (CVS) — это хроническое функциональное состояние неизвестного патогенеза. CVS характеризуется как повторяющиеся эпизоды, длящиеся от одного дня до нескольких недель. Изучите симптомы, наследственность, генетику этого состояния.Точное лекарство от синдрома циклической рвоты не определено, но вместо этого было предложено лечение для устранения имеющихся симптомов и поддержки клиента в предотвращении осложнений. Клинические особенности, диагностика и лечение Сколько себя помню, у меня это было, я просто сидел с родителями, и это звучит так, как будто у меня точно такой синдром (ходил к нескольким специализированным врачам, и мне поставили диагноз гастрит и кислотный рефлюкс, но эти диагнозы никогда не объяснял, почему я просыпаюсь с долгими приступами рвоты, пока мне не приходилось ходить в больницу несколько раз в год).Синдром циклической рвоты (ССС) — это функциональное расстройство, которое может возникать во всех возрастных группах. Кроме того, причинами ацетонемического синдрома у взрослых могут быть: Развитие нервно-артритического диатеза. Помимо лечащего врача или педиатра пациента обычно консультируют гастроэнтерологи. У большинства из них мигрень развивается к 18 годам. ЛЕЧЕНИЯ НЕТ: Лечения нет. Лечение тотириматом и амитриптилином помогает предотвратить приступы. BMC Neurol. лечение синдрома циклической рвоты у взрослых.ВСТУПЛЕНИЕ. ССС встречается в основном у детей, но заболевание может поражать и взрослых. Рвота возникает с частыми интервалами в течение нескольких часов или дней. Синдром циклической рвоты (CVS) — это инвалидизирующее расстройство взаимодействия кишечника и мозга, проявляющееся стереотипными и тяжелыми эпизодами тошноты и рвоты. Сначала вы чувствуете, что серия вот-вот начнется. Понимание синдрома циклической рвоты Синдром циклической рвоты (CVS) — редкая проблема со здоровьем у взрослых. Синдром циклической рвоты (CVS) — это расстройство, характеризующееся повторяющимися стереотипными эпизодами тошноты, рвоты и других симптомов, приводящих к потере трудоспособности, разделенных интервалами относительного благополучия.Предпосылки и цели. Лечение синдрома циклической рвоты у взрослых ограничено небольшим количеством эффективных препаратов для поддерживающей терапии. Хотя прошло много времени, врачи до сих пор не могут определить, что вызывает сердечно-сосудистые заболевания. Дети с синдромом циклической рвоты обычно выздоравливают по достижении половой зрелости. Заболевают как дети, так и взрослые, хотя клинические проявления и естественное течение болезни несколько различаются с возрастом [2-6]. Adv Pediatr. 2000. После этого диагноза ее сообщество сплотилось вокруг нее.Это заболевание чаще всего диагностируется у маленьких детей, но оно может поражать людей любого возраста. Эпизоды тошноты, рвоты и летаргии длятся от часа до 10 дней. J Clin Gastroenterol. Несмотря на название болезни, тошнота обычно является самым неприятным симптомом, а рвота может быть кратковременной. Эффективность терапии трициклическими антидепрессантами у взрослых с синдромом циклической рвоты: двухлетнее наблюдение. Хотя когда-то это считалось детским заболеванием, у взрослых наблюдается значительный рост распознавания сердечно-сосудистых заболеваний.Лечение затруднено, так как патофизиология не до конца изучена. В это время у вашего ребенка также могут быть головные боли или боли в животе. Цель: описать применение кетамина у взрослого пациента для прерывания эпизода синдрома циклической рвоты (ССС). Резюме: 40-летний мужчина с… синдромом циклической рвоты является хроническим функциональным расстройством неизвестной этиологии, которое характеризуется приступы рецидивирующей рвоты. Венкатесан Т., Левинталь Д.Д., Тарбелл С.Е. и др. Связь с Ассоциацией синдрома циклической рвоты, семейной и профессиональной сетью, делает многое для исцеления семьи, которая годами находилась в сомнениях и отчаянии.20-летняя женщина спросила: нет ли еще лекарства от синдрома циклической рвоты? Стоимость лечения нефропатии. Синдром циклической рвоты (CVS) должен включать стереотипные эпизоды рвоты с острым началом и продолжительностью
Обед на свежем воздухе Сан-Франциско,
Оценка средней школы,
Не соблюдая синоним слова,
Баскетбольный тренер средней школы Барстоу,
Различия между костной рыбой и хрящевой рыбой,
Поножи Киркланда такие же, как у Лулулемона,
Ешьте, молитесь, любите, анализ эссе,
Дермот Морган — Бесстрашный шутник,
Учителя начальной школы Батлера,
День открытия планов уроков,
Geforce Experience записывает только рабочий стол,
Стив Варинер Выходные,
Съемник ботинок премиум-класса на рабочем месте,
Связи между неневрологическими аутоиммунными расстройствами и психозом: метаанализ
Резюме
Предпосылки
Взаимосвязь между неневрологическими аутоиммунными расстройствами (NNAI) и психозами широко сообщалась, но еще не подвергалась метаанализу.Мы провели первый метаанализ, изучающий связь между расстройствами NNAI и психозами, и исследовали влияние 1) временного характера (как определено планом исследования), 2) психиатрического диагноза и 3) специфических аутоиммунных расстройств.
Методы
В основных базах данных был проведен поиск статей, опубликованных до апреля 2018 г .; 31 исследование, включающее данные для> 25 миллионов человек, соответствовало критериям отбора. Используя модели со случайными эффектами, мы исследовали общую связь между всеми расстройствами NNAI и психозами; ревматоидный артрит исследовался отдельно с учетом четко установленной отрицательной связи с психозом.Стратифицированный анализ исследовал влияние временной зависимости, психиатрического диагноза и конкретных расстройств NNAI.
Результаты
Мы наблюдали положительную общую связь между расстройствами NNAI и психозами (отношение шансов [OR] = 1,26; 95% доверительный интервал [CI], 1,12–1,41), которая была согласована для разных дизайнов исследований и психиатрических диагнозов; однако была обнаружена значительная неоднородность ( I 2 = 88,08). Паттерны варьировали в зависимости от индивидуальных расстройств NNAI; ассоциации были положительными для злокачественной анемии (OR = 1.91; 95% ДИ 1,29–2,84), пемфигоид (ОШ = 1,90; 95% ДИ 1,62–2,24), псориаз (ОШ = 1,70; 95% ДИ 1,51–1,91), целиакия (ОШ = 1,53; 95% ДИ, 1,12–2,10) и болезни Грейвса (OR = 1,33; 95% ДИ, 1,03–1,72) и отрицательно для анкилозирующего спондилита (OR = 0,72; 95% ДИ, 0,54–0,98) и ревматоидного артрита (OR = 0,65; 95%. ДИ 0,50–0,84).
Выводы
Хотя мы наблюдали положительную общую связь между расстройствами NNAI и психозами, она не была последовательной для всех расстройств NNAI.Таким образом, в основе этой связи могут лежать определенные факторы, включая различные пути воспалительного процесса, генетические факторы, аутоантитела, нацеленные на белки мозга, и воздействие кортикостероидов.
Ключевые слова
Аутоиммунные
Эпидемиология
Воспаление
Мета-анализ
Шизофрения
Психоз
Рекомендуемые статьиЦитирующие статьи (0)
chiatry © 2018 Society of Biological.
Рекомендуемые статьи
Цитирующие статьи
Неонатальный сепсис — Педиатрия — Руководства Merck Professional Edition
Новорожденные, которые выглядят здоровыми, могут подвергаться риску заражения стрептококками группы B.Центры по контролю и профилактике заболеваний (CDC) и Американская академия педиатрии (AAP) в настоящее время рекомендуют вести таких младенцев в зависимости от нескольких факторов (1, 2), в том числе
Если нет ни хориоамнионита, ни показаний для профилактики стрептококка группы B, то ни исследования, ни лечение не показаны.
Если хориоамнионит присутствует или сильно подозревается, недоношенным и доношенным новорожденным следует сделать посев крови при рождении и начать эмпирическую терапию антибиотиками широкого спектра действия.Тестирование также должно включать подсчет лейкоцитов, дифференциальный и С-реактивный белок через 6–12 часов жизни. Дальнейшее ведение зависит от клинического течения и результатов лабораторных исследований.
Если материнская профилактика стрептококка группы В была показана и назначена соответствующим образом (т. Е. Пенициллин, ампициллин или цефазолин внутривенно в течение ≥ 4 часов), младенцев следует наблюдать в больнице в течение 48 часов; обследование и лечение проводятся только при развитии симптомов.Отобранные пациенты со сроком беременности ≥ 37 недель, у которых есть надежный медицинский персонал и свободный доступ к последующему наблюдению, могут отправиться домой через 24 часа.
Если адекватная профилактика стрептококков группы B не была проведена, младенцев наблюдаются в больнице в течение 48 часов без антимикробной терапии. Если мембрана разорвалась за ≥ 18 часов до рождения или срок гестации <37 недель, рекомендуется посев крови, общий анализ крови с дифференциалом и, возможно, уровень С-реактивного белка при рождении и / или через 6–12 часов жизни.Клиническое течение и результаты лабораторной оценки руководства.
Альтернативные подходы к стратификации риска новорожденных в отношении раннего сепсиса, основанные как на факторах риска матери, так и на серийном обследовании новорожденных, получают все большее распространение, но в настоящее время не рекомендуются CDC или AAP (3).
Не было доказано, что введение иммуноглобулина внутривенно для усиления иммунного ответа новорожденного помогает предотвратить или лечить сепсис.
Все беременные женщины должны пройти скрининг на колонизацию GBS на поздних сроках беременности с использованием вагинального и ректального посева.
Женщинам с положительным результатом скрининга следует проводить антибиотикопрофилактику во время родов, кроме случаев кесарева сечения до начала родов и до разрыва мембраны.
Женщины с отрицательным результатом скрининга на СГБ должны получать антибиотики во время родов, если они ранее родили ребенка с СГБ.
Женщины, чей статус СГБ неизвестен (например, потому что они не были протестированы или результаты недоступны), должны получать антибиотики во время родов, если присутствует ≥ 1 из следующих факторов:
Разрыв плодных оболочек в течение ≥ 18 часов
Возможно, если во время предыдущей беременности был положительный результат скрининга на GBS
Женщины, у которых был положительный результат скрининга на GBS во время одной беременности, имеют 50% вероятность колонизации GBS при последующей беременности (4).
Обычно используемые антибиотики включают пенициллин, ампициллин или цефазолин, и их следует вводить внутривенно в течение ≥ 4 часов до родов. При выборе следует учитывать местные образцы устойчивости к противомикробным препаратам СГБ.
1. Брэди М.Т., Полин Р.А.: Профилактика и ведение младенцев с подозрением или подтвержденным неонатальным сепсисом. Педиатрия 132: 166-8, 2013. DOI: 10.1542 / peds.2013-1310
.
