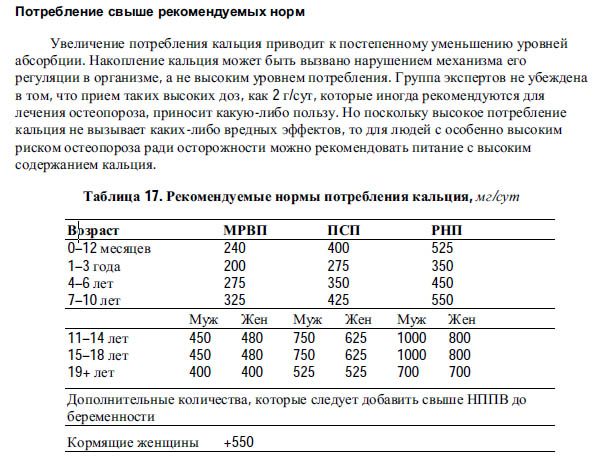
Кальций в сыворотке
Кальций – один из основных внутриклеточных катионов, содержащийся в основном в костной ткани. Физиологически он активен только в ионизированном виде, в котором в большом количестве присутствует в плазме крови.
Метод исследования
Колориметрический фотометрический метод.
Единицы измерения
Ммоль/л (миллимоль на литр).
Синонимы русские
Общий кальций.
Синонимы английские
Calcium total, Ca.
Какой биоматериал можно использовать для исследования?
Венозную, капиллярную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов перед исследованием.
- Исключить физическое и эмоциональное перенапряжение за 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Кальций – один из самых важных для человека минералов. Он необходим для сокращения скелетных мышц и сердца, для передачи нервного импульса, а также для нормальной свертываемости крови (способствует переходу протромбина в тромбин), для построения каркаса костей и зубов.
Он необходим для сокращения скелетных мышц и сердца, для передачи нервного импульса, а также для нормальной свертываемости крови (способствует переходу протромбина в тромбин), для построения каркаса костей и зубов.
Около 99 % этого минерала сосредоточено в костях и лишь менее 1 % циркулирует в крови. Почти половина кальция в крови является метаболически активной (ионизированной), оставшаяся часть связана с белками (в основном с альбуминами) и с анионами (лактатом, фосфатом, бикарбонатом, цитратом) и является неактивной.
Общий кальций в крови – это концентрация свободной (ионизированной) и связанной его форм. Только свободный кальций может быть использован организмом.
Часть кальция ежедневно уходит из организма, фильтруясь из крови почками и выделяясь с мочой. Для поддержания равенства между выделением и использованием этого минерала его должно поступать около 1 г в сутки.
При повышении концентрации кальция в крови уровень фосфата снижается, когда же содержание фосфата повышается – снижается доля кальция.
Механизмы фосфорно-кальциевого обмена:
- паращитовидные железы при высоком содержании фосфата (при низком уровне кальция) выделяют паратгормон, разрушающий костную ткань, тем самым увеличивая концентрацию кальция,
- при высоком уровне кальция в крови щитовидная железа вырабатывает кальцитонин, который вызывает перемещение кальция из крови в кости,
- гормон паращитовидных желез активирует витамин D, увеличивая всасывание кальция в ЖКТ и обратное всасывание катиона в почках.
Для чего используется исследование?
Прежде всего стоит отметить, что результаты данного теста говорят о количестве кальция не в костях, а в крови.
- Для диагностики некоторых патологических состояний, связанных с костной, сердечной, нервной системой, а также с почками и зубами, и для контроля за ними.
- Как часть биохимического анализа при плановом обследовании. Если полученные показатели выходят за пределы нормы, необходимо сделать дополнительные тесты – на ионизированный кальций, кальций в моче, фосфор, магний, витамин D, паратиреоидный гормон.
 Зачастую баланс между этими веществами гораздо более важен, нежели просто их концентрации по отдельности. Эти показатели помогают определить причину нарушенного уровня кальция в организме: недостаток его поступления либо излишнее выделение почками.
Зачастую баланс между этими веществами гораздо более важен, нежели просто их концентрации по отдельности. Эти показатели помогают определить причину нарушенного уровня кальция в организме: недостаток его поступления либо излишнее выделение почками. - При контроле за нефролитиазом, заболеваниями костей и неврологическими нарушениями.
- Для предварительной оценки кальциевого обмена.
Когда назначается исследование?
- При плановом профилактическом медицинском обследовании.
- При заболеваниях почек (так как уровень кальция понижается у людей с почечной недостаточностью).
- При заболеваниях, связанных с нарушениями обмена кальция, таких как патология щитовидной железы, тонкого кишечника, рак.
- При определенных изменениях электрокардиограммы (укороченный сегмент ST при низком уровне кальция, удлинение сегмента ST и интервала QT).
- Когда у пациента есть симптомы повышенного уровня кальция – гиперкальциемии: потеря аппетита, тошнота, рвота, отсутствие стула, боли в животе, частое мочеиспускание, сильная жажда, боли в костях, быстрая утомляемость, слабость, головные боли, апатия, угнетение сознания вплоть до комы.

- При симптомах пониженного уровня кальция – гипокальциемии: спастических болях в животе, треморе пальцев рук, онемении вокруг рта, карпопедальном спазме, аритмии, спазмах мимической мышцы, оцепенении, покалывании, судорогах в мышцах.
- При некоторых злокачественных новообразованиях (особенно при раке легкого, молочной железы, головного мозга, горла, почки и при множественной миеломе).
- При заболевании почек или после трансплантации одной из них.
- При необходимости контроля за эффективностью терапии кальциевого обмена препаратами кальция и/или витамина D.
Что означают результаты?
Референсные значения
|
Возраст
|
Референсные значения
|
|
Меньше 10 дней
|
1,9 — 2,6 ммоль/л
|
|
10 дней – 2 года
|
2,25 — 2,75 ммоль/л
|
|
2 — 12 лет
|
2,2 — 2,7 ммоль/л
|
|
12 — 18 лет
|
2,1 — 2,55 ммоль/л
|
|
18 — 60 лет
|
2,15 — 2,5 ммоль/л
|
|
60 — 90 лет
|
2,2 — 2,55 ммоль/л
|
|
> 90 лет
|
2,05 — 2,4 ммоль/л
|
Обычно для оценки кальциевого обмена определяют уровень общего кальция в крови. Уровень общего кальция в крови является хорошим показателем содержания свободного и связанного кальция – на каждый из них приходится по половине от показателя общего кальция. Однако, так как около половины кальция в крови связано с белками, количество общего кальция изменяется при нарушениях белкового обмена. В таких случаях лучше измерять уровень свободного (ионизированного) кальция. Всасывание, использование и выделение кальция регулируется паратиреоидным гормоном и витамином D по механизму обратной связи. Заболевания, ведущие к нарушению регуляции кальция, могут вызывать резкие или медленные повышения его уровня, сопровождающиеся симптомами гипо- и гиперкальциемии.
Уровень общего кальция в крови является хорошим показателем содержания свободного и связанного кальция – на каждый из них приходится по половине от показателя общего кальция. Однако, так как около половины кальция в крови связано с белками, количество общего кальция изменяется при нарушениях белкового обмена. В таких случаях лучше измерять уровень свободного (ионизированного) кальция. Всасывание, использование и выделение кальция регулируется паратиреоидным гормоном и витамином D по механизму обратной связи. Заболевания, ведущие к нарушению регуляции кальция, могут вызывать резкие или медленные повышения его уровня, сопровождающиеся симптомами гипо- и гиперкальциемии.
Нормальный уровень общего и ионизированного кальция, вероятнее всего, говорит об отсутствии нарушений метаболизма кальция.
Причины повышенного уровня кальция
Повышение уровня общего кальция – это гиперкальциемия. Две ее самые распространенные причины – гиперпаратиреоз (увеличение паращитовидных желез) и злокачественные новообразования.
Гиперпаратиреоз обычно вызван доброкачественной опухолью паращитовидных желез.
Онкообразования приводят к гиперкальциемии после поражения костной системы. Они выделяют вещество, подобное паратиреоидному гормону, и тем самым ведут к выходу кальция в кровяное русло.
Некоторые другие причины гиперкальциемии:
- гипертиреоз,
- саркоидоз,
- туберкулез,
- продолжительная неподвижность,
- переизбыток витамина D,
- заболевания системы крови (лимфома, лейкоз, миеломная болезнь, истинная полицитемия),
- пересадка почки,
- дегидратация,
- болезнь Аддисона,
- болезнь Педжета.
Причины пониженного уровня кальция
Самая частая причина гипокальциемии, уменьшения количества общего кальция, – снижение содержания белков в крови, особенно альбуминов. При этом снижен только уровень связанного кальция, ионизированный остается в норме и обмен кальция продолжает регулироваться паратиреоидным гормоном и кальцитонином.
Некоторые другие причины гипокальциемии:
- гипопаратиреоз (снижение функции паращитовидных желез),
- врождённая устойчивость к воздействию паратиреоидного гормона (от паратгормона нет эффекта, или он значительно снижен),
- недостаток кальция в рационе,
- недостаток магния (гипомагниемия),
- недостаток витамина D,
- повышение концентрации фосфора,
- спру, острый панкреатит, алкоголизм (нарушение всасывания нутриентов и, как следствие, недостаток ферментов и субстратов для многих видов обмена),
- хроническая почечная недостаточность.
Что может влиять на результат?
У некоторых людей уровень кальция повышается из-за определенных препаратов: щелочных антацидов, андрогенов, тиазидных диуретиков (самая частая причина), эргокальциферола, солей лития, прогестерона, парат-гормона, тамоксифена, витаминов D и A.
Другие лекарства, напротив, способны вызывать снижение концентрации кальция в крови: гентамицин, кальцитонин, антиконвульсанты (карбамазепин), глюкокортикоиды, слабительные, соли магния.
Кроме того, на результаты данного анализа влияют следующие факторы:
- ложнозавышенные значения из-за дегидратации или гиперпротеинемии,
- ложносниженные значения из-за гиперволемии (излишнего разведения крови) после внутривенного введения физраствора.
Важные замечания
- У новорождённых, особенно недоношенных и с дефицитом массы тела, в первые дни жизни ежедневно берут кровь для анализа на ионизированный кальций в целях раннего выявления гипокальциемии. Она может возникнуть из-за недоразвитости паращитовидных желез, часто протекающей бессимптомно.
- Концентрация кальция в крови и моче не говорит об общем содержании кальция в костях – для этого есть специальная методика определения минеральной плотности кости, называемая денситометрией.
- Уровень кальция в крови обычно выше у детей и ниже у пожилых и беременных.
- Уровень общего кальция в крови возрастает при увеличении концентрации альбуминов и снижается при ее уменьшении, в то время как содержание ионизированного кальция не зависит от их концентрации.

Скачать пример результата
Также рекомендуется
Кто назначает исследование?
Терапевт, нефролог, эндокринолог, гастроэнтеролог, диетолог, травматолог.
Возрастные нормативы уровня минералов в плазме крови у детей Текст научной статьи по специальности «Науки о здоровье»
ВОЗРАСТНЫЕ НОРМАТИВЫ УРОВНЯ МИНЕРАЛОВ В ПЛАЗМЕ КРОВИ У ДЕТЕЙ
С.Н. Храмцова, Л.А. Щеплягина, Т.Ю. Моисеева ГУ «Научный центр здоровья детей» РАМН, Москва
Определение концентрации минералов в плазме крови является одним из самых информативных методов оценки минерального обмена у детей при массовых обследованиях. Показано, что соотношение кальция, фосфора и цинка в костном матриксе влияет на прочность костной ткани.
К настоящему времени накопилось много работ о том, что для детей нормативы клинических и биохимических параметров требуют уточнения и даже пересмотра [4, 5], поскольку значительные возрастные различия этих показателей зависят от целого ряда факторов: характера питания, социально-
экономического статуса семьи и др. Есть данные, что содержание минералов и микроэлементов снижено в волосах детей. Это дало основание говорить о наличии практически у каждого второго ребенка дефицита кальция и магния, а у 60,6 % детей дошкольных образовательных учреждений г. Москвы -дефицита цинка [1]. Поскольку развитие ребенка предполагает, наряду с реализацией генетической программы, выработку адекватных реакций на воздействие факторов окружающей среды, многие регистрируемые изменения могут носить адаптивный характер и должны найти отражение в нормативах.
Есть данные, что содержание минералов и микроэлементов снижено в волосах детей. Это дало основание говорить о наличии практически у каждого второго ребенка дефицита кальция и магния, а у 60,6 % детей дошкольных образовательных учреждений г. Москвы -дефицита цинка [1]. Поскольку развитие ребенка предполагает, наряду с реализацией генетической программы, выработку адекватных реакций на воздействие факторов окружающей среды, многие регистрируемые изменения могут носить адаптивный характер и должны найти отражение в нормативах.
В связи с этим целью работы явилось обоснование возрастных нормативов уровня минералов в плазме крови у детей 5-16 лет.
У 350 практически здоровых детей, проживающих в Москве и Московской области, определялось содержание общего и ионизированного кальция, фосфора и цинка в плазме крови. Для выявления нарушений в минерализации костной ткани изучалась минеральная плотность в поясничном отделе позвоночника (Ь2-Ь4) методом 2-энергетической рентгеновской абсорбциометрии (ЭХА) на приборе «ВРХ-МО+» и проводился анализ интегрального показателя /-Бсоге, который характеризует минеральную плотность костной ткани обследуемого ребенка по отношению к средневозрастной норме детей того же возраста и пола (референтная база прибора) и выражается в единицах стандартного отклонения (БЭ).
Полученные данные позволили разработать возрастные нормативы для детей (см. таблицу), которые отличаются от существующих. Эти различия заключаются в том, что они охватывают все возрастные группы с 5 до 16 лет. Нормативы для детей, в том числе и разработанные за рубежом, охватывают две-три возрастные группы или полностью отсутствуют.
Диапазон нормальных значений концентрации минералов в плазме крови детей 5—16 лет
Возраст, лет Кальций общий (ммоль/л) Кальций ионизированный (ммоль/л) Фосфор неорганический (ммоль/л) Цинк (мкмоль/л)
5 2,27-2,48 1,00-1,18 1,36-1,61 10,50-35,00
6 2,12-2,41 0,89-1,18 1,35-1,60 23,62-32,00
7 2,09-2,49 0,77-1,14 1,35-1,58 26,15-34,00
8 2,09-2,43 0,93-1,16 1,26-1,66 23,40-34,67
9 2,18-2,47 0,96-1,20 1,25-1,58 20,87-36,67
10 2,12-2,43 0,88-1,15 1,17-1,48 21,00-33,45
11 2,18-2,40 0,87-1,13 1,19-1,46 25,65-37,35
12 2,17-2,41 0,97-1,18 1,27-1,68 21,05-47,60
13 2,19-2,48 0,99-1,21 1,25-1,53 21,75-40,65
14 2,16-2,44 0,89-1,17 1,18-1,48 23,25-36,75
15 2,30-2,56 0,98-1,17 1,19-1,50 28,25-39,50
16 2,32-2,52 0,93-1,04 1,06-1,37 19,00-34,50
Применение разработанных в данном исследовании нормативов позволило уточнить частоту встречаемости гипо- и гиперэлементозов. Исходя из нормальных показателей содержания общего кальция в плазме крови взрослых (2,2-2,75 ммоль/л), гипокальциемия была обнаружена у 20 % детей.
Исходя из нормальных показателей содержания общего кальция в плазме крови взрослых (2,2-2,75 ммоль/л), гипокальциемия была обнаружена у 20 % детей.
Большинство детей с низкими показателями общего кальция не имели нарушений, связанных с минеральным обменом. При использовании разработанных перцентильных таблиц число детей с низкими показателями общего кальция (ниже 10 % перцентиля) снизилось до 3,1 %, а количество детей с высокими показателями (выше 90 0% перцентиля) составил 2,6 0%. При этом около 90 % детей из этой выборки (как с высокими, так и низкими показателями общего кальция) имели отклонения в минеральной костной плотности, по данным 7-Бсоге, от -1,0 до -2,8 БЭ.
Использование референтных значений для уровня ионизированного кальция плазмы крови (1,03-1,27 ммоль/л) к анализатору ионов крови «Микролайт» приводит к неоправданно завышенным результатам по числу детей с низким уровнем этого двухвалентного катиона, которое в исследуемой группе составило 33,3 %. С учетом разработанных нормативов для ионизированного кальция низкие значения минерала (ниже 10 % перцентиля) выявлены у 2,5 %% детей, высокие — у 1,7 %%. У выделенного контингента детей в 60-80% случаев определялись изменения в минеральной костной плотности по данным 7-Бсоге.
С учетом разработанных нормативов для ионизированного кальция низкие значения минерала (ниже 10 % перцентиля) выявлены у 2,5 %% детей, высокие — у 1,7 %%. У выделенного контингента детей в 60-80% случаев определялись изменения в минеральной костной плотности по данным 7-Бсоге.
При использовании диапазона нормативных значений концентрации неорганического фосфора в плазме крови для взрослых (0,87-1,45 ммоль/л), приведенных в инструкции к коммерческому набору реагентов («Витал-Диагностик СПб», определение по реакции с молибдат-триэтаноламином), среди практически здоровых детей было отмечено 10,3 % случаев с гипер-фосфатемией. Дети с гипофосфатемией не выявлялись. Применение границ нормы, рекомендованных для двух возрастных категорий детей (до и после 12 лет), давало приблизительно такие же результаты (9,1 %% детей с гипер-фосфатемией), но при этом резко возрастало число детей с низкими показателями минерала в плазме крови (26 %%). Практически все пищевые продукты содержат фосфор в достаточно большом количестве [2], поэтому трудно предположить возможность его недостаточности в рационе современного человека, в том числе и ребенка..gif) По возрастным нормам, полученным в результате данного исследования, число детей с высоким и низким содержанием неорганического фосфора в плазме крови составило по 4,0 %. Более половины детей в каждой из этих подгрупп имели нарушения в минеральной плотности костной ткани по данным /-Бсоге.
По возрастным нормам, полученным в результате данного исследования, число детей с высоким и низким содержанием неорганического фосфора в плазме крови составило по 4,0 %. Более половины детей в каждой из этих подгрупп имели нарушения в минеральной плотности костной ткани по данным /-Бсоге.
Существующие нормативы уровня цинка для взрослых в интервале 10,7-18,4 мкмоль/л ниже полученных в данном исследовании (для детей Московского региона). С учетом диапазона нормальных значений для взрослых выявляется неоправданно большое число детей с высоким уровнем цинка (65,9 %), в то время как число детей с дефицитом микроэлемента составляет всего 1,5 %% Согласно разработанным возрастным нормативам, выявляемость детей с дефицитом цинка составляет 20 %, а с высоким его уровнем — 3,7 о%, что более соответствует современным представлениям о возможности развития цинкдефицитных состояний [2, 3]. По данным, полученным в ходе определения микроэлементов в волосах детей, проживающих
в различных регионах Российской Федерации, наиболее распространенными являются не гипер-, а гипомикроэлементозы, в частности цинковый [1].
Применение разработанных нормативов позволило снизить частоту диагностируемых гипокальциемий на 16,9 и 28,7 % соответственно для общего и ионизированного кальция, а число гипофосфатемий — на 22,0 %. С учетом разработанных нормативов количество детей с цинкдефицитными состояниями диагностируется чаще, а с высоким уровнем цинка реже, что больше соответствует результатам исследований последних лет.
Таким образом, на основании изучения и анализа содержания минералов у детей разработаны возрастные нормативы уровня общего и ионизированного кальция, фосфора и цинка у детей 5-16 лет, которые позволяют снизить вероятность гипердиагностики различных элементозов и неблагоприятного прогноза здоровья ребенка и могут быть использованы в гигиенических исследованиях для оценки влияния различных факторов среды на минеральный обмен у детей.
СПИСОК ЛИТЕРАТУРЫ
1. Скальный А.В. Микроэлементозы человека (диагностика и лечение). М.: КМК, 2001. 96 с.
Скальный А.В. Микроэлементозы человека (диагностика и лечение). М.: КМК, 2001. 96 с.
2. Спиричев В.Б. //Вопросы детской диетологии. 2003. № 1. С. 40-49.
3. Hambidge M. //J. Nutr. 2000. V. 130. P. 1344-1349.
4. Sheplyagina L.A. et al. //Calcified Tissue Int. 2003. V. 72. № 4. P. 441.
5. Sonmez F. et al. //Int. J. Nephrol. 2006. V. 10. P. 10-12.
Норма кальция в крови у детей: показатели и изменения
Кальций — важный микроэлемент в организме ребенка, обеспечивающий развитие костных структур, а также поддерживающий работу миокарда, скелетных мышц и обмен веществ. При его уменьшении или повышении у детей возникают симптомы заболеваний. Норма кальция в крови у детей зависит от возраста и определяется врачом после проведения биохимического исследования.
Нормальные показатели
Норма кальция в крови у детей: показатели и отклонения
Родители должны знать, как проверить уровень кальция в крови у ребенка. Для этого проводится простой биохимический анализ, который может быть выполнен в большинстве лечебных учреждений. Показатели нормы микроэлемента зависят от возраста. На бланке, получаемом после исследования, они указываются в ммоль на литр. Нормальные значения кальция следующие:
- у детей до 3 месяцев — 1,9–2,6;
- от 3 месяцев до 2 лет — 2,25–2,75;
- от 2 до 12 лет — 2,2–2,7;
- у мальчиков старше 12 лет — 2,1–2,5;
- у девочек старше 12 лет — 2,2–2,5.
Концентрация кальция в крови зависит от особенностей питания ребенка, уровня витамина D в организме, а также сопутствующих болезней.
Высокий уровень кальция
У некоторых детей в крови повышен кальций. Это состояние в медицине называется гиперкальциемией и характеризуется следующими симптомами:
- боль в области живота, сопровождаемая спазмами;
- мышечные сокращения на лице и конечностях.
 У ряда детей отмечается дрожание пальцев на руках;
У ряда детей отмечается дрожание пальцев на руках; - нарушения сердечного ритма;
- снижение мышечного тонуса;
- появление кровоподтеков без травм и кровотечения из десен.
- повышенная возбудимость и частая смена настроения.
Для устранения гиперкальциемии используют мочегонные препараты. Они позволяют вывести избыток микроэлемента из организма.
Нехватка кальция
Гипокальциемия характеризуется снижением концентрации микроэлемента в крови. У ребенка возникают болевые ощущения в костях, снижается аппетит и возникают диспепсические явления: тошнота, рвота и запоры. При этом наблюдается быстрая утомляемость при физической и интеллектуальной работе. Устранение гипокальциемии основано на приеме препаратов, содержащих кальций и витамин D, а также изменении диеты.
Дефицит или избыток кальция в организме приводят к неприятным симптомам и могут угрожать здоровью ребенка. Определение его концентрации в крови используется для своевременного выявления заболеваний. После того как результаты анализа получены, врач при необходимости подбирает необходимое для ребенка лечение.
Определение его концентрации в крови используется для своевременного выявления заболеваний. После того как результаты анализа получены, врач при необходимости подбирает необходимое для ребенка лечение.
Также интересно почитать: описторхоз у детей
Гиперкальциемия (гипокальциемия) — ПроМедицина Уфа
«Лишний» кальций, как и его недостача, не несет пользу для организма, вызывая патологии внутренних органов. Кальций относится к важнейшим «строительным» элементам, благодаря которому регулируются различные процессы в организме. Основная доля участвует в развитие скелета, в росте зубов, ногтей, волос.
Гиперкальциемия — повышенное содержание кальция может вызвать сбой в работе желудка, почек (снижение клубочковой фильтрации), сердечной мышце, нервной системе.
Гипокальциемия – пониженное содержание свободного кальция в крови может быть вызвана эндокринными заболеваниями, среди которых гипопаратиреоз (псевдогипопаратиреоз), тиреотоксикоз, феохромоцитома и паратирокрининовая недостаточность. Негативное влияние оказывают метастазы при новообразованиях, болезни почек, поджелудочной железы, сепсис.
Негативное влияние оказывают метастазы при новообразованиях, болезни почек, поджелудочной железы, сепсис.
Важно определить причины как избытка, так и нехватки элемента.
Причины
Основными причинами гиперкальциемии являются избыток паратгормона в организме (гиперпаратиреоз), онкология и длительное употребление препаратов кальция.
Гипокальциемия практически всегда развивается на фоне недостаточности паратгормона, за выработку которого отвечает верхняя и нижняя паращитовидная железа. Взаимодействуя с гормоном кальцитонином (щитовидка), регулируется обмен фосфора и кальция в организме.
Избыток кальция в равной степени, как и недостача, развиваются при отклонениях в работе органов и систем.
Симптомы
Первые признаки гиперкальциемии могут быть незаметными, и только случайный анализ крови укажет на проблемы. Появление явных симптомов повышения кальция в крови зависит от длительности такого состояния, скорости развития, тяжести основного заболевания.
Эти симптомы проявляются со стороны основных систем организма: нервной, мышечной, пищеварительной, мочевыделительной, сердечно-сосудистой, болезней глаз и кожи. У больного ухудшается память, появляется заторможенность, сонливость, депрессивные состояния, слабость и боль в мышцах, синдром беспокойных ног по ночам, снижение аппетита, запоры, тошнота, рвотный рефлекс и отрыжка. Возможно снижение веса на фоне панкреатита, желчнокаменной болезни, язвы желудка с повышенной кислотностью. Развивается артрит и артроз, подагра.
Гипокальциемия часто сочетается и с недостатком калия, что приводит к избыточной возбудимости нейронов. Как следствие, возникают судороги мышц (плеч, кистей, гортани, мимических мышц). Нарушается и кожная чувствительность, возникают ощущения жжения или онемения. Развивается геморрагический синдром, который проявляется повышенной кровоточивостью. Свертываемость крови снижается. Возникают дистрофические изменения в тканях, дефекты зубов, ломкость ногтей, тусклость волос, сухость кожи, нередко нарушается сердечный ритм, развивается катаракта.
Диагностика
При обнаружении симптомов гипокальциемии необходимо обратиться к эндокринологу. Для постановки диагноза, как правило, назначаются: общий анализ крови и мочи, электрокардиография, денситометрия (анализ плотности костной ткани), МРТ внутренних органов.
При гиперкальциемии также выполняются анализы крови и мочи. Кроме того, при рентгенографии грудной клетки, черепа и конечностей можно обнаружить костные повреждения.
Лечение
Начальную стадиюгиперкальциемии, причиной которой является неумеренное употребление продуктов и лекарственных препаратов, содержащих кальций, то проблему незначительного увеличения количества кальция в организме человека помогут решить:изменение рациона питания в сторону снижения количества продуктов, содержащих большое количества кальция. Корректировка доз, замена или отказ от лекарственных препаратов, содержащих кальций. При здоровых почках достаточное употребление воды, лучше дистиллированной (не больше 2-х месяцев).
Если же гиперкальциемия развилась на фоне тяжелых заболеваний, то лечение направлено на основное заболевание и очищение организма от излишнего кальция. При нормальной работе почек, обычно кальций вымывают с помощью мочегонных средств и внутривенно вводимогофизраствора. При тяжелых состояниях проводят гемодиализ (очищение крови от продуктов распада). Если процесс усиленного вывода кальция из костей не удается остановить, то применяют гормональные препараты.
Основная задача при гипокальциемии – восполнить дефицит кальция в организме. Кроме того, лечения направляется и на устранение причины заболевания. Так, при гипопаратиреозе (недостатке паратиреоидного гормона) назначают гормональную терапию. Хроническая форма гипокальциемии лечится регулярным приемом кальция в таблетках и витамина D. Кроме того, принимаются меры для нормализации уровня магния, калия и белка в крови.
Норма уровня кальция в крови у детей до года и старше, анализ на выявление повышенных и пониженных показателей
Показатель кальция в крови у детей может многое рассказать о состоянии здоровья маленьких пациентов. Данный микроэлемент необходим для нормального развития растущего организма, так как оказывает огромное влияние на формирование костно-мышечного скелета, мозговую и физическую активность, а также выработку гормонов.
Данный микроэлемент необходим для нормального развития растущего организма, так как оказывает огромное влияние на формирование костно-мышечного скелета, мозговую и физическую активность, а также выработку гормонов.
По показателям кальция в крови у детей можно судить о качестве питания, наличии или отсутствии определенных заболеваний
Факторы, влияющие на содержание кальция в крови
Концентрация кальция в крови зависит от содержания паратиреоидного гормона, кальцитонина и витамина Д, регулировать уровень которого можно при помощи питания, приема препаратов и прогулок на свежем воздухе. Факторы, которые влияют на присутствие микроэлемента в крови у ребенка:
- питание;
- частое мочеиспускание;
- нарушения работы желудочно-кишечного тракта;
- физические нагрузки;
- вымывание кальция из костей;
- лекарственные средства и витамины;
- паразитарные инвазии.
Какие симптомы указывают на проблемы с кальцием в организме?
Симптомов, указывающих на проблемы с кальцием в организме довольно много, одними из них могут быть нервные расстройства и боли в области живота
Симптоматика при гипокальциемии и гиперкальциемии разнится. Для этих заболеваний присущи общие признаки недомогания, свидетельствующие о необходимости провести анализ на кальций в периферической крови у детей:
Для этих заболеваний присущи общие признаки недомогания, свидетельствующие о необходимости провести анализ на кальций в периферической крови у детей:
- нарушения сердечно-сосудистой системы;
- полиурия, особенно никтурия;
- нервные расстройства;
- судороги и парестезии;
- болевые ощущения в области живота, груди, суставов и мышц.
Конкретными симптомами для гипокальциемии являются:
- расстройства стула;
- постоянная жажда;
- замедленный рост;
- головокружения и головные боли.
Если содержание кальция в плазме крови понижено, ребенку постоянно хочется пить
Для гиперкальциемии характерны:
- заторможенность и нарушения мозговой деятельности;
- симптомы интоксикации;
- ускоренная свертываемость крови;
- появление одышки;
- повышение артериального давления.
При наличии одного или нескольких симптомов из вышеперечисленного ряда необходимо обратиться к специалисту. Он назначит биохимический анализ крови для установления концентрации кальция.
Методика проведения анализа
Любой анализ или диагностика начинается с подготовки к нему пациента. Перед сдачей крови нужно обязательно следовать рекомендациям, чтобы получить достоверные результаты:
- За сутки до посещения специалиста не стоит: переедать, употреблять жареную, соленую, копченную пищу. Также исключить продукты богатые кальцием – бобовые, молочные, кофе, орехи.
- За 24 часа необходимо снизить физические нагрузки и избегать стрессовых ситуаций.
- Обязателен восьмичасовой перерыв в приеме пищи.
- Если пациент употребляет лекарственные препараты, то их перечень указывается в направлении.
Сдачу крови необходимо проводить на голодный желудок
Биохимический скрининг проводится для выявления:
- общего кальция;
- ионизированного кальция.
Ионизированный кальций – «свободный» кальций, циркулирующий в кровотоке, и не связанный с белками или другими веществами. Чтобы определить количество этих катионов используют титрование. Общий Са = связанные анионы + свободные катионы.
Общий Са = связанные анионы + свободные катионы.
Значения общего и ионизированного кальция могут разниться. В подобном случае учитывается высокий показатель.
Биохимическое исследование на электролиты проводится на анализаторе с использованием небольшого количества венозной крови. Для этого жидкость собирается в специальные пробирки и транспортируется в лабораторию.
Обязательно прослеживается уровень белков. Если замечены отклонения от нормальных параметров в белковом обмене, то назначается анализ на наличие «свободного» кальция. Исходя из этого, можно судить об общей концентрации микроэлемента в организме.
Важным исследованием для детей до года является проба Сулковича. С ее помощью можно выявить рахит, если уровень кальция понижен. Также она необходима для того, чтобы узнать количество микроэлемента, выводимого через почки. Для диагностики с применением этой методики используется моча.
Нормальные показатели у детей разного возраста
При помощи биохимического скрининга у детей определяется уровень кальция в крови, норма для каждой возрастной категории своя. К примеру, у детей до года норма кальция в крови составляет 2,1-2,7 ммоль/л. На показатель оказывает влияние половая принадлежность.
К примеру, у детей до года норма кальция в крови составляет 2,1-2,7 ммоль/л. На показатель оказывает влияние половая принадлежность.
Ниже приведена таблица референтных величин (ммоль/л):
| Возраст ребенка | Общий кальций | Ионизированный кальций |
| До 3 месяцев | 1,90-2,60 | 1,0-1,30 |
| От 3 месяцев до 2 лет | 2,25-2,75 | 1,10-1,37 |
| От 2 лет до 12 лет | 2,20-2,70 | 1,10-1,31 |
| Девочки от 12 лет | 2,1-2,56 | 1,0- 1,28 |
| Мальчики от 12 лет | 2,10-2,55 | 1,05-1,27 |
Норма кальция в крови у детей в каждой лаборатории может быть разной, так как напрямую зависит от используемых реактивов, но в целом значения не слишком отличаются. В этой статье приведены референтные величины, отклонение от которых не указывает на наличие патологических процессов, поэтому не стоит сразу паниковать, если значение повышено.
В этой статье приведены референтные величины, отклонение от которых не указывает на наличие патологических процессов, поэтому не стоит сразу паниковать, если значение повышено.
Норма уровня кальция в крови напрямую зависит от используемых реактивов
Последствия низкого уровня кальция
Если после проведенного скрининга врач установил, что в крови у ребенка кальций понижен, то маленькому пациенту ставится диагноз – гипокальциемия. Она может проявить себя в абсолютно любом возрасте, особенно часто обнаруживается у пациентов до года. Однако, как уже отмечалось ранее, кальций очень важен для растущего организма и является незаменимым компонентом костей и суставов.
Гипокальциемия грозит развитием такого заболевания, как рахит. На ранних стадиях он проявляется чрезвычайной возбудимостью, потливостью, скатыванием волосяного покрова. В дальнейшем для рахита у ребенка характерны расстройства пищеварения, небольшие деформации в скелете, гипотония мышц живота.
В случае запущенной формы, если ребенка не лечили, возможна инвалидность. Может деформироваться грудина, позвоночный столб, конечности, особенно нижние. Ноги искривляются, вследствие этого передвигаться становится затруднительно. Также возможно развитие близорукости.
Может деформироваться грудина, позвоночный столб, конечности, особенно нижние. Ноги искривляются, вследствие этого передвигаться становится затруднительно. Также возможно развитие близорукости.
О чем может говорить повышенный показатель кальция в крови?
Когда в крови у детей кальций повышен, следует исключить физиологические причины: переедание и прием лекарственных препаратов.
Если же подобного не наблюдалось, то врач может заподозрить патологические процессы в организме, ведь присутствует отклонение от нормы.
Гиперкальциемия, как правило, свидетельствует, о наличии злокачественных образований. Есть четыре наиболее частые причины того, что уровень кальция в крови у ребенка повышен:
- опухоль околощитовидных желез – из-за увеличенного образования паратгормона, который неразрывно связан с выработкой кальция;
- злокачественные опухоли с метастазами в костные ткани;
- рак молочной железы;
- нейроэндокринные опухоли с выработкой паратгормоноподобных пептидов.

Учитывая вышесказанное, родителям следует помнить, что не стоит пренебрегать сдачей лабораторных тестов. Любое заболевание легче купировать в начальной стадии.
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию./76/76_2.jpg) Подробнее »
Подробнее »
Поделитесь с друьями!
Врачи-диетологи предложили увеличить суточную норму витамина Д — Российская газета
Чувствуете постоянную усталость? Побаливают суставы, беспокоят судороги, трудно держать спину прямо? Даже если недомогание не четко выражено и не слишком отравляет жизнь, стоит насторожиться. Одна из возможных причин — недостаток в организме витамина Д. Если дефицит не компенсировать — дальнейшее ухудшение здоровья гарантировано.
Врачи-диетологи предлагают увеличить суточную норму витамина Д до 15 мкг. Принятая в России норма, действующая уже много лет, — только 10 мкг. Но, по последним данным науки, этого количества недостаточно ни для маленьких детей, ни для взрослых. Норма должна быть увеличена на треть. Об этом говорили международные специалисты и российские диетологи на конференции «Питание, здоровье и качество жизни населения России», организованной Федеральным исследовательским центром питания и биотехнологии (Институтом питания).
Ложка противно пахнущего рыбьего жира в день — одно из самых неприятных воспоминаний моего советского детства. С той же поры остались в памяти и нравоучения медсестры в детском саду, запихивавшей ложку мне в рот: не смей выплевывать, а то кости не вырастут.
С той же поры остались в памяти и нравоучения медсестры в детском саду, запихивавшей ложку мне в рот: не смей выплевывать, а то кости не вырастут.
Сейчас рыбьим жиром детей в обязательном порядке не пичкают. А зря: витамин Д очень нужен и детям, и взрослым. Тем более что, оказывается, его дефицит наблюдается практически у всего населения страны.
Зачем он нужен
Витамин Д для нашего организма — не витамин, а «витаминище», настолько он важен. «Раньше считалось, что он влияет в основном на формирование костей, хрящей, потому что помогает усваиваться кальцию, — пояснила заведующая лабораторией витаминов и минеральных веществ ФИЦ питания и биотехнологии, профессор Вера Коденцова. — Это действительно так. Но согласно исследованиям последних лет, рецепторы и ферменты, связанные с этим витамином, обнаружены буквально во всех органах и тканях организма. Значит, витамин Д «отвечает» не только за здоровые кости, но и мозг, сердце, глаза, печень, иммунную систему».
Любопытный факт: пациентов, попавших в отделение реанимации, проверили на уровень витамина Д в крови. Оказалось: те, у кого дефицита не наблюдалось, выздоравливали вдвое быстрее и без осложнений.
Оказалось: те, у кого дефицита не наблюдалось, выздоравливали вдвое быстрее и без осложнений.
Что дефицит этого витамина вызывает рахит у детей, знают все. А у взрослых без него кальций «вымывается» из костей. Они становятся пористыми и хрупкими — возникает остеопороз.
Нужен он и для формирования миелиновой оболочки нервных клеток. Будет его в достатке — значит, будет в порядке и память, и координация. А дефицит увеличивает риск заболеваний.
Где взять
Этот витамин называют «солнечным»: наш организм способен вырабатывать его сам — с помощью меланоцитов, особых клеток кожи. Но чтобы эти «фабрики» работали, нам необходимо хотя бы 20 мин. в день проводить на открытом солнце. А где его взять в северных странах, где ясных дней в году — раз, два и обчелся.
Плохо приходится не только северянам, но и южанам, злоупотребляющим загаром. У людей с темной кожей (а у негров так и вовсе поголовно) витамин Д тоже вырабатывается плохо. А еще — способность к его синтезу падает с возрастом. Так что пожилым мало правильно есть и принимать солнечные ванны, им, как и детям, нужно восполнять дефицит витамина специально.
Диетологи предлагают увеличить суточную норму потребления витамина Д до 15 мк
«Чемпион по витамину Д из доступных продуктов — печень трески, — говорят диетологи. — Следом идут семга, лосось, ставрида, тунец. Есть этот витамин в говяжьей печени, сливочном масле, яйцах, но уже в меньшем количестве». Вот почему жирная рыба в нашей тарелке должна быть не менее двух раз в неделю, а лучше — чаще.
«В Германии недавняя суточная норма витамина Д для взрослого 5 мг была официально увеличена в четыре раза — до 20 мг, — рассказал «РГ» профессор Университета Хоэнхайма Ханс Конрад Безальски. — Дефицит его наблюдается практически у всего населения и в Германии, и в таких странах, как Великобритания, США. Из северных территорий относительно благополучна ситуация лишь в странах, где традиционно едят много рыбы: например, в Нидерландах, Швеции». Но, например, в Исландии, где рыба тоже в большой чести, в школах, отелях частенько стоят чашки с капсулами рыбьего жира — чтобы народ не забывал вовремя положить в рот.
Инфографика «РГ»: Антон Переплетчиков / Ирина Невинная
Следить за количеством
«Важно не только, чтобы витамин поступал в организм с пищей, а человек регулярно находился на солнце, — говорит профессор Коденцова. — Не менее важна и двигательная активность — так синтезирующийся в коже витамин лучше попадает в кровоток и разносится по всему организму. А вот полнота увеличивает риск его дефицита, он «растворяется» в жировой массе и не доходит до всех органов и систем в нужном количестве».
Чтобы проверить уровень витамина в организме, существует простой анализ. Вреден не только дефицит, но и избыток витамина. Правда, сколько бы мы рыбы ни ели, гипервитаминоз вряд ли получим. А вот если принимать витамин дополнительно, тут контроль нужен обязательно.
В некоторых странах существуют государственные программы по устранению витаминного голода. В Великобритании, Канаде, США правительства стимулируют производителей продуктов выпускать и продавать обогащенные сорта масла, молока, йогуртов.
«У нас пока только 14 процентов пищевых предприятий готовы обогащать молоко и другие продукты витаминными добавками, — сообщила Вера Кодинцова. — Но тут очень важный момент: правильно информировать людей. Если они не будут понимать, зачем им этот сорт молока или масла, — они просто не будут его покупать. Между тем есть и положительный опыт. Например, в Бельгии и Франции, где производят обогащенный йогурт, его особенно рекомендуют покупателям старших возрастов. Провели исследование и выяснили: у тех, кто регулярно съедает хотя бы по две порции такого йогурта, остеопороз наблюдается гораздо реже».
Вопрос ребром
Какой уровень витамина Д считается нормальным
Анализ крови на наличие витамина Д в норме должен составлять 30-100 нг/мл, в недостаточном содержании — от 10-30 нг/мл, уровень ниже 10 нг/мл говорит о дефиците. При показателях более 100 нг/мл возможна интоксикация организма.
Если анализ крови измеряется в иных единицах (нмоль/л), результаты будут выглядеть следующим образом:
- норма — 75-250 нмоль/л;
- недостаток — 25-75 нмоль/л;
- дефицит — 0-25 нмоль/л;
- переизбыток — 250 нмоль и более.
Паратгормон — Medikas
Паратгормон (паратиреоидный гормон, паратирин, ПТГ, parathyroid hormone, PTH) – биологически активное гормональное вещество, выделяемое околощитовидными железами. Паратгормон регулирует уровень кальция и фосфора в крови.
Основной эффект паратгормона — увеличение концентрации кальция и понижение фосфора в сыворотке крови за счет усиления всасывания кальция в кишечнике и активации его усвоения организмом.
Поводом для исследования крови на уровень этого гормона являются нарушение концентрации кальция и (или) фосфора плазмы крови.
Функции паратгормона
Паратгормон вырабатывается в области паращитовидных желез, является особой белковой молекулой и принимает активное участие в обмене кальция, и опосредованно – фосфора. Уровень гормона зависит от количества ионов кальция в крови – чем ниже уровень кальция, тем активнее паращитовидными железами выделяется этот гормон. Основной его функцией в организме является:
- уменьшение потерь кальция с мочой,
- увеличение выведения фосфора с мочой,
- извлечение кальция и фосфора из костной ткани в кровь при его дефиците,
- отложение кальция в костях при его избытке в крови.
Уровень гормона колеблется в течение суток, что связано с физиологическими особенностями обмена кальция и биоритмами человека, максимальная концентрация гормона достигается к 3-м часам дня, минимальная – в 7 утра.
Причины и механизмы нарушений
Если нарушено выделение паратгормона, то страдает фосфорно-кальциевый обмен организма, так как происходит потеря кальция почками, нарушение его всасывания кишечником и вымывание из костей.
При избытке паратгормона возникает замедление формирования костной ткани, в то время как старые костные балки активно рассасываются, что приводит к размягчению костей (остеопорозу). Плотность костей и их прочность снижается, что грозит частыми переломами, при этом уровень кальция в крови будет повышенным, так как кальций под действием гормона вымывается в плазму.
Страдают почки из-за повышения в них солей фосфора, возникает склонность к камнеобразованию, а в кишечнике и желудке возникает язвообразование из-за кальциноза сосудов и нарушения кровообращения.
Показания к анализу
При подозрении на патологию паращитовидных желез и нарушения обмена паратгормона проводят анализ крови на уровень этого гормона. Показания для проведения исследования:
- снижение или повышение уровня кальция в плазме крови,
- частые переломы костей,
- остеопороз,
- склеротические процессы в области тел позвонков,
- кистозные изменения в костях,
- подозрение на опухолевые процессы в области паращитовидных желез,
- мочекаменная болезнь с кальциево-фосфатными камнями.
Подготовка к исследованию
Для анализа берут кровь из вены, утром, натощак, последний прием пищи должен быть не позднее восьми часов до сдачи анализа. За трое суток стоит отказаться от физических нагрузок, приема алкоголя, в день исследования – отказаться от курения. Перед сдачей анализа необходимо полчаса посидеть в спокойном состоянии.
Нормы паратгормона
Количество гормона колеблется в возрастном и половом аспекте:
Нормы у мужчин:
- до 20-22 лет — от 12 до 95 пг/мл
- от 23 до 70 дет – от 9.5 до 75 пг/мл
- старше 71 года – 4.7 до 117 пг/мл
Нормы у женщин:
- до 20-22 лет — от 12 до 95 пг/мл
- от 23 до 70 дет – от 9.5 до 75 пг/мл
- старше 71 года – 4.7 до 117 пг/мл
Во время беременности уровень паратгормона колеблется от 9.5 до 75 пг/мл.
Отклонения от нормы
Повышение уровня паратгормона указывает на:
- первичный или вторичный гиперпаратиреоз в результате ракового перерождения, рахита, болезни Крона, колита, почечной недостаточности или гипервитаминоза Д,
- синдром Золингера-Эллисона (опухоль в области поджелудочной железы).
Понижение уровня паратгормона указывает на:
- первичный или вторичный гипопаратиреоз из-за дефицита магния, саркоидоза, операций на щитовидной железе, дефицита витамина Д,
- активный процесс разрушения костей (остеолиз).
Кальций (Ca) в анализе крови | Детская больница CS Mott
Обзор теста
Тест на кальций в крови проверяет уровень кальция в организме, который не накапливается в костях. Кальций — самый распространенный минерал в организме и один из самых важных. Организм нуждается в нем, чтобы строить и восстанавливать кости и зубы, помогать работе нервов, заставлять мышцы сжиматься, помогать свертыванию крови и помогать сердцу работать. Почти весь кальций в организме хранится в костях.
Обычно уровень кальция в крови тщательно контролируется. Когда уровень кальция в крови снижается (гипокальциемия), кости выделяют кальций, чтобы вернуть его на нормальный уровень в крови. Когда уровень кальция в крови повышается (гиперкальциемия), излишки кальция откладываются в костях или выводятся из организма с мочой и стулом. Количество кальция в организме зависит от количества:
Витамин D и эти гормоны помогают контролировать количество кальция в организме.Они также контролируют количество кальция, которое вы усваиваете с пищей, и количество, выводимое из организма с мочой. Уровни фосфатов в крови тесно связаны с уровнями кальция и работают противоположным образом: когда уровень кальция в крови повышается, уровень фосфатов снижается, и наоборот.
Очень важно получать правильное количество кальция с пищей, потому что организм теряет кальций каждый день. Продукты, богатые кальцием, включают молочные продукты (молоко, сыр), яйца, рыбу, зеленые овощи и фрукты.У большинства людей с низким или высоким уровнем кальция симптомы отсутствуют. Уровень кальция должен быть очень высоким или низким, чтобы вызвать симптомы.
Почему это сделано
Можно сделать анализ крови на кальций:
- Для проверки на наличие проблем с паращитовидными железами или почками, некоторых видов рака и проблем с костями или воспаления поджелудочной железы (панкреатит).
- Чтобы найти причину отклонения от нормы электрокардиограммы (ЭКГ).
- После трансплантации почки.
- Проверить, могут ли ваши симптомы быть вызваны очень низким уровнем кальция в крови. Такие симптомы могут включать мышечные судороги, спазмы, подергивание и покалывание в пальцах и вокруг рта.
- Проверить, могут ли ваши симптомы быть вызваны очень высоким уровнем кальция в крови. Такие симптомы могут включать слабость, недостаток энергии, нежелание есть, тошноту и рвоту, запор, частое мочеиспускание, боль в животе или боль в костях.
- В рамках обычного анализа крови.
Анализ крови на кальций не может использоваться для проверки недостатка кальция в вашем рационе или потери кальция из костей (остеопороз). В организме может быть нормальный уровень кальция, даже если в вашем рационе недостаточно кальция. Другие тесты, такие как плотность костей, проверяют количество кальция в костях.
Как подготовить
- Не принимайте кальциевые добавки за 8–12 часов до обследования.
- Ваш врач скажет вам, не следует ли вам ничего есть и пить перед обследованием.
Как это делается
Медицинский работник использует иглу для взятия пробы крови, обычно из руки.
Часы
Каково это
При взятии пробы крови игла может вообще ничего не чувствовать. Или вы можете почувствовать укол или ущипнуть.
Риски
В этом тесте очень малая вероятность возникновения проблемы.При заборе крови на месте может образоваться небольшой синяк.
Результаты
Нормальный
В каждой лаборатории свой диапазон нормальных значений. В вашем лабораторном отчете должен быть указан диапазон, который ваша лаборатория использует для каждого теста. Нормальный диапазон — это просто ориентир. Ваш врач также рассмотрит ваши результаты в зависимости от вашего возраста, состояния здоровья и других факторов. Значение, выходящее за пределы нормального диапазона, может быть для вас нормальным.
Нормальный уровень кальция в крови у пожилых людей ниже.
У вас также могут быть значения для теста на ионизированный кальций. Этот тест проверяет количество кальция, не связанного с белком в крови. На уровень ионизированного кальция в крови не влияет количество белка в крови.
Высокие значения
Высокие значения кальция могут быть вызваны:
Низкие значения
Низкие значения кальция могут быть вызваны:
Кредиты
Текущий по состоянию на:
23 сентября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
E.Грегори Томпсон, врач-терапевт
Адам Хусни, доктор медицины, семейная медицина
Мартин Дж. Габика, врач-терапевт, семейная медицина
По состоянию на: 23 сентября 2020 г.
Автор:
Здоровый персонал
Медицинское обозрение: E. Грегори Томпсон, врач внутренних болезней и Адам Хусни, доктор медицины, семейная медицина и Мартин Дж. Габика, доктор медицины, семейная медицина
нормальных уровней кальция: что такое высокий уровень кальция? Нормальный и высокий уровень кальция Симптомы, лечение, диагноз
Филиал: Нормальный уровень кальция | С высоким содержанием кальция | Нормокальциемический первичный гиперпаратиреоз
Нормальный уровень кальция в крови у людей
В нашем организме кальций является минералом, из которого состоят наши кости, а также солью, которая растворяется в нашей крови и регулирует функции организма. В Калифорнийском университете в Лос-Анджелесе нормальный диапазон уровня кальция в крови составляет от 8,6 до 10,3 мг / дл .
Чтобы поддерживать нормальный уровень кальция, организм использует гормоны для регулирования уровня кальция в крови.
Нормальное регулирование уровня кальция в нашем кровотоке аналогично тому, как работает термостат . В организме установлено нормальное количество кальция (от 8,6 до 10,3 мг / дл).
Паращитовидные железы можно рассматривать как «кальциевый термостат» тела .
Паращитовидные железы — это группа из четырех желез, соседствующих со щитовидной железой, которые являются основными регуляторами содержания кальция в крови в вашем организме (см. Паращитовидные железы — иллюстрация).
Паращитовидные железы выделяют паратироидный гормон (ПТГ), повышающий уровень кальция в крови. Если уровень кальция слишком низкий, паращитовидные железы будут выделять ПТГ, что повысит уровень кальция в крови до необходимого уровня.
Если уровень кальция слишком высок, паращитовидные железы перестанут выделять ПТГ, чтобы попытаться вернуть кальций в норму.
| Лаборатория | Нормальный диапазон (условные единицы) | Нормальный диапазон (единицы СИ) |
|---|---|---|
| Кальций (сыворотка) | 8,6-10,3 мг / дл | |
| Кальций (ионизированный) | 4,4-5,2 мг / дл | 1,1-1,3 ммоль / л |
| ПТГ (паратироидный гормон) | 11-51 пг / мл | 11-51 нг / L |
| Креатинин (маркер функции почек) | 0.6-1,3 мг / дл | 53,0-114,9 мкмоль / л |
| Витамин D 25, гидрокси | 30-80 нг / мл | 121,4-323,7 нмоль / л |
Что такое высокий уровень кальция ?
Уровень кальция в крови будет считаться высоким, если он превышает верхний предел нормального диапазона, то есть превышает 10,3 мг / дл . Имейте в виду, что «нормальные» контрольные диапазоны могут отличаться в зависимости от того, кто обрабатывает ваши лаборатории. Это связано с тем, что разные лаборатории используют разные группы людей, которых считают «нормальными» для определения контрольных диапазонов.Важно повторно проверить уровень кальция после получения одного результата с повышенным содержанием кальция в крови, чтобы подтвердить высокий уровень кальция, иначе называемый гиперкальциемией. См. Гиперкальциемия.
Исследование с высоким содержанием кальция
После подтверждения высокого содержания кальция ваш врач обычно запускает лабораторную панель паратиреоидных гормонов. Результаты этой панели покажут, вызван ли ваш высокий уровень кальция чрезмерной выработкой ПТГ паращитовидными железами (см. «Высокий уровень кальция»).В редких случаях высокий уровень кальция в крови вызван чем-то другим, кроме гиперпаратиреоза, например, раком или злокачественными новообразованиями не из паращитовидной железы. Однако у большинства пациентов высокий уровень кальция вызван гиперпаратиреозом, состоянием, когда паращитовидные железы вырабатывают слишком много паратироидного гормона. . Высокий уровень паратироидного гормона приводит к перемещению кальция из костей в кровь. Таким образом, гиперпаратиреоз может привести к ослаблению костей, переломам костей и другим осложнениям, таким как камни в почках.См. Гиперпаратиреоз.
Другие стандартные диапазоны измерения кальция в лаборатории
| Возраст | Мужчины (мг / дл) | Женщины (мг / дл) |
|---|---|---|
LabCorp Нормальный901 901 Референтные диапазоны кальция | 8,7-10,2 | 8,7-10,2 |
| > 59 лет | 8,6-10,2 | 8,7-10,3 |
| Quest Labs Нормальные диапазоны норм кальция | 8.6-10,3 | 8,6-10,2 |
| > 49 лет | 8,6-10,3 | 8,6-10,4 |
Есть вопросы о нормальном и высоком уровнях кальция?
Свяжитесь с нами>
Лабораторные исследования, исследования изображений, другие тесты
Автор
Писит (герцог) Питукчеванонт, доктор медицины Адъюнкт-профессор клинической педиатрии, Университет Южной Калифорнии, Медицинская школа Кека, Детская больница Лос-Анджелеса
Писит (герцог) Питукчеванонт, доктор медицины, является членом следующих медицинских обществ: Американская академия педиатрии, Американская диабетическая ассоциация, Американская медицинская ассоциация, Американское общество исследований костей и минералов, Эндокринное общество, Педиатрическое эндокринное общество
Раскрытие информации: нечего раскрывать.
Соавтор (ы)
Джон Накамото, доктор медицины Консультант, отделение детской эндокринологии, Quest Diagnostics
Джон Накамото, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha
Раскрытие информации: раскрывать нечего.
Специальная редакционная коллегия
Мэри Л. Виндл, PharmD Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: нечего раскрывать.
Джордж П. Хрусос, доктор медицины, FAAP, MACP, MACE, FRCP (Лондон) Профессор и председатель первого отделения педиатрии Медицинской школы Афинского университета, Детская больница Святой Софии, Греция; Кафедра ЮНЕСКО по охране здоровья подростков, Афинский университет, Греция
Джордж П. Хрусос, доктор медицины, FAAP, MACP, MACE, FRCP (Лондон) является членом следующих медицинских обществ: Американская академия педиатрии, Американский колледж врачей, Американский Педиатрическое общество, Американское общество клинических исследований, Ассоциация американских врачей, Эндокринное общество, Педиатрическое эндокринное общество, Общество педиатрических исследований, Американский колледж эндокринологии
Раскрытие: нечего раскрывать.
Главный редактор
Sasigarn A. Bowden, MD Адъюнкт-профессор педиатрии, отделение детской эндокринологии, метаболизма и диабета, кафедра педиатрии, Медицинский колледж государственного университета Огайо; Детский эндокринолог, младший директор программы стипендий, отделение эндокринологии, Национальная детская больница; Аффилированный факультет / главный исследователь, Центр клинических трансляционных исследований, Научно-исследовательский институт Национальной детской больницы
Сасигарн А. Боуден, доктор медицинских наук, является членом следующих медицинских обществ: Американского общества исследований костей и минералов, Центрального педиатрического общества Огайо, Эндокринного общества, Международное общество педиатрического и подросткового диабета, Детское эндокринное общество, Общество педиатрических исследований
Раскрытие: Ничего не раскрывать.
Дополнительные участники
Илен А. Клавдиус, доктор медицины Доцент кафедры педиатрии, отделение неотложной медицины, Детская больница, Лос-Анджелес
Илен А. Клавдиус, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha
Раскрытие: Ничего не разглашать.
Томас А. Уилсон, доктор медицины Профессор клинической педиатрии, руководитель и директор программы, отделение детской эндокринологии, отделение педиатрии, Медицинский факультет Медицинского центра Университета Стони Брук
Томас А. Уилсон, доктор медицины, является членом следующих организаций медицинские общества: Общество эндокринологов, Общество педиатрических эндокринологов, Phi Beta Kappa
Раскрытие информации: нечего раскрывать.
Благодарности
Овед Фаттал, MD Штатный врач отделения педиатрии, Kaiser Permanente Medical Group
Овед Фаттал, доктор медицины, является членом следующих медицинских обществ: Американская академия педиатрии
Раскрытие: Ничего не нужно раскрывать.
Детская больница Джонса Хопкинса
Что такое кальций?
Кальций — это минерал, укрепляющий кости. Это помогает организму и многими другими способами.Кальций поддерживает работу нервов и мышц. Он также играет важную роль в поддержании здоровья сердца.
Зачем детям нужен кальций?
У нас есть только один шанс построить крепкие кости — когда мы дети и подростки. Дети, получающие достаточно кальция, начинают свою взрослую жизнь с максимально прочными костями. Это защищает их от потери костной массы в более позднем возрасте.
Маленькие дети и младенцы нуждаются в кальции и витамине D для предотвращения болезни под названием рахит . Рахит размягчает кости и вызывает искривление конечностей, задержку роста, а иногда и болезненные или слабые мышцы.
Откуда берется кальций?
Кальций содержится в продуктах питания. Некоторые продукты очень богаты кальцием. Подобные молочные продукты являются одними из лучших природных источников кальция:
- молоко
- йогурт
- твердых сыров, таких как чеддер
Процент жира в молоке и других молочных продуктах не влияет на содержание в них кальция — обезжиренное, 1%, 2% или цельное молоко содержат примерно одинаковое количество кальция. Ваш лечащий врач сообщит вам, какой тип молока подходит вашему ребенку.
Некоторые дети не могут есть молочные продукты. Они должны получать кальций из других продуктов, например:
- соевые напитки, обогащенные кальцием
- Тофу с кальцием
- эдамаме (соевые бобы)
- брокколи, листовая капуста, капуста, мангольд, пекинская капуста и другая листовая зелень
- миндаль и кунжут
- белая фасоль, красная фасоль и нут
- апельсины, инжир и чернослив
Поскольку кальций так важен, пищевые компании часто добавляют его в хлопья, хлеб, соки и другие продукты, подходящие для детей.
Сколько кальция нужно моему ребенку?
Кальций измеряется в миллиграммах (мг). Нам нужны разные количества на разных этапах жизни. Лучше всего, если дети получают большую часть кальция с пищей. Если это невозможно, врачи могут порекомендовать добавку кальция.
Младенцы
Младенцы получают кальций из грудного молока или смеси:
- Детям младше 6 месяцев необходимо 200 мг кальция в день.
- Детям от 6 до 11 месяцев необходимо 260 мг кальция в день.
Единственные виды молока, которые должны быть у младенцев, — это грудное молоко или смеси. Не давайте коровье молоко, козье молоко или домашнюю смесь детям младше 1 года.
Дети и подростки
Детям с возрастом требуется больше кальция для поддержки роста костей:
- Детям от 1 до 3 лет требуется 700 мг кальция в день (2–3 порции).
- Детям от 4 до 8 лет требуется 1 000 мг кальция в день (2–3 порции).
- Детям и подросткам от 9 до 18 лет необходимо 1300 мг кальция в день (4 порции).
Как я могу помочь своему ребенку получить достаточно кальция?
Младенцы получают весь свой кальций с грудным молоком или смесью. Маленькие дети и дети школьного возраста, которые придерживаются здоровой диеты с большим количеством молочных продуктов, также получают достаточно. Но детям и подросткам может потребоваться добавить в свой рацион больше продуктов, богатых кальцием.
Попробуйте эти советы, чтобы дети и подростки получали достаточно кальция:
- Приготовьте парфе из простого йогурта, фруктов и цельнозерновых хлопьев.
- Приготовьте смузи из свежих фруктов и обезжиренного молока или обогащенного кальцием соевого или миндального молока.
- Добавьте свежие фрукты или несладкое яблочное масло в творог или йогурт.
- Добавьте каплю клубничного или шоколадного сиропа в обычное молоко. Избегайте купленных в магазине ароматизированных молочных напитков, потому что они могут содержать много сахара.
- Посыпать нежирным сыром закуски и блюда.
- Добавляйте белую фасоль в любимые супы.
- Добавьте семена кунжута в выпечку или посыпьте овощи.
- Подавать хумус с нарезанными овощами.
- Добавьте тофу в жаркое.
- Используйте миндальное масло вместо арахисового масла.
- Подавать эдамаме в качестве закуски.
- Добавьте к салату или злакам нут и нарезанный миндаль.
- Подавайте во время еды больше темно-зеленых листовых овощей (таких как брокколи, капуста, листовая капуста или китайская капуста).
Дети, которые не могут есть молочные продукты, могут не получать достаточно кальция. Если у вашего ребенка непереносимость лактозы, аллергия на молоко или он придерживается веганской диеты, поговорите со своим врачом о добавках кальция и витамина D.
А как насчет витамина D?
Людям необходим витамин D, чтобы помочь организму усваивать кальций. Без него кальций не может попасть туда, где он необходим для укрепления костей.
Витамина D нет во многих продуктах, которые едят дети. Таким образом, медицинские работники часто рекомендуют добавки.
Детям, находящимся на грудном вскармливании, необходима добавка витамина D сразу после рождения. В детское питание добавлен витамин D, поэтому детям, которые выпивают более 32 унций смеси в день, не требуется дополнительный витамин D.
Спросите своего врача, нуждается ли ваш ребенок в добавках витамина D.
Примечание. Вся информация предназначена только для образовательных целей. Для получения конкретных медицинских рекомендаций, диагностики и лечения проконсультируйтесь с врачом.
© 1995-2021 KidsHealth® Все права защищены. Изображения предоставлены iStock, Getty Images, Corbis, Veer, Science Photo Library, Science Source Images, Shutterstock и Clipart.com
Практический подход к гиперкальциемии
МЭРИ Ф. КЕРРОЛЛ, доктор медицины, Восточный медицинский центр Нью-Мексико, Розуэлл, Нью-Мексико.
ДЭВИД С. ШАДЕ, М.D., Школа медицины Университета Нью-Мексико и Центр медицинских наук, Альбукерке, Нью-Мексико
Am Fam Physician. 2003 1 мая; 67 (9): 1959-1966.
Гиперкальциемия — это заболевание, с которым обычно сталкиваются врачи первичной медико-санитарной помощи. У бессимптомных пациентов диагноз часто ставится случайно. Клинические проявления влияют на нервно-мышечную, желудочно-кишечную, почечную, скелетную и сердечно-сосудистую системы. Наиболее частыми причинами гиперкальциемии являются первичный гиперпаратиреоз и злокачественные новообразования.Некоторыми другими важными причинами гиперкальциемии являются лекарственные препараты и семейная гипокальциурическая гиперкальциемия. Первоначальное диагностическое обследование должно включать определение уровня интактного паратиреоидного гормона, а прием любых лекарств, которые могут быть причиной болезни, следует прекратить. Гормон паращитовидной железы подавляется при гиперкальциемии, связанной со злокачественными новообразованиями, и повышается при первичном гиперпаратиреозе. Перед рассмотрением операции на паращитовидных железах важно исключить другие причины, и пациентов следует направлять на паратиреоидэктомию только в том случае, если они соответствуют определенным критериям.Многие пациенты с первичным гиперпаратиреозом имеют доброкачественное течение и не нуждаются в хирургическом вмешательстве. Гиперкальциемический криз — это чрезвычайная ситуация, угрожающая жизни. Агрессивная внутривенная регидратация является основой лечения тяжелой гиперкальциемии, а антирезорбтивные средства, такие как кальцитонин и бисфосфонаты, часто могут облегчить клинические проявления гиперкальциемических расстройств.
Гиперкальциемия — это заболевание, с которым обычно сталкиваются врачи первичной медико-санитарной помощи. Примерно один из 500 пациентов, проходящих лечение в клинике общей медицины, имеет недиагностированный первичный гиперпаратиреоз, ведущую причину гиперкальциемии.1–4 Диагноз гиперкальциемии чаще всего ставится случайно, когда в образцах крови обнаруживается высокий уровень кальция. Основные проблемы в лечении гиперкальциемии — отличить первичный гиперпаратиреоз от состояний, которые не поддаются паратиреоидэктомии, и знать, когда уместно направить пациента на операцию. Очень важно, чтобы врачи знали, как оценивать и оптимально вести пациентов с гиперкальциемией, потому что лечение и прогноз зависят от основного заболевания.
Патофизиология гиперкальциемии
Скелет содержит 98 процентов общего кальция в организме; оставшиеся 2 процента циркулируют по всему телу. Половина циркулирующего кальция — свободный (ионизированный) кальций, единственная форма, которая имеет физиологические эффекты. Остальное связано с альбумином, глобулином и другими неорганическими молекулами. Низкий уровень альбумина может повлиять на общий уровень кальция в сыворотке. Прямое измерение уровня свободного кальция более удобно и точно, но для расчета скорректированного общего уровня кальция в сыворотке можно использовать следующую формулу:
Скорректированный кальций = (4.0 г на дл — [плазменный альбумин]) 3 0,8 + [сывороточный кальций] Паратироидный гормон (ПТГ), 1,25-дигидроксивитамин D 3 (кальцитриол) и кальцитонин контролируют гомеостаз кальция в организме (таблица 1). Повышенная резорбция костей, повышенное всасывание кальция в желудочно-кишечном тракте и снижение выведения кальция через почки вызывают гиперкальциемию. Нормальный уровень кальция в сыворотке составляет от 8 до 10 мг на дл (от 2,0 до 2,5 ммоль на л, рис. 1), хотя точный диапазон может варьироваться в зависимости от лаборатории. Нормальный уровень ионизированного кальция составляет от 4 до 5.6 мг на дл (от 1 до 1,4 ммоль на л). Гиперкальциемия считается легкой, если общий уровень кальция в сыворотке составляет от 10,5 до 12 мг на дл (2,63 и 3 ммоль на л) .5 Уровни выше 14 мг на дл (3,5 ммоль на л) могут быть опасными для жизни.
ПТГ — это гормон из 84 аминокислот, вырабатываемый четырьмя паращитовидными железами размером с горошину, расположенными позади щитовидной железы. В ответ на низкий уровень кальция в сыворотке крови ПТГ повышает уровень кальция за счет ускорения резорбции остеокластической кости и увеличения резорбции кальция почечными канальцами.Он также увеличивает уровень кальцитриола, что косвенно повышает уровень кальция в сыворотке крови. ПТГ вызывает потерю фосфатов через почки. Таким образом, у пациентов с гиперкальциемией, опосредованной ПТГ, уровни фосфатов в сыворотке обычно низкие.
Посмотреть / распечатать таблицу
ТАБЛИЦА 1
Действия гормонов, участвующих в гомеостазе кальция
| Гормон | Влияние на кости | Влияние на кишечник | Влияние на почки | Поддерживает резорбцию остеокластов | Косвенные эффекты через ↑ кальцитриол от 1-гидроксилирования | Поддерживает резорбцию PO ++ 9047 904 и ++ 4 экскреция, активирует 1-гидроксилирование |
|---|---|---|---|
Кальцитриол (витамин D) ↑ Ca ++ , ↑ PO 4 уровни в крови | Нет прямого действия | ↑ 3 Ca ++ PO 4 абсорбция | Нет прямого воздействия |
Поддерживает остеобласты 9 0132 | |||
Кальцитонин вызывает ↓ Ca ++ , ↓ PO 4 уровни в крови при наличии гиперкальциемии | Подавляет резорбцию остеокластов |
ТАБЛИЦА 1
Действия гормонов, участвующих в гомеостазе кальция
| Гормон | Влияние на кости | Воздействие на кишечник | Паратиреоидный гормон ↑ Ca ++ , ↓ PO 4 уровни в крови | Поддерживает резорбцию остеокластов | Косвенные эффекты через ↑ кальцитриол от 1-гидроксилирования | ++ Поддерживает резорбцию и PO4 экскреция, активирует 1-гидроксилирование |
|---|---|---|---|
Кальцитриол (витамин D) ↑ Ca ++ , ↑ PO 4 уровни в крови | Нет прямого воздействия | ↑ Ca ++ и PO 4 абсорбция | Нет прямых эффектов |
Поддерживает остеобласты | |||
Кальцитонин вызывает ↓ Ca ++ , ↓ PO 4 уровни в крови при наличии гиперкальциемии | Нет прямого воздействия | Способствует выведению Ca ++ и PO 4 выведение |
Витамин D — это стероидный гормон, получаемый с пищей или производимый солнечным светом на предшественники витамина D в организме человека. кожа.Кальцитриол, активная форма витамина D, образуется в результате последовательного гидроксилирования предшественника холекальциферола сначала в печени (25-гидроксилирование), затем в почках (1-гидроксилирование). Достаточное количество витамина D необходимо для образования костей. Однако главной целью витамина D является кишечник, где он увеличивает усвоение кальция и фосфата. Таким образом, при гиперкальциемии, опосредованной витамином D, уровни фосфатов в сыворотке обычно высоки.
Просмотреть / распечатать рисунок
Спектр гиперкальциемии
РИСУНОК 1.
Спектр гиперкальциемии, определяемый уровнями общего и ионизированного кальция в сыворотке.
Спектр гиперкальциемии
РИСУНОК 1.
Спектр гиперкальциемии, определяемый уровнями общего и ионизированного кальция в сыворотке.
Кальцитонин — гормон из 32 аминокислот, продуцируемый парафолликулярными С-клетками щитовидной железы. Кальцитонин является слабым ингибитором активации остеокластов и противодействует воздействию ПТГ на почки, тем самым способствуя выведению кальция и фосфата.Уровни кальцитонина могут быть повышены у беременных и у пациентов с медуллярной карциномой щитовидной железы. Однако прямых клинических последствий нет, и уровень кальция в сыворотке обычно в норме.
Пептид, родственный ПТГ (PTHrP), является основным медиатором гиперкальциемии, связанной с солидными опухолями. 6 PTHrP гомологичен ПТГ по аминоконцу, области, которая включает рецептор-связывающий домен. PTHrP связывает рецептор PTH и имитирует биологические эффекты PTH на кости и почки.
Клинические проявления гиперкальциемии
Оптимальная концентрация ионизированного кальция в сыворотке крови необходима для нормального функционирования клеток. Гиперкальциемия приводит к гиперполяризации клеточных мембран. Пациенты с уровнем кальция от 10,5 до 12 мг / дл могут быть бессимптомными.7 Когда уровень кальция в сыворотке поднимается выше этой стадии, становятся очевидными мультисистемные проявления (таблица 2). Эта совокупность симптомов привела к мнемоническому «Камни, кости, брюшные стоны и психические стоны», которые используются для напоминания о признаках и симптомах гиперкальциемии, особенно в результате первичного гиперпаратиреоза.
Нервно-мышечные эффекты включают нарушение концентрации внимания, спутанность сознания, кальцификацию роговицы, утомляемость и мышечную слабость.8 Среди желудочно-кишечных проявлений — тошнота, боль в животе, анорексия, запор и, в редких случаях, язвенная болезнь или панкреатит. Наиболее важными почечными эффектами являются полидипсия и полиурия в результате нефрогенного несахарного диабета и нефролитиаз в результате гиперкальциурии. Другие почечные эффекты включают обезвоживание и нефрокальциноз. Сердечно-сосудистые эффекты включают гипертензию, кальцификацию сосудов и укороченный интервал QT на электрокардиограмме.Сердечные аритмии встречаются редко. Боль в костях может возникать у пациентов с гиперпаратиреозом или злокачественными новообразованиями. Остеопороз кортикальной кости, такой как запястье, в основном связан с первичным гиперпаратиреозом.9 Избыток ПТГ также может привести к субнадкостничной резорбции, что приводит к кистозному остеиту с кистами и коричневыми опухолями длинных костей.
Дифференциальный диагноз гиперкальциемии
Первичный гиперпаратиреоз и злокачественные новообразования составляют более 90 процентов случаев гиперкальциемии.Эти состояния необходимо дифференцировать на ранней стадии, чтобы обеспечить пациенту оптимальное лечение и точный прогноз. Гуморальная гиперкальциемия злокачественной опухоли подразумевает очень ограниченную продолжительность жизни — часто всего несколько недель. С другой стороны, первичный гиперпаратиреоз имеет относительно доброкачественное течение.
Причины гиперкальциемии можно разделить на семь категорий: гиперпаратиреоз, причины, связанные с витамином D, злокачественные новообразования, лекарства, другие эндокринные нарушения, генетические нарушения и разные причины (Таблица 3).Оценка пациента с гиперкальциемией (рисунок 2) должна включать тщательный сбор анамнеза и физикальное обследование с акцентом на клинические проявления гиперкальциемии, факторы риска злокачественных новообразований, лекарственные препараты, вызывающие заболевание, и семейный анамнез состояний, связанных с гиперкальциемией (например, камни в почках).
Просмотр / печать таблицы
ТАБЛИЦА 2
Клинические проявления гиперкальциемии
Почечные «камни» |
Нефролитиаз | Дегидрогенизация |
Нефрокальциноз |
«Кости» скелета |
Боль в костях |
Артрит |
Желудочно-кишечные «брюшные стоны» |
Тошнота, рвота |
Анорексия, потеря веса |
| 32 |
Боль в животе |
Панкреатит |
Язвенная болезнь |
Нервно-мышечные «психические стоны» 201 901
901 , ступор, кома |
Вялость и утомляемость |
Мышечная слабость |
Кальцификация роговицы (ленточная кератопатия) |
Укороченный интервал QT на электрокардиограмме |
Сердечные аритмии |
Сосудистый кальциноз |
Другое |
Кератит, конъюнктивит |
ТАБЛИЦА 2
Клинические проявления гиперкальциемии
Почечные «камни» | |
Нефрокальциноз | |
«Кости» скелета | |
Боль в костях | |
Артрит 25 | |
Желудочно-кишечные «брюшные стоны» | |
Тошнота, рвота | |
Анорексия, потеря веса | 901 0004 Запор |
Боль в животе | |
Панкреатит | |
Язвенная болезнь | |
«Психическая память» «Психическая память» | |
|---|---|
Спутанность сознания, ступор, кома | |
Вялость и утомляемость | |
Слабость мышц | |
Кальцификация роговицы (полоса кератопатии) | |
Укороченный интервал QT на электрокардиограмме | |
Сердечные аритмии | |
Сосудистые кальцификации | |
0132 | |
0132 9 00Зуд | |
Кератит, конъюнктивит |
Посмотреть / распечатать таблицу
ТАБЛИЦА 3
Причины гиперкальциемии
Спорадический, семейный, связанный с множественной эндокринной неоплазией I или II | |
Третичный гиперпаратиреоз | |
Связанный с хронической почечной недостаточностью Связанные с D | |
Интоксикация витамином D | |
Обычно 25-гидроксивитамин D 2 в добавках, отпускаемых без рецепта | |
Бериуллиозидоз, туберкулез, саркулематоз 5 | |
Лимфома Ходжкина | |
Злокачественная опухоль | |
Гуморальная гиперкальциемия злокачественной опухоли * (опосредованная PTHrP) | раковые заболевания, почечно-клеточные опухоли |
Местный остеолиз * (опосредованный цитокинами) множественная миелома, рак груди | |
Лекарства | |
Тиазидные диуретики Литий | |
Молочно-щелочной синдром (от антацидов кальция) | |
Интоксикация витамином А (включая аналоги, применяемые для лечения угрей) | |
Другие эндокринные расстройства | |
Надпочечники в Достаточность | |
Акромегалия | |
Феохромоцитома | |
Генетические расстройства 2 | |
Гипокальциурия 1 семейная гипокальциурияИммобилизация с высоким метаболизмом костной ткани (e.g., болезнь Педжета, прикованный к постели ребенок) | |
Фаза выздоровления от рабдомиолиза | |
ТАБЛИЦА 3
Причины гиперкальциемии
Первичный паратиреоидный гормон | |
Спорадический, семейный, связанный с множественной эндокринной неоплазией I или II | |
Третичный гиперпаратиреоз | |
Связанный с хронической почечной недостаточностью 9 D20132 -связанные | |
Интоксикация витамином D | |
Обычно 25-гидроксивитамин D 2 в добавках, отпускаемых без рецепта | |
25 саркулозидоз, туберкулез, туберкулез 321 | |
Лимфома Ходжкина | |
Злокачественная опухоль | |
Гуморальная гиперкальциемия * (опосредованная PTHrP) | |
| клеточные опухоли | |
Местный остеолиз * (опосредованный цитокинами) множественная миелома, рак груди | |
Лекарства | |
Тиазидные диуретики (обычно мягкие) | |
Молочно-щелочной синдром (от антацидов кальция) | |
Интоксикация витамином А (включая аналоги, применяемые для лечения акне) | |
Другие эндокринные расстройства | |
Надпочечниковая недостаточность | |
Акромегалия | |
Феохромоцитома | |
Генетические расстройства | |
Семейная гипокальциурия 999, с высоким метаболизмом костной ткани (например,g., болезнь Педжета, прикованный к постели ребенок) | |
Фаза восстановления рабдомиолиза | |
Просмотр / печать Рисунок
Оценка гиперкальциемии
9
Диагностический алгоритм оценка гиперкальциемии. Первичный гиперпаратиреоз и злокачественные новообразования составляют более 90 процентов случаев. Интактный ПТГ будет подавлен в случаях гиперкальциемии, связанной со злокачественными новообразованиями, за исключением чрезвычайно редкой карциномы паращитовидной железы.Врач может завершить диагностическое обследование и вылечить причинное расстройство после того, как будет сделан окончательный диагноз. (Ca ++ = кальций; OTC = без рецепта; PTH = паратиреоидный гормон; PTHrP = пептид, связанный с паратиреоидным гормоном; TSH = тиреотропный гормон; T 4 = свободный тироксин; MRI = магнитно-резонансная томография .)
Оценка гиперкальциемии
РИСУНОК 2.
Диагностический алгоритм для оценки гиперкальциемии.Первичный гиперпаратиреоз и злокачественные новообразования составляют более 90 процентов случаев. Интактный ПТГ будет подавлен в случаях гиперкальциемии, связанной со злокачественными новообразованиями, за исключением чрезвычайно редкой карциномы паращитовидной железы. Врач может завершить диагностическое обследование и вылечить причинное расстройство после того, как будет сделан окончательный диагноз. (Ca ++ = кальций; OTC = внебиржевой; PTH = паратироидный гормон; PTHrP = пептид, связанный с паратиреоидным гормоном; TSH = тиреотропный гормон; T 4 = свободный тироксин; MRI = магнитно-резонансная томография .)
ГИПЕРПАРАТИРОИДИЗМ
Усиленный скрининг уровней кальция и широкая доступность надежных тестов для определения интактного уровня ПТГ привели к более частым и ранним диагнозам первичного гиперпаратиреоза. В 80% случаев виновата одна аденома паращитовидной железы. Однако гиперпаратиреоз также может быть результатом гиперплазии паращитовидных желез или, в редких случаях, карциномы паращитовидных желез. При первичном или третичном гиперпаратиреозе уровни ПТГ нормальные или высокие в условиях гиперкальциемии (рис. 3).
У многих пациентов первичный гиперпаратиреоз прогрессирует очень медленно. Пациентов следует рассматривать для паратиреоидэктомии только в том случае, если они соответствуют критериям, рекомендованным Конференцией по развитию консенсуса Национальных институтов здравоохранения (таблица 4) .10 [Уровень доказательности C, согласованное мнение] Заболевание будет прогрессировать примерно у четверти пациентов, которые не подвергались хирургическому вмешательству. .11 Предоперационная ядерная визуализация паращитовидных желез с помощью сканирования сестамиби (рис. 4) позволяет хирургу выполнить одностороннее рассечение шеи, что приводит к сокращению времени операции и меньшей болезненности.12 Риски хирургии паращитовидных желез включают необратимый гипопаратиреоз и повреждение возвратного гортанного нерва.
Хроническая почечная недостаточность обычно вызывает гипокальциемию. При отсутствии лечения длительный высокий уровень фосфата и низкий уровень витамина D может привести к повышенной секреции ПТГ и последующей гиперкальциемии. Это называется третичным гиперпаратиреозом.
ПРИЧИНЫ, ОСУЩЕСТВЛЯЕМЫЕ ВИТАМИНОМ D
Наиболее распространенные добавки с витамином D состоят из 25-гидроксивитамина D 2 .При подозрении на передозировку витамина D, отпускаемого без рецепта, следует измерить уровень 25-гидроксивитамина D 3 (а не 1,25-дигидроксивитамина D 3 ). Макрофаги могут вызывать образование гранулем (например, саркоидоз, туберкулез, лимфому Ходжкина), повышенное экстраренальное превращение 25-гидроксивитамина D 3 в кальцитриол. Уровни ПТГ подавлены, а уровни 1,25-дигидроксивитамина D 3 повышены. Гиперкальциемия, опосредованная избытком витамина D, отвечает на короткий курс глюкокортикоидов, если лечить основное заболевание.
Просмотр / печать Рисунок
Типичная нормограмма для интерпретации уровней интактного ПТГ в сыворотке
РИСУНОК 3.
Типичные уровни кальция и ПТГ в сыворотке у пациентов с нарушениями кальция. Четыре панели различной формы отображают зависимость уровня кальция в сыворотке от уровня ПТГ в различных условиях. При первичном гиперпаратиреозе высокий уровень ПТГ коррелирует с высоким уровнем кальция. При гиперкальциемии, связанной со злокачественными новообразованиями, ПТГ подавляется.(ПТГ = паратиреоидный гормон)
Типичная нормограмма для интерпретации уровней интактного ПТГ в сыворотке
РИСУНОК 3.
Типичные уровни кальция и ПТГ в сыворотке у пациентов с нарушениями кальция. Четыре панели различной формы отображают зависимость уровня кальция в сыворотке от уровня ПТГ в различных условиях. При первичном гиперпаратиреозе высокий уровень ПТГ коррелирует с высоким уровнем кальция. При гиперкальциемии, связанной со злокачественными новообразованиями, ПТГ подавляется.(ПТГ = паратиреоидный гормон)
ГИПЕРКАЛЬЦЕМИЯ ЗЛОКАЧЕСТВА
Гиперкальциемия злокачественного новообразования возникает в нескольких условиях.13 У пациентов с солидными опухолями чаще всего опосредуется системным ПТГП. Это называется гуморальной гиперкальциемией злокачественной опухоли. PTHrP имитирует эффекты PTH на кости и почки. В отличие от первичного гиперпаратиреоза, гуморальная гиперкальциемия злокачественной опухоли связана с подавленным уровнем ПТГ и нормальным уровнем кальцитриола. Обширный лизис костей также может вызвать гиперкальциемию, связанную со злокачественными новообразованиями.Таким образом могут проявиться множественная миелома и метастатический рак груди. При остеолитической гиперкальциемии уровень щелочной фосфатазы обычно заметно повышен. Лимфома Ходжкина вызывает гиперкальциемию из-за повышенной выработки кальцитриола.
Просмотр / печать таблицы
ТАБЛИЦА 4
Критерии хирургического вмешательства при первичном гиперпаратиреозе *
Уровень общего кальция в сыворотке> 12 мг на дл (3 ммоль на л) в любое время | |
Гиперпаратироидный кризис (дискретный эпизод угрожающей жизни гиперкальциемии) | |
Выраженная гиперкальциурия (экскреция кальция с мочой более 400 мг в день) | |
Нефролитиаз | |
0 Нарушение функции почек 91 Кистозный остеит | |
Пониженная плотность кортикальной кости (измерение с помощью двойной рентгеновской абсорбциометрии или аналогичного метода) | |
Костная масса более чем на два стандартных отклонения ниже контрольной группы соответствующего возраста (Z-балл менее 2) | |
Классические нервно-мышечные симптомы | |
Слабость и атрофия проксимальных мышц, гиперрефлексия и нарушение походки | |
Возраст моложе 50 лет | |
ТАБЛИЦА 4
Критерии хирургического вмешательства при первичном гиперпаратиреозе
уровень> 12 мг на дл (3 ммоль на л) в любое время
Гиперпаратиреоидный криз (дискретный эпизод угрожающей жизни гиперкальциемии)
Выраженная гиперкальциурия (экскреция кальция с мочой более 400 мг в день )
Нефролитиаз
Нарушение функции почек
Кистозно-фиброзный остит
Сниженная плотность костной ткани с аналогичным рентгеновским исследованием
Костная масса более чем на два стандартных отклонения ниже контрольной группы соответствующего возраста (Z-балл менее 2)
Классические нервно-мышечные симптомы
Слабость и атрофия проксимальных мышц, гиперрефлексия и нарушение походки
Просмотреть / распечатать Рисунок
РИСУНОК 4.
Ядерное сканирование sestamibi паращитовидной железы, показывающее нормальное поглощение в слюнных железах и щитовидной железе, а также аномальный фокус ниже левой доли, соответствующий аденоме левой нижней паращитовидной железы. Аденома была успешно удалена после одностороннего рассечения шеи у 66-летней женщины, которая обратилась в «гиперпаратироидный шторм» с уровнем кальция в сыворотке 16,4 мг / дл (4,1 ммоль / л).
РИСУНОК 4.
Ядерное сканирование паращитовидных желез sestamibi показывает нормальное поглощение в слюнных железах и щитовидной железе, а также аномальный фокус ниже левой доли, соответствующий аденоме левой нижней паращитовидной железы.Аденома была успешно удалена после одностороннего рассечения шеи у 66-летней женщины, которая обратилась в «гиперпаратироидный шторм» с уровнем кальция в сыворотке 16,4 мг / дл (4,1 ммоль / л).
ЛЕКАРСТВЕННЫЕ СРЕДСТВА
Тиазидные диуретики увеличивают почечную резорбцию кальция и вызывают легкую гиперкальциемию, которая должна исчезнуть после прекращения приема лекарства. Терапия тиазидными диуретиками может раскрыть многие случаи первичного гиперпаратиреоза. Потребление большого количества карбоната кальция через кальцийсодержащие антациды может привести к гиперкальциемии, алкалозу и почечной недостаточности — необычному заболеванию, называемому молочно-щелочным синдромом.14 Использование лития может вызвать гиперкальциемию из-за увеличения заданного значения ПТГ 15, требующего более высокого уровня кальция в сыворотке для отключения секреции ПТГ. Большие дозы витамина А и его аналогов могут вызывать гиперкальциемию, которая, по-видимому, опосредуется повышенной резорбцией костей.
ДРУГИЕ ЭНДОКРИННЫЕ ЗАБОЛЕВАНИЯ
Резорбция кости, вызванная тиротоксикозом, может привести к легкой гиперкальциемии. Увеличение объема и заместительная терапия глюкокортикоидами могут исправить гиперкальциемию, которая иногда возникает у пациентов с надпочечниковой недостаточностью.Считается, что феохромоцитома вызывает гиперкальциемию за счет выработки PTHrP. Феохромоцитома может быть связана с первичным гиперпаратиреозом как часть синдрома множественной эндокринной неоплазии 1 типа.
Семейная гипокальциурическая гиперкальциемия
Семейная гипокальциурическая гиперкальциемия16 (FHH) — это аутосомно-доминантное заболевание с практически 100-процентной пенетрантностью. Большинство случаев вызвано мутацией в гене рецептора, чувствительного к кальцию. У пациентов с раннего возраста наблюдается умеренная гиперкальциемия, но относительно низкое выведение кальция с мочой.Уровни ПТГ могут быть нормальными или незначительно повышенными, несмотря на гиперкальциемию. Это небольшое повышение может привести к ошибочному диагнозу первичного гиперпаратиреоза. Условия можно дифференцировать, используя 24-часовой сбор мочи на кальций; уровни кальция будут высокими или нормальными у пациентов с гиперпаратиреозом и низкими у пациентов с СГГ. Паратиреоидэктомия нецелесообразна у пациентов с СГГ.
РАЗЛИЧНЫЕ ПРИЧИНЫ
В условиях высокого метаболизма костной ткани, таких как болезнь Педжета и нормальный рост у детей, иммобилизация может вызвать гиперкальциемию.Гиперкальциемия также может возникать в фазе восстановления почечного повреждения, вызванного рабдомиолизом, когда кальций, депонированный в мягких тканях, мобилизуется.
Лечение гиперкальциемии
Бессимптомным пациентам с легкой гиперкальциемией обычно не помогает нормализация уровня кальция в сыворотке крови. Пациенты с уровнем кальция выше 14 мг на дл или пациенты с симптомами с уровнем кальция выше 12 мг на дл (таблица 5) должны быть немедленно и агрессивно лечены.17 Самым безопасным и эффективным лечением гиперкальциемического криза является регидратация солевым раствором с последующим приемом фуросемида ( Lasix) диурез, кальцитонин и бисфосфонаты.
Просмотр / печать таблицы
ТАБЛИЦА 5
Фармакологические варианты лечения гиперкальциемии
| Агент | Способ действия | Показания при гиперкальциемии | Предостережения | Повышает фильтрацию и выведение Ca ++ | Тяжелая ↑ Ca ++ > 14 мг на дл (3,5 ммоль на л) Умеренная ↑ Ca ++ с симптомами | Может усугубить сердечную недостаточность у пожилых пациентов. Снижает Ca ++ на 1-3 мг на дл (0.От 25 до 0,75 ммоль на л) |
|---|---|---|---|---|
Фуросемид (Лазикс) 10-20 мг внутривенно по мере необходимости | Ингибирует резорбцию кальция в дистальных почечных канальцах | После агрессивной регидратации | 9500004 + , обезвоживание при использовании до восстановления внутрисосудистого объема | |
Бисфосфонаты Памидронат (Aredia), от 60 до 90 мг внутривенно в течение 4 часов Золедроновая кислота (Zometa), 4 мг внутривенно в течение 15 минут | Подавляет действие остеокластов и резорбция кости | Гиперкальциемия злокачественной опухоли | Нефротоксичность, ↓ Ca ++ , ↓ PO 4 , отскок ↑ Ca ++ при гиперпаратиреозе Максимальные эффекты через 72 часа | |
Подавляет резорбцию кости, увеличивает Ca ++ экскреция | Начальное лечение (после регидратации) в тяжелой форме / Ca ++ | Отскок ↑ Ca ++ через 24 часа, рвота, судороги, приливы крови Быстро ↑ Ca ++ в течение 2-6 часов | ||
Глюкокортикоиды Гидрокортизон, 200 мг внутривенно ежедневно в течение 3 дней | Подавляет превращение витамина D в кальцитриол | Интоксикация витамином D, гематологические злокачественные новообразования 000 9 иммунные заболевания, гранулематоз , миопатия | ||
Пликамицин (Митрацин), 25 мкг на кг в день внутривенно в течение 6 часов, от 3 до 8 доз | Цитотоксичен для остеокластов | Редко используется при тяжелых ↑503 Ca ++ | Токсичность для костного мозга, печени, почек | |
Нитрат галлия (ганит) от 100 до 200 мг / м2 2 Внутривенно от 24 лет часов в течение 5 дней | Подавляет действие остеокластов | Редко используется при тяжелых ↑ Ca ++ | Токсичность для почек и костного мозга | |
ТАБЛИЦА 5
Фармакологические варианты лечения
Физиологический раствор 2–4 л внутривенно ежедневно в течение 1–3 дней
Улучшает фильтрацию и выведение Ca3 9502 ++
Тяжелая ↑ Ca ++ > 14 мг на дл (3.5 ммоль на л) Умеренная ↑ Ca ++ с симптомами
Может усугубить сердечную недостаточность у пожилых пациентов Снижает Ca ++ на 1–3 мг на дл (0,25–0,75 ммоль на л)
Фуросемид (Лазикс) от 10 до 20 мг внутривенно при необходимости
Подавляет резорбцию кальция в дистальных почечных канальцах
После агрессивной регидратации
↓ K + , обезвоживание восстанавливается при использовании до внутрисосудистого объема
Бисфосфонаты Памидронат (Aredia), от 60 до 90 мг внутривенно в течение 4 часов Золедроновая кислота (Zometa), 4 мг внутривенно в течение 15 минут
Подавляет действие остеокластов и резорбцию костей
Нефротоксичность, ↓ Ca ++ , ↓ PO 4 , отскок ↑ Ca ++ при гиперпаратиреозе Максимальные эффекты через 72 часа
Кальцитонин (кальцимар или миакальцин) от 4 до 8 МЕ на кг в / м или SQ каждые 6 часов в течение 24 часов
Подавляет резорбцию кости, увеличивает выведение Ca ++
Первоначальное лечение (после регидратации) в тяжелой / Ca ++
Отскок ↑ Ca ++ через 24 часа, рвота, судороги, приливы крови Быстро ↑ Ca ++ в течение 2-6 часов
Глюкокортикоиды 200 Кортизон мг внутривенно ежедневно в течение 3 дней
Ингибирует превращение витамина D в кальцитриол
Интоксикация витамином D, гематологические злокачественные новообразования, гранулематозное заболевание
Подавление иммунитета, миопатия
Цитотоксичен для остеокластов
Редко используется при тяжелых ↑ Ca ++
Токсичность для костного мозга, печени, почек
Нитрат галлия (ганит) от 100 до 200 мг / м 2 Внутривенно через 24 часа в течение 5 дней
Подавляет действие остеокластов
9000
Редко используется при тяжелой ↑ Ca ++
Токсичность для почек и костного мозга
ГИДРАТАЦИЯ И ДИУРЕЗ
У пациентов с легкой гиперкальциемией следует поощрять адекватную гидратацию и не рекомендовать иммобилизацию.Пациентам с симптомами может быть назначен петлевой диуретик (например, фуросемид). Последние данные свидетельствуют о том, что заместительная терапия эстрогенами может быть полезной у женщин в постменопаузе с первичным гиперпаратиреозом.18 [Уровень доказательности B, рандомизированное контролируемое исследование более низкого качества] У пациентов с тяжелой гиперкальциемией основой лечения является агрессивная внутривенная регидратация. Для достижения диуреза 200 мл в час следует использовать физиологический раствор. Петлевой диуретик в низких дозах можно использовать только после восстановления внутрисосудистого объема (например,g., фуросемид, от 10 до 20 мг) для дальнейшего снижения уровня кальция в сыворотке при необходимости.
ФАРМАКОЛОГИЧЕСКИЕ АГЕНТЫ
При гиперкальциемии, связанной со злокачественными новообразованиями, внутривенное введение памидроната (Aredia), от 60 до 90 мг, можно вводить в виде четырехчасовой инфузии.13 Этот агент часто нормализует уровень кальция в сыворотке, но пиковые эффекты не проявляются до тех пор, пока От 48 до 72 часов после инфузии. С осторожностью следует применять бисфосфонаты19 у пациентов с почечной недостаточностью. При тяжелой гиперкальциемии, резистентной к солевому диурезу, кальцитонин (кальцимар, миакальцин) можно вводить каждые шесть часов.Это лечение имеет быстрое начало, но короткую продолжительность эффекта, и пациенты развивают толерантность к эффекту снижения содержания кальция. Другие антирезорбтивные агенты, которые иногда используются, включают пликамицин (митрацин) и нитрат галлия (ганит). При гиперкальциемии, опосредованной витамином D, и при гематологических злокачественных новообразованиях (например, миеломе, лимфоме) глюкокортикоиды являются первой линией терапии после жидкости.
ДИАЛИЗ
В случаях стойкой, опасной для жизни гиперкальциемии гемодиализ против диализата с низким содержанием кальция более эффективен, чем перитонеальный диализ для снижения уровня кальция в сыворотке.Как можно скорее следует начать терапию основного заболевания. Рекомендуется консультация эндокринолога.
ХИРУРГИЯ
В случаях гиперкальциемического криза, вызванного первичным гиперпаратиреозом, экстренная паратиреоидэктомия является потенциально излечивающим средством.20
Клинический подход к гипокальциемии у новорожденных и младенцев: кого следует лечить?
Введение . Гипокальциемия — распространенная проблема обмена веществ у новорожденных и младенцев.Существует консенсус в отношении лечения симптоматических случаев, в то время как уровень кальция, при котором будет начато лечение, и варианты лечения остаются спорными при бессимптомной гипокальциемии. Методы . В этой обзорной статье будет рассмотрена гипокальциемия с особым упором на гомеостаз кальция и определение, этиологию, диагностику и лечение гипокальциемии у новорожденных и младенцев. Результатов . Гипокальциемия определяется как общий сывороточный кальций <8 мг / дл (2 ммоль / л) или ионизированный кальций <4.4 мг / дл (1,1 ммоль / л) для доношенных или недоношенных детей с массой тела> 1500 г при рождении и общим содержанием кальция в сыворотке <7 мг / дл (1,75 ммоль / л) или ионизированного кальция <4 мг / дл (1 ммоль / л) ) для младенцев с очень низкой массой тела при рождении и весом <1500 г. Гипокальциемия с ранним началом обычно протекает бессимптомно; поэтому скрининг на гипокальциемию через 24 и 48 часов после рождения оправдан для младенцев с высоким риском развития гипокальциемии. Поздняя гипокальциемия, которая обычно носит симптоматический характер, развивается через первые 72 часа и ближе к концу первой недели жизни.Чрезмерное потребление фосфатов, гипомагниемия, гипопаратиреоз и дефицит витамина D являются наиболее частыми причинами поздней гипокальциемии. Гипокальциемию следует лечить в соответствии с этиологией. Замещение кальция - краеугольный камень лечения. Бессимптомным новорожденным рекомендуется элементарная заместительная терапия кальцием в дозе 40–80 мг / кг / сут. Элементарный кальций от 10 до 20 мг / кг (1-2 мл / кг / доза 10% глюконата кальция) вводится в виде медленной внутривенной инфузии при остром лечении гипокальциемии у пациентов с симптомами тетании или гипокальциемических судорог. Заключение . Поскольку у большинства младенцев с гипокальциемией симптомы обычно протекают бессимптомно, необходимо контролировать уровень общего или ионизированного кальция в сыворотке у недоношенных детей с гестационным возрастом <32 недель, маленьких для гестационного возраста, младенцев от матерей с диабетом и младенцев с тяжелой пренатальной асфиксией в течение 1 мин. Оценка по шкале Апгар <4. Лечение гипокальциемии следует начинать немедленно у младенцев с пониженным уровнем кальция, выяснив этиологию.
1. Введение
Гипокальциемия — распространенная проблема обмена веществ у новорожденных и младенцев.Существует консенсус в отношении лечения симптоматических случаев, в то время как уровень кальция, при котором будет начато лечение, и варианты лечения остаются спорными при бессимптомной гипокальциемии. В этой обзорной статье будет рассмотрена гипокальциемия с особым акцентом на гомеостаз кальция и определение, этиологию, диагностику и лечение гипокальциемии у новорожденных и младенцев.
2. Роль кальция в организме человека
Кальций участвует во многих биохимических процессах в организме, таких как свертывание крови, передача внутриклеточного сигнала, нервная передача, мышечные функции, целостность и функции клеточных мембран, ферментативная активность клеток, дифференциация клеток , минерализация костей [1, 2].Около 99% кальция в организме находится в костной ткани, а оставшаяся часть — во внеклеточной жидкости [3]. Почти половина кальция, содержащегося во внеклеточной жидкости, находится в ионизированной активной форме, тогда как 10% входит в комплекс с анионами, такими как фосфат, цитрат, сульфат и лактат, а 40% связано с альбумином [4, 5].
3. Факторы, влияющие на уровень кальция в сыворотке
На уровень кальция в сыворотке влияют уровни фосфата, магния, альбумина и бикарбоната в сыворотке. Изменение концентрации альбумина не изменяет уровень ионизированного кальция в крови, но изменяет измерение общего уровня кальция.В целом концентрация кальция в плазме снижается на 0,8 мг / дл на каждые 1,0 г / дл снижения уровня альбумина в плазме [6]. Если ионизированный кальций, активная форма, не измеряется напрямую, следует рассчитать кальций с поправкой на измеренный общий кальций и измеренный альбумин. Кроме того, pH крови влияет на уровень ионизированного кальция. Алкалоз увеличивает количество связанного с альбумином кальция и снижает уровень ионизированного кальция, что приводит к симптомам гипокальциемии [7]. При остром респираторном алкалозе уровень ионизированного кальция падает до 0.16 мг / дл на каждое повышение pH на 0,1 единицы [7]. И наоборот, при метаболическом ацидозе связывание кальция с альбумином снижается, а уровень ионизированного кальция увеличивается. Магний также участвует в регуляции внутриклеточного высвобождения паратироидного гормона. Низкий уровень магния может снизить активность паратироидного гормона или вызвать устойчивость к паратиреоидному гормону (ПТГ), а длительный дефицит магния подавляет высвобождение ПТГ [8].
Гомеостаз кальция поддерживается гормонами, такими как ПТГ, кальцитонин, витамин D и рецепторами, чувствительными к кальцию.ПТГ увеличивает резорбцию костей и, как следствие, уровень кальция в сыворотке крови. В почках ПТГ увеличивает активность 1- α -гидроксилазы в проксимальных канальцах, увеличивая выработку активной формы 1,25-дигидроксивитамина D из 25-гидроксивитамина D. Кроме того, ПТГ увеличивает экскрецию фосфатов, кальция и магния. реабсорбция в дистальных канальцах. Активная форма витамина D действует на кости, кишечник и паращитовидные железы. Он увеличивает минерализацию остеоидов в костях и вызывает резорбцию в высоких дозах.1,25-дигидроксивитамин D также увеличивает абсорбцию в кишечнике ионов кальция и фосфата и снижает выведение этих ионов почками. Витамин D подавляет секрецию ПТГ паращитовидными железами. Кальцитонин в первую очередь снижает резорбцию костей, способствует отложению кальция в костях за счет минерализации и, следовательно, снижает уровень кальция в сыворотке. Кальцитонин также увеличивает почечную экскрецию ионов кальция и фосфата и снижает всасывание этих ионов в желудочно-кишечном тракте [9].
4. Гомеостаз кальция плода и новорожденного
Кальций передается из материнского кровообращения в кровообращение плода посредством активного транспорта из плаценты в последнем триместре. Таким образом, при родах концентрация кальция в пуповинной крови выше, чем в материнской крови. При доношенной беременности концентрация общего и ионизированного кальция у плода в пуповинной крови составляет 10–11 мг / дл (2,5–2,75 ммоль / л) и 6 мг / дл (1,5 ммоль / л) соответственно [10]. ПТГ и кальцитонин не могут проходить через плацентарный барьер.Пептид, связанный с паратироидным гормоном, является основным регулятором положительного баланса кальция в плаценте [11].
Послеродовой уровень кальция в сыворотке новорожденных связан с различными факторами, такими как секреция ПТГ, потребление кальция с пищей, реабсорбция кальция в почках, запасы кальция в скелете и статус витамина D. После того, как младенец отделяется от плаценты в послеродовом периоде, общий и ионизированный уровни кальция в сыворотке снижаются, достигая физиологического надира у здорового двухдневного доношенного ребенка.Напротив, уровень фосфатов увеличивается. Скорость и количество такого снижения уровня кальция обратно пропорциональны сроку беременности [12]. Такое снижение уровня кальция связано с гипопаратиреозом, невосприимчивостью органов-мишеней к ПТГ, нарушениями метаболизма витамина D, гиперфосфатемией, гипомагниемией и гиперкальцитонемией в первые дни жизни [12]. Секреция ПТГ увеличивается в первые 48 часов жизни и с повышенной секрецией ПТГ, кишечной абсорбцией кальция и фосфата, почечной реабсорбцией кальция и почечной экскрецией фосфата у новорожденных увеличивается.Точно так же уровни кальция в сыворотке начинают расти, а уровни фосфатов в сыворотке начинают снижаться. В течение первых четырех недель после рождения кишечная абсорбция и почечная реабсорбция кальция становятся зрелыми [13].
5. Определение гипокальциемии
Гипокальциемия определяется как общий сывороточный кальций <8 мг / дл (2 ммоль / л) или ионизированный кальций <4,4 мг / дл (1,1 ммоль / л) для доношенных или недоношенных детей с массой тела> 1500 г при рождении и общий сывороточный кальций <7 мг / дл (1,75 ммоль / л) или ионизированный кальций <4 мг / дл (1 ммоль / л) для младенцев с очень низкой массой тела при рождении и весом <1500 г [14].Основные клинические симптомы гипокальциемии включают апноэ, цианоз, плохое питание, рвоту, тахикардию, сердечную недостаточность, удлиненный интервал QT, раздражительность, тремор, ларингоспазм, тетанию, гиперакузию, приступы подергивания и подергивания, а также фокальные и генерализованные судороги [15]. Гипокальциемия новорожденных с ранним началом в большинстве случаев протекает бессимптомно.
6. Этиология гипокальциемии у новорожденных и младенцев
В зависимости от времени начала гипокальциемии определяется как гипокальциемия с ранним или поздним началом.
6.1. Гипокальциемия с ранним началом
Обычно она проявляется в течение первых 72 часов жизни. Ранняя гипокальциемия вызвана повышенным снижением уровня кальция в сыворотке, которое физиологически происходит в течение первых трех дней у новорожденных, и задержкой секреции ПТГ в ответ на гипокальциемию [13]. Ранняя неонатальная гипокальциемия чаще встречается у недоношенных детей, младенцев с задержкой внутриутробного развития, младенцев с перинатальной асфиксией и младенцев от матерей с диабетом.
Приблизительно одна треть недоношенных детей и большинство новорожденных с очень низкой массой тела имеют низкий уровень кальция в сыворотке в течение первых 48 часов жизни [12]. Причины гипокальциемии у недоношенных детей включают раннее прекращение передачи кальция через плаценту, чрезмерное снижение уровня кальция в сыворотке, которое физиологически происходит после родов, снижение реакции органов-мишеней на ПТГ и повышение уровня кальцитонина [16]. Основные причины гипокальциемии у младенцев с асфиксией включают повышенную фосфатную нагрузку из-за клеточного повреждения, повышенную продукцию кальцитонина, почечную недостаточность и снижение секреции ПТГ [16, 17].Основной причиной гипокальциемии у младенцев от матерей с диабетом является гипомагниемия у матери и младенца из-за повышенной экскреции магния с мочой во время беременности. Гипомагниемия вызывает функциональный гипопаратиреоз у младенца [18]. Повышенный уровень материнского кальция из-за материнского гиперпаратиреоза проходит к младенцу через плаценту, подавляет синтез ПТГ плода и ухудшает ответ ПТГ на послеродовую гипокальциемию. Подавление ПТГ в этом случае может быть серьезным и приводить к судорогам в раннем неонатальном периоде и может сохраняться в течение нескольких месяцев [19].У матери гиперкальциемия может протекать бессимптомно. Следовательно, при ранней неонатальной гипокальциемии уровни кальция и ПТГ в материнской сыворотке должны быть измерены для этиологической оценки. В таблице 1 представлены причины гипокальциемии новорожденных с ранним началом.
| |||||||||||||||||||||||||||||||||||||||
| На основе Root AW, Diamond FB.(2008) Нарушения минерального гомеостаза у новорожденных, младенцев, детей и подростков. В: Сперлинг М.А., редактор. Детская эндокринология , 3-е изд. Филадельфия: Сондерс / Эльзевир. п. 686-769; от Карпентер ТО. (2006) Неонатальная гипокальциемия. В: Фавус MJ, редактор. Праймер по метаболическим заболеваниям и нарушениям минерального обмена, 6-е изд. Вашингтон, округ Колумбия, Американское общество исследований костей и минералов. п. 224-227. | |||||||||||||||||||||||||||||||||||||||
6.2. Кого следует обследовать на гипокальциемию?
Поскольку у большинства младенцев с ранним началом гипокальциемии симптомы обычно протекают, у младенцев с факторами риска гипокальциемии следует определять уровень кальция в сыворотке крови, предпочтительно ионизированный.Недоношенных детей с гестационным возрастом <32 недель, детей от матерей с диабетом и младенцев с тяжелой пренатальной асфиксией и 1-минутной оценкой по шкале Апгар <4, которые подвержены риску гипокальциемии, следует обследовать через 24 и 48 часов после рождения [20]. У младенцев с чрезвычайно низкой массой тела при рождении (масса тела при рождении <1000 г) уровень кальция следует измерять через 12, 24 и 48 часов после рождения. У недоношенных детей с массой тела при рождении 1000–1500 г уровень кальция измеряется через 24 и 48 часов после рождения. Мониторинг уровня кальция следует продолжать до тех пор, пока значения не вернутся к норме и потребление кальция не станет адекватным.
6.3. Гипокальциемия с поздним началом
Гипокальциемия с поздним началом, которая обычно носит симптоматический характер, возникает через первые 72 часа и обычно к концу первой недели родов. Наиболее частые причины поздней гипокальциемии включают чрезмерное потребление фосфатов, гипомагниемию, гипопаратиреоз и дефицит витамина D [21–23]. Кормление коровьим молоком может вызвать гиперфосфатемию, ведущую к гипокальциемии [24]. Гипомагниемия может вызывать нарушение секреции ПТГ и снижение периферической реакции на ПТГ, что приводит к гипокальциемии [25].Причины неонатального дефицита витамина D включают материнский дефицит витамина D, мальабсорбцию, почечную недостаточность и гепатобилиарные заболевания младенцев. При дефиците витамина D гипокальциемия обычно сопровождается гипофосфатемией. Если гипокальциемия сопровождается гиперфосфатемией, то наиболее частой причиной следует считать гипопаратиреоз. Гипопаратиреоз может быть первичным или вторичным. Первичный гипопаратиреоз может быть изолированным или ассоциированным с такими синдромами, как синдром Ди Джорджи [26].Кроме того, активирующие мутации кальций-чувствительных рецепторов могут вызывать первичный гипопаратиреоз с аутосомно-доминантным наследованием [27]. При таких мутациях функции калиевых каналов в почках подавляются, что приводит к синдрому Барттера, гипопотаземическому метаболическому алкалозу, гиперренинемии, гиперальдостеронизму и гиперкальциурической гипокальциемии [28]. Наиболее распространенные состояния среди синдромального первичного гипопаратиреоза включают синдром Ди Джорджи, который характеризуется гипоплазией паращитовидных желез, гипоплазией тимуса, врожденными пороками сердца и лицевыми аномалиями, а также синдром CATCH 22 с сердечной аномалией, лицевой аномалией, асимметричным плачущим лицом, тимусом. гипоплазия, волчья пасть, гипотиреоз и делеция в хромосоме 22 [29].Устойчивость к ПТГ при псевдогипопаратиреозе может быть временной, как в случае почечной дисплазии или обструктивной уропатии, или постоянной из-за мутации GNAS . Псевдогипопаратиреоз типа 1a (наследственная остеодистрофия Олбрайта), вызванный мутациями GNAS , включает общую резистентность к гормонам (ПТГ, ТТГ, ФСГ и ЛГ), низкий рост и различные аномалии скелета [30]. Однако скелетные симптомы, характерные для более поздних периодов, обычно не наблюдаются в неонатальном периоде.Псевдогипопаратиреоз типа 1b не проявляется скелетными симптомами, но имеет резистентность к ПТГ и ТТГ; и уровень цАМФ в моче увеличивается после введения ПТГ, хотя фосфатурия не возникает [31]. Причины гипокальциемии с поздним началом суммированы в Таблице 1.
7. Подход к лечению гипокальциемии в период новорожденности и младенчества
В случаях гипокальциемии в период новорожденности и младенчества необходимо получить подробный анамнез, включая беременность и семейный анамнез. Следует исследовать анамнез беременности, особенно в случаях гестационного диабета, токсикоза беременных и дефицита витамина D.Кроме того, опрос должен включать условия, которые могут быть связаны с ранней гипокальциемией, такие как недоношенность, низкая масса тела при рождении, асфиксия, неонатальный сепсис, история использования лекарств для матери и ребенка, статус кормления смесью, фосфатная нагрузка смеси (если использованный), история переливания крови и наличие гиперпаратиреоза у матери. Семейный анамнез должен быть получен в отношении генетических заболеваний, вызывающих гипокальциемию в период новорожденности и младенчества. Медицинский осмотр следует проводить после рассмотрения любых лицевых аномалий, волчьей пасти и асимметричного плачущего лица с точки зрения гипокальциемии, связанной с синдромом.Среди анализов крови следует измерять уровни ионизированного кальция, фосфата, щелочной фосфатазы, магния, альбумина и креатинина в дополнение к уровню общего кальция в сыворотке. Измеренный ионизированный кальций дает информацию об активной форме кальция. Связывание альбумина с кальцием увеличивается, а уровень ионизированного кальция снижается при метаболическом или респираторном алкалозе. Низкий уровень альбумина предполагает псевдогипокальциемию; и измерение кальция должно быть скорректировано с учетом уровня альбумина. Следует измерить уровни ПТГ, 25-гидроксивитамина D и, при необходимости, 1,25-дигидроксивитамина D, кальция в моче и креатинина.У новорожденных с гиперкальциурией, несмотря на гипокальциемию, следует рассмотреть возможность семейной гиперкальциурической гипокальциемии (активирующая мутация кальций-чувствительных рецепторов). В случае гипокальциурии диагностикой может быть измерение сывороточного фосфата и ПТГ. Низкий или несоответствующий нормальный уровень ПТГ, несмотря на гипокальциемию, может указывать на первичный гипопаратиреоз или гипомагниемию. Гипопаратиреоз может быть временным, связанным с гиперпаратиреозом матери или постоянным. При гипопаратиреозе уровень кальция в сыворотке снижается, а уровень фосфата в сыворотке повышается.Если уровень ПТГ повышается в ответ на гипокальциемию, считается, что паращитовидные железы работают нормально, и для дифференциальной диагностики следует оценить уровень фосфата в сыворотке крови. Если уровень фосфата в сыворотке крови низкий, следует учитывать заболевания метаболизма витамина D. При таких заболеваниях гипофосфатемия сопровождает гипокальциемию и повышенный уровень щелочной фосфатазы. Уровень ПТГ повышается в ответ на гипокальциемию, а всасывание кальция и фосфата нарушается. В таких случаях основной этиологией может быть недостаточность витамина D в питании или мальабсорбция витамина D или генетическое нарушение метаболизма витамина D.В случаях с повышенным уровнем фосфата в сыворотке и повышенным уровнем ПТГ в ответ на гипокальциемию следует учитывать чрезмерное экзогенное потребление фосфата, почечную недостаточность и псевдогипопаратиреоз (резистентность к ПТГ). В таких случаях для оценки почечной недостаточности следует измерить уровень креатинина сыворотки и азота в моче крови. Типичные скелетные симптомы отсутствуют в случаях неонатального псевдогипопаратиреоза, и в таких случаях для диагностики требуется анализ GNAS .Гипомагниемия — еще одна причина гипокальциемии, которая может быть связана с потерей почечного магния из-за осмотического диуреза, тубулопатией или применением диуретиков, либо с желудочно-кишечной потерей магния, даже если это случается редко (хроническая диарея, мальабсорбция). Уровень магния в сыворотке крови следует измерять, особенно в случаях отсутствия реакции на лечение гипокальциемии. Другими причинами гипомагниемии являются дефицит магния у матери, диабет матери, задержка внутриутробного развития, нарушения транспорта магния в кишечнике, потеря магния почками у младенцев, нефрокальциноз и гиперкальциурия [32, 33].При гипомагниемии наблюдается состояние функционального гипопаратиреоза.
Электрокардиография (ЭКГ) должна быть выполнена, чтобы установить влияние тяжелой гипокальциемии на ткани и сердце. В случае гипокальциемии ЭКГ может выявить удлинение интервала QT, изменения QRS и ST, а также желудочковую аритмию [34]. Рентген коленного сустава может помочь в диагностике рахита в младенчестве. Рентгенография грудной клетки может использоваться для оценки наличия тени тимуса при подозрении на синдром ДиДжорджи. Кроме того, иммунологические методы могут использоваться для определения функции Т-клеток при синдроме ДиДжорджи.В таких случаях обнаруживается пониженное количество лимфоцитов CD4 в дополнение к дисморфическому внешнему виду лица, и флуоресцентный анализ гибридизации in situ (FISH) может использоваться для выявления микроделеции в хромосоме 22q11.2 [35]. Диагностический подход к гипокальциемии в период новорожденности и младенчества резюмирован алгоритмом на Рисунке 1.
8. Лечение гипокальциемии в период новорожденных и младенчества
Краеугольным камнем лечения гипокальциемии является восполнение кальция и варианты лечения. может варьироваться в зависимости от симптомов и степени гипокальциемии.Гипокальциемия с ранним началом обычно протекает бессимптомно, и лечение рекомендуется, когда уровень кальция в сыворотке <6 мг / дл у недоношенных и 7 мг / дл у доношенных детей [35]. Бессимптомным новорожденным рекомендуется назначать от 40 до 80 мг / кг / сут элементарного замещения кальция [20]. Для младенцев, которым требуется парентеральное питание, кальций можно добавлять в виде 10% глюконата кальция (500 мг / кг / день, 50 мг / кг / день элементарного кальция) и вводить в виде непрерывной инфузии. Если парентерально вводят кальций в течение> 2 дней, фосфор также следует восполнить на основе уровней фосфата в сыворотке.Новорожденным с такими симптомами, как тетания или судороги, вводят внутривенно от 10 до 20 мг / кг элементарного кальция (1-2 мл / кг / доза 10% глюконата кальция) путем медленной инфузии в течение примерно 10 минут под контролем сердца для лечения острых состояний. гипокальциемии. Это лечение не нормализует уровень кальция, но предотвращает серьезные симптомы гипокальциемии, такие как судороги. После болюсного введения кальция следует начать инфузию элементарного кальция от 50 до 75 мг / кг / сут или от 1 до 3 мг / кг / ч [13].Предпочтительнее непрерывная инфузия глюконата кальция, чем внутривенное болюсное введение 1 мл / кг / доза каждые 6 часов. Количество вводимого кальция следует регулировать, измеряя его каждые 8–12 ч, пока не будут достигнуты нормальные значения кальция. Тяжелый некроз тканей может возникнуть из-за экстравазации кальция при внутривенной терапии глюконатом кальция. Следовательно, необходимо обеспечить соответствующий сосудистый доступ, а скорость инфузии не должна превышать 1 мг / мин. Во время инфузии глюконата кальция может развиться сердечная аритмия, такая как брадикардия, и даже остановка сердца; поэтому внутривенное введение следует проводить медленно в течение 10–30 мин под контролем сердца.Если для введения кальция используется пупочный венозный катетер, то кончик катетера должен находиться в нижней полой вене; кончик катетера в воротной вене может вызвать некроз печени.
Пациентам с бессимптомным течением или легкими симптомами, или у которых достигнута нормокальциемия путем внутривенного введения кальция, может назначаться пероральная терапия кальцием. У таких пациентов можно использовать лактат, карбонат или цитрат кальция, и можно вводить от 40 до 80 мг / кг / день элементарного кальция в 3-4 дозах.После того, как уровень кальция вернется к норме, уровни кальция и креатинина в сыворотке и моче следует оценивать через частые промежутки времени, а дозу следует корректировать так, чтобы суточная экскреция кальция с мочой была <4 мг / кг / сут. Таким образом можно избежать таких осложнений, как ятрогенная гиперкальциемия, нефрокальциноз и почечная недостаточность.
Пациентам с дефицитом витамина D рекомендуется замена витамина D от 1000 до 2000 МЕ / день. Поскольку выработка активного витамина D нарушается при нарушениях метаболизма витамина D или гипопаратиреозе, следует вводить препараты активного витамина D (20–60 нг / кг / день кальцитриола).Лечение гипопаратиреоза должно быть направлено на поддержание уровня кальция в сыворотке крови на нижнем пределе нормы, чтобы избежать гиперкальциурии и нефрокальциноза. Напротив, цель лечения псевдогипопаратиреоза — нормализовать уровни ПТГ, поддерживая уровень кальция в сыворотке крови близко к верхнему пределу нормы.
Никакого ответа при лечении гипокальциемии нельзя добиться без лечения гипомагниемии вначале. Сульфат магния (25–50 мг / кг или 0,2–0,4 мэкв / л на дозу каждые 12 ч, внутривенно в течение 2 ч или внутримышечно) следует вводить до тех пор, пока концентрация магния в сыворотке не поднимется выше 1.5 мг / дл (0,62 ммоль / л). Следует избегать быстрой внутривенной инфузии магния из-за риска аритмий. У младенцев с избыточной фосфатной нагрузкой цель лечения — снизить уровень фосфатов в сыворотке крови. Следовательно, следует избегать кормления с высоким содержанием фосфатов, а младенцев следует кормить диетой с высоким содержанием кальция и низким содержанием фосфатов либо с грудным молоком, либо с питанием с низким содержанием фосфатов. Соли кальция также могут помочь снизить уровень фосфата в сыворотке крови.
9. Заключение
Гипокальциемия — частая метаболическая проблема у новорожденных.Так как у большинства младенцев с гипокальциемией симптомы обычно протекают бессимптомно, необходимо контролировать уровень общего или ионизированного кальция в сыворотке крови у недоношенных детей с гестационным возрастом <32 недель, у младенцев с маленьким гестационным возрастом, у детей от матерей с диабетом и у младенцев с тяжелой пренатальной асфиксией. Лечение гипокальциемии следует начинать немедленно у младенцев с пониженным уровнем кальция, выяснив этиологию.
Конфликт интересов
Конфликтов интересов нет.
Камни в почках у детей и подростков
Камни в почках стали чаще встречаться у детей и подростков за последние 20 лет. Они могут возникать у детей любого возраста, даже у недоношенных, но чаще всего камни возникают у подростков.
Камни в почках возникают, когда минералы и другие вещества, обычно содержащиеся в моче, соединяются вместе, образуя твердый камень в мочевыводящих путях. Они также могут образовываться, если в моче недостаточно других веществ, которые помогают предотвратить образование камней.
Камни обычно образуются в почках и мочеточнике, трубке, соединяющей почку с мочевым пузырем. Они редко образуются в мочевом пузыре.
Типы камней в почках
Есть много типов камней в почках, но наиболее распространенными среди детей в США являются камни из оксалата кальция и фосфата кальция. Реже камни состоят из мочевой кислоты (отходы при употреблении определенных продуктов и напитков), аминокислоты (строительный блок белка), называемой цистином, или минерального струвита.
Насколько велики камни в почках?
Камни в почках различаются по размеру, чаще всего около 1 / 8–1 / 4 дюйма. Если у ребенка появился камень во время мочеиспускания, по возможности полезно собрать его, чтобы врач отправил его на лабораторное исследование. Выяснение того, из чего сделан камень, может помочь врачу вашего ребенка найти способы предотвратить образование большего количества камней.
Факторы риска почечнокаменной болезни
Существует множество факторов риска образования камней в почках. Вот некоторые из наиболее распространенных:
Семейная склонность к образованию камней
Диета с высоким содержанием соли, мяса и полуфабрикатов и с низким содержанием фруктов и овощей
Низкий диурез из-за недостаточного количества питья жидкость
К другим факторам риска относятся:
Специфические наследственные состояния (гипероксалурия,
цистинурия)Определенные лекарственные средства, такие как лекарство от эпилепсии топирамат, например, или препарат артериального давления фуросемид, который удаляет избыток воды из организма
Блокировка оттока мочи
Инфекция почек
Недостаточная физическая нагрузка, как при ношении гипса после операции.Это может привести к тому, что кальций покинет кости, и его избыточное количество будет скапливаться в мочевыводящих путях и способствовать образованию камней.
Заболевание кишечника
Операция по снижению веса
Признаки и симптомы камней в почках
Камни могут образовываться в детской почке, долгое время не вызывая симптомов. Однако если камень начинает перемещаться по мочевыводящим путям через трубку, называемую мочеточником, это может вызвать такие симптомы, как:
Внезапная сильная боль в спине или боку
Тошнота и рвота
Пах боль при прохождении камня по мочевыводящим путям
Только сильная боль в животе (особенно у маленьких детей)
Жжение или боль при мочеиспускании.
Кровь в моче (гематурия)
Лихорадка и инфекция мочевыводящих путей
Как диагностируют камни в почках?
Диагноз обычно подтверждается при обнаружении камня в мочевыводящих путях ребенка с помощью рентгена, ультразвука или компьютерной томографии (КТ).
УЗИ для ребенка с подозрением на камень — предпочтительный тест. Это потому, что ультразвук легко сделать, он может обнаружить большинство камней и не использует радиацию.А
КТ может показать очень маленькие камни, но, поскольку этот тест требует некоторого радиационного облучения, многие врачи начинают с УЗИ. Затем они закажут компьютерную томографию только в том случае, если есть подозрение на камень, но не обнаружено с помощью УЗИ.
Лечение камней в почках у детей
Если камень в почках вызывает у ребенка боль, цель состоит в том, чтобы облегчить дискомфорт и помочь камню перейти в мочевой пузырь и выйти с мочой. Иногда это можно сделать дома, выпив большое количество воды и других жидкостей.Обезболивающие, отпускаемые без рецепта, такие как ацетаминофен и ибупрофен, могут помочь справиться с болью. Для облегчения прохождения камня могут быть назначены другие пероральные препараты. Врач вашего ребенка может порекомендовать использовать ситечко, чтобы собрать камень из мочи, чтобы его можно было проверить в лаборатории.
Иногда, если у детей рвота или сильная боль, их может потребовать госпитализация, чтобы они могли получать жидкости и более сильное обезболивающее через вену.
Детям с большими камнями или камнями, которые не проходят самостоятельно, может потребоваться помощь уролога, врача, специализирующегося на мочевыводящих путях.Уролог может использовать литотрипсию — процедуру, при которой звуковые волны разбивают камень на мелкие кусочки, которые затем проходят по мочевыводящим путям. Хотя это может показаться пугающим, это вполне безопасно и не повреждает почки. Уролог также может удалить камень с помощью зонда, который входит в мочевой пузырь и поднимается по мочеточнику, пока ваш ребенок находится под наркозом. Затем уролог может «схватить» камень и удалить его из организма.
Как предотвратить образование камней в почках
Есть много вещей, которые вы можете помочь своему ребенку сделать, чтобы снизить вероятность развития новых камней в почках.Детям с камнями в почках следует:
Пить много жидкости в течение дня (моча обычно должна иметь очень бледно-желтый цвет). Спросите у своего медицинского работника сумму, подходящую для вашего ребенка. Если у вашего ребенка заболевание почек и ему необходимо ограничить потребление жидкости, обсудите это с командой.
Лимит
соль в рационеЕшьте больше фруктов и овощей, особенно цитрусовых.
Ешьте меньше мяса, полуфабрикатов, фаст-фуда и
газированные напитки.Избегайте еды и напитков с кукурузным сиропом с высоким содержанием фруктозы.
Поддерживайте здоровый вес.
Ешьте рекомендованное количество продуктов и напитков, богатых кальцием. Уменьшение содержания кальция в рационе не рекомендуется и иногда может фактически увеличить риск образования камней. С другой стороны, не принимайте добавки с кальцием, если ваш врач не говорит, что они нужны вашему ребенку.
Ваш врач может также порекомендовать вашему ребенку осмотреть
детский нефролог, специалист по почкам, лечащий детей с камнями в почках.

 Зачастую баланс между этими веществами гораздо более важен, нежели просто их концентрации по отдельности. Эти показатели помогают определить причину нарушенного уровня кальция в организме: недостаток его поступления либо излишнее выделение почками.
Зачастую баланс между этими веществами гораздо более важен, нежели просто их концентрации по отдельности. Эти показатели помогают определить причину нарушенного уровня кальция в организме: недостаток его поступления либо излишнее выделение почками.

 У ряда детей отмечается дрожание пальцев на руках;
У ряда детей отмечается дрожание пальцев на руках;