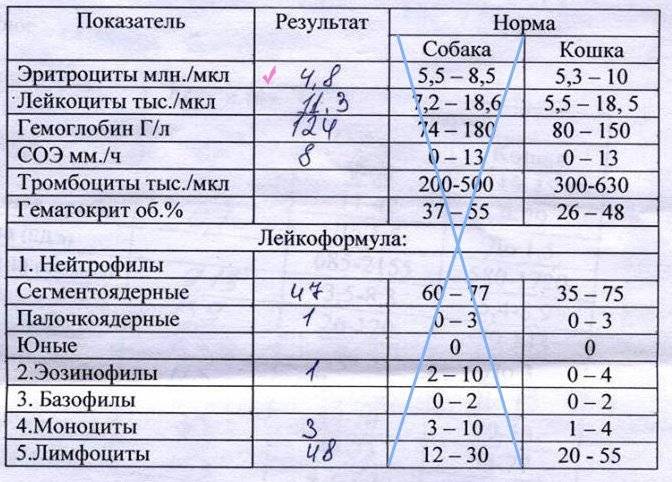
Анализ крови СОЭ | Норма скорости оседания эритроцитов
Показания для сдачи анализа
Кровь является одним из самых информативных ресурсов человеческого организма. Отправив ее на лабораторное исследование можно с высокой точностью диагностировать подавляющее большинство заболеваний. Клинический анализ содержит множество показателей, каждый из которых отражает определенный процесс и функцию, служит важным диагностическим критерием. Однако несмотря на изобилие обследований, самым распространённым и востребованным в клинике МедАрт служит общий анализ крови СОЭ.
Скорость оседания эритроцитов — это важнейший показатель, нередко подтверждающий присутствие воспаления или прочей патологии (в острой и скрытой стадии). Механизм этого анализа достаточно прост, поэтому для получения результата не нужно тратить несколько дней. Эритроциты намного тяжелее плазмы и прочих клеточных элементов, в связи с чем, разместив кровь в вертикально размещённой пробирке, спустя определенный промежуток времени на дне ёмкости образуется специфичный осадок, а вверху появится полупрозрачная жидкость.
Это полностью природное явление, которое возникает в результате воздействия силы тяжести. Эритроциты могут слипаться между собой, формируя целые колонии, оседающие на дне сильно быстрее отдельных элементов. Это объясняется большей массой, что может говорить о наличии проблемы.
Как подготовиться к сдаче анализа
СОЭ входит в список стандартных показателей, которые отображаются во всех исследованиях крови (общих и клинических). Однако особое внимание ему уделяется в следующих ситуациях:
- Подтверждение диагноза
- Профилактическое обследование
- Оценка эффективности назначенного лечения
- Инфекционные и воспалительные патологии
- Аутоиммунные расстройства
- Опухоли (злокачественные и доброкачественные) любой локализации
Многие патологии внутренних органов просекают бессимптомно и нередко выявление отклонения СОЭ от нормы становится поводом начать более детальную диагностику, благодаря чему удаётся определить проблему на ранних этапах и начать эффективное лечение. Чаще всего, после нахождения каких-либо отклонений назначается дополнительный биохимический анализ, позволяющий более детально изучить кровяное русло.
Чаще всего, после нахождения каких-либо отклонений назначается дополнительный биохимический анализ, позволяющий более детально изучить кровяное русло.
Как проводится исследование
Точность этого диагностического метода зависит от многих нюансов: правильная подготовка к сдаче, профессионализм работника лаборатории и качество реагентов. При соблюдении этих условий можно гарантировать получение максимально достоверного результата. И если на последние 2 пункта человек, сдающий кровь, повлиять не может, то подготовительный этап полностью зависит от него. Несмотря на то, что в этом случае не требуется специальная и сложная подготовка, есть ряд обязательных общих правил, которых настоятельно рекомендуется придерживаться.
В первую очередь, за 1 день до сдачи необходимо отказаться от распития алкогольных напитков, а также воздержаться от приема пищи за 4-5 часов. Допускается только питье обычной воды. Также, за час до анализа рекомендуется отказаться от курения.
Во-вторых, если пациент принимает (на постоянной основе или только в данный момент) какие-либо лекарственные препараты, то об этом необходимо заблаговременно сообщить врачу. Некоторые медикаменты могут искажать результаты, из-за чего их приём может быть приостановлен и восстановлен после сдачи крови. В третьих, накануне процедуры не стоит посещать спортивные или тренажёрные залы. Также стоит воздержаться от сильных физических нагрузок и избегать эмоциональных стрессов.
Если же вы сомневаетесь в чем-то, то просто позвоните нам по данному номеру +375(29) 666-30-96 либо запишитесь на консультацию к врачу с помощью нашей онлайн формы.
Как подготовиться
Длительность анализа не превышает 5-10 минут. Как правило, процедура сопровождается незначительной болезненностью и дискомфортом в области прокола, но неприятные ощущения проходят очень быстро. Если необходима капиллярная кровь, то прежде, чем проколоть третий или четвёртый палец левой руки, кожа в этом месте обрабатывается спиртовым ватным шариком. После этого, при помощи специального медицинского лезвия, осуществляется небольшой надрез на подушечке пальца (его глубина не превышает 3 миллиметров). Полученная капля крови утилизируемая стерильной салфеткой, посла чего лаборант проступаете к сбору биоматериала. Собрав нужное количество, раневая поверхность смазывается антисептиком, а на место проколах прикладывается ватка со спиртом.
После этого, при помощи специального медицинского лезвия, осуществляется небольшой надрез на подушечке пальца (его глубина не превышает 3 миллиметров). Полученная капля крови утилизируемая стерильной салфеткой, посла чего лаборант проступаете к сбору биоматериала. Собрав нужное количество, раневая поверхность смазывается антисептиком, а на место проколах прикладывается ватка со спиртом.
Если анализ предусматривает взятие биоматериала из вены, то предплечье пациента стягивается медицинским жгутом или ремешком, после чего он должен немного поработать кулаком (сжать и разжать) для лучшего сосудистого наполнения. Место предполагаемого прокола обрабатывается спиртовой салфеткой, после чего в выбранный сосуд вводится игла, к которой подсоединяется пробирка для накопления выпущенной крови. Набрав достаточное количество биоматериала, игла извлекается, а к ране прикладывается ватка со спиртом.
Для подсчета СОЭ в биологический материал помещается антикоагулянт, не допускающий свертывание. Затем она отправляется в вертикально расположенную ёмкость на 60 минут. Так как удельный вес эритроцитов превышает вес плазмы, сила тяжести спускают их на дно ёмкости. Из-за этого в пробирке образуется 2 видимых слоя: верхний (бесцветная плазма) и нижний (эритроцитарные скопления). Затем лаборант осуществляет замер верхнего слоя. Показатель, соответствующий отметке между эритроцитами и плазменной зоной на пробирочной шкале — это СОЭ (указывается в мм/ч).
Затем она отправляется в вертикально расположенную ёмкость на 60 минут. Так как удельный вес эритроцитов превышает вес плазмы, сила тяжести спускают их на дно ёмкости. Из-за этого в пробирке образуется 2 видимых слоя: верхний (бесцветная плазма) и нижний (эритроцитарные скопления). Затем лаборант осуществляет замер верхнего слоя. Показатель, соответствующий отметке между эритроцитами и плазменной зоной на пробирочной шкале — это СОЭ (указывается в мм/ч).
Сегодня применяется 2 основных способа выявления СОЭ:
- Метод Панченкова. Капилляр разделяется ровно на сто отделений, позже в него добавляется 5% цитрат натрия до уровня «Р». Затем капилляр наполняется биоматериалом до буквы «К». Полученная смесь смешивается и устанавливается вертикально. Оценивание проводится спустя 60 минут.
- Метод Вестергрена. Здесь используется венозная кровь, перемешиваемая с цитратом натрия 3,8% в отношении 4:1. Допускается её смешение с трилот Б с последующим добавлением цитрата натрия или физ раствора в количестве 4:1.
 Исследование осуществляется в пробирках, оснащённых шкалой в 200 мм. Результат оценивается через 60 минут. Эта методика используется повсеместно, а ее принципиальной отличительной чертой является тип применяемых пробирок и мерной шкалы.
Исследование осуществляется в пробирках, оснащённых шкалой в 200 мм. Результат оценивается через 60 минут. Эта методика используется повсеместно, а ее принципиальной отличительной чертой является тип применяемых пробирок и мерной шкалы.
Несмотря на совпадение результатов этих способов, метод Вестергрена славится большей чувствительностью к превышению показателя СОЭ, в связи с чем он считается высокоточным и информативным.
Расшифровка анализа крови MCH
Существует три возможных варианта исхода: соответствие нормальным показателям, увеличение или уменьшение скорости эритроцитарного оседания. Они все имеют свои особенности и план дальнейших действий.
Показатели нормы MCH
Цифра варьируется у разного от пола и возраста. Для новорожденных (до 1 месяца) СОЭ составляет от 1 до 2 мм/ч. Эти границы объясняются пониженной белковой концентрацией. От 1 месяца до полугода он составляет от 12 до 17 мм/ч. Это резкое увеличение нормы объясняется возрастными процессами, возникающими в подрастающем организме. Затем данные стабилизируются — для ребенка до 10 лет нормальными границами считаются цифры от 1 до 10 мм/ч.
Затем данные стабилизируются — для ребенка до 10 лет нормальными границами считаются цифры от 1 до 10 мм/ч.
Так как вязкость крови имеет несколько половых отличий, то норма СОЭ будет различной для мужчин и женщин. У представительниц прекрасного пола от 10 до 50 лет допустимыми границами являются 0-20 мм/ч, а от 50 лет — от 0 до 30 мм/ч. Цифра может изменяться во время беременности, что служит нормальным явлением, но требует контроля лечащего врача. У мужчин от 10 до 50 лет этот показатель должен составлять от 0 до 15 мм/ч, а старше 50 лет — от 0 до 20 мм/ч.
| Возраст, лет | Норма СОЭ |
|---|---|
| Ребенок до 1 месяца | 1-2 мм/ч |
| Ребенок 1 месяц — 6 месяцев | 12-17 мм/ч |
| Ребенок до 10 лет | 1-10 мм/ч |
| Женщина 10-50 | 0-20 мм/ч |
| Женщина старше 50 | 0-30 мм/ч |
| Мужчина 10-50 | 0-15 мм/ч |
| Мужчина старше 50 | 0-20 мм/ч |
На конечный результат оказывает влияние множество факторов: неправильная подготовка, волнение, приём лекарственных препаратов и многое другое.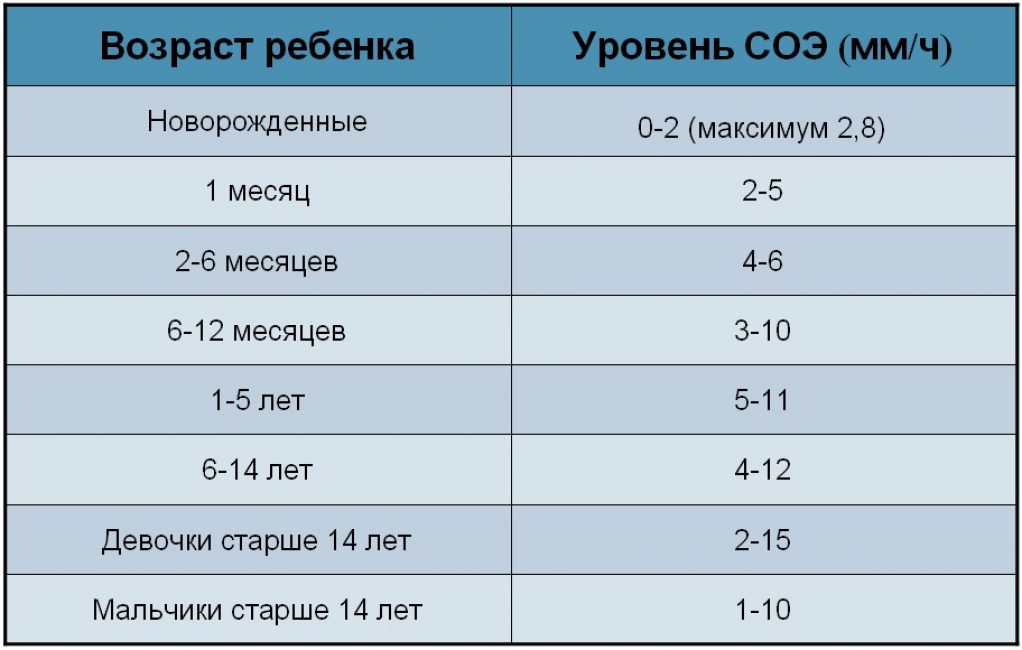 Помимо этого, значение может зависть даже от времени дня. Как правило, максимум определяется около полудня.
Помимо этого, значение может зависть даже от времени дня. Как правило, максимум определяется около полудня.
Повышение СОЭ
Подобный результат может обуславливаться следующими патологиями:
- Инфекция или воспаление.
- Заболевания соединительной ткани (РА, СКВ, васкулит и т.д.).
- Ожоговая болезнь.
- Новообразования разной этиологии и локализации.
- Инфаркт миокарда. В постинфарктном периоде максимум наступает спустя примерно 7 дней (в таком случае вам необходимо обратиться к сосудистому хирургу).
- Анемии. Для этих болезней характерно снижение эритроцитов и повышение скорости их оседания.
- Травмирование.
- Амилоидоз (патология, характеризующаяся формированием патологического белка — амилоида).
Несмотря на несоответствие нормальным границам, если общий анализ крови СОЭ показал увеличение этого показателя, это не обязательно указывает на присутствие проблемы. Такой результат возникает и у здоровых лиц: у женщин во время менструального цикла, в период беременности или у лиц с лишним весом.
Также это возникает при приёме ряда лекарственных веществ, поэтому нужно заранее проконсультироваться с врачом.
Понижение СОЭ
Сниженная скорость оседания эритроцитов нередко сигнализирует о присутствии расстройств водно-солевого обмена или активной мышечной дистрофии. Нередко это симптом эритроцитоза, лейкоцитоза, наследственного сфероцитоза, гепатитов и ДВС-синдрома. Кроме этого, подобный результат характерен для полицитемии и приводящих к ней состояний (ХСН или поражение лёгочной системы). Низкая СОЭ также может быть следствием голодания, вегетарианства, приема ряда стероидных гормонов, а также часто выявляется в 1 и 2 триместре беременности.
Сдать анализ СОЭ а также пройти другие гематологические исследования вы сможете в нашем медицинском центре МедАрт. С помощью современного оборудования вы сможете узнать абсолютно точные показатели, а высококвалифицированные работники грамотно проконсультируют вас по тому или иному вопросу.
повышенное соэ, что делать при высоком СОЭ, анализ, до года, 2, 3 года
Благодаря анализу крови ребенка, можно определить, здоров ли малыш или же у него есть какие-либо заболевания. Это особенно важно, если болезнь протекает скрыто. Для выявления таких скрытых патологий всех деток планово направляют на анализы в определенном возрасте. И анализу крови детей уделяют повышенное внимание.
Это особенно важно, если болезнь протекает скрыто. Для выявления таких скрытых патологий всех деток планово направляют на анализы в определенном возрасте. И анализу крови детей уделяют повышенное внимание.
Одним из важных показателей, определяемых в лаборатории при исследовании крови, выступает СОЭ. Увидев такое сокращение в бланке анализа крови, многие родители не знают, что это означает. Если к тому же анализ выявил повышенную СОЭ в крови у ребенка, это вызывает переживания и тревогу. Чтобы знать, что предпринять при таких изменениях, нужно разобраться, как проводят анализ СОЭ у детей и как расшифровываются его результаты.
Что такое СОЭ и как определяют его значение
Аббревиатурой СОЭ сокращают «скорость оседания эритроцитов», которую находят во время клинического анализа крови. Показатель измеряется в миллиметрах за час. Для его определения кровь, соединенную с антикоагулянтом (это важно, чтобы она оставалась жидкой), оставляют в пробирке, позволяя ее клеткам оседать под воздействием сил гравитации. Через один час измеряется высота верхнего слоя – прозрачной части крови (плазмы) над осевшими вниз кровяными клетками.
Для его определения кровь, соединенную с антикоагулянтом (это важно, чтобы она оставалась жидкой), оставляют в пробирке, позволяя ее клеткам оседать под воздействием сил гравитации. Через один час измеряется высота верхнего слоя – прозрачной части крови (плазмы) над осевшими вниз кровяными клетками.
Сейчас во многих медучреждениях определение СОЭ проводится в приборе-автомате.
Таблица значений нормы
Когда проводится расшифровка анализа крови, все показатели сравнивают с нормативами, которые зависят от возраста детей. Это относится и к скорости оседания красных кровяных клеток, ведь СОЭ сразу после рождения будет одной, в возрасте 2-3 года или 8-9 лет показатель будет другим.
Нормой СОЭ являются такие результаты:
Повышение показателя в возрасте от 27 дня жизни до двух лет считают нормой.
У деток такого возраста СОЭ может достигать 12-17 мм/ч. В подростковом возрасте результаты отличаются у девочек (нормой считают показатель до 14 мм в час) и у мальчиков (нормальной называют СОЭ 2-11 мм в час).
Почему бывает ниже нормы
Отклонения СОЭ от нормы зачастую проявляются повышением этого показателя, а снижение скорости, с которой оседают эритроциты, наблюдается намного реже. Наиболее частой причиной таких изменений выступает повышенная вязкость крови.
Более низкая СОЭ бывает при:
- Обезвоживании, например, вследствие острой кишечной инфекции.
- Пороках сердца.
- Серповидной анемии.
- Ацидозе (понижении рН крови).
- Тяжелом отравлении.
- Резком уменьшении веса.
- Приеме стероидных медикаментов.
- Повышении количества клеток крови (полицитемии).

- Присутствии в крови эритроцитов с измененной формой (сфероцитоз или анизоцитоз).
- Патологиях печени и желчного пузыря, особенно проявляющихся гипербилирубинемией.
Причины повышения СОЭ
Высокая СОЭ у ребенка не всегда свидетельствует о проблемах со здоровьем. Такой показатель может меняться под влиянием разных факторов, иногда безвредных или временно действующих на ребенка. Однако довольно часто увеличение СОЭ выступает признаком болезни, и иногда весьма серьезной.
Неопасные
При таких причинах характерно незначительное повышение СОЭ, например, до 20-25 мм/ч. Такой показатель СОЭ может выявляться:
- При прорезывании зубов.
- При гиповитаминозе.
- Если ребенок принимает ретинол (витамин А).

- При сильных переживаниях или стрессе, например, после длительного плача малыша.
- При строгой диете или голодании.
- При приеме некоторых лекарств, например, парацетамола.
- При ожирении.
- При избытке жирной пищи в рационе крохи или кормящей мамы.
- После вакцинации от гепатита В.
Кроме того, в детском возрасте может выявляться так называемый Синдром повышенного СОЭ. При нем показатель высокий, но у ребенка нет каких-либо жалоб и проблем со здоровьем.
Патологические
При заболеваниях СОЭ повышается намного больше нормы, например, до 45-50 мм/ч и выше. Одной из главных причин более быстрого оседания эритроцитов выступает увеличение количества белка в крови за счет повышения уровня фибриногена и выработки иммуноглобулинов. Это состояние возникает в острую фазу многих заболеваний.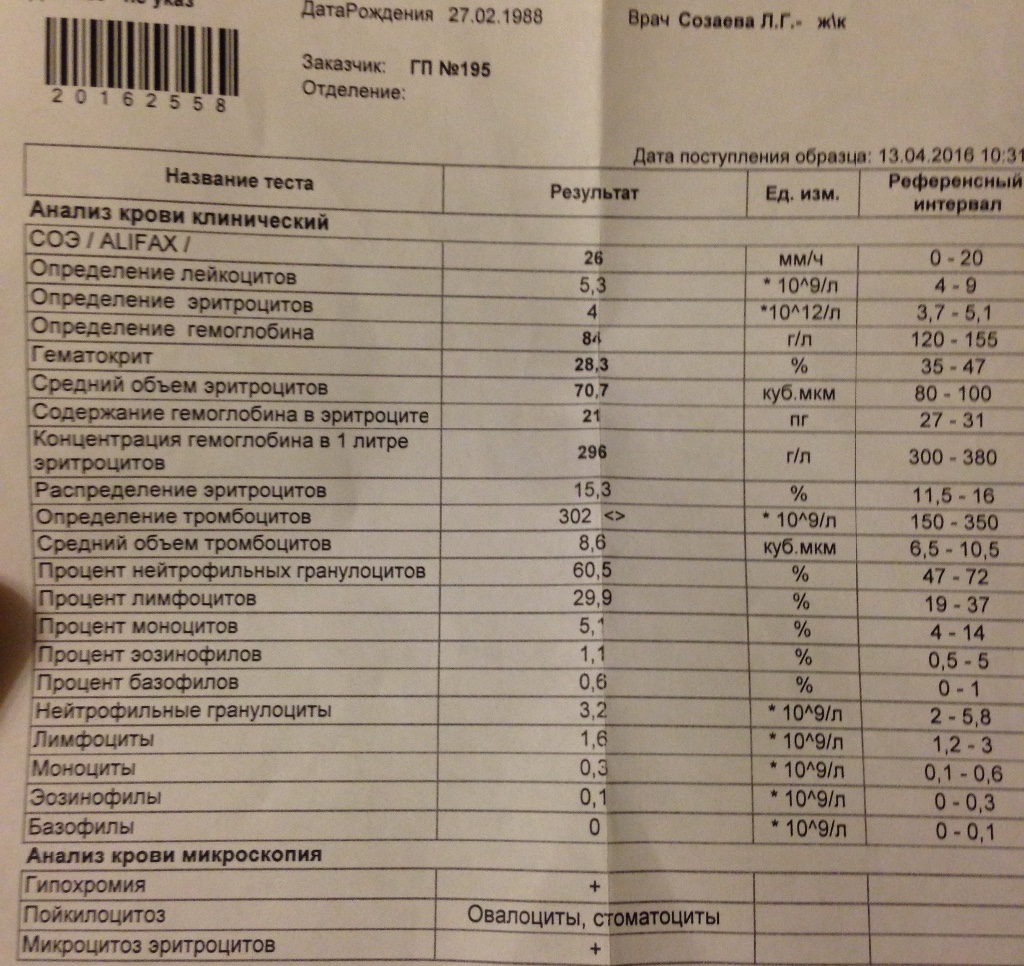
Также аспространенная причина более высокой СОЭ заключается в появлении во время воспалительных заболеваний незрелых эритроцитов. Все эти изменения приводят к более быстрому оседанию кровяных клеток, в результате чего СОЭ повышается.
Увеличение СОЭ наблюдают при:
- Инфекционных заболеваниях. Повышенный показатель нередко диагностируют при бронхите, ОРВИ, скарлатине, гайморите, краснухе, цистите, пневмонии, паротите, а также при туберкулезе и других инфекциях.
- Отравлениях, например, вызванных токсинами в пище или солями тяжелых металлов.
- Гельминтозах и лямблиозе.
- Анемии или гемоглобинопатии.
- Травмах как мягких тканей, так и костей. Также СОЭ повышается в период восстановления после операции.
- Аллергических реакциях. СОЭ повышается и при диатезе, и при анафилактическом шоке.
- Заболеваниях суставов.
- Опухолевых процессах, например, при лейкозе или лимфоме.

- Эндокринных патологиях, к примеру, при сахарном диабете или тиреотоксикозе.
- Аутоиммунных болезнях, в частности, при волчанке.
СОЭ при инфекциях
Наиболее частой патологической причиной увеличения СОЭ выступают инфекционные болезни. При этом определить характер инфекции можно по лейкоцитарной формуле, ведь лейкоциты и СОЭ повышены у ребенка и при вирусной, и при бактериальной инфекции. Однако в случае заражения вирусом в лейкоформуле будет лимфоцитоз. Если же инфекция бактериальная, подсчет лейкоцитов отметит увеличенное число нейтрофилов.
Следует помнить, что для диагностики инфекции учитывают не только изменения в крови, но и клиническую картину, а также анамнез. Кроме того, важно отметить, что после выздоровления показатель СОЭ в течение нескольких месяцев остается повышенным.
О норме СОЭ и причинах повышенных показателей смотрите в следующем видео.
Симптомы
В некоторых случаях ребенка вообще ничего не беспокоит, а изменение СОЭ выявляется при плановом обследовании. Однако нередко высокая СОЭ является признаком болезни, поэтому у малышей будет и другая симптоматика:
- Если эритроциты оседают быстрее из-за сахарного диабета, у ребенка будет отмечаться повышенная жажда, учащение мочеиспусканий, снижение массы тела, возникновение кожных инфекций, молочницы и другие признаки.
- При повышении СОЭ из-за туберкулеза ребенок будет терять вес, жаловаться на недомогание, кашель, боли в груди, головные боли.
 Родители заметят у него небольшое повышение температуры и ухудшенный аппетит.
Родители заметят у него небольшое повышение температуры и ухудшенный аппетит. - При такой опасной причине повышения СОЭ, как онкопроцесс, у малыша снизится иммунитет, увеличатся лимфоузлы, появится слабость, уменьшится вес.
- Инфекционные процессы, при которых СОЭ повышается чаще всего, будут проявляться резким подъемом температуры, учащением сердцебиений, одышкой и другими признаками интоксикации.
Что делать
Так как наиболее часто высокая СОЭ сигнализирует врачу о наличии в организме ребенка воспалительного процесса, изменение такого показателя не должно оставаться без внимания педиатра. При этом действия медиков определяются наличием у ребенка каких-либо жалоб.
Как правило, активность болезни и уровень СОЭ имеют прямую связь – чем обширнее воспаление и сильнее выражена болезнь, тем выше будет СОЭ.
И поэтому показатели 13 мм/ч или 16 мм/ч не настолько насторожат педиатра, как СОЭ 30, 40 или 70 мм/ч.
Если каких-либо проявлений болезни у ребенка нет, а СОЭ в анализе крови высокая, врач направит ребенка на дополнительное обследование, которое будет включать биохимический и иммунологический анализ крови, рентген грудной клетки, анализ мочи, ЭКГ и другие методы.
Если никаких патологий выявлено не будет, а повышенное СОЭ, например, 28 мм/ч, будет оставаться единственным настораживающим симптомом, педиатр через некоторое время направит малыша на пересдачу клинического анализа крови. Также ребенку порекомендуют определить С-реактивный белок в крови, по которому судят об активности воспаления в организме.
Если увеличение СОЭ выступает симптомом какого-либо заболевания, педиатр назначит медикаментозное лечение. Как только ребенок выздоровеет, показатель вернется к нормальным значениям. При инфекционной болезни ребенку назначат антибиотики и другие лекарства, при аллергии малышу выпишут антигистаминные препараты.
При инфекционной болезни ребенку назначат антибиотики и другие лекарства, при аллергии малышу выпишут антигистаминные препараты.
В любом случае, родителям следует понимать, что повышение СОЭ не представляет собой самостоятельную болезнь, а выступает лишь одним из симптомов. При этом лечение должно быть направлено на причину, из-за которой эритроциты крови оседают быстрее.
Как сдавать анализ
Чтобы избежать ложноположительного результата (повышение СОЭ без наличия воспаления в организме), важно правильно сдать анализ крови. На СОЭ влияет довольно много факторов, так что при сдаче анализа рекомендуется проводить его натощак и в спокойном состоянии.
- Не следует сдавать кровь после рентген-обследования, приема пищи, долгого плача или физиотерапии.
- Желательно, чтобы ребенок ел до забора крови не позже, чем за 8 часов.

- Кроме того, за два дня до обследования из детского рациона следует исключить очень калорийную и жирную пищу.
- В день перед анализом ребенку не следует давать жареные или копченые блюда.
- Непосредственно перед забором крови малыша нужно успокоить, ведь капризы и переживания провоцируют повышение СОЭ.
- Не рекомендуется приходить в поликлинику и сразу сдавать кровь – лучше, чтобы ребенок некоторое время отдохнул после улицы в коридоре и был спокоен.
Рекомендуем посмотреть выпуск программы Доктора Комаровского, в котором подробно освещается тема клинического анализа крови у детей
К проблеме прорезывания зубов у детей
PERINATOLOGIYA I PEDIATRIYA. 2015.2(62):47-51;doi10.15574/PP.2015.62.47
2015.2(62):47-51;doi10.15574/PP.2015.62.47
К проблеме прорезывания зубов у детей
Левадная Л. А.
Национальный медицинский университет имени А.А. Богомольца, г. Киев, Украина
Цель — определить основные изменения в организме ребенка, которые сопровождают прорезывание молочных зубов.
Пациенты и методы. При обследовании детей использовались данные анамнеза и лабораторная диагностика. Наблюдалось 30 детей в возрасте от 6 месяцев до 2 лет, у которых прорезывались молочные зубы.
Результаты. Установлено, что у большинства детей был выявлен симптомокомплекс прорезывания молочных зубов, который включал повышение температуры тела, послабление стула, насморк. Кроме того, у всех обследованных детей наблюдалось слюнотечение, плаксивость, нарушение сна, беспокойство, снижение аппетита. Данные явления отмечались у детей, которые имели патологическое течение антенатального и интранатального периодов.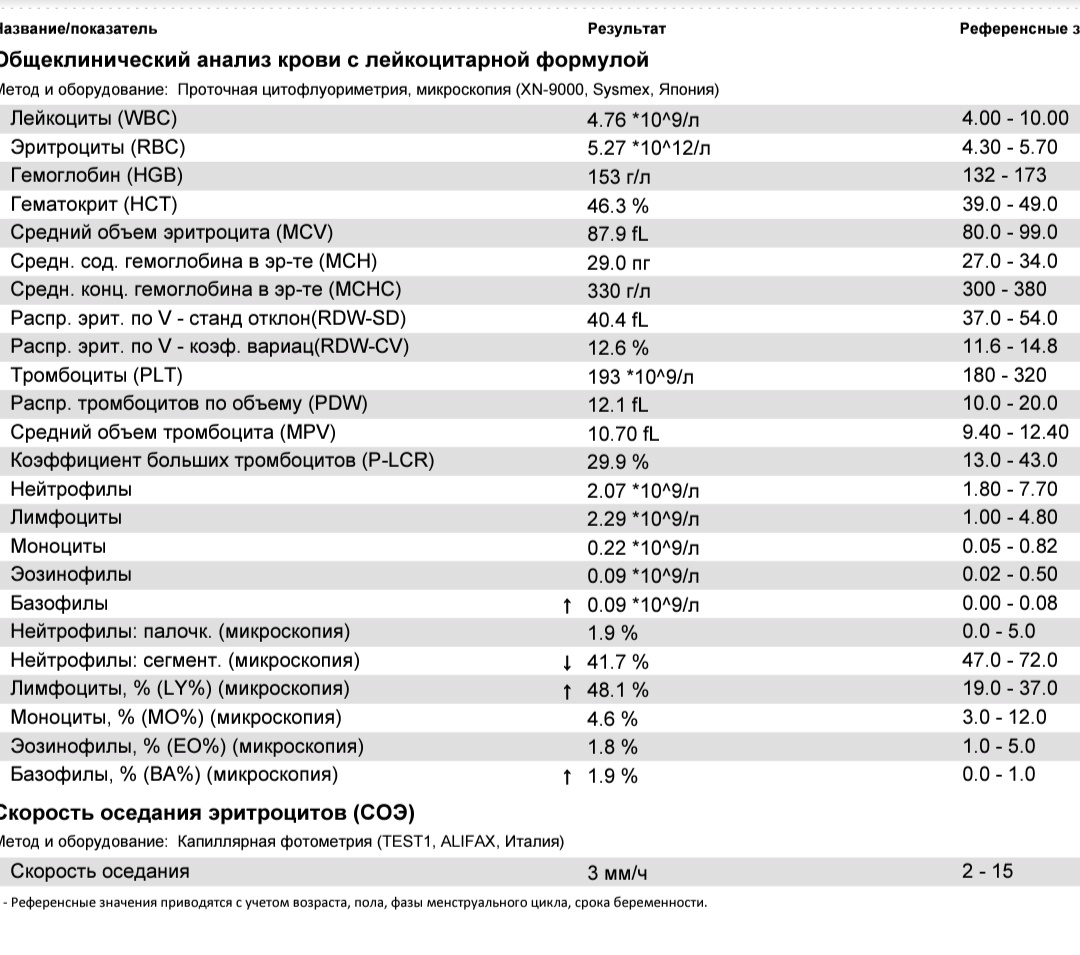 При оценке лабораторных данных у детей в общем анализе крови выявлялось повышение СОЭ в пределах 15–17 мм/час у 12 (60%) детей, лейкоцитоз со сдвигом лейкоцитарной формулы влево — у 10 (50%) детей, лимфоцитоз — у 8 (40%) детей. Эти изменения связанные, больше всего, с особенностями функционирования и становления иммунной системы. Все дети, родители которых обратились относительно жалоб у своих детей на насморк, были осмотрены ЛОР-врачом, который не обнаружил никакой острой патологии со стороны данной системы.
При оценке лабораторных данных у детей в общем анализе крови выявлялось повышение СОЭ в пределах 15–17 мм/час у 12 (60%) детей, лейкоцитоз со сдвигом лейкоцитарной формулы влево — у 10 (50%) детей, лимфоцитоз — у 8 (40%) детей. Эти изменения связанные, больше всего, с особенностями функционирования и становления иммунной системы. Все дети, родители которых обратились относительно жалоб у своих детей на насморк, были осмотрены ЛОР-врачом, который не обнаружил никакой острой патологии со стороны данной системы.
Выводы. Прорезывание зубов является физиологическим процессом и в большинства детей не вызывает никаких серьезных осложнений и жалоб. Дети с любыми жалобами в период прорезывания зубов должны быть осмотрены врачом для исключения патологии и ее своевременного лечения.
Ключевые слова: дети, зубы, синдром прорезывания.
Норма СОЭ у ребенка. Причины пониженной и повышенной СОЭ
При диагностике заболеваний врачи проверяют норму СОЭ в крови у ребенка. Не многие знают, что такое СОЭ и как этот показатель отображает состояние здоровья человека. Однако этот анализ способен узнать о наличие серьезных болезней еще на ранних стадиях. Что такое СОЭ и по каким причинам она может отклоняться от нормы у детей? Какая в крови норма СОЭ у ребенка от нуля до 18 лет в таблице.
Не многие знают, что такое СОЭ и как этот показатель отображает состояние здоровья человека. Однако этот анализ способен узнать о наличие серьезных болезней еще на ранних стадиях. Что такое СОЭ и по каким причинам она может отклоняться от нормы у детей? Какая в крови норма СОЭ у ребенка от нуля до 18 лет в таблице.
Норма СОЭ в крови у ребенка:
Содержание:
СОЭ расшифровывается как скорость оседания эритроцитов. Как известно, кровь состоит из двух частей: жидкая — плазма и плотная — эритроциты. При проведении анализа у ребенка берут кровь из вены или из пальца, помещают в мерную трубку и разводят специальным препаратом, который блокирует свертываемость крови. Затем следят за скоростью оседания эритроцитов, измеряя ее в миллиметрах в час. Именно этот результат и есть СОЭ.
Важно знать, что для каждого возраста есть своя норма СОЭ. У новорожденного ребенка норма СОЭ меняется буквально за несколько дней, поэтому показатели могут резко отличаться. У взрослого же норма меняется лишь в особых случаях, например беременность и прием препаратов.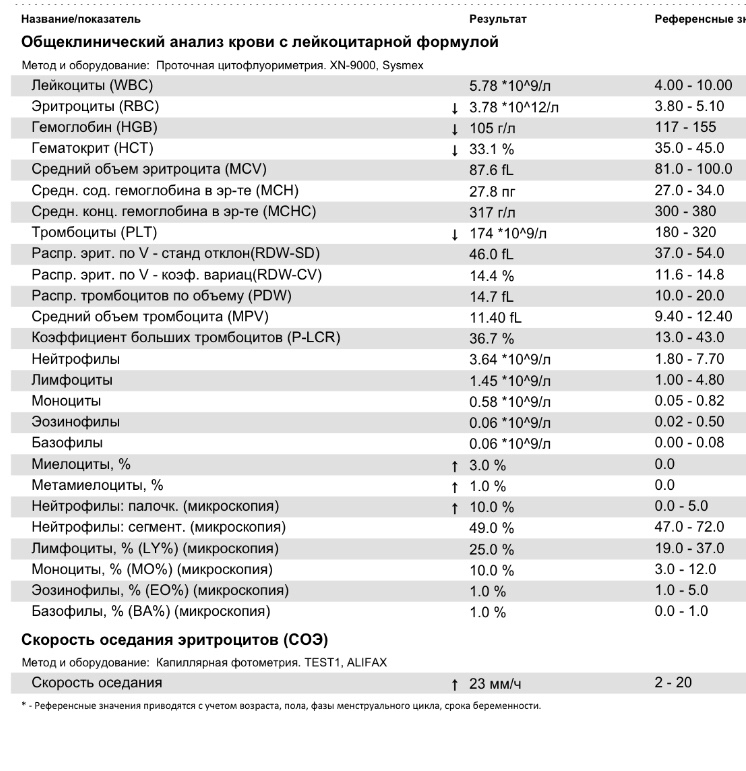
Норма СОЭ у ребенка до года
СОЭ может меняться от многих факторов, например от эмоционального состояния ребенка. Именно поэтому диапазон нормы так велик. Ниже указана норма СОЭ у ребенка с рождения до года.
| Возраст ребенка | Норма СОЭ (мм./час) |
| От 0 до 5 дней | От 1 до 2,7 |
| От 5 дней до 9 дней | От 2 до 4 |
| От 9 дней до 2 недель | От 4 до 9 |
| 1 месяц | От 3 до 6 |
| От 2 месяцев до полугода | От 5 до 8 |
| От 7 месяцев до 1 года | От 4 до 10 |
Норма СОЭ от 1 года до 18 лет
| Возраст ребенка | Норма СОЭ (мм./час) |
| От 1 года до 2 лет | От 5 до 9 |
| От 2 до 5 лет | От 5 до 12 |
| От 3 до 8 лет | От 6 до 11 |
| От 9 до 12 лет | От 3 до 10 |
| От 13 до 15 лет | От 7 до 12 |
| От 16 до 18 лет | От 7 до 14 |
Причины повышения СОЭ у ребенка
Повышенная СОЭ у ребенка — повод обратиться к медицинскому обследованию.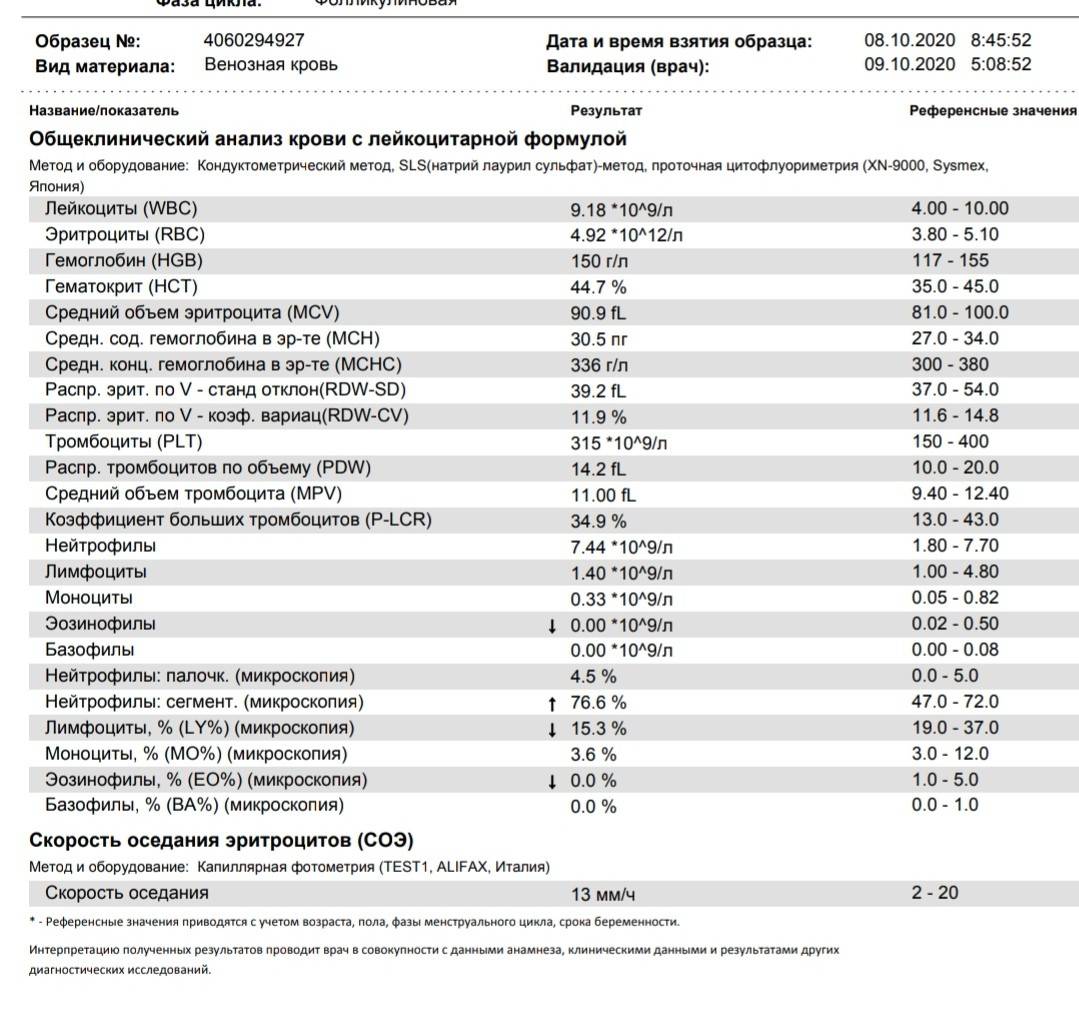 Однако для того, чтобы поставить точный диагноз, одного показателя СОЭ — мало, важно принимать во внимание другие симптомы.
Однако для того, чтобы поставить точный диагноз, одного показателя СОЭ — мало, важно принимать во внимание другие симптомы.
Увеличение СОЭ может говорить о наличие какого-то воспалительного процесса или серьезного заболевания. Но не всегда высокая скорость оседания эритроцитов говорит о болезни. На увеличение СОЭ могут повлиять:
- Нехватка витаминов — авитаминоз;
- Прорезание зубов;
- Перевозбужденная нервная система;
- Прием некоторых лекарств;
- Изменения в режиме питания;
- Гельминтоз (глисты).
Если все эти факторы исключены, тогда о повышении СОЭ может говорить наличие заболевания. К причинам повышения СОЭ относят:
- Инфекция;
- Аллергия;
- Онкологические заболевания;
- Гормональный сбой;
- Травма или ожог;
- Сахарный диабет;
- Анемия.
Причины пониженного СОЭ у ребенка
В медицинской практике понижение СОЭ встречается гораздо реже, нежели его повышение. Снизить скорость оседания эритроцитов могут:
Снизить скорость оседания эритроцитов могут:
- Сердечные заболевания;
- Гемофилия (малокровие)
- Истощение организма или обезвоживание;
- Нарушение функций печени;
- Аутоиммунные заболевания;
- Нарушение кровообращения;
- Изменения кислотно-щелочного баланса в организме.
Важно знать!
Иногда результаты анализов могут быть ложными. Такое встречается по вине других факторов, которые влияют на скорость эритроцитов. К ним относится:
- Лишний вес;
- Недавняя вакцинация от гепатита В;
- Прием витамина А;
- Проблемы с почками.
У самого повышения или понижения СОЭ симптомов нет. Ребенок может вполне нормально себя чувствовать при отклонениях СОЭ от нормы. У каждого сопутствующего заболевания есть свои симптомы, на которые стоит обратить внимание:
- Жажда, увеличение количества выпитой воды и частые мочеиспускания могут быть симптомом сахарного диабета.
- Увеличение лимфоузлов, слабость и снижение иммунитета может стать признаком онкологии.

- Боли в груди и кашель при изменениях нормы СОЭ говорят о туберкулезе.
- Вирусам и инфекциям сопутствуют: повышение температуры, головные боли, одышка.
- Иногда повышенная или пониженная СОЭ — просто индивидуальная особенность ребенка.
После лечения заболевания, которому сопутствовало изменение СОЭ, не стоит бежать делать повторный анализ. СОЭ может приходить в норму 1-2 месяца.
Сдать анализ крови на скорость оседания эритроцитов СОЭ
Состав крови человека очень чувствителен к любым изменениям в работе организма. Именно поэтому одним из самых распространенных лабораторных анализов является общий анализ крови. Аббревиатура СОЭ в этом анализе хорошо знакома каждому человеку, который хотя бы один раз в жизни болел и сдавал общий анализ крови. Этот показатель помогает заподозрить множество заболеваний — от инфекций до опухолей, показывает наличие и интенсивность воспалительного процесса в организме.
Что такое СОЭ
В основе методики анализа крови на скорость оседания эритроцитов (СОЭ) лежат законы физики.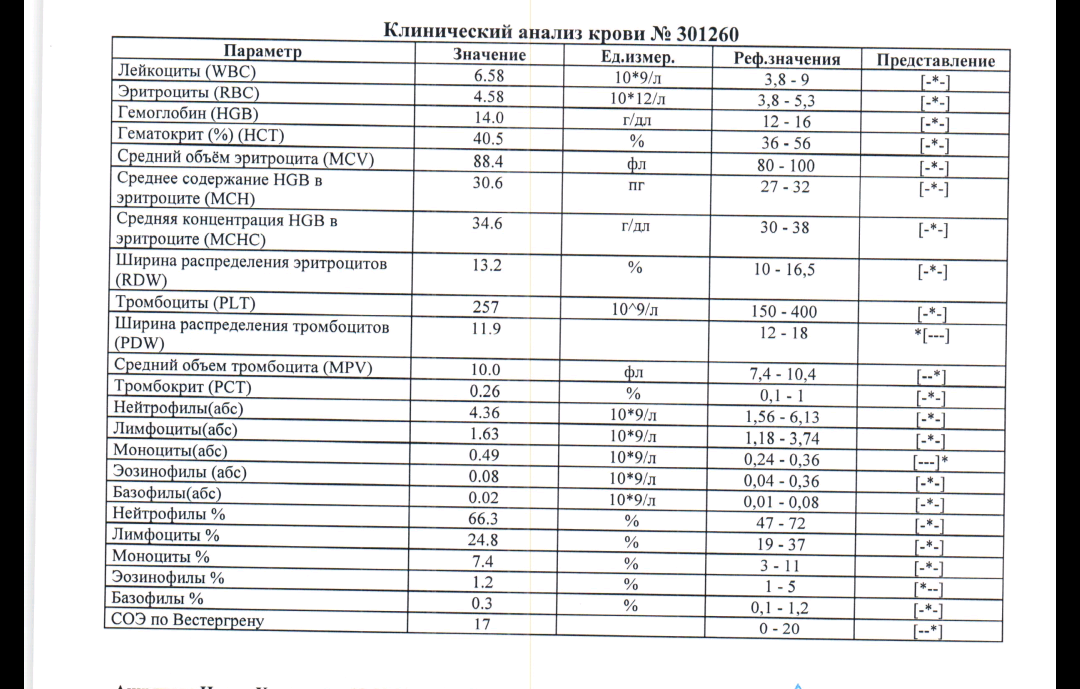 Дело в том, что эритроциты значительно тяжелее плазмы крови и других форменных элементов, поэтому если кровь оставить в вертикально установленной пробирке, то через некоторое время на ее дне появится густой бордовый эритроцитарный осадок, а сверху останется полупрозрачная жидкость (плазма и буферный слой остальных элементов крови). Это совершенно естественный процесс, обусловленный действием силы тяжести. Эритроциты способны «слипаться» друг с другом, образуя комплексы. Последние оседают на дно значительно быстрее отдельно существующих эритроцитарных клеток за счет большей массы. При воспалительном процессе способность эритроцитов к образованию комплексов, как правило, существенно повышается, следовательно, скорость их оседания повышается, что приводит к повышению СОЭ.
Дело в том, что эритроциты значительно тяжелее плазмы крови и других форменных элементов, поэтому если кровь оставить в вертикально установленной пробирке, то через некоторое время на ее дне появится густой бордовый эритроцитарный осадок, а сверху останется полупрозрачная жидкость (плазма и буферный слой остальных элементов крови). Это совершенно естественный процесс, обусловленный действием силы тяжести. Эритроциты способны «слипаться» друг с другом, образуя комплексы. Последние оседают на дно значительно быстрее отдельно существующих эритроцитарных клеток за счет большей массы. При воспалительном процессе способность эритроцитов к образованию комплексов, как правило, существенно повышается, следовательно, скорость их оседания повышается, что приводит к повышению СОЭ.
Результат анализа СОЭ отражает степень оседания эритроцитов в пробе крови за определённый период времени.
СОЭ – неспецифичный, но чувствительный показатель и поэтому может отреагировать ещё на доклинической стадии (при отсутствии симптомов заболевания).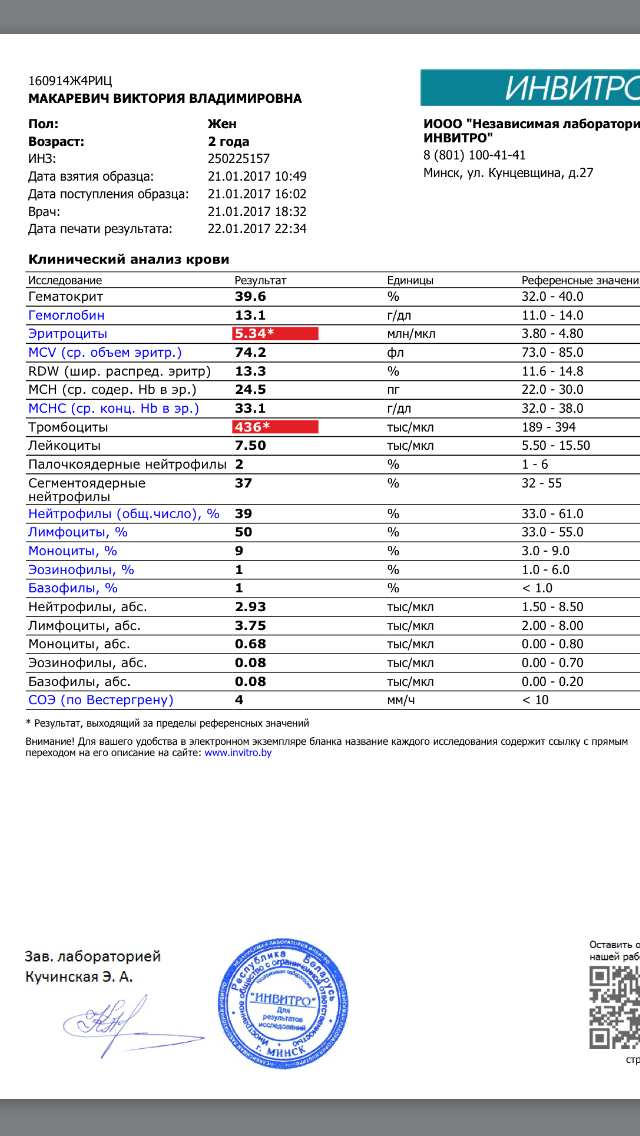
Высокое СОЭ, что это значит?
Повышение СОЭ наблюдается не только при патологических изменениях в организме: анемиях, многих инфекционных, онкологических и ревматологических заболеваниях, инфарктах и инсультах, но и при некоторых физиологических состояниях. Например, в течение дня возможно колебание значений, максимальный уровень отмечается в дневное время, резкое повышение показателя наблюдается у беременных, а незначительное увеличение СОЭ может зависеть даже от типа питания: диета или голодание ведут к изменениям в анализе крови и в той или иной мере сказываются на СОЭ.
Важно и то, что при большинстве заболеваний рост СОЭ начинается не сразу, а спустя сутки, а после выздоровления, восстановление этого показателя до нормы может длиться до четырех недель.
СОЭ у ребенка крайне необходимый показатель, ведь ребенок, особенно в раннем возрасте, не может оценить тяжесть своего состояния и рассказать о симптомах недомогания.
Не стоит волноваться, если врач выписывает вашему ребенку направление на анализ крови, включающий СОЭ.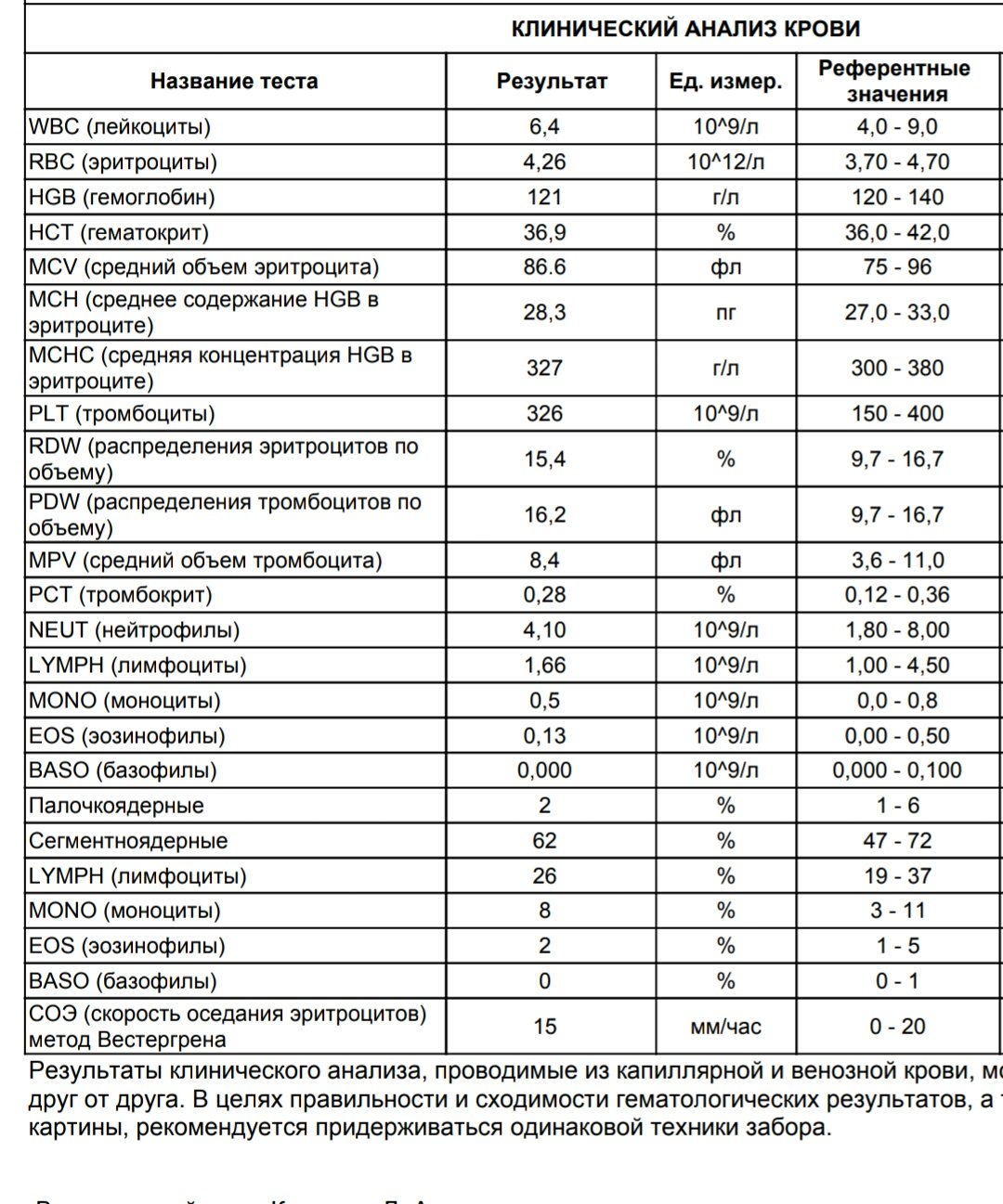 Это — стандартная процедура, которая позволяет контролировать состояние здоровья человека в любом возрасте — как при наличии жалоб, так и при их отсутствии. Поэтому, даже если дети чувствуют себя хорошо, сдавать кровь на СОЭ стоит как минимум один раз в год.
Это — стандартная процедура, которая позволяет контролировать состояние здоровья человека в любом возрасте — как при наличии жалоб, так и при их отсутствии. Поэтому, даже если дети чувствуют себя хорошо, сдавать кровь на СОЭ стоит как минимум один раз в год.
Как правильно сдавать анализ на СОЭ
Важную роль в достоверности результатов оценки СОЭ играет подготовка к манипуляции. Дело в том, что белки в крови появляются не только при воспалении, но и в некоторых физиологических ситуациях — например, сразу после еды, физической нагрузки и в результате стресса. В зависимости от метода, которым будет определяться СОЭ, образец крови возьмут из пальца или из вены.
В современных лабораториях используются автоматические счётчики СОЭ, которые самостоятельно забирают пробу крови и разводят её антикоагулянтом в нужной пропорции. Кроме того, технологические особенности прибора позволяют в автоматическом режиме производить поправки на температуру окружающего воздуха.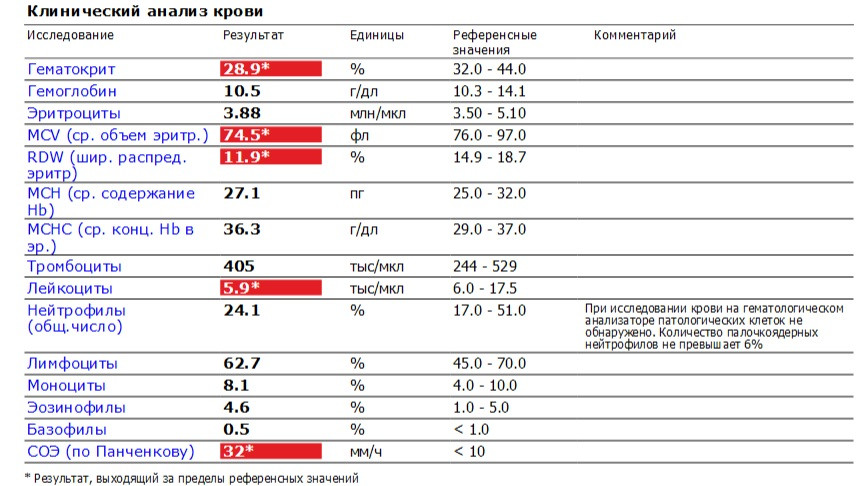
Норма СОЭ в крови
Существуют несколько методов определения СОЭ. Причём, норма СОЭ в этих методах различная и не взаимозаменяема.
Результаты, получаемые при определении СОЭ разными методами совпадают только если речь идёт о нормальных значениях. В случае сравнения результатов СОЭ, полученных разными методами обязательно необходимо проконсультироваться с лечащим доктором.
Интерпретация анализа СОЭ — процесс индивидуальный. В разных ситуациях полученные результаты могут говорить о норме и о патологии, поэтому только врач может сделать заключение, опираясь на общую клиническую картину и историю болезни.
Где сдать анализ СОЭ?
Кровь из вены на общий анализ и определение СОЭ можно сдать в любом пункте Синэво.
Сдать анализ крови на СОЭ можно в Минске, Барановичах, Бобруйске, Борисове, Бресте, Витебске, Ганцевичах, Гомеле, Гродно, Жлобине, Лиде, Могилеве, Мозыре, Молодечно, Новогрудке, Новополоцке, Орше, Пинске, Полоцке, Речице, Светлогорске, Слуцке, Сморгони, Солигорске.
Анализ крови на СОЭ в Москве, клинический, биохимический
2017
Анализ крови на СОЭ
Анализ крови на СОЭ
KDL
Группа компаний KDL
СОЭ — скорость оседания эритроцитов — это традиционный, известный много лет лабораторный показатель, не утративший своей актуальности и сейчас.
Что это такое и зачем его сдавать?
Анализ крови на СОЭ, или просто СОЭ (так обычно называется этот тест) широко используется врачами для оценки наличия воспалительного процесса в организме. Суть теста состоит в измерении скорости оседания (падения вниз) эритроцитов крови в пробирке. Обычно, при текущем воспалении, когда состав белков крови изменен, скорость оседания увеличивается. При своей высокой чувствительности тест недостаточно специфичный. Повышение СОЭ у женщин может наблюдаться во время беременности и в послеродовом периоде, при приеме гормональных препаратов, в том числе оральных контрацептивов. У мужчин повышение СОЭ могут вызвать экстремальные физические нагрузки.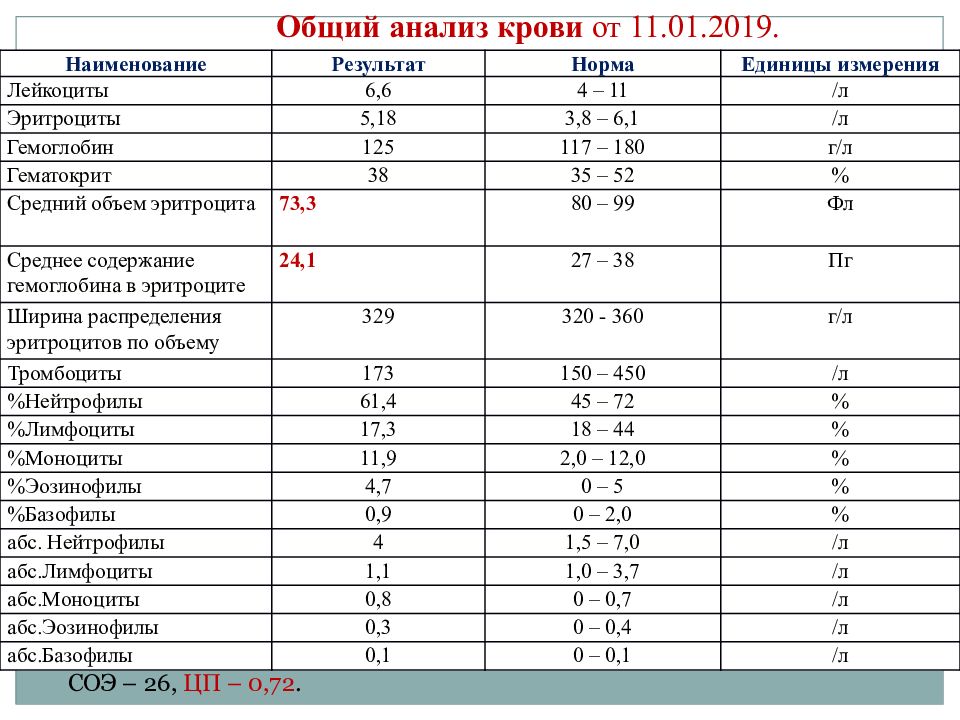 Вполне закономерно повышается СОЭ у детей и взрослых при бактериальных и вирусных инфекциях, ревматических заболеваниях, после травм и операций.
Вполне закономерно повышается СОЭ у детей и взрослых при бактериальных и вирусных инфекциях, ревматических заболеваниях, после травм и операций.
Показатели воспаления: СОЭ и С-реактивный белок — в чем разница?
Врачи отмечают, что этот показатель легко увеличивается при начале заболевания, а вот в норму приходит нередко с опозданием. Человек может уже выздороветь, а скорость оседания эритроцитов еще пару недель может оставаться повышенной. Поэтому при острых заболеваниях более удобным показателем воспаления считается С-реактивный белок (СРБ). С-реактивный белок быстро возрастает в начале заболевания и так же быстро возвращается к норме при выздоровлении.
СОЭ остается важным тестом при диагностике ревматических заболеваний и онкологических процессов. Если врач обнаруживает у пациента существенное повышение СОЭ, которое держится на протяжении более четырех недель, то он назначает тщательное развернутое обследование, чтобы определить причину сбоя в организме.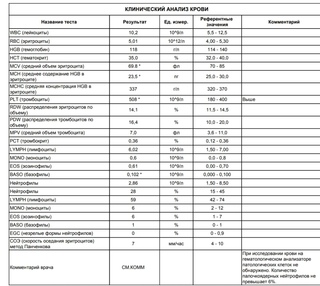 Обычно анализ на СОЭ сдают вместе с общим (клиническим) анализом крови, либо с биохимическим исследованием. Многие врачи назначают клинический анализ крови с лейкоцитарной формулой и СОЭ одновременно, чтобы полностью оценить тяжесть состояния пациента и течение воспалительного или инфекционного процесса.
Обычно анализ на СОЭ сдают вместе с общим (клиническим) анализом крови, либо с биохимическим исследованием. Многие врачи назначают клинический анализ крови с лейкоцитарной формулой и СОЭ одновременно, чтобы полностью оценить тяжесть состояния пациента и течение воспалительного или инфекционного процесса.
Как подготовиться к анализу?
Проведение анализа на СОЭ не требует от пациента сложной подготовки. Как и многие другие исследования крови, данный тест проводят натощак или через 3 часа после последнего приема пищи.
Сдать анализ крови СОЭ предлагает сеть клинико-диагностических лабораторий KDL, с офисами в Москве и многих других регионах страны. Для удобства наших пациентов у нас есть собственная выездная служба.
Помните, что расшифровка анализа — прерогатива врача, только специалист может правильно оценить полученные данные и назначить лечение, если это необходимо.
Сдать анализ СОЭ (Cкорость Оседания Эритроцитов, ESR)
Метод определения
Смотрите в описании.
Важно! Результаты, полученные методами Панченкова и Вестергрена, совпадают в области нормальных значений, в зоне повышенных значений результаты, полученные методом Вестергрена обычно выше, чем полученные методом Панченкова.
Исследуемый материал
Смотрите в описании
Доступен выезд на дом
Онлайн-регистрация
СОЭ – неспецифичный маркер воспаления.
Синонимы: Реакция оседания эритроцитов; РОЭ.
Westergren sedimentation rate; Erythrocyte Sedimentation Rate; ESR; Sed Rate; Sedimentation Rate.
Краткое описание исследования СОЭ
Неспецифический показатель, отражающий изменения белкового состава плазмы крови.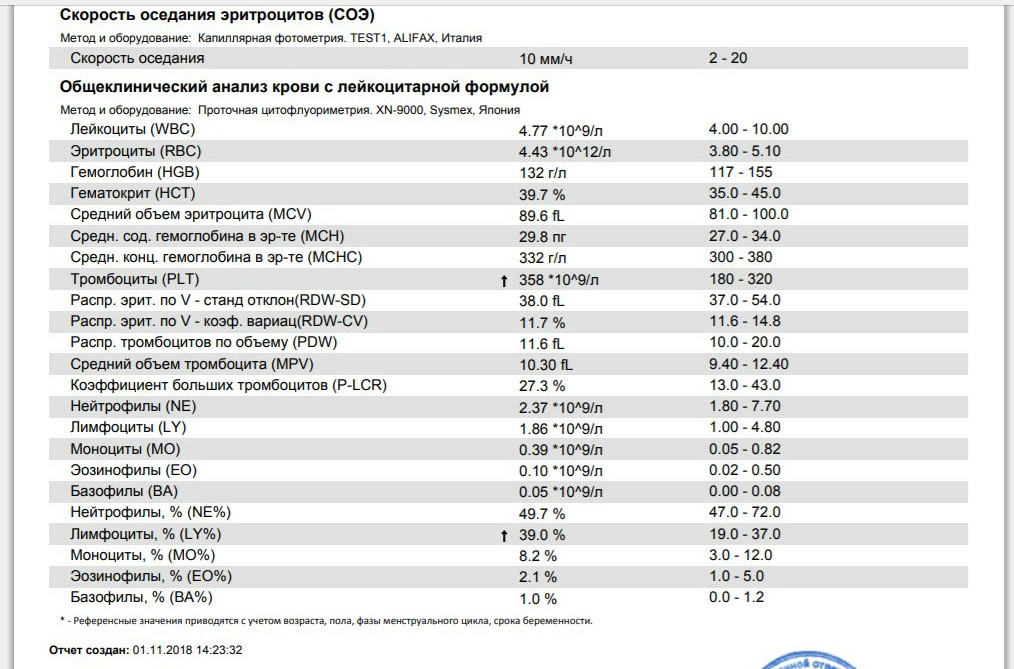 В основном, используется для диагностики воспалительных состояний и мониторинга их течения. Классический принцип измерения СОЭ заключается в том, что, при помещении определенного объема крови, смешанного с цитратом натрия, в вертикально стоящую пробирку или капилляр, эритроциты под влиянием силы тяжести будут оседать вниз, тогда как силы отталкивания, возникающие между отрицательно заряженными мембранами эритроцитов, будут этому оседанию препятствовать.
В основном, используется для диагностики воспалительных состояний и мониторинга их течения. Классический принцип измерения СОЭ заключается в том, что, при помещении определенного объема крови, смешанного с цитратом натрия, в вертикально стоящую пробирку или капилляр, эритроциты под влиянием силы тяжести будут оседать вниз, тогда как силы отталкивания, возникающие между отрицательно заряженными мембранами эритроцитов, будут этому оседанию препятствовать.
Величина СОЭ измеряется как высота столбика плазмы над форменными элементами, образовавшегося за 1 час.
Соответственно, единицы измерения СОЭ – миллиметры в час (мм/час). При появлении в плазме крови большого количества белков острой фазы воспаления, к которым относят фибриноген, С-реактивный белок, альфа- и гамма-глобулины и др., или парапротеинов, сила отталкивания между эритроцитами снижается, и эритроциты оседают быстрее. На скорость оседания эритроцитов также оказывают влияние их морфология (пойкилоцитоз эритроцитов исследуемой пробы приводит к занижению СОЭ, сглаживание формы эритроцитов, напротив, может СОЭ ускорять), а также величина гематокрита (снижение гематокрита приводит к завышению СОЭ).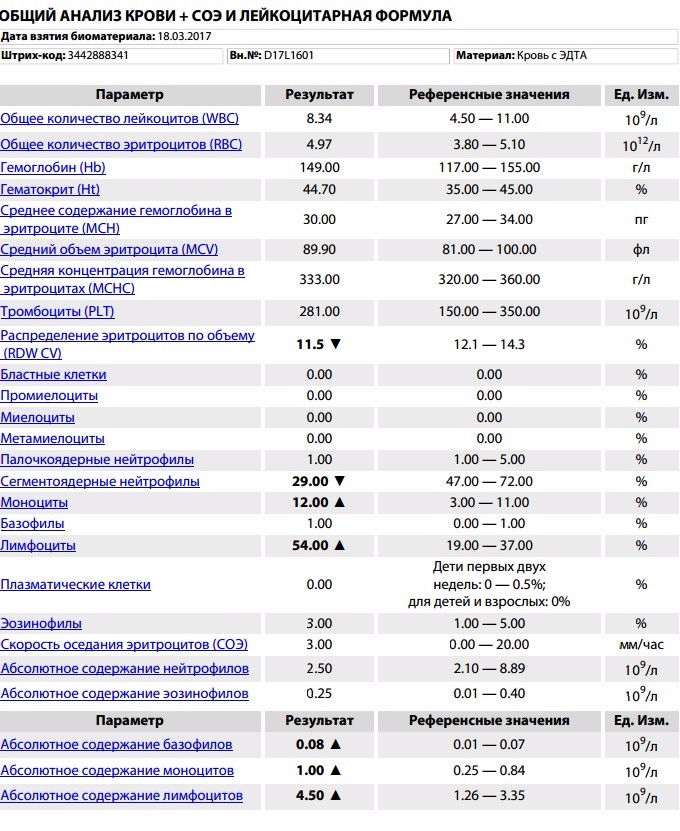 При острых воспалительных заболеваниях СОЭ обычно повышается спустя сутки после начала заболевания, тогда как нормализация этого показателя после выздоровления происходит медленнее, и может занять от нескольких дней до двух, и более, недель. Также в современной лабораторной практике применяются модифицированные методики измерения СОЭ, позволяющие ускорить и автоматизировать выполнение этого теста. С помощью математического алгоритма результаты, полученные этими методами, приводятся к шкалам классических методов (по Вестергрену и по Панченкову), и так же выдаются в привычных единицах, мм/час. В ИНВИТРО для выполнения исследования СОЭ используется три методики: СОЭ из венозной крови выполняют из отдельных пробирок с цитратом натрия, с использованием автоматического анализатора СОЭ SRS II (Greiner Bio-One, Австрия). В тех случаях, когда это невозможно, исследование может быть выполнено микрометодом (TEST1, Alifax, Италия) или по Панченкову из ЭДТА-стабилизированной крови.
При острых воспалительных заболеваниях СОЭ обычно повышается спустя сутки после начала заболевания, тогда как нормализация этого показателя после выздоровления происходит медленнее, и может занять от нескольких дней до двух, и более, недель. Также в современной лабораторной практике применяются модифицированные методики измерения СОЭ, позволяющие ускорить и автоматизировать выполнение этого теста. С помощью математического алгоритма результаты, полученные этими методами, приводятся к шкалам классических методов (по Вестергрену и по Панченкову), и так же выдаются в привычных единицах, мм/час. В ИНВИТРО для выполнения исследования СОЭ используется три методики: СОЭ из венозной крови выполняют из отдельных пробирок с цитратом натрия, с использованием автоматического анализатора СОЭ SRS II (Greiner Bio-One, Австрия). В тех случаях, когда это невозможно, исследование может быть выполнено микрометодом (TEST1, Alifax, Италия) или по Панченкову из ЭДТА-стабилизированной крови.
Сравнение методов определения СОЭ, используемых в ИНВИТРО
| Название метода | Принцип | Анализатор/ручная методика | Шкала |
| СОЭ по Вестергрену | Измерение высоты столбика плазмы над форменными элементами | SRS II | 0 – 200 мм/час |
| СОЭ по Панченкову | Измерение высоты столбика плазмы над форменными элементами | Ручная методика | 0 – 100 мм/час |
| Микрометод | Измерение скорости агрегации эритроцитов в проточной камере | TEST1 | 0 – 200 мм/час |
Исследуемый материал
Венозная кровь – отдельная пробирка с цитратом/ЭДТА-стабилизированная цельная кровь.
Капиллярная кровь – цельная кровь, стабилизированная ЭДТА.
Из капиллярной крови СОЭ выполняют только по методу Панченкова (шкала измерения – 100 мм). В любом случае, методика, по которой было проведено исследование, указывается при выдаче результата.
Что следует учесть при определении СОЭ
В клинических исследованиях не была показана эффективность определения СОЭ при скрининге индивидуумов без каких-либо симптомов заболевания. С одной стороны, нормальные уровни СОЭ не всегда исключают острое заболевание, с другой – повышение СОЭ часто возвращается к нормальному уровню через несколько месяцев без установления какого-либо диагноза. Уровень СОЭ меняется в зависимости от многих физиологических факторов. Значения СОЭ у женщин несколько выше, чем у мужчин. Изменения белкового состава крови при беременности ведут к повышению СОЭ. В течение дня возможно колебание значений, максимальный уровень отмечается в дневное время.
С какой целью определяют СОЭ в крови
Тест часто применяют в скрининговых исследованиях, в мониторинге течения и контроле эффективности лечения воспалительных и инфекционных заболеваний, обычно в комплексе с общим анализом крови.
Что может повлиять на результат исследования СОЭ
Несоблюдение правил подготовки к исследованию может повлиять на результаты теста.
Литература
- Алан Г. Б. Клиническое руководство Тица по лабораторным тестам //М.: Лабора. – 2013. – Т. 1280.
- Александрова Е. Н., Новиков А. А., Насонов Е. Л. Лабораторная диагностика ревматических заболеваний //Лабораторная служба. – 2015. – №. 2. – С. 44-58.
- Долгов В. В., Меньшиков В. В. Клиническая лабораторная диагностика. Национальное руководство //М.: ГЭОТАР-Медиа. – 2016. – С. 688.
- Хотим Е. Н., Жигальцов А. М., Кумара А. Синдром ускоренной СОЭ в практике врача: интерпретация и вопросы тактики //Журнал Гродненского государственного медицинского университета. – 2015. – №. 1 (49).
- Lapić I., Rogić D., Plebani M. Erythrocyte sedimentation rate is associated with severe coronavirus disease 2019 (COVID-19): a pooled analysis //Clinical Chemistry and Laboratory Medicine (CCLM).
 – 2020. – Т. 58. – №. 7. – С. 1146-1148.
– 2020. – Т. 58. – №. 7. – С. 1146-1148. - Lippi G., Plebani M. Cytokine “storm”, cytokine “breeze”, or both in COVID-19? //Clinical Chemistry and Laboratory Medicine (CCLM). – 2020. – Т. 1. – №. ahead-of-print.
- Материалы фирмы-производителя реагентов.
Беспокойство у детей | Программа эффективного здравоохранения
Примечание: Опечатка была опубликована в июле 2018 года. Дополнительную информацию см. На второй странице полного отчета.
Эти отчеты доступны только в формате PDF (полный отчет [2,8 МБ], удаление комментариев [482 КБ]). Люди, использующие вспомогательные технологии, могут не иметь полного доступа к информации в этом файле. Для получения дополнительной помощи свяжитесь с нами.
Цель проверки
Для оценки сравнительной эффективности и вреда психотерапии и лекарств для лечения тревожных расстройств у детей (паническое расстройство, социальное тревожное расстройство, специфические фобии, генерализованное тревожное расстройство и тревога разлуки).
Ключевые сообщения
- Когнитивно-поведенческая терапия уменьшает симптомы тревоги на основании отчетов детей, родителей и клиницистов, улучшает функционирование и приводит к клиническому ответу.
- Лекарства (селективные ингибиторы обратного захвата серотонина и ингибиторы обратного захвата серотонин-норэпинефрина) также эффективны для уменьшения симптомов тревоги, но не на основе всех трех репортеров (ребенка, родителя и врача) и с большей вероятностью вызывают краткосрочные нежелательные явления. Долгосрочные нежелательные явления требуют дальнейшего изучения.
- Когнитивно-поведенческая терапия уменьшала первичные симптомы тревоги и улучшала функцию в большей степени, чем флуоксетин, и увеличивала ремиссию в большей степени, чем сертралин.
- Комбинация лекарств и когнитивно-поведенческой терапии более эффективна, чем любое лечение по отдельности, но необходимо учитывать преимущества и риски каждого из них.
- В будущих исследованиях следует рассмотреть лечение детей, страдающих другими психическими расстройствами, помимо тревожности, оценить эффективность компонентов когнитивно-поведенческой терапии, сопоставить лекарственные препараты и изучить долгосрочные побочные эффекты лекарств.

Структурированная аннотация
Цели
Для оценки сравнительной эффективности и безопасности лечения детских тревожных расстройств, включая паническое расстройство, социальное тревожное расстройство, специфические фобии, генерализованное тревожное расстройство и тревогу разлуки.
Источники данных
Мы провели поиск в MEDLINE ® , Embase ® , PsycINFO ® , Кокрановском центральном регистре контролируемых исследований, Кокрановской базе данных систематических обзоров и SciVerse Scopus до 1 февраля 2017 г., а также просмотрели библиографии и серую литературу.
Методы проверки
Мы включили рандомизированные и нерандомизированные сравнительные исследования, в которых сравнивали психотерапию, фармакотерапию или комбинацию у детей в возрасте от 3 до 18 лет с паническим расстройством, социальным тревожным расстройством, специфическими фобиями, генерализованным тревожным расстройством или тревогой разлуки.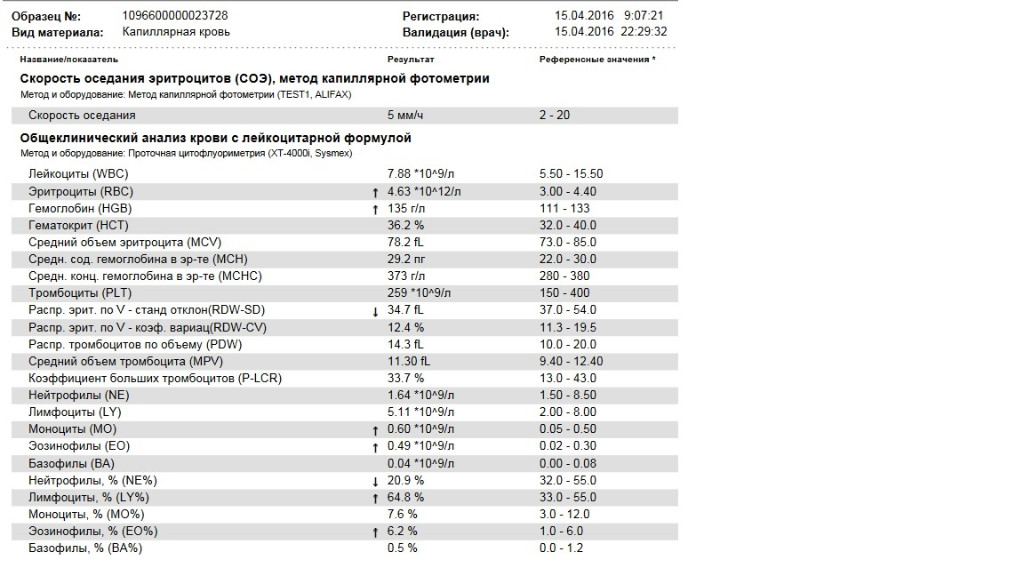 Пары независимых рецензентов выбрали исследования, используя заранее заданные критерии включения и исключения.
Пары независимых рецензентов выбрали исследования, используя заранее заданные критерии включения и исключения.
Результаты
Мы включили 206 исследований. По сравнению с таблетками плацебо, селективные ингибиторы обратного захвата серотонина и ингибиторы обратного захвата серотонин-норэпинефрина улучшали симптомы первичной тревоги (сила доказательств от умеренной до высокой [SOE]).Трициклические антидепрессанты незначительно улучшили клинический ответ (низкий уровень СОЭ). Бензодиазепины не показали значительного улучшения первичных тревожных симптомов (низкий уровень SOE). Данные о прямых сравнениях по лекарственным препаратам были скудными (только 2 РКИ; низкий уровень SOE). По сравнению со списком ожидания или отсутствием лечения когнитивно-поведенческая терапия (КПТ) улучшила основные симптомы тревоги (отчет врача, ребенка и родителей), функцию, ремиссию и клинический ответ (SOE от низкого до умеренного). По сравнению с другими методами лечения (контроль внимания или обычное лечение) КПТ уменьшала симптомы первичной тревоги (сообщение ребенка; умеренная СОЭ). По сравнению с одной только КПТ, комбинация имипрамина и КПТ уменьшала симптомы первичной тревоги (сообщения ребенка) и функции (умеренная СОЭ). Комбинация сертралина и КПТ уменьшала первичные симптомы тревоги (отчет клинициста), улучшала функцию и увеличивала клинический ответ по сравнению с одной КПТ или одним сертралином (умеренная СОЭ). КПТ уменьшал первичные симптомы тревоги и улучшал функцию в большей степени, чем флуоксетин, и с большей вероятностью увеличивал ремиссию, чем сертралин. Лекарства усиливали краткосрочные нежелательные явления, которые в основном были несерьезными (низкая или умеренная СОЭ).Исследования были слишком маленькими или слишком короткими, чтобы оценить суицидальность с помощью СИОЗС или ИОЗСН. Одно испытание показало статистически незначимое увеличение суицидальных мыслей при приеме венлафаксина (низкий уровень СОЭ).
По сравнению с одной только КПТ, комбинация имипрамина и КПТ уменьшала симптомы первичной тревоги (сообщения ребенка) и функции (умеренная СОЭ). Комбинация сертралина и КПТ уменьшала первичные симптомы тревоги (отчет клинициста), улучшала функцию и увеличивала клинический ответ по сравнению с одной КПТ или одним сертралином (умеренная СОЭ). КПТ уменьшал первичные симптомы тревоги и улучшал функцию в большей степени, чем флуоксетин, и с большей вероятностью увеличивал ремиссию, чем сертралин. Лекарства усиливали краткосрочные нежелательные явления, которые в основном были несерьезными (низкая или умеренная СОЭ).Исследования были слишком маленькими или слишком короткими, чтобы оценить суицидальность с помощью СИОЗС или ИОЗСН. Одно испытание показало статистически незначимое увеличение суицидальных мыслей при приеме венлафаксина (низкий уровень СОЭ).
Выводы
КПТ эффективен для уменьшения симптомов тревоги и улучшения функций. Лекарства, в первую очередь те, которые нацелены на серотонин, также эффективны и были связаны с различными краткосрочными побочными эффектами, которые в основном не были серьезными, но исследования были слишком маленькими или слишком короткими, чтобы оценить суицидальность с помощью СИОЗС или СИОЗСН.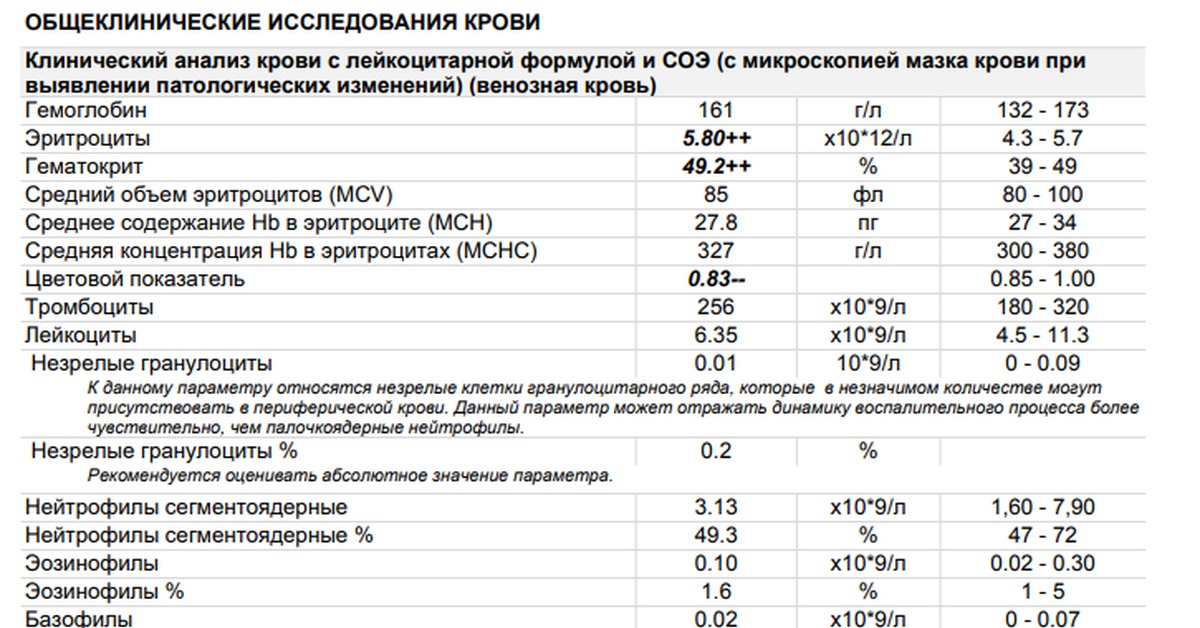 Комбинация лекарств и КПТ, вероятно, более эффективна, чем любое лечение по отдельности. Доказательства сравнительной эффективности различных лекарств и сравнения КПТ с лекарствами или их комбинацией ограничены и представляют собой потребность в исследованиях в этой области. Дальнейшие исследования необходимы для оценки компонентов КПТ, модификаторов эффекта лечения и долгосрочной безопасности лекарств, и они должны быть в большей степени охвачены недостаточно обслуживаемыми группами населения и меньшинствами.
Комбинация лекарств и КПТ, вероятно, более эффективна, чем любое лечение по отдельности. Доказательства сравнительной эффективности различных лекарств и сравнения КПТ с лекарствами или их комбинацией ограничены и представляют собой потребность в исследованиях в этой области. Дальнейшие исследования необходимы для оценки компонентов КПТ, модификаторов эффекта лечения и долгосрочной безопасности лекарств, и они должны быть в большей степени охвачены недостаточно обслуживаемыми группами населения и меньшинствами.
Цитата
Wang Z, Whiteside S, Sim L, Farah W, Morrow A, Alsawas M, Barrionuevo Moreno P, Tello M, Asi N, Beuschel B, Daraz L, Almasri J, Zaiem F, Gunjal S, Larrea Mantilla L, Ponce Ponte O, LeBlanc A, Prokop LJ, Murad MH.Беспокойство у детей. Сравнительный обзор эффективности № 192. (Подготовлен Центром доказательной практики клиники Мэйо в соответствии с Контрактом № 290-2015-00013-I.) Публикация AHRQ № 17-EHC023-EF. Роквилл, Мэриленд: Агентство медицинских исследований и качества; Август 2017 г. DOI: https://doi.org/10.23970/AHRQEPCCER192.
DOI: https://doi.org/10.23970/AHRQEPCCER192.
Публикация журнала
Ван З., Whiteside SPH, Сим Л. и др. Сравнительная эффективность и безопасность когнитивно-поведенческой терапии и фармакотерапии тревожных расстройств у детей: систематический обзор и метаанализ.JAMA Pediatr. 2017 31 августа. Epub перед печатью. DOI: 10.1001 / jamapediatrics.2017.3036.
Определение эпидемиологии и бремени тяжелой респираторно-синцитиальной вирусной инфекции среди младенцев и детей в западных странах
Наир Х., Ноукс Д.Д., Гесснер Б.Д., Дхерани М., Мадхи С.А., Синглтон Р.Дж. и др. Глобальное бремя острых респираторных инфекций нижних дыхательных путей, вызванных респираторно-синцитиальным вирусом у детей раннего возраста: систематический обзор и метаанализ. Ланцет. 2010; 375: 1545–55.
PubMed
PubMed Central
Статья
Google Scholar
Хаершельд А., Кристенсен К., Кампер-Йоргенсен М., Андерсен АМН, Равн Х. , Стенсбалле Л.Г. Факторы риска госпитализации по поводу респираторно-синцитиальной вирусной инфекции: популяционное когортное исследование датских детей. Pediatr Infect Dis J. 2016; 35: 61–5.
, Стенсбалле Л.Г. Факторы риска госпитализации по поводу респираторно-синцитиальной вирусной инфекции: популяционное когортное исследование датских детей. Pediatr Infect Dis J. 2016; 35: 61–5.
PubMed
Google Scholar
Глезен В.П., Табер Л.Х., Франк А.Л., Касел Дж.А.Риск первичного заражения и повторного заражения респираторно-синцитиальным вирусом. Am J Dis Child. 1986; 140: 543–6.
CAS
PubMed
Google Scholar
Gil-Prieto R, Gonzalez-Escalada A, Marín-García P, Gallardo-Pino C, Gil-de-Miguel A. Респираторно-синцитиальный вирусный бронхиолит у детей до 5 лет в Испании: эпидемиология и сопутствующие заболевания: обсервационное исследование. Медицина (Балтимор). 2015; 94: e831.
Артикул
Google Scholar
Simões EA, DeVincenzo JP, Boeckh M, Bont L, Crowe JE Jr, Griffiths P и др. Проблемы и возможности в разработке терапевтических средств против респираторно-синцитиального вируса. J Infect Dis. 2015; 211 (Приложение 1): S1–20.
J Infect Dis. 2015; 211 (Приложение 1): S1–20.
PubMed
PubMed Central
Статья
Google Scholar
Висенте Д., Монтес М., Силла Г., Перес-Ярса Е.Г., Перес-Траллеро Е. Госпитализация по поводу респираторно-синцитиального вируса в педиатрической популяции в Испании. Epidemiol Infect.2003. 131: 867–72.
CAS
PubMed
PubMed Central
Статья
Google Scholar
Фьяерли Х.О., Фарстад Т., Братлид Д. Госпитализации по поводу респираторно-синцитиального вирусного бронхиолита в Акерсхусе, Норвегия, 1993–2000 годы: популяционное ретроспективное исследование. BMC Pediatr. 2004; 4:25.
PubMed
PubMed Central
Статья
Google Scholar
Гриноу А., Александер Дж., Берджесс С., Байтхэм Дж., Кеткути ПАДж, Хэган Дж. И др.Использование здравоохранения недоношенных детей дошкольного возраста, госпитализированных по поводу инфекции RSV. Arch Dis Child. 2004. 89: 673–8.
Arch Dis Child. 2004. 89: 673–8.
CAS
PubMed
PubMed Central
Статья
Google Scholar
Paramore LC, Ciuryla V, Ciesla G, Liu L. Экономические последствия респираторно-синцитиального вируса в США: анализ национальных баз данных. Фармакоэкономика. 2004. 22: 275–84.
PubMed
Статья
Google Scholar
Рупор SD, Smout RJ. Влияние недоношенности на использование ресурсов больницы и результаты лечения респираторно-синцитиальным вирусом. J Педиатрия. 2003. 143 (5 доп.): S133–41.
Артикул
Google Scholar
Thorburn K. Существовавшее ранее заболевание связано со значительно более высоким риском смерти при тяжелой респираторно-синцитиальной вирусной инфекции. Arch Dis Child. 2009. 94: 99–103.
CAS
PubMed
Статья
Google Scholar

Hervás D, Reina J, Yañez A, del Valle JM, Figuerola J, Hervás JA. Эпидемиология госпитализации по поводу острого бронхиолита у детей: различия между RSV и не-RSV бронхиолитами. Eur J Clin Microbiol Infect Dis. 2012; 31: 1975–81.
PubMed
Статья
Google Scholar
Мюррей Дж., Бутылка А, Шарланд М., Моди Н., Айлин П., Маджид А., Саксена С., Лекарственные средства для новорожденных. Исследовательская группа. Факторы риска госпитализации с бронхиолитом, вызванным РСВ, в Англии: популяционное когортное исследование.PLoS One. 2014; 9: e89186.
PubMed
PubMed Central
Статья
CAS
Google Scholar
Hall CB, Weinberg GA, Iwane MK, Blumkin AK, Edwards KM, Staat MA, et al. Бремя респираторно-синцитиальной вирусной инфекции у детей раннего возраста. N Engl J Med. 2009; 360: 588–98.
CAS
PubMed
PubMed Central
Статья
Google Scholar
Зал ЦБ.Растущее бремя респираторно-синцитиального вируса среди детей. Заразить мишени лекарств Disord. 2012; 12: 92–7.
CAS
PubMed
Статья
Google Scholar
Hall CB, Weinberg GA, Blumkin AK, Edwards KM, Staat MA, Schultz AF, et al. Госпитализации, связанные с респираторно-синцитиальным вирусом, среди детей в возрасте до 24 месяцев. Педиатрия. 2013; 132: e341–8.
PubMed
Статья
Google Scholar
Broadbent L, Groves H, Shields MD, Power UF. Респираторно-синцитиальный вирус, продолжающаяся медицинская дилемма: комментарий экспертов по профилактическим и терапевтическим препаратам, связанным с респираторно-синцитиальным вирусом, которые в настоящее время проходят клинические испытания. Грипп и другие респир-вирусы. 2015; 9: 169–78.
PubMed
PubMed Central
Статья
Google Scholar
Всемирная организация здравоохранения. Необходимые исследования для борьбы с респираторными вирусами (BRaVe).Справочный документ 2013 г. http://www.who.int/influenza/patient_care/clinical/BRaVe_Research_Agenda_2013.pdf?ua=1. По состоянию на 6 апреля 2016 г.
The IMpact-RSV Study Group. Паливизумаб, гуманизированное моноклональное антитело к респираторно-синцитиальному вирусу, снижает количество госпитализаций в связи с инфекцией респираторно-синцитиального вируса у младенцев из группы высокого риска. Педиатрия. 1998. 102: 531–7.
Артикул
Google Scholar
Комитет по инфекционным заболеваниям и бронхиолиту Руководящий комитет.Обновленное руководство по профилактике паливизумабом среди младенцев и детей раннего возраста с повышенным риском госпитализации по поводу респираторно-синцитиальной вирусной инфекции. Педиатрия. 2014; 134: 415–20.
Артикул
Google Scholar
Моджаррад К., Гирсинг Б., Каслоу, округ Колумбия, Смит П.Г., Мурти В.С., Консультативная группа экспертов ВОЗ по вакцинам против РСВ. Консультации ВОЗ по вопросу разработки вакцины против респираторно-синцитиального вируса. Отчет о заседании Всемирной организации здравоохранения, состоявшемся 23–24 марта 2015 г.Вакцина. 2016; 4 (34): 190–7.
Артикул
Google Scholar
Рабочая группа по уровням доказательности OCEBM. Уровни доказательности Oxford 2011 г. Оксфордский центр доказательной медицины. http://www.cebm.net/index.aspx?o=5653. По состоянию на август 2015 г.
OCEBM Levels of Evidence Working Group. Оксфорд 2009 Уровни доказательств. Оксфордский центр доказательной медицины http://www.cebm.net/oxford-centre-evidence-based-medicine-levels-evidence-march-2009/.По состоянию на январь 2016 г.
Jadad AR, Moore RA, Carroll D, et al. Оценка качества отчетов о рандомизированных клинических испытаниях: необходимо ли ослепление? Контрольные клинические испытания. 1996; 17: 1–12.
1996; 17: 1–12.
CAS
PubMed
Статья
Google Scholar
Вишванатан М., Беркман Н.Д., Драйден Д.М., Хартлинг Л. Оценка риска систематической ошибки и искажения в наблюдательных исследованиях вмешательств или воздействий: дальнейшее развитие банка статей RTI.Отчет о методах исследования. (Подготовлено Центром доказательной практики RTI – UNC по контракту № 290-2007-10056-I). Публикация AHRQ № 13-EHC106-EF. Роквилл, Мэриленд: Агентство медицинских исследований и качества. 2013. http://www.effectivehealthcare.ahrq.gov/reports/final.cfm. По состоянию на январь 2016 г.
Хиггинс JPT, Альтман Д.Г. (редакторы). Глава 8: оценка риска систематической ошибки во включенных исследованиях. В: Хиггинс JPT, Gree S, редакторы. Кокрановское руководство для систематических обзоров вмешательств.Версия 5.0.1 [обновлено в сентябре 2008 г.]. Кокрановское сотрудничество, 2008 г. http://www.cochrane-handbook.org. По состоянию на январь 2016 г.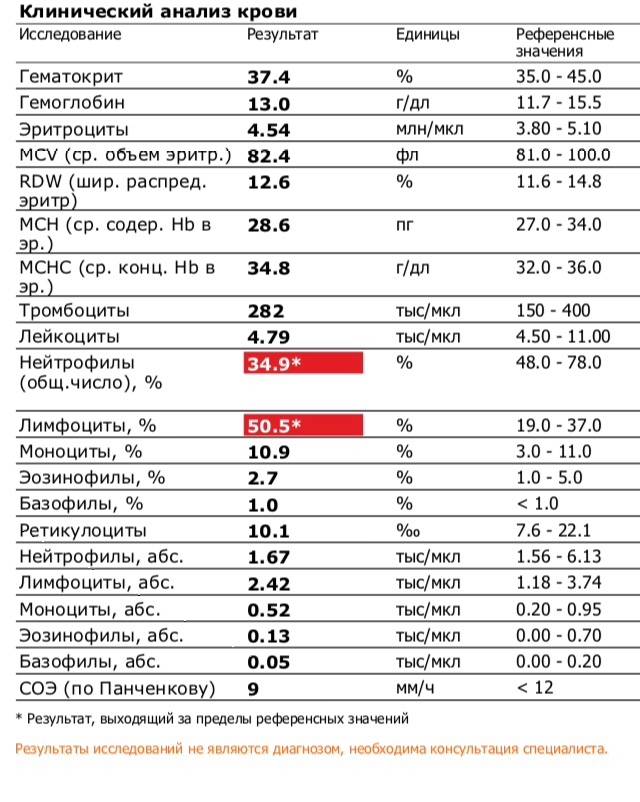
Constantopoulos AG, Kafetzis DA, Syrogiannopoulos GA, Roilides EJ, Malaka-Zafiriu EE, Sbyrakis SS, et al. Бремя респираторно-синцитиальных вирусных инфекций в детских больницах: двухлетнее проспективное эпидемиологическое исследование. Eur J Clin Microbiol Infect Dis. 2002; 21: 102–7.
CAS
PubMed
Статья
Google Scholar
Salvador García C, Moreno Docóna A, Piñero JA, Alfayate Miguelez S, Iborra Bendicho MA. Этиология бронхиолита у госпитализированных детей в Юго-Восточной Испании. Педиатр (Barc). 2012; 77: 386–90.
PubMed
Статья
Google Scholar
Weigl JA, Puppe W, Schmitt HJ. Частота госпитализаций с респираторно-синцитиальным вирусом в Германии. Eur J Clin Microbiol Infect Dis. 2001; 20: 452–9.
CAS
PubMed
Google Scholar
Zuccotti G, Dilillo D, Zappa A, Galli E, Amendola A, Martinelli M и др. Эпидемиологические и клинические особенности респираторных вирусных инфекций у госпитализированных детей в период циркуляции вируса гриппа A (h2N1) 2009. Другие респираторные вирусы гриппа. 2011; 5: e528–34.
PubMed
Статья
Google Scholar
Frassanito A, Nicolai A, Nenna R, Cangiano G, Papasso S, Mancino E, et al. Острые вирусные инфекции дыхательных путей и хрипы при последующем наблюдении у детей младше 3 лет.Eur Respir J. 2015; 46 (Приложение 59): PA1319.
Артикул
Google Scholar
Феррара М., Кангиано Дж., Папассо С., Николай А., Евангелисти М., Ненна Р. и др. Бронхиолит: анализ эпидемических сезонов за 9 лет. Eur Respir J. 2014; 44 (Приложение 58): P1258.
Google Scholar
Ланари М., Джованнини М., Джуффре Л., Марини А., Рондини Дж., Росси Г.Э., следователи Р.A.DA.R. Study Group и др. Распространенность респираторно-синцитиальной вирусной инфекции у итальянских младенцев, госпитализированных по поводу острых инфекций нижних дыхательных путей, и связь между факторами риска респираторно-синцитиальной вирусной инфекции и тяжестью заболевания. Педиатр Пульмонол. 2002; 33: 458–65.
CAS
PubMed
Статья
Google Scholar
Müller-Pebody B, Edmunds WJ, Zambon MC, Gay NJ, Crowcroft NS. Вклад РСВ в число госпитализаций, связанных с бронхиолитом и пневмонией, у английских детей, апрель 1995 г. — март 1998 г.Epidemiol Infect. 2002. 129: 99–106.
PubMed
PubMed Central
Статья
Google Scholar
Stockman LJ, Curns AT, Anderson LJ, Fischer-Langley G. Госпитализации младенцев и детей младшего возраста, связанные с респираторно-синцитиальным вирусом, в США, 1997–2006 гг. Pediatr Infect Dis J. 2012; 31: 5–9.
PubMed
Статья
Google Scholar
Сантибанез П., Гуч К., Во П., Лоример М., Сандино Ю. Обращение за неотложной помощью в связи с госпитализацией по поводу детских инфекций нижних дыхательных путей в Британской Колумбии, Канада. BMC Health Serv Res. 2012; 12: 451.
PubMed
PubMed Central
Статья
Google Scholar
Ajayi-Obe EK, Coen PG, Handa R, Hawrami K, Aitken C, McIntosh EDG, et al. Бремя госпитализации гриппа A и респираторно-синцитиального вируса у детей младшего возраста в Восточном Лондоне.Epidemiol Infect. 2008; 136: 1046–58.
CAS
PubMed
Статья
Google Scholar
Корселло Дж., Ди Карло П., Сальса Л., Габриэле Б., Мели Л., Бруно С. и др. Респираторно-синцитиальная вирусная инфекция в детской популяции Сицилии: факторы риска, эпидемиология и тяжесть. Allergy Asthma Proc. 2008; 29: 205–10.
PubMed
Статья
Google Scholar
Calvo C, Pozo F, García-García ML, Sanchez M, Lopez-Valero M, Pérez-Breña P. Обнаружение новых респираторных вирусов у госпитализированных младенцев с бронхиолитом: трехлетнее проспективное исследование. Acta Paediatr. 2010; 99: 883–7.
CAS
PubMed
Статья
Google Scholar
Диес Доминго Дж., Ридао Лопес М., Убеда Сансано И., Баллестер Санс А. Частота и стоимость госпитализаций по поводу бронхиолита и респираторно-синцитиальных вирусных инфекций в автономном сообществе Валенсия в Испании (2001 и 2002 годы).Педиатр (Barc). 2006; 65: 325–30.
PubMed
Статья
Google Scholar
Гарсия Гарсия М.Л., Ордобас Габин М., Кальво Рейя К., Гонсалес Альварес М., Агилар Руис Дж., Арреги Сьерра А. и др. Вирусная инфекция нижних дыхательных путей у госпитализированных новорожденных: этиология, клиника и факторы риска. An Esp Pediatr. 2001; 55: 101–7.
PubMed
Статья
Google Scholar
García-García ML, Calvo C, Pozo F, Villadangos PA, Pérez-Breña P, Casas I. Спектр респираторных вирусов у детей с внебольничной пневмонией. Pediatr Infect Dis J. 2012; 31: 808–13.
PubMed
Статья
Google Scholar
Artiles-Campelo F, Pérez-González MC, Caballero-Hidalgo A, Pena-López MJ. Этиология острых вирусных инфекций дыхательных путей у детей из Гран-Канарии, Канарских островов (Испания).Энферм Инфек Микробиол Клин. 2006. 24: 556–61.
Артикул
Google Scholar
Гарсия К.Г., Бхор Р., Сориано-Фальяс А., Трост М., Часон Р., Рамило О. и др. Факторы риска у детей, госпитализированных с бронхиолитом, вызванным RSV, по сравнению с бронхиолитом без RSV. Педиатрия. 2010; 126: e1453–60.
PubMed
PubMed Central
Статья
Google Scholar
Iwane MK, Edwards KM, Szilagyi PG, Walker FJ, Griffin MR, Weinberg GA, New Vaccine Surveillance Network, et al.Популяционный эпиднадзор за госпитализациями детей раннего возраста, связанными с респираторно-синцитиальным вирусом, вирусом гриппа и вирусами парагриппа. Педиатрия. 2004. 113: 1758–64.
PubMed
Статья
Google Scholar
Млинарич-Галинович Г., Вилибич-Кавлек Т., Любин-Стернак С., Драженович В., Галинович И., Томич В. и др. Одиннадцать лет подряд вспышки респираторно-синцитиального вируса в Хорватии. Pediatr Int.2009; 51: 237–40.
PubMed
Статья
Google Scholar
Гооскенс Дж., Ван дер Плоег В., Сухай Р.Н., Фоссен ACTM, Эрик С.Дж., Клаас ECJ и др. Клиническая оценка острых вирусных инфекций дыхательных путей у детей, поступающих в отделение неотложной помощи специализированной больницы в Нидерландах. BMC Pediatr. 2014; 14: 297.
PubMed
PubMed Central
Статья
Google Scholar
El-Hajje MJ, Lambe C, Moulin F, de Souremain N, Pons-Catalano C, Chalumeau M, et al. Бремя респираторных вирусных заболеваний у госпитализированных детей в Париже. Eur J Pediatr. 2008. 167: 435–6.
PubMed
Статья
Google Scholar
Zhou H, Thompson WW, Viboud CG, Ringholz CM, Cheng P-Y, Steiner C, et al. Госпитализации, связанные с гриппом и респираторно-синцитиальным вирусом в США, 1993–2008 гг.Clin Infect Dis. 2012; 54: 1427–36.
PubMed
PubMed Central
Статья
Google Scholar
Медичи М.К., Арканджелетти М.С., Росси Г.А., Ланари М., Меролло Р., Папаратти Ю.Д., Исследовательская группа Osservatorio VRS и др. Четырехлетняя заболеваемость респираторно-синцитиальной вирусной инфекцией у младенцев и детей раннего возраста, направленных в отделения неотложной помощи при заболеваниях нижних дыхательных путей в Италии: исследование Osservatorio VRS (2000-2004). New Microbiol.2006; 29: 35–43.
PubMed
Google Scholar
Zomer-Kooijker K, Uiterwaal CS, van der Gugten AC, Wilbrink B, Bont LJ, van der Ent CK. Снижение функции легких предшествует тяжелой респираторно-синцитиальной вирусной инфекции и хрипу после респираторно-синцитиального вируса у доношенных детей. Eur Respir J. 2014; 44: 666–74.
PubMed
Статья
Google Scholar
Таточенко В., Учайкин В., Горелов А., Гудков К., Кэмпбелл А., Шульц Г. и др.Эпидемиология респираторно-синцитиального вируса у детей до 2 лет, госпитализированных с инфекциями нижних дыхательных путей в Российской Федерации: проспективное многоцентровое исследование. Clin Epidemiol. 2010. 21 (2): 221–7.
Google Scholar
Bicer S, Giray T, öl D, iler Erdağ G, Vitrinel A, Yesim Gürol Y, et al. Вирусологическая и клиническая характеристика респираторных инфекций у госпитализированных детей. Ital J Pediatr.2013; 39: 22.
PubMed
PubMed Central
Статья
Google Scholar
Hacımustafaolu M, Celebi S, Bozdemir SE, Ozgür T., Ozcan I, Güray A, et al. Частота РСВ у детей младше 2 лет, госпитализированных по поводу инфекций нижних дыхательных путей. Turk J Pediatr. 2013; 55: 130–9.
PubMed
Google Scholar
Турецкое неонатальное общество. Сезонные вариации респираторно-синцитиальных вирусных инфекций в Турции: двухлетнее эпидемиологическое исследование.Turk J Pediatr. 2012; 54: 216–22.
Google Scholar
Реш Б., Гузенлайтнер В., Мандл С., Мюллер В. Эпидемиология респираторно-синцитиальной вирусной инфекции в Южной Австрии. Pediatr Infect Dis J. 2000; 19: 587–8.
CAS
PubMed
Статья
Google Scholar
Реш Б., Гузенлайтнер В., Мюллер В. Влияние респираторно-синцитиальной вирусной инфекции: проспективное исследование на госпитализированных младенцах младше 2 лет.Инфекционное заболевание. 2002; 30: 193–7.
CAS
PubMed
Статья
Google Scholar
Бойс Т.Г., Меллен Б.Г., Митчел Э.Ф. младший, Райт П.Ф., Гриффин М.Р. Частота госпитализаций детей по программе Medicaid по поводу респираторно-синцитиальной вирусной инфекции. J Pediatr. 2000; 137: 865–70.
CAS
PubMed
Статья
Google Scholar
Fleming DM, Pannell RS, Elliot AJ, Cross KW.Респираторное заболевание, связанное с гриппом и респираторно-синцитиальной вирусной инфекцией. Arch Dis Child. 2005; 90: 741–6.
CAS
PubMed
PubMed Central
Статья
Google Scholar
Буржуа Ф.Т., Валим К., Макадам А.Дж., Мандл К.Д. Относительное влияние гриппа и респираторно-синцитиального вируса на детей раннего возраста. Педиатрия. 2009; 124: e1072–80.
PubMed
PubMed Central
Статья
Google Scholar
Свенссон К., Берг К., Сигурс Н., Троллфорс Б. Заболеваемость, факторы риска и бремя госпитализации у детей в возрасте до пяти лет, госпитализированных с инфекциями респираторно-синцитиального вируса. Acta Paediatr. 2015; 104: 922–6.
PubMed
Статья
Google Scholar
Leader S, Kohlhase K. Последние тенденции распространения тяжелого респираторно-синцитиального вируса (RSV) среди младенцев в США, 1997–2000 гг. J Pediatr. 2003. 143: S127–32.
PubMed
Статья
Google Scholar
Дешпанде С.А., Северный В. Клиническое и экономическое бремя респираторно-синцитиального вируса среди детей в возрасте до 2 лет в определенной географической зоне. Arch Dis Child. 2003; 88: 1065–9.
CAS
PubMed
PubMed Central
Статья
Google Scholar
Grimaldi M, Cornet B, Milou C, Gouyon JB. Проспективное региональное исследование эпидемии респираторно-синцитиального вирусного (РСВ) бронхиолита. Arch Pediatr.2002; 9: 572–80.
CAS
PubMed
Статья
Google Scholar
Джонсон Дж., Ратард Р. Госпитализации, связанные с респираторно-синцитиальным вирусом, в Луизиане. J La State Med Soc. 2012; 164: 268–73.
PubMed
Google Scholar
Liese JG, Grill E, Fischer B, Roeckl-Wiedmann I, Carr D, Belohradsky BH. Заболеваемость и факторы риска госпитализаций недоношенных новорожденных, связанных с респираторно-синцитиальным вирусом, в Германии.Eur J Pediatr. 2003. 162: 230–6.
PubMed
Google Scholar
Маккормик Дж., Табман Р. Повторная госпитализация с инфекцией респираторно-синцитиального вируса (РСВ) среди выпускников отделения интенсивной терапии новорожденных. Педиатр Пульмонол. 2002; 34: 262–6.
PubMed
Статья
Google Scholar
Шей Д.К., Холман Р.С., Ньюман Р.Д., Лю Л.Л., Стаут Д.В., Андерсон Л.Дж. Госпитализации в связи с бронхиолитом среди детей в США, 1980–1996 гг.ДЖАМА. 1999; 282: 1440–6.
CAS
PubMed
Статья
Google Scholar
Лэнгли Дж. М., Леблан Дж. С., Смит Б., Ван ЭЕЛ. Рост числа госпитализаций по поводу бронхиолита среди канадских детей, 1980–2000 гг. J Infect Dis. 2003; 188: 1764–7.
PubMed
Статья
Google Scholar
Hasegawa K, Tsugawa Y, Brown DF, Mansbach JM, Camargo CA Jr.Тенденции госпитализаций при бронхиолите в США, 2000–2009 гг. Педиатрия. 2013; 132: 28–36.
PubMed
PubMed Central
Статья
Google Scholar
Fournel I, Soulias M, Bour JB, Gouyon JB, Huet F, Aho LS. Эволюция числа ротавирусных и респираторно-синцитиальных вирусных инфекций у детей, госпитализированных во французскую университетскую больницу в период с 1998 по 2005 год. Pathol Biol (Париж). 2010. 58: 406–14.
CAS
Статья
Google Scholar
Ортис де Лехаразу Р., Рохо С., Бермехо-Мартин Дж. Ф., Альманса Р., Солис П., Тамамес С. и др. Тенденция и сезонность респираторно-синцитиального вируса в Вальядолиде (Испания) в 1993–2010 гг. Acta Pediatr Esp. 2012; 70: 1–8.
Google Scholar
Центры по контролю и профилактике заболеваний (CDC). Респираторно-синцитиальный вирус — США, июль 2007 г. — июнь 2011 г. MMWR Morb Mortal Wkly Rep. 2011; 60: 1203–6.
Google Scholar
Центры по контролю и профилактике заболеваний (CDC). Активность респираторно-синцитиального вируса — США, июль 2011 г. — январь 2013 г. MMWR Morb Mortal Wkly Rep. 2013; 62: 141–4.
Google Scholar
Алонсо А., Андрес Дж. М., Гармендиа Дж. Р., Диез И., Джил Дж. М., Ардура Дж. Бронхиолит, вызванный респираторно-синцитиальным вирусом у госпитализированных детей: исследование сезонного ритма. Acta Paediatr. 2007; 96: 731–5.
CAS
PubMed
Статья
Google Scholar
Calvo C, García-García ML, Pozo F, Paula G, Molinero M, Caldéron A и др. Коинфекции респираторно-синцитиального вируса с риновирусом и бокавирусом человека у госпитализированных детей. Медицина (Балтимор). 2015; 94: e1788.
PubMed
PubMed Central
Статья
Google Scholar
Таннер Х., Боксалл Э., Осман Х. Респираторные вирусные инфекции в течение зимнего сезона 2009–2010 гг. В Центральной Англии, Великобритания: частота и характер сочетания множественных вирусных инфекций.Eur J Clin Microbiol Infect Dis. 2012; 3: 3001–6.
Артикул
Google Scholar
Thorburn K, Harigopal S, Reddy V, Taylor N, van Saene HKF. Высокая частота сочетанной легочной бактериальной инфекции у детей с тяжелым респираторно-синцитиальным вирусным (РСВ) бронхиолитом. Грудная клетка. 2006; 61: 611–5.
CAS
PubMed
PubMed Central
Статья
Google Scholar
Weigl JA, Puppe W, Rockahr S, Schmitt HJ. Бремя болезней у госпитализированных RSV-положительных детей в Германии. Клин Падиатр. 2002; 214: 334–42.
CAS
PubMed
Статья
Google Scholar
Martínez-Roig A, Salvadó M, Caballero-Rabasco MA, Sánchez-Buenavida A, López-Segura N, Bonet-Alcaina M. Вирусная коинфекция при инфекциях дыхательных путей у детей. Arch Bronconeumol. 2015; 51: 5–9.
PubMed
Статья
Google Scholar
Кальво С., Гарсиа-Гарсия М.Л., Бланко С., Васкес М.С., Фриас М.Э., Перес-Бренья П. и др. Множественные одновременные вирусные инфекции у младенцев с острыми респираторными инфекциями в Испании. J Clin Virol. 2008. 42: 268–72.
PubMed
Статья
Google Scholar
Аснер С.А., Роуз В., Петрич А., Ричардсон С., Тран Д. Является ли коинфекция вирусом предиктором тяжести респираторных вирусных инфекций у детей? Clin Microbiol Infect.2015; 21: 264.e1–6.
Кристенсен К., Дам Т., Фредериксен П.С., Ибсен Дж., Айоре Е., Мллер Йенсен Е. и др. Эпидемиология респираторно-синцитиальной вирусной инфекции, требующей госпитализации в Восточной Дании. Pediatr Infect Dis J. 1998; 17: 996–1000.
CAS
PubMed
Статья
Google Scholar
Цолия М.Н., Кафетзис Д., Данелату К., Астра Н., Каллерги К., Спиридис П. и др. Эпидемиология респираторно-синцитиального вирусного бронхиолита у госпитализированных младенцев в Греции.Eur J Epidemiol. 2003. 18: 55–61.
CAS
PubMed
Статья
Google Scholar
Флорес П., Ребело-де-Андраде Х, Гонсалвес П., Гиомар Р., Карвалью С., Соуза Э. Н. и др. Бронхиолит, вызванный респираторно-синцитиальным вирусом в Португалии: эпидемиология, клинические особенности и факторы риска. Eur J Clin Microbiol Infect Dis. 2004; 23: 39–45.
CAS
PubMed
Статья
Google Scholar
Эрикссон М., Беннет Р., Ротцен-Остлунд М., фон Сюдов М., Wirgart BZ. Популяционные показатели тяжелой респираторно-синцитиальной вирусной инфекции у детей с факторами риска и без них, а также исходы в условиях третичного медицинского обслуживания. Acta Paediatr. 2002; 91: 593–8.
CAS
PubMed
Статья
Google Scholar
Brooks AM, McBride JT, McConnochie KM, Aviram M, Long C, Hall CB. Прогнозирование ухудшения состояния у ранее здоровых младенцев, госпитализированных с инфекцией респираторно-синцитиального вируса.Педиатрия. 1999; 104: 463–7.
CAS
PubMed
Статья
Google Scholar
Gijtenbeek RG, Kerstjens JM, Reijneveld SA, Duiverman EJ, Bos AF, Vrijlandt EJLE. Инфекция RSV среди детей, рожденных умеренно недоношенными в когорте сообщества. Eur J Pediatr. 2015; 174: 435–42.
PubMed
Статья
Google Scholar
Brandenburg AH, Jeannet P-Y, Steensel-Moll HAV, Ott A, Rothbarth PH, Wunderli W, et al.Локальная изменчивость тяжести респираторно-синцитиального вируса. Arch Dis Child. 1997; 77: 410–4.
CAS
PubMed
PubMed Central
Статья
Google Scholar
Wang EE, Law BJ, Stephens D. Проспективное исследование факторов риска и исходов у пациентов, госпитализированных с респираторно-синцитиальной вирусной инфекцией нижних дыхательных путей, Совместная сеть педиатрических исследователей по инфекциям в Канаде (PICNIC). J Pediatr.1995; 126: 212–9.
CAS
PubMed
Статья
Google Scholar
Soilly AL, Ferdynus C, Desplanches O, Grimaldi M, Gouyon JB. Госпитализация в педиатрическую реанимацию по поводу респираторно-синцитиального вирусного бронхиолита во Франции: результаты ретроспективного обследования и оценка обоснованности программы медицинской информационной системы. Epidemiol Infect. 2012; 140: 608–16.
PubMed
Статья
Google Scholar
Бергер А., Обвегезер Э., Аберле С.В., Ланггартнер М., Попов-Краупп Т. Внутрибольничная передача респираторно-синцитиального вируса в отделениях интенсивной и промежуточной терапии новорожденных: проспективное эпидемиологическое исследование. Pediatr Infect Dis J. 2010; 29: 669–70.
PubMed
Статья
Google Scholar
Саймон А., Мюллер А., Хурана К., Энгельхарт С., Экснер М., Шильдген О., Исследовательская группа DSM RSV Paed и др. Нозокомиальная инфекция: фактор риска осложненного течения респираторно-синцитиальной вирусной инфекции у детей — результат проспективного многоцентрового эпиднадзора в Германии.Int J Hyg Environ Health. 2008. 211 (3–4): 241–50.
PubMed
Статья
Google Scholar
Алан С., Эрдеве О., Чакир У., Акдуман Х., Зенчироглу А., Акчакус М. и др. Результат острой инфекции нижних дыхательных путей, связанной с респираторно-синцитиальным вирусом, среди госпитализированных новорожденных: проспективное многоцентровое исследование. J Matern Fetal Neonatal Med. 2015; 12: 1–8 (EPUB перед печатью) .
Артикул
CAS
Google Scholar
Lozano R, Naghavi M, Foreman K, Lim S, Shibuya K, Aboyans V и др. Глобальная и региональная смертность от 235 причин смерти для 20 возрастных групп в 1990 и 2010 годах: систематический анализ для исследования глобального бремени болезней 2010. Lancet. 2012; 380: 2095–128.
PubMed
Статья
Google Scholar
Thompson WW, Shay DK, Weintraub E, et al. Смертность, связанная с гриппом и респираторно-синцитиальным вирусом в США.ДЖАМА. 2003. 289: 179–86.
PubMed
Статья
Google Scholar
Berkley JA, Munywoki P, Ngama M, et al. Вирусная этиология тяжелой пневмонии у младенцев и детей в Кении. ДЖАМА. 2010; 303: 2051–7.
CAS
PubMed
PubMed Central
Статья
Google Scholar
Nokes DJ, Ngama M, Bett A, et al. Заболеваемость и тяжесть респираторно-синцитиальной вирусной пневмонии у сельских кенийских детей выявлены в ходе стационарного наблюдения.Clin Infect Dis. 2009; 49: 1341–9.
PubMed
PubMed Central
Статья
Google Scholar
Шей Д.К., Холман Р.С., Рузвельт Г.Е., Кларк М.Дж., Андерсен Л.Дж. Смертность от бронхиолита и оценки смертности от респираторно-синцитиального вируса среди детей в США, 1979–1997 гг. J Infect Dis. 2001; 183: 16–22.
CAS
PubMed
Статья
Google Scholar
Фризек Дж. П., Мартоне В. Дж., Гротуис-младший. Тенденции хронологического возраста и госпитализации младенцев с респираторно-синцитиальным вирусом: 8-летнее когортное исследование. Adv Ther. 2011; 28: 195–201.
PubMed
Статья
Google Scholar
Bradley JP, Bacherier LB, Bonfiglio J, Schechtman KB, Strunk R, Storch G, et al. На степень тяжести респираторно-синцитиального вируса влияет воздействие сигаретного дыма и атопия. Педиатрия. 2005; 115: 7–14.
Google Scholar
von Linstow ML, Høgh M, Nordbø SA, Eugen-Olsen J, Koch A., Høgh B. Исследование клинических признаков и факторов риска метапневмовируса человека и респираторно-синцитиального вируса в течение первого года жизни. Eur J Pediatr. 2008. 167: 1125–33.
Артикул
Google Scholar
Schuurhof A, Bont L, Siezen CL, Hodemaekers H, van Houwelingen HC, Kimman TG, et al. Полиморфизм интерлейкина-9 у младенцев с респираторно-синцитиальной вирусной инфекцией: противоположный эффект у мальчиков и девочек.Педиатр Пульмонол. 2010; 45: 608–13.
PubMed
Google Scholar
Чоудхури Дж.А., Огден Л.Г., Руттенбер А.Дж., Томас Д.С., Тодд Дж.К., Симоэс Э.А. Влияние высоты на госпитализацию по поводу респираторно-синцитиальной вирусной инфекции. Педиатрия. 2006; 117: 349–56.
PubMed
Статья
Google Scholar
Кристенсен К., Фискер Н., Хаершельд А., Хенрик Р., Симоэс ЭАФ, Стенсбалле Л.Кесарево сечение и госпитализация по поводу респираторно-синцитиальной вирусной инфекции: популяционное исследование. Pediatr Infect Dis J. 2015; 34: 145–8.
PubMed
Статья
Google Scholar
Iwane MK, Chaves SS, Szilagyi PG, Edwards KM, Hall CB, Staat MA, et al. Различия между чернокожими и белыми детьми в госпитализации, связанной с острым респираторным заболеванием, лабораторно подтвержденным гриппом и респираторно-синцитиальным вирусом в 3 округах США — 2002–2009 гг.Am J Epidemiol. 2013; 177: 656–65.
PubMed
Статья
Google Scholar
Сангаре Л., Кертис М. П., Ахмад С. Госпитализация по поводу респираторно-синцитиального вируса среди младенцев в Калифорнии: различия, связанные с расой, страховкой и географией. J Pediatr. 2006; 149: 373–7.
PubMed
Статья
Google Scholar
Nielsen HE, Siersma V, Andersen S, Gahrn-Hansen B, Mordhorst CH, Nørgaard-Pedersen B, et al.Респираторно-синцитиальная вирусная инфекция — факторы риска госпитализации: исследование случай-контроль. Acta Paediatr. 2003. 92: 1314–21.
CAS
PubMed
Статья
Google Scholar
Росси Г.А., Медичи М.К., Арканджелетти М.К., Ланари М., Меролла Р., Папаратти У. и др. Факторы риска тяжелой инфекции нижних дыхательных путей, вызванной RSV, в течение четырех последовательных эпидемий. Eur J Pediatr. 2007; 166: 1267–72.
PubMed
PubMed Central
Статья
Google Scholar
Силла Г., Сарасуа А., Монтес М., Аростеги Н., Висенте Д., Перес-Ярза Е. и др. Факторы риска госпитализации из-за респираторно-синцитиальной вирусной инфекции среди младенцев в Стране Басков, Испания. Epidemiol Infect. 2006; 134: 506–13.
CAS
PubMed
Статья
Google Scholar
Бельдербос М.Э., Хубен М.Л., Уилбринк Б., Лентес Е., Блумен Е.М., Кимпен Дж.Л. и др. Дефицит витамина D в пуповинной крови связан с респираторно-синцитиальным вирусным бронхиолитом.Педиатрия. 2011; 127: e1513–20.
PubMed
Статья
Google Scholar
Stensballe LG, Kristensen K, Simoes EA, Jensen H, Nielsen J, Benn CS, et al. Атопическая предрасположенность, хрипы и последующая госпитализация респираторно-синцитиального вируса у датских детей младше 18 месяцев: вложенное исследование случай-контроль. Педиатрия. 2006; 118: e1360–8.
PubMed
Статья
Google Scholar
Trefny P, Stricker T, Baerlocher C, Sennhauser FH. Семейный анамнез атопии и клиническое течение инфекции RSV у амбулаторных и госпитализированных младенцев. Педиатр Пульмонол. 2000. 30: 302–6.
CAS
PubMed
Статья
Google Scholar
Лапенья С., Роблес М.Б., Кастаньон Л., Мартинес Дж. П., Регеро С., Алонсо М. П. и др. Климатические факторы и инфекция нижних дыхательных путей, вызванная респираторно-синцитиальным вирусом, у госпитализированных младенцев на севере Испании.Eur J Epidemiol. 2005; 20: 271–6.
PubMed
Статья
Google Scholar
Vandini S, Corvaglia L, Alessandroni R, Aquilano G, Marsico C, Spinelli M и др. Инфекция респираторно-синцитиальным вирусом у младенцев и ее корреляция с метеорологическими факторами и загрязнителями воздуха. Ital J Pediatr. 2013; 39: 1.
PubMed
PubMed Central
Статья
Google Scholar
Карр С.Дж., Рудра С.Б., Миллер К.А., Гулд Т.Р., Ларсон Т., Сатьянараяна С. и др. Воздействие на младенцев мелких твердых частиц и дорожного движения, а также риск госпитализации по поводу бронхиолита, вызванного RSV, в регионе с более низким уровнем загрязнения окружающего воздуха. Environ Res. 2009; 109: 321–7.
CAS
PubMed
PubMed Central
Статья
Google Scholar
Янссон Л., Нильссон П., Олссон М. Социально-экономические факторы окружающей среды и госпитализация по поводу острого бронхиолита в младенчестве.Acta Paediatr. 2002; 91: 335–8.
CAS
PubMed
Статья
Google Scholar
Детский сепсис: основы практики, история вопроса, патофизиология
Показатели жизненно важных функций. Центры по контролю и профилактике заболеваний. Доступно по адресу http://www.cdc.gov/vitalsigns/sepsis/. 23 августа 2016 г .; Дата обращения: 24 августа 2016 г.
Brooks M. CDC обращает внимание на сепсис как на «неотложную медицинскую помощь». Медицинские новости Medscape.Доступно на http://www.medscape.com/viewarticle/867826. 23 августа 2016 г .; Дата обращения: 24 августа 2016 г.
Goldstein B, Giroir B, Randolph A. Международная конференция по консенсусу по педиатрическому сепсису: определения сепсиса и дисфункции органов в педиатрии. Педиатр Crit Care Med . 2005 6 января (1): 2-8. [Медлайн].
Гейнс Н.Н., Патель Б., Уильямс Э.А., Круз А.Т. Этиология септического шока в педиатрических больницах. Pediatr Infect Dis J . 2012 31 ноября (11): 1203-5. [Медлайн].
Soeorg H, Huik K, Parm U, Ilmoja ML, Metelskaja N, Metsvaht T. Генетическое родство коагулазонегативных стафилококков из желудочно-кишечного тракта и крови недоношенных новорожденных с поздним началом сепсиса. Pediatr Infect Dis J . 2013 Апрель, 32 (4): 389-93. [Медлайн].
Greenhow TL, Hung YY, Herz AM. Изменение эпидемиологии бактериемии у младенцев в возрасте от 1 недели до 3 месяцев. Педиатрия . 2012 марта 129 (3): e590-6. [Медлайн].
Harding H. Время пребывания катетера более двух недель связано с более высоким риском сепсиса у младенцев. Медицинские новости Medscape. 12 ноября 2013 г. Доступно по адресу http://www.medscape.com/viewarticle/814211. Доступ: 19 ноября 2013 г.
Milstone AM, Reich NG, Advani S, Yuan G, Bryant K, Coffin SE и др. Время пребывания катетера и CLABSI у новорожденных с PICC: многоцентровое когортное исследование. Педиатрия . 2013 г. 11 ноября [Medline].
Столл Б.Дж., Хансен Н.И., Белл Э.Ф. и др. Тенденции в практике ухода, заболеваемости и смертности чрезвычайно недоношенных новорожденных, 1993-2012 гг. JAMA . 2015 8 сентября. 314 (10): 1039-51. [Медлайн].
МакМуллан Б.Дж., Боуэн А., Блит С.К., Ван Хал С., Корман Т.М., Баттери Дж. И др. Эпидемиология и смертность от бактериемии Staphylococcus aureus у детей Австралии и Новой Зеландии. Педиатр JAMA .2016 15 августа. [Medline].
Maitland K, Kiguli S, Opoka RO, et al. Смертность после введения болюса жидкости у африканских детей с тяжелой инфекцией. N Engl J Med . 2011, 30 июня. 364 (26): 2483-95. [Медлайн].
Myburgh JA. Жидкая реанимация при остром заболевании — время пересмотреть основы. N Engl J Med . 2011, 30 июня. 364 (26): 2543-4. [Медлайн].
Mitchell HK, Reddy A, Montoya-Williams D, Harhay M, Fowler JC, Yehya N.Результаты госпитализации для детей с тяжелым сепсисом в США в зависимости от расы или этнической принадлежности и страхового статуса: популяционное ретроспективное когортное исследование. Ланцет для здоровья детей и подростков . 2021 5 (2) февраля: 103-12. [Медлайн].
Манчини Н., Карлетти С., Гидоли Н., Чичеро П., Буриони Р., Клементи М. Эра молекулярных и других некультуральных методов диагностики сепсиса. Clin Microbiol Ред. . 2010, 23 января (1): 235-51. [Медлайн]. [Полный текст].
Раджани А.К., Филип АГС.Диагностические тесты в неонатологии: оценка и интерпретация на примере сепсиса. NeoReviews . 2011 12 июля (7): e368-e373.
Reinhart K, Bauer M, Riedemann NC, Hartog CS. Новые подходы к сепсису: молекулярная диагностика и биомаркеры. Clin Microbiol Ред. . 2012 25 октября (4): 609-34. [Медлайн].
Mickiewicz B, Thompson GC, Blackwood J, Jenne CN, Winston BW, Vogel HJ, et al. Разработка фенотипирования метаболических и воспалительных медиаторных биомаркеров для ранней диагностики и сортировки педиатрического сепсиса. Crit Care . 2015 9 сентября. 19: 320. [Медлайн].
Рейтер. Пресепсин — точный биомаркер позднего сепсиса у недоношенных. Medscape Medical News . 18 декабря 2014 г. [Полный текст].
Poggi C, Bianconi T, Gozzini E, Generoso M, Dani C. Presepsin для выявления позднего сепсиса у недоношенных новорожденных. Педиатрия . 2014 15 декабря. [Medline].
Balamuth F, Alpern ER, Abbadessa MK, Hayes K, Schast A, Lavelle J, et al.Улучшение распознавания педиатрического тяжелого сепсиса в отделении неотложной помощи: вклад электронного оповещения на основе показателей жизнедеятельности и идентификация врача у постели больного. Энн Эмерг Мед . 2 июня 2017 г. [Medline].
Scott HF, Brou L, Deakyne SJ, Kempe A, Fairclough DL, Bajaj L. Ассоциация между ранним уровнем лактата и 30-дневной смертностью при клинически подозреваемом сепсисе у детей. Педиатр JAMA . 2017 г. 1. 171 (3): 249-255. [Медлайн].
[Рекомендации] Деллинджер Р.П., Леви М.М., Карлет Дж. М., Бион Дж., Паркер М. М., Яешке Р. и др.Кампания по выживанию при сепсисе: международные рекомендации по ведению тяжелого сепсиса и септического шока: 2008 г. Intensive Care Med . 2008, январь, 34 (1): 17-60. [Медлайн]. [Полный текст].
[Рекомендации] Ягер П., Новиски Н. Шок. Педиатр Ред. . 31 августа 2010 г. (8): 311-8; викторина 319. [Medline].
Larsen GY, Mecham N, Greenberg R. Протокол септического шока отделения неотложной помощи и руководство по уходу за детьми, начатыми при сортировке. Педиатрия . 2011 июн.127 (6): e1585-92. [Медлайн].
Escobar GJ, Puopolo KM, Wi S, Turk BJ, Kuzniewicz MW, Walsh EM, et al. Стратификация риска раннего сепсиса у новорожденных> 34 недель беременности. Педиатрия . 23 декабря 2013 г. [Medline].
Хендерсон Д. Подход EOS, основанный на оценке риска, может ограничить прием антибиотиков для новорожденных. Medscape [сериал онлайн]. Доступно на http://www.medscape.com/viewarticle/818221. Доступ: 30 декабря 2013 г.
Nzegwu NI, Rychalsky MR, Nallu LA, Song X, Deng Y, Natusch AM, et al. Реализация программы управления противомикробными препаратами в отделении интенсивной терапии новорожденных. Инфекционная больница, эпидемиологическая служба . 2017 26 июля. 1-7. [Медлайн].
Evans IVR, Phillips GS, Alpern ER, Angus DC, Friedrich ME, Kissoon N, et al. Ассоциация между Нью-Йоркским мандатом лечения сепсиса и стационарной смертностью при детском сепсисе. JAMA .2018 24 июля. 320 (4): 358-367. [Медлайн].
Skinner SC, Iocono JA, Ballard HO, Turner MD, Ward AN, Davenport DL, et al. Повышенная выживаемость при вено-венозной и веноартериальной экстракорпоральной мембранной оксигенации для педиатрических пациентов с несердечным сепсисом: исследование реестра организации Extracorporeal Life Support Organization. Дж. Педиатр Хирургия . 2012 Январь 47 (1): 63-7. [Медлайн].
Родригес-Нуньес А., Лопес-Херсе Дж., Хиль-Антон Дж., Эрнандес А., Рей К.Спасательное лечение терлипрессином у детей с рефрактерным септическим шоком: клиническое исследование. Crit Care . 2006 10 февраля (1): R20. [Медлайн]. [Полный текст].
Manzoni P, Rinaldi M, Cattani S, Pugni L, Romeo MG, Messner H, et al. Добавки бычьего лактоферрина для предотвращения позднего сепсиса у новорожденных с очень низкой массой тела: рандомизированное исследование. JAMA . 2009 7 октября. 302 (13): 1421-8. [Медлайн].
Pammi M, Abrams SA.Лактоферрин для перорального применения для профилактики сепсиса и некротического энтероколита у недоношенных детей. Кокрановская база данных Syst Rev . 2011 г. 5 октября. CD007137. [Медлайн].
Manzoni P, Stolfi I, Messner H, Cattani S, Laforgia N, Romeo MG, et al. Лактоферрин крупного рогатого скота предотвращает инвазивные грибковые инфекции у младенцев с очень низкой массой тела при рождении: рандомизированное контролируемое исследование. Педиатрия . 2012 Январь 129 (1): 116-23. [Медлайн].
Хак К.Н., Памми М.Пентоксифиллин для лечения сепсиса и некротического энтероколита у новорожденных. Кокрановская база данных Syst Rev . 2011 г. 5 октября. CD004205. [Медлайн].
Паниграхи П., Парида С., Нанда, Северная Каролина, Сатпатия Р., Прадхан Л., Чандель Д.С. и др. Рандомизированное испытание синбиотиков для профилактики сепсиса среди младенцев в сельских районах Индии. Природа . 2017 16 августа [Medline].
Предупреждение о безопасности FDA. Ксигрис [drotrecogin alfa (активировано)]: уход с рынка — неспособность показать выгоду для выживания.Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Доступно по адресу http://www.fda.gov/Safety/MedWatch/SafetyInformation/SafetyAlertsforHumanMedicalProducts/ucm277143.htm. Дата обращения: 26 октября 2011 г.
PR Newswire. Лилли объявляет об отмене препарата Ксигрис® после результатов последних клинических испытаний. Лилли. Доступно по адресу https://investor.lilly.com/releasedetail2.cfm?ReleaseID=617602. Дата обращения: 26 октября 2011 г.
Barton P, Kalil AC, Nadel S, Goldstein B, Okhuysen-Cawley R, Brilli RJ, et al.Безопасность, фармакокинетика и фармакодинамика дротрекогина альфа (активированного) у детей с тяжелым сепсисом. Педиатрия . 2004, январь 113 (1, часть 1): 7-17. [Медлайн].
Weiss KD. Безопасность, фармакокинетика и фармакодинамика дротрекогина альфа (активированного) у детей с тяжелым сепсисом. Педиатрия . 2004, январь 113 (1, 1): 134. [Медлайн].
Education Edge | Истории из семьи SOE
ОКСФОРД, Мисс.- С августа Университет Миссисипи предлагает новую степень бакалавра в области дошкольного образования.
Программа подготовит выпускников UM School of Education к профессионалам в области дошкольного образования, включая работу в классе и управление программами ухода за детьми. Эта программа была разработана в ответ на недавнее исследование, показывающее критические потребности в этой области.
«Мы провели оценку потребностей в подготовке педагогов дошкольного образования и возможностях карьерного роста на всей территории штата Миссисипи», — сказала Кения Вольф, доцент кафедры дошкольного образования и директор школы Willie Price Lab.
«Были выявлены потребности в повышении потребности в обучении детей грудного и раннего возраста, в расширении знаний о методах обучения детей младшего возраста, соответствующих их развитию, и в расширении знаний в области специального образования и раннего вмешательства. Наша программа была разработана специально для этих нужд ».
Программа предоставит студентам углубленное изучение развития ребенка от рождения до 5 лет. Программа на получение степени разработана таким образом, чтобы включать в себя несколько клинических опытов в любом возрасте.
«Учащиеся, завершившие программу дошкольного образования и сдавшие все необходимые экзамены на получение лицензии, будут рекомендованы для получения лицензии на обучение в детском саду Миссисипи с одобрением дошкольного образования и специального образования», — сказал Бурханеттин Кескин, координатор программы и доцент кафедры дошкольного образования .
«Кроме того, эта программа специально разработана для людей, которые хотели бы получить опыт в выявлении ранних признаков потребностей в развитии и реализовать меры для поддержки обучения и поведенческого успеха маленьких детей.”
Практические курсы по программе будут проходить каждый семестр в различных учреждениях инклюзивного образования для младенцев, детей ясельного и дошкольного возраста. У выпускников будет возможность применить свои знания на практике в школе Willie Price Lab School, которая находится на территории кампуса и имеет национальную аккредитацию. Они также завершат обучение учеников в общественном детском саду.
«У нас уникальное государство со многими потребностями: высокий уровень бедности, историческая расовая сегрегация, сельские школы», — сказал Вольф.«Мы хотим, чтобы наша программа решала вопросы социальной справедливости в экономическом, расовом и городском контекстах, чтобы удовлетворить потребности наших маленьких детей.
«Наши классы будут подчеркивать работу с семьями, живущими в бедности, работу с детьми для поддержки социальных (и) эмоциональных потребностей, а также важность раннего обращения с травмами».
Выпускники программы получат лицензию на обучение в дошкольных учреждениях и детских садах и одобрение специального образования.Это вторая степень в области дошкольного образования, запущенная в последние годы в Ole Miss. В 2014 году Школа образования открыла онлайн-степень магистра в этой области.
Для получения дополнительной информации о степени бакалавра в области дошкольного образования посетите http://education.olemiss.edu/.
Магистр прикладной психологии развития | Педагогическая школа
Магистр прикладной психологии развития (ADP) развивает навыки, необходимые для удовлетворения разнообразных потребностей детей, молодежи и семей в различных условиях, включая общественные организации, школы, больницы, правозащитные организации, программы лечения в стационаре, внешкольные программы и сервисные агентства.Эта строгая четырехсеместровая программа сочетает в себе сложную курсовую работу с практикой на уровне сообщества, что позволяет выпускникам выделяться на рынке труда.
Краткая информация
- Продолжительность программы: 2 академических года (4 семестра)
- Обязательства по времени: Полный или неполный рабочий день
- Срок зачисления: Осень
- Требования к курсу: 36 кредитов
- Формат: За исключением нескольких факультативов и онлайн-курсов, курсы ADP MS предлагаются в вечернее время.
- Крайний срок подачи заявок: Постоянный допуск; Приоритет «Детская жизнь» отдается заявкам, поступившим до 1 марта
- Требования для зачисления: Экзамен GRE не требуется
г.
Подробнее о программе
Благодаря сочетанию исследований и профессиональной практики студенты в этой жизненно важной области приобретают знания и опыт в применении знаний о разработках и научно-обоснованных практиках для решения реальных проблем в реальных условиях.Специалисты по прикладному развитию являются экспертами в междисциплинарном сотрудничестве; они используют свои знания о текущих исследованиях и научно-обоснованных методах для разработки, внедрения и оценки инновационных вмешательств и программ для детей, молодежи и семей; они подчеркивают принципы позитивной психологии для содействия успеху всех детей и молодежи, особенно тех, кто находится в группе риска в развитии и / или имеет трудности в развитии / обучении.
студентов MS могут выбрать одну из следующих специализированных областей обучения и практики:
- Прикладные методы исследования детских и молодежных организаций (АРМО)
Специализация «Прикладные методы исследований для организаций, обслуживающих детей и молодежь» (ARMO) сосредоточена на обучении практиков прикладных исследований, способных проводить актуальные и полезные исследования для оценки и улучшения ключевых программ развития детей и молодежи.От организаций, обслуживающих детей и молодежь, все чаще ожидается, что они будут собирать и анализировать различные данные, чтобы отслеживать результаты, повышать производительность и демонстрировать эффективность. Однако организации, обслуживающие детей и семьи, часто перегружены работой и недофинансированы, что делает такие ориентированные на данные усилия обременительными. Чтобы удовлетворить потребности организаций, обслуживающих детей и молодежь, специализация ARMO обучает специалистов-практиков в рамках модели практических, прикладных исследований для оценки функционирования, производительности и результатов программ, а также для внесения вклада в общие знания.
- Поведенческое здоровье в школах и сообществах (BHSC)
Специализация «Поведенческое здоровье в школах и сообществах» (BHSC) выступает за улучшение доступа и качества медицинской помощи для семей, детей и молодежи с проблемами развития, социально-эмоциональными и поведенческими проблемами. Специализация BHSC подходит для студентов, заинтересованных в консультативном и непосредственном предоставлении услуг в области психического здоровья, услуг по развитию детей с ограниченными возможностями и администрирования программ; Специалисты BHSC также уделяют особое внимание работе, ориентированной на политику, образованию и защите интересов.Учащиеся узнают об эмоциональных и поведенческих расстройствах, научно-обоснованных вмешательствах и методах лечения для отдельных лиц и групп, разработке программ и использовании ресурсов и данных для ответа на поставленные вопросы и предоставления необходимых услуг. По завершении программы студенты этой специализации соответствуют всем требованиям, предъявляемым к учебной работе на основе фактических данных для получения лицензии специалиста по поведению PA. Студенты могут также выбрать сертификат прикладного анализа поведения (BCBA) с некоторым дополнительным планированием и курсовой работой. Специализация BHSC не является учебной программой, ориентированной на клиническую практику; следовательно, он не готовит студентов к подаче заявления на получение лицензии на профессиональную психологию или консультирование, а также к работе в качестве профессиональных лицензированных консультантов, терапевтов, школьных психологов или школьных консультантов как в государственной, так и в частной практике.
- Дети с особыми потребностями в медицинской помощи с опцией «Детская жизнь» (CSHCN)
Специализация «Дети с особыми медицинскими потребностями» (с опцией «Детская жизнь»; CSHCN) подготавливает студентов к непосредственной работе с семьями и детьми, имеющими особые медицинские потребности в междисциплинарных условиях, таких как детские больницы, переходные программы (т.е. Программы «уйти в отставку») и общественные организации. Рост бедности и инвалидности привел к увеличению числа детей, страдающих хроническими заболеваниями и нуждающимися в медицинской помощи. Студенты по специализации CSHCN проходят подготовку по профилактике и поддержке в области охраны здоровья в целях развития, чтобы удовлетворить социальные, эмоциональные и поведенческие потребности детей в различных медицинских и смежных медицинских учреждениях. По завершении программы учащиеся, заинтересованные в подаче заявления на получение сертификата «Детская жизнь» (под надзором Национального совета по детской жизни), должны: выполнить ожидаемые требования к курсу.Кандидаты должны подать заявку и набрать проходной балл на национальном сертификационном экзамене, чтобы получить сертификат практики.
- Психическое здоровье младенцев (IMH)
Специализация Infant Mental Health (IMH) дает студентам возможность получить специализированные навыки и знания для работы с очень маленькими детьми (от 0 до 3 лет) и их семьями, поскольку это относится к продвижению, профилактике и вмешательству для оптимального социального -эмоциональное развитие детей.Обучение будет согласовано с недавно приобретенными Руководящими принципами компетентности IMH и подготовит студентов IMH к «готовности» к одобрению IMH в рамках процесса, определяемого штатом Пенсильвания. Психическое здоровье младенцев — это растущая область обучения и практики. Есть несколько потенциальных возможностей трудоустройства в рамках систем обслуживания детей младшего возраста, в том числе: Программы посещения на дому, поставщики услуг раннего вмешательства IDEA, часть C, работники детей, молодежи и семей, воспитатели раннего ухода, поставщики услуг по поведенческому здоровью (социальные работники, лицензированные профессиональные консультанты, психологи) и многие другие.
- Развитие детской молодежи (CYD)
Специализация «Развитие детской молодежи» (CYD) предназначена для подготовки профессиональных практиков, которые способствуют позитивному развитию детей и молодежи в различных внешкольных условиях. Участие детей и молодежи в организованных мероприятиях вне школы резко возросло, что стимулировало рост в этой новой профессиональной области. Специализация CYD включает в себя экологическую перспективу развития, которая подчеркивает как развитие ребенка, так и влияние контекста на развивающуюся личность.Он основан на идее, что рост активности CYD предоставляет богатые возможности для создания и координации позитивных пространств для развития.
Просмотр программы >>
Требования к ученой степени
Программа ADP MS требует, чтобы студенты успешно завершили Capstone Project на втором году обучения в местном сообществе. (Мы работаем с более чем 150 партнерами по сообществу.) Основные принципы сильно различаются в зависимости от интересов и потребностей учащегося и партнера по сообществу.
Предварительные требования
- 3,0 ГПД
- Курсы по методам исследования и психологии развития
- Опыт работы с детьми или подростками
Карьера
- Администраторы, директора и руководители программ на уровне сообществ
- Специалисты по развитию
- Адвокат по делам детей и молодежи
- Домашние посетители
- Специалисты-консультанты по поведению (BSC)
- Молодежные работники
- Специалисты по детской жизни
- Специалисты по психическому здоровью
- Учителя с сильной подготовкой в области прикладного развития
- Research Associates
- Факультет общественных и 4-летних колледжей
- Служба защиты детей
В новом отчете представлен обзор проблем пандемии для учреждений дошкольного образования.
Эта статья, написанная Ребеккой Коэн, старшим специалистом по коммуникациям и информационно-пропагандистской работе, изначально была опубликована школой Ford.
Даже при стабильном финансировании «наилучшего сценария» текучесть учителей, сокращение набора и новые протоколы безопасности напрягают ресурсы и препятствуют повышению качества.
центров дошкольного образования по всей стране сталкиваются с беспрецедентными проблемами из-за кризиса COVID-19. В новом отчете, выпущенном Инициативой образовательной политики Школы государственной политики Джеральда Р. Форда при Мичиганском университете, дается краткий обзор проблем, с которыми сталкиваются поставщики дошкольного образования в общественных организациях (ОО), участвующих в Бостонской программе Universal Pre-Kindergarten ( УПК) расширение.
Группа исследователей из Мичиганского университета, Бостонских государственных школ, Гарвардской высшей школы образования и MDRC использовала административные данные для оценки текучести кадров, набора детей в школу и изменений в практике, направленных на повышение безопасности. Кроме того, они использовали интервью, чтобы подробнее узнать о выводах, в том числе с точки зрения директоров.
«Сектор детей младшего возраста очень важен, но на протяжении десятилетий он находился в нестабильном состоянии из-за хронического недостатка государственных инвестиций в Соединенных Штатах», — пояснила доцент Мичиганского университета Кристина Вейланд.
Программа Boston UPK направлена на решение этих проблем недостаточного инвестирования в сектор с помощью многостороннего подхода, включая выплату учителям дошкольных учреждений во всех условиях такой же стартовой зарплаты, что и их коллеги из K-12, и поддержание уровня финансирования во время кризиса COVID-19 независимо от зачисления. Возможно, благодаря этой поддержке исследователи обнаружили, что текучесть кадров среди учителей UPK (18%) и администраторов (10%) во время кризиса COVID-19 была ниже, чем во многих других исследованиях до пандемии.Тем не менее, примерно половина центров UPK потеряли как минимум учителя, что затруднило повышение качества в центрах CBO.
Осенью 2020 года количество финансируемых UPK детей, зачисленных в общественные организации, упало на 30 процентных пунктов по сравнению с уровнем до пандемии. К зиме 2021 года набор учащихся частично восстановился, но все же снизился на 16 процентных пунктов по сравнению с уровнем до пандемии. Однако в классах государственных школ Бостона показатель зачисления в дошкольные учреждения был значительно ниже — примерно на четыре-восемь процентных пунктов осенью 2020 года.
Для безопасного повторного открытия после закрытия, наложенного государством, общественные организации Boston UPK использовали ряд операционных стратегий. Оба эти фактора увеличили свои прямые затраты и указывают на совершенно разные социальные и учебные условия для детей, посещающих занятия лично (например, учителя тратят много времени на уборку, а дети проводят больше времени за индивидуальными занятиями).
«Программы выдержали пандемию, в то же время увеличивая затраты на замену помещений, добавление персонала из-за соотношения, материалы для размещения, а для некоторых — новые технологии и расходные материалы, необходимые для дистанционного обучения», — сказала директор Boston UPK ТиАра Диас.«Они очень много работали и в максимально возможной степени поддерживают высокие стандарты качества Boston UPK в элементах учебной программы».
Исследователи отмечают, что бостонские центры UPK продолжали получать полное и стабильное финансирование и коучинговую поддержку на протяжении всей пандемии. Следовательно, эффекты, описанные исследователями, «вероятно, представляют собой« лучший сценарий »для общинных центров дошкольного образования, работающих в городских районах, обслуживающих в основном детей из малообеспеченных семей». В заключение они призывают к дополнительной поддержке сектора дошкольного образования для смягчения последствий пандемии для обучения детей младшего возраста в критические годы.
«Мы продолжим следить за центрами Бостонского UPK на протяжении всего кризиса. Свидетельства того, как справляются программы на местах, могут помочь как в усилиях по восстановлению, так и в построении более устойчивого будущего для этого критически важного сектора », — сказала докторант Мичиганского университета в области образования и психологии Паола Герреро-Росада.
Представленное здесь исследование было проведено в рамках исследования, финансируемого Фондом Хайзинг-Саймонса и Фондом развития детей.Последний аналитический отчет является частью текущего исследования, в котором отслеживается реализация расширения Boston UPK, включая влияние кризиса на общинные центры UPK. Бостонские государственные школы предлагают дошкольные учреждения в государственных начальных школах с 2005 года и в настоящее время сотрудничают с общественными организациями, чтобы расширить доступ к программе и сделать ее общедоступной для всех четырехлетних детей в Бостоне. Более широкое исследование, посвященное расширению UPK, опирается на обширные источники данных, такие как опросы, административные данные, качественные интервью, журналы коучинга, наблюдения в классе и наблюдения за удаленными сеансами коучинга.
Вы можете прочитать исследование здесь.
Воздействие токсичных веществ на окружающую среду связано с риском для …. Электронная библиотека ECTRIMS. Мар С. 27 октября 2017 г .; 200510
Резюме: P855
Тип: Плакат
Резюме Категория: Клинические аспекты MS — 3 Педиатрический MS
Справочная информация: Имеется очень ограниченная информация о потенциальных ассоциациях рассеянного склероза и обычно используемых токсичных веществ в окружающей среде. агенты.
Цель: Изучить потенциальную взаимосвязь между педиатрическим РС и токсическим воздействием окружающей среды в детстве.
Методы: Мы проанализировали данные продолжающегося исследования случай-контроль, чтобы оценить потенциальную связь между началом рассеянного склероза в возрасте до 18 лет и историей воздействия общих токсичных веществ окружающей среды в детстве (возраст 1–16 лет). Воздействие во время беременности и в возрасте до одного года исключено, поскольку мы ранее сообщали о повышенном риске рассеянного склероза и воздействии окружающей среды во время беременности, в перинантальный период и у детей в возрасте до одного года.Данные о воздействии токсинов окружающей среды были собраны с помощью комплексной анкеты, заполненной родителями во время включения в исследование. Случаи включали детей с диагнозом рассеянный склероз или клинически изолированный синдром с как минимум 2 безгласными яркими поражениями Т2 на МРТ, набранных проспективно в течение 4 лет от начала заболевания из 16 детских клиник РС в США. Статус случая был подтвержден группой из 3 педиатрических специалистов по РС. Контрольные группы были набраны в различных педиатрических клиниках одних и тех же учреждений.Многофакторный анализ с использованием логистической регрессии был скорректирован с учетом возможных искажающих факторов, включая возраст, пол, расу, этническую принадлежность и наивысший уровень образования матери.
Результаты: ответов на анкету были доступны для 326 подходящих случаев (средний возраст 15,7 лет, 64% девочек) и 506 здоровых людей контрольной группы (средний возраст 15,0, 57% девочек). Среди множества экологических токсинов воздействие родентицидов и пестицидов (отношение шансов [OR] 1,96, 95% доверительный интервал [CI] 1,29–2,97, p = 0.0016), сорняков (OR 1,87, 95% CI 1,30–2,68, p = 0,0007), продукты для борьбы с болезнями растений / деревьев (OR 2,03, 95% CI 1,19–3,46, p = 0,0095) туманообразователи для помещений и продукты для борьбы с насекомыми (OR 1,87, 95% ДИ 1,15–3,03, p = 0,0118) — в детстве — были достоверно связаны с повышенным риском развития МС у детей в скорректированных анализах.
Выводы: Наши результаты показывают, что воздействие некоторых продуктов окружающей среды в раннем детстве связано с риском развития у детей РС.Будущие исследования подтвердят эти выводы.
Раскрытие информации: Соэ Мар и все другие авторы: Не раскрытие информации, имеющей отношение к абстрактному содержанию
Источник финансирования: R01 NS71463, PI Waubant
.


 Во-вторых, если пациент принимает (на постоянной основе или только в данный момент) какие-либо лекарственные препараты, то об этом необходимо заблаговременно сообщить врачу. Некоторые медикаменты могут искажать результаты, из-за чего их приём может быть приостановлен и восстановлен после сдачи крови. В третьих, накануне процедуры не стоит посещать спортивные или тренажёрные залы. Также стоит воздержаться от сильных физических нагрузок и избегать эмоциональных стрессов.
Во-вторых, если пациент принимает (на постоянной основе или только в данный момент) какие-либо лекарственные препараты, то об этом необходимо заблаговременно сообщить врачу. Некоторые медикаменты могут искажать результаты, из-за чего их приём может быть приостановлен и восстановлен после сдачи крови. В третьих, накануне процедуры не стоит посещать спортивные или тренажёрные залы. Также стоит воздержаться от сильных физических нагрузок и избегать эмоциональных стрессов.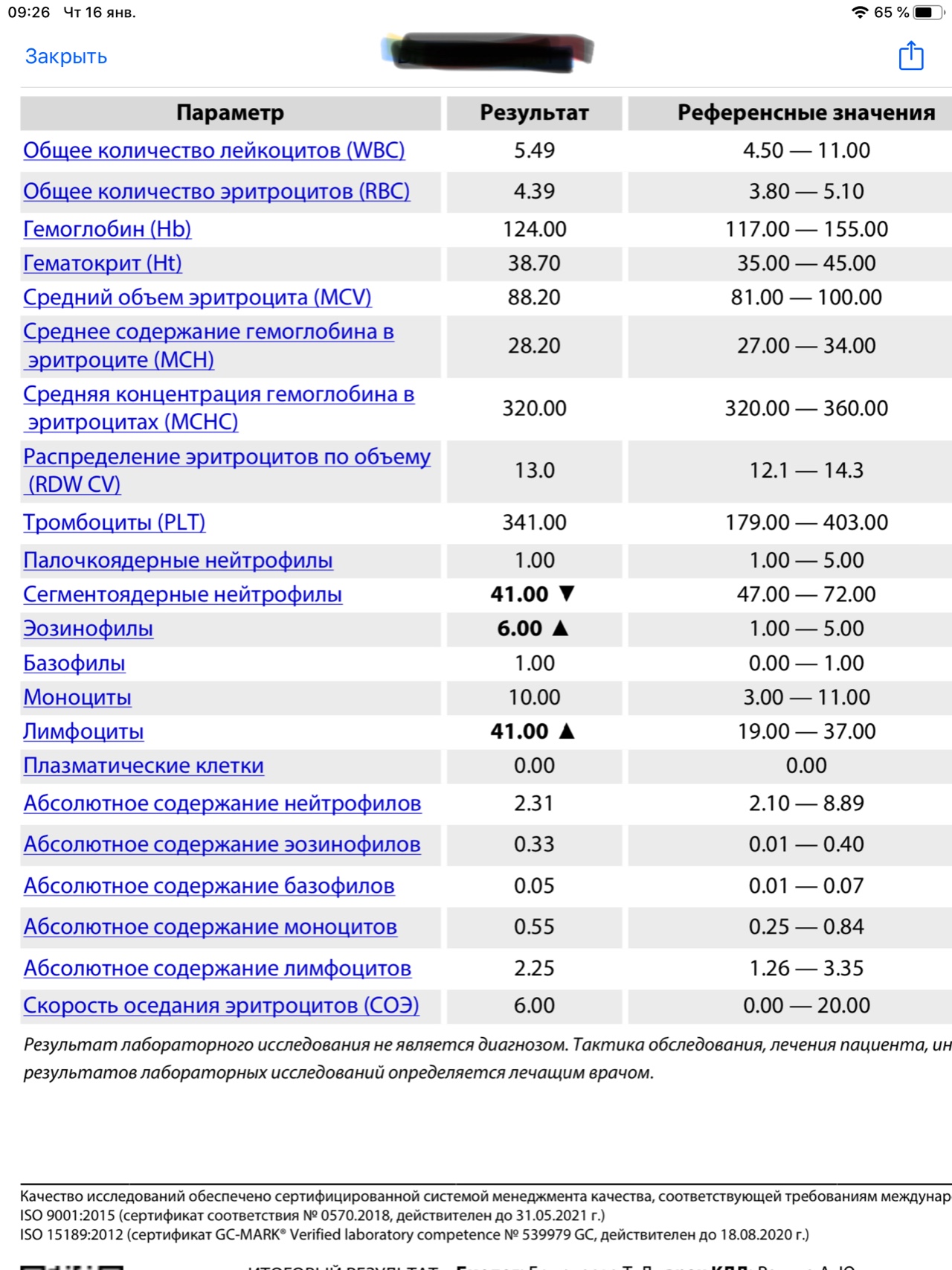 Исследование осуществляется в пробирках, оснащённых шкалой в 200 мм. Результат оценивается через 60 минут. Эта методика используется повсеместно, а ее принципиальной отличительной чертой является тип применяемых пробирок и мерной шкалы.
Исследование осуществляется в пробирках, оснащённых шкалой в 200 мм. Результат оценивается через 60 минут. Эта методика используется повсеместно, а ее принципиальной отличительной чертой является тип применяемых пробирок и мерной шкалы.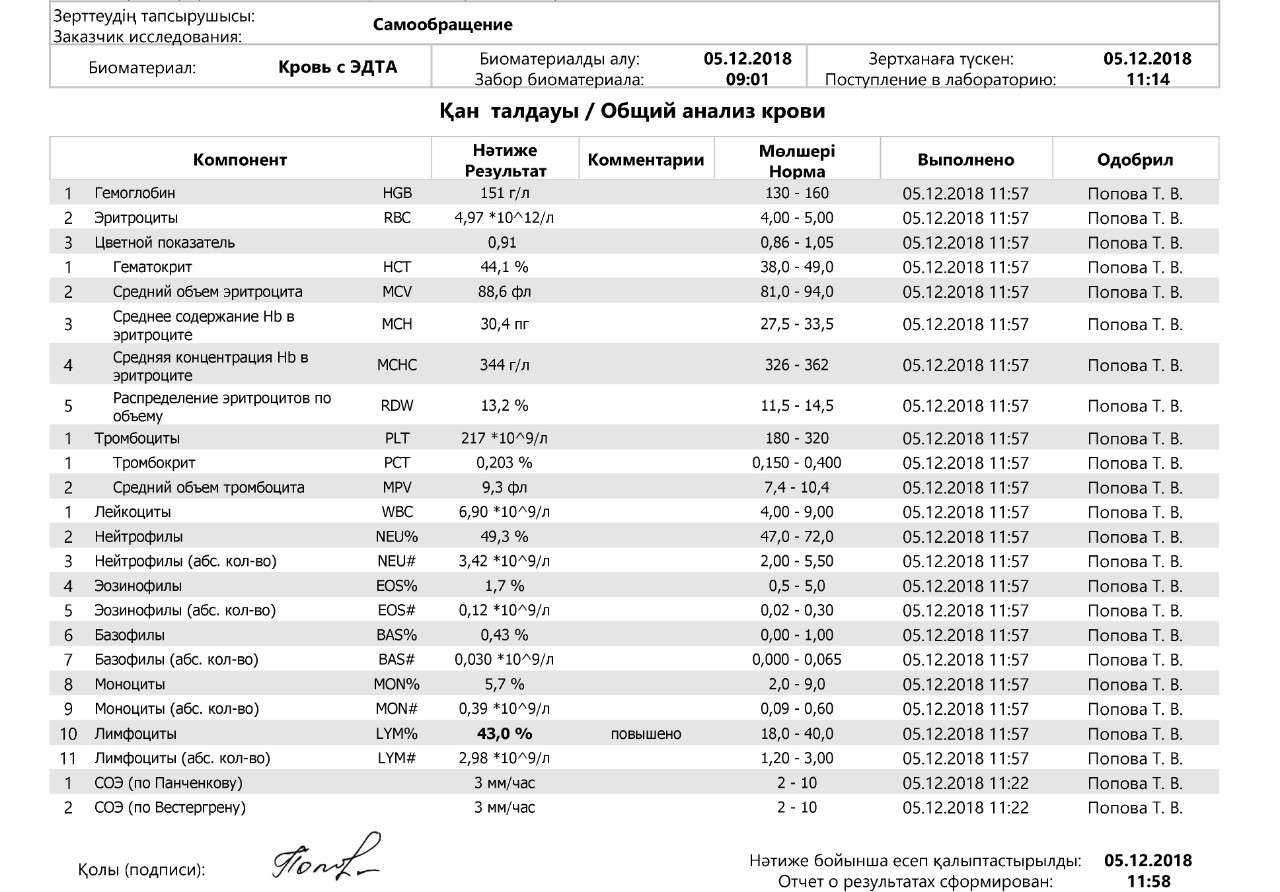 Также это возникает при приёме ряда лекарственных веществ, поэтому нужно заранее проконсультироваться с врачом.
Также это возникает при приёме ряда лекарственных веществ, поэтому нужно заранее проконсультироваться с врачом.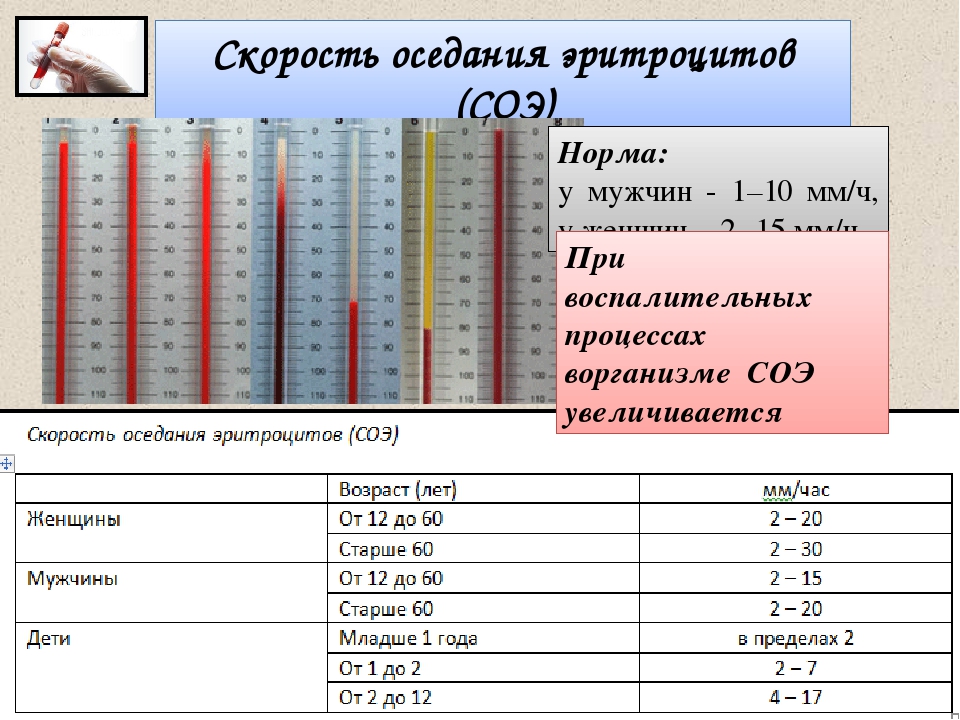 У деток такого возраста СОЭ может достигать 12-17 мм/ч. В подростковом возрасте результаты отличаются у девочек (нормой считают показатель до 14 мм в час) и у мальчиков (нормальной называют СОЭ 2-11 мм в час).
У деток такого возраста СОЭ может достигать 12-17 мм/ч. В подростковом возрасте результаты отличаются у девочек (нормой считают показатель до 14 мм в час) и у мальчиков (нормальной называют СОЭ 2-11 мм в час).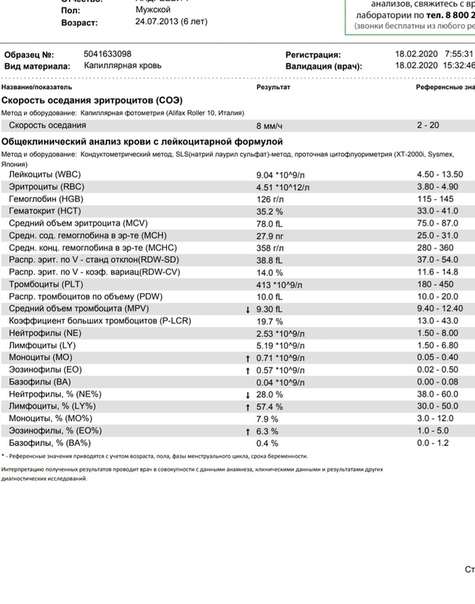
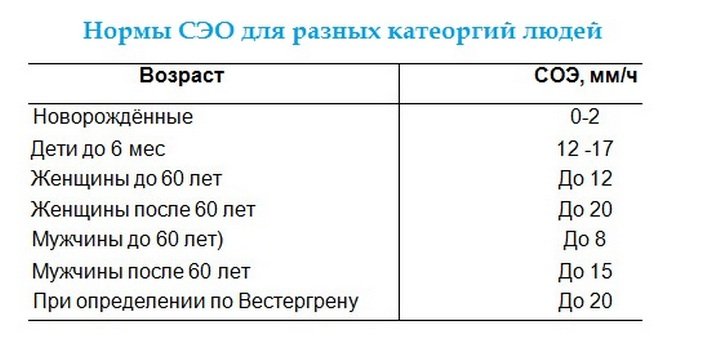

 Родители заметят у него небольшое повышение температуры и ухудшенный аппетит.
Родители заметят у него небольшое повышение температуры и ухудшенный аппетит. И поэтому показатели 13 мм/ч или 16 мм/ч не настолько насторожат педиатра, как СОЭ 30, 40 или 70 мм/ч.
И поэтому показатели 13 мм/ч или 16 мм/ч не настолько насторожат педиатра, как СОЭ 30, 40 или 70 мм/ч.
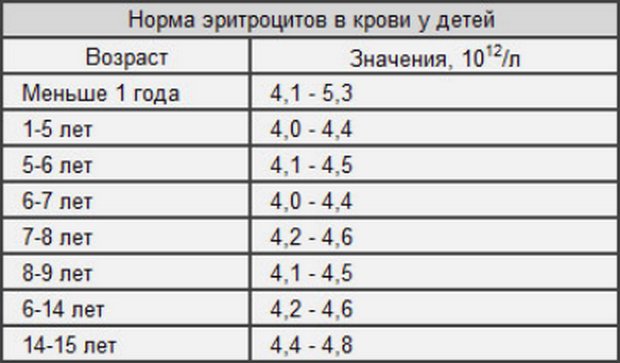
 – 2020. – Т. 58. – №. 7. – С. 1146-1148.
– 2020. – Т. 58. – №. 7. – С. 1146-1148.