Гемангиомы у детей и новорожденных
Представляем Вашему вниманию статью кандидата медицинских наук, врача высшей категории, лауреата премии г. Москвы в области медицины, детского сосудистого хирурга Морозовской ДГКБ ДЗМ Юлианы Ильиничной Вельской на тему: «Гемангиомы у детей и новорожденных»
Гемангиома — это доброкачественная сосудистая опухоль, с которой ребенок рождается или она возникает в первые дни и недели жизни. По статистике считается, что гемангиомы находят у 10% детей. Сначала это может быть бледное пятнышко на коже, на которое почти не обращают внимание. Однако гемангиома опасна тем, что способна к стремительному росту, поэтому определиться с диагнозом желательно как можно раньше. Гемангиома начинает формироваться еще во время беременности, и точные причины этого до сих пор до конца не установлены, хотя считается, что причиной могут быть инфекции вирусной природы у матери, тератогенные факторы, возраст роженицы после 40 лет, злоупотребление алкоголем и никотином. По наследству это заболевание не передается.
По наследству это заболевание не передается.
Родителям важно знать, что кажущееся безобидным красное или синеватое пятно на коже стремительно может превратиться в большое образование, с которым впоследствии будет очень трудно справиться, поэтому к врачу нужно обращаться как можно быстрее. Лечение, если оно необходимо, начинать нужно тоже как можно раньше. По строению, глубине расположения и внешнему виду гемангиомы могут различаться.
Методов лечения гемангиом существует большое количество — специалист подбирает для каждой гемангиомы свой. Сначала доктор проводит осмотр, делает ультразвуковое исследование с определением скорости и характера кровотока в образовании и уже далее предлагает алгоритм дальнейших действий. Для кого-то может понадобиться хирургическое лечение или удаление гемангиомы с помощью различных современных методов-криодеструкции (замораживания жидким азотом) или лазерной фотокоагуляции, кому-то — необходимо длительное консервативное лечение с помощью препаратов бета-адреноблокаторов.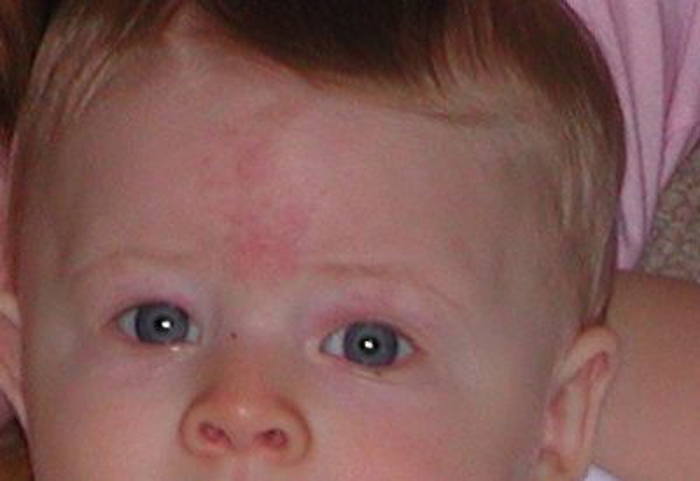 В некоторых случаях достаточно будет наблюдения у специалиста, потому что младенческие гемангиомы способны к инволюции, т. е. со временем могут исчезнуть самостоятельно. Повторно гемангиомы не появляются, поэтому лечение и наблюдение врача-специалиста заканчивается вместе с исчезновением гемангиомы.
В некоторых случаях достаточно будет наблюдения у специалиста, потому что младенческие гемангиомы способны к инволюции, т. е. со временем могут исчезнуть самостоятельно. Повторно гемангиомы не появляются, поэтому лечение и наблюдение врача-специалиста заканчивается вместе с исчезновением гемангиомы.
Специалистов по лечению сосудистых образований, которые могут правильно поставить диагноз и помочь в лечении, не так много. Они работают, как правило, в крупных клиниках, поэтому родителям важно как можно раньше обратиться к нужному врачу, и тогда гемангиома не сможет нанести вреда ребенку, а лечение обязательно будет успешным.
Ю.И. Вельская – к.м.н., врач высшей категории, лауреат премии г. Москвы в области медицины
Источник: medwriters.ru
Капиллярная дисплазия у детей, симптомы, лечение
Разновидность органной эмбриопатии, которая формируется из эмбриональных капилляров, проявляется на коже пятном с красноватым оттенком.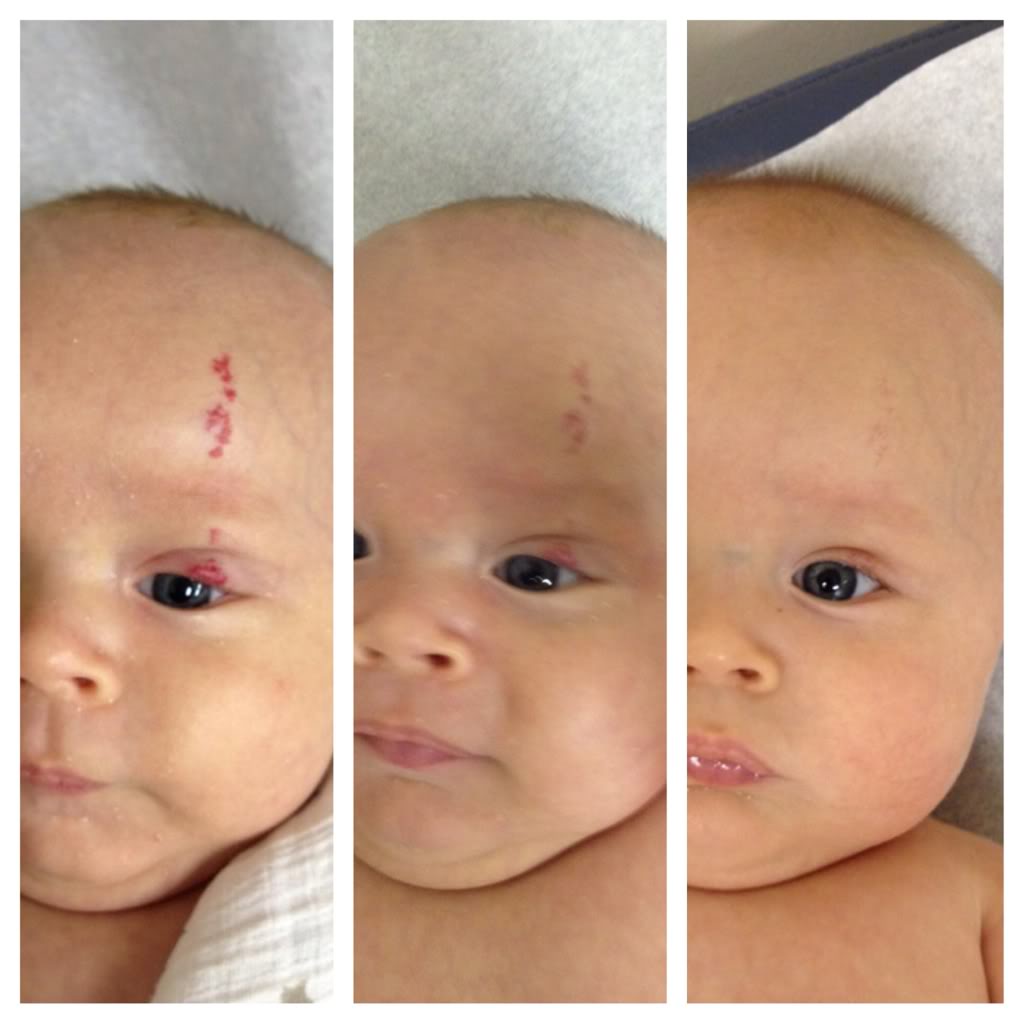 Иначе такие пятна называются «винными» и представляют собой не только косметический, но и функциональный дефект. Уже в детском и впоследствии в подростковом возрасте на месте капиллярной дисплазии может возникать нарушение кровообращения.
Иначе такие пятна называются «винными» и представляют собой не только косметический, но и функциональный дефект. Уже в детском и впоследствии в подростковом возрасте на месте капиллярной дисплазии может возникать нарушение кровообращения.
Встречается примерно у 3 детей из 100.
Капиллярная дисплазия имеет различные формы. В кожной она рассматривается в первую очередь как косметический дефект. Так как она достаточно часто располагается на лице, то представляет собой проблему, из-за которой растущий ребёнок испытывает психологический дискомфорт. При отсутствии своевременного и подходящего лечения этот дефект способен приводить к напряжению, социальному дистанцированию, сложностям в общении со сверстниками.
Характерные особенности капиллярной ангиодисплазии
Международная ассоциация по изучению сосудистых аномалий ввела классификацию капиллярных мальформаций. Критерий деления — превалирующий тип сосудов. Соответственно, выделяют артериальную, венозную, лимфатическую, капиллярную и смешанную формы.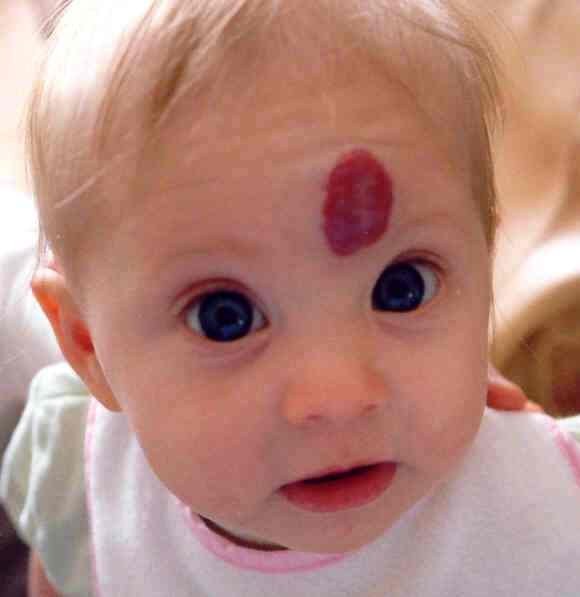
Патологию нередко путают с простыми гемангиомами. Однако клинически они имеют ряд отличий. Капиллярные ангиодисплазии окрашены в розовые, ярко-красные или багрово-синие оттенки, имеют неровные края и не выступают над поверхностью кожи. Могут располагаться на разных участках тела, включая лицо и конечности. Занимают значительную часть поверхности кожи. В младенческом возрасте при надавливании на пятно оно меняет цвет, во взрослом возрасте такая реакция капилляров исчезает.
Капиллярная дисплазия отличается от сосудистого родимого пятна. Последнее по мере роста ребёнка постепенно теряет цвет и исчезает, тогда как «винное пятно» остаётся и может лишь увеличиваться в размерах. Кроме того, по мере роста и утолщения сосудов пятно начинается выступать над поверхностью кожи, из-за чего нередко повреждается и кровоточит.
Современные методы лечения «винных пятен»
Борьбу с «винным пятном» ведут несколькими способами:
- хирургическое иссечение с подсадкой кожи;
- криодеструкция;
- лазерное удаление;
- удаление аппаратом IPL.

Хирургическое иссечение используется в редких случаях и тогда, когда подобрать другой метод невозможно. Это болезненная операция, оставляющая рубцы.
Криодеструкция предполагает воздействие на пораженный участок кожи очень низкими температурами. Сопряжена с некоторой болезненностью, после неё остается корочка, которая сходит, оставляя под собой чистую кожу.
Сегодня самым перспективным методом борьбы с «винными пятнами» является лазерная коагуляция сосудов.
В 1983 году учёные из Гарварда Рокс Андерсон и Джон Пэрриш опубликовали разработанную ими концепцию селективного фототермолиза, который можно было использовать и для лечения патологий такого рода. Этот метод базируется на принципиальной возможности тканей человеческого тела поглощать лазерное излучение определенной длины волны. Ткань в концепции воспринимается как сконцентрированные на определенном участке хромофоры, поглощающие только выделенную длину светового спектра.
Лазер воздействует на хромофоры крови, а именно гемоглобин. Исследования помогли выявить и длину луча — от 511 нм до 578 нм.
В России первопроходцем стали Николай Алексеевич Данилин и Олег Ксенофонтович Скобелкин. Они опробовали аргоновый лазер в лечении сосудистых патологий, после чего его стали использовать и другие врачи: Наталья Евгеньевна Горбатова, Иван Сергеевич Воздвиженский, а лазер на парах меди — Никита Андреевич Поспелов.
Последний в своей работе продемонстрировал, что лазер на парах меди поглощается сосудами избирательно, не повреждая окружающие ткани. Лазер излучает волны двух видов:
-
зелёную 511 нм; - жёлтую 578 нм.
Зелёную волны способен поглощать меланин, жёлтую — оксигемоглобин. Воздействие такого лазера коагулирует сосуд шаг за шагом, не вызывая повреждений прилегающих тканей и органов. Начало выделенной вставки
Для полного удаления участка с капиллярной мальформацией необходимо провести от 2 до 20 сеансов лазерной коагуляции.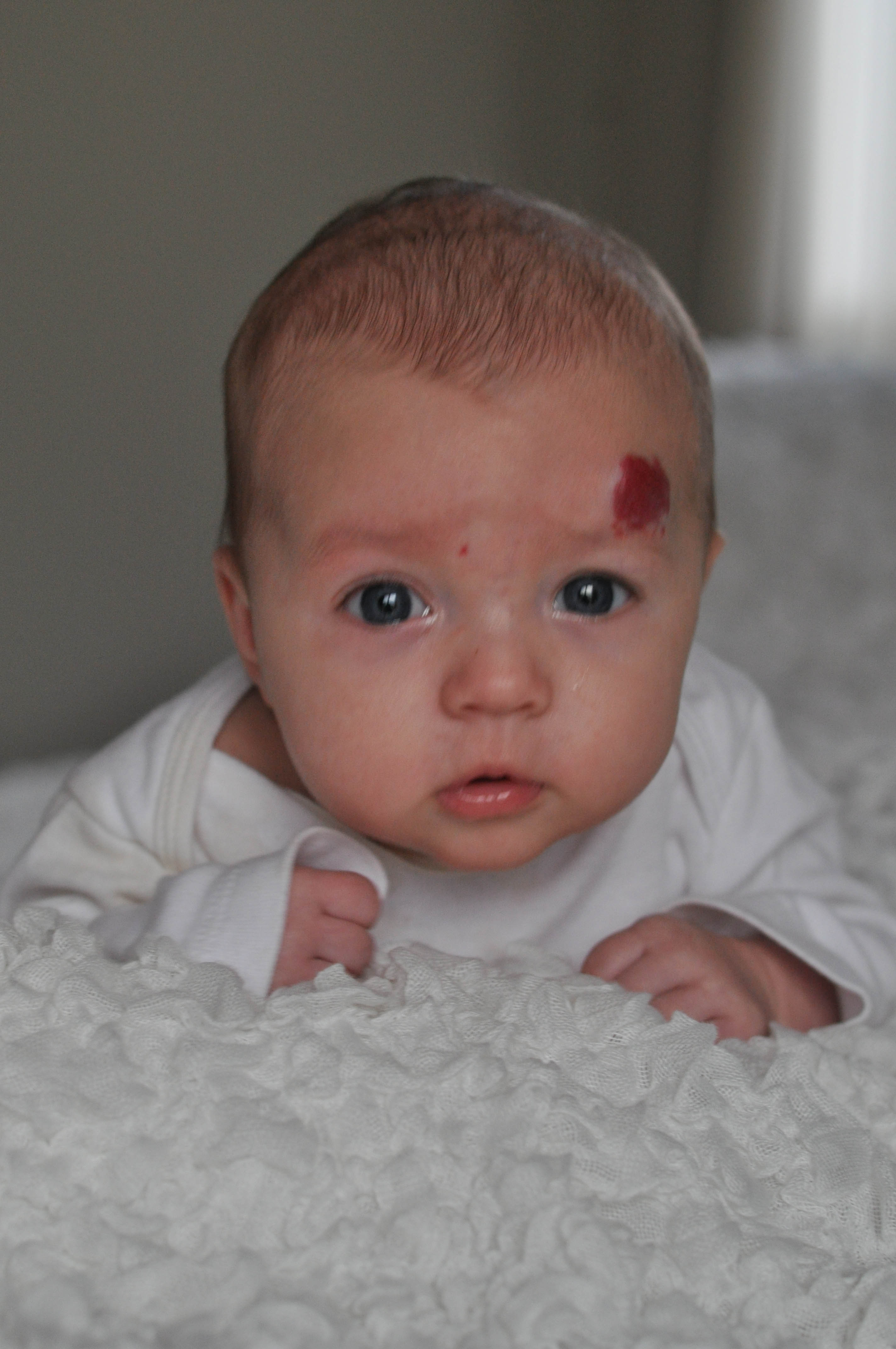
ILP-аппараты (Intense Pulsed Light — интенсивный импульсный свет) воздействуют на кожу световой энергией, которая трансформируется в тепловую. Под действием этой энергии разрушается гемоглобин, клетки отмирают, на их место приходят здоровые. На базе ILP-аппаратов разработана инновационная многомодульная платформа Lumenis М22, которая позволяет увеличить площадь обработки кожи до 4,5 см и имеет встроенное охлаждение, поэтому в процессе сеанса пациент не получает
Своенравные сосуды / Новости общества Красноярска и Красноярского края / Newslab.Ru
Представления о красоте расходятся у разных народов и культур, да и переменчивая мода накладывает определенный отпечаток на наше восприятие внешности — своей или окружающих. Однако всегда и везде здоровая кожа была обязательным условием привлекательности.
К сожалению, хороший цвет лица и тела зависит не только от правильного питания и отсутствия вредных привычек — существует целый ряд дерматологических заболеваний, способных наложить неприятный отпечаток на внешность человека, даже несмотря на здоровый образ жизни.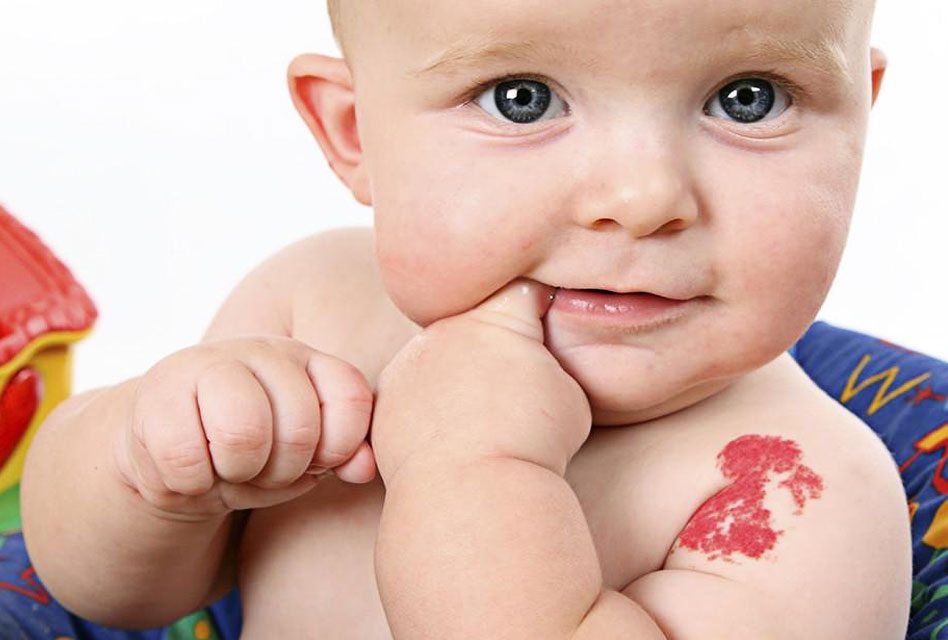
Сосудистые патологии — одна из самых распространенных групп кожных заболеваний, портящих внешность. Кожа человека пронизана сетью тончайших капилляров, которые снабжают ее питательными веществами и кислородом. Заболевания сосудов требуют внимательного отношения и бережного лечения, ведь осложнения могут затронуть не только нашу внешность, но и здоровье всего организма в целом.
Любой изъян на коже не кажется таким уж страшным, если знать о возможностях современной косметологии. Парадоксально, но факт — многие люди годами (а то и с раннего детства!) переживают из-за заметных красных пятен на коже, расширенных сосудов или «звёздочек», и при этом никогда не пробовали решить эту проблему разумным путем — просто обратившись к врачу.
В Красноярске уже доступны методики, позволяющие устранить неприятные изъяны на коже безболезненно, в короткий срок, без вреда для здоровья и — что существенно — по вполне приемлемым ценам.
Медики уверены, что некоторые образования на коже не просто можно, но и нужно удалять, поскольку они могут являться признаками системных патологий или провоцировать развитие других болезней.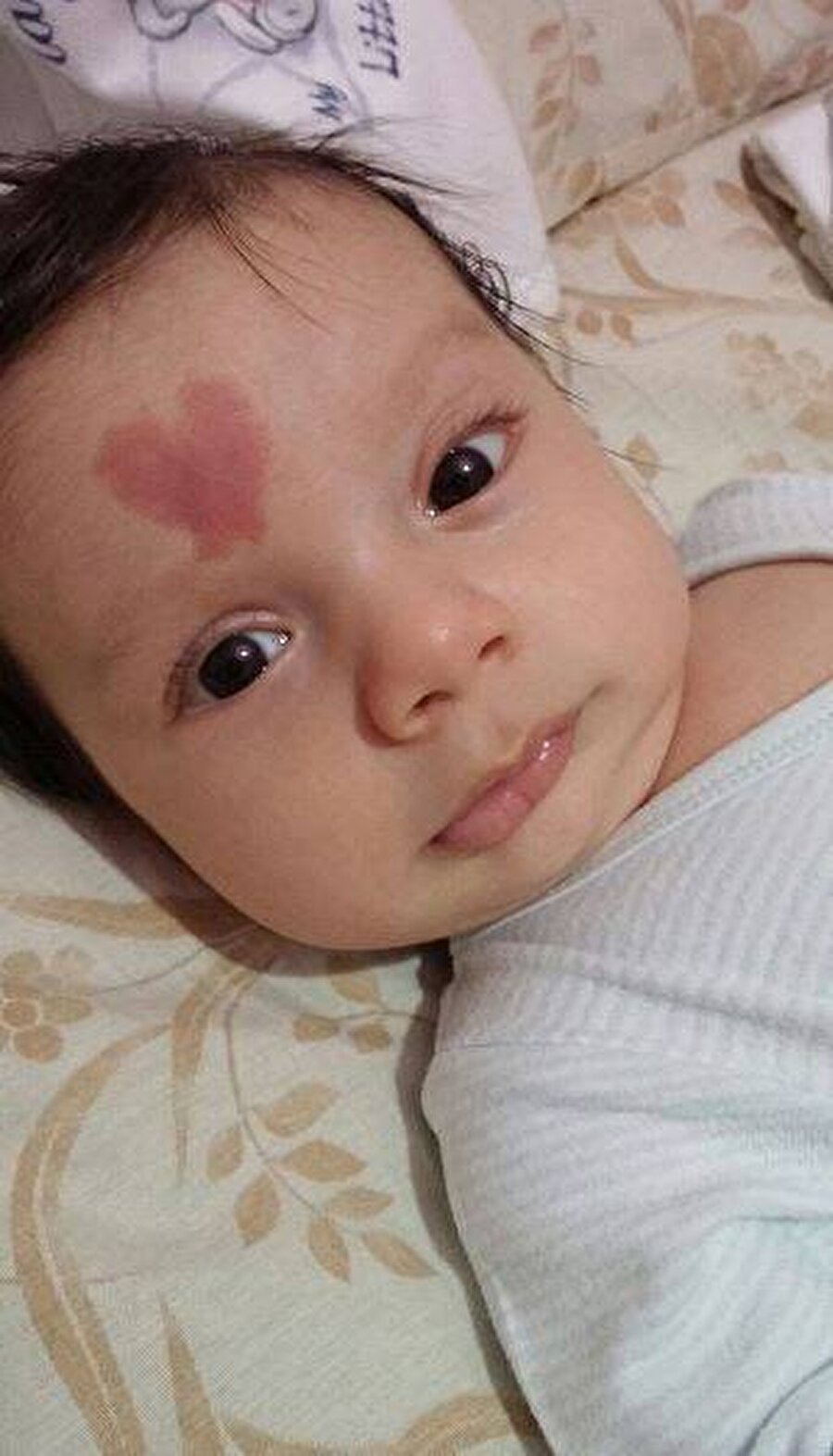
Как тебя зовут, пятнышко?
Чаще всего дерматологи диагностируют у пациентов гемангиомы, телеангиоэктазии, винные пятна, простые и паукообразные ангиомы и некоторые другие косметические изъяны. Обычному человеку сложно разобраться во всех этих терминах, однако маленький ликбез расставит всё по местам.
Гемангиома — доброкачественная опухоль, похожая по внешнему виду на крупную бордовую родинку неправильной формы, которая появляется в первые недели жизни на теле младенца и способна активно расти в течение нескольких месяцев. Это заболевание встречается у каждого десятого ребенка. Гемангиома представляет собой разросшуюся сосудистую ткань, которая иногда нарушает свертываемость крови во всем организме. Размер новообразования может составлять от нескольких миллиметров до десятков сантиметров. В некоторых случаях гемангиомы исчезают с возрастом без медицинского вмешательства, однако многие дети с некрасивыми пятнами на коже очень переживают из-за этой проблемы, особенно в коллективе — детском садике или школе.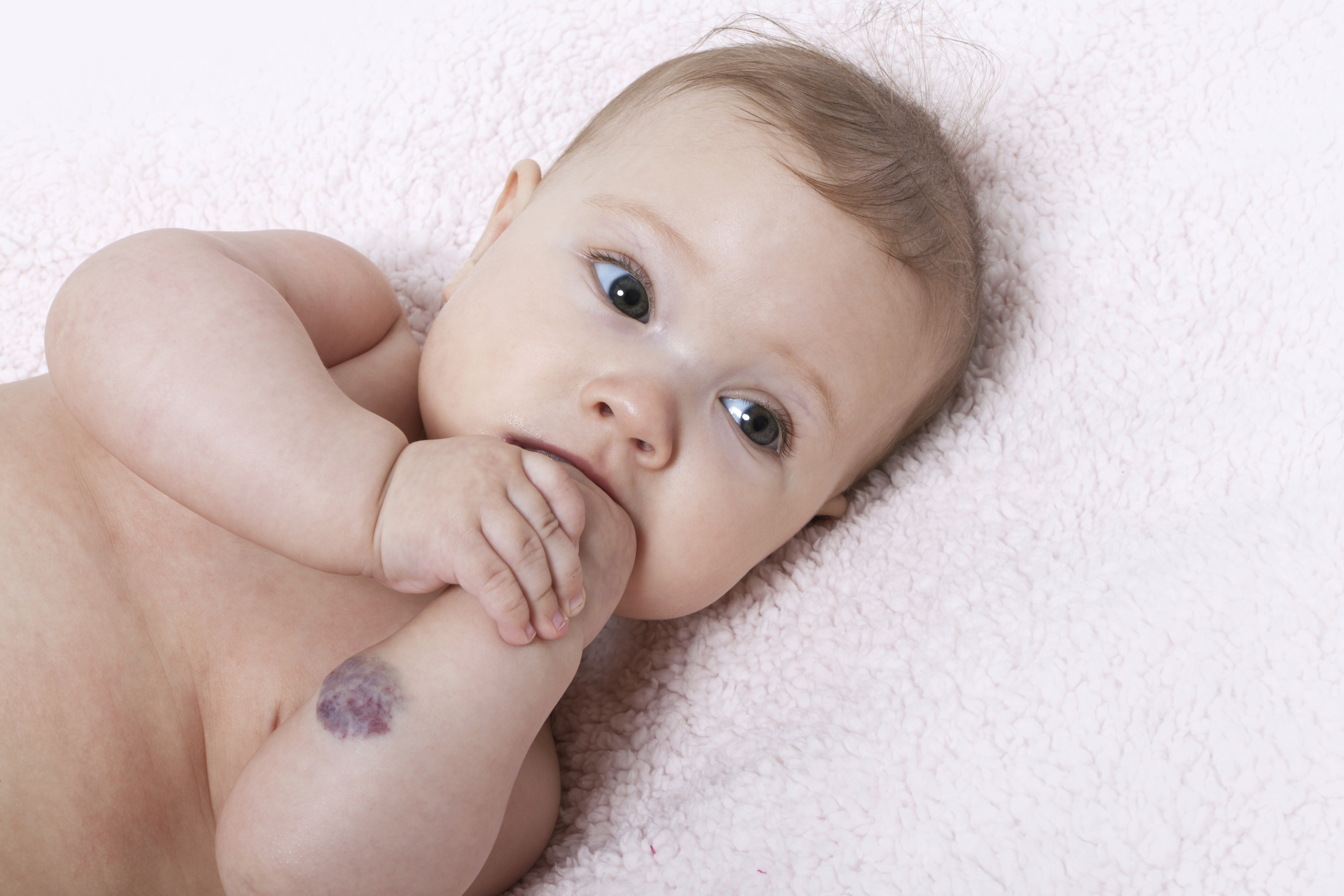 Если не удалить гемангиому в первые годы жизни, пока она еще маленькая, то в дальнейшем устранение крупного образований может быть затруднено. К тому же, зачастую на месте самостоятельно исчезнувшей доброкачественной опухоли может остаться некрасивый рубец.
Если не удалить гемангиому в первые годы жизни, пока она еще маленькая, то в дальнейшем устранение крупного образований может быть затруднено. К тому же, зачастую на месте самостоятельно исчезнувшей доброкачественной опухоли может остаться некрасивый рубец.
Лечение гемангиомы в Красноярске может быть проведено безоперационным путем, с помощью специального лазера, который склеивает стенки сосудов внутри опухоли, что приводит к ее инволюции (обратному развитию). Существенный момент — лазерная терапия применяется у новорожденных детей и эффективно работает около глазной области.
Телеангиоэктазии, известные в народе как «сосудистые звездочки», могут представлять собой как самостоятельное заболевание, так и симптом другой патологии — например, системной красной волчанки или некоторых патологий печени. Как правило, расширение сосудов такого типа появляется в области крыльев носа, на щеках, спине или на ногах. «Звёздочки» с многочисленными ответвлениями часто возникают на коже у женщин после родов, иногда этот косметический дефект прослеживается у нескольких членов одной семьи.
Как правило, телеангиоэктазии не опасны для здоровья, но даже если «сосудистая звездочка» образовалась на неприметном участке кожи — лучше показать его врачу. Некоторые виды телеангиоэктазий можно перепутать с паукообразными ангиомами, доброкачественными опухолями кожи, требующими особого внимания.
Удалить телеангиоэктазию в Красноярске можно при помощи лазера.
Еще одной достаточно распространенной дерматологической проблемой являются пламенеющие невусы, более известные как «винные пятна». Такой косметический дефект возникает вследствие паталогического расширения поверхностных и глубоких капилляров кожи. Винные пятна обычно присутствуют на теле человека с рождения, но, в отличие от гемангиом, почти никогда не проходят с возрастом. Напротив — из-за прогрессирующего нарушения кровоснабжения данного участка тела, это образование может с годами становиться всё более заметным и приобретать узловатую структуру. Багрово-синюшное пятно на лице может стать причиной неуверенности в себе и даже депрессий как в подростковом, так и во взрослом возрасте.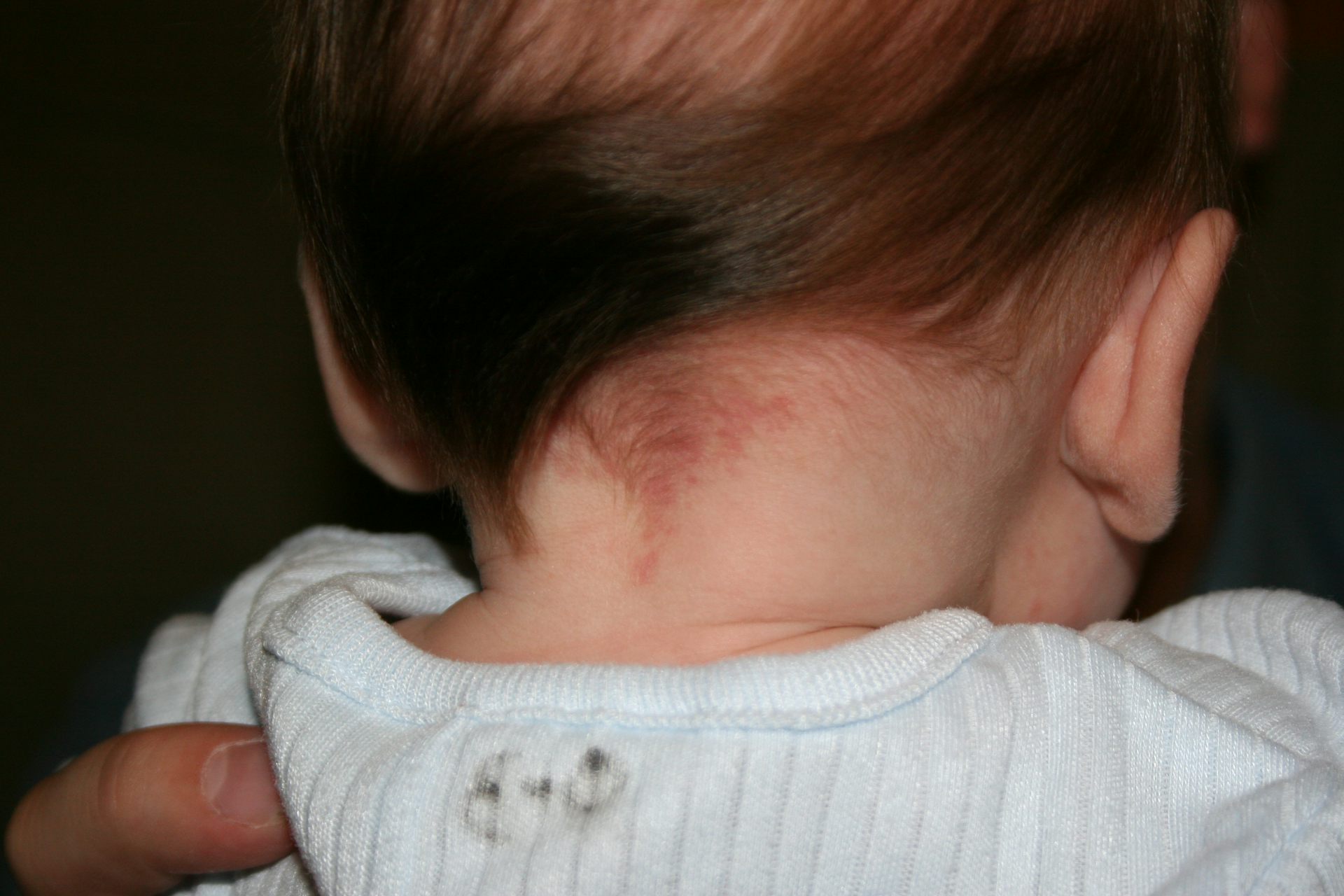
Еще некоторое время назад избавляться от пламенеющих невусов предлагалось хирургическим методом, в том числе и при помощи операции по пересадке кожи. Однако в настоящий момент в дерматологии накоплен достаточный опыт, позволяющий применять безоперационные технологии и в лечении винных пятен. Терапия таких кожных дефектов занимает порой несколько месяцев (в зависимости от площади невуса), однако в результате медицинского воздействия пятно ощутимо бледнеет, а зачастую и вовсе исчезает.
Помимо перечисленных выше патологических сосудистых образований, дерматологи нередко диагностируют пойкилодермию (атрофическое заболевание, придающее коже вид смятой папиросной бумаги), мальформацию (аномалию в строении артерий и вен), невус Унны (красное пятно на затылке, известное под названием «поцелуй аиста») и другие патологии, которые могут портить внешний облик человека. Не стоит пугаться — большинство сосудистых проблем кожи, возникающих как в детском, так и во взрослом возрасте, сегодня вполне поддается терапии.
Красивая кожа — дело врача
Удаление телеангиоэктазии, избавление от винного пятна, лечение гемангиомы в Красноярске — это вполне доступные процедуры, которые могут существенно улучшить жизнь человека, много лет стесняющегося собственного отражения в зеркале из-за косметического изъяна. А отвести ребенка с новообразованием на теле к дерматологу должен каждый ответственный родитель. Ведь тревоги, связанные с посещением клиники, забудутся, а красивая ровная кожа — куда более привлекательная черта внешнего облика, чем любые, пускай даже не опасные для здоровья родимые пятна!
Медико-эстетический центр «Розовый Сад»
Адрес: Красноярск, ул. Красной Армии, 18
(391) 221-22-11, 221-22-08
www.sadroz.com
Имеются противопоказания, необходима консультация специалиста
Сосудистые пятна у новорожденных: с чем это связано?
Сосудистые пятна у новорожденных часто беспокоят родителей, особенно если они располагаются на лице или открытых участках тела, имеют большой размер или яркую окраску. Если такие пятна отмечаются у новорожденной девочки, то беспокойство становится еще сильнее. Наши бабушки называли такие пятна «укусами аиста», «поцелуями ангела», педиатры часто коротко называют их «родимыми пятнами», не желая вдаваться в подробности. Так стоит ли переживать по их поводу? Можно ли их удалить? Давайте разберемся.
Если такие пятна отмечаются у новорожденной девочки, то беспокойство становится еще сильнее. Наши бабушки называли такие пятна «укусами аиста», «поцелуями ангела», педиатры часто коротко называют их «родимыми пятнами», не желая вдаваться в подробности. Так стоит ли переживать по их поводу? Можно ли их удалить? Давайте разберемся.
Обычные отметины
У многих новорожденных можно увидеть красноватые пучочки сосудов, выступающие через кожу. Особенно часто их отмечают на веках, в середине лба и на задней части шеи. Такие пятна не опасны, они значительно побледнеют или пройдут со временем, когда кожа малыша станет толще. Бывает и так, что пятно исчезает, но становится видимым, если малыш напрягается или плачет.
Сосудистые невусы
Но иногда пятна на коже ребенка вызваны аномалиями, поражающими вены, артерии и капилляры. Врачи называют их сосудистыми невусами кожи. Они делятся на гемангиомы и ангиодисплазии.
Гемангиомы – это доброкачественные опухоли, часто встречаются у младенцев и обычно появляются в первые часы, дни или недели жизни малыша. У девочек встречаются чаще, чем у мальчиков. Могут располагаться как на поверхности кожи, так и в ее глубине. Имеют вид багровых, синих или красных пятен, часто возвышающихся над поверхностью кожи.
У девочек встречаются чаще, чем у мальчиков. Могут располагаться как на поверхности кожи, так и в ее глубине. Имеют вид багровых, синих или красных пятен, часто возвышающихся над поверхностью кожи.
Гемангиома в своем развитии проходит три стадии: активного роста, прекращения роста и обратного развития. Часто она проходит сама собой и не представляет опасности. Если же опухоль слишком активно растет, подвергается риску травмирования, расположена на внутренней стороне носа или века, на слизистой оболочке полости рта, то ее лучше удалить.
Ангиодисплазии (их еще называют пламенеющим невусом или винными пятнами) – это пороки развития кровеносных сосудов. Обычно они крупнее гемангиом, розового, красного или багрово-фиолетового цвета, не выступают над поверхностью кожи. Для примера вспомните пятно у Горбачева. Такие пятна увеличиваются при росте малыша, никогда не бледнеют, а наоборот, склонны к потемнению и прогрессированию. Опасности для жизни малыша они не представляют, но являются серьезным косметическим недостатком и негативно влияют на самооценку ребенка.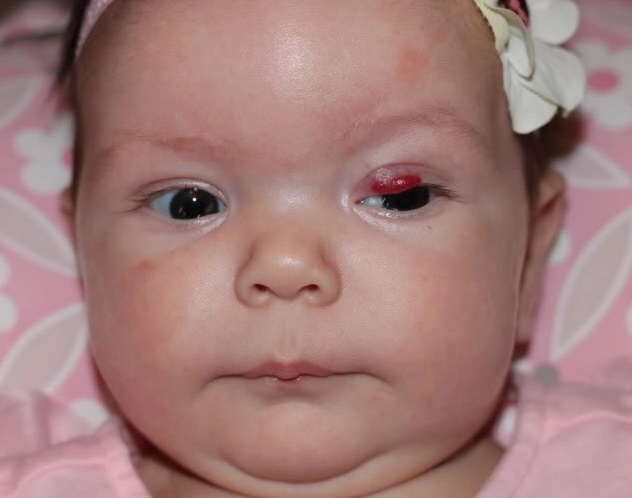
Лечение сосудистых невусов
Ранее самыми распространенными способами лечения сосудистых пятен были гормональная терапия, хирургическое иссечение, криотерапия и электрокоагуляция. Сейчас их почти полностью вытеснила лазерная терапия. Благодаря многоуровневой избирательности воздействия лазерного луча только на пораженную зону возможно полное избавление от сосудистого невуса даже у новорожденного.
По внешнему виду сосудистые невусы могут быть очень похожи, поэтому не пытайтесь поставить диагноз самостоятельно, а проконсультируйтесь со специалистом, а лучше с несколькими, так как неправильно поставленный диагноз может привести к неверному прогнозу и ошибочному лечению.
Гемангиома у новорожденного: откуда она берется и как ее лечить | Здоровье ребенка | Здоровье
Наш эксперт – врач-дерматолог высшей категории ГКБ № 31 Иветта Буданова.
Термин «гемангиома» происходит от греческого haima – «кровь» и angeon – «сосуд». Этим словом обозначают доброкачественную сосудистую опухоль. Выглядит она как ярко-красное или чуть синеватое пятно, из-за чего это новообразование иногда путают с «винными пятнами», хотя это совсем другая патология. Дефект этот, как правило, врожденный или появляется у малыша в течение первого месяца жизни. Причины возникновения «красной метки» до конца не ясны, но считается, что к этому могут приводить простудные заболевания, которыми будущая мама переболела в первые два месяца беременности, когда идет закладка сосудистой системы ребенка.
Этим словом обозначают доброкачественную сосудистую опухоль. Выглядит она как ярко-красное или чуть синеватое пятно, из-за чего это новообразование иногда путают с «винными пятнами», хотя это совсем другая патология. Дефект этот, как правило, врожденный или появляется у малыша в течение первого месяца жизни. Причины возникновения «красной метки» до конца не ясны, но считается, что к этому могут приводить простудные заболевания, которыми будущая мама переболела в первые два месяца беременности, когда идет закладка сосудистой системы ребенка.
Не просто пятнышко
Бояться перерождения гемангиомы в рак не стоит – такие случаи единичны. Но и ждать, пока все «само рассосется», тоже было бы легкомысленно. Поэтому нужно как можно раньше показать ребенка с таким новообразованием врачу. Ведь помимо косметического дефекта сосудистая опухоль грозит весьма неприятными вещами.
В некоторых случаях гемангиомы действительно проходят самостоятельно, исчезая к 5–10‑летнему возрасту, но, к сожалению, так бывает редко, примерно в 7% случаев.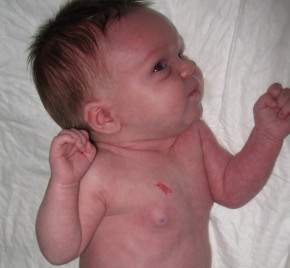 Причем обычно самоустраняются лишь самые безобидные новообразования, расположенные на закрытых одеждой участках тела. Гемангиомы на лице, голове и шее чаще всего растут вместе с ребенком, и особенно интенсивно – до полугода. Замечено, что наиболее активный рост сосудистых опухолей отмечается у детей, родившихся раньше срока.
Причем обычно самоустраняются лишь самые безобидные новообразования, расположенные на закрытых одеждой участках тела. Гемангиомы на лице, голове и шее чаще всего растут вместе с ребенком, и особенно интенсивно – до полугода. Замечено, что наиболее активный рост сосудистых опухолей отмечается у детей, родившихся раньше срока.
Чаще всего гемангиомы появляются в области головы. В основном – на веках, лбу, носу, щеках (причем как снаружи, так и изнутри), а также на слизистой глаз. Во вторую очередь эти новообразования поражают область половых органов, где риск инфицирования особенно велик. Если гемангиома находится в том месте, где ее легко повредить, например, постоянным трением об одежду, то она может привести к развитию инфицированных язв.
Другая потенциальная опасность – поражение близлежащих тканей. Так, если растущая гемангиома находится в области глаза, уха, носа или в полости рта, у ребенка может развиться нарушение зрения, слуха и затруднение дыхания.
Но самый сложный случай – это гемангиомы внутренних органов.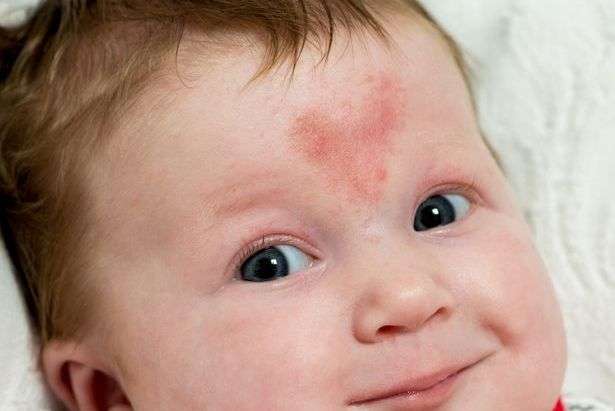 Как правило, они выявляются случайно. Прямым показанием для операции является гемангиома печени или крупных сосудов, если есть риск нарушения тока крови из-за опухоли. Смертность после разрыва гемангиомы печени, который может произойти, например, вследствие удара тупым предметом, составляет 60–80%.
Как правило, они выявляются случайно. Прямым показанием для операции является гемангиома печени или крупных сосудов, если есть риск нарушения тока крови из-за опухоли. Смертность после разрыва гемангиомы печени, который может произойти, например, вследствие удара тупым предметом, составляет 60–80%.
Очень опасны гемангиомы крупных вен и артерий – они встречаются достаточно редко, но при разрастании могут перекрыть просвет сосуда, остановив ток крови, что может вызвать угрозу жизни.
Выжидательная позиция
Как минимум в 80% случаев встречаются простые гемангиомы, происходящие из самых мелких кровеносных сосудов – капилляров. Они выглядят как крупная выступающая над кожей родинка, только не коричневая, а красная или синевато-бордовая. При надавливании гемангиома бледнеет, а расправляясь, снова краснеет.
Гораздо реже образуются кавернозные гемангиомы, состоящие из расположенных под кожей полостей, заполненных кровью. Комбинированные гемангиомы представляют собой смесь простой и кавернозной сосудистой опухоли.
В отличие от простых гемангиом, кавернозные и комбинированные новообразования практически не исчезают самопроизвольно. Если гемангиома у малыша не растет, за нею стоит некоторое время просто наблюдать, потому что преждевременным вмешательством можно только навредить. Но если она пошла в рост или возникли какие-то осложнения – изъязвления с инфекцией, нарушения в функционировании органа и т. д., – то медлить с лечением нельзя. Также не стоит тянуть с удалением новообразования, которое портит внешний вид ребенка и может привести к психологической травме.
Выбираем метод
На сегодняшний день есть несколько видов лечения таких опухолей, конкретный метод врач подбирает индивидуально для каждого пациента. Выбор способа лечения зависит от возраста ребенка, характера опухоли, ее величины и расположения, быстроты роста, характера осложнений, косметических и функциональных нарушений, вызванных ростом опухоли. Иногда для достижения оптимального результата разные методики требуется комбинировать друг с другом.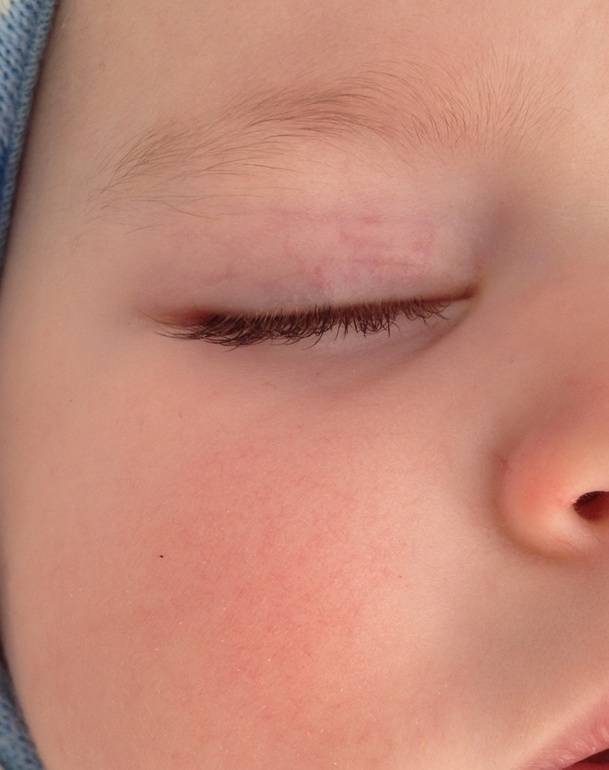 Но стоит знать, что после лечения любым методом возможен рецидив.
Но стоит знать, что после лечения любым методом возможен рецидив.
Криотерапия – воздействие холодом – идеально подходит для лечения простых гемангиом небольшой площади независимо от их расположения. 70% сосудистых опухолей сегодня лечатся этим методом. В качестве хладагента чаще всего используется жидкий азот (температурой –196 °C). Этим веществом делают короткие (по 15–20 секунд) аппликации. Ни наркоза, ни обезболивания не нужно. После сеанса требуется лишь обработать место ранки зеленкой. Эффективность лечения достигает 96%. Заживление при этом происходит без рубца. Количество сеансов зависит от размера гемангиомы. За один раз можно истребить опухоль размером 10 см2.
Чтобы удалить глубокие кавернозные или смешанные гемангиомы, криодеструкцию сочетают с микроволновым облучением. Методика СВЧ-криодеструкции достаточно проста, процедура проводится в амбулаторных условиях и также не требует обезболивания. Область гемангиомы сначала облучается СВЧ-полем, а затем подвергается немедленной криодеструкции.
Хирургическое лечение показано при глубоко расположенных сосудистых опухолях, когда можно удалить гемангиому целиком или когда вопрос косметики стоит не особенно остро (например, когда опухоль расположена в местах, скрытых одеждой). Минус хирургического вмешательства – возможные заметные рубцы, остающиеся после операции.
Небольшие, точечные гемангиомы удаляют с помощью электрокоагуляции. При обширных и глубоких новообразованиях этот метод не применяют.
В последнее время широко используется лазерная методика. Для полноценного лечения гемангиом лазером понадобится курс из нескольких процедур с интервалом от 3 до 6 недель.
Лучевую терапию применяют при лечении больших плоских гемангиом, сосудистых опухолей в области глаза или мозговых оболочек, где невозможно применять другие методы лечения. Облучение проводится сеансами с интервалами от 2–4 недель до 2–6 месяцев.
Для устранения опухоли на лице, шее, около ушей разработана методика ангиографии и эмболизации – то есть сужения сосудов и перекрытия притока крови к опухоли.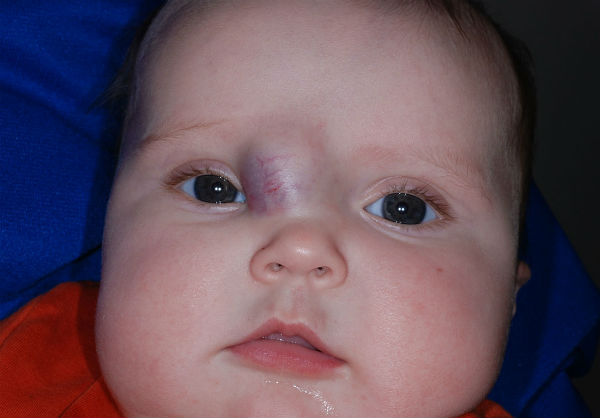
При гемангиомах большой площади хорошо помогает гормонотерапия. Кортикостероиды назначают комбинированно: в виде таблеток и в виде инъекций непосредственно в гемангиому. Пока идет такое лечение, детей нельзя прививать живыми вакцинами. Этот метод прекрасно останавливает рост сосудистой опухоли, но не может гарантировать хороший косметический результат, поэтому гормональное лечение чаще является вспомогательным.
Склерозирование показано при небольших, глубоко расположенных сосудистых опухолях, чаще – кавернозных и комбинированных, особенно если они сосредоточены на лице. Метод заключается во введении в опухоль веществ, вызывающих ее отмирание без образования рубца и деформации кожи. Для этой цели применяются специальные склерозирующие препараты. Недостатками склерозирующей терапии являются болезненность и длительность лечения. Иногда на курс приходится выполнять 10–15 инъекций с перерывом от 14 дней до 1 месяца.
Гемангиома и невус у новорожденных — Новорожденный — В помощь родителям
Аномалии, поражающие капилляры, артерии, вены и венулы, вызывают появление багровых пятен на коже ребенка. К сожалению, до сих пор неизвестен механизм и причины возникновения этих врожденных кожных дефектов. Специалисты медицины предполагают, что родимые пятна у новорожденных, могут появиться из-за генетического эмбрионального сбоя. Возможно, что они возникают и из-за неправильной прогрессии эндотелия сосудов, влияющего на развитие клеток, окружающих кровеносные сосуды. Каждый тип сосудистых родимых пятен связан с аномалией конкретного вида кровеносных сосудов – таких как капилляры, вены, артерии и венулы. Как и в случае многих других врожденных дефектов, точная причина появления родимых пятен неизвестна, но данные исследований позволяют предположить, что они не являются наследственными. Медики полагают, что сосудистые родимые пятна могут появляться вследствие эмбриогенетического сбоя или вследствие избыточной продукции фактора роста сосудистого эндотелия, который определяет развитие слоя клеток вокруг кровеносных сосудов.
К сожалению, до сих пор неизвестен механизм и причины возникновения этих врожденных кожных дефектов. Специалисты медицины предполагают, что родимые пятна у новорожденных, могут появиться из-за генетического эмбрионального сбоя. Возможно, что они возникают и из-за неправильной прогрессии эндотелия сосудов, влияющего на развитие клеток, окружающих кровеносные сосуды. Каждый тип сосудистых родимых пятен связан с аномалией конкретного вида кровеносных сосудов – таких как капилляры, вены, артерии и венулы. Как и в случае многих других врожденных дефектов, точная причина появления родимых пятен неизвестна, но данные исследований позволяют предположить, что они не являются наследственными. Медики полагают, что сосудистые родимые пятна могут появляться вследствие эмбриогенетического сбоя или вследствие избыточной продукции фактора роста сосудистого эндотелия, который определяет развитие слоя клеток вокруг кровеносных сосудов.
Группа риска
- Белокожие дети
- Недоношенные дети
- Девочки (у них гемангиомы возникают в 3-4 раза чаще)
Виды родимых пятен
Специалисты классифицируют родимые пятна у новорожденных в зависимости от типа сосудистой аномалии. Гемангиомамы и невусы, обусловлены пролиферацией нормально развивающихся сосудов. Появление родинок, вызванное аномалиями развития кровеносных клеток, называют сосудистыми мальформациями сосудов, их устойчивые расширения именуют телеангиэктазиями. Бывает и так, что с родимыми пятнами малыши не рождаются, а приобретают их через пару недель после появления на свет.
Гемангиомамы и невусы, обусловлены пролиферацией нормально развивающихся сосудов. Появление родинок, вызванное аномалиями развития кровеносных клеток, называют сосудистыми мальформациями сосудов, их устойчивые расширения именуют телеангиэктазиями. Бывает и так, что с родимыми пятнами малыши не рождаются, а приобретают их через пару недель после появления на свет.
Наиболее распространенными видами родимых пятен у новорождённого, являются гемангиома пещеристая, гемангиома земляничная, невус.
Появление гемангиомы земляничной обусловлено образованием групп из недоразвившихся сосудов. По большей части, такие пятна маленькие, в диаметре не более 1 см. Они немного выпуклые, в начале даже могут немного увеличится, но, как правило, исчезают к окончанию первого года жизни крохи. Если же гемангиома кровоточит, или заметно разрастается, необходимо срочное вмешательство врача и продолжительное лечение. Родителям не стоит паниковать – в большинстве случаев, курс терапии оказывается успешным.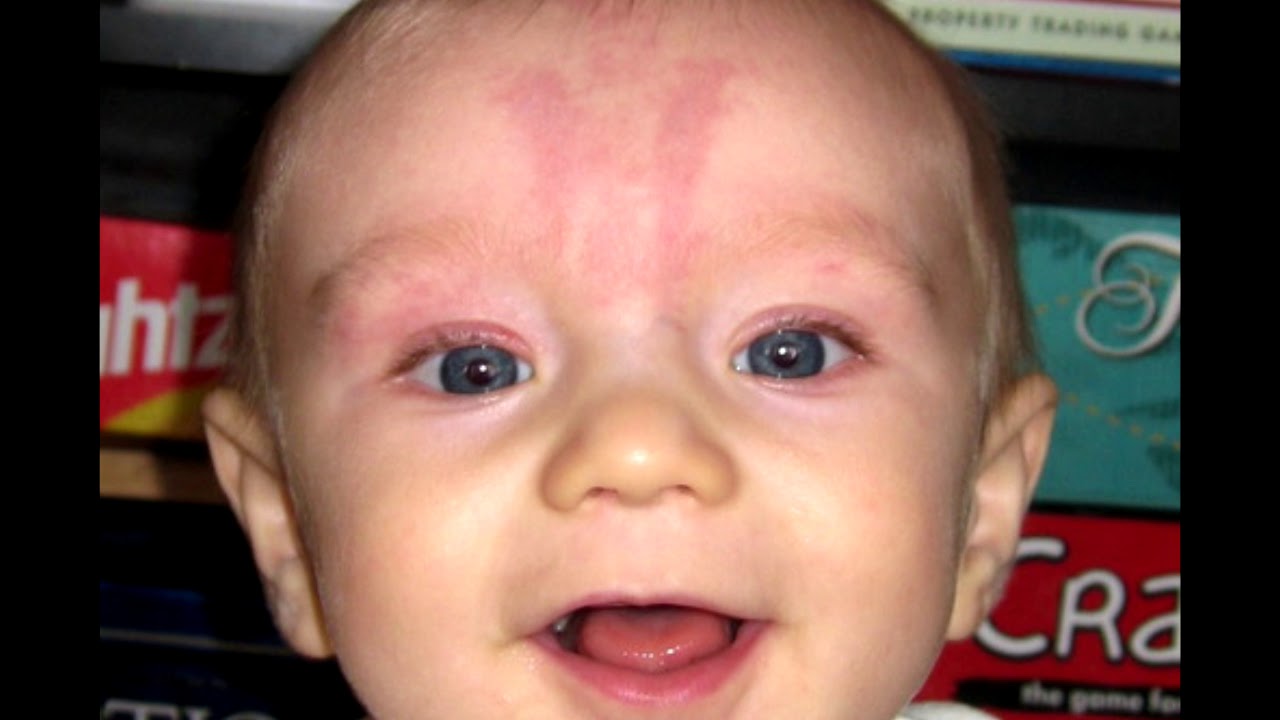
Гемангиому пещеристую можно отличить от гемангиомы земляничной по голубовато-красному оттенку, по несколько большему размеру и шероховатой, немного рыхлой, поверхности. В течении первого полугодия жизни крохи, пятно пещеристой гемангиомы увеличивается, но затем идет спад, и к пятилетнему возрасту она полностью исчезает. Если же данный вид родимых пятен вызывает дискомфорт у ребенка и беспокоит маму и папу, лучше проконсультироваться с опытным врачом.
Невус имеет разновидности. У невуса простого цвет интенсивный оранжевый, он довольно безобиден, не требует лечения, и сходит к концу второго года жизни ребенка. Такой невус заметен глазу лишь тогда, когда ребенок начитает излишне возбуждаться, истерить. Обычно он проявляется на лице или затылочной части головы, не причиняя малышу неудобств.
Гораздо больше огорчений и проблем доставляет огненный невус. Он не сходит с поверхности кожи ребенка, не теряет своей багровой окраски, и разрастается по мере взросления малыша. Невус огненный может поразить любую часть тела, однако, к сожалению, чаще всего он оказывается на личике ребенка. Эти пятна поддаются лечению хирургическим путем, или удаляются лазером. В данном случае совершенно необходимо наблюдение у специалиста, так как только своевременно проведенные медицинские манипуляции могут избавить ребенка от уродливых родимых пятен. Если время упустить, невус может остаться навсегда, и сильно изменить течение жизни вашего малыша. Он не только ограничит выбор профессии и навсегда лишит ребенка возможности ощутить прелести морского отдыха (так как купания и загар категорически противопоказаны), но и станет причиной формирования заниженной самооценки, проблем в коммуникации со сверстниками, разочарование и озлобленность.
Невус огненный может поразить любую часть тела, однако, к сожалению, чаще всего он оказывается на личике ребенка. Эти пятна поддаются лечению хирургическим путем, или удаляются лазером. В данном случае совершенно необходимо наблюдение у специалиста, так как только своевременно проведенные медицинские манипуляции могут избавить ребенка от уродливых родимых пятен. Если время упустить, невус может остаться навсегда, и сильно изменить течение жизни вашего малыша. Он не только ограничит выбор профессии и навсегда лишит ребенка возможности ощутить прелести морского отдыха (так как купания и загар категорически противопоказаны), но и станет причиной формирования заниженной самооценки, проблем в коммуникации со сверстниками, разочарование и озлобленность.
Сложные случаи
К сожалению, 2% появившихся на свет малышей, поражает гемангиоматоз, родимые пятна носят множественный характер, и проявляются не только внешне, но и поражают внутренние органы, затрудняя кровоток. Таким деткам показана компьютерная томография, биопсия и УЗИ, которые могут выявить участки, нарушении работы которых спровоцировали родимые пятна у новорожденных. Разросшиеся клетки гемангиомы, образуют объемные опухоли, затрудняющие жизнедеятельность ребенка. Однако на сегодняшний день наблюдение у грамотного специалиста и своевременное врачебное вмешательство, практически всегда гарантирует решение данных проблем.
Таким деткам показана компьютерная томография, биопсия и УЗИ, которые могут выявить участки, нарушении работы которых спровоцировали родимые пятна у новорожденных. Разросшиеся клетки гемангиомы, образуют объемные опухоли, затрудняющие жизнедеятельность ребенка. Однако на сегодняшний день наблюдение у грамотного специалиста и своевременное врачебное вмешательство, практически всегда гарантирует решение данных проблем.
Мифы и суеверия.
Прочитаю вышеизложенный профессиональный взгляд на проблему, можно понять, что не стоит принимать всерьез суеверия о родимых пятнах у младенцев. Чего только не рассказывают: и что беременная, испугавшись, схватилась за живот, и пятно осталось на ребенке, и что будущая мать смотрела на огонь, и что неправильно питалась, и мн. др. Здравый смысл рекомендует не верить надуманным мифам, и не винить себя, а искать возможные пути решения в данной ситуации.
Винные пятна (пламенеющий невус) — препараты и оборудование для лечения, клинические проявления винных пятен, Premium Aesthetics.

БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для удаления винных пятен
Оглавление
- Этиология и патогенез
- Клинические проявления
- Методы лечения
Винные пятна (port-wine stains), также называемые капиллярной ангиодисплазией или пламенеющим невусом (nevus flammeus), являются одним из наиболее распространенных пороков развития сосудов. Они представляют собой сеть патологически измененных капилляров, расположенных поверхностно или глубоко под кожей и просвечивающих через нее.
В нашей компании Вы можете приобрести следующее оборудование для удаления винных пятен:
Согласно мировой статистике, винные пятна регистрируются в среднем у 0,1–2,0% новорожденных. Чаще всего они возникают у представителей европеоидной расы, с одинаковой вероятностью как у мальчиков, так и у девочек.
Этиология и патогенез
В большинстве случаев винные пятна являются врожденным пороком. Они присутствуют у младенца сразу после его появления на свет и увеличиваются в размерах пропорционально дальнейшему росту ребенка. Важной особенностью виных пятен является отсутствие спонтанной регрессии — они формируются на всю жизнь и, как правило, оказывают негативное влияние на психологическое состояние человека.
Они присутствуют у младенца сразу после его появления на свет и увеличиваются в размерах пропорционально дальнейшему росту ребенка. Важной особенностью виных пятен является отсутствие спонтанной регрессии — они формируются на всю жизнь и, как правило, оказывают негативное влияние на психологическое состояние человека.
В редких случаях возможно появление винных пятен на внешне здоровой коже во взрослом возрасте — это так называемая приобретенная капиллярная ангиодисплазия. Иногда винные пятна могут являться не самостоятельной патологией, а признаками тяжелых синдромов: Стерджа-Вебера (энцефалотригеминальный ангиоматоз с поражением мягкой мозговой оболочки) или Клиппеля-Треноне (пороки развития вен с гипертрофией костей и мягких тканей).
Международное общество по изучению сосудистых аномалий (ISSVA) классифицирует капиллярную ангиодисплазию в соответствии с преобладающим типом сосудов — артериальная, венозная, лимфатическая, капиллярная или комплексная.
Клинические проявления
У новорожденного капиллярная ангиодисплазия представляет собой светло-розовое или розовое пятно, которое при ближайшем рассмотрении состоит из отдельных сосудистых веточек. По статистике, большинство винных пятен находятся на лице или шее. Локализуясь на лице, 45% ангиодисплазий занимают от 1 до 3 областей, иннервируемых V парой черепных нервов (nervus trigeminus), а 55% — более 1 области c переходом на противоположную сторону.
По статистике, большинство винных пятен находятся на лице или шее. Локализуясь на лице, 45% ангиодисплазий занимают от 1 до 3 областей, иннервируемых V парой черепных нервов (nervus trigeminus), а 55% — более 1 области c переходом на противоположную сторону.
Пламенеющий невус (винное пятно), по данным Т.Фитцпатрик
По мере роста и взросления ребенка винное пятно пропорционально увеличивается в размерах, становясь светло-красным или полностью красным. При этом оно выглядит как сплошная сеть сосудов, в которой невозможно выделить отдельные ветви.
В дальнейшем сосуды новообразования постепенно расширяются, что значительно утолщает его и приподнимает над поверхностью здоровой кожи. Винное пятно легко травмируется и кровоточит, рана может инфицироваться, а выраженные размеры новообразования в некоторых случаях нарушают симметрию лица пациента. Возможно озлокачествление капиллярной ангиодисплазии и ее перерождение в раковую опухоль.
Методы лечения
Наиболее простым методом не столько лечения, сколько маскировки винных пятен является использование косметики. Грамотно подобранные средства помогают скрыть новообразование и позволяют таким пациентам чувствовать себя достаточно комфортно в общественных местах. Более радикальным вариантом, который также не направлен на лечение винного пятна, является выполнение татуировки поверх новообразования.
Грамотно подобранные средства помогают скрыть новообразование и позволяют таким пациентам чувствовать себя достаточно комфортно в общественных местах. Более радикальным вариантом, который также не направлен на лечение винного пятна, является выполнение татуировки поверх новообразования.
Лекарственная терапия капиллярной ангиодисплазии не продемонстрировала значительной эффективности. Однако есть данные о положительных результатах топического применения иммуномодулятора имиквимода 5 раз в неделю под окклюзию полиэтиленовой пленкой в течение 4 недель.
До изобретения лазеров радикальным методом лечения винных пятен являлась пересадка кожи. Эта операция, как и другие инвазивные вмешательства, имеет ограничения и несет в себе определенные риски.
Сегодня для лечения винных пятен активно применяется световая и лазерная терапия — IPL и Nd:YAG лазеры. Принцип такой терапии – избирательное разрушение патологических сосудов за счет их нагрева при поглощении гемоглобином световой или лазерной энергии. Данный вид терапии в большей степени подходит для ситуации, когда сосудистый дефект окончательно сформирован и нет возможности повлиять на него другими видами терапии. Разрушение сосудов приводит к выраженному и устойчивому эстетическому дефекту. Процедуры лазерной и световой терапии проводятся без нарушения целостности кожных покровов, хорошо переносятся и не требуют длительной реабилитации.
Данный вид терапии в большей степени подходит для ситуации, когда сосудистый дефект окончательно сформирован и нет возможности повлиять на него другими видами терапии. Разрушение сосудов приводит к выраженному и устойчивому эстетическому дефекту. Процедуры лазерной и световой терапии проводятся без нарушения целостности кожных покровов, хорошо переносятся и не требуют длительной реабилитации.
Вопросы от наших пользователей:
- винные пятна на лице
- удаление винные пятен у ребенка
- винные пятна лечение лазером
- винные пятна лечение косметология
В нашей компании вы можете приобрести самое современное косметологическое оборудование
Инфантильная гемангиома | Johns Hopkins Medicine
Что такое детская гемангиома?
Детские гемангиомы состоят из неправильно сформированных кровеносных сосудов, которые размножаются больше, чем должны. Эти кровеносные сосуды получают сигналы о быстром росте в раннем возрасте ребенка. Большинство детских гемангиом появляется при рождении или в течение первых нескольких недель после рождения. На большинстве детских гемангиом видны следы или цветные пятна на коже при рождении или в течение нескольких недель после рождения.
Большинство детских гемангиом появляется при рождении или в течение первых нескольких недель после рождения. На большинстве детских гемангиом видны следы или цветные пятна на коже при рождении или в течение нескольких недель после рождения.
В течение первых пяти месяцев у ребенка детская гемангиома будет быстро расти. Это время называется фазой пролиферации или фазой роста. У большинства младенцев примерно к 3-месячному возрасту инфантильная гемангиома достигает 80 процентов от максимального размера.
В большинстве случаев они перестают расти и начинают уменьшаться к первому дню рождения ребенка. Он начнет сглаживаться и станет менее красным. Эта фаза, называемая инволюцией, продолжается с младенчества до раннего детства.
Большая часть уменьшения детской гемангиомы происходит к тому времени, когда ребенку исполняется 3,5–4 года.Почти у половины всех детей с детской гемангиомой на коже могут остаться рубцы или дополнительные кровеносные сосуды.
Детская гемангиома — самая распространенная опухоль, поражающая детей.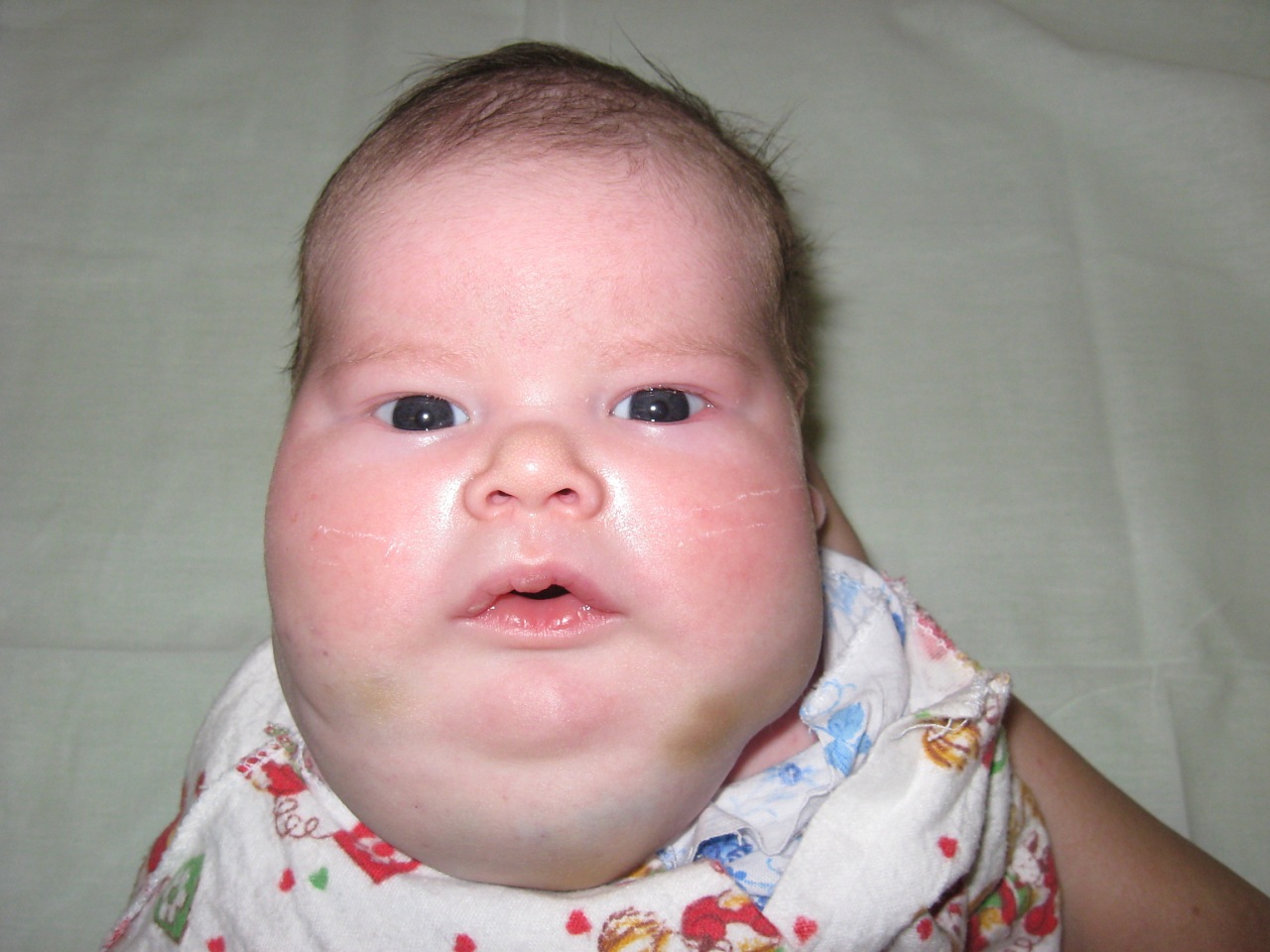 Инфантильные гемангиомы чаще встречаются у девочек, чем у мальчиков, и у детей европеоидной расы.
Инфантильные гемангиомы чаще встречаются у девочек, чем у мальчиков, и у детей европеоидной расы.
Ранние (недоношенные) дети или дети с низкой массой тела при рождении более склонны к инфантильной гемангиоме.
Иллюстрация ребенка с детской гемангиомой над глазом. © Элеонора Бейли
Какие бывают типы детской гемангиомы?
Большинство гемангиом появляются на поверхности кожи и имеют ярко-красный цвет. Они называются поверхностными инфантильными гемангиомами и иногда называются «клубничными родинками».
Некоторые из них находятся глубоко под кожей и выглядят либо синими, либо телесного цвета; их называют глубокими инфантильными гемангиомами.
Когда присутствуют глубокая и поверхностная части, они называются смешанными инфантильными гемангиомами.
Иллюстрация группы сосудов, вызывающих инфантильную гемангиому. © Элеонора Бейли
Как диагностируются детские гемангиомы?
Врачи могут диагностировать большинство гемангиом, проводя обследование и спрашивая о беременности и здоровье ребенка.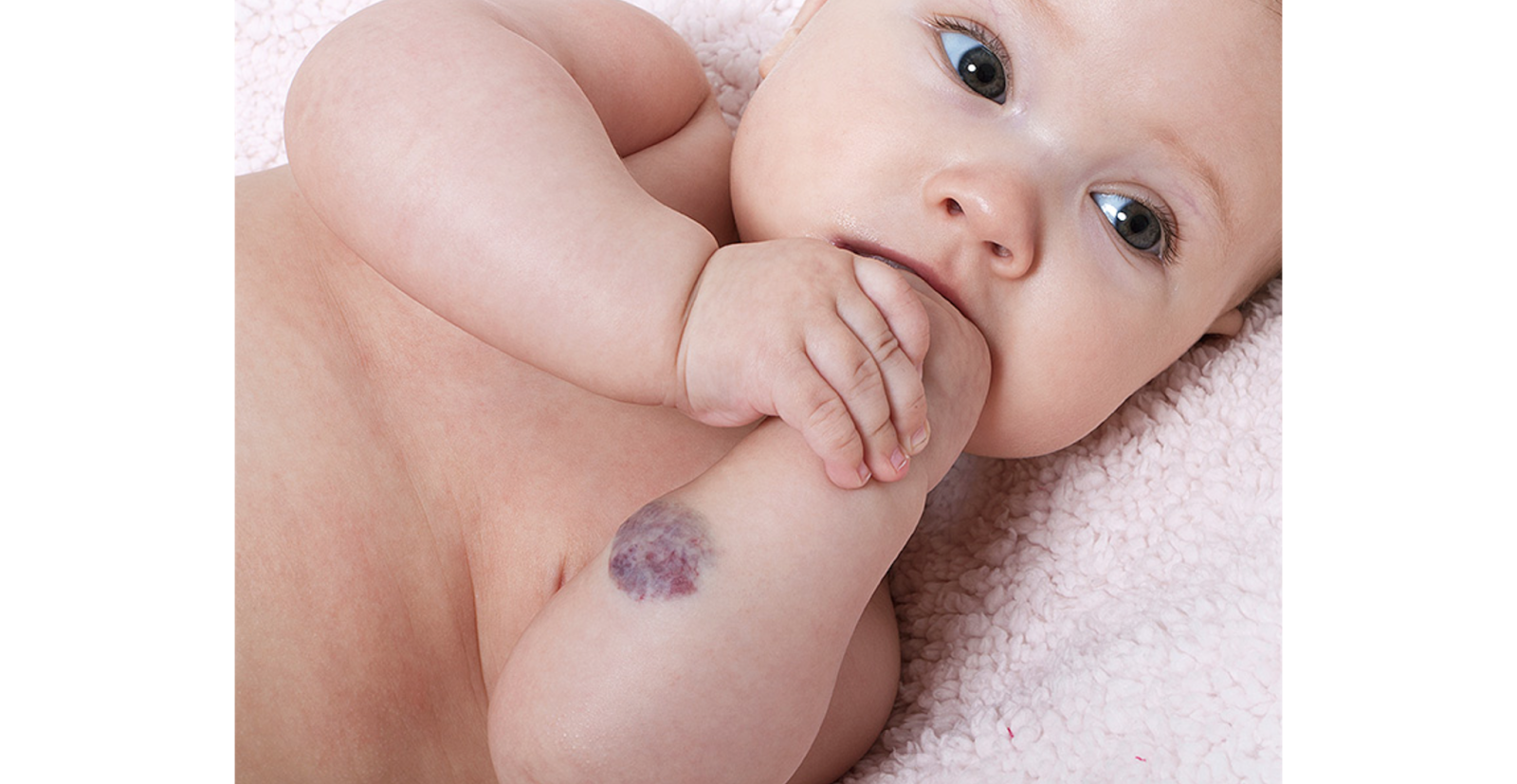 Гемангиомы, расположенные глубоко под кожей, иногда бывает сложнее диагностировать. Поскольку гемангиома растет во время пролиферативной фазы (от рождения до 1 года), диагностика будет проще.
Гемангиомы, расположенные глубоко под кожей, иногда бывает сложнее диагностировать. Поскольку гемангиома растет во время пролиферативной фазы (от рождения до 1 года), диагностика будет проще.
Большинство гемангиом не требуют специальных исследований.
Если врач считает, что у вашего ребенка инфантильная гемангиома, он или она может использовать ультразвук, чтобы увидеть больше деталей под кожей. В некоторых случаях, особенно при больших гемангиомах на голове и шее, врач может назначить МРТ для исследования детской гемангиомы, головного мозга и кровеносных сосудов в головном мозге.
МРТ — это сканирование или изображение внутренней части тела пациента. МРТ поможет врачу увидеть размер и расположение детской гемангиомы, а также проверить наличие других возможных проблем.
Ассоциация PHACE
Большие детские гемангиомы иногда могут быть частью синдрома, называемого синдромом PHACE. Каждая буква обозначает условие:
P — Мальформация задней ямки (части головного мозга)
H — Гемангиома
A — Аномальные артерии головного мозга или крупные кровеносные сосуды около сердца
C — Коарктация аорты (Проблема с сердцем. Аорта — это большой кровеносный сосуд, по которому кровь от сердца поступает в тело.Коарктация происходит, когда часть аорты становится слишком узкой для прохождения достаточного количества крови.)
Аорта — это большой кровеносный сосуд, по которому кровь от сердца поступает в тело.Коарктация происходит, когда часть аорты становится слишком узкой для прохождения достаточного количества крови.)
E — Проблемы с глазами
Иногда к PHACE добавляется буква «S», что означает расщепление грудины / надпупочный шов, когда грудина формируется неправильно или на коже над грудной клеткой имеется шрам.
В редких случаях большая гемангиома — обычно в голове или шее — возникает вместе с одной или несколькими из этих проблем в головном мозге, сердце, глазах или кровеносных сосудах. Когда это происходит, у ребенка диагностируется синдром PHACE.Если ваш врач подозревает синдром PHACE, вам будет сделана специальная МРТ, эхокардиограмма (УЗИ сердца) и осмотр глаз.
Как лечат детские гемангиомы?
Детский педиатр, дерматолог, а иногда и гематолог или хирург позаботятся о гемангиоме вашего ребенка. Большинство гемангиом не нуждаются в лечении. Те, которые это сделают, будут под руководством специалиста. Гемангиомы должны находиться под наблюдением педиатра или специалиста вашего ребенка.
Те, которые это сделают, будут под руководством специалиста. Гемангиомы должны находиться под наблюдением педиатра или специалиста вашего ребенка.
В течение первого года жизни, когда гемангиома растет, врачи захотят часто проверять гемангиому. Количество посещений врача будет зависеть от того, насколько он велик, где находится на теле и вызывает ли какие-либо проблемы. Если детская гемангиома начинает вызывать проблемы, будет рекомендовано лечение.
Для большинства детей посещения должны происходить реже после первого дня рождения до школьного возраста.
Лекарства для лечения детской гемангиомы
Большинство гемангиом, требующих лечения, лечат лекарствами, называемыми бета-блокаторами.
Пропранолол — это бета-блокатор (часть класса препаратов, используемых для лечения сердечных заболеваний), одобренный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США для лечения детской гемангиомы. Пропранолол выпускается в виде жидкого лекарства, принимаемого внутрь. Было доказано, что это приводит к уменьшению инфантильных гемангиом.
Было доказано, что это приводит к уменьшению инфантильных гемангиом.
Вы и ваш врач должны рассмотреть риски и преимущества приема пропранолола перед началом лечения. Медицинская бригада, имеющая опыт использования пропранолола для лечения детских гемангиом, обеспечит лучший уход.
Тимолол — еще один бета-блокатор, который связан с пропранололом и доступен в виде глазных капель (хотя используется для лечения гемангиомы, а не для глаз). Его можно наносить непосредственно на поверхность гемангиомы на коже. Он используется для лечения более мелких, тонких детских гемангиом.
Хирургические процедуры для лечения детской гемангиомы
Большинство детских гемангиом не требует хирургического лечения. Хирургия сейчас менее распространена, чем в прошлые годы, из-за доступных сейчас лекарств, которые являются безопасными и эффективными.Гемангиомы с заметной рубцовой тканью, оставшейся после сокращения, могут нуждаться в хирургическом вмешательстве. Ваш врач сообщит вам, нужно ли вашему ребенку обратиться к хирургу.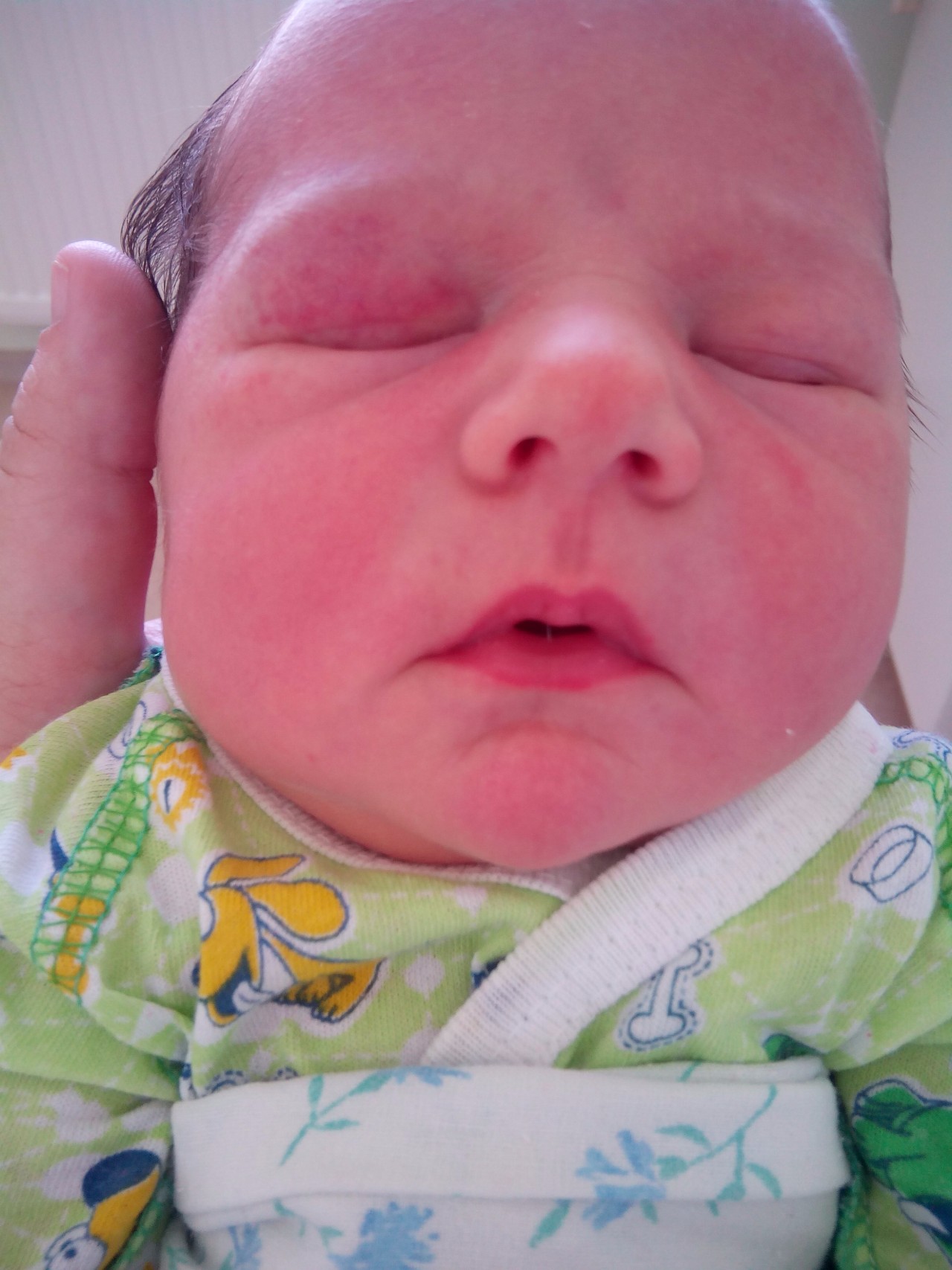
Очень немногие дети первого года жизни нуждаются в хирургическом вмешательстве. Когда требуется операция, ее обычно проводят до школьного возраста, чтобы восстановить повреждения или шрамы, вызванные детской гемангиомой. Некоторые родители предпочитают подождать, пока ребенок станет достаточно взрослым, чтобы решить, делать ли операцию.
До половины инфантильных гемангиом оставляют стойкие следы или рубцы.Иногда это можно удалить или исправить хирургическим путем. Большинство операций по поводу гемангиом можно проводить в амбулаторных условиях. Это означает, что дети могут отправиться домой в тот же день, когда им сделают операцию.
Детские сосудистые мальформации — условия и лечение
Сосудистые мальформации и гемангиомы широко известны как «родинки». Они могут присутствовать при рождении или появиться в первые месяцы жизни. Ранняя диагностика и лечение важны для здоровья и внешнего вида ребенка.Каждый год группа черепно-лицевых исследований Детской национальной больницы диагностирует и лечит многих детей с сосудистыми мальформациями и гемангиомами.
Что такое гемангиома?
Гемангиома — это разновидность родимого пятна. Это самая распространенная доброкачественная (незлокачественная) опухоль кожи. Он может присутствовать при рождении в виде слабой красной отметины или появиться в первые месяцы жизни. Гемангиомы могут быть:
- Капиллярные — образуются на верхнем слое кожи
- Кавернозные — внедряются в глубокие слои кожи
Гемангиомы делятся на три стадии:
- Пролиферация — растет из слабых красных пятен. до полного размера
- Отдых — без изменений
- Инволюция — отметка медленно исчезает
Весь процесс может занять несколько лет.
Что такое порок развития сосудов?
Сосудистая мальформация — это родинка, всегда присутствующая при рождении, которая растет пропорционально ребенку. Он не инвертируется (не исчезает), но может ухудшаться или становиться более очевидным по мере роста ребенка.
Существуют различные типы сосудистых мальформаций, названные в соответствии с типом кровеносного сосуда, который наиболее поражен. Могут быть вовлечены артерии, вены, капилляры и / или лимфатические сосуды. Другие названия сосудистых мальформаций включают лимфангиомы, артериовенозные мальформации или сосудистый гигантизм.
Что вызывает гемангиомы и сосудистые мальформации?
Гемангиомы и сосудистые мальформации обычно возникают спорадически (случайно). Однако они могут быть унаследованы по аутосомному признаку, а это означает, что если один из родителей несет ген, необходимый для выражения состояния, существует 50-процентная вероятность, что ребенок получит ген.
До 12 процентов детей заболевают гемангиомами на первом году жизни, причем женщины страдают чаще, чем мужчины.
Как диагностируются гемангиомы и сосудистые мальформации?
Врач может диагностировать гемангиомы и сосудистые мальформации после медицинского осмотра.Иногда выполняется компьютерная томография (ссылка на глоссарий) или МРТ (ссылка на глоссарий) для определения степени тяжести образований и степени их воздействия на различные структуры.
В некоторых случаях гемангиомы и сосудистые мальформации могут быть особенно большими, тяжелыми или плохо расположенными. Они могут повлиять на системы органов или препятствовать развитию зрения. В крайних случаях они могут быть опасными для жизни: гемангиома может изъязвляться и бесконтрольно кровоточить, или сосудистая мальформация может повлиять на дыхательную систему.
Большие, потенциально опасные для жизни образования должны оцениваться многопрофильной командой — пластическими хирургами, дерматологами, офтальмологами, радиологами и, возможно, другими специалистами, в зависимости от пораженного органа, — и лечиться как можно скорее.
Лечение
Что включает в себя лечение гемангиом?
При капиллярных гемангиомах, которые образуются на верхнем слое кожи и имеют тенденцию исчезать без каких-либо необратимых искажений кожи, врачи часто отказываются от каких-либо схем лечения.В некоторых случаях они могут использовать лазерное лечение для удаления оставшихся кровеносных сосудов.
Кавернозные гемангиомы часто требуют лечения, так как они могут оставлять стойкие следы на коже или препятствовать нормальному развитию или функционированию органов. Наиболее распространены следующие методы лечения:
- Стероиды — вводятся или вводятся перорально
- Лазерная терапия — выборочно поражает кровеносные сосуды, но не кожу
Часто эти два лечения используются вместе и могут быстро ускорить заживление.
Что включает в себя лечение сосудистых мальформаций?
Лечение сосудистых мальформаций зависит от типа.
При капиллярных пороках или «винных пятнах» — плоских, фиолетовых или красных пятнах на лице — лазерная терапия эффективна.
Артериальные мальформации можно лечить с помощью эмболизации (ссылка на глоссарий), инъекции материала рядом с поражением для блокирования кровотока к нему.
Венозные мальформации можно лечить с помощью инъекций лекарства для свертывания крови.
Очень часто врачи используют комбинацию методов лечения.
Что такое сосудистая родинка? — Детский центр лечения расщелины и черепно-лицевой области — Детская больница Голизано
Детская больница Голизано / Центр расщелины и черепно-лицевой области / Сосудистое родимое пятно
Каждый день многие дети — до одного из 10 — рождаются с каким-либо типом родинки (также называемой сосудистой аномалией). Родинки различаются по размеру и могут варьироваться по цвету от коричневого до синего до оттенков красного или розового.Хотя у некоторых детей родинка является незначительным недостатком, с которым они могут жить, 50-60% всех детей с родинкой потребуют некоторого лечения.
В Детской больнице Голизано нам повезло, что у нас есть группа специалистов в области дерматологии, детской хирургии, пластической хирургии, интервенционной радиологии и отоларингологии, которые регулярно встречаются для обсуждения наших пациентов с сосудистыми родинками. Вместе они изучают диагноз и составляют скоординированный план лечения.
Вместе они изучают диагноз и составляют скоординированный план лечения.
По сути, существует два очень разных типа сосудистых родинок:
- Гемангиомы
- Сосудистые мальформации
Гемангиома
Гемангиомы — это доброкачественные (незлокачественные) опухоли, которые могут не проявляться при рождении, но обычно становятся видимыми в течение одной-четырех недель после рождения. Гемангиомы обычно возникают на голове или шее, но могут возникать где угодно, включая внутренние органы.Гемангиома будет быстро расти и меняться в течение первых 12 месяцев жизни, а затем «инволютивно» или регрессировать. Инволюция может длиться от трех до 10 лет. Обычно 70% гемангиом исчезают к 7 годам. Однако может потребоваться хирургическое или медицинское лечение, если гемангиома блокирует зрение или слух или мешает дыханию.
Сосудистые мальформации
Сосудистые мальформации — это доброкачественные (незлокачественные) образования. Эти поражения присутствуют при рождении и растут вместе с ребенком.В отличие от гемангиом, у сосудистых мальформаций нет быстрого цикла роста, за которым следует регресс — они продолжают медленно расти на протяжении всей жизни. Типы сосудистых мальформаций включают:
- Портвейн пятен. Эти родинки присутствуют при рождении, они плоские и кажутся розовыми, пурпурными или красноватыми. Они различаются по размеру и могут появляться на любом участке тела. Считается, что они связаны с недостаточностью нервного питания кровеносных сосудов. Они более поверхностны и поддаются лечению с помощью лазерной терапии.
- Венозный. Часто путают с гемангиомой, эти пороки развития всегда будут расти, мягкие на ощупь, и цвет исчезает при сжатии. Чаще всего встречается на челюсти, щеке, языке и губах. Эти поражения имеют низкий кровоток и иногда могут быть инъецированы или склерозированы.
- Лимфатический. Образуется, когда избыток жидкости накапливается в лимфатических сосудах. Лимфатические мальформации очень трудно лечить, но доступны более новые инъекционные методы лечения.
- Артериовенозный. Вызывается, когда ненормальное количество крови попадает в капиллярные русла и наполняет сосуды. Это поражения с высокой текучестью.
Причины сосудистых родинок
В настоящее время неизвестны причины или факторы риска развития сосудистых родинок. Некоторые первоначальные исследования показывают потенциальную генетическую связь, но на данный момент это неубедительно.
Лечение сосудистых родинок
Педиатр и лечащая бригада вашего ребенка будут работать с вами и вашим ребенком, чтобы определить потребности вашего ребенка и определить лучший курс лечения.Текущие варианты лечения включают:
- Стероидное лечение — Это может быть пероральный или инъекционный препарат.
- Лазерная хирургия — Особенно полезно при изъязвлениях или в сочетании с другими методами лечения.
- Хирургия —Хирургическое удаление поражения.
- Радиология — Для эмболизации или склероза.
- Комбинации вышеперечисленного
Вернуться на домашнюю страницу Центра лечения щелей и черепно-лицевой области
Диагностика и лечение кожных сосудистых поражений
Сосудистые родинки часто встречаются у детей и классифицируются как гемангиомы или сосудистые мальформации1,2 (Таблица 1).Гемангиомы — это доброкачественные неопластические разрастания эндотелиальных клеток сосудов, характеризующиеся спонтанной инволюцией. Напротив, сосудистые мальформации — это не новообразования, а постоянные морфогенные аномалии капилляров, вен, артерий или лимфатических сосудов. Плоские поражения (сосудистые мальформации) имеют тенденцию сохраняться, в то время как возвышенные поражения (гемангиомы) имеют тенденцию к регрессу.
Сосудистые мальформации
Хотя сосудистые мальформации по определению присутствуют при рождении, они могут проявляться клинически в разном возрасте.Капиллярные и лимфатические аномалии обычно отмечаются при рождении; артериальные и венозные пороки развития становятся видимыми в любое время от рождения до взрослого возраста. В отличие от гемангиом, капиллярные и венозные пороки развития мягкие, плоские, легко сжимаются и легко выводятся из крови с помощью ручного давления.
Пятно лосося (Nevus Simplex, Nevus Telangiectaticus)
Пятно лосося (часто называемое «укусом аиста»), состоящее из расширенных кожных капилляров, является наиболее распространенной сосудистой мальформацией в младенчестве.Он присутствует в виде пятна от светло-красного до розового примерно у 70 процентов белых новорожденных и примерно у 60 процентов черных новорожденных2. У 40 процентов всех новорожденных наблюдаются эти поражения на затылке; 20 процентов имеют поражения верхнего века или глабели. Хотя большинство поражений век исчезают к возрасту от 6 до 12 месяцев и поражения глабеллы к 5–6 годам, 50 процентов пятен лосося в затылочной области, также называемых невусом Унны, сохраняются в зрелом возрасте3 (Рисунки 1a и 1b).
Просмотр / печать Рисунок
РИСУНОК 1A.
Пятно лосося на затылке у ребенка. Это поражение (называемое «укусом аиста») встречается у 40 процентов всех новорожденных. Пятьдесят процентов поражений сохраняются в зрелом возрасте (рис. 1b), но обычно покрыты волосами.
РИСУНОК 1A.
Пятно лосося на затылке у ребенка. Это поражение (называемое «укусом аиста») встречается у 40 процентов всех новорожденных. Пятьдесят процентов поражений сохраняются в зрелом возрасте (рис. 1b), но обычно покрыты волосами.
РИСУНОК 1B.
Пятно лосося на затылке у взрослого.
Лечение
Обычно рекомендуется бдительное ожидание. Родители должны быть проинформированы о том, что у детей со светлой кожей эритема может сохраняться или появляться снова во время приступов плача, физического напряжения или задержки дыхания. Если требуется лечение, импульсный лазер на красителе с накачкой с импульсной лампой (FPDL) является методом выбора для лечения этих поверхностных сосудистых поражений.
Пятно от портвейна (Nevus Flammeus)
Встречается в 0.У 5 процентов новорожденных винные пятна присутствуют при рождении, сохраняются на протяжении всей жизни и выглядят как бледно-розовые или красно-пурпурные, обычно односторонние пятна на лице или конечностях (рис. 2). Капиллярные эктазии, образующие винные пятна, затрагивают не только поверхностные капилляры, вовлеченные в пятно лосося, но также более глубокие сосуды дермы и подкожной клетчатки. Гипертрофия мягких тканей или костей может возникать либо при изолированном винном пятне, либо при синдроме Стерджа-Вебера или синдроме Клиппеля-Тренауне-Вебера.
РИСУНОК 2.
Пятно от портвейна, сохраняющееся в зрелом возрасте.
Синдром Стерджа-Вебера. Синдром Стерджа-Вебера характеризуется винным пятном в распределении офтальмологической ветви тройничного нерва с сопутствующими припадками (80 процентов), умственной отсталостью (60 процентов), гемиплегией (30 процентов) и неонатальной глаукомой. — пятна от вина в области над глазной щелью характерны для синдрома Стерджа-Вебера (Рисунки 3a и 3b).От 5 до 8 процентов пациентов с винным пятном в офтальмологической области тройничного нерва развивается синдром Стерджа-Вебера; двустороннее поражение или поражение как верхнего, так и нижнего века увеличивает вероятность этого состояния.
Просмотр / печать Рисунок
РИСУНОК 3A.
Пятно портвейна в офтальмологическом распределении тройничного нерва у педиатрического пациента с синдромом Стерджа-Вебера, иллюстрирующее характерное поражение верхнего века.
РИСУНОК 3A.
Пятно портвейна в офтальмологическом распределении тройничного нерва у педиатрического пациента с синдромом Стерджа-Вебера, иллюстрирующее характерное поражение верхнего века.
Просмотр / печать Рисунок
РИСУНОК 3B.
Обратите внимание на гипертрофию мягких тканей и вышележащие текстурные изменения в винном пятне у взрослого, показанном здесь, по сравнению с винным пятном у ребенка, показанном на рисунке 3a.
РИСУНОК 3B.
Обратите внимание на гипертрофию мягких тканей и вышележащие текстурные изменения в винном пятне у взрослого, показанном здесь, по сравнению с винным пятном у ребенка, показанном на рисунке 3a.
Связанная сосудистая аномалия ипсилатеральных лептоменингов и коры головного мозга вызывает судороги в течение первого года жизни. Рентгенограммы черепа, показывающие двойные параллельные полосы кальцификации, могут подтвердить диагноз, но компьютерная томография (КТ) или магнитно-резонансные изображения более чувствительны при обнаружении ранних кальцификаций.Пациенты с подозрением на синдром Стерджа-Вебера должны проходить визуализацию головного мозга, офтальмологическое обследование и регулярное наблюдение.
Синдром Клиппеля-Тренауне-Вебера. Синдром Клиппеля-Тренауне-Вебера состоит из винного пятна на конечности, связанного с ней мягких тканей и гипертрофии костей, что может привести к гипертрофии конечности (рис. 4). Артериовенозная фистула присутствует у 25 процентов этих пациентов; состояние тогда упоминается как синдром Паркса-Вебера.При подозрении на синдром Клиппеля-Тренауне-Вебера длину и обхват конечности следует измерять каждые три-шесть месяцев, а если отмечается удлинение конечности, проводить визуализационные исследования для оценки пациента на наличие артериовенозной фистулы или следует провести венозную атрезию. Хирургическое вмешательство на сосудах остается спорным.4
Просмотр / печать Рисунок
РИСУНОК 4.
Пятно портвейна на обеих руках у пациента с ассоциированными мягкими тканями и гипертрофией костей Клиппеля-Треноне-Вебера синдром.
РИСУНОК 4.
Портовое пятно на обеих руках у пациента с ассоциированными мягкими тканями и костной гипертрофией синдрома Клиппеля-Тренауне-Вебера.
Лечение
По мере созревания пациентов с винными пятнами поражения становятся более темно-пурпурными, часто развиваются ангиоматозные кровоточащие папулы и гипертрофия мягких тканей (рис. 5). Из-за склонности этих кожных поражений к сохранению и разрастанию в младенчестве рекомендуется лечение косметических или функциональных пятен портвейна для предотвращения изменений мягких тканей и костей.5 Девяносто четыре процента винных пятен можно успешно лечить с помощью FPDL, который излучает короткие импульсы концентрированной энергии на длине волны оксигемоглобина и вызывает избирательный термолиз кожных сосудов. 6 Этот метод приводит к минимальному рубцеванию и лечению выбор при плоских поражениях сосудов. В качестве дополнения к терапии непрозрачный макияж можно использовать на неопределенный срок или в ожидании окончательного лечения.
Просмотр / печать Рисунок
РИСУНОК 5.
Винное пятно у взрослого, содержащее многочисленные ангиоматозные папулы.
РИСУНОК 5.
Винное пятно у взрослого, содержащее многочисленные ангиоматозные папулы.
Гемангиомы
Эпидемиология гемангиом
Гемангиома — наиболее распространенное доброкачественное новообразование младенчества, встречающееся у 1–3 процентов новорожденных. Различают два типа: поверхностный клубничный или капиллярный тип, который включает около 65 процентов всех гемангиом, и более глубокий кавернозный тип, на который приходится около 15 процентов гемангиом.Остальные гемангиомы смешанные, как с поверхностным, так и с глубоким компонентом. Заболеваемость гемангиомами выше у младенцев женского пола (от двух до пяти раз выше, чем у младенцев мужского пола) и недоношенных детей (особенно с массой тела менее 1500 г [3 фунта, 4,5 унции]). 7
Гемангиомы могут проявляться как телеангиэктатические пятна или побелевшие пятна, которые нельзя распознать при рождении. Язвы на коже в редких случаях могут быть признаком гемангиомы в неонатальном периоде.8 Девяносто процентов гемангиом выявляются в первый месяц жизни и могут возникать на голове и шее (60 процентов), туловище (25 процентов) и конечностях. (15 процентов).Поражения, которые проникают в поверхностную дерму, выглядят как ярко-красные четко очерченные узелки и известны как поверхностные гемангиомы (Рисунки 6 и 7). Глубокие гемангиомы дермы или подкожных тканей имеют менее четкие границы и выглядят как слегка приподнятые синеватые узелки (рисунки 8 и 9).
Просмотр / печать Рисунок
РИСУНОК 6.
Поверхностная гемангиома у младенца, обычно клубнично-красного цвета.
РИСУНОК 6.
Поверхностная гемангиома у младенца, обычно клубнично-красного цвета.
Просмотр / печать Рисунок
РИСУНОК 7.
Четко очерченная дольчатая опухоль у младенца с мелкими поверхностными капиллярами, характерными для поверхностной гемангиомы.
РИСУНОК 7.
Четко выраженная дольчатая опухоль у младенца с мелкими поверхностными капиллярами, характерными для поверхностной гемангиомы.
РИСУНОК 8.
Синевато-красный узелок, типичный для смешанной гемангиомы.
Просмотр / печать Рисунок
РИСУНОК 9.
Глубокая гемангиома — плохо очерченный, слегка приподнятый, синий подкожный узел с нормальной покрывающей кожей.
РИСУНОК 9.
Глубокая гемангиома — плохо очерченный, слегка приподнятый синий подкожный узел с нормальной покрывающей кожей.
Естественная история гемангиом
Узелки развиваются в возрасте от двух до четырех недель, что указывает на фазу пролиферации от шести до 12 месяцев, характерную для гемангиом.К одному году большинство гемангиом достигают своего максимального размера, от 2 до 20 см (в среднем: от 2 до 5 см). Стационарная фаза преобладает до 15-месячного возраста. Затем начинается фаза инволюции, с развитием бледно-серых областей внутри узелков и уменьшением плотности (Рисунки 10 и 11). Полный регресс наступает у 50 процентов пациентов к пяти годам, у 70 процентов к семи годам и у 90 процентов к девяти годам. Хотя поверхностные гемангиомы обычно рассасываются с минимальной атрофией, глубокие гемангиомы или гемангиомы смешанного типа часто демонстрируют неполную инволюцию с остаточной атрофической, морщинистой, телеангиэктатической, избыточной кожей (Рисунок 12).Нормальная кожа восстанавливается только в 50 процентах всех гемангиом.9
Просмотр / печать Рисунок
РИСУНОК 10.
Вовлекающая гемангиома, характеризующаяся развитием бледно-серых областей, изъязвлениями и кровотечением.
РИСУНОК 10.
Вовлекающая гемангиома, характеризующаяся развитием бледно-серых областей, изъязвлениями и кровотечением.
Просмотр / печать Рисунок
РИСУНОК 11.
Вовлекающая гемангиома с бледно-серыми участками, уменьшенной плотностью и минимальным остаточным рубцеванием.
РИСУНОК 11.
Вовлекающая гемангиома с бледно-серыми участками, уменьшенной плотностью и минимальными остаточными рубцами.
Просмотреть / распечатать Рисунок
РИСУНОК 12.
Спонтанная инволюция гемангиомы с заметными остаточными рубцами.
РИСУНОК 12.
Спонтанная инволюция гемангиомы с заметными остаточными рубцами.
Особые синдромы
Гемангиомы могут существовать в контексте особых синдромов, и проницательный клиницист может диагностировать эти варианты на ранней стадии их проявления.
Синдром Касабаха-Мерритта
Пациента, у которого внезапно развиваются увеличение и уплотнение ранее существовавшей большой гемангиомы с легкими синяками и петехиями, следует подозревать синдром Касабаха-Мерритта, коагулопатию, характеризующуюся тромбоцитопенией, возникающей у пациентов с большими гемангиомами.Захват тромбоцитов в увеличивающейся гемангиоме может привести к вторичной диссеминированной внутрисосудистой коагуляции. Эти пациенты нуждаются в госпитализации и лечении преднизоном (от 2 до 4 мг на кг в день) или интерфероном альфа-2а (роферон-А) у стероидрезистентных пациентов. Наружные давящие повязки и переливание поддерживающих препаратов крови способствуют выздоровлению. Если кровотечение предотвратить, выздоровление обычно полное.3
Диффузные неонатальные гемангиомы
Широко распространенные папулезные гемангиомы от красного до сине-черного цвета от 2 до 15 мм, присутствующие при рождении, должны предупредить врача о возможности ассоциированных висцеральных гемангиом при синдроме диффузного неонатального гемангиоматоза.Могут присутствовать гемангиомы желудочно-кишечного тракта, печени, центральной нервной системы и легочные висцеральные гемангиомы, а сердечная недостаточность с высоким выбросом может развиться в возрасте от двух до девяти недель. Обследование этих пациентов включает общий анализ крови, аускультацию на предмет синяков, пальпацию края печени, ультразвуковое сканирование или компьютерную томографию подозрительных участков и оценку мочи и стула на наличие скрытой крови. Лечение включает лобэктомию печени (если поражена печень), перевязка или эмболизация сосудов, высокие дозы кортикостероидов (от 2 до 4 мг на кг в день), интерферон альфа-2а и лечение сердечной недостаточности с высоким выбросом.У некоторых пациентов поражения спонтанно разворачиваются.
Доброкачественный неонатальный гемангиоматоз
Случаи широко распространенных кожных гемангиом без поражения внутренних органов классифицируются как доброкачественный неонатальный гемангиоматоз. Обширные гемангиомы лица могут быть связаны с внутричерепным поражением, и для определения наличия структурных аномалий головного мозга обязательно требуется обследование с помощью КТ или магнитно-резонансной томографии.
Синдром невуса синего резинового пузыря
Младенцы с множественными кожными кавернозными гемангиомами могут иметь сопутствующие гемангиомы желудочно-кишечного тракта при синдроме невуса синего резинового пузыря.Болезненные, мягкие, сжимаемые, синие резиновые узелки размером от 1,0 до 50 мм с морщинистой поверхностью присутствуют при рождении и увеличиваются как в размере, так и в количестве с возрастом.10 При сжатии этих повреждений вручную выделяется кровь, оставляя после себя пустой морщинистый мешок, который быстро заполняется. Гемангиомы тонкой кишки или толстой кишки можно заподозрить у пациентов с анемией или положительными результатами гваяковой пробы стула. Хирургическое удаление симптоматических поражений кожи или желудочно-кишечного тракта остается методом выбора. Также могут быть полезны методы склерозирования и лазерное облучение, но кортикостероиды неэффективны.
Синдром Кобба (Cutaneomeningospinal Angiomatosus)
Пояснично-крестцовые гемангиомы или пятна портвейна могут быть связаны с лежащими в основе спинномозговыми ангиомами при синдроме Кобба (кожнооменингоспинальный ангиоматоз). Неврологические симптомы обычно развиваются в более позднем детстве или подростковом возрасте, но ранняя спинальная ангиография может выявить ангиомы позвоночника, которые легче удалить хирургическим путем, прежде чем они увеличатся.
Синдром Маффуччи (остеолитический гемангиоматоз)
Синдром Маффуччи (остеолитический гемангиоматоз) — врожденный синдром, характеризующийся гемангиомами при рождении, деформациями скелета и энхондромами (доброкачественными хрящевыми образованиями).Злокачественная дегенерация возникает как в энхондромах, так и в гемангиомах, поэтому при подозрительных очагах следует проводить биопсию. Диагноз этого синдрома подтверждается клиническими, рентгенологическими и патологическими признаками гемангиом и энхондром.11 Лечение симптоматическое, сосудистые поражения поддаются хирургическому вмешательству, облучению и склеротерапии. Ортопедическая оценка костных аномалий особенно важна в подростковом периоде.
Лечение
В целом, цели лечения гемангиомы — предотвратить потерю жизни или функции, а также предотвратить образование рубцов до или в результате терапии.При выборе наилучшего курса лечения врач должен также учитывать психосоциальные проблемы. Большинство гемангиом не требует специальной терапии, кроме обучения пациента и успокоения. Частое наблюдение за младенцем с растущей гемангиомой обеспечит адекватное лечение потенциальных последствий. Самопроизвольная инволюция часто приводит к изъязвлению; однако стойкие рубцы возникают менее чем у 5 процентов детей, страдающих изъязвлением.
Кровотечение и инфекция также осложняют инволюцию, и при наличии целлюлита их следует лечить прямым давлением, влажными компрессами и антибактериальным мылом, а также пероральными антибиотиками.12 Лечение FPDL и местных антибиотиков может ускорить выздоровление. Менее 10% гемангиом требуют терапии по конкретным показаниям2,3,12 (Таблица 2). Хотя терапевтическое лечение гемангиом включало криотерапию и лучевую терапию, эти методы были заменены стероидами, интерфероном альфа-2а, лазером, хирургическим вмешательством, эмболизацией, склерозирующими агентами и антифибринолитиками.
Просмотр / печать таблицы
ТАБЛИЦА 2
Показания к лечению гемангиом
Угроза жизни или функции | ||
Синдром Касабаха-Мерритта (коагулопатия) | 5 сайт | |
Нарушение зрения | ||
Нарушение дыхания | ||
Сердечная недостаточность с высоким выбросом 9075 905 905 905 9578 9057 905 Поражения печени | ||
Другие внутренние поражения | ||
Расположение в области скарпона | ||
9057 9057 9057 9057 9057 9057 9057 9057 9057 9057 9057 9057 9057 9057 9057 9057 9057 9057 9057 9057 9057 9057 9057 9057 9057 9057 9057 | ||
Глабеллярная область | ||
Любые большие гемангиомы лица | ||
Поражения на ножке | ||
ТАБЛИЦА 2
Показания к лечению гемангиомы
Угроза жизни или функции | |||||||||||||||||||||||||||
Синдром Касабаха-Мерритта
Кортикостероиды.Терапевтическое преимущество системных кортикостероидов в лечении быстро растущих, угрожающих жизни или функционально инвалидизирующих гемангиом хорошо известно. Преднизон или преднизолон вводят в виде однократной пероральной утренней дозы от 2 до 4 мг на кг в день в течение двух-трех недель с частотой ответа от 30 до 90 процентов. Положительный ответ, характеризующийся тактильным смягчением, осветлением цвета или замедленным ростом, должен произойти в течение семи-десяти дней после начала терапии, а затем прием полной дозы продолжается в течение четырех-шести недель и постепенно снижается по мере прекращения роста поражения.12 Если происходит обратный рост, целесообразно увеличить дозу кортикостероидов в течение двух недель. Если в течение первой недели лечения не наблюдается ответа, прием кортикостероидов следует прекратить. Системные побочные эффекты кортикостероидной терапии включают симптомы кушингоида, задержку роста и инфекцию. Внутриочаговая терапия кортикостероидами может быть полезна при лечении периорбитальных гемангиом. Комбинация бетаметазона ацетата в дозировке от 6 до 12 мг и триамцинолона ацетонида в дозе от 40 до 60 мг, вводимая с помощью иглы 30 калибра, дает хороший ответ у 45 процентов пациентов.13 Ответ приходит в течение одной недели; дополнительные инъекции необходимы через четыре-восемь недель. Прямая инъекция младенцу требует седативного действия. Осложнения местной инъекции включают некроз век, отложения холестиновых бляшек, атрофию жировых или мягких тканей и окклюзию центральной артерии сетчатки.14 Точный механизм действия кортикостероидов в индукции инволюции гемангиомы неизвестен. Кортикостероиды подавляют активаторы фибринолиза в стенках сосудов, уменьшают количество активаторов плазминогена и повышают чувствительность прекапиллярных сфинктеров к вазоактивным аминам.В сочетании с гепарином, полученным из тучных клеток, стероиды ингибируют ангиогенез и вызывают регресс капилляров.15 Интерферон альфа-2a. Интерферон альфа-2а является предпочтительным средством лечения угрожающих жизни или зрению гемангиом, не поддающихся лечению кортикостероидами. Интерфероны подавляют ангиогенез и стимулируют образование простациклина в эндотелиальных клетках, что предотвращает захват тромбоцитов.16 В недавнем исследовании 17 18 из 20 младенцев, чьи поражения были устойчивы к стероидной терапии, ответили на интерферон альфа-2а, с 50-процентной скоростью регресса после лечения. в среднем семь месяцев терапии.Из-за медленного времени ответа интерферон альфа-2а неэффективен при лечении остро обструктивных гемангиом, но он был описан как эффективное лечение синдрома Касабаха-Мерритта18 и диффузного неонатального гемангиоматоза. Интерферон альфа-2а вводится в виде ежедневных подкожных инъекций от 1 до 3 миллионов единиц на квадратный метр площади поверхности тела. Острые побочные эффекты, которые обратимы, включают лихорадку, озноб, артралгии и васкулопатию сетчатки. Утомляемость, лейкопения, анемия, тромбоцитопения, тошнота, рвота, повышенные уровни печеночных трансаминаз и нейротоксичность могут возникать при длительном применении. Лазерная терапия. При лечении гемангиом используются несколько типов лазеров. FPDL проникает на глубину 1,8 мм и имеет низкий риск образования рубцов. Это метод выбора при поверхностных гемангиомах клубники и сосудистых мальформациях, включая пятна от портвейна и пятна лосося, при этом эффективность лечения составляет 94% при пятнах от портвейна и пятнах лосося и 60% при поверхностных гемангиомах.6,19 Этот лазер также эффективно лечит остаточные телеангиэктазии, оставшиеся после спонтанного регресса гемангиом.Поскольку прогрессирование более глубоких частей поверхностной гемангиомы невозможно надежно предотвратить с помощью лечения FPDL, неодиния: YAG (Nd: YAG) лазер с глубиной коагуляции от 5 до 6 мм рекомендуется для лечения быстрорастущих смешанных или глубокие гемангиомы.19 Хотя у 75 процентов пациентов, получавших Nd: YAG-лазер, наблюдается резкая регрессия глубоких или смешанных гемангиом, образование рубцов с помощью этого лазера происходит чаще, чем с помощью FPDL, поскольку этот лазер проникает глубже в кожу.Из-за риска быстрого увеличения некоторых гемангиом раннее лечение рекомендуется пациентам с функциональными или косметическими нарушениями. Лазер на диоксиде углерода эффективен при лечении подсвязочных гемангиом, невосприимчивых к кортикостероидам, и может предотвратить необходимость трахеостомии у пациентов с обструкцией дыхательных путей. Из-за повышенного риска образования рубцов при использовании лазеров на углекислом газе и аргоне эти лазеры не рекомендуются при начальном лечении кожных гемангиом.Применение крема с эвтектической смесью местных анестетиков (EMLA) эффективно для уменьшения боли, связанной с лечением FPDL; однако лазеры на Nd: YAG, диоксиде углерода и аргоне требуют местной или общей анестезии.5 Хирургия. Хирургическое удаление иногда рекомендуется в качестве основного лечения гемангиом. Хирургическое удаление четко показано при лечении висцеральных или глазных поражений, не поддающихся лечению кортикостероидами, а также при косметической ревизии избыточной кожи, оставшейся после спонтанной инволюции более глубоких гемангиом.12,20 Эмболизация — это первичное лечение неоперабельных поражений, и ее можно использовать перед операцией для минимизации интраоперационной кровопотери. Возможные побочные эффекты включают нарушение мозгового кровообращения из-за обратного потока частиц во внутреннюю сонную артерию. Антифибринолитики. Аминокапроновая кислота (Амикар) и транексамовая кислота (Циклокапрон) являются антифибринолитическими средствами с ограниченной ролью в лечении синдрома Касабаха-Мерритта, который не реагирует на терапию высокими дозами кортикостероидов или интерфероном альфа-2а.5 Эти агенты ингибируют активатор плазминогена и плазмин. Побочные эффекты включают тошноту, рвоту, диарею и, в случае приема аминокапроновой кислоты, редкие случаи почечной недостаточности и миопатии. Сосудистые родинки | ПедиатрияРодинка — это отметина на коже, которая видна с рождения или вскоре после рождения. Сосудистая родинка [VAS-kyuh-ler] возникает из-за неправильного формирования кровеносных сосудов. Такая отметка есть у каждого десятого младенца. В большинстве случаев они безвредны и безболезненны. Наиболее распространенные сосудистые родинки:
Портвейн Пятна Пятно от портвейна можно увидеть при рождении. Часто это на лице ребенка. Он плоский и может быть розовым, красным или пурпурным. Со временем он может стать темнее и толще. Он будет становиться больше по мере роста вашего ребенка. Сама по себе она не исчезнет, но может исчезнуть. Поскольку пятно от портвейна находится близко к верхней части кожи, оно может кровоточить легче, чем кожа вокруг него. Это подвергает вашего ребенка большему риску заражения. Пятна от портвейна иногда связаны с проблемами с мозгом или развитием. Макулярные пятна Пятно желтого пятна можно увидеть при рождении. Часто встречается между бровями или на веке. Пятна от желтого пятна могут исчезнуть сами по себе к 2 годам. Пятна желтого пятна не связаны с проблемами с мозгом или развитием. Гемангиома Гемангиома — это вид сосудистой родинки, которая присутствует с рождения, но может появиться только после рождения, когда родинка переместится на верхнюю часть кожи. Гемангиома клубники ярко-красного цвета, как плод. Он будет на коже вашего ребенка, как шишка, и обычно на голове. Иногда эти следы разламываются и кровоточат. Это произойдет чаще, если она будет в области подгузника. Глубокая гемангиома начинается глубже в коже и может вызвать отек кожи.Большинство из них становятся темно-синими, почти пурпурными. В течение первого года жизни вашего ребенка гемангиома может вырасти в большие размеры. После первого года они часто начинают сокращаться. К 10 годам гемангиома вашего ребенка, скорее всего, станет слабым пятном. Иногда остается немного лишней кожи. Большинство гемангиом находятся на коже. У некоторых детей с множеством гемангиом может быть внутреннее заболевание. О сосудистых родинках — Больницы Саут-Тис Фонд NHSСосудистые родинки возникают в результате аномального роста или образования кровеносных сосудов и сосудистых клеток. Существует два основных типа сосудистых родинок: гемангиомы (родинки клубники) или сосудистые мальформации. Гемангиомы возникают в результате чрезмерного роста клеток, выстилающих сосуды в пораженной области. Сосудистые мальформации возникают, когда сосуды образуются с аномальной или слабой структурой стенок. Оба заболевания связаны с рождением и в большинстве случаев появляются при рождении или после него. Когда возникают гемангиомы (родинки клубники)?Гемангиомы (клубничные невусы) появляются, когда эндотелиальные клетки (клетки, выстилающие сосуды) в сосудах в определенной области тела стимулируются к увеличению числа.Это часто происходит в области головы и шеи, но может произойти на любом участке тела. Точный триггер неизвестен. Стимуляция клеток обычно происходит в первый месяц после рождения. При рождении может быть небольшое красное пятно. После стимуляции эндотелиальные клетки быстро растут и приводят к видимому увеличению поражения в течение нескольких недель после рождения. Быстрый рост обычно стабилизируется к одному году. За этим следует медленное разрешение в последующие годы.Половина гемангиом исчезает к пяти годам и 70% — к семи годам. Некоторые гемангиомы видны при рождении, а некоторые могут исчезнуть раньше, чем через пару лет. Как выглядят гемангиомы?Гемангиомы выглядят как ярко-красные мясистые опухоли, если они находятся в верхних слоях кожи. Более глубокие гемангиомы могут проявляться в виде синяка или припухлости под кожей. При осмотре они кажутся твердыми и мясистыми. На снимке — типичная поверхностная гемангиома. Когда возникают сосудистые мальформации?Сосудистые мальформации вызваны аномальным образованием в структуре кровеносных сосудов в зоне поражения.Это происходит во время внутриутробного развития плода. Поражение часто присутствует при рождении, но может появиться позже, в подростковом возрасте, после беременности или после травмы очага. В зависимости от типа сосуда, имеющего аномальную форму, они классифицируются следующим образом:
Сосудистая мальформация обычно растет вместе с пациентом и не имеет фазы быстрого роста, как при гемангиомах. Обычно они не исчезают со временем, как гемангиомы. Как выглядит сосудистая мальформация?Сосудистые мальформации обычно мягкие и сжимаемые, за исключением мультицентрических (малая киста) лимфатических мальформаций. Они заполнены кровью или лимфатической жидкостью. Артериовенозные мальформации имеют пульс, который можно почувствовать или услышать с помощью стетоскопа. Сосудистые мальформации могут быть более наполненными или опухшими после физической активности или из-за действия силы тяжести, особенно в руках или ногах. Отек поражения может вызывать болезненные ощущения. На этих изображениях показана венозная мальформация нижней губы и кистозная гигрома шеи. Опасны ли эти поражения?Сосудистые мальформации и гемангиомы — доброкачественные (добродушные) поражения.Большинство поражений не вызывают симптомов, хотя поражение часто заметно отличается от нормальных тканей, что может сделать их очевидными. Гемангиомы могут перерастать кровоснабжение, вызывая язвы и спонтанное кровотечение. Растущее поражение вокруг отверстия тела, такого как ноздри или ухо, может вызвать обструкцию или помешать нормальному развитию слуха. Гемангиомы век могут препятствовать нормальному развитию зрения и вызывать давление на глазное яблоко. Гемангиомы шеи иногда могут приводить к обструкции дыхательных путей.Очень большие пороки развития могут вызывать улавливание тромбоцитов с нарушениями свертывания (кровотечения). Сосудистые мальформации могут вызывать боль, отек и дискомфорт из-за нагрубания и набухания аномальных сосудов. При некоторых типах пороков развития нижележащие кости и мягкие ткани могут быть стимулированы к аномально быстрому росту по сравнению с окружающими тканями. Лимфатические мальформации, поражающие кожу, могут вызывать повторяющиеся кожные инфекции, образование корок и мокнутие из волдырей. Артериовенозные мальформации могут «украсть» кровоснабжение из нижних тканей, что приведет к ухудшению снабжения кислородом. Как диагностируются эти поражения?95% сосудистых аномалий можно диагностировать без специальных исследований. Определение того, когда возникло поражение (при рождении или после рождения), выяснение характера роста (медленный, у пациента или экспоненциальный) и клиническое обследование поражения позволят отличить гемангиому от сосудистой мальформации. Когда пациенты рассматриваются для лечения, МРТ (сканирование с получением нескольких изображений с помощью магнита) обычно является первым выбором при обследовании, хотя иногда необходимы УЗИ, ангиография и МРА (МРТ со специальной оценкой кровотока). Следует ли лечить все гемангиомы?Гемангиомы часто не лечатся активно, так как большая их часть со временем исчезнет. Это уместно при неосложненных поражениях, скрытых от глаз. Не все гемангиомы исчезают, и для этого требуется несколько лет. Поражения гемангиомы, поражающие область губ, носа и век, могут исчезать быстрее. Все осложняющие гемангиомы следует рассматривать для активного лечения. Пациенты должны иметь возможность обсудить варианты лечения со знающим консультантом, который особенно интересуется сосудистыми родинками. Следует ли лечить все сосудистые мальформации?Сосудистые мальформации обычно необратимы. Поражения без симптомов или осложнений можно не лечить. Некоторые поражения могут изменять характеристики во время полового созревания или после беременности. Пациенты должны иметь возможность обсудить варианты лечения сосудистой мальформации своего ребенка со знающим консультантом, который особенно интересуется сосудистыми родинками. Как лечить гемангиомы?Тимоптол мазь для кожиДля выбранных небольших, но растущих гемангиом гель тимолол может быть предложен в качестве варианта лечения.Альтернативные варианты лечения включают системное лечение пропранололом, инъекции блеомцина и хирургическое вмешательство. Что такое малеат тимолола?Тимолола малеат — это бета-блокатор, что означает, что он блокирует рецепторы или указывает на клетки сосудов. Блокируя их, тимолол может сужать кровеносные сосуды, уменьшая количество крови, протекающей через них. Это влияет на кровоток через гемангиому, а также неизвестным образом блокирует дальнейший рост клеток гемангиомы. Как наносится гель?Доза тимолола для местного применения составляет от одной капли до двух раз в день. Каплю следует нанести прямо на гемангиому и осторожно распределить пальцем по поверхности гемангиомы. Пожалуйста, мойте руки водой с мылом до и после нанесения тимолола на кожу ребенка. Есть ли побочные эффекты при местном лечении тимололом?Кожное нанесение тимолола безопасно, и побочные эффекты возникают крайне редко. Тем не менее, вы должны сообщить своему врачу о любом из нижеследующего, поскольку может потребоваться изменение дозы тимолола или, в очень редких случаях, отмена. Мы объясним вам побочные эффекты при первой консультации. Очень редкие побочные эффекты, которые до настоящего времени не возникали ни у одного пациента, но могут быть возможны, включают:
Если у вас есть какие-либо опасения по поводу этих побочных эффектов, обсудите их с нами. Как долго длится лечение?Мы ожидаем, что лечение продлится до шести месяцев или одного года. Ваш ребенок будет проходить осмотр 4-6 раз в неделю после начала лечения, чтобы врачи могли решить, подействует ли лечение. С кем мне связаться, если у меня возникнут какие-либо проблемы или вопросы?Договоренности о последующих визитах и дальнейшем уходе будут приняты, когда ваш ребенок будет осматриваться в клинике по лечению родинок Джеймса Кука. Если у вас есть какие-либо вопросы или проблемы, свяжитесь с секретарем г-на Мьюра по телефону 01642-854216 . Пероральное лечение пропранололомБыстрорастущие или проблемные гемангиомы нуждаются в лечении пропранололом и / или инъекциями блеомцина или, в редких случаях, хирургическим вмешательством. Все эти варианты будут обсуждаться на приеме в клинику по родинкам. Что такое пропранолол?Пропранолол — это бета-блокатор, что означает, что он блокирует рецепторы или указывает на клетки сосудов. Обычно он используется для снижения высокого кровяного давления. Как это дано?Вы получите рецепт на раствор пропранолола Syprol® в жидкой форме. Количество миллилитров будет рассчитано и предписано. Лекарство назначают два-три раза в день.Вы должны давать корм вскоре после введения каждой дозы и не давать дозу, если ваш ребенок плохо ест или его рвет. Есть ли побочные эффекты при местном лечении пропранололом?Лечение пропранололом было проведено большому количеству детей без серьезных осложнений. Хотя препарат снижает артериальное давление и может замедлить частоту сердечных сокращений, это наблюдалось менее чем в 1% случаев. Ваш ребенок будет помещен в дневное педиатрическое отделение на 3 часа для проверки артериального давления до и через каждые 30 минут после введения первой дозы лекарства.Маловероятно, что артериальное давление изменится после первых двух часов. Через неделю будет введена более высокая доза и будет применен тот же процесс. Если ваш ребенок потеет, дрожит или плохо себя чувствует в связи с введенным лекарством, вам следует немедленно обратиться в скорую помощь. Другие возможные побочные эффекты и общая частота у 1175 пациентов включают:
Если у вас есть какие-либо опасения по поводу этих побочных эффектов, обсудите их с нами. Как долго длится лечение?Мы ожидаем, что лечение продлится до 9 месяцев. Ваш ребенок будет осматриваться через 4-6 недель после начала лечения и реже в дальнейшем. С кем мне связаться, если у меня возникнут какие-либо проблемы или вопросы?Договоренности о последующих визитах и дальнейшем уходе будут приняты, когда ваш ребенок будет осматриваться в клинике по лечению родинок Джеймса Кука.Если у вас есть какие-либо вопросы или проблемы, свяжитесь с секретарем г-на Мьюра по телефону 01642-854216 . Лечение инъекциями блеомицинаЭтот метод лечения успешно применяется при лечении гемангиом. Лечение блеомицином особенно эффективно при кровотечениях, изъязвленных и быстро растущих гемангиомах. В отличие от некоторых других методов лечения, блеомицин часто блокирует дальнейший рост и развитие гемангиомы после одного-двух курсов лечения, и для контроля роста не требуются длительные курсы лечения.Блеомицин вводят в несколько сеансов дневного лечения, а у детей для выполнения процедуры необходим короткий общий наркоз. ХирургияОсложненные гемангиомы можно удалить хирургическим путем. Преимущество в том, что это часто разовая процедура. Всегда остается постоянный хирургический рубец. Шрам иногда может быть хуже, чем если бы гемангиома исчезла со временем. Большие гемангиомы у маленьких детей нельзя удалить без потенциального риска кровопотери. Как лечить сосудистые мальформации?ХирургияОперация возможна при небольших сосудистых мальформациях. Преимущество в том, что это часто разовая процедура. Всегда остается постоянный хирургический рубец. При более крупных или обширных пороках результаты часто неутешительны. Сосудистые мальформации могут появиться повторно после операции и являются самым большим недостатком этого метода лечения. Из-за того, что эти поражения богаты сосудами, кровотечение во время и после операции представляет собой риск.Некоторые типы сосудистых мальформаций окружают и охватывают важные структуры, такие как нервы и нормальные сосуды, что делает невозможным их удаление без повреждения нормальных тканей. Спирт для инъекцийИнъекции алкоголя часто являются средством первой линии, применяемым при многих сосудистых мальформациях. Доля ответов колеблется от 58% до 75%. Алкоголь чрезвычайно токсичен и вызывает повреждение красных кровяных телец. В связи с этим пациентам необходимо провести катетеризацию и получить большое количество жидкости, чтобы вымыть лекарство из системы.Он токсичен для нервов и может вызвать повреждение нервов. Он имеет высокий риск образования язв на коже. Сообщалось о некоторых редких случаях повреждения легких и смерти после лечения инъекциями алкоголя. Лечение инъекциями блеомицинаЭтот новый метод лечения очень успешно используется при лечении сосудистых мальформаций и является лучшим препаратом в нашем отделении. Частота ответа при венозных мальформациях в нашем отделении составляет 100%. У 71% пациентов после лечения поражение полностью исчезло.Скорость реакции при лимфатических мальформациях в нашем отделении составляет 100%. У 40% пациентов после лечения поражение полностью исчезло. Блеомицин вводят в несколько сеансов лечения. Для проведения процедуры у детей необходима однодневная кратковременная общая анестезия. У взрослых лечение проводится только с дневной седацией. Лазерное лечениеЛазерное лечение — лучший вариант для лечения пятен портвейна (пороков развития капилляров).Он эффективен при других сосудистых мальформациях, мелких без глубокого компонента. Кто руководит специализированной клиникой по лечению родинок South Tees?Клиника сосудистых родинок — это многопрофильная клиника, деятельность которой поддерживается группой специалистов, специализирующихся на лечении сосудистых родинок или мониторинге безопасности пациентов, получающих лечение блеомицином. Вместе эти специалисты образуют Кливлендскую группу сосудистых мальформаций, в которую входят пластический хирург (г-н Тобиан Мьюир), педиатрический специалист по легким, взрослый специалист по легким и психолог, оказывающий ценную поддержку взрослым и детям, когда это необходимо.Общая анестезия проводится двумя преданными своему делу анестезиологами (доктором Гаретом Кесселом и доктором Маликом), специализирующимся на анестезии младенцев и детей младшего возраста. Дальнейшая поддержка предоставляется коллегами из радиологии и ЛОР (уха, носа и горла) в конкретных случаях. Какие виды лечения предлагает клиника сосудистых родинок South Tees?Клиника сосудистых родинок предлагает все стандартные варианты лечения, в том числе инъекции блеомицина.Инъекции алкоголя обычно не предлагаются, так как у этого лечения высока вероятность осложнений. Лазерное лечение осуществляется по направлению к нашему доверительному дерматологу. Как я могу получить дополнительную информацию или записаться на консультацию?В больнице Университета Джеймса Кука работает еженедельная клиника сосудистых родинок и специализированная детская клиника сосудистых родинок. Ваш терапевт может записаться на прием непосредственно в эту клинику через текущую систему выбора и бронирования или может отправить письмо-направление в отделение реконструктивной пластической хирургии и ожогов. Пластический хирург, ответственный за клинику по лечению родимых пятен, — г-н Тобиан Мьюир. Если у вас возникнут трудности с организацией консультации, вы можете связаться с секретарем г-на Мюра по телефону 01642 854216 или ваш терапевт может запросить дополнительную информацию о лечении в клинике сосудистых родинок. сосудистых аномалий | Детская больница ФиладельфииСосудистые аномалии — это родимые пятна или новообразования, состоящие из неправильно развившихся кровеносных сосудов. Эти новообразования могут вызывать функциональные или косметические проблемы и могут состоять из артерий, вен, капилляров, лимфатических сосудов или любой их комбинации. В то время как многие сосудистые аномалии присутствуют при рождении, другие проявляются лишь позже в жизни ребенка, даже в подростковом возрасте. Сосудистые аномалии являются обычным явлением, при этом некоторые сосудистые опухоли, такие как гемангиомы, возникают у 1 из каждых 10 доношенных родов. Типы сосудистых аномалийСосудистые аномалии сгруппированы в две основные категории: сосудистые опухоли и сосудистые мальформации. Хотя эти поражения часто выглядят очень похожими, они представляют собой уникальные состояния, требующие разных методов лечения. Сосудистые опухолиСуществует много типов сосудистых опухолей. Большинство доброкачественных. Безусловно, наиболее распространенным типом сосудистых опухолей являются детские гемангиомы, которые обычно растут в течение 6–12 месяцев, а затем начинают уменьшаться (регрессировать). Типы сосудистых опухолей включают: Сосудистые мальформацииСосудистые мальформации присутствуют при рождении, хотя они могут не проявляться в течение нескольких лет. Их часто называют в соответствии с типом кровеносного сосуда, который больше всего поражен. Типы сосудистых мальформаций включают:
(аномальные лимфатические или лимфатические сосуды, которые могут привести к увеличению кист, заполненных водой, и отеку) Пациенты с сосудистыми заболеваниями пороки развития получат многопрофильную помощь, чтобы обеспечить скоординированное лечение всех их симптомов. Сосудистые аномалии вызваны нарушениями в развитии сосудов. Эти нарушения в процессе развития приводят к увеличению количества аномально перекрученных и расширенных кровеносных сосудов, собирающихся в одном месте. Большинство сосудистых аномалий возникают без семейного анамнеза и не передаются по наследству. Однако есть некоторые редкие формы, которые передаются по наследству. В некоторых из этих состояний были выявлены генетические дефекты. Если есть подозрение на генетическое заболевание, обследование вашего ребенка может включать консультацию генетика и генетическое тестирование. Признаки и симптомы сосудистой аномалии будут зависеть от типа аномалии у вашего ребенка. Сосудистые аномалии могут вызывать:
, в зависимости от конечностей расположение, они также могут быть связаны с аномальным ростом пораженной части тела. Сосудистые мальформации присутствуют на протяжении всей жизни человека и будут медленно расти пропорционально росту вашего ребенка. Гормональные изменения в период полового созревания могут вызвать рост этих поражений. Они также могут увеличиваться в размерах из-за травмы или инфекции. Поверхностные сосудистые мальформации — те, которые возникают на поверхности кожи — часто бывают розовыми, красными, синими или пурпурными. Более глубокие пороки развития могут не проявлять изменения цвета кожи. В обоих случаях может быть заметен отек пораженного участка. Сосудистые мальформации могут вызывать боль в чувствительных областях, таких как ступни и руки, что может затруднять ходьбу и движение рук. Пороки развития также могут вызывать отек и увеличение рук, ног и гениталий. Пороки развития лица могут вызвать отек или деформацию лица, отек языка и проблемы с речью. Большинство сосудистых аномалий можно диагностировать с помощью тщательного анамнеза и физического обследования. Визуализирующие тесты могут предоставить дополнительную информацию о степени аномалии и помочь подтвердить диагноз.Эти тесты также могут помочь врачу вашего ребенка определить, какой у него тип сосудистой аномалии. Чаще всего используются УЗИ и МРТ, но также могут быть рекомендованы катетерная ангиография или другие методы визуализации. Также можно сделать биопсию новообразования, но это редко требуется для диагностики аномалии. Лечебная бригада вашего ребенка порекомендует подход к лечению в зависимости от типа сосудистой аномалии, которая у него есть. Поскольку с этими состояниями бывает сложно справиться, важно обратиться за лечением в центр, который предлагает полный спектр услуг и специалистов, которые могут понадобиться вашему ребенку, например, в рамках программы сосудистых аномалий Детской больницы Филадельфии.Наша программа предлагает многопрофильную помощь для длительного лечения патологий кровеносных сосудов лица и тела. Если аномалия не причиняет вашему ребенку боли или дискомфорта, не мешает его функционированию и не вызывает каких-либо других осложнений, вмешательство может не потребоваться. Первичным лечением проблемных лимфатических и венозных мальформаций часто является склеротерапия. Это включает инъекцию в поражение вещества, предназначенного для его уменьшения. Хирургическое удаление опухоли (удаление части поражения) также может потребоваться при объемных поражениях. Сложные пороки развития также можно успешно лечить с помощью лекарств , таких как рапамицин, лекарство для подавления иммунитета, которое также может контролировать рост кровеносных сосудов. Артериовенозные мальформации часто трудно поддаются лечению, поскольку они могут значительно прогрессировать и иметь высокую частоту рецидивов. Лечение может включать эмболию с помощью катетерной ангиографии и хирургической резекции.Вмешательство определяется размером и расположением поражения, возрастом ребенка и стадией поражения. Некоторые сосудистые опухоли (например, гемангиомы) поддаются лечению лекарствами, которые могут включать кортикостероиды или бета-блокаторы, или, в более редких случаях, химиотерапевтические препараты. Некоторые сосудистые опухоли могут потребовать хирургического вмешательства. Например, гемангиомы, которые не уменьшаются полностью, можно уменьшить хирургическим путем или полностью удалить. Любые оставшиеся мелкие кровеносные сосуды на коже (телеангиэктазии) можно лечить с помощью импульсного лазера на красителях. При рассмотрении хирургического вмешательства по поводу любой сосудистой аномалии послеоперационный рубец или деформация сравнивается с предоперационным появлением порока. Постановка правильного диагноза чрезвычайно важна для определения долгосрочной перспективы у детей с сосудистыми аномалиями. Во многих случаях, если сосудистая опухоль, такая как гемангиома, уменьшится в размерах, она больше не вырастет — регресс необратим. Однако до 30 процентов гемангиом не уменьшаются полностью.В этих случаях у детей могут оставаться уплотнения мягких тканей, дряблая кожа и кровеносные сосуды. Любые оставшиеся фиброзно-жировые ткани или вышележащие изменения цвета кожи можно при необходимости устранить с помощью хирургического вмешательства или лазерной терапии. В отличие от опухолей сосудистые мальформации не уменьшаются спонтанно. Сосудистые мальформации растут пропорционально росту вашего ребенка. Они могут оставаться бессимптомными или прогрессировать и вызывать проблемы. Если симптомы отсутствуют, вмешательство может не потребоваться. Симптоматические поражения могут потребовать многоэтапных вмешательств с течением времени. Сосудистые аномалии могут быть сложными. Важно, чтобы дети с сосудистыми аномалиями находились под наблюдением опытной медицинской бригады в специализированном центре, который может предоставить междисциплинарный уход, который может потребоваться вашему ребенку. Многие поражения требуют опыта в различных областях, включая пластическую хирургию, дерматологию, интервенционную радиологию, диагностическую радиологию, общую педиатрическую хирургию, гематологию, онкологию, ортопедическую хирургию, окулопластическую хирургию, офтальмологию и генетику.Получение последующего ухода в рамках такой программы, как CHOP’s Vascular Anomalies Program, гарантирует, что ваш ребенок получит точный диагноз и квалифицированную помощь, в которой он нуждается. | |||||||||||||||||||||||||||

