Увеличение лимфатических узлов, лимфаденопатия — причины, обследование и лечение в Астрахани | Симптомы
Инфекция верхних дыхательных путей
Признаки: Поражены только лимфоузлы шеи, болезненность незначительна или отсутствует. Боль в горле, насморк или кашель.
Инфекция тканей зубов
Признаки: Поражены только лимфоузлы шеи с одной стороны, больной зуб.
Мононуклеоз
Признаки: Увеличение с обеих сторон, как правило, в области шеи, но иногда под мышками или в паху. Лихорадка, боль в горле и чрезмерная усталость. Как правило, у подростков или молодых людей.
Туберкулез с поражением лимфатических узлов
Признаки: Обычно отек лимфоузлов в области шеи или над ключицей. Иногда лимфатические узлы с воспалением или отделяемым. Часто у пациента с ВИЧ-инфекцией.
ВИЧ (сразу после заражения — первичная инфекция)
Признаки: Генерализованная лимфаденопатия. Обычно лихорадка, недомогание, сыпь и боль в суставах. Часто у лица с известным инфицированием ВИЧ или факторами риска ВИЧ (укол иглой, использованной другим лицом или сексуальная активность с высокой степенью риска).
Часто у лица с известным инфицированием ВИЧ или факторами риска ВИЧ (укол иглой, использованной другим лицом или сексуальная активность с высокой степенью риска).
Заболевания, передающиеся половым путем (вирус простого герпеса, хламидии и сифилис)
Признаки: За исключением вторичного сифилиса, только увеличенные лимфоузлы в области паха. Часто симптомы со стороны мочевых путей (боль во время мочеиспускания) и выделения из уретры или влагалища. Иногда язвы на половых органах. Для вторичного сифилиса часто распространенные язвы на слизистых оболочках и распространенная лимфаденопатия.
Инфекции кожи и мягких тканей (флегмона, абсцесс, болезнь кошачьих царапин)
Признаки: Обычно видимое ранение или инфекция кожи возле увеличенного лимфоузла.
Токсоплазмоз
Признаки: Увеличенные узлы на шее и в подмышечной ямке с обеих сторон. Иногда гриппоподобные симптомы и увеличение печени и селезенки. Часто контакт с кошачьими фекалиями в анамнезе.
Лейкозы (хронический, острый лимфолейкоз)
Признаки: Утомляемость, жар и снижение массы тела. При остром лейкозе часто повышенная кровоточивость и/или кровотечения.
Лимфомы
Признаки: Безболезненная лимфаденопатия (местная или широко распространенная). Узлы часто эластичные и иногда сливаются вместе. Часто лихорадка, ночная потливость и потеря массы тела.
Метастазирующие злокачественные опухоли (головы и шеи, щитовидной железы, молочной железы, или легких)
Признаки: Один или несколько безболезненных лимфоузлов в области шеи. Лимфоузлы часто плотные, иногда не поддающиеся смещению.
Системная красная волчанка (СКВ)
Признаки: Распространенная лимфаденопатия. В типичном случае болезненные, а иногда и опухшие суставы. Иногда красная сыпь на носу и щеках и другие язвы кожи.
Саркоидоз
Признаки: Безболезненная лимфаденопатия, возможно широко распространенная. Часто кашель и/или одышка, лихорадка, недомогание, мышечная слабость, потеря массы тела и боли в суставах.
Болезнь Кавасаки
Признаки: Болезненные припухшие узлы в области шеи у ребенка. Лихорадка, как правило, выше 39° C, сыпь на туловище, заметные красные бугорки на языке, шелушение кожи на ладонях, подошвах и вокруг ногтей.
Лекарственные препараты
Признаки: Использование препарата, послужившего причиной, в анамнезе, сыпь, суставные и мышечные боли, лихорадка.
Силиконовые имплантаты молочных желез
Признаки: Увеличение лимфоузлов под мышками у женщин с имплантатами молочных желез.
Увеличение шейных лимфоузлов у ребенка
Увеличение шейных лимфоузлов
У многих детей наблюдается увеличение шейных лимфоузлов. Такой недуг называется лимфаденопатией и лимфаденитом. Болезнь может протекать как в острой, так и хронической форме. К увеличению лимфоузлов могут привести следующие факторы:
- Различные инфекции. Увеличение лимфоузлов может спровоцировать ОРВИ, острый тонзиллит.
- Без инфекций.
 В данном случае поражаются ткани, обычно это вызвано онкологическими заболеваниями.
В данном случае поражаются ткани, обычно это вызвано онкологическими заболеваниями.
Причины недуга
Существует несколько основных факторов, которые могут вызвать увеличение лимфоузлов:
-
ОРЗ. У детей во время простуды и после нее снижен иммунитет, поэтому могут быть осложнения в виде такого нарушения. -
Приобретенные инфекции. -
Царапины от кошек. -
Проблемы с обменом веществ. -
Опухоли в организме. -
Стоматит, инфекции на губах и зубах.
Как лечатся шейные лимфоузлы?
Стандартным лечением является прием антибиотиков. Если лимфоузлы стали больше из-за проблем с зубами или деснами, необходимо обратиться к стоматологу.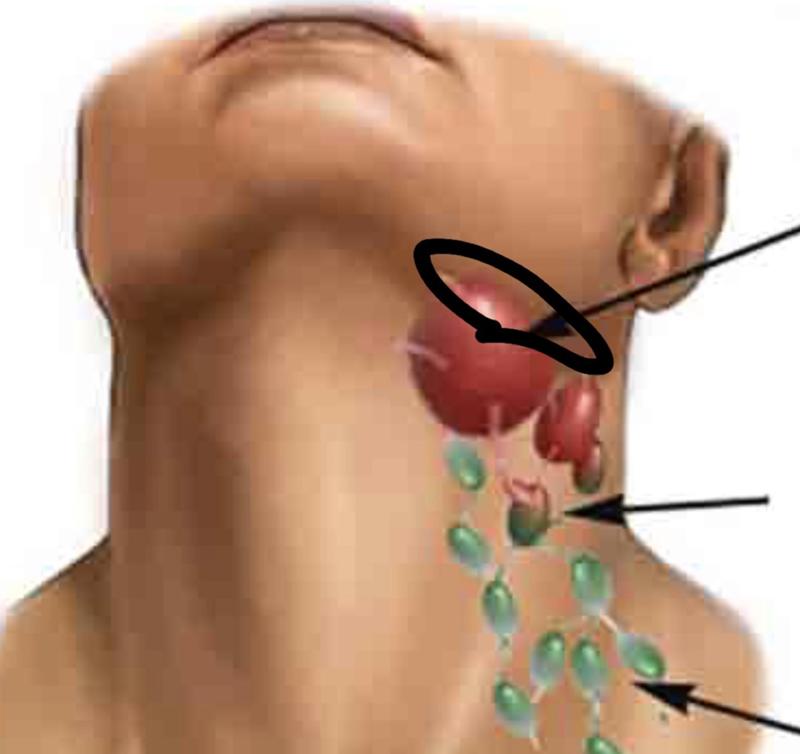 Когда при диагностике пациента выявили аллергию, значит, необходимо из рациона ребенка исключить раздражитель. В любом случае следует обратиться к педиатру для консультации.
Когда при диагностике пациента выявили аллергию, значит, необходимо из рациона ребенка исключить раздражитель. В любом случае следует обратиться к педиатру для консультации.
Иногда причиной воспаления может стать опухоль. Тогда необходимо посетить онколога для более детального осмотра и проведения диагностики. Стоит отметить, что согревающие процедуры и компрессоры здесь противопоказаны. Это только может усугубить и без того сложную ситуацию. В нашей клинике предлагается только качественное лечение.
Чтобы записаться на прием к терапевту в клинике “Верба”, достаточно позвонить по телефону или заполнить удобную онлайн-форму.
Записаться на прием
Рак лимфатических узлов: причины, лечение и специалисты
Что такое лимфома?
Термин лимфома означает увеличение лимфатического узла, а также его опухоль, которая может быть как доброкачественной, так и злокачественной. В основе злокачественной лимфомы лежит сильная пролиферация патологически измененных лимфоцитов. Это могут быть В- или Т-лимфоциты, а также их предшественники.
Это могут быть В- или Т-лимфоциты, а также их предшественники.
Лимфомы делятся на две группы: лимфомы Ходжкина и неходжкинские лимфомы. В Германии ежегодно примерно у 13 из 100 000 человек обнаруживается лимфома. Поражаются как молодые (10–20 лет), так и пожилые люди (старше 60 лет).
Каковы причины рака лимфатических узлов
При лимфоме Ходжкина мутировавший В-лимфоцит размножается в области лимфатического узла. Неходжкинская лимфома может развиваться из В- и Т-лимфоцитов, а также их предшественников. Лимфома может возникать в лимфатическом узле, костном мозге и крови (лейкоз).
Причины лимфомы Ходжкина неизвестны, увеличить риск могут инфекции ВИЧ и ЭБВ, а также иммуносупрессивная терапия и токсичные вещества, такие как средства защиты древесины.
Неходжкинские лимфомы возникают из-за того, что некоторые гены располагаются в неправильном месте, например, не в той хромосоме. К этому могут привести врожденные и приобретенные иммунодефициты, иммунодепрессанты и облучение, а также радиоактивные вещества. Кроме того, вызывать неходжкинскую лимфому могут такие инфекции, как Т-лимфотропный вирус человека, ВИЧ, ЭБВ и Helicobacter pylori. У страдающих СПИДом риск превышен в 1000 раз.
Кроме того, вызывать неходжкинскую лимфому могут такие инфекции, как Т-лимфотропный вирус человека, ВИЧ, ЭБВ и Helicobacter pylori. У страдающих СПИДом риск превышен в 1000 раз.
Какие симптомы имеют лимфомы?
Лимфома Ходжкина проявляется, в частности, через увеличенные лимфатические узлы в области головы, шеи и груди. Позже злокачественные клетки могут распространиться по всей лимфатической системе, а затем и кровеносной. Лимфомы препятствуют образование здоровых защитных клеток, что может привести к ослаблению иммунной системы, особенно в отношении туберкулеза, грибковых заболеваний и вирусов.
Также типичными являются симптомы B:
- лихорадка,
- ночные поты,
- потеря веса.
При этом может возникать зуд, неврологические расстройства и гормональный дисбаланс. В редких случаях употребление алкоголя становится причиной болезненных лимфатических узлов. Как правило, лимфатические узлы являются безболезненными и плотно слившимися, в отличие от болезненных и подвижных лимфатических узлов при воспалительных процессах.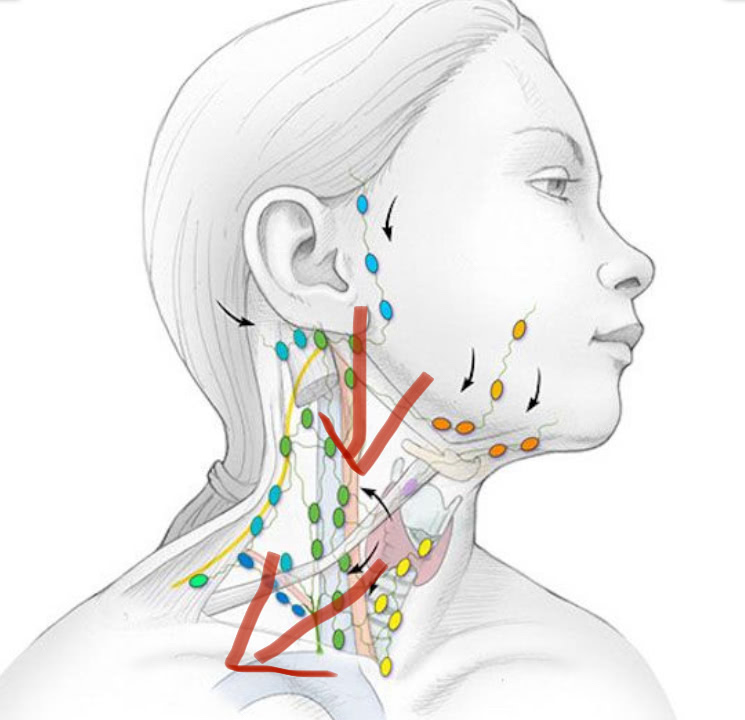
При неходжкинской лимфоме наблюдается увеличение селезенки (разрушение старых клеток крови) и повышенная кровоточивость (подавление нового кроветворения из-за слишком большого количества лимфоцитов в костном мозге)
Как диагностируется рак лимфатического узла?
Первые догадки возникают из разговора пациента и последующего физического осмотра. В картине крови гематоонколог (специалист по внутренним болезням, специализирующийся на гематологических и онкологических заболеваниях) может обнаружить различные специфические изменения. Диагноз подтверждается удалением и исследованием ткани лимфатического узла.
Если есть подозрение на неходжкинскую лимфому, проводится дополнительный анализ гена. После постановки диагноза все тело сканируется на наличие лимфом. Для этого проводится УЗИ брюшной полости, рентгенография грудной клетки, компьютерная томография шеи, грудной клетки и живота, а также исследование костного мозга.
Как лечат лимфомы?
Лимфомы обычно лечат химиотерапией и лучевой терапией. Если есть желание в будущем завести детей, до начала лечения можно рассмотреть возможность сохранения спермы.
Если есть желание в будущем завести детей, до начала лечения можно рассмотреть возможность сохранения спермы.
В зависимости от степени распространения лимфом, доступны несколько схем химиотерапии. При этом онколог-гематолог вводит различные химиотерапевтические препараты через определенные интервалы и в особом порядке. В случае незначительного поражения лучевая терапия может быть отменена через определенное время, чтобы минимизировать последующие повреждения.
Согласно множеству различных подвидов неходжкинской лимфомы, существуют различные схемы лечения, которые также включают химиотерапию и облучение, а также терапию стволовыми клетками (трансплантация костного мозга) в некоторых случаях.
Шансы на выздоровление и ожидаемая продолжительность жизни при злокачественных лимфомах
10 % пролеченных пациентов с лимфомой Ходжкина не реагируют на терапию. Аналогично, в 15 % случаев наблюдается ранний рецидив (повторное появление лимфомы в течение одного года), у других 15 % – поздний рецидив (спустя более одного года).
Первые два варианта связаны со значительно худшим прогнозом и требуют интенсивного последующего лечения (высокодозная химиотерапия и трансплантация стволовых клеток). Вероятность выздоровления при позднем рецидиве составляет 50 %, при раннем – от 20 до 30 %.
Поэтому чрезвычайно важны регулярные и подробные последующие осмотры у гематоноколога. В частности, поскольку сильная химиотерапия и лучевая терапия с течением времени могут быть причиной новой лимфомы. Следовательно, точное, специфичное для пациента лечение очень важно, чтобы использовать столько, сколько необходимо, но при этом как можно меньше потенциально вредного облучения и химиотерапии. Различные группы неходжкинских лимфом имеют разные прогнозы от плохих до очень хороших.
Источники:
- Герольд, Герд: Внутренняя медицина. Кельн, самиздат, 2012 г. (Herold, Gerd: Innere Medizin. Köln, Eigenverlag 2012.)
- Арастех, К .; Бенклер, Х.-В. ; Бибер, С .; и др.
 : Внутренняя медицина. Штутгарт, Georg Thieme Verlag KG 2009. ( Arasteh, K. ; Baenkler, H.-W. ; Bieber, C. ; et al.: Innere Medizin. Stuttgart, Georg Thieme Verlag KG 2009.)
: Внутренняя медицина. Штутгарт, Georg Thieme Verlag KG 2009. ( Arasteh, K. ; Baenkler, H.-W. ; Bieber, C. ; et al.: Innere Medizin. Stuttgart, Georg Thieme Verlag KG 2009.)
Воспаление шейных лимфоузлов | Причины развития
Воспаление подчелюстных лимфоузлов может произойти по разным причинам и в разном возрасте. Правильное и своевременное лечение поможет избежать развития осложнений.
Что собой представляет данная патология
Лимфаденит – воспаление лимфоузлов. Чаще всего воспаляются именно подчелюстные лимфатические узлы. Связано это с реакцией иммунной системы на проникновение в организм человека инфекции.
Специалисты выделяют три стадии развития патологии:
- начальная;
- средняя;
- гнойная стадия.
Важно знать! Наличие гноя в лимфатических узлах требует немедленного оперативного вмешательства.
Воспаление лимфоузлов на шее – это тревожный симптом, который говорит о том, что в организме развивается какой-либо патологический процесс.
Симптоматика
Симптоматика лимфаденита на шее идентична воспалительному процессу слюнных желез, флегмоне или же абсцессу. Именно поэтому при обнаружении каких-либо признаков патологии, необходимо сразу обратиться к врачу.
Причины развития патологии у взрослых
- Инфекция. Воспаление лимфоузлов происходит из-за попадания инфекции в органы, расположенные рядом с шеей. При попадании в организм, патогенная микрофлора изменяет структуру человеческих клеток. Увеличение узлов на шее, как раз и является защитной реакцией организма.
- Иммунные патологии. ВИЧ-инфекции, СПИД, лейкемия на начальных стадиях развития проявляются увеличенными лимфатическими шейными узлами.
- Стоматологические заболевания. Флюс, абсцесс, альвеолит и другие гнойные воспаления полости рта характеризуются увеличением лимфоузлов на шее.
- Токсоплазмоз. Инфекционное заболевание, возбудителями которого являются токсоплазмы, поражающие лимфатическую систему.
У детей развитие патологии может быть вызвано:
- царапинами от животных;
- простудой;
- инфекцией органов дыхания, лор-органов, горла, глаз;
- стоматологическими заболеваниями.

Лечение основывается на выявлении этиологии. Терапия назначается только после тщательной диагностики.
Профилактические меры
- Проведение своевременного лечения инфекционных заболеваний полости рта и верхних дыхательных путей.
- Регулярная гигиена полости рта.
- Посещение врача-стоматолога каждые шесть месяцев.
- Укрепление общего иммунитета.
- Правильное питание.
Лимфома — симптомы и признаки болезни
Содержание статьи:
Лимфома (lymphoma) – злокачественная опухоль клеток иммунитета.При ней лимфоциты увеличиваются до гигантских размеров, бесконтрольно делятся и поражают лимфатическую систему: лимфоузлы, костный мозг, вилочковую железу.
От других онкологических заболеваний лимфома отличается диссеминацией по всему организму: с током лимфы переродившиесязлокачественныеклетки попадают во внутренние органы и критически нарушают их работу. Болезнь долго течет бессимптомно, а когда начинает проявляться, то часто весь организм уже поражен.
Большинстволимфомхарактеризуетсяпрогрессирующим течением и высокой злокачественностью с метастазированием. Тем не менее при раннем их выявлении благоприятный прогноз достигает ~90%.
Статистические данные о лимфомах:
- Ежегодно в России выявляют около 25 000 пациентов с раком данного типа – это 4% от всех онкобольных.
- Мужчины болеют чаще, чем женщины.
- Возрастной пик заболеваемости – 30-34 года и после 60 лет.
- В группе риска – больные с артритом двух и более суставов.
- Провоцирующий фактор – дефицит селена в организме.
- Есть предположение, что окрашивание волос чаще 1 раза в месяц темной краской увеличивают риск развития лимфомы на 26%.
- Считается что витамин Д обладает защитными свойствами против лимфомы.
- Благодаря современным методикам и препаратам за последние 10 лет смертность от лимфом в России снизилась на 27%.
Виды лимфом
Различают две основные группы заболевания – лимфому Ходжкина и неходжкинские лимфомы. Они развиваются из разного типа клеток, отличаются характером течения и по-разному реагируют на терапию.
Они развиваются из разного типа клеток, отличаются характером течения и по-разному реагируют на терапию.
Лимфома Ходжкина (ЛГМ) – лимфогранулематоз, злокачественная гранулема.ХарактеризуетсяпоражениемВ-лимфоцитов. Отличается агрессивным течением, при этом хорошо поддается лечению. Источник:
И.И. Яковцова, В.Д. Садчиков, В.М. Садчикова, О.В. Долгая, С.В. Данилюк, А.Е. Олейник Лимфома Ходжкина: эволюция клинических классификаций // Вестник проблем биологии и медицины, 2013, №3, т.2 (103), с.62-69
Неходжкинские лимфомы (НХЛ)поражают не только В-, но и Т-лимфоциты. Всего выделено 30 подтипов.Большинство из них менее агрессивно, но и труднее лечится.
Классификация неходжкинских лимфом в соответствии с 4-й редакцией ВОЗ 2008 года:
- В-лимфобластная НХЛ;
- болезнь тяжелых цепей;
- В-клеточный пролимфоцитарный лейкоз;
- волосатоклеточный лейкоз;
- диффузная В-крупноклеточая НХЛ;
- лейкоз Беркитта;
- НХЛ из клеток мантийной зоны;
- лимфоплазмоцитарная НХЛ;
- медиастинальная диффузная В-крупноклеточая НХЛ;
- нодальная В-клеточная НХЛ маргинальной зоны;
- первичная экссудативная НХЛ;
- плазмоклеточная плазмоцитома/миелома;
- селезеночная НХЛ маргинальной зоны;
- фолликулярная НХЛ;
- хронический лимфолейкоз;
- экстранодальная В-клеточная НХЛ маргинальной зоны;
- Т-лимфобластная НХЛ;
- агрессивный NK-клеточный лейкоз;
- анапластическая крупноклеточная НХЛ с первичным поражением кожи;
- анапластическая крупноклеточная НХЛ с первичным системным поражением;
- ангиоиммунобластная Т-клеточная НХЛ;
- гепатолиенальная Т-клеточная НХЛ;
- грибовидный микоз Сезари;
- неуточненная периферическая Т-клеточная НХЛ;
- Т-клеточная панникулитоподобная НХЛ подкожной клетчатки;
- Т-клеточный лейкоз;
- Т-клеточный лейкоз из больших гранулярных лимфоцитов;
- Т-клеточный пролимфоцитарный лейкоз;
- экстранодальная NK/T-клеточная лимфома назального типа;
- энтеропатическая Т-клеточная НХЛ.

Самые распространенные в клинической практике лимфомы: Ходжкина, фолликулярная и диффузная В-крупноклеточная. Источник:
Г.С. Тумян Неходжкинские лимфомы // Клиническая онкогематология, 2015, 8(4), с.455-470
По характеру поражения и патогенезу все лимфомы делятся на 3 основные группы:
- агрессивные – для них характерно быстрое развитие с ярко выраженной симптоматикой;
- экстранодальные – первичное поражение формируется не в лимфатических узлах, а сразу во внутренних органах;
- индолентные – отличаются своим медленным и благоприятным течением; могут не требовать терапии, иногда достаточно регулярно наблюдаться у врача.
Для каждого вида лимфом существует особая схема лечения.
Стадии лимфом
В зависимости от распространенности опухоли определяют стадию патологического процесса. В соответствии с международной классификацией AnnArborвыделяют 4 стадии заболевания:
- На 1-й стадии в лимфомный процесс может быть вовлечена одна группа лимфатических узлов.

- На 2-й допускается вовлечение двух и более групп по одну сторону от диафрагмы.
- На 3-й стадии опускается поражение лимфатических узлов по обе стороны диафрагмы.
- На 4-й стадии в процесс вовлекаются внутренние органы – мозг, сердце, печень, селезенка, желудок, кишечник.
Каждую стадию дополнительно маркируют титрами А и Б. Титр А указывает на отсутствие ключевых симптомов – лихорадки, сильной ночной потливости и резкого снижения веса. Титр Б указывает, что такие проявления есть.
Причины возникновения лимфом
Единого причинного фактора развития заболевания не выделено. На данный момент ученые считают, что патпроцесс запускается комплексом причин. К ним относят:
- наследственную предрасположенность;
- регулярные контакты с токсинами и канцерогенами;
- вирус герпеса, гепатита, хеликобактер пилори и другие инфекционные заболевания;
- аутоиммунные и иммунодефицитные состояния;
- повторяющиеся пневмонии;
- иммуноподавляющую терапию после пересадки почек, стволовых леток и т.
 д.;
д.; - операции по вставке грудных имплантатов (предположительно).
Симптомы
Помимо основных симптомов – лихорадки, сильной ночной потливости и резкого снижения веса – для патологии характерны:
- слабость и повышенная утомляемость;
- повышение температуры;
- потеря веса;
- увеличение лимфатических узлов (часто, но не всегда; при этом они безболезненны и не уменьшаются в результате лечения антибиотиками, как при инфекционных заболеваниях).
Иногда возможен кожный зуд. При поражениях опухолью грудной клетки возможны затрудненное дыхание, одышка и кашель. При локализации новообразования в брюшной полости наблюдают расстройства пищеварения, тошноту, рвоту, распирающие боли в животе и нижней части спины. При поражении костного мозга больные жалуются на боли в костях.Если в патологию вовлечены лицевые и черепные структуры, есть жалобы на головные боли и распирающие боли в лице и шее.
Диагностика лимфом
Диагноз ставят по результатам микроскопического исследования биоптата – образца лимфоидной ткани.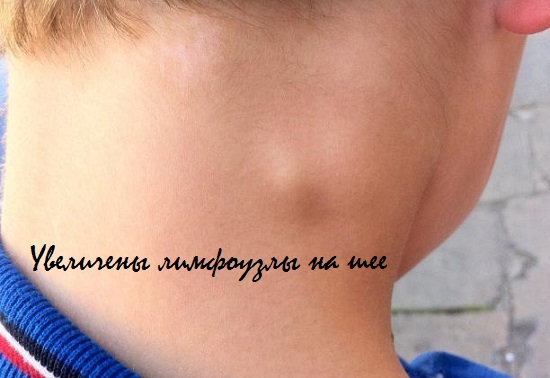 По результатам дифференциальной биопсии определяют тип опухоли.
По результатам дифференциальной биопсии определяют тип опухоли.
Чтобы выявить опухоли в разных частях тела, применяют методы лучевой диагностики: рентгенографию, сцинтиграфию, магниторезонансную, позитронно-эмиссионную и компьютерную томографию. При необходимости уточнить некоторые особенности патпроцесса назначают лабораторные анализы крови – иммуноферментотипирование методом проточной цитометрии, молекулярно-генетические и цитогенетические исследования. Источник:
Wang HW, Balakrishna JP, Pittaluga S, Jaffe ES Diagnosis of Hodgkin lymphoma in the modern era // Br J Haematol. 2019 Jan;184(1):45-59. doi: 10.1111/bjh.15614. Epub 2018 Nov 8
Методы лечения
Наиболее распространенные методы лечения лимфом:
- лучевая терапия;
- химиотерапия;
- радиотерапия;
- биологическая терапия;
- трансплантация стволовых клеток;
- хирургическое вмешательство.
Они применяются как в виде отдельных курсов, так и в комплексе.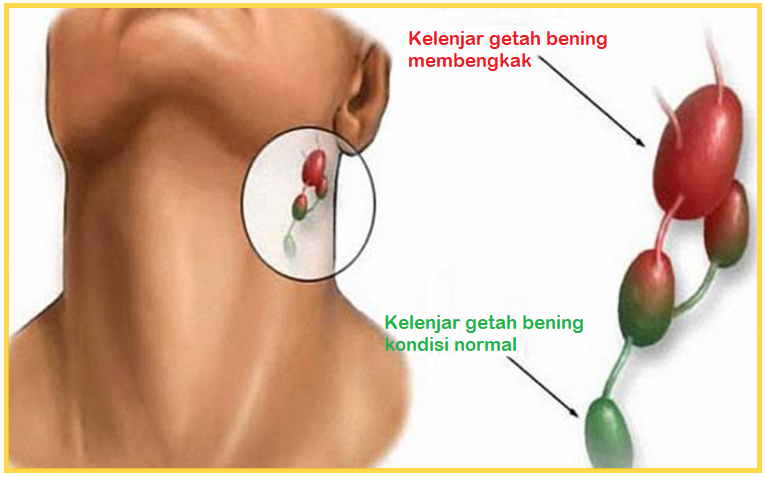 Выбор лечебной схемы зависит от вида опухоли и общего состояния больного.
Выбор лечебной схемы зависит от вида опухоли и общего состояния больного.
Лечебная тактика
Индолентные лимфомы могут не требовать лечения, а только наблюдения онкогематолога. Терапия показана при первых признакахпрогрессированияпатпроцесса. При локализованныхопухоляхдостаточнорадиотерапевтического облучения пораженных структур. При генерализованных формах показана химиотерапия.
При агрессивном течении заболевания одна из наиболее эффективных лечебных схем – химиотерапия по протоколу СНОР в сочетании с иммунотерапевтическимипрепаратами из группы моноклональных антител. При высокоагрессивных видах опухолей может быть назначена высокодозная химиотерапия в сочетании с трансплантацией кроветорных стволовых клеток.
Лечение отдельных типов лимфом
Основной метод лечения лимфомы Ходжкина ЛГМ– химиотерапия. Противоопухолевые цитотоксины назначают в разных лекарственных формах. Химиотерапия носит цикличный характер – медикаментозные курсы чередуются с периодами реабилитации. Источник:
Источник:
Sermer D, Pasqualucci L, Wendel HG, Melnick A, Younes A Emerging epigenetic-modulating therapies in lymphoma // Nat Rev Clin Oncol. 2019 Aug;16(8):494-507.doi: 10.1038/s41571-019-0190-8
Радиотерапия – излучение высокой мощности – в качестве самостоятельного лечения ЛГМ может быть оправдана в отдельных случаях – когда в процесс вовлечена одна, максимум две группы лимфатических узлов. Чаще ее назначают в комплексе с химиотерапией. На поздних стадиях заболевания метод показан в качестве паллиативного лечения.
Биологические препараты – моноклональные антитела – при лечении лимфомы применяют для активизации иммунной системы. Лучевую терапию проводят регионарно, в области вовлеченных в онкологический процесс лимфоузлов.
В некоторых случаях при лечении ЛГМ оправдано удаление селезенки. Если увеличенные лимфатические узлы сдавливают соседние органы,может быть показано их иссечение.
При рецидивах заболевания, а также с целью уничтожения раковых клеток, на которые не действуют стандартные дозировки лучевой и химиотерапии, назначают высокие терапевтические дозы, разрушающие вместе с опухолью ткани костного мозга. После такого курса показана трансплантация органа. Взятые заранее собственные либо донорские стволовые клетки формируют новую иммунную систему.
После такого курса показана трансплантация органа. Взятые заранее собственные либо донорские стволовые клетки формируют новую иммунную систему.
Хорошие результаты в лечении НХЛ демонстрирует также комбинация лучевой и химиотерапии. В некоторых случаях успешно применяют инновационную техникулюмбально-пункционного введения противоопухолевых антител.
НХЛ с агрессивным течением плохо поддаются лечению. Наиболее эффективный метод борьбы с этим заболеванием – пересадка костного мозга.
Прогнозы
Прогноз для пациентов с лимфомами зависит от стадии процесса, возраста и состояния больного, а также от результатов терапии. При лимфоме Ходжкина пациенты молодого возраста на ранних стадиях,как правило, полностью выздоравливают. У 8 из 10 удается добиться устойчивой ремиссии. Пятилетняя выживаемость при 1-й стадии составляет 95%, при 4-й – 65%.
При НХЛ селезенки, лимфоузлов и слизистых средняя пятилетняя выживаемость – порядка 70%. При НХЛ ЖКТ, слюнных желез, глазных орбит средняя пятилетняя выживаемость – около 60%. Менее благоприятный прогноз у агрессивных НХЛ молочных желез, яичников, ЦНС и костей – пятилетняя выживаемость в среднем меньше 30%.
Менее благоприятный прогноз у агрессивных НХЛ молочных желез, яичников, ЦНС и костей – пятилетняя выживаемость в среднем меньше 30%.
Клинические рекомендации после лечения лимфом и профилактика
Избегайте факторов риска – интоксикаций и контакта с канцерогенами. Вакцинируйтесь, а если заболели инфекционной болезнью – не занимайтесь самолечением.
При первых признаках лимфомы обращайтесь к врачу. Ежегодно проходите профилактические медосмотры, придерживайтесь правильного питания и старайтесь вести здоровый образ жизни.
Источники:
- И.И. Яковцова, В.Д. Садчиков, В.М. Садчикова, О.В. Долгая, С.В. Данилюк, А.Е. Олейник. Лимфома Ходжкина: эволюция клинических классификаций // Вестник проблем биологии и медицины, 2013, №3, т.2 (103), с.62-69.
- Г.С. Тумян. Неходжкинские лимфомы // Клиническая онкогематология, 2015, 8(4), с.455-470.
- Wang HW, Balakrishna JP, Pittaluga S, Jaffe E. Diagnosis of Hodgkin lymphoma in the modern era // Br J Haematol.
 2019 Jan;184(1):45-59. doi: 10.1111/bjh.15614. Epub 2018 Nov 8.
2019 Jan;184(1):45-59. doi: 10.1111/bjh.15614. Epub 2018 Nov 8. - Sermer D, Pasqualucci L, Wendel HG, Melnick A, Younes A. Emerging epigenetic-modulating therapies in lymphoma // Nat Rev Clin Oncol. 2019 Aug;16(8):494-507.doi: 10.1038/s41571-019-0190-8.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Читайте также
УЗИ лимфоузлов в Одинцово и Голицыно по лучшим ценам — сеть медицинских центров «Бэби Плюс»
УЗИ-диагностика – это одна из наиболее точных и достоверных процедур, позволяющая определить различные патологии на ранних стадиях их развития. УЗИ лимфоузлов играет большую роль в выявлении опухолевого процесса и наличия метастаз.
Что такое лимфоузлы и как они работают
Лимфатическая система является важной частью организма человека. Лимфоузлы выполняют функцию очищения от вредных соединений. Эти органы расположены по всему организму. Их воспаление или увеличение в размерах свидетельствует о наличии воспалительного процесса.
Эти органы расположены по всему организму. Их воспаление или увеличение в размерах свидетельствует о наличии воспалительного процесса.
Лимфоузлы – это образования небольшого размера круглой или овальной формы. В норме их размер не превышает 5-10 мм, хотя некоторые органы могут достигать 50 мм и больше без наличия патологий. Общее количество лимфоузлов колеблется от 500 до 800. Они расположены вблизи крупных сосудов всех важных органов. Места локализации органов – шея, подмышки, молочная железа, сосуды верхних и нижних конечностей, поясница, область паха и таза и другие.
Переферические лимфоузлы обеспечивают очищение лимфы, которая отвечает за насыщение крови иммунными клетками и различными питательными веществами. Таким образом, лимфатические узлы напрямую связаны с иммунитетом человека и остро реагируют на любые инфекционные процессы.
Чем опасно увеличение лимфоузлов
Рост лимфоузлов в размерах – это сигнал о наличии патологического изменения в организме, а иногда и опасности для жизни. Причины, по которым может произойти увеличение и воспаление:
Причины, по которым может произойти увеличение и воспаление:
- попадание вирусной, бактериальной или грибковой инфекции;
- любые болезни, провоцирующие воспаление – ОРЗ, тонзиллит, бронхит, гайморит, отит, синусит, кариес, сифилис, корь, туберкулез, подагра, ревматоидный артрит, СПИД, лимфома, травмы и многие другие;
- наличие злокачественных или доброкачественных опухолей;
- аллергические реакции;
- аутоиммунные заболевания;
- повышенный уровень стресса, авитаминоз, хроническая усталость;
- ослабление иммунной системы.
Патологический процесс может быть спровоцирован неконтролируемым приемом некоторых групп лекарственных препаратов.
Если увеличение лимфоузлов сопровождается болезненностью при нажатии, речь идет о наличии инфекции. При отсутствии боли и наличии неровных контуров следует обратиться к онкологу.
Пациенты могут также испытывать дискомфорт при глотании, боль в горле, тошноту при отсутствии аппетита. Наблюдается покраснение участков кожи, сыпь и отечность, повышение температуры тела.
Наблюдается покраснение участков кожи, сыпь и отечность, повышение температуры тела.
Воспаление и увеличение в размерах лимфоузлов служит предупреждением о необходимости установки точной причины и начала лечения. При наличии инфекции лимфатические узлы нельзя прогревать, смазывать мазями или массировать, чтобы не допустить попадания инфекции на соседние органы и ткани.
У детей причиной воспаления лимфоузлов также могут быть корь или краснуха, но, благодаря вакцинации, в наше время эти болезни встречаются редко.
Как проходит УЗИ
Проведение УЗИ показывает форму и размеры лимфоузлов, позволяет делать заключения об их подвижности, эластичности, взаимодействии с другими тканями, наличии воспаления или злокачественных новообразований. Часто ультразвуковое исследование необходимо для подтверждения диагноза или для контроля над эффективностью лечения. Процедура УЗИ лимфоузлов безболезненна, проводится быстро, не доставляет пациенту дискомфорта или неудобств, доступна по стоимости.
За несколько дней до проведения исследования внутренних лимфоузлов рекомендуется соблюдать специальное меню, чтобы исключить вздутие живота и повышенное газообразование. Запрещено жирное мясо, бобовые, макаронные изделия, мед, газированные напитки. В день процедуры с утра пациент не должен принимать пищу.
Если необходимо провести УЗИ переферических лимфоузлов (шейных, подмышечных, локтевых, паховых), специальная подготовка не требуется.
Расшифровку результатов проводит врач. Воспаление узла, вызванное инфекционным процессом, называют лимфаденитом, невыясненными причинами – лимфаденопатией. Значительные изменения структуры, формы и сосудов свидетельствуют о наличии злокачественных опухолей и метастаз.
Противопоказания
УЗИ является безопасной манипуляцией, поэтому противопоказания к его проведению отсутствуют. Процедуру не проводят при наличии обширных поражений кожи, например, ожогов.
Возможные осложнения
Отсутствие лечения при воспаленных лимфоузлах может стать причиной тяжелых осложнений. При распространении по крови гнойных масс есть риск развития сепсиса, поражающего жизненно важные органы и нередко заканчивающегося летальным исходом. Могут также возникать абсцессы – нагноения отдельных участков кожи, которые устраняются хирургическим путем или антибактериальной терапией.
При распространении по крови гнойных масс есть риск развития сепсиса, поражающего жизненно важные органы и нередко заканчивающегося летальным исходом. Могут также возникать абсцессы – нагноения отдельных участков кожи, которые устраняются хирургическим путем или антибактериальной терапией.
Своевременная диагностика позволяет определить причину патологий в лимфоузлах и назначить соответствующее лечение.
В нашем многопрофильном медицинском центре можно сделать УЗИ лимфоузлов взрослым пациентам и ребенку. Мы проводим диагностическую процедуру на современном оборудовании, гарантируем наиболее точные и достоверные результаты в Одинцово и Голицыно. Чтобы записаться на процедуру и узнать цену, воспользуйтесь звонком по телефону или формой на сайте.
Ультразвуковое исследование лимфатических узлов позволит оценить их и выявить возможные патологические процессы. Обследуются периферические, подмышечные, подчелюстные, паховые, шейные лимфоузлы. Показания для УЗИ лимфатических узлов:
Показания для УЗИ лимфатических узлов:
- Онкологические патологии, лимфосаркома, лимфома;
- Висцеральный микоз, туберкулез, сифилис, лепра;
- Наличие опухолей в брюшной полости и забрюшинном пространстве;
- ВИЧ-инфекция;
- Абсцессы, воспалительные заболевания, инфекционные болезни, при которых необходимо следить за состоянием региональных и периферических лимфатических узлов.
Врач оценивает эхогенность лимфоузлов, их структуру, подвижность, плотность и размеры. Выявляет, есть ли изменение четкости контуров, как они взаимодействуют с окружающими тканями на предмет наличия опухолевого процесса. Иногда для большей достоверности диагноза применяется так называемая дуплексная эхосонография. Если в изображении органа присутствуют синие, белые и зеленые цвета, то это говорит о наличии доброкачественной опухоли. Красный и черный цвет сигнализируют о злокачественном процессе.
Ультразвуковое исследование лимфоузлов метод диагностики универсальный, абсолютно безболезненный как для взрослых, так и для детей. Эффективность полученных результатов зависит от степени современности оборудования. Но на данный момент во многих клиниках применяются специальные установки для УЗИ с высокой точностью определения любых неполадок в организме. Подготовки для проведения УЗИ лимфатических узлов особой не требуется, оно делается как на полный, так и на голодный желудок.
Эффективность полученных результатов зависит от степени современности оборудования. Но на данный момент во многих клиниках применяются специальные установки для УЗИ с высокой точностью определения любых неполадок в организме. Подготовки для проведения УЗИ лимфатических узлов особой не требуется, оно делается как на полный, так и на голодный желудок.
Синдром увеличенных лимфатических узлов как педиатрическая проблема | #03/98
Причиной увеличения лимфоузлов в большинстве случаев являются процессы, не связанные с гемобластозами: чаще всего это общепедиатрические, инфекционные, иммунные и другие состояния
Тот факт, что врач-педиатр достаточно часто обнаруживает у своих пациентов увеличенные лимфатические узлы (ЛУ) и ему приходится в сжатые сроки находить ответ на вопросы «почему?» и «что делать?», позволяет обойтись без длинного введения. Так, при проведении педиатрического скрининга и последующего анализа 1607 диагнозов острых и хронических заболеваний у детей и подростков в возрасте 5 — 17 лет выявлено, что болезни ЛУ обнаружены в 3,35% случаев [6]. Традиционно при обнаружении увеличенных ЛУ, не учитывая другие составляющие этого синдрома (анамнез, общую клиническую картину, местную симптоматику), педиатр думает об онкогематологическом заболевании. Вследствие этого такие больные составляют 40% всех пациентов онкогематологов [7], что представляется неоправданным. Частота впервые выявленных случаев онкогематологических заболеваний в нашей стране невелика. Заболеваемость острыми лейкозами составляет 4,0 — 5,0 случаев на 100 000 детей в год, неходжкинскими лимфомами — 0,9 — 1,1 на 100 000 детей в год. Отсюда понятно, почему подавляющая масса детей с увеличенными ЛУ с приемов гематологов возвращаются к педиатрам с диагнозом лимфаденит. То есть причиной увеличения ЛУ в большинстве случаев являются процессы, не связанные с гемобластозами: общепедиатрические, инфекционные, иммунные и другие состояния. Исходя из вышесказанного, мы решили представить нашу точку зрения на синдром увеличения лимфатических узлов.
Традиционно при обнаружении увеличенных ЛУ, не учитывая другие составляющие этого синдрома (анамнез, общую клиническую картину, местную симптоматику), педиатр думает об онкогематологическом заболевании. Вследствие этого такие больные составляют 40% всех пациентов онкогематологов [7], что представляется неоправданным. Частота впервые выявленных случаев онкогематологических заболеваний в нашей стране невелика. Заболеваемость острыми лейкозами составляет 4,0 — 5,0 случаев на 100 000 детей в год, неходжкинскими лимфомами — 0,9 — 1,1 на 100 000 детей в год. Отсюда понятно, почему подавляющая масса детей с увеличенными ЛУ с приемов гематологов возвращаются к педиатрам с диагнозом лимфаденит. То есть причиной увеличения ЛУ в большинстве случаев являются процессы, не связанные с гемобластозами: общепедиатрические, инфекционные, иммунные и другие состояния. Исходя из вышесказанного, мы решили представить нашу точку зрения на синдром увеличения лимфатических узлов.
Рисунок 1. Подчелюстные лимфатические узлы при лимфогранулематозе (УЗИ, 7,5 МГц) Подчелюстные лимфатические узлы при лимфогранулематозе (УЗИ, 7,5 МГц) |
| Рисунок 2. Подчелюстной узел при туберкулезе (УЗИ, 7,5 МГц) |
Увеличение ЛУ может быть результатом лимфаденита (ЛА) и лимфаденопатии (ЛАП).
ЛА — воспаление лимфатических узлов, возникающее как осложнение после различных гнойно-воспалительных заболеваний и специфических инфекций (туберкулез, актиномикоз, чума и др.). ЛА, как правило, представляет собой вторичный процесс.
ЛАП — системное увеличение лимфатических узлов, не связанное с воспалением (воздействие некоторых медикаментов, пролиферация, метастазирование и т. п.).
Эпидемиология ЛА и ЛАП не разработана. Можно только отметить, что, по данным И. С. Тарасовой [6], при сплошных массовых исследованиях детей Брянской области ЛА встречается, как и следовало ожидать, несколько чаще (1,86% среди всех осмотренных), чем ЛАП (1,49% от общего контингента).
Методы исследования ЛУ должны быть максимально стандартизованы. В клинической практике оценивают жалобы (местная болезненность, местное или общее повышение температуры, общесоматические жалобы), анамнез (эпиданамнез, давность появления, локализация увеличенных ЛУ в одной или нескольких группах, одновременное их увеличение или постепенное, скорость манифестации болезни и т. д.). Особое значение имеет осмотр больного. Наряду с тщательным общепедиатрическим осмотром по системам необходимо обратить внимание на число измененных ЛУ и их локализацию по группам. Размеры лимфоузлов должны оцениваться только объективно: в миллиметрах или сантиметрах. Принятое в нашей стране и широко рекомендуемое в отечественной литературе сравнение размеров ЛУ с зерном, горохом, вишней, лесным или грецким орехом нерационально, дает несопоставимые результаты и должно быть изжито. Необходимо тщательно фиксировать соотношение увеличенных ЛУ между собой. Например, расположение ЛУ по типу «солнечной системы» (один большой ЛУ в центре и по периферии от него ЛУ меньшего диаметра) типично для туберкулезного лимфаденита [2]. ЛУ могут быть эластичными, плотными, с явлениями флюктуации. Обязательно описывается спаянность ЛУ с соседними узлами и окружающими тканями, наличие или отсутствие болезненности при пальпации. Необходимо осмотреть и описать состояние всех доступных ЛУ: затылочных, подчелюстных, передних и задних шейных, над- и подключичных, подмышечных, локтевых, паховых, подколенных. Данные осмотра и пальпации дополняются, подтверждаются и уточняются инструментальными методиками. Прежде всего это методы неинвазивной визуализации, использующиеся для изучения глубоко расположенных ЛУ. Они позволяют точно определить размеры ЛУ, изменения групп ЛУ, недоступных осмотру и пальпации, характеристики капсулы, спаянность, топографические особенности, внутреннюю структуру; исключить состояния, симулирующие увеличение ЛУ (опухоли, не исходящие из ЛУ, гематомы, аномалии почек и т. п.). Крайне важно получение информации о состоянии печени и селезенки. На первом месте по доступности и быстроте получения информации стоит эхография (УЗИ).
ЛУ могут быть эластичными, плотными, с явлениями флюктуации. Обязательно описывается спаянность ЛУ с соседними узлами и окружающими тканями, наличие или отсутствие болезненности при пальпации. Необходимо осмотреть и описать состояние всех доступных ЛУ: затылочных, подчелюстных, передних и задних шейных, над- и подключичных, подмышечных, локтевых, паховых, подколенных. Данные осмотра и пальпации дополняются, подтверждаются и уточняются инструментальными методиками. Прежде всего это методы неинвазивной визуализации, использующиеся для изучения глубоко расположенных ЛУ. Они позволяют точно определить размеры ЛУ, изменения групп ЛУ, недоступных осмотру и пальпации, характеристики капсулы, спаянность, топографические особенности, внутреннюю структуру; исключить состояния, симулирующие увеличение ЛУ (опухоли, не исходящие из ЛУ, гематомы, аномалии почек и т. п.). Крайне важно получение информации о состоянии печени и селезенки. На первом месте по доступности и быстроте получения информации стоит эхография (УЗИ). ЛУ диаметром менее 1,5 см по плотности приближаются к окружающей жировой ткани, визуализируются редко, ограничить их опухолевое поражение от иных причин увеличения только по данным УЗИ практически невозможно. Такие ЛУ наблюдаются прежде всего при инфекционных процессах, реактивных поражениях, а у детей с гемобластозами — в состоянии полной ремиссии. ЛУ диаметром 1,5 — 2 см хорошо визуализируются в случае, если они проецируются на эхонегативные структуры или изменяют обычные топографо-анатомические соотношения. Весь спектр УЗИ-изменений может быть сведен к нескольким основным группам [3].
ЛУ диаметром менее 1,5 см по плотности приближаются к окружающей жировой ткани, визуализируются редко, ограничить их опухолевое поражение от иных причин увеличения только по данным УЗИ практически невозможно. Такие ЛУ наблюдаются прежде всего при инфекционных процессах, реактивных поражениях, а у детей с гемобластозами — в состоянии полной ремиссии. ЛУ диаметром 1,5 — 2 см хорошо визуализируются в случае, если они проецируются на эхонегативные структуры или изменяют обычные топографо-анатомические соотношения. Весь спектр УЗИ-изменений может быть сведен к нескольким основным группам [3].
1. Увеличение отдельных ЛУ оценивается как небольшое, если они не теряют своей обычной УЗИ-картины, сохраняют капсулу, четкость и ровность контура, не изменяют топику органа. Такой тип характерен для инфекционных поражений, особенно туберкулеза, вирусного гепатита, коллагенозов, иммунодефицитов, гемобластозов у детей низкой группы риска.
2. Дальнейший рост ЛУ приводит к появлению сливающихся между собой масс, оттесняющих сосуды.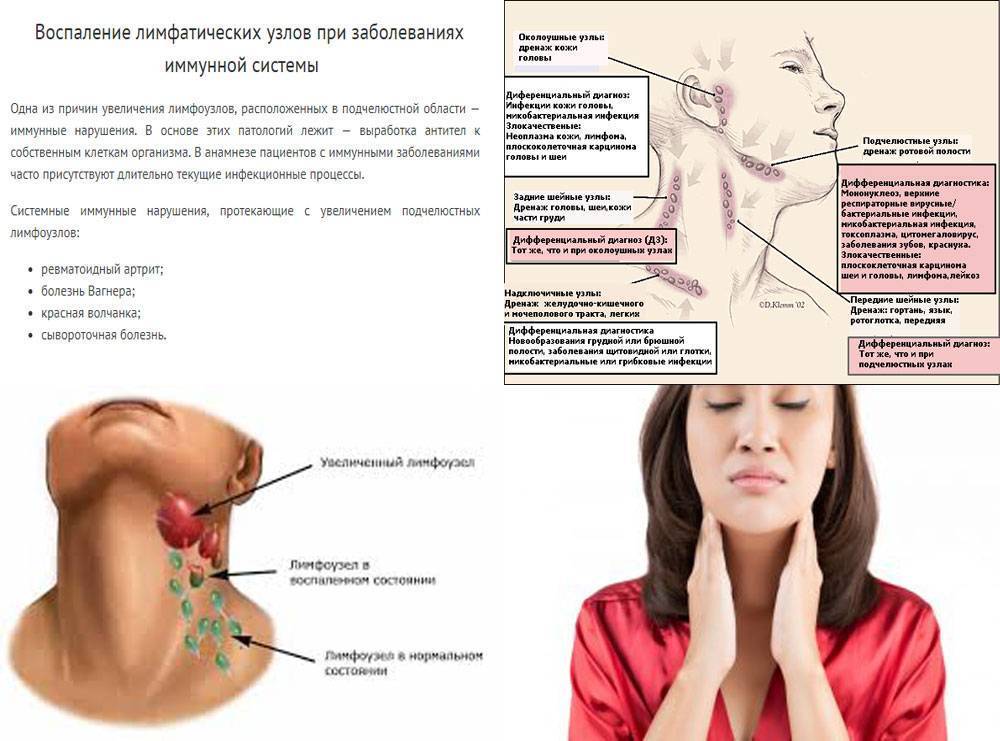 Наблюдается при гнойном расплавлении группы лимфоузлов, при гемобластозах, метастазирующих опухолях.
Наблюдается при гнойном расплавлении группы лимфоузлов, при гемобластозах, метастазирующих опухолях.
3. Сдавление или оттеснение внутренних органов. При этом может возникнуть гидронефроз за счет сдавления мочеточников, значительное смещение матки, мочевого пузыря. Типично для крайне неблагоприятных вариантов миелолейкозов, лимфом Ходжкина и неходжкинских лимфом.
УЗИ-заключения могут быть подтверждены компьютерной томографией (КТ). Дополнительно КТ позволяет уточнить структуру ЛУ, их топографические соотношения, обнаружить другие группы ЛУ.
Если поверхностные лимфоузлы есть смысл оценивать только эхографически, а мезентериальные и забрюшинные ЛУ практически одинаково хорошо выявляются методами УЗИ и КТ, то внутригрудные ЛУ выявляются почти исключительно рентгенологически.
| Принятое в нашей стране и широко рекомендуемое в отечественной литературе сравнение размеров лимфоузлов с зерном, горохом, вишней, лесным и грецким орехом нерационально, дает несопоставимые результаты и должно быть изжито |
Такие методы диагностики, как изотопная сцинтиграфия и лимфография, могут применяться по очень строгим показаниям в специализированных клиниках или ограниченно при динамических исследованиях и не используются в широкой практике.
Достоверное выявление причин увеличения ЛУ возможно лишь гистологическими методами. При этом материал должен быть получен только путем открытой биопсии ЛУ, хотя современные методики тонкоигольной биопсии позволяют получить достоверные результаты. Рекомендовавшаяся ранее пункционная биопсия дает очень большой процент ложно-положительных и ложноотрицательных результатов.
Увеличение ЛУ схематически [5, 11] можно представить (с описанием некоторых практически значимых, но малоизвестных форм) как связанное с инфекцией (ЛА) и не связанное с инфекцией (ЛАП).
1. ЛА вирусной природы.
- цитомегалия.
- инфекционный мононуклеоз.
- корь.
- краснуха.
- орнитоз.
- синдром Ардмора.
Инфекционное заболевание, вероятнее всего вирусной природы, пик заболеваемости наблюдается осенью, передается воздушно-капельным путем. Индекс контагиозности высокий, инкубационный период 3—10 дней.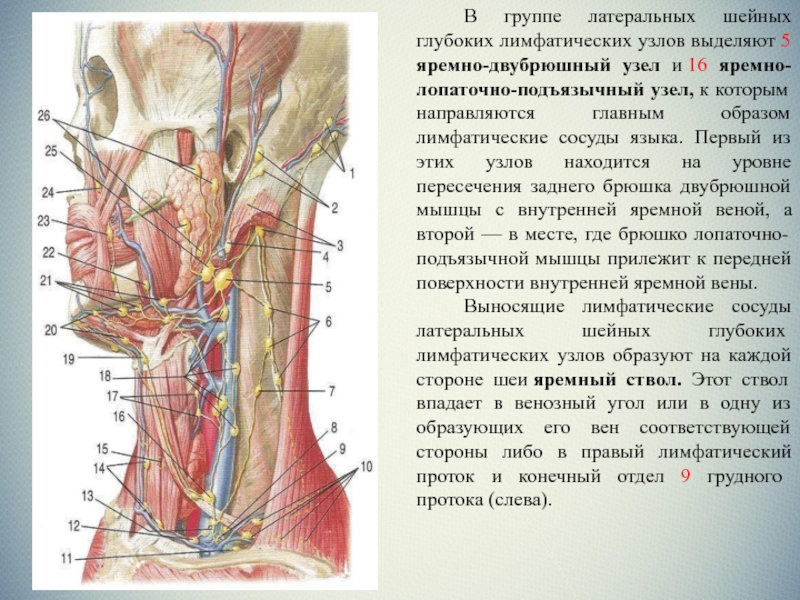 Начинается с фарингита, ринита, субфебрилитета. Протекает с генерализованным увеличением ЛУ, болезненной увеличенной печенью (реже — спленомегалией), миалгиями, болями в грудной клетке. Выздоровление без последствий.
Начинается с фарингита, ринита, субфебрилитета. Протекает с генерализованным увеличением ЛУ, болезненной увеличенной печенью (реже — спленомегалией), миалгиями, болями в грудной клетке. Выздоровление без последствий.
2. ЛА при бактериальных инфекциях.
- кариес.
- абсцесс.
- болезнь кошачьей царапины. Вызывается Bortanella (Rochalimeae) hensella. Чаще доброкачественно протекающее со спонтанным выздоровлением двустороннее воспаление ЛУ (в т. ч. мезентериальных и внутригрудных) с общими и кожными неспецифическими симптомами, обусловленное ранениями кожи кошками, собаками, реже — посторонними острыми предметами. Описаны гранулематозный гепатит, спленомегалия, энцефалитические реакции, судорожный синдром [8, 10]. Наблюдается в основном у детей и подростков преимущественно поздней осенью и зимой.
- Боррелиоз. Известен как псевдолимфома. Лимфопролиферативное поражение ЛУ и кожи при заражении Borrelia burgdorferi после укуса клещами.
 Описаны переходы в злокачественные лимфомы.
Описаны переходы в злокачественные лимфомы. - Туберкулез. Наряду с типичными формами туберкулеза следует помнить о т. н. атипичных микобактериозах. По данным Ф. Миллера [2], до 50% подчелюстных ЛА у детей до 5 лет вызываются атипичными штаммами микобактерий (в частности, типа avium), и вероятность микобактериального поражения ЛУ тем выше, чем младше ребенок (рис. 1).
- Сепсис.
- Аллергический субсепсис. Рассматривается и как вариант ювенильного ревматоидного артрита, т. н. болезнь Стилла.
- Сифилис. Темпы роста заболеваемости сифилисом детей значительно опережают аналогичный показатель у взрослых. Так, заболеваемость сифилисом среди взрослых возросла за 4 года в 15,8 раз, а среди детей — в 21 раз. 65,6% детей заразились половым путем [1].
- Генито-аноректальный симптомокомплекс — осложнение хронического ЛА при хламидиозе серотипов L1—L3 с перипроктитом, хронически рецидивирующими перианальными и промежностными свищами, стриктурами и фиброзом генитоуретрального трактов, элефатиазисом вульвы.
 Встречается в основном у больных женского пола.
Встречается в основном у больных женского пола.
3. ЛА при грибковых заболеваниях.
- гистоплазмоз.
4. ЛА при паразитарных заболеваниях.
5. ЛА при протозойных инфекциях.
- токсоплазмоз. Субклинический вариант — шейный подострый некротизирующий ЛА. Клинически — болезненный, чаще шейный ЛА, со спонтанной ремиссией через 3 — 6 месяцев, лихорадка, экзантема. Нейтропения. Гистологически — коагуляционные некрозы с гистиоцитарными и иммунобластными клетками без гранулем, без нейтрофилов. Дифференциальная диагностика проводится со злокачественными лимфомами, туберкулезом, гистиоцитозом, а по данным гистологии (васкулит) — с системной красной волчанкой.
- кала-азар.
- малярия.
Формы, не связанные с инфекциями (ЛАП)
1. ЛАП медикаментозная.
- производные гидантоина (дифенин и др.
 ) — противосудорожные препараты. При таком осложнении терапии ЛАП рассматривается как аутоиммунобластная.
) — противосудорожные препараты. При таком осложнении терапии ЛАП рассматривается как аутоиммунобластная. - аллопуринол (используется при лечении гиперурикемий, в т. ч. и при миелопролиферативных состояниях).
- противолепрозные средства (используются в гастроэнтерологии для лечения хронических колитов, в ревматологии — для лечения артритов и спондилоартритов, особенно ассоциированных с антигеном гистосовместимости HLA В-27).
- поствакцинальные.
- на фоне инородных тел.
2. При системных процессах в организме.
- коллагенозы (в этом случае наибольшее увеличение ЛУ регистрируется все-таки при инфицированных вариантах диффузных болезней соединительной ткани, то есть имеется сочетание ЛА и ЛАП).
- локальный опухолевидный амилоидоз. Традиционно описывается как патология исключительно взрослых [4]. Однако мы обнаружили эту форму диспротеиноза у 2 из 44 детей с системным амилоидозом.
 Локальный опухолевидный амилоидоз у наших пациентов протекал с выраженной общей параспецифической реакцией, что в сочетании с пальпируемым образованием в брюшной полости привело первоначально к ошибочному диагнозу лимфомы.
Локальный опухолевидный амилоидоз у наших пациентов протекал с выраженной общей параспецифической реакцией, что в сочетании с пальпируемым образованием в брюшной полости привело первоначально к ошибочному диагнозу лимфомы. - амилоидоз Любарха, генетически детерминированный. Генерализованная ЛАП, ортостатическая гипотония, обструктивная инфильтративная кардиомиопатия, спленомегалия, нейропатия, туннельный синдром.
- синдром Дорфмана-Розаи (интермиттирующая доброкачественная лимфаденопатия). Вероятно аутоиммунное заболевание с доброкачественной пролиферацией плазмоцитов, гистиоцитов, фибробластов. Пик заболеваемости — в первые 10 лет жизни. Протекает с двухсторонним шейным, часто генерализованным увеличением ЛУ, лихорадкой, лейкоцитозом, узловатой эритемой. По нашим наблюдениям, при поражении внутренних органов прогноз плохой. Прогноз ухудшается при наличии одновременно иммунодисфункции (ускорение СОЭ, диспротеинемия).
- десквамативная эритродермия Лейнера.
 Вероятнее всего дефект хемотаксиса лейкоцитов и дефицит фрагмента комплемента С5. Заболевание манифестирует в первые 3 — 4 месяца жизни. Проявляется генерализованным увеличением всех лимфоузлов, вторичной эритродермией, дистрофией ногтей, анемией, рвотой, диареей. Чаще встречается при грудном вскармливании. Известны семейные случаи. Прогноз благоприятный.
Вероятнее всего дефект хемотаксиса лейкоцитов и дефицит фрагмента комплемента С5. Заболевание манифестирует в первые 3 — 4 месяца жизни. Проявляется генерализованным увеличением всех лимфоузлов, вторичной эритродермией, дистрофией ногтей, анемией, рвотой, диареей. Чаще встречается при грудном вскармливании. Известны семейные случаи. Прогноз благоприятный.
3. Гранулематозы
- саркоидоз.
- аллергический гранулематоз Чарг — Штрауса. Сочетается с атопией в анамнезе. Проявляется в виде бронхиальной астмы, выраженной эозинофилии, ЛАП, нейропатии, кожных язв, поражения сердца, легких, кишечника и васкулита мелких артерий и вен.
- мультицентрический ретикулогистиоцитоз. Системное гранулематозное заболевание с образованием кожных узлов, деструктивным артритом, поражением внутренних органов. Протекает по типу псориатической артропатии.
- ретикулез липомеланотический (синдром Паутриера-Ворингера) — локализованное или генерализованное увеличение ЛУ как сопровождение дерматозов, прежде всего меланоэритродермии.

| Рисунок 3. Атипичные гистиоциты в пунктате лимфатического узла при гистиоцитозе X. Окраска по Романовскому. X900 |
4. ЛАП при гемобластозах.
- острые лейкемии.
- неходжкинские лимфомы.
- ходжкинские лимфомы (по старой терминологии — лимфогранулематоз).
- болезнь альфа-тяжелых цепей (средиземноморская лимфома). Наблюдается в основном в детском и юношеском возрасте, клиника обусловлена тяжелым синдромом мальабсорбции, являющимся результатом лимфопролиферативных процессов с инфильтрацией тонкой кишки и мезентериальной ЛАП.
- болезнь гамма-тяжелых цепей. Обусловлена моноклональной гаммапатией, протекает по типу лимфопролиферативного системного заболевания.
- гистиоцитарные синдромы
5. ЛАП при метастазировании солидных опухолей в ЛУ.
6. Паранеопластические реакции [12].
- ПОЭМК-комплекс. Паранеопластический симптомокомплекс (особенно часто при склерозирующих плазмоцитомах) = полинейропатия + органомегалия + эндокринопатия + дисглобулинемия (М-градиент) + поражение кожи.
7. ЛАП при первичных иммунодефицитных состояниях (ПИД).
- общая вариабельная иммунная недостаточность.
- аутоиммунный лимфопролиферативный синдром.
- гранулематоз септический. Гетерогенная группа дефектов иммунитета, объединенных незавершенным внутриклеточным фагоцитозом каталазо-позитивных микробов в результате дефицита перекиси водорода и атомарного кислорода [11]. В настоящее время известны 4 различных молекулярных дефекта: а) Х-хромосомно связанный рецессивный дефект тяжелых цепей цитохрома В558; б) аутосомно-рецессивно наследуемый дефект легких цепей цитохрома В558; в) дефект 47 kd цитозолфактора; г) дефект 65 kd цитозолфактора.
 Клинические признаки: острые абсцедирующие инфекции кожи, легких, желудочно-кишечного тракта, ЛУ, печени, селезенки, вызванные каталазо-позитивными бактериями (стафилококки, энтеробактерии), а также аспергиллами; хроническое гранулематозное воспаление в желудочно-кишечном тракте и мочевыводящих путях с возможным стенозированием; снижение образования атомарного кислорода и перекиси водорода в ответ на растворимые и опсонированные раздражители.
Клинические признаки: острые абсцедирующие инфекции кожи, легких, желудочно-кишечного тракта, ЛУ, печени, селезенки, вызванные каталазо-позитивными бактериями (стафилококки, энтеробактерии), а также аспергиллами; хроническое гранулематозное воспаление в желудочно-кишечном тракте и мочевыводящих путях с возможным стенозированием; снижение образования атомарного кислорода и перекиси водорода в ответ на растворимые и опсонированные раздражители.
| Данные осмотра и пальпации лимфоузлов должны подтверждаться и уточняться инструментальными методами. Прежде всего методами неинвазивной визуализации, используемыми для изучения глубоко расположенных лимфоузлов |
8. Генетически обусловленные ЛАП [9].
- синдром Клиппель — Треноне. Сочетание локальных лимфангиом и гемангиом.
- синдромы с наследственно обусловленными лимфатическими отеками.
 Синдромы Вевера-Смита и Мильроя.
Синдромы Вевера-Смита и Мильроя. - легочная мышечная гипертрофия — мышечный цирроз легкого. Разрастание гладкомышечных волокон периальвеолярно, перибронхиально, интерстициально, интерлобарно. Увеличение ЛУ ворот легких. ДД проводится с саркоидозом, туберкулезом, синдромами эмфиземы легких, альвеолярно-капиллярного блока. Диагноз верифицируется только гистологически.
9. Синдром приобретенного иммунодефицита (СПИД).
В процессе диагностики заболеваний, протекающих с увеличением ЛУ, объединяются усилия педиатров, инфекционистов, иммунологов, онкогематологов. Главная роль при этом отводится именно педиатру, так как большинство ЛА и ЛАП связано у детей с инфекционным процессом. В то же время нельзя настаивать на инфекционном генезе увеличения ЛУ, если двухнедельный курс антибиотикотерапии не привел к существенному улучшению клинико-лабораторной и инструментальной картины. В пользу онкогематологического генеза изменения ЛУ свидетельствует увеличение их диаметра до 4 см и более, каменистая плотность, бугристость, образование конгломератов ЛУ, их спаянность с окружающими тканями, внутригрудные конгломераты, особенно в верхнем средостении, внутрибрюшинные конгломераты.
Четкое знание многообразия причин увеличения ЛУ поможет педиатрам в диагностике и дифференциальной диагностике этого синдрома.
Литература
1. Государственный доклад о состоянии здоровья населения Российской Федерации в 1994 г. М., 1995. с. 43.
2. Миллер Дж. Туберкулез у детей и подростков. М.: Медицина, 1984. с. 296.
3. Назаренко О. Р. Сравнительная ценность эхографии в оценке состояния органов брюшной полости у детей с острым лимфобластным лейкозом. Автореф. дис. … к. м. н, М., 1997. с. 24.
4. Нихамкин Л. И. Локальный опухолевидный амилоидоз брыжейки. Архив патологии, 1966. 4. с. 76 — 78.
5. Самочатова Е. В., Владимирская Е. Б., Жесткова Н. М., Наволоцкий А. В. и др. Болезнь Ходжкина у детей. М.: Алтус. — 1997. 96.
6. Тарасова И. С. Клинико-гематологическая характеристика детей при различных дозовых радиационных нагрузках. Автореф. дис. … к.м.н. М., 1997. с. 25.
7. Чернов В. М., Финогенова Н. А., Шахталин В. В., Сидорович Г. И. Структура гематологической заболеваемости детей в г. Клинцы Брянской области. В кн.: Медицинские аспекты влияния малых доз радиации на организм детей и подростков. Обнинск — Москва, 1992. с. 92 — 95.
8. Dangman B. C., Albanese B. A., Kocia M. Cat scratch disease with fever of unknoun origin: imaging features and association with new causative agent Rochalimea henselae. Pediatrics, 1995. v. 5. p. 767 — 771.
9. Emery A., Rimoin D. Principles and practice of medical genetics. 1988. V. 1, 2.
10. Flexman J. Bortanella henselae is a causative agent of cat scratch disease in Australia. J.Infect., 1995. V. 31. № 3. p. 241 — 245.
11. Leiber B. Die klinischen Syndrome. Muenchen, 1990, Bdd. 1,2.
12. Siegenthaler W. Differentialdiagnose innerer Krankheiten. Stuttgard, 1993. s. 800.
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookie
Этот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie.Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались.
Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файлы cookie. - Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г.,
браузер автоматически забудет файл cookie.Чтобы исправить это, установите правильное время и дату на своем компьютере. - Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.
Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie
потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта.Например, сайт
не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к
остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Цервикальный аденит, лечение антибиотиками (детский)
Аденит означает воспаление лимфатического узла. Лимфатические узлы находятся по всему телу и играют важную роль в вашей иммунной системе.Другой термин для этого — лимфаденит. Шейный аденит — это воспаление лимфатического узла на шее. . Инфекция во рту, горле, носовых пазухах или других областях головы, лица или шеи может привести к увеличению размера лимфатических узлов на шее, поскольку они борются с инфекцией. Если увеличение вызвано бактериальной инфекцией, это состояние называется бактериальным цервикальным аденитом. Это довольно часто встречается у детей. Но наиболее частой причиной аденита шейки матки у детей является вирусная инфекция горла, носа, носовых пазух или верхних дыхательных путей.
Симптомы бактериального аденита шейки матки включают отек части шеи. Отек может поражать одну или несколько желез и находиться на одной или обеих сторонах шеи, в зависимости от причины. Шея нежная и болезненная на ощупь. Ребенок может быть возбужденным, раздражительным или суетливым и не заинтересован в еде.
Бактериальный цервикальный аденит обычно лечат антибиотиками. Ребенку также могут дать лекарство от боли и жара. В тяжелых случаях может потребоваться дренирование участков.Бактериальный цервикальный аденит обычно проходит через несколько дней после того, как ребенок начинает принимать антибиотики. У детей младше 5 лет симптомы могут появляться и исчезать с течением времени. Когда аденит шейки матки вызван вирусом, антибиотики не нужны.
Уход на дому
Поставщик медицинских услуг может посоветовать безрецептурные лекарства от боли и лихорадки и другие лекарства для лечения проблемы, вызвавшей инфекцию (например, лекарства для уменьшения заложенности). Следуйте инструкциям врача по назначению этих лекарств вашему ребенку.Если вашему ребенку прописан антибиотик, обязательно попросите его принять его, пока он не исчезнет. Делайте это, даже если отек пройдет и ребенку станет лучше.
Общий уход
Дайте вашему ребенку достаточно времени для отдыха. Планируйте спокойные занятия на несколько дней.
Убедитесь, что ваш ребенок пьет много воды и других полезных жидкостей. Обратитесь к лечащему врачу вашего ребенка, если ваш ребенок отказывается есть или пить.
Последующее наблюдение
Последующее наблюдение у вашего поставщика медицинских услуг или в соответствии с рекомендациями.
Когда обращаться за медицинской помощью
Если лечащий врач вашего ребенка не посоветует иное, немедленно позвоните поставщику, если:
У вашего ребенка высокая температура (см. Лихорадка и дети ниже)
Ваш ребенок продолжает отказываться есть или пить.
У вашего ребенка такие симптомы, как припухлость, боль или болезненность, которые не улучшаются или ухудшаются.
У вашего ребенка проблемы с глотанием или дыханием.
У вашего ребенка сильная головная боль, боль в задней части шеи или его трудно разбудить.
Лимфатические узлы вашего ребенка не уменьшаются в размере в течение следующих 1-2 недель после завершения курса антибиотиков.
Лихорадка и дети
Используйте цифровой термометр, чтобы проверить температуру вашего ребенка. Не используйте ртутный термометр. Цифровые термометры бывают разных видов и применений. К ним относятся:
Ректальный. Для детей младше 3 лет ректальная температура является наиболее точной.
Лоб (височный). Это работает для детей в возрасте от 3 месяцев и старше. Если у ребенка младше 3 месяцев есть признаки болезни, их можно использовать для первого прохода. Врач может подтвердить ректальную температуру.
Ухо (барабанное). Температура ушей точна после 6 месяцев, но не раньше.
Подмышечная (подмышечная). Это наименее надежный, но его можно использовать для первого прохода, чтобы проверить ребенка любого возраста с признаками болезни. Врач может подтвердить ректальную температуру.
Рот (оральный). Не используйте термометр во рту ребенка, пока ему не исполнится 4 года.
Осторожно пользуйтесь ректальным термометром. Следуйте инструкциям производителя продукта для правильного использования. Вставьте аккуратно. Пометьте его и убедитесь, что он не используется во рту.Он может передавать микробы через стул. Если вы чувствуете себя плохо с ректальным термометром, спросите у врача, какой тип использовать вместо него. Когда вы разговариваете с любым врачом о лихорадке вашего ребенка, сообщите ему или ей, какой тип вы использовали.
Ниже приведены инструкции, позволяющие узнать, есть ли у вашего маленького ребенка лихорадка. Лечащий врач вашего ребенка может дать вам другие номера для вашего ребенка. Следуйте конкретным инструкциям вашего провайдера.
Показания лихорадки для ребенка в возрасте до 3 месяцев:
Показания лихорадки для ребенка в возрасте от 3 месяцев до 36 месяцев (3 года):
Ректально, лоб или ухо: 102 ° F (38 .9 ° C) или выше
Подмышечная впадина: 101 ° F (38,3 ° C) или выше
В этих случаях позвоните поставщику медицинских услуг:
Повторяющаяся температура 104 ° F (40 ° C) ) или выше у ребенка любого возраста
Лихорадка 100,4 ° F (38 ° C) или выше у ребенка младше 3 месяцев
Лихорадка продолжается более 24 часов у ребенка младше 2 лет
Лихорадка, которая сохраняется в течение 3 дней у ребенка в возрасте 2 лет и старше
Цервикальная лимфаденопатия — обзор
Клинические проявления, оценка пациента и стадия
Безболезненная шейная лимфаденопатия — наиболее распространенный симптом, встречающийся у 90% пациентов.Обильное лимфатическое снабжение носоглотки объясняет высокую скорость раннего метастазирования в лимфоузлы; регионарные лимфатические узлы включают внутренние яремные узлы, спинномозговые добавочные узлы и заглоточные узлы. Расположение носоглотки по средней линии подвергает риску двусторонние узловые бассейны. Другие распространенные симптомы при обращении включают заложенность носа или кровотечение, потерю слуха или отит из-за закупорки евстахиевой трубы, что может привести к боли в ушах и шуму в ушах, головной боли, лицевой боли, боли в шее и различным черепным невропатиям из-за вторжения в основание слухового прохода. череп. 154, 157,158,165 Продолжительность симптомов до постановки диагноза колеблется от 1 до 24 месяцев, в среднем 5 месяцев. 166 Сообщалось о синдроме неадекватной секреции антидиуретического гормона, который может вызвать тяжелую гипонатриемию. 154, 164,167
Дифференциальный диагноз у пациента с такими симптомами должен включать инфекцию верхних дыхательных путей, доброкачественную аденоидную гипертрофию, рабдомиосаркому, неходжкинскую лимфому, болезнь Ходжкина и JNA.
Оценка включает анамнез и физикальное обследование, включая назофарингоскопию, полный подсчет клеток крови, биохимический анализ сыворотки, включая функциональные тесты почек и печени, титры ВЭБ в сыворотке, базовую аудиограмму, КТ или МРТ головы и шеи, КТ грудной клетки и брюшной полости. и сцинтиграфия костей. Следует выполнить биопсию первичного участка и провести полное стоматологическое и эндокринное обследование.
Локальное расширение в PNC объясняется анатомией; Фарингобазилярная фасция действует как барьер и направляет распространение опухоли к основанию черепа кпереди от ската.Признаки местного поражения костей и мозга на МРТ включают снижение Т1-взвешенного сигнала, усиление Т2-взвешенного сигнала и постконтрастное усиление. Петрокливальная щель может быть расширена из-за инвазии опухоли и лучше всего видна на костных окнах КТ. На более поздних стадиях заболевания опухоль может пересекать фарингобазилярную фасцию и вторгаться в парафарингеальное пространство. 168
Определение стадии основано на системе определения стадии рака носоглотки у взрослых Американского объединенного комитета по раку (таблица 73-6).Определение стадии опухолей носоглотки принимает во внимание анатомический уровень поражения лимфоузлов, что является важным прогностическим фактором; ретрофарингеальные лимфатические узлы, независимо от их латеральности, считаются N1. 169 170
(PDF) Увеличенные шейные лимфатические узлы у детей
11. Заутис Т.Э., Тольцис П., Чу Дж. И др. Клиническая и молекулярная эпидемиология
внебольничных метициллин-устойчивых инфекций Staphylococcus aureus
среди детей с факторами риска инфекций, связанных с оказанием медицинской помощи: 2001-2003 гг.
Pediatr Infect Dis J 2006; 25: 343–8.
12. Браун Л., Крафт Д., Уильямс Р. и др. Повышение устойчивости к клиндамицину среди
метициллин-устойчивых золотистых стафилококков в 57
военных лечебных учреждениях северо-востока США. Pediatr Infect Dis J 2005; 24: 622–6.
13. Чен А.Е., Гольдштейн М., Кэрролл К. и др. Развитие эпидемиологии педиатрических кожных инфекций Staph.
ylococcus aureus в больнице Балтимора. Pediatr Emerg
Care 2006; 22: 717–23.
14. Джексон Л.А., Перкинс Б.А., Венгер Д.Д. Болезнь кошачьих царапин в Соединенных Штатах: анализ
трех национальных баз данных. Am J Public Health 1993; 83: 1707–11.
15. Герсони WM. Диагностика и лечение болезни Кавасаки. JAMA 1991; 265:
2699–703.
16. Люнг А.К., Дэвис HD. Шейный лимфаденит: этиология, диагностика и лечение-
мент. Curr Infect Dis Rep 2009; 11: 183–9.
17. Солдес О.С., Янгер Дж. Г., Хиршль РБ. Предикторы злокачественных новообразований в детском возрасте
Периферическая лимфаденопатия.J Pediatr Surg 1999; 34: 1447–52.
18. Кумрал А., Ольгун Н., Уйсал К.М. и др. Оценка периферической лимфаденопы —
thies: опыт работы в отделении детской гематологии и онкологии в Турции.
Pediatr Hematol Oncol 2002; 19: 211–8.
19. Lake AM, Oski FA. Периферическая лимфаденопатия в детском возрасте. Десятилетний опыт
с эксцизионной биопсией. Ам Дж. Дис Чайлд 1978; 132: 357–9.
20. Ярис Н., Чакир М., Созен Э. и др. Анализ детей с периферической лимфаденопатией
.Clin Pediatr 2006; 45: 544–9.
21. Meuwly JY, Lepori D, Theumann N, et al. Мультимодальная визуализация шеи
у детей: методы и спектр результатов. Радиография 2005; 25:
931–48.
22. Энн С., Теот Л.А., Манделл Д.Л. Аспирационная биопсия тонкой иглой: роль в диагностике
образований головы и шеи у детей. Int J Pediatr Otorhinolaryngol 2008; 72:
1547–53.
23. Рестрепо Р., Онето Дж., Лопес К. и др. Лимфатические узлы головы и шеи у детей: спектр
от нормального к аномальному.Педиатр Радиол 2009; 39: 836–46.
24. Госке М.Дж., Эпплгейт К.Э., Бойлан Дж. И др. Кампания Image Gently: работаем вместе
, чтобы изменить практику. AJR Am J Roentgenol 2008; 190: 273–4.
25. Бреннер Д. Д., Холл EJ. Компьютерная томография — растущий источник радиации
экспозиции. N Engl J Med 2007; 357: 2277–84.
26. Knight PJ, Mulne AF, Vassy LE. Когда показана биопсия лимфатических узлов детям
с увеличенными периферическими узлами? Педиатрия 1982; 69: 391–6.
27. van de Schoot L, Aronson DC, Behrendt H, et al. Роль тонкоигольной аспирации
цитология у детей с персистирующей или подозрительной лимфаденопатией. J Pediatr
Surg 2001; 36: 7–11.
28. Мур С.В., Шнайдер Дж.В., Шааф Х.С. Диагностические аспекты цервикального лимфад-
нопатии у детей в развивающихся странах: исследование 1877 хирургических образцов.
Pediatr Surg Int 2003; 19: 240–4.
29. Твист СиДжей, Линк МП. Оценка лимфаденопатии у детей.Pediatr Clin
North Am 2002; 49: 1009–25.
30. Умапатия Н., Де Р., Дональдсон И. Цервикальная лимфаденопатия у детей. Hosp
Med 2003; 64: 104–7.
Rajasekaran & Krakovitz
936
Подход к лимфаденопатии | Изучите педиатрию
Щелкните, чтобы открыть pdf: Подход к лимфаденопатии
Определение
Лимфаденопатия определяется как увеличение лимфатических узлов. Этот процесс часто является вторичным по отношению к инфекции и часто бывает доброкачественным и проходит самостоятельно.Вирусные или бактериальные инфекции приводят к локализованным ответам лимфоцитов и макрофагов, что приводит к увеличению узлов. Также может быть локальная инфильтрация воспалительными клетками в ответ на инфекцию самих узлов. Это известно как лимфаденит. Наконец, очень важно исключить более редкие и более серьезные причины, такие как лимфомы или лейкемии, которые возникают из-за пролиферации неопластических лимфоцитов или макрофагов.
Обычно лимфоидная ткань увеличивается до полового созревания, а затем постепенно атрофируется на протяжении всей остальной жизни.Нормальные лимфатические узлы наиболее заметны у детей в возрасте от 4 до 8 лет.
История
Лимфаденопатия чаще всего встречается у маленьких детей, чья наивная иммунная система чаще реагирует на впервые возникшие инфекции. Существует много различных причин лимфаденопатии, поэтому для постановки диагноза критически важны подробный анамнез и физикальное обследование. Особенно важно исключить возможные новообразования. Вот некоторые вопросы, которые помогут сузить разницу:
- Характеристики лимфатического узла (ов).Начало, размер, продолжительность? Болезненно или эритематозно? Обобщенный или местный? Сопутствующие симптомы?
- Недавние инфекции. Была ли у этого ребенка недавняя инфекция, которая может объяснить лимфаденопатию? Симптомы со стороны верхних дыхательных путей? Есть респираторные симптомы? Сыпь? Изменения в дефекации или мочеиспускании? Есть боль в костях или суставах? Изменения зрения? Головные боли?
- Конституциональные симптомы? Лихорадка, ночная потливость, похудание?
- Поражение кожи или травма? Кошачья царапина? Укусы животных / насекомых? Другие открытые раны? Зубные абсцессы?
- Общее здоровье.Был ли этот ребенок госпитализирован в прошлом? Есть ли текущие медицинские условия? Какие-нибудь операции? Были ли посещения отделения неотложной помощи?
- Недавние путешествия и экспозиции. Мог ли ребенок заразиться инфекцией во время путешествия? Контактировал ли ребенок с инфицированными людьми? Воздействие вирусных респираторных заболеваний, таких как ВЭБ / ЦМВ? Воздействие туберкулеза?
- Статус иммунизации. MMR?
- Лекарства. Карбемазепин или фенитоин? Существует множество лекарств, которые могут вызвать лимфаденопатию.
- Аллергия.
- У подростков также важно спросить об употреблении наркотиков внутривенно и получить сексуальный анамнез.
- Кошки. Подумайте о токсоплазмозе и бартонелле
- Еда. Употребление в пищу непастеризованного молока животных (бруцеллез) или недоваренного мяса (токсоплазмоз, туляремия)
Физический экзамен
У детей часто легко пальпируются узлы, увеличенные в ответ на инфекцию. Узлы, которые обычно пальпируются, включают переднюю шейную, паховую и подмышечную области примерно до 12 лет.Пальпируемые узлы в надключичной области часто связаны со злокачественными новообразованиями грудной клетки или живота и всегда требуют дальнейшего исследования.
Всегда проводите полный медицинский осмотр, начиная с общего внешнего вида, показателей жизнедеятельности и параметров роста. Они лихорадочные? Нанесите их на соответствующий график роста; они похудели? Затем проведите полный систематический медицинский осмотр, уделяя особое внимание осмотру головы и шеи, брюшной полости и дерматологии. Всегда обращайте особое внимание на область увеличенного узла как очаг инфекции.Например, у ребенка с аденопатией шейки матки следует осмотреть глазной рот и рассмотреть возможность стрептококкового фарингита или вирусной инфекции верхних дыхательных путей. Спросите, не было ли у пациента боли в горле или ушах. У грудного ребенка с затылочной лимфаденопатией следует обследовать кожу головы на предмет таких поражений, как себорейный дерматит.
Голова и шея — внимательно изучите:
— Инфекция кожи головы (например, себорейный дерматит, tinea capitius)
— Конъюнктивит инъекционный
— Ротоглотка при фарингите, стоматологических проблемах, гинивостоматите, вызванном вирусом простого герпеса
— Уши при остром среднем отите
Живот — внимательно осмотрите:
— Гепатоспленомегалия (это фактически считается частью вашего исследования лимфатических узлов!)
— Образования в брюшной полости (e.грамм. нейробластома)
Кожа — внимательно изучите:
— Любые высыпания
— Петехии, пурпура, экцигозы (например, тромбоцитопения)
Обследование лимфатического узла:
При пальпации лимфатического узла важно учитывать следующее:
— Размер (измерьте)
— Расположение
— Фиксация
— Согласованность
— Нежность
| Меньшие выводы | Вызывающие беспокойство результаты, повышающие риск злокачественных новообразований |
|
|
Обязательно исследуйте все лимфатические узлы: преурикулярные, постурикулярные, миндалин, субментальные, подчелюстные, передние шейные, задние шейные, затылочные, надключичные, подмышечные, эпитрохлеарные (в подмышечной ямке), паховые, подколенные. и не забудьте про печень и селезенку !!
Рисунок 1: «Диаграмма (c) EMIS 2011, распространенная по адресу http: // www.Patient.co.uk/diagram/Lymph-nodes-head-and-neck.htm, используется с разрешения «.
Тщательный анамнез и медицинский осмотр помогут определить, необходимо ли дальнейшее расследование.
Дифференциальная диагностика
Обобщенный Увеличение более 2-х несмежных групп лимфатических узлов |
Инфекционный · Вирусные (наиболее распространенные): ИВДП, корь, ветряная оспа, краснуха, гепатит, ВИЧ, ВЭБ, ЦМВ, аденовирус · Бактериальные: сифилис, бруцеллез, туберкулез, брюшной тиф, сепсис · Грибковые: гистоплазмоз, кокцидиоидомикоз · Протозойные: токсоплазмоз Неинфекционные воспалительные заболевания · Ревматологические заболевания: саркоидоз, ревматоидный артрит, SLE · Болезни накопления: болезнь Неймена-Пика, болезнь Гоше · Сывороточная болезнь · Болезнь Розая-Дорфмана Злокачественные: лейкоз, лимфома, нейробластома Реакция на лекарства: фенитоин, аллопуринол Гипертиреоз |
Локализованный увеличение одного узла или нескольких смежных узловых областей |
А. Цервикальный (наиболее частая аденопатия у детей, часто инфекционная причина): Инфекционные: 1. Вирусная инфекция верхних дыхательных путей 2. Инфекционный мононуклеоз (ВЭБ, ЦМВ) 3. Стрептококковый фарингит группы А 4. Острый бактериальный лимфаденит (например, золотистый стафилококк) 5. Болезнь Кавасаки (односторонний шейный лимфатический узел> 1,5 см) 6. Краснуха 7. Болезнь кошачьих царапин 8.Токсоплазмоз 9. Туберкулез, атипичные микобактерии Неопластические: (злокачественные детские опухоли развиваются в области головы и шеи в случаев. Нейробластома, лейкемия, неходжкинская и рабдомиосаркома чаще встречаются у детей младше 6 лет. У детей старшего возраста чаще встречаются лимфома Ходжкина и неходжкинская лимфома. общий. 1. Острый лейкоз 2. Лимфома 3. Нейробластома 4. Рабдомиосаркома Б. Подчелюстная и подподбородочная 1. Инфекции полости рта и зубов 2. Острый лимфаденит C. Затылочный 1. Педикулез головы (вши) 2. Tinea capitis / местная кожная инфекция 3. Краснуха 4. Розеола D. Преаурикулярный (редко пальпируется у детей) 1. Местная кожная инфекция 2.Хроническая офтальмологическая инфекция E. Средостение (не пальпируется напрямую; оценить косвенно по наличию надключичной аденопатии. Может проявляться кашлем, дисфагией, кровохарканьем или синдромом ВПВ — это неотложная медицинская помощь!) 1. ВСЕ 2. Лимфома 3. Саркоидоз 4. Муковисцидоз 5. Гранулематозная болезнь (туберкулез, гистоплазмоз, кокцидиоидомикоз) Ф. Надключичная (ассоциированная с серьезным основным заболеванием) 1. Лимфома 2. Туберкулез 3. Гистоплазмоз 4. Кокцидиоидомикоз г. Подмышечный 1. Локальная инфекция 2. Болезнь кошачьих царапин 3. Бруцеллез 4. Реакции на прививки 5. Неходжкинская лимфома 6. Юношеский ревматоидный артрит 7.Гнойный гидраденит H. Брюшной полости (может проявляться болью в животе, болью в спине, частым мочеиспусканием, запором или кишечной непроходимостью из-за инвагинации) 1. Острый мезентериальный аденит 2. Лимфома I. Паховая 1. Локальная инфекция 2. Пеленочный дерматит 3. Сифилис |
Расследования
- Общий анализ крови, мазок периферической крови
- Скорость оседания эритроцитов (неспецифическая)
- Исключение инфекционных причин: моноспот, ЦМВ, ВЭБ и токсоплазма, титры бартонеллы, кожная проба на ТБ, тест на ВИЧ, СРБ, СОЭ
- Функция печени и почек + анализ мочи (системные нарушения, которые могут вызвать лимфаденопатию)
- Лактатдегидрогеназа, мочевая кислота, кальций, фосфат, магний при подозрении на злокачественное новообразование
- Костный мозг, биопсия печени, биопсия лимфатических узлов под контролем КТ или УЗИ
Исследования изображений
- Рентген грудной клетки.Это исследование поможет определить наличие аденопатии средостения и основных заболеваний легких, включая туберкулез, кокцидиоидомикоз, лимфомы и нейробластомы.
- УЗИ лимфатических узлов
- КТ грудной клетки и / или живота. Надключичная аденопатия часто связана с серьезными заболеваниями грудной клетки и брюшной полости.
- Ядерное медицинское сканирование помогает при оценке лимфом.
Менеджмент
- Лечение антибиотиками.Бактериальная инфекция приводит к образованию больших узлов, которые становятся теплыми, эритематозными и болезненными. Начните с антибиотиков, которые покрывают бактериальные патогены, часто вызывающие лимфаденит, включая золотистый стафилококк и стрептококк пиогенес. Проведите повторную оценку через 2–4 недели. Биопсия, если она не изменилась или больше.
- Если злокачественная опухоль высока, следует немедленно рассмотреть возможность проведения эксцизионной биопсии.
- При наличии лимфаденита для посева может потребоваться аспират.
Заключение
Таким образом, лимфаденопатия является признаком множества основных заболеваний, большинство из которых являются доброкачественными у детей.Реже существует более серьезная причина лимфаденопатии, и поэтому чрезвычайно важно подумать о злокачественном новообразовании и исключить его с помощью тщательного анамнеза и физического осмотра.
Список литературы
- Макклейн, К. и Флетчер Р. Подход к ребенку с периферической лимфаденопатией. UpToDate 2009. www.uptodate.com.
- Макклейн, К. и Флетчер Р. Причины периферической лимфаденопатии у детей. UpToDate 2009. www.uptodate.com.
- Клейгман Р.М., Маркданте К.Дж., Йенсен Х.Б., Берман РЭ.Нельсон Основы педиатрии 5 -е издание . Эльсельвьер Сондерс, 2006.
Благодарности
Сценарист: Tram Nguyen
Отредактировано: Энн Мари Джекилл
Симптомы неходжкинской лимфомы у детей
Детская неходжкинская лимфома (НХЛ) может вызывать множество различных признаков и симптомов в зависимости от типа НХЛ и от того, где она находится в организме. Общие симптомы включают:
- Увеличенные лимфатические узлы (видимые или ощущаемые как комочки под кожей)
- Вздутие или боль в животе
- Чувство сытости после небольшого количества еды
- Одышка, хрипы или кашель
- Лихорадка
- Похудание
- Ночные поты
- Усталость (чувство сильной усталости)
Увеличенные лимфатические узлы
Неходжкинская лимфома может расти в лимфатических узлах под кожей (по бокам шеи, в области подмышек, над ключицей или в области паха).Увеличенные узлы часто видны или ощущаются как комков под кожей и обычно безболезненны. Часто их впервые замечают ребенок, родитель или медицинский работник.
Увеличение лимфатических узлов у детей чаще вызывается инфекциями, чем НХЛ. Лимфатические узлы, которые увеличиваются в ответ на инфекцию, называются реактивными узлами или гиперпластическими узлами и часто болезненны на ощупь.
Лимфома брюшной полости (живота)
Лимфома, растущая внутри живота, может вызывать опухоль или боль в животе .Также может быть скопление жидкости, которое вызывает еще больший отек.
Лимфома иногда может увеличивать селезенку, которая затем может давить на живот. Это может вызвать потерю аппетита и чувство сытости после небольшого приема пищи .
Когда лимфома вызывает опухоль в желудке или кишечнике или около них, это может привести к блокировке дефекации, что может привести к боли в животе, тошноте и рвоте .
Лимфома может также блокировать выход мочи из почек.Это может привести к низкому диурезу .
Лимфома грудной клетки
Когда лимфома начинается в вилочковой железе (небольшой орган в середине грудной клетки) или лимфатических узлах в груди, она может давить на соседнюю трахею (дыхательное горло). Это может привести к кашлю, хрипу, одышке и затрудненному дыханию .
Верхняя полая вена (ВПВ) — это большая вена, по которой кровь от головы и рук переносится обратно к сердцу. Он проходит рядом с вилочковой железой и лимфатическими узлами внутри грудной клетки.Лимфомы в этой области могут давить на ВПВ, в результате чего кровь снова попадает в вены. Это может привести к отеку лица, шеи, рук и верхней части груди (иногда с синевато-красным цветом кожи). Это также может вызвать затрудненное дыхание, а также головные боли, головокружение и изменение сознания, если оно влияет на мозг. Это состояние, известное как синдром SVC , может быть опасным для жизни, поэтому его необходимо лечить немедленно.
Лимфома головного и спинного мозга
Некоторые типы лимфомы могут распространяться на область вокруг головного и спинного мозга.Это может вызвать такие проблемы, как головная боль, тошнота, изменения зрения, онемение лица и проблемы с разговором .
Лимфома кожи
Некоторые лимфомы могут поражать саму кожу. Они могут вызвать зудящих, красных или пурпурных бугорков или узелков под кожей .
Общие симптомы лимфомы (симптомы B)
НХЛ не только вызывает симптомы в той части тела, где начинается, но и может вызывать общие симптомы, такие как:
- Лихорадка и озноб
- Потливость (особенно ночью)
- Необъяснимая потеря веса
Говоря о лимфоме, врачи иногда называют эти симптомы B .Симптомы B часто обнаруживаются при более быстро растущих лимфомах.
Иногда лимфома может распространяться на костный мозг и вытеснять нормальные здоровые клетки, из которых образуются новые клетки крови. Это может вызвать пониженное количество клеток крови и может привести к таким проблемам, как:
- Тяжелые или частые инфекции (из-за низкого уровня лейкоцитов)
- Легкие синяки или кровотечения (из-за низкого количества тромбоцитов)
- Усталость и бледность кожи (из-за низкого количества эритроцитов)
Многие из вышеперечисленных признаков и симптомов, скорее всего, вызваны чем-то другим, а не лимфомой, например инфекцией.Тем не менее, если у вашего ребенка или подростка есть какие-либо из этих симптомов, проконсультируйтесь с врачом, чтобы найти причину и при необходимости лечить.
Шейный лимфаденит у детей — симптомы и лечение
Изображение: «Mycobacterium avium intracellulare.» Лицензия: Public Domain
Определение шейного лимфаденита у детей
Шейный лимфаденит определяется как воспаление и увеличение лимфатических узлов в области шеи после бактериальной или вирусной инфекции.Часто это , ассоциированное с лимфаденопатией . Шейная лимфаденопатия определяется как увеличение шейного лимфатического узла до 1 см в диаметре или более. Лимфаденит тесно связан со стрептококковым фарингитом и вирусной инфекцией верхних дыхательных путей.
Эпидемиология шейного лимфаденита у детей
Шейный лимфаденит — частое заболевание у детей обоего пола. Шейный лимфаденит и шейная лимфаденопатия обычно являются осложнением другого заболевания. Наиболее распространенной этиологией являются вирусные инфекции верхних дыхательных путей, бактериальные инфекции горла и злокачественные новообразования. Злокачественные новообразования не рассматриваются в этом обсуждении, так как они обычно приводят к шейной лимфаденопатии, а не к шейному лимфадениту, что означает воспалительную реакцию.
Текущие данные не показывают каких-либо гендерных различий в заболеваемости шейным лимфаденитом. Состояние, по-видимому, чаще связано с бактериальными инфекциями горла из-за видов Streptococcus , а не с вирусными инфекциями верхних дыхательных путей.
Другие возможные факторы риска шейного лимфаденита включают болезнь Кавасаки или другие воспалительные состояния.
Бактериальный шейный лимфаденит
- Золотистый стафилококк
- Стрептококк группы А
- Анаэробы
- Комплекс Mycobacterium avium
- Bartonella henselae (болезнь кошачьих царапин)
- Редко:
Патофизиология шейного лимфаденита у детей
Шейные лимфатические узлы отвечают за лимфодренаж сосцевидного отростка, других тканей шеи, околоушной железы, гортани, трахеи и щитовидной железы .Таким образом, понятно, что острый инфекционный процесс в любой из этих областей может привести к увеличению шейных лимфатических узлов, что обычно является болезненным при бактериальной этиологии.
Патологическое изменение, ответственное за увеличение лимфатических узлов, считается инфильтрацией лимфатических узлов воспалительными клетками, гистиоцитами и плазматическими клетками. Прямая инвазия лимфатических узлов бактериальными патогенами также может быть связана с патологией этого состояния.
Наиболее частая этиология шейной лимфаденопатии у детей — это реактивный процесс на вирусную инфекцию верхних дыхательных путей. Риновирус, аденовирус, вирусы гриппа и вирусы парагриппа — все они связаны с реактивным шейным лимфаденитом.
Бактериальный лимфаденит может развиться у детей и обычно вызывается Streptococcus и Staphylococcus aureus. Пациенты с кариесом зубов подвержены риску развития анаэробного бактериального шейного лимфаденита.
Изображение: «Микрофотография с промежуточным увеличением при болезни кошачьих царапин, также известной как подострый региональный лимфаденит и лихорадка от кошачьих царапин.Пятно H&E. Это вызвано Bartonella henselae », Nephron — собственная работа. Лицензия: CC BY-SA 3.0
.
Стрептококк группы B может вызывать шейный лимфаденит у младенцев, в то время как те, кто не вакцинированы против Haemophilus influenzae типа B , подвержены риску развития шейного лимфаденита из-за этого патогена. Болезнь кошачьих царапин, которую вызывает Bartonella henselae , является еще одной причиной шейного лимфаденита у детей.
Дети, инфицированные токсоплазмозом простейших, могут иметь хронический шейный лимфаденит.Пораженные лимфатические узлы обычно находятся в области шеи и головы.
Нейробластома, лейкемия и лимфома могут вызывать шейную лимфаденопатию, но не лимфаденит. Шейные лимфатические узлы увеличены, как при лимфадените, но обычно безболезненны.
Это рак?
- Обычно несколько узлов
- Твердый и «резиновый»
- Матовый, неподвижный
- Nontender
- Потеря веса в анамнезе, другие признаки болезней
Клиническая картина шейного лимфаденита у детей
Возраст ребенка очень важен для прогнозирования наиболее вероятного микроорганизма, который может быть вовлечен в лимфаденит.Например, новорожденные с большей вероятностью заболеют шейным лимфаденитом, который вызван золотистым стафилококком и стрептококком группы В .
С другой стороны, дети в возрасте от одного до четырех лет, когда у них развивается шейный лимфаденит, должны быть обследованы на предмет возможных Streptococcus группы A или Staphylococcus aureus . Дети старшего возраста с шейным лимфаденитом чаще болеют токсоплазмозом или болезнью кошачьих царапин. У детей старшего возраста с кариесом или другими стоматологическими проблемами может быть анаэробный лимфаденит.
Наличие лихорадки, кашля и боли в горле указывает на вирусную или бактериальную инфекцию верхних дыхательных путей. Пациенты могут описать недавний анамнез острого тонзиллита до начала шейного лимфаденита.
Физикальное обследование шейных лимфатических узлов обычно выявляет болезненные, болезненные, небольшие образования, на которых может быть эритема кожи. Лимфатические узлы должны быть подвижными, что указывает на доброкачественное, а не злокачественное заболевание.
Передние шейные лимфатические узлы с большей вероятностью связаны с инфекционной этиологией лимфаденита, тогда как задняя и надключичная лимфаденопатия с большей вероятностью связаны со злокачественным заболеванием.
Обследование ушей, носа и горла показано для исключения возможного тонзиллита, инфекции верхних дыхательных путей или инфекции среднего уха. У пациентов также могут быть кожные инфекции в области шеи или головы, что может объяснить наличие шейного лимфаденита.
Диагностическое обследование шейного лимфаденита у детей
Дети с болезненным и острым шейным лимфаденитом редко нуждаются в дальнейшем обследовании. Если назначить общий анализ крови, можно выявить лейкоцитоз .
Пациенты с шейным лимфаденитом вирусной этиологии, особенно с мононуклеозом, могут иметь лимфоцитоз. Скорость оседания эритроцитов также может быть проверена у пациентов с лимфаденитом, и она обычно повышена. С-реактивный белок, другой реагент воспалительной и острой фазы, обычно повышен в случаях бактериального лимфаденита.
Пациентам с подозрением на стрептококковую инфекцию горла может быть полезен экспресс-тест на стрептококковые антигены. Эти тесты могут обнаружить определенные стрептококковые антигены, но иногда недостаточно чувствительны.Золотым стандартом является проведение посева мазка из зева для идентификации Streptococcus .
Пациенты с подозрением на болезнь кошачьих царапин должны пройти серологическое тестирование для выявления специфических антител против возбудителя. B henselae . Пациенты с токсоплазмозом могут иметь хронический шейный лимфаденит без каких-либо других симптомов. Серологическое тестирование также может быть полезным для этой группы пациентов.
Пациентам с бактериальным шейным лимфаденитом может потребоваться пройти расширенных процедур тестирования, чтобы идентифицировать инфекционный организм и его профиль чувствительности к антибиотикам .Тонкоигольная аспирация пораженного лимфатического узла с последующим посевом аспирата надежна и осуществима. При использовании этой процедуры рекомендуется проводить определенные культуры для грамположительных и отрицательных организмов в дополнение к анаэробным бактериям.
Иногда решение о заказе определенных типов культур может зависеть от результатов теста аспирата лимфатических узлов с окрашиванием по Граму. Если результат теста с окраской по Граму положительный на бактерии, то показаны бактериальные культуры.Если результаты теста с окрашиванием по Граму отрицательны, может потребоваться проведение посевов на грибки в дополнение к рутинным посевам бактерий.
- УЗИ
- КТ шеи
- МРТ шеи
Лечение шейного лимфаденита у детей
Решение о лечении шейного лимфаденита во многом зависит от возраста пациента и способности определить первичный очаг инфекции. Когда первичный очаг инфекции не может быть идентифицирован, показаны антибиотики широкого спектра действия против золотистого стафилококка и Streptococcus .Клоксациллин и клиндамицин — два хороших варианта с хорошим покрытием против этих двух распространенных возбудителей бактериального лимфаденита.
Изображение: «Структурная диаграмма нафциллина» Фвасконселлос — собственная работа. Лицензия: Public Domain
Дети, у которых шейный лимфаденит, скорее всего, вызван анаэробными бактериями, вызванными наличием кариеса зубов, должны получать клиндамицин. Детям, для которых пероральные антибиотики токсичны и вызывают серьезное заболевание, может потребоваться внутривенное введение нафциллина, антистафилококка.
Дети с острым бактериальным шейным лимфаденитом обычно жалуются на боли. Ацетаминофен — хорошее обезболивающее.
У пациентов, которые не отвечают на эмпирическую терапию антибиотиками, может развиться абсцесс шейных лимфатических узлов. У пациента может развиться сильная лихорадка, а пораженный лимфатический узел может стать неустойчивым и очень болезненным на ощупь. В этом случае показан разрез и дренирование пораженного лимфатического узла.
| Эмпирический отбор антибиотиков | |
| |
| При необходимости госпитализации | |
| |
| ⇒ Для MAC | ⇒ Для Бартонеллы |
| |
.

 В данном случае поражаются ткани, обычно это вызвано онкологическими заболеваниями.
В данном случае поражаются ткани, обычно это вызвано онкологическими заболеваниями. : Внутренняя медицина. Штутгарт, Georg Thieme Verlag KG 2009. ( Arasteh, K. ; Baenkler, H.-W. ; Bieber, C. ; et al.: Innere Medizin. Stuttgart, Georg Thieme Verlag KG 2009.)
: Внутренняя медицина. Штутгарт, Georg Thieme Verlag KG 2009. ( Arasteh, K. ; Baenkler, H.-W. ; Bieber, C. ; et al.: Innere Medizin. Stuttgart, Georg Thieme Verlag KG 2009.)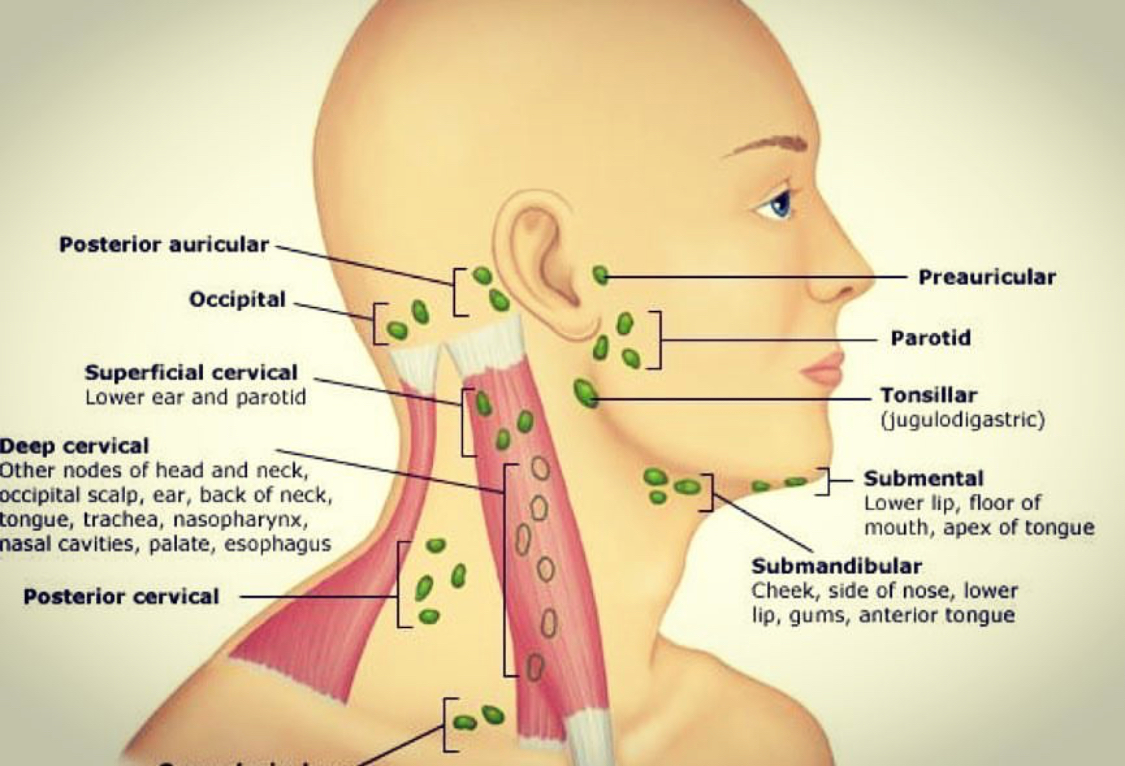

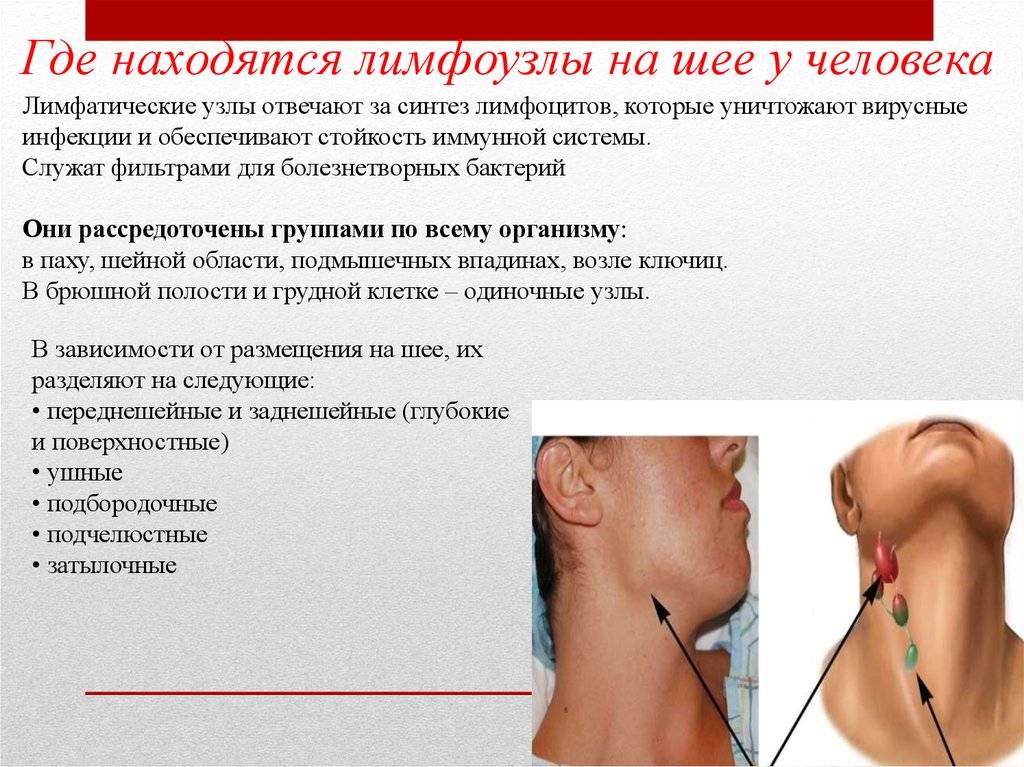
 д.;
д.; 2019 Jan;184(1):45-59. doi: 10.1111/bjh.15614. Epub 2018 Nov 8.
2019 Jan;184(1):45-59. doi: 10.1111/bjh.15614. Epub 2018 Nov 8. Описаны переходы в злокачественные лимфомы.
Описаны переходы в злокачественные лимфомы. Встречается в основном у больных женского пола.
Встречается в основном у больных женского пола. ) — противосудорожные препараты. При таком осложнении терапии ЛАП рассматривается как аутоиммунобластная.
) — противосудорожные препараты. При таком осложнении терапии ЛАП рассматривается как аутоиммунобластная. Локальный опухолевидный амилоидоз у наших пациентов протекал с выраженной общей параспецифической реакцией, что в сочетании с пальпируемым образованием в брюшной полости привело первоначально к ошибочному диагнозу лимфомы.
Локальный опухолевидный амилоидоз у наших пациентов протекал с выраженной общей параспецифической реакцией, что в сочетании с пальпируемым образованием в брюшной полости привело первоначально к ошибочному диагнозу лимфомы. Вероятнее всего дефект хемотаксиса лейкоцитов и дефицит фрагмента комплемента С5. Заболевание манифестирует в первые 3 — 4 месяца жизни. Проявляется генерализованным увеличением всех лимфоузлов, вторичной эритродермией, дистрофией ногтей, анемией, рвотой, диареей. Чаще встречается при грудном вскармливании. Известны семейные случаи. Прогноз благоприятный.
Вероятнее всего дефект хемотаксиса лейкоцитов и дефицит фрагмента комплемента С5. Заболевание манифестирует в первые 3 — 4 месяца жизни. Проявляется генерализованным увеличением всех лимфоузлов, вторичной эритродермией, дистрофией ногтей, анемией, рвотой, диареей. Чаще встречается при грудном вскармливании. Известны семейные случаи. Прогноз благоприятный.
 Клинические признаки: острые абсцедирующие инфекции кожи, легких, желудочно-кишечного тракта, ЛУ, печени, селезенки, вызванные каталазо-позитивными бактериями (стафилококки, энтеробактерии), а также аспергиллами; хроническое гранулематозное воспаление в желудочно-кишечном тракте и мочевыводящих путях с возможным стенозированием; снижение образования атомарного кислорода и перекиси водорода в ответ на растворимые и опсонированные раздражители.
Клинические признаки: острые абсцедирующие инфекции кожи, легких, желудочно-кишечного тракта, ЛУ, печени, селезенки, вызванные каталазо-позитивными бактериями (стафилококки, энтеробактерии), а также аспергиллами; хроническое гранулематозное воспаление в желудочно-кишечном тракте и мочевыводящих путях с возможным стенозированием; снижение образования атомарного кислорода и перекиси водорода в ответ на растворимые и опсонированные раздражители.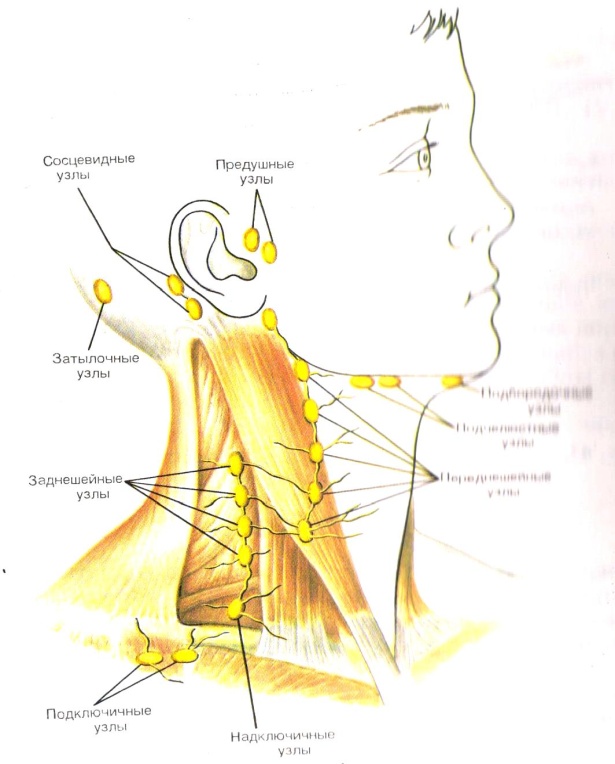 Синдромы Вевера-Смита и Мильроя.
Синдромы Вевера-Смита и Мильроя.